Анализ спермы (семенной жидкости) — спермограмма
Анализ эякулята (спермограмма)

Основной целью исследования эякулята является определение способности спермы к оплодотворению и выявление заболеваний и/или патологических процессов, вызвавших соответствующие поражения. Исследование спермы – неотъемлемая часть диагностики бесплодия.
Примерно в 47% случаев причиной бездетности семейных пар является мужчина. Причиной бесплодия мужчин могут быть заболевания яичек, простаты, нарушения проводимости семявыводящих путей, заболевания и пороки развития уретры.
Исследование семенной жидкости также является одним из тестов при диагностике гормональных расстройств, заболеваний половых органов или пороков их развития.
В норме эякулят представляет собой взвесь сперматозоидов в секрете яичек и их придатков, которая к моменту эякуляции смешивается с секретом предстательной железы, семенных пузырьков и луковично-уретральных желез.
Сперматозоиды составляют около 5% объема спермы, они образуются в семенниках. Приблизительно 60% объема спермы образуется в семенных пузырьках. Это вязкая, нейтральная или слегка щелочная жидкость, часто желтая или даже сильно пигментированная из-за высокого содержания рибофлавина.
Простата производит примерно 20% объема семенной жидкости. Эта жидкость, похожая на молоко, имеет слабокислую реакцию (рН около 6,5), в основном из-за высокого содержания лимонной кислоты. Простатический секрет также богат кислой фосфатазой и протеолитическими ферментами, считается, что протеолитические ферменты отвечают за коагуляцию и разжижение семенной жидкости.
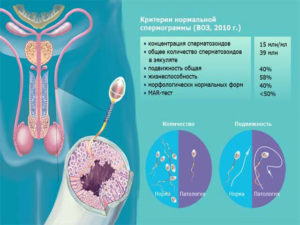
Менее 10–15% объема спермы образуется в придатках яичек, семявыводящих протоках, бульбоуретральных и уретральных железах.Стандартная спермограмма оценивает физические (макроскопические) и микроскопические параметры эякулята (Табл., рис. 1-3).
| Цвет | Серовато-беловатый, слегка опалесцирующий | Норма |
| Почти прозрачный | Концентрация сперматозоидов очень низка | |
| Красновато-коричневатый | Присутствие эритроцитов | |
| Зеленоватый | Пиоспермия | |
| Желтоватый | Желтуха, прием некоторых витаминов, при длительном воздержании | |
| Реакция рН | 7,2–7,8, слабо-щелочная | Норма |
| Ниже 7,0 | В образце с азооспермией – наличие обструкции или врожденного двустороннего отсутствия семявыносящих протоков | |
| 9,0–10,0, щелочная | Патология предстательной железы | |
| Объем | 2–6 мл | Норма |
| Менее 1 мл | Андрогенная недостаточность, эндокринные заболевания, сужения и деформации пузырьков, семявыводящих путей |
Условия взятия и хранения образца
Эякулят должен быть получен после, как минимум, 48 ч, но не более 7 дней полового воздержания.
Эякулят, полученный путем мастурбации, необходимо собрать полностью и держать в тепле (20–40 оС). Образец стабилен один час, однако в случае, если подвижность сперматозоидов патологически низкая (менее 25% сперматозоидов с быстрым линейным поступательным движением), срок между получением и анализом образца следует свести к минимуму.
Метод исследования
Макроскопическое исследование – определение консистенции, объема, запаха, цвета, вязкости и рН эякулята.
Сперма, полученная при эякуляции, густая и вязкая, что обусловлено свертыванием секрета семенных пузырьков. В норме при комнатной температуре образец эякулята должен разжижаться в течение 60 мин.
Если эякулят длительное время остается вязким, полувязким или вообще не разжижается, то можно предполагать воспаление предстательной железы. В норме объем эякулята составляет 2–6 мл.
Количество менее 1,0 мл характерно для андрогенной недостаточности, эндокринных заболеваний, сужения и деформации пузырьков, семявыводящих путей. Максимальный объем может достигать 15 мл. Объем эякулята не влияет на фертильность.
Запах нормального эякулята специфический и обусловлен спермином (напоминает запах «свежих каштанов»). Специфический запах становится слабым или отсутствует при закупорке выводных протоков предстательной железы. При гнойно-воспалительных процессах запах спермы обусловлен продуктами жизнедеятельности бактерий, вызвавших воспалительный процесс.
Микроскопическое исследование – изучение в нативном препарате подвижности сперматозоидов и наличия агглютинации, подсчет количества сперматозоидов в камере Горяева, изучение морфологии сперматозоидов, клеток сперматогенеза и дифференциальная диагностика живых и мертвых сперматозоидов в окрашенных препаратах.
Микроскопическое исследование эякулята проводят после полного его разжижения
Для оценки подвижности сперматозоидов рекомендуется использовать простую систему классификации по категориям. Для классификации 200 сперматозоидов последовательно просматривают в 5 полях зрения микроскопа (Рис. 1).
Подвижность каждого сперматозоида классифицируют по категориям, используя следующие критерии:
а) быстрое поступательное движение;
b) медленное и вялопоступательное движение;
c) непоступательное движение;
d) неподвижные сперматозоиды.
Сначала подсчитывают все сперматозоиды категорий а и b в ограниченном участке поля зрения или, если концентрация сперматозоидов низкая, во всем поле зрения (%). Далее в той же области подсчитывают сперматозоиды с непоступательным движением (категория с) (%) и неподвижные сперматозоиды (категория d) (%).
Определять подвижность можно с подсчетом в камере Горяева. Сперму разводят в 20 раз физиологическим раствором, в камере смотрят только неподвижные и малоподвижные сперматозоиды.Расчет ведут по формуле:
Х = А – (В + С), где,
А – общее количество сперматозоидов;
В – количество малоподвижных сперматозоидов;
С – количество неподвижных сперматозоидов.
Отсюда количество активно подвижных сперматозоидов в процентах составляет (Y):
Y = Х * 100/А.
Подвижность сперматозоидов зависит от времени года и суток. Имеются данные, что весной происходит снижение подвижности сперматозоидов (сезонные колебания). При наблюдении за количеством активно-подвижных сперматозоидов в течение суток было отмечено увеличение их количества во второй половине дня (суточные ритмы).
Снижение подвижности сперматозоидов ниже нормы – астенозооспермия. Незначительной степени астенозооспермии – количество активно- и малоподвижных сперматозоидов c поступательным движением в сумме составляет менее 50%, но более 30%.
Оценка агглютинации сперматозоидов. Под агглютинацией сперматозоидов подразумевают склеивание подвижных сперматозоидов между собой головками, хвостами или головок с хвостами.
Склеивание неподвижных сперматозоидов друг с другом или подвижных сперматозоидов с нитями слизи, другими клетками или остатками клеток следует считать и регистрировать не как агглютинацию, а как неспецифическую агрегацию.
При исследовании регистрируют тип агглютинации (головками, хвостами, смешанный вариант). Можно использовать полуколичественный метод оценки степени агглютинации от «–» (отсутствие агглютинации) до «+++» (тяжелая степень, при которой все подвижные сперматозоиды подвержены агглютинации).
В норме склеиваются не более 3–5%. Если количество агглютинированных сперматозоидов составляет 10–15%, можно говорить о понижении их оплодотворяющей способности.
Подсчет общего количества сперматозоидов проводят в камере Горяева. Общее количество сперматозоидов в эякуляте рассчитывают, умножая количество сперматозоидов в 1мл спермы на объем выделенной спермы.
Нормоспермия – у здорового мужчины в 1 мл эякулята содержится более 20 млн. сперматозоидов.
Полизооспермия – количество сперматозоидов в 1 мл эякулята превышает 150 млн.
Олигозооспермия – в 1 мл эякулята содержится менее 20 млн. сперматозоидов.
Азооспермия – отсутствие сперматозоидов в эякуляте.
Аспермия – в доставленной жидкости нет сперматозоидов и клеток сперматогенеза.
Оценка жизнеспособности сперматозоидов. Для оценки жизнеспособности сперматозоидов смешивают на предметном стекле одну каплю свежего эякулята с каплей стандартного красителя эозина.
Живые сперматозоиды в таких препаратах не окрашиваются (белые); мертвые сперматозоиды окрашиваются в красный цвет, т.к. повреждены их плазматические мембраны. Под жизнеспособностью подразумевают долю (в процентах) «живых» сперматозоидов.
Жизнеспособность следует оценивать, если процент неподвижных сперматозоидов превышает 50%.Оценка жизнеспособности может служить контролем точности оценки подвижности сперматозоидов, поскольку процент мертвых клеток не должен превышать (с учетом ошибки подсчета) процента неподвижных сперматозоидов. Наличие большого количества живых, но неподвижных сперматозоидов, может указывать на структурные дефекты жгутиков. Сумма мертвых и живых сперматозоидов не должна превышать 100%.
Характеристика клеточных элементов эякулята. Обычно эякулят содержит не только сперматозоиды, но и другие клетки, которые в совокупности обозначают, как «круглые клетки». К их числу относят эпителиальные клетки мочеиспускательного канала, клетки предстательной железы, незрелые половые клетки и лейкоциты. В норме эякулят не должен содержать более 5*106 круглых клеток/мл.
В большинстве случаев эякулят человека содержит лейкоциты, в основном нейтрофилы. Повышенное содержание этих клеток (лейкоспермия) может свидетельствовать о наличии инфекции и о плохом качестве сперматозоидов. Число лейкоцитов не должно превышать 1106/мл. Подсчет ведут в камере Горяева аналогично подсчету сперматозоидов.
Эякулят кроме лейкоцитов может содержать незрелые половые клетки (клетки сперматогенеза) на разных стадиях созревания: сперматогоний, сперматоцит I порядка, сперматоцит II порядка, сперматид. (рис. 2)
Наличие в эякуляте различных типов незрелых клеток сперматогенеза обычно говорит о его нарушении. Избыток этих клеток является следствием нарушения функции семенных канальцев, в частности, при сниженном сперматогенезе, варикоцеле и патологии клеток Сертоли.
Оценка морфологии сперматозоидов. Для анализа используют мазок, окрашенный гистологическими красителями (гематоксилин, Романовский-Гимза и др.), в котором производят последовательный подсчет 200 сперматозоидов (однократный подсчет 200 сперматозоидов предпочтительней двукратного подсчета 100 сперматозоидов) и выражают в процентах количество нормальных и патологических форм (Рис. 3).
Головка сперматозоида должна быть овальной формы. Отношение длины головки к ее ширине должно составлять от 1,5 до 1,75. Должна быть видна хорошо очерченная акросомная область, составляющая 40–70% площади головки.
Шейка сперматозоида должна быть тонкой, составлять 1,5 длины головки сперматозоида и прикрепляться к головке вдоль ее оси. Размеры цитоплазматических капель не должны превышать 1/2 размера головки нормального сперматозоида.
Хвост должен быть прямым, одинаковой толщины на всем протяжении и несколько уже в средней части, не закрученным и иметь длину около 45 мкм. Отношение длины головки к длине хвоста у нормальных сперматозоидов 1:9 или 1:10.
Дефекты головки: большие, маленькие, конические, грушевидные, круглые, аморфные, с вакуолями в области хроматина; головки с маленькой акросомальной областью, вакуолизированной акросомой, с несимметрично расположенной акросомой; двойные и множественные головки, головки с компактным строением хроматина и т.д.
Дефекты шейки и средней части: «склоненная» шейка (шейка и хвост образуют угол 90° к длинной оси головки), асимметричное прикрепление средней части к головке, утолщенная или неравномерная средняя часть, патологически тонкая средняя часть (отсутствие митохондриальной оболочки) и их любая комбинация.
Дефекты хвоста: хвосты короткие, множественные, в виде шпильки, сломанные, наклонные (угол больше 90°), неравномерная толщина хвоста, тонкая средняя часть, закрученный конец, закрученный полностью и их любая комбинация. При дифференцированном морфологическом подсчете учитываются только сперматозоиды с хвостами.Тератозооспермия – увеличение количества патологических форм сперматозоидов выше референсных значений. Выраженная тератозооспермия резко снижает шансы оплодотворения и увеличивает вероятность пороков развития у плода, если оплодотворение произошло. Тератозооспермия обычно сочетается с олигозооспермией и астенозооспермией.
Сперматозоиды, у которых головка заключена в цитоплазматическую каплю, и те, у которых цитоплазматическая капля расположена на шейке в виде шарфа и по отношению к размеру головки составляет более 1/3, выделяются как незрелые или юные. В нормальной спермограмме они составляют около 1%.
Референтные интервалы
- Объем – 2,0 мл или более;
- рН – 7,2 или более;
- концентрация – 20 *106 сперматозоидов/мл или более;
- общее количество – 40 *106 сперматозоидов и более в эякуляте;
- подвижность – 50% или более подвижных (категория а+b); 25% или более с поступательным движением (категория а) в течение 60 мин после эякуляции;
- жизнеспособность – 50% или более живых, т.е. не окрашенных;
- лейкоциты – менее 1 *106/мл.
Классификация показателей эякулята
- Нормозооспермия – нормальный эякулят;
- олигозооспермия – концентрация сперматозоидов ниже нормативных значений;
- астенозооспермия – подвижность ниже нормативных значений;
- тератозооспермия – морфология ниже нормативных значений;
- олигоастенотератозооспермия – наличие нарушений всех трех показателей;
- азооспермия – нет сперматозоидов в эякуляте;
- аспермия – нет эякулята.
Источник: https://www.cmd-online.ru/vracham/spravochnik-vracha/analiz-eyakulyata-spermogramma/
В каких случаях проводится анализ эякулята?
Спермограмма предназначена для того, чтобы врач мог определить способность мужчины к зачатию. Анализ эякулята — одно из важнейших урологических обследований, из спермограммы можно получить много данных, которые касаются не только возможности зачатия, но и состояния половых органов.
Сам анализ недорогой, проводится он быстро и довольно просто, но чаще всего выполняется в комплексе с другими. Есть показатели нормы, по которым врач и определяет общее состояние. Но к каждому пациенту необходим индивидуальный подход. Оценивается эякулят по специальным параметрам.
Перед проведением анализа следует выполнить простые меры подготовки, которые обеспечат получение достоверных данных.
Параметры для проведения оценки
При проведении анализа в эякуляте оценивается подвижность, кислотность сперматозоидов и прочие параметры. Учитываются и иные данные:
- Цвет должен быть беловатым, без посторонних включений. Желтоватый оттенок свидетельствует о наличии воспалительного процесса, кровь — о наличии более серьезных болезней.
- Объем колеблется от 2 мм до 6 мм, нарушения этого показателя связаны с изменениями гормонального фона, воспалениями семенных пузырьков, предстательной железы и прочих органов.
- Консистенция спермы должна быть вязкой, показатель нормы — до 2 см. Разжижение наступает обычно через 60 минут. Нарушение свидетельствует о том, что в наличии есть ферментативная патология, хроническое воспаление.
- Показатель кислотности должен составлять 7,2-7,4 (8). Сдвиги обусловлены тем, что наблюдаются воспалительные процессы семенных пузырьков, простаты.
- Объем сперматозоидов определяется на уровне 20-40 миллионов на 1 г, показатель в 12 миллионов уже считается предельным. Снижение количества — это признак перегрева паха, нарушения питания, наличия инфекций, генетических заболеваний. Это требует дополнительного обследования и определения причин.
- Качество сперматозоидов. Важно сразу определить, насколько спермии соответствуют норме.
- Некроспермия. Количество неподвижных спермиев не должно превышать 32%.
- Морфология сперматозоидов. Во время обследования необходимо определить, имеют ли спермии патологии развития.
- Количество лейкоцитов. Допускается не больше, чем 1 миллион. В противном случае наблюдается воспалительный процесс.
- Эритроцитов не должно наблюдаться.
- Наличия амилоидных телец не должно быть.
- Слизь присутствовать не должна.
- Показатели биохимии определяются по установленным параметрам.
Подготовка к спермограмме
Чтобы получить сперму для анализа, необходимо выполнить несколько обязательных условий, без которых проводить такое исследование будет невозможно, так как результаты получатся ложными. Из таких требований необходимо отметить:
- Собирается сперма только в специальные контейнеры, материал которых никак не сказывается на эякуляте. Запрещено собирать сперму в презерватив, стеклянные баночки и прочее. Используют только одноразовые контейнеры, выданные лаборантом.
- На контейнере обязательно проставляется дата и точное время забора. Это требуется для получения точных данных по некоторым характеристикам спермы, например, по подвижности спермиев.
- Сдавать анализы можно только в специализированных клиниках.
- Если есть необходимость транспортировки, то следует соблюдать температурный уровень в 20-40°C. В противном случае в эякуляте могут произойти патологические изменения.
- Если во время забора эякулят не попал в контейнер (случается и так), то необходимо сразу же помочиться в емкость, собрать в нее весь объем мочи.
Подготовка к проведению дополнительных анализов
Сдача эякулята назначается в условиях клиники. Врач перед этим дает рекомендации по подготовке. Важно их соблюдать в точности, чтобы не пришлось сдавать все анализы снова.
Рекомендации по подготовке к сдаче спермограммы:
- Исследование спермы. Рекомендуется от половых контактов, эякуляции воздержаться примерно за 2-5 дней до сдачи анализа. Важно прекратить прием лекарственных средств по возможности. Если это не представляется реальным, требуется обязательно оповестить лаборанта и специалиста, который будет давать расшифровку. Сбор эякулята проводится в специальный контейнер, который выдает лаборант. Необходимо собрать сперму путем мастурбации. Она проводится мужчиной в отдельном помещении. Если во время сдачи спермы часть ее объема была потеряна (попала мимо контейнера), то необходимо об этом оповестить лаборанта. Сперма сдается не позже чем за 1 час до того, как будет выполняться анализ.
- Тест перед заморозкой спермы на криотолерантность. Подготовка к тесту должна проводится правильно. От всех половых контактов, эякуляции надо воздержаться за 2-5 дней до сдачи этого анализа, прекратить прием любых лекарственных средств. У лаборанта берется специальный контейнер для сбора эякулята, после чего он отводит пациента в отдельное помещение для сбора спермы. Ее возможно получить путем мастурбации. Сбор эякулята должен проводиться в полном объеме, длительное его хранение не допускается.
- Анализ на бактериологический посев. Подготовка к бакпосеву включает отказ от всех половых контактов за 3-5 дней до сдачи анализа. Перед сбором посева требуется предварительно помочиться, после чего выполнить обязательный тщательный туалет половых органов. Моча при анализе на бакпосев в эякуляте присутствовать не должна. В контейнер собирается весь объем спермы, потери не допускаются. Но если это произошло, то необходимо об этом сообщить лаборанту.
- Проведение исследования на секрет предстательной железы. Подготовка к анализу включает воздержание от половых контактов. Забор материала может проводиться только врачом-урологом, для этого выполняется специальная процедура. Проводится сбор в условиях поликлиники, самостоятельно эякулят не собирается. Расшифровка проводится врачом с учетом всех предыдущих исследований, обычно назначается целый комплекс в полном соответствии с предполагаемым заболеванием и признаками.
Показатели нормы эякулята
После проведения спермограммы врач оценивает результаты анализа, дает так называемую расшифровку эякулята. Норма должна быть следующей:
- Общий объем спермы составляет в среднем 3-5 мл или около 1 чайной ложечки. Если количество меньшее, то можно судить о снижении работоспособности половых желез, яичек. Если объемы меньше нормы, то обычно делается вывод о мужском бесплодии.
- В 1 мл спермы количество сперматозоидов должно составлять 20-40 миллионов. Низкий показатель — это олигозооспермия, полное отсутствие — азооспермия. Все это свидетельствует о частичном либо полном бесплодии мужчины.
- Показатели подвижности сперматозоидов в норме обычно составляют 60-70% для здоровых и активных, 15% — для малоподвижных, 20-25% — для полностью неподвижных. Врач может считать вполне нормальным соотношение 70% активных на 30% мертвых сперматозоидов, т. е. до 32% неподвижных спермиев считается нормой. Если в эякуляте преобладают неподвижные сперматозоиды, то такое состояние называется некроспермией. Это тревожный сигнал, который может свидетельствовать о бесплодии, возникновении целого ряда заболеваний органов мочеполовой системы.
- Цвет эякулята должен быть светлым, молочно-белого оттенка. Никаких примесей, тем более крови, в нем быть не должно.
- Кроме крови в эякуляте не должно быть следов слизи, микрофлора должна быть нормальной. Наличие клеток эпителия в количестве, большем 2-3 — это отклонение от нормы. В таком случае специалист назначает дополнительное обследование на обнаружение урологического заболевания.
Спермограмма может быть источником информации и о наличии других сбоев половой системы. У спермы уровень вязкости должен быть в пределах 0-5 мм, уровень кислотности — 7,2-7,4, утомляемость (количество подвижных спермиев через час) — 10%, время разжижения эякулята — до 30 минут, скорость передвижения спермиев — 3 мм за 1 минуту.
Оценивать эякулят может только специалист, так как каждому пациенту требуется индивидуальный подход. Важно проводить комплексное обследование, учитывать различные факторы.
Если наблюдаются отклонения от нормы, то врач обычно назначает повторное обследование, чтобы результаты были максимально точными. Также важно правильно подготовиться к анализу, в противном случае все показатели будут не столь верными даже при повторной спермограмме.
Можно ли улучшить качество спермы?
Качество спермы можно улучшить, если анализы показали не совсем благоприятный результат. Обычно после сдачи эякулята и обнаружения отклонений врач может назначить такие простейшие методы лечения:
- Необходимо полностью прекратить употребление алкогольных напитков, особенно это касается пива. От курения тоже надо отказаться.
- Эякулят будет лучшего качества, если пациент начнет вести активный образ жизни. Надо больше бывать на свежем воздухе, делать зарядку, больше передвигаться пешком.
- Многие специалисты советуют меньше времени проводить за компьютером, любой техникой, которая оказывает негативное излучение на мочеполовые органы. Если такая ситуация необходима по работе, то следует предпринимать специальные меры защиты.
- Значение имеет и правильное питание, которое положительно влияет на общее здоровье. Эякулят не будет иметь должного качества, необходимого для зачатия, если рацион не только не правильный, но и вредный. Надо отказаться от фаст-фуда, большого количества жирного, острого. Больше в рационе должно быть белка, фруктов, овощей, орехов, каш. Мужчинам важно есть мясо, но предпочтение следует отдавать легким его сортам, жирная свинина не годится.
- Стрессовых ситуаций должно быть как можно меньше, основная часть заболеваний любого рода появляется именно из-за стрессовых ситуаций.
- Если наблюдаются негативные изменения в эякуляте, то надо отказаться от посещения бани, сауны, нижнего белья из синтетики.
Далеко не все негативные случаи можно устранить в домашних условиях. Иногда требуется серьезное лечение с применением лекарственных препаратов. Назначить их может только врач, самолечение пользы не принесет.
Анализ эякулята необходим во многих случаях, но чаще всего его проводят при проблемах с зачатием.
Перед тем как сдать сперму, необходимо выполнить ряд подготовительных мер, которые зависят от назначения обследования.
Сам анализ обычно не занимает много времени, во многих случаях результаты можно узнать уже через день. Расшифровку дает только специалист, так как норма может зависеть от многих обстоятельств.
Источник: https://kakbik.ru/andrologiya/fertilnost/analiz-eyakulyata.html
Анализ спермы (эякулята). Спермограмма
Бесплатную консультацию врача андролога по расшифровке спермограммы вы можете получить на нашем форуме
Спермограмма — метод исследования эякулята для оценки оплодотоворяющей способности мужской спермы. Анализ спермограммы показывает количественные, качественные, морфологические параметры спермы.
Анализ спермы проводится в случае:
- Бесплодного брака ( выявление мужского фактора, спермограмма — мужское бесплодие). Бесплодным называется брак, в котором беременность не наступает в течение 1 года регулярной половой жизни без применения противозачаточных средств.
- Бесплодия у мужчин (простатит, варикоцеле, инфекции, травмы, гормональные нарушения).
- Подготовки к искусственной инсеминации.
- Планирования беременности.
- Желания мужчины проверить свою плодовитость (фертильность).
Как сдается спермограмма?
Материал для исследования собирается путем мастурбации. Можно привезти эякулят в стерильной, герметично закрытой посуде, в тепле (в помышечной впадине или термостате при температуре тела), в течение часа после сдачи анализа.
До сдачи анализа воздержание не менее 4 дней, но не более недели. В этот срок отказ от тепловых процедур, алкоголя. После приема антибиотиков должно пройти не менее 2 недель.
Методы исследования спермы: фазово-контрастное микроскопирование, специальное окрашивание для оценки морфологии сперматозоидов.
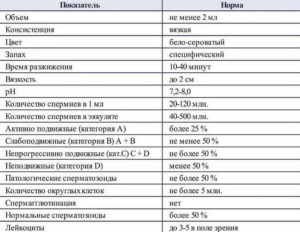
Норма спермограммы
• Объем — более 2 мл; • Консистенция — вязкая; • Разжижение через 10-30 мин; • Вязкость до 2 см; • Цвет — бело-сероватый; • Запах — специфический; • рН 7,2-8,0; • Мутность — мутный; • Слизь — отсутствует; • Количество сперматозоидов в 1 мл — 20 млн.- 200 млн.; • Общее количество сперматозоидов в эякуляте — более 40 млн.
; • Количество активноподвижных сперматозоидов — более 25 %; • Суммарное количество активноподвижных и малоподвижных — более 50 %; • Неподвижные сперматозоиды — менее 50%; • Отсутствие агглютинации и агрегации; • Количество лейкоцитов до 1 млн; • Нормальные сперматозоиды — более 50%; • Сперматозоиды с нормальной морфологией головки — более 30%;
• Клетки сперматогенеза — 2-4.
Расшифровка спермограммы, классификация показателей эякулята:
• аспермия – отсутствие эякулята, • олигозооспермия – снижение количества сперматозоидов в эякуляте (менее 20 млн в 1 мл), • азооспермия – отсутствие сперматозоидов в эякуляте, • криптозооспермия – наличие единичных сперматозоидов в эякуляте после центрифугирования, • астенозооспермия – снижение подвижности сперматозоидов,
• тератозооспермия – снижение содержания сперматозоидов нормальной морфологии.
Результаты спермограммы
При результатах, отличных от нормы, необходимо через 1-2 недели сдать сперму снова и с полученными результатами обратиться к врачу-андрологу для поиска причин возникшей патологии.
Исключением является подозрение на генитальные инфекции, в этом случае лечение необходимо начать незамедлительно. Например, влияние простатита на спермограмму проявляется в подвижности сперматозоидов.
Большое влияние на качество спермы оказывают инфекционные простатиты (особенно вызываемые инфекциями, передающимися половым путем).Воспалительный процесс в простате снижает подвижность сперматозоидов, способствует их агглютинации (склеиванию по причине наличия на поверхности сперматозоидов бактериальных тел, либо продуктов их жизнедеятельности) и образованию неполноценных форм (например, плохая спермограмма как результат уреаплазмоза).
Как улучшить спермограмму?
Иногда улучшить качество спермы можно, устранив производственные и бытовые вредные факторы, наладив нормальный ритм труда и отдыха, также необходимо обеспечить полноценное питание, правильный ритм половой жизни. Полезно ежедневно заниматься физической гимнастикой с акцентом на упражнения, улучшающие работу мышц таза и брюшного пресса.
Наиболее эффективными для улучшения качества спермограммы является лечение урологических, эндокринных заболеваний, а также прием некоторых медикаментозных препаратов. Какие препараты и продолжительность их приема назначает врач уролог-андролог.
Состояние сперматогенеза оценивается по спермограмме (спермиограмме)
Для получения корректного спермиологического диагноза при сдаче эякулята необходимо соблюдение следующих условий:
- воздержание от семяизвержения в течение 2-7 дней (оптимальный срок 4 дня);
- воздержание от приема алкогольных напитков, включая пиво, сильнодействующих препаратов (снотворные и успокаивающие средства) в течение этого срока;
- воздержание от посещений саун, бань, а также от приёма горячих ванн 2-7 дней;
Часто андрологи сообщают пациентам спермиологический диагноз и выдают на руки спермограмму без детального объяснения. У пациентов возникает огромное количество вопросов: какой из показателей не соответствует норме, что означает данное несоответствие, как связаны между собой показатели спермограммы?
Источник: https://medicalj.ru/diacrisis/andrology-test/516-spermogram
Эякулят: анализ и исследование спермограммы: расшифровка результатов посева

Семенная жидкость мужчин, больше известная как сперма, в медицине носит название эякулят. Это природная жидкость, выделяемая семенниками, имеющая характерную слизистую структуру, вязкая и непрозрачная.
Выделение эякулята происходит вследствие сексуального возбуждения при половой близости или мастурбации. Эякулят отличается специфическим запахом, похожим на аромат каштана, светлый, почти белый цвет.
Вкус жидкости зависит от продуктов, употребляемых мужчиной, и общего состояния его здоровья. У здоровых представителей мужского пола она имеет слегка соленый вкус с горьковатым оттенком. Как и любая жидкость человеческого тела, эякулят может быть исследован в лабораторных условиях для оценки состояния здоровья пациента.
Анализ эякулята проводится двумя способами: бактериологический посев и спермограмма.
Основные характеристики спермы
При половом акте или мастурбации выделяется небольшое количество семенной жидкости, объем которой зависит от нескольких факторов. Согласно медицинским нормам, он должен находиться в пределах от двух до десяти миллилитров.
Однако у взрослых мужчин количество спермы может быть меньше, снижается ее объем и с каждым половым актом, следующим с непродолжительными временными перерывами. Поэтому врачи чаще ориентируются на границы нормы от двух до пяти миллилитров.
Очень часто представители сильного пола принимают снижение количества выделяемой спермы за тревожный признак, свидетельствующий об ухудшении мужской силы и здоровья. В молодом возрасте мужчины полагают, что чем больше спермы выделяется при семяизвержении, тем больший эффект он производит на сексуальную партнершу.
На самом деле, количество выделяемого эякулята и его качество – две совершенно разные вещи. Не всегда большой объем спермы является показателем ее высокой фертильности. А ведь главное в эякуляте – это количество здоровых и активных сперматозоидов, способных достичь яйцеклетки и оплодотворить ее.
Такая оплодотворяющая способность спермы рассчитывается в лабораторных условиях. Согласно исследованиям, в 1 миллилитре спермы должно находиться от 20 до 25 миллионов здоровых сперматозоидов.
Сам эякулят состоит из семенной плазмы и форменных элементов. К последним относятся не только сперматозоиды, но и гоноциты. Семенная плазма – это основа спермы, отвечающая за ее правильную структуру. Выделяется она в том случаем, если все внутренние мужские органы работают правильно и слаженно. Оценить, насколько семенная жидкость здорова, можно, лишь проведя лабораторные анализы.
Посев эякулята и спермограмма назначаются пациентам в следующих случаях.
- Бесплодие. Этот диагноз ставится семейным парам, которые в течение года активной половой жизни не смогли самостоятельно зачать ребенка.
- В качестве обследования перед проведением процедуры экстракорпорального оплодотворения.
- При подозрении на возможную утрату свойств спермы вследствие перенесенных заболеваний или травм половых органов (инфекционные заболевания, гормональный дисбаланс, варикоцеле и т. д.).
- В качестве профилактического обследования по желанию пациента.
- Исследование эякулята входит в состав обязательных диагностик при планировании зачатия малыша семейной парой.
Однако основная задача данного исследования – это определение причины, мешающей мужчине стать отцом, то есть бесплодия. Помогает исследование эякулята выяснить и причины снижения объема выделяемой жидкости, уменьшения количества активных сперматозоидов.
Определят данные анализы возможные воспаления и инфекции, поразившие пациента, что поможет начать не только лечение бесплодия, но и других недугов, а также увеличить количество активных спермиев.
Факторы, располагающие к бесплодию
Бакпосев семенной жидкости – одна из наиболее часто выполняемых диагностик, назначаемых для исследования мужского здоровья. Диагноз «бесплодие» все чаще ставится вполне здоровым молодым людям, которые на другие аспекты здоровья не жалуются. Что же приводит к развитию данного недуга?
В первую очередь, это вина самого пациента. Нездоровый образ жизни, вредные привычки, неправильное питание, — все это приводит к гормональному дисбалансу организма, в результате которого снижается количество здоровых сперматозоидов и их активность.
Неразборчивость в половых связях, пренебрежение правилами контрацепции и, как следствие, заболевания половой системы, также влияют на возможность мужчины зачать ребенка.
К этим факторам можно добавить плохую экологическую обстановку, постоянные стрессы и высокое психоэмоциональное напряжение, отсутствие минимальных физических нагрузок, вредные рабочие условия.Благодаря анализам, врач сможет установить точную причину того, почему не происходит зачатие природным путем, а также назначит лечение, которое устранит данные факторы, повысит качество спермы и восстановит природные функции мужского здоровья. Обычно такое лечение включает ряд мероприятий: прием медикаментов, физиотерапевтические процедуры, изменение образа жизни.
Задача бактериологического посева – определить причины, по которым не происходит зачатие, выявить возможные воспаления, инфекционные болезни и другие дисфункции репродуктивных систем пациента.
Бактериологический посев эякулята и спермограмма
При проведении данного исследования можно выявить вредные микроорганизмы, присутствующие в эякуляте, а также выяснить чувствительность патогенной микрофлоры к определенным видам антибиотических препаратов.
Бактерии и инфекции, присутствующие в семенной жидкости, могут стать причинами изменения структуры эякулята, то есть изменения его вязкости.
Такое явление носит название вискозипатия. Причины ее появления: простатит, варикоцеле, орхит, воспалительные процессы в мочеполовых органах мужчины. Нередки случаи, когда врач не может установить точную причину данных изменений, тогда диагноз звучит как «идиопатическая вискозипатия».
Для уточнения диагноза совместно с бакпосевом проводится и спермограмма, которая подтверждает или опровергает «синдром вязкой спермы». При данном явлении, в организме возникают нарушения работы внутренних половых органов, в результате чего процессы, ответственные за разжижение семенной жидкости, протекают неправильно.
Если эякулят слишком вязкий, плотный, то спермии не могут двигаться в нем свободно, скорость их движения снижается, они становятся неспособными достичь маточных труб и более восприимчивыми к воздействию окружающих факторов, среды влагалища и матки.
Заметить такие нарушения без клинических исследований невозможно, так как объем спермы может оставаться прежним, а вот оплодотворительная способность– очень низкой. В норме вязкость эякулята не должна быть выше двух сантиметров. Превышение становится основанием для постановки диагноза «вискозипатия».
При проведении спермограммы учитываются такие данные семенной жидкости и параметры, как и при других обследованиях, а также некоторые дополнительные характеристики: качество спермиев, наличие или отсутствие эритроцитов (в норме их быть не должно), наличие или отсутствие слизистых форм жидкости, а также биохимические параметры.
Когда назначается бактериологический посев
Бакпосев спермы проводится параллельно с изучением характеристик простатического секрета. Назначаются эти процедуры всем пациентам, у которых врач подозревает наличие воспалительного процесса.
Обследование необходимо для того, чтобы выявить инфекционные заболевания и назначить лечение, способное остановить данные процессы и не допустить их переход в острые или хронические стадии.
В ходе исследования выявляются патогенные микроорганизмы, способные спровоцировать недуги в сфере урологии или вызвать венерические заболевания. Это одно из высокочувствительных исследований, необходимое не только для выбора тактики медикаментозной терапии, но и для контроля проводимого лечения.
Нативный эякулят и активные формы кислорода
Один из новейших методов исследования семенной жидкости – изучение нативных (чистых, необработанных) сперматозоидов. Такая методика позволяет изучить эякулят на субклеточном уровне, в результате чего определяются различные аномальные явления, присутствующие в клетках сперматозоидов.
Для изучения берутся «живые» спермии, излучающиеся под микроскопом, который позволяет их увеличить в 15 тысяч раз.
Чтобы провести исследование правильно, семенную жидкость лучше всего сдавать непосредственно в самой клинике, где будут проводиться исследования. С момента сбора до момента начала лабораторной диагностики должно пройти не более одного часа. Еще одно требование перед сдачей данного анализа – полный половой покой за несколько дней до посещения лаборатории.
Как и при других исследованиях, данный анализ изучает как самих сперматозоидов, так и семенной секрет. Эти параметры должны соответствовать здоровым нормам. Так, щелочной баланс должен быть в пределах от 7,2 до 7,8 рН, объем жидкости – не менее двух мл. Количество сперматозоидов в 1 мл – не менее 20 млн., причем не менее 50% из них должны иметь поступательное движение.Общий объем клеток с нормальным морфологическим строением не должен быть менее трети от всего количества.
Важно и содержание лейкоцитов – в норме их количество составляет не менее миллиона в миллилитре. Учитывается наличие склеивания, которое у здорового пациента отсутствует. Также в нативном эякуляте могут наблюдаться клетки сперматогенеза – 2-4 шт.
Неактивные и поврежденные сперматозоиды не должны составлять более половины объема полученной семенной жидкости. В случае, если хотя бы один из данных параметров нарушен, можно говорить о мужском бесплодии.
Бывают ситуации, когда в нативном эякуляте наблюдается избыточная продукция активных форм кислорода (АФК). АФК являются основными причинами окислительных процессов в семенной жидкости. Причинами такого явления могут быть болезни половой системы, аутоиммунные расстройства организма, воздействия окружающей среды.
Также продукция АФК увеличивается с возрастом пациента, при хронических недугах эндокринной системы, при тяжелых физических нагрузках. Все это влияет на объем спермиев в эякуляте, а отсутствие их необходимого количества ведет к бесплодию.
Как подготовиться к сдаче анализа
Чтобы провести обследование правильно и получить максимально точные результаты, следует ответственно подготовиться к сдаче эякулята. Сбор его проводится только в специальные стерильные одноразовые контейнеры, которые выдаются в клинике, проводящей подобные анализы.
Запрещено использовать для сбора любую стеклянную тару из-под пищевых продуктов, презервативы, пластиковые пакеты и т. д.
Очень важно отметить на контейнере не только дату, когда был собран эякулят, но и точное время. От этого будет зависеть точность некоторых показателей, изучаемых в процессе диагностики. Для проведения анализа стоит отдать предпочтение клинике, рекомендованной лечащим врачом.
Как только эякулят собран, его следует немедленно отвезти в лабораторию. Нежелательно хранить собранный биоматериал. Но если такой возможности нет, контейнер не нужно ставить в холодильник.Оптимальная температура хранения – от 20 до 40 градусов. Отсутствие должных условий хранения может привести к появлению ложных результатов. Также за несколько дней до проведения анализа стоит отказаться от интимных отношений.
Результаты анализов обычно получают в течение суток с момента сдачи биоматериала в лабораторию. Полученный бланк с личными данными, основными параметрами, нормами и изученными показателями выдается на руки пациенту.
Расшифровку полученных данных проводит только лечащий врач, который дал направление на проведение диагностики. Он же устанавливает окончательный диагноз и назначает лечебную терапию. Иногда кроме врача-репродуктолога, может потребоваться консультация и других специалистов: уролога, венеролога, хирурга, эндокринолога.
Как увеличить количество активных сперматозоидов
По результатам проведенных лабораторных исследований врач установит точную причину бесплодия и назначит лечение, призванное увеличить количество активных и здоровых спермиев в семенной жидкости. Но кроме приема медицинских препаратов и различных физиопроцедур, лечение должно включать в себя и другие параметры.
Увеличить качество спермы поможет соблюдение здорового образа жизни. Отказ от спиртных напитков и сигарет помогает улучшить результаты анализов в самое короткое время.
Эякулят станет более качественным, если в жизнь пациента войдут даже минимальные физические нагрузки: утренняя зарядка, прогулки, отказ от лифта и т. д.
Если есть возможность посещать фитнес-центры, стоит отдать предпочтение тренировкам, которые не приведут к чрезмерному перегреву организма. Это может быть плавание, йога, упражнения на растяжку.
Увеличить количество активных сперматозоидов способны и перерывы в работе, если она связана с длительным сидением на одном месте. Регулярные перерывы каждый час, при которых пациент сможет встать и походить по комнате, позволят не только дать отдых глазам, но и улучшить кровообращение в тазу, что напрямую влияет на состояние мужского здоровья.
Если встать возможности нет, можно выполнить несколько упражнений сидя.
Важно правильно и регулярно питаться, отказаться от перекусов, особенно вредной едой. Чтобы эякулят был более качественный, основу рациона должны составлять белковые и растительные продукты, а также рыба и кисломолочные напитки. Питаться нужно регулярно, часто и небольшими порциями.
Стоит избегать излишних стрессов и эмоциональных перенапряжений, которые также напрямую влияют на состояние мужского здоровья.
Увеличить объем сперматозоидов поможет отказ от посещения мест, в которых наблюдается повышение температурного режима: баня, пляж. Нижнее белье, особенно в летний период, должно быть только из натуральных тканей.Синтетика увеличивает температуру тела в паху, что снижает качество спермы.
Такие простые меры помогут дополнить лечение, назначенное лечащим специалистом, в более короткие сроки улучшить результаты анализов и быстрее зачать долгожданного малыша.
##
Источник: https://AnnaHelp.ru/diagnostika/eyakulyat.html


