Болезнь Паркинсона: Как предотвратить падение и удержать равновесие
Болезнь Паркинсона: не остановить, но замедлить! | Журнал
Статті
Увеличение средней продолжительности жизни (в развитых странах до 75–80 лет) является, без сомнения, выдающимся достижением современной цивилизации. Однако «нагрузкой» к желанному долголетию стало неуклонное старение населения, породившее целый ряд серьезных социальных, экономических и медицинских проблем.
Эксперты отмечают увеличение числа пожилых людей с хроническими нейродегенеративными заболеваниями, для большинства из которых отсутствуют радикальные методы лечения, позволяющие обратить вспять или хотя бы остановить патологический процесс.
Одно из них, наиболее распространенное, в 1817 году описал английский врач Джеймс Паркинсон
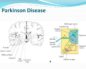
Болезнь Паркинсона — хроническое прогрессирующее дегенеративное заболевание центральной нервной системы, клинически проявляющееся нарушением произвольных движений. В настоящее время распространенность болезни Паркинсона в целом составляет 1–2 на 1000 человек населения.
В возрастной категории старше 70 лет недуг поражает одного из 100, старше 80 лет — одного из 50 человек. Заболеваемость паркинсонизмом не зависит от половой и расовой принадлежности, социального положения и места проживания.
Средний возраст начала болезни — 55 лет, в то же время у 10% больных заболевание дебютирует в возрасте до 40 лет.
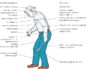
Дрожание рук и ног (тремор), скованные, замедленные движения, ослабление тонуса мышц, нарушение равновесия при сохранении чувствительности и интеллекта — так в своем «Эссе о дрожательном параличе» доктор Джеймс Паркинсон (1755–1824) описал основные симптомы заболевания, позже названного его именем.
Интересно, что шестеро больных, чьи истории болезни легли в основу «Эссе», не были пациентами Паркинсона. Врач фиксировал развитие внешних проявлений заболевания, на протяжении нескольких лет наблюдая за ними во время ежедневных прогулок.Он также обратил внимание на некоторые специфические для «дрожательного паралича» симптомы: непроизвольные движения пальцев, напоминающие «счет монет», и характерную позу просителя.
Термин «дрожательный паралич» был придуман не самим Паркинсоном, а писателем Джоном Обри (1626–1697). В своем биографическом труде «Жизнь мистера Томаса Гоббса из Малмсбери» он назвал дрожательным параличом тяжелый прогрессирующий недуг, в почтенном возрасте поразивший известного английского философа.
В 1861 году французский невропатолог Жан-Мартен Шарко (1825–1893) и физиолог Альфред Вульпиан (1826–1887) — опубликовали совместный труд, в котором дополнили описание болезни, данное Паркинсоном, собственными наблюдениями и, отдавая должное работам английского коллеги, впервые использовали термин «болезнь Паркинсона».
Заслуга Паркинсона в создании первого точного и яркого «портрета» заболевания, хотя упоминания о схожих недугах встречаются в древних и средневековых медицинских трактатах, летописях и мемуарах, в текстах Ветхого и Нового Заветов.
В античных источниках приведены и схемы лечения, включающие самые разнообразные мероприятия — от игры в мяч и прогулок на свежем воздухе до применения лекарств на основе семенников бобра.
Первое эффективное средство, смягчающее симптомы и замедляющее развитие болезни Паркинсона, предложено в индийских священных писаниях, называемых Ведами. Это и другие нервные заболевания древние индусы советовали лечить бобами растения Mucuna pruriens, называемого также бархатной фасолью.
Уже в ХХ веке выяснилось, что указанные бобы содержат терапевтическую дозу леводопы — ныне широко применяемого в синтетическом виде противопаркинсонического лекарственного средства.
Нейронные тайны
Несмотря на пристальное внимание специалистов к проблеме нейродегенеративных заболеваний, причины болезни Паркинсона до конца не выяснены. Не вызывает сомнения, что паркинсонические нарушения полиэтиологичны.
Поскольку некоторые признаки заболевания наблюдаются и при нормальном старении, это позволяет сделать вывод, что одним из причинных факторов паркинсонизма может быть возрастное снижение количества мозговых нейронов.
В то же время компенсаторные возможности мозга настолько велики, что клинические симптомы развиваются лишь после гибели 80% всех нейронов головного мозга.
Болезнь Паркинсона носит преимущественно спорадический характер, однако при наличии этого заболевания у ближайших родственников риск развития данной патологии возрастает в два раза. В связи с этим многие ученые настаивают на решающей роли наследственных факторов в возникновении болезни.
Болезнь Паркинсона прогрессирует медленно. Сначала появляется лишь некоторая тугоподвижность в конечностях, уменьшается гибкость суставов, возникают боль или общие затруднения при активных движения
Кроме болезни Паркинсона (первичного, или идиопатического паркинсонизма), которую связывают с нейродегенеративным процессом, выделяют вторичный, или симптоматический паркинсонизм.
Последний проявляется характерными двигательными расстройствами — понижением двигательной активности, замедлением произвольных движений и повышением мышечного тонуса — и обусловлен травматическими, токсическими или лекарственными повреждениями мозга, вирусным энцефалитом или цереброваскулярной патологией.
Специфичным как для болезни Паркинсона, так и вторичного паркинсонизма является снижение количества нейронов черной субстанции (одного из подкорковых ядер мозга), вырабатывающих и накапливающих дофамин — важнейший тормозной медиатор ЦНС.Нарушение синтеза дофамина приводит к дисбалансу тормозных и возбуждающих (ацетилхолиновых) нейромедиаторов, что, в свою очередь, обусловливает расстройство интегративных взаимоотношений между различными структурами головного мозга. Клинически это проявляется симптомами болезни Паркинсона.
Следует отметить, что ЦНС хорошо адаптируется к небольшому дефициту дофамина, и клинические признаки паркинсонизма появляются только при более чем 70% снижении концентрации данного нейромедиатора относительно исходного уровня.
Проявления болезни Паркинсона
«Вы увидите тех, кто двигает дрожащими частями тела так, словно их головы или руки им не подвластны; и никакими усилиями они не могут унять эту дрожь», — так гениальный Леонардо да Винчи (1452–1519) писал в своих дневниках о людях, страдающих тремором.
Вопреки распространенному мнению, а также убеждению самого Паркинсона, дрожание — характерный, однако не обязательный симптом заболевания. Тремор возникает вследствие ритмического сокращения мышц-антагонистов с частотой пять колебаний в минуту и более всего заметен в кистях рук. При выполнении пациентом направленного движения он становится менее выраженным или исчезает.
Наряду с тремором к характерным проявлениям болезни Паркинсона относят гипокинезию, ригидность и постуральную неустойчивость (неустойчивое равновесие).
Гипокинезия (брадикинезия) — вынужденное замедление и снижение числа движений — внешне выражается прежде всего в значительном обеднении мимики и жестикуляции. Больные описывают гипокинезию как ощущение слабости и быстрой утомляемости.
Особенно трудно им дается начало движения и его координация. На более поздних стадиях заболевания они отмечают затруднения при смене положения тела вo время сна; при пробуждении таким больным трудно встать с постели без посторонней помощи.
Ригидность клинически проявляется повышением мышечного тонуса. При исследовании пассивных движений у пациента ощущается ступенеобразное снижение тонуса в мышцах-антагонистах («феномен зубчатого колеса»). Повышенный тонус скелетных мышц может вызывать боль. Кроме того, он обусловливает характерную сутулую «позу просителя» у пациентов с болезнью Паркинсона.
Постуральные рефлексы при болезни Паркинсона либо ослаблены, либо вовсе отсутствуют, в результате чего коррекция позы становится недостаточной, больные часто падают и вынуждены пользоваться опорными приспособлениями.
Диагноз болезни Паркинсона устанавливают при наличии как минимум двух из четырех описанных выше основных проявлений. В то же время следует учитывать и другие возможные признаки заболевания.
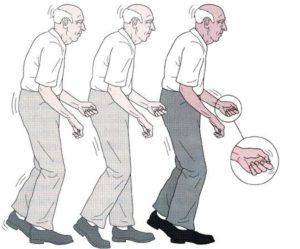
Так, пациенты с болезнью Паркинсона ходят мелкими шаркающими шагами, однако иногда вынуждены для поддержания вертикальной позы ускорять шаг и даже переходить на бег, как бы «догоняя» свой центр тяжести.Исчезают содружественные качательные движения рук при ходьбе (ахейрокинез). В начале движения или перед преодолением препятствия больной может испытывать замешательство (так называемые эпизоды застывания).
Оскудевает мимика, урежается мигание; речь становится монотонной из-за утраты координации в мышцах, участвующих в артикуляции. Нарушение координации в запястье и кисти обусловливает мелкий нечеткий почерк.
Снижение силы сокращения мочевого пузыря приводит к частым позывам к мочеиспусканию, а вялость кишечника — к запорам. Возможно также развитие ортостатической гипотензии (нарушение способности организма поддерживать в вертикальном положении обычный уровень артериального давления), себореи, слюнотечения, болевого синдрома.
Примерно у половины больных отмечаются проявления депрессии. По мнению ряда специалистов, она носит реактивный характер. Другие же рассматривают депрессию как симптом заболевания, в основе которого лежит разрушение дофаминергических нейронов в лимбической системе, играющей важную роль в формировании эмоций.
В 30% случаев на поздних стадиях заболевания наблюдаются снижение памяти, уменьшение интеллектуальной продуктивности, обучаемости и, в конечном счете, деменция. У 20% больных развиваются психотические нарушения — органический психоз с галлюцинаторно-параноидными проявлениями или хронический делирий (дезориентация во времени и месте, спутанность сознания, галлюцинации, бред).
Широкое применение нейролептиков в психиатрической и неврологической практике в различных странах мира привело к значительному росту частоты лекарственного (индуцированного лекарствами) паркинсонизма. Читайте Паркинсонизм и лекарства
На поздних стадиях заболевания качество жизни пациентов с болезнью Паркинсона оказывается существенно сниженным. При грубых нарушениях глотания больные быстро теряют в весе. В случае длительной обездвиженности присоединяющиеся дыхательные расстройства и пролежни могут привести к летальному исходу.
Обычно выделяют пять стадий развития и, соответственно, степеней тяжести болезни Паркинсона:
1) односторонние симптомы паркинсонизма;
2) двусторонние симптомы паркинсонизма без нарушений равновесия;
3) присоединение умеренных нарушений равновесия;
4) значительное ограничение двигательной активности при сохранении возможности самостоятельно передвигаться;
5) больной прикован к постели или инвалидному креслу.
Терапия паркинсонизма: комплексно, последовательно, пожизненно
Современной медицине не известны методы излечения нейродегенеративных заболеваний, в том числе болезни Паркинсона. Поэтому терапия должна быть направлена на замедление прогрессирования заболевания, устранение патологических симптомов, улучшение качества жизни и предупреждение инвалидизации пациента.
Лекарственная терапия при болезни Паркинсона предполагает устранение биохимического дисбаланса (симптоматическая терапия), приостановление и уменьшение нейродегенеративного процесса (нейропротекторная терапия). С целью устранения дефицита дофамина назначают заместительную терапию или используют имеющиеся ресурсы дофаминергической системы.
Заместительную терапию проводят препаратами леводопы — левовращающего изомера диоксифенилаланина (L-ДОФА), который является предшественником дофамина. По силе влияния на симптомы заболевания леводопасодержащие препараты превосходят все остальные противопаркинсонические средства.
Современные леводопасодержащие препараты содержат вещества, блокирующие ассимиляцию леводопы на периферии, благодаря чему снижается риск развития таких побочных эффектов, как тошнота, рвота, тахикардия и кардиалгия.В то же время при их длительном приеме очень часто развиваются центральные побочные эффекты (нарушения моторики, у пожилых пациентов — психотические расстройства).
В целях стимуляции выброса дофамина в синаптическую щель и угнетения его обратного захвата используют амантадин. По некоторым данным, это лекарственное средство обладает также центральным холинолитическим и нейропротекторным эффектом.
Селективную защиту эндогенного дофамина в нейронах обеспечивают препараты — ингибиторы ферментов, участвующих в разрушении дофамина: селегилин, толкапон, энтакапон. Возможно включение в схемы лечения болезни Паркинсона холинолитических средств (циклодола, норакина, беллазона).
Они незаменимы в случае непереносимости препаратов дофаминергического ряда, однако часто вызывают серьезные побочные эффекты (снижение когнитивных функций, галлюцинации, деменцию).
К средствам, предположительно обладающим нейропротекторным действием при болезни Паркинсона, относят препараты с антиоксидантным эффектом, агонисты дофаминовых рецепторов, ингибиторы транспорта дофамина.
Снижение эффективности фармакотерапии и развитие тяжелых побочных эффектов при приеме противопаркинсонических препаратов являются показанием к применению нейрохирургических методов лечения. Целью стереотаксических деструктивных и стимуляционных операций является прерывание патологически функционирующих связей между различными структурами головного мозга.
Высокая степень инвалидизации при прогрессировании болезни Паркинсона, а также возникающие в связи с этим значительные социально-экономические проблемы обусловливают необходимость создания системы медико-социальной реабилитации.
Она должна включать диспансерное наблюдение каждого больного группой специалистов (невролог, методист лечебной физкультуры, психотерапевт, социальный работник), специальные школы для пациентов и их родственников, психотерапевтические занятия и др.
В 1972 году на базе Института геронтологии НАМН Украины было открыто специализированное отделение по экстрапирамидным заболеваниям с Центром паркинсонизма. Оно стало первым подобным учреждением в бывшем СССР. С 1994 года активно работает Украинская ассоциация по борьбе с паркинсонизмом, защищающая интересы пациентов, страдающих этим тяжелым заболеванием.Современной медицине пока не под силу полностью остановить прогрессирование болезни Паркинсона, однако своевременное лечение, как правило, позволяет на многие годы сохранить профессиональную и бытовую активность больного.
Подготовила Татьяна Ткаченко
“Фармацевт Практик” #01′ 2009
- болезнь Паркинсона
- дофамин
- нейродегенеративные заболевания
Поділіться цим з друзями!
- Tweet
- Share 0
- +1
- Pinterest 0
- ontakte
Источник: http://fp.com.ua/articles/bolezn-parkinsona-ne-ostanovit-no-zamedlit/
Болезнь Паркинсона: лечение народными средствами
Если вам поставили диагноз болезнь Паркинсона, то вам необходимо вместе с вашим врачом определеить подходящий план лечения, который обеспечит вам наибольшее облегчение симптомов с наименьшими побочными эффектами.
Определенные изменения образа жизни могут также помочь облегчить жизнь с болезнью Паркинсона. Существует несколько методов борьбы с болезнью Паркинсона народными средствами, которые вы можете предпринять самостоятельно.
>Узнайте больше о традиционном лечении болезни Паркинсона
Здоровое питание
Не существует определенной пищи или комбинации продуктов, с доказанной эффективностью для помощи в борьбе с болезнью Паркинсона, но некоторые продукты могут помочь ослабить некоторые из ее симптомов.
Например, употребление в пищу продуктов с высоким содержанием клетчатки и употребление достаточного количества жидкости может помочь предотвратить запоры, которые часто встречаются при болезни Паркинсона.
Сбалансированная диета также должна предусматривать важные питательные вещества, например, такие как омега-3 жирные кислоты, которые могут быть полезны людям с болезнью Паркинсона.
Лучшие продукты для лечения болезни Паркинсона
Для больных болезнью Паркинсона важно питаться сбалансированно, пища должна быть полноценной и включать в себя большое количество свежих фруктов, овощей и качественных мясных продуктов. Избегайте прошедшие обработку пищевые продукты и те, которые содержат консерванты, синтетические ингредиенты и другие химические вещества.
Для улучшения своего состояния при болезни Паркинсона, начните соблюдать здоровую диету, которая включает следующие продукты:
- Сырые фрукты и овощи обеспечивают организм антиоксидантами, которые помогают понижать образование свободных радикалов и снижать воспалительные процессы.
- Продукты с высоким содержанием клетчатки. Запор распространен среди пациентов с болезнью Паркинсона, поэтому не забывайте употреблять большое количество клетчатки и также употреблять достаточное количество жидкости, для для нормализации функций кишечника.
- Полезные жиры: употребление ненасыщенных полезных жиров может поддерживать неврологическое здоровье и предотвращать ухудшение настроения. Добавляйте в рацион такие продукты, как красная рыба, авокадо, кокос, орехи или проросшие семена, такие как грецкие орехи и лен.
- Масла холодного отжима: оливковое масло, которое используется в качестве заправки для салата, может обеспечить организм необходимым витамином Е, который работает как антиоксидант. Льняное и кокосовое масло также являются полезными маслами, которые включают в свой рацион, поскольку они оказывают противовоспалительное действие.
- Омега-3 продукты: Увеличение потребления омега-3 жирных кислот может помочь поднять уровень допамина и уменьшить воспаление. Употребляйте морепродукты несколько раз в неделю, а также включите орехи и проросшие семена в свой рацион.
- Свежие овощные соки: они помогают обеспечить организм необходимыми витаминами и минералы. Свежий сок также хорошо помогает при запорах.
- Ешьте высокобелковые продукты только на ужин: учеными было доказано, что снижение уровня белка в течение всего дня помогает снизить проявление симптомов болезни Паркинсона.
- Зеленый чай: Зеленый чай содержит полифенольные антиоксиданты, которые помогают бороться со свободными радикалами. Он также содержит теанин, который повышает уровень допамина в мозге. Старайтесь выпивать три чашки в день, чтобы обеспечить максимальную пользу от приема чая.
Продукты, которые следует избегать, они могут ухудшить состояние при болезни Паркинсона
- Чрезмерное количество белка: сокращение потребления белка может улучшить симптомы болезни Паркинсона.
- Продукты, прошедшие промышленную обработку. Токсины и добавки, содержащиеся в этих продуктах, могут ухудшить состояние. Удаление из рациона также является профилактическим шагом, который снижает риск возникновения других заболеваний, связанных с увеличением возраста.
- Искусственные подсластители и заменители сахара: они считаются токсичными и могут ухудшить симптомы при болезни Паркинсона.
- Алкоголь: может нарушить неврологическое функционирование и способствовать изменениям настроения или осложнениям.
- Любые потенциальные пищевые аллергены: пищевые аллергии могут усугубить симптомы болезни Паркинсона, ухудшая здоровье кишечника и воспалительные процессы. Ограничьте общие аллергены, к которым относятся глютен, молочные продукты, моллюски и арахис.
Добавки и эфирные масла для Паркинсона
- Коэнзим Q10 (1200 миллиграммов в день): мощный антиоксидант, который может замедлить прогрессирование болезни Паркинсона. Исследования показали, что у людей страдающих болезнью Паркинсона пониженный уровень коэнзима Q10 в головном мозге и крови. Коэнзимом Q10 является мощным антиоксидантом, позволяющим бороться с негативными воздействиями свободных радикалов, которые ответственны за окислительное повреждение мозга и вызывает когнитивные проблемы. Поэтому люди с высоким уровнем процессов окислительного повреждения могут позволить себе потреблять еще больше Q10.
- Витамин C (750 миллиграммов 4 раза в день): Может использоваться как антиоксидант для предотвращения вредного влияния свободных радикалов. Также поддерживает сильную иммунную функцию и является анаболическим средством.
- Витамин Е (400 МЕ ежедневно): важный антиоксидант, который поддерживает мозг.
- Добавки Омега-3, рыбий жир (1000 миллиграммов в день): Помогает уменьшить воспалительные процессы и поддерживает неврологическое здоровье.
- Витамин D: Чтобы поддерживать здоровье ваших костей, убедитесь, что в вашем рационе содержится много кальция и витамина D. Люди старше 50 лет должны потреблять 1500 миллиграммов кальция в день вместе с 800 МЕ витамина D (включая в себя: от солнца, из продуктов питания и добавок).
- Эфирные масла при болезни Паркинсона: использование эфирных масел может эффективно уменьшить и успокоить некоторые симптомы, связанные с болезнью Паркинсона, такие как депрессия, сон, воспаление кожи и проблемы с пищеварением. Например, исследовния показали, что ладанное масло уменьшает воспаление мозга, а масло ветивера уменьшает тремор (дрожь).
Физические упражнения
Упражнения могут поддерживать силу мышц, гибкость и координацию. Упражнения могут также улучшить ваше общее самочувствие и уменьшить депрессию или беспокойство.
Ваш врач может предложить вам проконсультироваться с физиотерапевтом, чтобы составить программу упражнений, которую вы сможете выполнять. Вы можете также выполнять такие виды физической активности, как оздоровительная ходьба, плавание, танцы, водная аэробика или растяжка.
Болезнь Паркинсона может нарушить ваше чувство равновесия, затрудняя прогулку с нормальной походкой. Упражнения могут улучшить вашу координацию и баланс.
Для тех людей, кто может подвергаться риску развития болезни Паркинсона, но у которых еще не развились симптомы, исследования показывают, что «выполнение упражнений в среднем возрасте значительно уменьшают риск позднего слабоумия и других слабых когнитивных нарушений».
Современные многочисленные исследования показывают, что физические упражнения имеют множество противовоспалительных и нейропротекторных свойств, которые улучшают когнитивное (умственное) здоровье.
Исследования на животных выявили многие проявление защитных эффектов, связанные с физическими упражнениями, включая уменьшение дофаминергических нейротоксинов, улучшение нейротрофических факторов головного мозга и улучшение нейропластичности.
Двигайтесь с осторожностью
Паркинсон может ухудшать чувство равновесия и затруднить прогулку с естественной походкой. Вот советы, которые могут облегчить движение и сделать его более безопасным:
Старайтесь не двигаться слишком быстро, и при необходимости используйте поддерживающую трость или другую опору.
Во время ходьбы убедитесь, что ваша пятка (каблук) касается поверхности в первую очередь. Работайте над тем, чтобы плавно перемещаться вперед.
Если вы заметили, что вы чрезмерно наклонятесь, остановитесь и выпрямите свою осанку.Во время ходьбы смотрите прямо куда вы идете, а не вниз. Когда вы поворачиваетесь, удерживайте ноги в том же положении.
Старайтесь не наклоняться и не сгибаться, держите центр тяжести под вашими ногами.
Как избежать падения
На более поздних стадиях заболевания вы можете чаще падать. На самом деле, вы можете потерять равновесия от небольшого толчка. Следующие рекомендации могут помочь избежать этого:
- Сделайте разворот вместо поворота вашего тела над вашими ногами.
- Равномерно распределите свой вес между обеими ногами и не наклоняйтесь.
- Не носите какие-либо вещи во время прогулки.
- Избегайте ходьбы назад.
Растяжка для предотвращения жесткости мышц
Легкая гимнастика и растяжка облегчают выполнение повседневных задач. Это также может помочь уменьшить скованность, болезненность в мышцах. Вот простая последовательность, которую вы можете ежедневно выполнять, чтобы избежать мышечных спазмов или болей:
Встаньте в 20 см от стены и поднимите руки вверх. Положите руки на стену для удержания равновесия и вытяните руки и спину.
Затем повернитесь и обопритесь спиной к стене для равновесия. Медленно маршируйте на месте, поднимая колени как можно выше.
Сидя на стуле, заведите руки за спинку стула и, насколько возможно отведите плечи. В о время растягиваний поднимайте голову к потолку.
Сидя на стуле, поочередно поднимайте ноги вверх и вниз, а руки перемещайте вперед и назад по бокам.
Водная аэробика
Потеря равновесия, снижение силы мышц и их жесткость могут затруднить выполнение обычных физичиских упражнений. Водная аэробика может давать те же преимущества, что и другие виды обычных упражнений, но без риска падения.
Научное исследование, опубликованное в журнале Physical Therapy Science, показало, что пожилые люди, которые занимались плаванием, значительно увеличивали силу ног, лучше восстанавливали баланс после падения, значительно улучшали походку и уменьшали риск будущих травм от падения.
По возможности занимайтесь водной аэробикой, используя мелкий конец бассейна и перила для безопасности, чтобы избежать несчастных случаев. Пригласите друга для дополнительной мотивации и поддержки. Занятия в группе могут быть полезным для эмоциональной поддержки и дополнительной мотивации.
Иглоукалывание
Восточную медицину можно применять на ваше усмотрение.
Однако некоторые ученые утверждают, что ее стоит проанализировать для лечение как когнитивных расстройств, так и связанных с настроением заболеваний.
По данным исследовательской группы нейродегенеративных заболеваний, недавнее исследование показало, что акупунктура может облегчить симптомы болезни Паркинсона, вызвав нейронный ответ в тех областях головного мозга, которые особенно подвержены воспалениям, такие как таламус.
Иглоукалывание использовалось на протяжении столетий, чтобы помочь уменьшить боль, беспокойство, бессонницу и жесткость мышц. В настоящее время предполагается, что оно может даже помочь замедлить гибель клеток и ослабить окислительный стресс, который вызывает повреждение дофаминергических нейронов в черном веществе головного мозга.
> Подробнее о болезни Паркинсона
ЕЩЕ: НА ГЛАВНУЮ СТРАНИЦУ
Источник: http://nevrologvolgograd.ru/bolezn_parkinsona_lechenie_narodnyimi_sredstvami.html
Симптомы болезни Паркинсона

Симптомы болезни Паркинсона – это признаки, согласно которым специалисты могут делать выводы о наличие данной патологии.
Сама болезнь Паркинсона представляет собой состояние, при котором в головном мозге прекращает вырабатываться дофамин, необходимый для контроля моторных функций человека и воздействия на нервную систему.
Люди, которые болеют паркинсонизмом, испытывают многочисленную физическую симптоматику, наиболее явной является замедленность движений и отсутствие возможности контролировать мышечную работу.
Из-за постоянной прогрессии стадий данного заболевания важно знать всю симптоматику патологии, чтобы иметь возможность отслеживать необходимость медицинской помощи при усугублении проблемы.
Первые предвестники
Болезнь Паркинсона начинается с гибели нейронов головного мозга, которые отвечают за выработку нейромедиатора дофамина. Нейромедиаторы представляют собой вещества, которые способствуют возможности обмена различными сигналами между нервными клетками и мышечными тканями.
Первые симптомы болезни Паркинсона или доклинические проявления патологии возникают за 6-10 лет до момента идентификации заболевания.
Предвестниками болезни можно считать ухудшение обоняния, возникновение запоров, возникновение ортостатической гипотензии (при резкой перемене положения тела человек чувствует «падение» давления), снижение половой функции у мужчин, возникновение депрессии, частые ночные кошмары.Явная клиническая картина болезни Паркинсона возникает лишь после гибели 50-80% нейронов головного мозга, продуцирующих дофамин, а самих запасов дофамина в организме остается не более 20-30%.
Моторные признаки
Длительное время в медицинских кругах считалось, что главными симптомами Паркинсона являются исключительно моторные признаки. Именно по совокупности двигательных нарушений в прошлом выставляли диагноз паркинсонизма.
Нарушение моторных функций всегда вначале возникает с одной стороны человеческого тела, а спустя 2-5 лет распространяется постепенно и на вторую половину.
Асимметричность начала заболевания является в современной науке самым точным признаком возникновения болезни Паркинсона.
Гипокинезия как симптом
Гипокинезия в качестве симптоматики выражается в том, что у пациента значительно снижается двигательная активность.
Человек на протяжении нескольких часов может сидеть в одной позе, передвигаться очень медленно, скованно, двигаясь мелкими шагами и переставляя ноги параллельно друг другу. Также пропадают безусловные движения тела.
Пациент перестает размахивать руками в процессе ходьбы, взгляд становится застывшим и безучастным, лицо выражает полную безэмоциональность, глаза практически не моргают.
Снижение эмоциональности возникает и в речи человека. Пациент начинает разговаривать невыразительно и монотонно. Также очень сильно страдает почерк пациента при паркинсонизме, уменьшается его плавность и амплитуда, написанное выглядит рваным.
Мышечная ригидность
Мышечная ригидность при паркинсонизме также выражается в скованности движений, поскольку тонус мышечной ткани растет. У пациента наблюдается вынужденное положение тела, он сутулится, голова его часто наклонена набок или вперед, конечности постоянно пребывают в полусогнутом состоянии. Если же больной совершает какое-то движение, то в этом состоянии конечности и замирают на долгое время.
При попытках другого человека пошевелить конечностями за больного можно ощутить сопротивление в мышцах пациента. Также характерен еще один симптом заболевания, называемый в медицине «зубчатым колесом». Он проявляется в скачкообразном движении суставов, если постараться подвигать рукой или ногой вместо пациента. Создается ощущение, что в области суставов у человека расположены шестеренки.
Тремор покоя
Тремор представляет собой дрожание. Чаще всего, при болезни Паркинсона этот симптом является наиболее очевидным. Обычно тремор конечностей в случаях паркинсонизма проявляется в состоянии покоя, может исчезать в периоды сна и усиливаться, если человек переволновался.
Тремор, помимо конечностей, может проявляться в качестве дрожания челюсти или движений головы вверх-вниз. При движении тремор стихает, а в состоянии покоя обычно усиливается. Первым симптомом паркинсонизма в 40% всех случаев болезни является именно тремор.
Многие пациенты страдают асимметричным дрожанием кистей, так что со стороны кажется, будто человек пересчитывает монеты.Тремор ног, подбородка и головы присоединяется позднее, а вот постуральный тремор (дрожание рук при попытках удерживать определенные позы) чаще всего возникает за много лет до начала явных признаков заболевания.
Постуральная неустойчивость
Постуральная неустойчивость в качестве симптома паркинсонизма выражается в сложности контроля собственных действий. Пациенту тяжело начинать двигаться и заканчивать свои движения.
Нарушенная координация изменяет центр тяжести в теле, что часто приводит к падениям. Пациент больше не может держать равновесие или делает это с большим трудом.
В процессе ходьбы тело по инерции двигается вперед, что и приводит к спотыканию, падению и необходимости использования подручных средств для облегчения походки.
Немоторные симптомы
Кроме основных моторных дисфункций симптомами болезни Паркинсона принято считать и немоторные нарушения, такие как:
- возникающие запоры;
- болезненность мышц и суставов;
- расстройства опорожнения мочевого пузыря в ночное время суток;
- нарушения сна;
- потеря или понижение обоняния;
- возникновение слабости и быстрая утомляемость;
- частые и сильные депрессивные состояния.
Нарушения поведения
Среди основных поведенческих нарушений при возникновении паркинсонизма можно назвать подавленность, депрессии, замкнутость в себе. Человек начинает очень тихо разговаривать, в его тембре возникает хрипота, звук начинает дрожать. Сама речь лишается эмоциональности и начинает напоминать ответы робота.
Также выражение лица у пациента становится безучастным. В медицине есть такое понятие, как «маска Паркинсона», которое применяется к амимичным лицам больных. Человек выглядит всегда расстроенным, апатичным, «убитым горем». Сокращается и количество морганий глаз.
Все это вызывается недостаточным количеством дофамина, поскольку из-за его нехватки лицевые мышцы твердеют.
Однако, помимо внешних признаков, и сам характер человека меняется вместе с лицом. Он становится безучастным, ничем не интересуется, долго обдумывает сказанное, не реагирует на обращения к нему с первого раза.
Апатичность и безучастность – основные признаки поведения человека с болезнью Паркинсона.
Депрессия как симптом
Главным психологическим симптомом паркинсонизма выступает депрессия. У пациента всегда плохое настроение, он ощущает сильную вялость, теряет уверенность в собственных суждениях и действиях.
Человек начинает избегать суеты, шумных мероприятий, большого потока общения. Мотивация к жизни и каким-то индивидуальным интересам полностью пропадает.
Можно сказать, что пациенту становится неинтересна сама жизнь.
Запоры как немоторный признак
Еще одним немоторным соматическим проявлением раннего паркинсонизма является возникновение запоров. Если ежедневное опорожнение кишечника сопровождается напряжением и болезненностью, важно попытаться урегулировать это при помощи достаточного количества жидкости и клетчатки в пище.
Иногда такое воздействие могут оказывать и некоторые медицинские препараты.
Однако если вышеперечисленные причины не могут влиять на качество стула, а запоры все равно донимают, необходимо задуматься о том, что именно данный признак может указывать на первые симптомы болезни Паркинсона, возникающий вследствие нарушения обмена веществ из-за сбоя мозговой деятельности.
Нарушения сна
Болезнь Паркинсона обычно сопровождается и проблемами со сном. Днем такие люди испытывают чрезмерную апатию и сонливость, а по ночам не могут нормально заснуть. Также если в период ночного сна человек начинает осуществлять внезапные и очень резкие движения, это тоже может являться звоночком того, что начинает проявляться паркинсонизм.
Ночные кошмары служат свидетельством начинающегося паркинсонизма, остановка дыхания в период сна – апное – также может говорить о данной патологии.
При этом важно рассматривать совокупность симптоматики, а не каждый признак в отдельности.
Например, если при ночных кошмарах человека также мучит и синдром беспокойных ног, когда он не может заснуть без движений ногами, которые в итоге его и будят, стоит задуматься о визите к доктору.
Нарушение когнитивных функций и половой активности
Нарушение когнитивных функций при болезни Паркинсона выражается следующими симптомами:
- возникает заторможенность или брадифрения;
- снижается способность концентрировать внимание, параллельно возрастает утомляемость;
- пропадает способность обучения чему-то новому, поскольку снижается оперативная память;
- человек перестает планировать свое будущее, даже ближайшие действия;
- мышление становится инертным, решения принимаются по шаблонам, исчезает способность размышлять;
- развитие деменции на поздних стадиях заболевания.
Также дополнительным симптомом возникшей болезни Паркинсона является снижение полового влечения, что особенно заметно у мужчин на самых ранних стадиях заболевания. Чем сильнее прогрессирует паркинсонизм, тем сильнее выражена половая дисфункция и в итоге интерес к сексуальной жизни человеком полностью утрачивается.
Болевые ощущения
Мышечная ригидность при болезни Паркинсона часто приводит к болезненным ощущениям в области плечевых суставов, шейного отдела позвоночника. Первые проявления мышечной ригидности могут быть незаметны, однако еще до всех явных проявлений заболевания боли в вышеназванных отделах могут начать беспокоить человека.
Если симптоматики иного характера нет, пациентам выставляется диагноз «остеохондроз», который можно лечить долгое время на хронической стадии, поскольку улучшений от терапии человеку ждать не приходится.
Вегетативные изменения
В качестве явных симптомов болезни Паркинсона выступают и многочисленные вегетативные признаки заболевания. Они охватывают практически все органы и системы организма, поскольку сбои в деятельности головного мозга чаще всего отражаются на функциональности всего тела.
Среди основных вегетативных нарушений в желудочно-кишечном тракте стоит назвать запоры, дефекаторную дисфункцию, дисфагию, тошноту, нарушенное слюноотделение.
Среди сердечно-сосудистой симптоматики выделяется ортостатическая гипотензия, артериальная гипертензия в положении лежа и гипотензия после приема пищи, нарушение сердечного ритма.
Мочевыделительная система организма реагирует на возникновение паркинсонизма никтурией, недержанием мочи, удлинением и учащением мочеиспускания, задержкой мочи, чувством неполного опорожнения и прочими факторами.Половая система проявляет собственную дисфункцию снижением либидо, нарушениями эрекции и эякуляции, более редкими сексуальными контактами. Также часто возникает одышка, нарушается кашлевой рефлекс, человек плохо начинает переносить жару или холод, может возникнуть себорея.
Галлюцинации как проявление болезни
При нарушениях мозговой работы возникают различные серьезные последствия для человеческого здоровья. При болезни Паркинсона могут возникать галлюцинации в 20-60% всех случаев заболеваемости, которые обусловлены внешними и внутренними источниками.
Нейродегенеративные процессы при гибели нервных клеток, синтезирующих дофамин, часто вызывают психопатические патологии, психические расстройствами, результатом которых могут стать галлюцинации различного характера (зрительные, слуховые и прочие). Это может усилить нарушение приема лекарственных средств, которые назначаются пациентам при паркинсонизме. В данном случае также нередко возникают галлюцинации.
Особенности проявлений у людей разного пола и возраста
В среднем, болезнь Паркинсона начинает проявляться у пациентов в 55 лет.
Однако известны и случаи дебюта заболевания в возрасте до 40 лет, а также в детском и подростковом возрасте (ювенильный паркинсонизм).
Симптоматика заболевания не зависит от возраста пациента, в котором она дала о себе знать. Однако чем моложе пациент с симптомами паркинсонизма, тем медленнее заболевание обычно протекает.
Подверженность болезни Паркинсона не зависит от половой принадлежности человека, его расы, социального положения или места проживания. Все исследования на этот счет на сегодняшний день имеют отрицательный результат.
Больше всего на протекание болезни Паркинсона оказывает влияние стадия заболевания.
На самых поздних стадиях качество жизни пациентов сильно страдает, они становятся полностью зависимыми от постороннего ухода, у них нарушается глотательная функция, из-за чего их вес может резко снизиться.
Обычно летальный исход случается у пациентов с болезнью Паркинсона на поздних стадиях из-за присоединившихся дыхательных расстройств или пролежней.
Источник: https://FoodandHealth.ru/bolezni/simptomy-bolezni-parkinsona/
Профилактика болезни паркинсона – как предотвратить болезнь — Инсульт Инфо
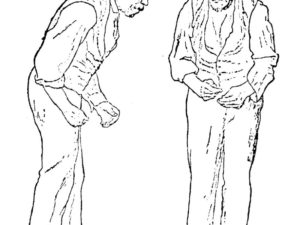
Болезнь Паркинсона – это заболевание нервной системы человека, при котором больной теряет контроль над собственными движениями.
Происходит это в результате ряда изменений в работе черной субстанции мозга. Чем дальше заходит процесс, тем более тяжелая стадия болезни диагностируется у пациента.
Данная проблема чаще всего встречается у пожилых людей, но нередко обнаруживается у детей и людей молодого возраста.
Заболевание всегда неизменно прогрессирует, хоть и медленными темпами. При наличии наследственной предрасположенности не последнюю роль играет своевременная профилактика болезни Паркинсона.
Особенности болезни
Черная субстанция мозга вырабатывает дофамин. В случае недостатка данного вещества в мозге происходит нарушение механизма взаимодействия между черной субстанцией и полосатым телом. В результате у человека появляются симптомы болезни Паркинсона.
Однозначного мнения о причинах появления данного заболевания не существует. Примерно 20% случаев наблюдаются у людей с наследственной склонностью.
Также можно выделить следующие основные факторы риска:
- черепно-мозговые травмы;
- атеросклероз сосудов головного мозга;
- инфекционные заболевания;
- интоксикации;
- недостаток витамина D.
На начальной стадии заболевания симптомы выражены достаточно слабо и со стороны практически незаметны.
Но, чем меньше остается в мозге клеток, производящих дофамин, тем более явно у человека начинают наблюдаться проблемы с координацией движений.
Симптомы
У людей с болезнью Паркинсона наблюдаются определенные симптомы, выраженность которых усугубляется с прогрессом болезни:
- Постоянное ощущение усталости и недостатка сил.
- Неуверенная походка, которая может сопровождаться заметным пошатыванием.
- Забывчивость, отсутствие нормальной концентрации (человек может не суметь довести до конца начатое предложение или забыть мысль, которую только что собирался высказать).
- Гнусавость и неразборчивость речи.
- Изменение почерка. Люди с Паркинсоном пишут мелкими, неровными буквами.
- Резкие смены настроения.
- Частые депрессии.
- Бедная мимика, отсутствие выраженных эмоциональных реакций.
- Повышенный тонус мышц.
- Тремор конечностей. На первых стадиях заболевания у подавляющего числа пациентов тремор наблюдается на одной руке, но в дальнейшем тремор охватывает все конечности.
Огромное значение имеет диагностика болезни на ранних стадиях. Это позволяет максимально повысить эффективность лечения, замедлив процесс прогресса болезни.
Профилактические мероприятия
Всегда проще предотвратить болезнь, чем лечить ее в запущенном варианте (что не всегда возможно).
Профилактические мероприятия помогут снизить темпы развития болезни Паркинсона у людей, входящих в группу риска.
К таким мероприятиям относится следующее:
- Незамедлительно обращаться к врачу при обнаружении симптомов, схожих с вышеперечисленными симптомами болезни Паркинсона.
- Своевременно лечить все сосудистые патологии, которые возникают в головном мозге в результате перенесенных травм или инфекционных заболеваний.
- Пить в умеренных количествах натуральный кофе. Данная мера является достаточно спорной, но огромное количество научных исследований подтверждают факт отсутствия среди людей с болезнью Паркинсона курильщиков и любителей кофе.
- Грамотно употреблять нейролептические препараты. Не следует пить подобные препараты более одного месяца.
- Употреблять в пищу продукты, содержащие полезные для мозга флавоноиды и антоцианы. Данные вещества содержатся в достаточном количестве в цитрусовых фруктах (апельсины, мандарины, грейпфрут), в яблоках.
- Употреблять в пищу продукты, содержащие витамины группы В, клетчатку (молочные продукты, злаковые, свежие овощи и фрукты, орехи, морепродукты, мясо и т.д.).
- Избегать любых стрессов и переживаний.
- Вести здоровый образ жизни (не употреблять алкогольных напитков в неумеренных количествах, не курить, высыпаться, заниматься спортом, сбалансированно питаться и т.д.).
- Избегать прямого контакта с вредными веществами, способными вызвать развитие заболевания (с марганцем, угарным газом, пестицидами и т.д.).
Всегда проще предотвратить болезнь, чем лечить ее в запущенном варианте. Профилактические мероприятия помогут замедлить прогресс заболевания, поэтому входящим в группу риска людям следует уделять им особое внимание.
Применение народных средств
Существует множество рецептов лечения болезни Паркинсона народными средствами, которые тоже являются эффективными.
Подобные рецепты популярны, благодаря общедоступности и низкой стоимости компонентов, из которых готовятся лекарственные средства.
Наибольшей популярностью пользуются следующие народные рецепты для профилактики болезни Паркинсона:
- Ванны для ног из папоротника. Для приготовления ножных ванн необходимо взять 5 столовых ложек сухих корней папоротника и залить их пятью литрами воды. Полученный отвар нужно кипятить на слабом огне около 2 часов. Отвару необходимо дать немного остыть, после чего его выливают в таз и принимают ножные ванны.
- Масло для рук. Для приготовления масла необходимо взять примерно два стакана цветков жасмина и поместить их в банку емкостью 0,5 литра. Цветки заливаются подсолнечным маслом, после чего банка закрывается крышкой и ставится на солнце. Необходимо периодически встряхивать содержимое банки во время настаивания. Через 40 дней средство нужно убрать в холодное место на хранение. Рекомендуется массировать руки полученным маслом как можно чаще.
- Чеснок. Чеснок известен своими многочисленными полезными свойствами. При болезни Паркинсона рекомендуют дважды в день (утром и вечером) съедать по зубчику чеснока, сочетая его с ложкой меда.
- Шиповник. Отвар из шиповника позволит улучшить общее состояние организма больного. Необходимо залить стаканом воды 2 столовые ложки измельченных корней растения и кипятить полученный отвар на небольшом огне около 20 минут. Остывший отвар нужно процедить. Употреблять шиповник рекомендуется по половине стаканы дважды в день примерно за полчаса до приема пищи.
Таким образом, болезнь Паркинсона вызывается необратимыми изменениями в работе головного мозга человека. На начальных стадиях симптомы заболевания выражены неявно, но с течением времени болезнь прогрессирует. Людям, входящим в группу риска, важно проходить необходимые обследования и принимать профилактические меры.
Несмотря на то, что полностью вылечить болезнь невозможно, своевременная диагностика и эффективное лечение позволяют значительно замедлить темпы прогрессирования заболевания. Это дает возможность продлить период нормальной жизнедеятельности человеку с данной проблемой.
Профилактика Паркинсона: питание, обследования, вредные привычки
Профилактика Паркинсона позволяет снизить вероятность развития патологии, но не полностью предотвратить ее развитие. Это заболевание, которое характеризуется потерей контроля над собственными движениями. Это связано с нарушением функционирования черной субстанции мозга.
Патологию обычно диагностируют у пожилых людей, но иногда выявляют и у молодежи. Остановить прогрессирование болезни нельзя. Независимо от лечения она будет развиваться медленно, но неуклонно приведет к нарушению двигательной функции.
Если у человека наследственная предрасположенность, то важно уделить время профилактике.
Коррекция питания
В первую очередь составляют правильный рацион. В него включают продукты, содержащие большое количество флавоноидов и антоцианов, обладающих нейрозащитными свойствами. Эти вещества получают из яблок и цитрусовых. Также следует придерживаться таких рекомендаций:
- В рационе должно быть больше овощей, фруктов, бобовых и отрубей. В их составе много клетчатки. Она способствует нормальной работе кишечного тракта и препятствует возникновению запоров. Желательно употреблять протертую пищу, которая будет легко усваиваться в организме.
- Если у человека уже начала развиваться болезнь Паркинсона и он начал проходить лечение препаратом Леводопа, то следует отказаться от продуктов, содержащих белок, так как под влиянием качественного белка происходит снижение эффективности препарата.
- Придерживаться питьевого режима. Взрослому человеку следует употреблять не менее 500 мл воды в сутки. Это обеспечит нормальную работу всех органов и систем.
- Отказаться от углеводов и жиров. Важно, следить, чтобы не образовался лишний вес.
Основная профилактика при болезни Паркинсона заключается в насыщении организма витаминами и полезными веществами.
Нужно есть больше шпината, моркови, яиц, горошка, говяжьей печени, орехов, репчатого лука, творога. Прием пищи должен быть разделен на пять частей. Лучше есть часто, но небольшими порциями.
Благодаря этому можно распределить необходимые калории и получить все необходимые элементы.
Если в этом есть необходимость, то можно обратиться к врачу за назначением витаминного комплекса и корректировкой питания. Важно помнить, что каждому человеку необходимо определенное количество калорий. Это зависит от особенностей организма, активности человека и других факторов.Благодаря правильному питанию можно улучшить функционирование сердечно-сосудистой системы, избежать развития атеросклероза. Это обеспечит нормальным питанием клетки головного мозга, которые вырабатывают дофамин и другие необходимые для работы органа компоненты.
Регулярные обследования
Профилактика болезни Паркинсона включает регулярное прохождение обследований. Врачи рекомендуют посещать медучреждение, даже если ничего не беспокоит раз в год. Это позволяет обнаружить патологические процессы.
Если выявить болезнь Паркинсона вначале развития и начать лечение, то можно значительно замедлить развитие патологического процесса.
Активный образ жизни
Люди, которые ведут активный образ жизни, снижают вероятность развития болезни Паркинсона на 45%. Это заболевание поражает мужчин в два раза чаще, чем женщин.
Чтобы обезопасить себя, следует уделять физической активности не меньше шести часов в неделю. Для этого не нужно посещать спортзал. Можно много ходить пешком, кататься на велосипеде. Это позволит насытить организм кислородом, стабилизировать процесс кровообращения, улучшить работу мозга и его структур.
О вредных привычках
Ученые получили доказательства того, что курение снижает вероятность развития болезни Паркинсона. Статистика говорит, что у курильщиков болезнь возникает реже. Специалисты заметили, что чем больше стаж курения, тем ниже риск болезни. Но не стоит начинать курить, так как это приведет ко многим другим проблемам со здоровьем.
Принимать лекарства по назначению врача
Профилактика болезни Паркинсона у женщин и мужчин включает серьезное отношение к медикаментам. Проявления болезни возникают под влиянием противорвотных препаратов и антипсихотических средств.
В качестве побочных эффектов у этих медикаментов являются тремор, повышение тонуса мышц и другие симптомы болезни Паркинсона.
Избегать контакта с токсическими веществами
Токсические вещества приводят к разрушению клеток головного мозга. Поэтому, если человека работает в условиях вредных для организма, он должен использовать средства защиты.
Теория об употреблении кофе
Учеными было установлено, что с помощью кофеина можно предотвратить болезнь Паркинсона, а при наличии заболевания облегчить состояние больного. На сегодняшний день проводят клинические испытания на людях.
Доказано, что кофеин улучшает память и предотвращает разрушение клеток головного мозга. Исследования выявили, что если человек выпивает в день около двух чашек кофе, то можно снизить риск развития болезни на 40%.
Как можно предотвратить болезнь Паркинсона волнует многих, особенно если среди ближайших родственников есть случаи заболеваемости. Снизить вероятность патологии можно, если придерживаться этих рекомендаций, что положительно повлияет на состояние всего организма.
Источник:
Болезнь Паркинсона: профилактика и лечение
Болезнь Паркинсона (идиопатический паркинсонизм) — это хроническое прогрессирующее заболевание, при котором постепенно разрушаются нервные клетки головного мозга.
Эта болезнь вызывает непроизвольное дрожание конечностей, нарушения координации и речи, мышечную скованность, а также затруднения в передвижении. Впервые данное заболевание описал в 1817 году британский врач Джеймс Паркинсон в своем «Эссе о дрожательном параличе».
В зависимости от причины развития заболевания различают первичный (идиопатический) и вторичный (симптоматичный) паркинсонизм. Первичный паркинсонизм, составляющий 75-80% от всех случаев заболевания данным недугом, представляет собой болезнь Паркинсона.
Предрасположенность к развитию этого заболевания может передаваться по наследству. Вторичный паркинсонизм, или синдром Паркинсона, развивается на фоне различных заболеваний и патологических состояний .
Болезнь Паркинсона относится к числу наиболее распространенных нейродегенеративных заболеваний. От этой болезни страдает 1 из 100 человек в возрасте от 60 лет.
Чаще всего болезнь Паркинсона поражает пожилых людей, которым больше 55 лет. Примерно 10% из всех заболевших – это молодые люди, которым меньше 40 лет.
Иногда болезнь Паркинсона встречается у детей и подростков, в этом случае заболевание называется ювенильным паркинсонизмом Ханта.
Болезнь Паркинсона: причины
Точные причины этого заболевания до конца не изучены. Медики полагают, что появлению и прогрессированию болезни Паркинсона могут способствовать 3 основных фактора.
Источник: http://insultinfo.ru/simptomy/profilaktika-bolezni-parkinsona-kak-predotvratit-bolezn.html