Болезнь Шильдера: Дети и рассеянный склероз
Лейкоэнцефалит Шильдера

Лейкоэнцефалит Шильдера — дегенеративно-демиелинизирующее поражение головного мозга, сопровождающееся образованием крупных или сливных зон демиелинизации.
Имеет неуклонно прогрессирующее течение с неспецифичной и полиморфной клинической картиной, которая может включать психические нарушения, пирамидный и экстрапирамидный синдромы, когнитивный дефицит, поражение черепно-мозговых нервов, эписиндром.
Диагностируется лейкоэнцефалит Шильдера по клиническим критериям и результатам МРТ после исключения другой патологии с подобными проявлениями. Терапия осуществляется глюкокортикостероидами, антиконвульсантами, миорелаксантами и психотропными средствами. Однако лечение малоэффективно.
Лейкоэнцефалит Шильдера впервые был рассмотрен в качестве самостоятельной нозологии в 1912 г. психоневрологом, имя которого прочно закрепилось в названии заболевания, хотя сам автор обозначил описанную им патологию термином «периаксиальный диффузный лейкоэнцефалит».
Позже различными исследователями были представлены описания других клинических форм лейкоэнцефалита: в 1941 г. — геморрагического лейкоэнцефалита, в 1945 г. — подострого склерозирующего лейкоэнцефалита.
Поскольку основной патоморфологический субстрат болезни составляют диффузные зоны демиелинизации белого вещества, лейкоэнцефалит Шильдера входит в группу демиелинизирующих заболеваний.
Преимущественный возраст манифестации болезни Шильдера до сих пор остается спорным вопросом.
Зарубежные специалисты в области неврологии считают характерным дебют в возрастном периоде от 7 до 12 лет, а отдельные авторы предлагают относить заболевание к детской форме рассеянного склероза.Наблюдения отечественных неврологов, напротив, свидетельствуют о равной степени поражения лиц различной возрастной категории.
Причины лейкоэнцефалита Шильдера
Этиопатогенез болезни Шильдера находится в стадии изучения. Из названия заболевания видно, что первоначально подразумевалась воспалительная этиология церебрального поражения, т. е. энцефалит. Предполагается вирусная теория заболевания по типу медленных инфекций.
Среди возможных инфекционных агентов дискутируется роль кори, герпетической инфекции, миксовирусов, которые, возможно, запускают процесс аутоиммунного церебрального воспаления. Однако безуспешные попытки выделения возбудителя привели к возникновению иной этиопатогенетической теории.
Последняя предполагает связь лейкоэнцефалита Шильдера с дисфункцией регуляторных механизмов липидного обмена, что сближает заболевание с наследственными лейкодистрофиями.
Морфологические изменения заключаются в образовании в белом церебральном веществе полушарий значительных зон демиелинизации, имеющих четкие заостренные очертания и зачастую асимметрично расположенных.
В ряде случаев подобные очаги формируются в мозжечке и мозговом стволе.
У пациентов, заболевших в пубертатном периоде и во взрослом возрасте, описаны случаи, когда наряду с зонами обширной демиелинизации наблюдаются округлые бляшковидные очаги, напоминающие бляшки рассеянного склероза.
Заболевание отличается наличием неспецифичной и полиморфной симптоматики. Может манифестировать исподволь развивающимися психическими расстройствами: лабильностью настроения, апатией, нарушением поведения, эпизодами возбуждения с галлюцинаторным синдромом. Интеллектуальное снижение прогрессирует вплоть до деменции.
Наблюдаются аграфия, акалькулия, алексия, агнозия, апраксия. Вследствие демиелинизации черепных нервов возникает неврит зрительного нерва, офтальмоплегия, тугоухость, снижение зрения, бульбарные расстройства. При поражении мозжечка появляется мозжечковая атаксия, скандированная речь, интенционный тремор.
Поражение зрительной зоны коры проводит к гемианопсии, корковому амаврозу. Возможны экстрапирамидные нарушения в виде гиперкинезов, торсионной дистонии и т. п. Пирамидные расстройства обычно наблюдаются на поздних этапах лейкоэнцефалита в виде моно-, геми- и тетрапарезов.Зачастую присутствует судорожный синдром (по типу джексоновкой эпилепсии или с генерализованными эпиприступами), характеризующийся отсутствием специфической ЭЭГ-картины.
Вариативность сочетаний различных симптомокомплексов настолько выражена, что не позволяет выделить типичный вариант течения болезни Шильдера.
В ряде случаев клиника сходна с прогредиентным вариантом рассеянного склероза, в других — имеет псевдотуморозный характер, в третьих — напоминает психиатрическую патологию.
В последнем случае пациенты могут проходить лечение у психиатра вплоть до развития явной неврологической симптоматики.
Диагностика лейкоэнцефалита Шильдера
Прижизненно диагностировать лейкоэнцефалит Шильдера весьма затруднительно. Эта задача требует от невролога тщательного сопоставления анамнестических, клинических и томографических данных, внимательного проведения дифдиагностики со схожими заболеваниями. С целью обследования зрительного и слухового анализаторов к консультациям могут привлекаться офтальмолог и отоларинголог.
Электроэнцефалография выявляет признаки диффузного церебрального поражения: снижение альфа-активности и дезорганизацию ритма; зачастую определяется эпилептиформная активность.
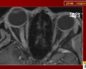
При исследовании цереброспинальной жидкости обнаруживается повышение уровня гамма-глобулина на фоне снижения удельного веса альбуминовой фракции. Наиболее информативным способом инструментальной диагностики выступает МРТ головного мозга.
Болезнь Шильдера подтверждает наличие как минимум одного большого или пары сливных очагов демиелинизации в белом церебральном веществе.Для установления окончательного диагноза многие неврологи руководствуются критериями C.M. Poser 1985 г.
: наличие по данным МРТ 1-2 округлых зон демиелинизации величиной не менее 2х3 см; отсутствие патологии надпочечников; исключение любой иной церебральной патологии (внутримозговой опухоли, рассеянного энцефаломиелита, инсульта и пр.
); соответствие норме уровня жирных кислот в сыворотке крови; выявление на аутопсии зон диффузного хронического склероза. В некоторых случаях отличить лейкоэнцефалит Шильдера от лейкодистрофии позволяют лишь гистологические исследования церебральных тканей пораженной зоны.
Отсутствие ясных представлений об этиопатогенезе болезни Шильдера пока не позволило разработать более или менее эффективные методы ее лечения.
Отмечен некоторый эффект глюкокортикостероидной терапии, в связи с чем многим пациентам назначают метилпреднизолон, вначале парентерально в ударной дозе, а затем внутрь с постепенным снижением дозы.
Параллельно проводится курс нейропротекторной, антиоксидантной и сосудистой терапии, при необходимости назначаются антиконвульсантное лечение (карбамазепин, диазепам), миорелаксанты (амантадин, толперизон, амидин), противоотечные мероприятия (фуросемид, ацетазоламид, магния сульфат), психотропные фармпрепараты.
Своевременно начатое лечение способно лишь несколько задержать прогрессирование патологии. Однако, не смотря на его проведение, все пациенты погибают. Время наступления летального исхода варьирует от нескольких месяцев до 3 лет с момента дебюта лейкоэнцефалита.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_neurology/Schilder-leukoencephalitis
Что такое рассеянный склероз у молодых женщин и мужчин, признаки, симптомы, причины

Неправильная работа иммунной системы может привести к поражению головного и спинного мозга, следствием чего является хроническое заболевание, известное как рассеянный склероз.
Ошибочно путать его со старческим, он зачастую встречается в подростковом или даже детском возрасте. В основном данное нарушение защитных функций организма случается у людей от 10 до 40 лет.
Заболевание практически не оказывает влияния на продолжительность жизни человека.
- Особенности
- Причины возникновения
- Признаки
- Ход заболевания
Особенности
Несмотря на то что заболевание является неизлечимым, существуют методы и возможности облегчить жизнь подростков, столкнувшихся с рассеянным склерозом. Инъекции лекарственных препаратов, призванные ослабить приступы и уменьшить количество новых, часто вызывают у ребенка побочные эффекты, в виде болезненных ощущений, холода или сильных головных болей.
Чтобы избежать их или хотя бы минимизировать проявления, врачи начинают терапию небольшими дозировками, постепенно увеличивая количество вводимого препарата. Еще одной характерной реакцией организма является покраснение кожных покровов в области укола. Эффективным средством, которое поможет избавиться от раздражений, будет холодный компресс.
Дети, которые страдают от рассеянного склероза, также как и все остальные подвержены другим типичным для ребенка заболеваниям. Попадание в организм инфекции приводит к слабости или расстройству желудка, которые можно по ошибке списать на проявления рассеянного склероза, хотя он и не будет служить первопричиной ухудшения самочувствия в данном конкретном случае.
Однако стоит отметить, что рассеянный склероз оказывает отрицательное воздействие на другую болезнь, которая, в свою очередь, стимулирует ухудшение клинической картины хронического заболевания.Рассеянный склероз может прогрессировать в болезнь Шильдера – это расстройство, которое чаще всего развивается именно в детском и подростковом возрасте.
Для него характерны резкое ухудшение интеллектуальных способностей, дрожь в руках, а также нарушение зрительных и речевых функций.
Болезнь Шильдера является одной из форм развития рассеянного склероза, а при лечении применяется тот же спектр препаратов.
Причины возникновения
С данным заболеванием сталкивается 1 человек из 4000 или 0,3% населения планеты. Женщины гораздо более уязвимы перед рассеянным склерозом, нежели мужчины и болеют в несколько раз чаще.
Нехватка в организме витамина D увеличивает риск заболевания, поэтому люди, живущие дальше от экватора, болеют значительно чаще, чем обитатели теплых и солнечных стран. Согласно данным ученых, распространенными предпосылками развития болезни являются сильное переохлаждение и простуда.
Ключевым фактором появления рассеянного склероза служит нарушение в работе гемато-энцефалического барьера, призванного оградить спинной и головной мозг от проникновения иммунных клеток, лимфоцитов, функцией которых является уничтожение вредоносных микроорганизмов.
Оказавшись по другую сторону барьера, лимфоциты атакуют клетки мозга. Это происходит за счет выработки ими антител, повреждающих миелиновую ткань, обволакивающую клетки нервной системы.
Появляется воспалительный процесс, на месте которого формируется рубец. Он препятствует передаче нервных импульсов между нейронами, замедляя процесс доставки инструкций и команд различным органам. Это проявляется в нарушениях речи и координации, а также в ухудшении тактильной чувствительности.
Существует ряд дополнительных причин, которые могут стать причиной возникновения рассеянного склероза:
- наследственная предрасположенность (встречается довольно редко);
- угнетенное состояние и хронические стрессы;
- различные вредоносные микроорганизмы;
- сильный недостаток витамина.
Исследователи продолжают изучение возможных причин возникновения рассеянного склероза. Некоторые из них считают, что есть связь с прививкой против гепатита B, однако доказательная база на данный момент отсутствует.
Одна из гипотез заключается в вирусе, например, кори, как первопричине заболевания. Подтверждением правильности данных рассуждений служит тот факт, что после уничтожения вирусных клеток самочувствие пациента значительно улучшается.
Признаки
Болезнь прогрессирует плавно и систематически, не вызывая ярко выраженных симптомов на первых порах. Когда образуются первые рубцы, преграждающие каналы связи между нейронами, здоровых клеток по-прежнему достаточно для обеспечения нормального процесса управления организмом.
Поэтому первые проявления заболевания индивидуальны и вариативны, что привело к ситуации, когда 7 из 10 молодых людей не обращаются к врачу, так как признаки болезни исчезают.
Заболевание снова дает о себе знать тогда, когда повреждено около половины нервных волокон. Именно в этот период пациенты начинают страдать от следующих проявлений рассеянного склероза:
- происходят нарушения в работе органов зрения;
- появляется боль в глазах;
- возникает чувство оцепенения пальцев на руках;
- ухудшается способность реагировать на внешние раздражители;
- возникает слабость в теле;
- наблюдаются проблемы с координацией.
Картина протекания заболевания может быть разной, в зависимости от индивидуальных особенностей организма того или иного пациента. Кроме того, даже у одного и того же больного, одни симптомы со временем могут сменяться другими проявлениями.
В редких случаях, когда рассеянный склероз диагностируют у ребенка, которому не исполнилось 6 лет, наблюдаются нижеописанные симптомы:
- кома;
- летаргия;
- тошнота;
- конвульсии.
Чем длительнее срок протекания заболевания, тем большее количество рубцов будет образовываться, нарушая связь между нейронами мозга. Поэтому чем дольше пациент страдает от рассеянного склероза, тем большее количество симптомов у него проявляется.
Ход заболевания
Рассеянный склероз является заболеванием, которое протекает по волновой структуре. Обострение сменяется ремиссий (улучшением клинической картины или полным исчезновением всех симптомов), иногда длящейся до 5 лет. Однако, чем дольше человек болен, тем реже случаются ремиссии и тем короче их продолжительность.
Наблюдения врачей показывают, что возраст начала заболевания прямо пропорционально влияет на его течение. Когда рассеянный склероз диагностируют в 10-летнем возрасте, он характеризуется более лояльной для организма ребенка формой.
В то же время болезнь протекает гораздо более агрессивно, когда с ней сталкиваются дети чуть постарше, а именно 12-15 лет. При таком развитии событий симптомы проявляются гораздо более выразительно, что пагубно сказывается на развитии организма в целом.
На первых порах заболевания ребенок страдает от:
- Темных пятен перед глазами, похожих на туманную пелену. Достаточно часто в подобной ситуации окулист диагностирует неврит зрительного нерва.
- Нестабильного физического состояния, проявляющегося в повышенной утомляемости и боли в мышцах.
- Непроизвольного выделения мочи – инконтиненции, которая чаще всего встречается у маленьких детей.
- Постоянной дрожи в руках, которая является характерным симптомом заболевания.
Спустя небольшой промежуток времени после появления первых признаков, часто случается продолжительная ремиссия, которая длится в течение нескольких месяцев. Однако в этот период каналы связи между клетками мозга продолжают разрушаться. Пока количество целых нервных волокон достаточно велико, они в состоянии обеспечивать бесперебойную передачу импульсов между нейронами.
Существует группа повышенного риска заболевания рассеянным склерозом. К ней относятся дети, которые родились с гипоксической энцефалопатией. За этим термином стоит повреждение мозга, вызванное недостаточным количеством кислорода.
Своевременное обнаружение рассеянного склероза дает возможность обеспечить больному жизнь, практически ничем не отличающуюся от той, которой живет человек, не страдающий данным заболеванием.
Довольно важным фактором служит забота близких. Они должны давать молодому человеку или юной девушке определенную свободу действий, чтобы не мешать нормальному развитию личности и социальной реализации. В то же время необходимо следить за своевременным приемом лекарств, что оказывает сильное влияние на течение заболевания.Источник: https://nevralgia.ru/zabolevaniya/rasseyanniy-skleroz/rasseyannyy-skleroz-u-molodyh/
Применение МРТ в диагностике редких форм рассеянного склероза

В этой статье мы расскажем Вам о МРТ-диагностике следующих заболеваний: 1. Оптикомиелит Девика 2. Концентрический склероз Бало 3. Болезнь Марбурга 4. Диффузный склероз (лейкоэнцефалит Шильдера) 5. Опухолеподобный РС
6. Воспалительная псевдотуморозная демиелинизация
Оптикомиелит Девика
Это воспалительное, демиелинизирующее заболевание ЦНС.
Встречается в 9 раз чаще у женщин, средний возраст дебюта 39 лет, могут болеть дети и пожилые люди. Чаще бывает у представителей желтой расы.
Через 5 лет болезни у более 50% больных слепота на один и оба глаза или нуждаются в поддержке при ходьбе.
5-летняя выживаемость – 68%, основная причина смерти – нейрогенная дыхательная недостаточность
Клиническая картина тяжелого двустороннего оптического неврита и острого поперечного миелита, развивающихся не одномоментно, а чаще последовательно через несколько недель или месяцев
Обширные участки демиелинизации в шейном отделе спинного мозга могут распространяться до ствола, вызывая тошноту и нейрогенную дыхательную недостаточность
Обязательные критерии:
- Оптический неврит;
- Острый миелит.
Вспомогательные критерии (не менее 2 из 3-х):
Протяженный очаг в спинном мозге на МРТ, размерами 3 и более позвонковых сегментов
Очаговые изменения в головном мозге, не удовлетворяющие МРТ критериям рассеянного склероза
Сероположительный статус на NMO IgG
Концентрический склероз Бало
Острое и быстрое прогрессирование симптомов с летальным исходом в течение нескольких недель или месяцев.
Наблюдается в возрасте 20-50 лет. Описано не более 60 случаев, чаще встречается на Филиппинах и в Китае.
Симптомы обусловлены поражением белого вещества полушарий головного мозга. В отличие от классического РС не поражается ствол, мозжечок, зрительная хиазма, спинной мозг.
Проявляется признаками повышенного внутричерепного давления, головной болью, нарушением сознания, эпиприпадками, афазией, грубой когнитивной дисфункцией.Характеризуется большими концентрическими бляшками, в которых кольцевидно чередуются слои частично сохранного и разрушенного миелина. Осевые цилиндры аксонов сохранны.
Кроме концентрических бляшек встречаются бляшки, типичные для РС.
Болезнь Марбурга
Острый демиелинизирующий энцефаломиелит со злокачественным течением и летальным исходом в течение года.
Преимущественно заболевают лица молодого возраста.
Проявляется гемиплегией, гемианопсией, афазией, эпиприпадками, потерей сознания. Симптомы стремительно нарастают за короткий период времени.
В ликворе – повышение уровня белка, незначительный цитоз или норма. Олигоклональные IgG могут быть, но встречаются реже, чем при РС.
Характерны опухолеподобные участки демиелинизации, чаще расположенные в полушариях мозга, позднее в стволе мозга и в спинном мозге. По мере прогрессирования болезни в отличие от ОРЭМ, выявляются очаги различного возраста.
Гистологически бляшки характеризуются обширной демиелинизацией с массивной макрофагальной инфильтрацией, гибелью аксонов, выраженным отеком, участками некроза, присутствием гипертрофированных гигантских астроцитов.
Диффузный склероз (лейкоэнцефалит Шильдера)
Редкая форма демиелинизации, встречающаяся в детском возрасте и требующая тщательного дифференциального диагноза (АЛД, подострый склерозирующий панэнцефалит).
Проявляется снижением остроты зрения или внезапно развившейся слепотой, головной болью, эпиприпадками, гемипарезами, афазией, рвотой.
Характеризуется обширными участками демиелинизации, расположенными в полушариях головного мозга, размерами более 2-3 см. Также могут быть бляшки, подобные РС.Гистологически – обширные участки демиелинизации с периваскулярной макрофагальной и лимфоцитарной инфильтрацией. Возможен некроз ткани с формированием кист.
Воспалительная псевдотуморозная демиелинизация
Клинически : острый или подострый дебют с общемозговой и очаговой симптоматикой.
Радиологически : дифференциальный диагноз с глиомой, MTS или множественными кистами.
Значительная положительная динамика после кортикостероидной терапии.
Дифференциальная диагностика поражений спинного мозга при РС должна проводиться с интрамедуллярными опухолями, нарушением спинального кровообращения по ишемическому типу, лимфомой, ВИЧ-миелопатией, сифилисом, фуникулярным миелозом, лейкодистрофиями, посттравматической и лучевой миелопатией.
Специфичность МРТ в диагностике РС достигает 80%, поскольку очаги в белом веществе, похожие на бляшки РС, могут быть обнаружены как у здоровых лиц, так и у лиц, страдающих другими неврологическими заболеваниями. Другими словами, достоверная диагностика рассеянного склероза проводится в 4 из 5-ти диагностически неясных случаев.
Лечение рефлексотерапией и гирудотерапией Рефлексотерапия — это методы физического воздействия на точечные участки поверхности тела (точки…Читать далее МР-ангиография в диагностике мезентериальных сосудов и сосудов конечностей: клинические случаиПатология сосудистой системы весьма разнообразна. Аутоиммунные заболевания, системные и воспалительные нарушения, атеросклероз…Читать далее Аортография аорты с внутривенным усилениемЧто такое аорта? Это один из самых крупных сосудов человеческого организма. Стенки…Читать далее
Источник: https://www.mrtexpert.ru/articles/216