Исследование зрачков и зрачковых реакций
Исследование зрачков
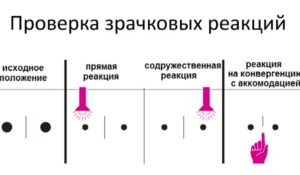
Зрачки исследуют по отдельности при слабом свете. Больной должен смотреть на отдаленный предмет.
Если реакция зрачков на свет живая, то нет необходимости проверять реакцию на аккомодацию, поскольку отсутствие последней при сохраненной реакции на свет не встречается.
Поэтому распространенное стандартное заключение — «зрачки правильной формы, реакция на свет живая» — не нуждается в дополнении относительно зрачковой реакции на близкие расстояния.
Однако, если реакция на свет ослаблена или отсутствует, необходимо исследовать реакцию на аккомодацию и реакцию на конвергенцию.
Цель: распознать патологию зрачковых реакций и дифференцировать афферентные и эфферентные повреждения. У бодрствующего пациента, спокойно сидящего при комнатном освещении наблюдаются спонтанные колебания размеров зрачка.
Этот феномен, известный как гиппус, отражает спонтанные флюктуации тонуса и активности парасимпатического и симпатического отделов вегетативной нервной системы.
Надъядерные стимулы, такие как испуг или боль, активируют симпатическую и угнетают парасимпатическую нервную систему, что ведет к расширению зрачка. Напротив, дремота порождает нарастающий миоз.Отсутствие реакции на свет при сохраненной реакции на близкие расстояния наблюдается при
- нейросифилисе (симптом Аргайла Робертсона),
- поражениях крыши среднего мозга (обструктивная гидроцефалия , опухоли шишковидного тела),
- вследствие аберрантной регенерации после паралича глазодвигательного нерва (псевдосимптом Аргайла Робертсона)
- при тонической реакции зрачка (синдром Холмса-Эйди).
Если способность глаза воспринимать свет полностью утрачена, то прямая реакция зрачка на свет отсутствует.
При частичном поражении сетчатки или зрительного нерва прямая реакция зрачка (при освещении пораженной стороны) будет меньшей, чем содружественная (вызванная освещением другого глаза).
Этот относительный дефект афферентной зрачковой реакции можно выявить, попеременно освещая то один, то другой глаз. Это очень полезный признак, иногда только он объективно свидетельствует о ретробульбарном неврите и других поражениях зрительного нерва.
Небольшое различие диаметра зрачков (до 0,5 мм) достаточно распространено среди здоровых людей (эссенциальная, или физиологическая, анизокория). Однако при этом относительная асимметрия зрачков должна оставаться постоянной при изменениях освещения.
Увеличение анизокории при сумеречном освещении свидетельствует о парезе мышцы, расширяющей зрачок, в результате поражения симпатического нерва .
Синдром Горнера включает односторонний миоз, птоз и ангидроз лица (последний часто отсутствует). В большинстве случаев он представляет собой идиопатическое расстройство, однако бывает обусловлен стволовым инсультом , расслаиванием сонной артерии или опухолью, сдавливающей симпатический ствол.
Увеличение анизокории при ярком свете свидетельствует о поражении парасимпатических нервов, и в первую очередь — парасимпатических волокон глазодвигательного нерва . Последнее можно исключить, если движения глаза сохраняются в полном объеме и не наблюдается птоза идиплопии .
Резкое расширение зрачка может развиться при поражении ресничного узла , расположенного вглазнице .
Обычно это связано с инфекциями ( опоясывающий лишай , грипп ), травмой глаза(тупой, проникающей, хирургической) или ишемией (при сахарном диабете , гигантоклеточном артериите ).
После денервации радужки сфинктер зрачка плохо реагирует на свет, однако реакция на аккомодацию часто остается сравнительно сохранной. В то же время расширение зрачка при отдалении предмета замедлено — это так называемая тоническая реакция зрачка.
При синдроме Холмса-Эйди такая реакция сочетается с ослаблением или отсутствием сухожильных рефлексов на ногах. Это доброкачественное состояние, наблюдающееся главным образом у молодых здоровых женщин и предположительно свидетельствующее о легком функциональном нарушении вегетативной регуляции.
Тоническая реакция зрачков также наблюдается при синдроме Шая-Дрейджера, сегментарном гипогидрозе, сахарном диабете и амилоидозе. Иногда она случайно выявляется у здоровых людей.
Для подтверждения диагноза в каждый глаз вводят каплю разведенного (0,125%) пилокарпина.
Зрачок пораженного глаза сужается (феномен повышения чувствительности денервированных структур), а нормального — не реагирует.Лекарственный мидриаз может возникнуть при случайном или преднамеренном введении в глаз М-холиноблокаторов (капель атропина, скополамина). В таких случаях пилокарпин в нормальной концентрации (1%) не вызывает сужения зрачка.
Наркотические анальгетики (морфин, героин) и М-холиностимуляторы (пилокарпин, демекарий и другие средства, назначаемые при глаукоме) вызывают сужение зрачков, М-холиноблокаторы (скополамин) — расширение.
При изменении зрачков по неизвестной причине необходим осмотр со щелевой лампой, чтобы исключить
- хирургическую травму радужки,
- скрытое инородное тело в глазу,
- проникающие ранения глаза,
- внутриглазной воспалительный процесс ,
- спайки радужки (синехии),
- закрытоугольную глаукому,
- разрыв сфинктера зрачка в результате тупой травмы глаза.
Реакция зрачка на свет
Прямая реакция. Предложит больному фиксировать взгляд на отдаленном предмете в темной комнате. Направьте яркий пучок света прямо в зрачок на три секунды и отметьте амплитуду и скорость сужения освещенного зрачка. Проделайте это в отношении каждого зрачка по дйа или три раза для вычисления среднего значения.
Содружественная реакция. Иногда бывает важно исследовать содружественный ответ зрачка, реакцию одного зрачка на освещение другого. Исследование содружественной реакции не относится к стандартным тестам; ее не просто определить, т. к.
содружественный зрачок остается в темноте во время легкого освещения другого глаза. Если один зрачок постоянно проявляет слабую или вялую прямую реакцию на свет, следует проверить его содружественную реакцию (направить освещение на другой зрачок, наблюдая за первым).
Если и содружественная реакция такого зрачка слабая или вялая, это свидетельствует об эфферентном дефекте, либо в парасимпатических пупиллоконстрикторных проводящих путях, либо в мышце-сфинктере радужной оболочки. В состоянии покоя анизокория, более заметная при ярком освещении, также присутствует.
Просто отметить, что зрачковая реакция на свет «вялая», недостаточно для дифференцирования эфферентного и афферентного пупилломоторных дефектов.
- Зрачок с эфферентным дефектом не реагирует правильно на любые афферентные стимулы — прямое или содружественное освещение, или конвергенцию — пока не наступит аберрантная регенерация поврежденных аксонов.
- Зрачок с повреждением афферентного звена зрачкового рефлекса на свет (относительный афферентный зрачковый дефект — ОАЗД) слабо реагирует лишь на прямую стимуляцию светом. Он сохраняет способность к нормальному «живому» сокращению под влиянием других стимулов, таких как содружественное освещение или конвергенция. Афферентный дефект (ОАЗД) не является причиной анизокории. сравнивают прямую и содружественную реакцию этого зрачка на свет. Реакции должны быть равны, если афферентные функции обоих глаз сохранны.
ОАЗД
Относительный афферентный зрачковый дефект (т.н. relative afferent pupillary defect, или RAPD).
Диагностика относительного афферентного зрачкового дефекта (ОАЗД или зрачок Маркуса Ганна) состоит в обследовании зрачка, измерении размера и формы его в рассеянном свете, в наблюдении за сокращением зрачка при освещении глаза ярким светом, а затем в наблюдении за возвращением размера зрачка к прежнему при отстранении света.
При всех исследованиях каждый глаз проверяется отдельно. Необходим навык проведения теста импульсным светом. Оба зрачка должны одинаково сокращаться на свет и сохранять это сокращение при плавном, но быстром перемещении источника света от одного глаза к другому (тест с качающимся фонариком).
Расширение одного зрачка, когда на него падает свет, указывает на относительно афферентный зрачковый дефект в этом глазе.
Относительно афферентный зрачковый дефект может быть диагностирован в случае травмы радужки путем наблюдения за неповрежденным зрачком в ходе теста с импульсным светом.
Этот маневр называется проверкой на обратный относительно афферентный зрачковый дефект и также опирается на содружественную зрачковую реакцию на свет.
Если во время теста неповрежденный зрачок парадоксально расширяется при попадании света на поврежденный глаз, можно диагностировать относительно афферентный зрачковый дефект в поврежденном глазе.
Относительно афферентный зрачковый дефект обычно ранжируется по шкале от 1 до 4, где «1» означает легкий, а «4» тяжелый дефект. Повреждения зрительного нерва, такие как разрывы, пересечения, травматические ушибы и большие отслойки сетчатки, обычно проявляются выраженным относительно афферентным зрачковым дефектом.
Такие патологические процессы, как разрывы сфинктера и корня радужки, а также паралич третьего черепного нерва, могут вызвать анизокорию или неровности зрачка, поэтому обязательно точно описать размер и форму зрачка.
«Остроконечность» зрачка часто связана с передними проникающими повреждениями или разрывами склеры, осложненными ущемлением сосудистой оболочки (радужки).
Состояния, при которых не наблюдается относительного зрачкового дефекта:
- Аномалии рефракции (даже высоких степеней)
- Помутнение оптических сред (достаточно яркий свет выявит отсутствие относительного зрачкового дефекта):
- Катаракта (даже в случае полностью мутного хрусталика)
- Рубцы роговицы
- Гифема (кровь в передней камере)
- Кровоизлияние в стекловидное тело
- Предшествующая глазная операция (в случае отсутствия осложнений, предшествующих заболеваний, и при отсутствии вновь возникших заболеваний)
- Косоглазие
Состояния с эфферентным зрачковым дефектом:
- Паралич третьего черепного нерва
- Зрачок Эйди
- Синдром Горнера
- Умеренная патология сетчатки:
- Умеренная фоновая диабетическая ретинопатия
- Центральная серозная хориоретинопатия
- Не ишемические окклюзии вен сетчатки
- Умеренная макулярная дегенерация
- Состояния, которые обычно двусторонние и симметричные — не будут сопровождаться относительным афферентным зрачковым дефектом:
- Двусторонний пигментный ретинит
- Двусторонние метаболические или пищевые нейрооптикопатии
- Инсульты обычно не сопровождаются относительным афферентным зрачковым дефектом
Источник: https://eyesfor.me/home/study-of-the-eye/pupils-study.html
Офтальмология
Исследование зрачковых реакций включает следующие три этапа:
- Оценка анизокории.
- Исследование афферентной дуги зрачкового рефлекса
- Оценка реакции зрачков на близь.
Анизокория возникает вследствие нарушения иннервации одной из зрачковых мышц. Для определения парализованной мышцы следует проверить, когда анизокория максимальна — при освещении или при затемнении.
Если анизокория увеличивается в темноте, можно предполагать парез мышцы, расширяющей зрачок. Возможные причины: синдром Горнера, «простая» анизокория, маленький, старый» зрачок Ади, задние синехии зрачка.
Большая величина анизокории при освещении свидетельствует о нарушении иннервации сфинктера зрачка. В таком случае дифференциальный диагноз включает травму сфинктера (послеоперационную, постконтузионную), парез глазодвигательного нерва, синдром Ади, медикаментозный мидриаз.
Исследование афферентной дуги зрачкового дефекта является наиболее значимой в клиническом отношении частью исследования зрачковых реакций. На практике это сводится к измерению относительного афферентного зрачкового дефекта (ОАЗД).
Относительный афферентный зрачковый дефект
Немного анатомии: небольшая часть отростков ганглинарных клеток сетчатки (первый нейрон дуги зрачкового рефлекса) немного не доходя до латерального коленчатого тела направляется к верхним бугоркам четверохолмия, где контактируют со следующим (вторым) нерйроном дуги зрачкового рефлекса.
Второй нейрон посылает отростки к обоим ядрам Эдингера-Вестфаля (Edinger-Westfall), входящим в комплекс глазодвигаетльного нерва. Данные ядра осуществляют парасимпатическую иннервацию сфинктера зрачка, то есть, его сокращение.
За счет двойной иннервации ядер Эдингера-Вестфаля, в норме зрачки одинаково реагиурют на свет, даже в случае освещения только одного глаза (отсюда содружественная реакция зрачка на свет). Причем, чем больше интенсивность освещения тем сильнее сокращаются сфинктеры и тем уже зрачки.Если вследствие какого-либо патологического процесса количество входящих (афферентных) импульсов от одного глаза уменьшается, то зрачки будут реагировать по-разному, в зависимости от того, какой глаз освещяается. На этом основан принцип определения и измерения афферентного дефекта.
Некоторые особенности изменения ОАЗД:
- Тест определения относительного зрачкового дефекта следует проводить в некотором затемнении. Суть теста в наблюдении сокращения зрачков при попеременном освещении глаз. Для наблюдения величины сокращения необходимо дать возможность зрачкам расшириться после сокращения (например, увеличив временной интервал перехода от одного глаза к другому). С другой стороны, быстрый переход от одного глаза к другому позволяет уловить минимальную разницу в сокращении зрачков. Пациент должен при этом смотреть вдаль, а источкик света следует держать несколько ниже зрительной оси на одной вертикальной линии со зрачком.
- Если при освещении одного глаза зрачки сокращаются лучше, чем при освещении другого, можно говорить о наличии относительного зрачкового дефекта.
Относительный афферентный зрачковый дефект слева. - Теперь афферентный зрачковый дефект надо измерить. При измерении ОАЗД необходимо сбалансировать освещение глаз таким образом, чтобы сокращение зрачков было одинаковым. Предположим, что при освщении правого глаза зрачки сокращаются сильнее, чем при освещении левого. Это значит, что левый глаз посылает меньше импульсов (или зрительные пути левой стороны хуже их проводят). Уменьщая освещение правого глаза можно уровнять входящие импульсы и, соответственно, получить одинаковое сокращение зрачков при освещении правого и левого глаза. На практике это реализуется с помощью нейтральных фильтров с различной оптической плотностью. Имеются фильтры с плотностью 0,3, 0,6, 0,9 и 1,2. В приведенном выше примере, фильтры нужно держать перед правым глазом, то есть там, где нет дефицита входящих импульсов. Значение оптической плотности фильтра, при котором уравиваются зрачковые реакции, является величиной ОАЗД. При использовании плотных фильтров (0,9 и 1,2) зрачок за фильтром виден плохо. Поэтому удобно держать фильтр несколько под углом и наблюдать зрачок сбоку от фильтра.
Измерение относительного зрачкового дефекта. - Если один зрачок сокращается слабее (например, вследствие травмы или медикаментозного мидриаза), то все наблюдения следует производить на другом зрачке. В таком случае необходимо сравнивать прямую и содружественную реакции на свет. Если прямая рекация сильнее содружественной, можно предполагать поражение на другой стороне, и наоборот, при более сильной содружественной реакции — поражение на той же стороне. Наблюдать содружественную реакцию в темноте довольно трудно. Можно воспользоваться боковым освещением, однако это делает тест менее достоверным. Идеальным решением является специальная система наблюдения зрачков в инфракрасном свете.
- Влияние анизокории на зрачковый рефлекс. Посольку более широкий зрачок пропускает больше света, то и афферентная иннервация в таком случае будет больше. В принципе, если при освещении оба зрачка меньше 3мм в диаметре, то анизокорией до 2мм можно пренебречь. Только достаточно большая анизокория может симулировать неравенство входящих зрачковых импульсов.
Оценка реакции зрачков при наблюдении объекта вблизи
Если реакция на свет кажется несколько ослабленной слеудет проверить реакцию зрачков на близь. Если при наблюдении объекта вблизи зрачки сужаются сильнее чем при освещении, можно говорить о диссоциации зрачковых реакций на свет и близь. В частности. данный симптом характерен для дорсального среднемозговго синдрома.
- В условиях затемнения реация зрачков на близь обычно довольно слабая. Это связано с тем, что пациент должен хорошо видеть объект вблизи, на котором он пытается сфокусироваться, так что эту часть обследования лучше проводить в условиях слабого затемнения. В качестве предъявляемого объекта следует использовать какой-нибудь небольшой предмет с тонкими деталями (например, монету). Врач должен обращать внимание на величину конвергенции, как показатель того, насколько пациент пытается сфокусироваться вблизи. Иногда необходимо попробовать несколько раз, прежде чем удасться вызвать адекватную реакцию на близь.
- Сравнивать реакцию на свет и на близь следует в условниях одинакого фонового освещения.
Источник: http://eyesite.narod.ru/review/pupils-exam.htm
Зрачковые реакции
Зрачковые реакции
Величина зрачка определяется балансом между сфинктером и диктатором радужки, балансом между симпатической и парасимпатической нервной системой. Волокна симпатической нервной системы иннервируют дилататор радужки.
От симпатического сплетения внутренней сонной артерии волокна проникают в орбиту через верхнюю глазничную щель и в составе длинных цилиарных артерий иннервируют дилататор радужки.
В большей степени величина зрачка поддерживается парасимпатической нервной системой, которая иннервирует сфинктер радужки. Именно парасимпатической иннервацией поддерживается зрачковая реакция на свет.
Эфферентные зрачковые волокна в составе глазодвигательного нерва входят в орбиту и подходят к цилиарному ганглию. Постсинаптические парасимнатические волокна в составе коротких цилиарных нервов подходят к сфинктеру зрачка.
Величина зрачка в норме, по данным различных авторов, колеблется в пределах 2,5-5,0 мм, 3,5-6,0 мм. Возможно, подобные колебания обусловлены не только возрастом обследуемых, но и методикой исследования. Новорождённым и пожилым людям присущ более узкий зрачок. При миопии глаза со светлой радужкой имеют более широкие зрачки.
В 25% случаев в общей популяции обнаруживают анизокорию — разницу в диаметре зрачков одного и другого глаза; однако разница в диаметре не должна превышать 1 мм. Анизокорию свыше 1 мм расценивают как патологическую.
Поскольку парасимпатическая иннервация зрачков от ядра Edinger Westphal двусторонняя, оценивают прямую и содружественную реакцию на свет.
Прямая реакция зрачка на свет — на стороне засвечиваемого глаза, содружественная реакция на свет — реакция на другом глазу. Помимо реакции зрачка на свет, оценивают реакцию на конвергенцию.
ОБОСНОВАНИЕ
Величина зрачка, его реакция на свет и конвергенция отражают состояние его симпатической и парасимпатической иннервации, состояние глазодвигательного нерва и служат важным показателем функциональной активности ствола мозга, ретикулярной формации.
ПОКАЗАНИЯ
Для диагностики опухоли головного мозга, гидроцефалии, черепно-мозговой травмы, аневризмы головного мозга, воспалительных процессов головного мозга и его оболочек, сифилиса ЦНС, травмы и объёмных образований орбиты, травмы шеи и последствий перенесённой каротидной ангиографии, опухоли верхушки лёгкого.
МЕТОДИКА
Оценивают состояние зрачков необходимо на обоих глазах одновременно при диффузном освещении, направляя свет параллельно лицу пациента. При этом пациент должен смотреть вдаль.
Такое освещение способствует не только оценке зрачка, его диаметра, формы, но и выявлению анизокории. Размер зрачка измеряют с помощью пупиллометрической или миллиметровой линейки. В среднем он равен 2,5-4,5 мм.
Разницу в величине зрачка одного и другого глаза более чем в 0,9-1,0 мм расценивают как патологическую анизокорию.
Для исследования зрачковой реакции на свет, которое лучше проводить в тёмной или затемнённой комнате, попеременно засвечивают каждый глаз в отдельности источником света (фонарик, ручной офтальмоскоп). Определяют скорость и амплитуду прямой (на засвечиваемом глазу) и содружественной (на другом глазу) реакции зрачка.
В норме прямая реакция на свет одинаковая или несколько живее, чем содружественная. Для оценки зрачковой реакции на свет обычно используют четыре градации: живую, удовлетворительную, вялую и отсутствие реакции.Помимо реакции на свет, оценивают реакцию зрачка на акт конвергенции (или, как пишут в зарубежной литературе, на близкое расстояние). В норме зрачки суживаются при сведении глазных яблок на конвергенцию.
Давая оценку зрачкам, зрачковой реакции на свет и конвергенцию, необходимо исключить патологию со стороны радужки и зрачкового края. С этой целью показана биомикроскопия переднего отрезка глаза.
ИНТЕРПРЕТАЦИЯ
Односторонний мидриаз с арефлексией зрачка на свет (симптом кливусного края) — признак поражения глазодвигательного нерва.
При отсутствии глазодвигательных расстройств поражаются преимущественно его пупилломоторные волокна на уровне ствола мозга (корешка нерва) или ствола нерва в месте выхода его из ствола головного мозга.
Эта симптоматика может свидетельствовать об образовании гематомы на стороне поражения или нарастающем отёке мозга или быть признаком дислокации мозга другой этиологии.
Мидриаз с нарушением прямой и содружественной реакции на свет в сочетании с ограничением или отсутствием подвижности глазного яблока вверх, вниз, кнутри свидетельствует о поражении корешка или ствола глазодвигательного нерва (n.
oculomotorius — III черепной нерв). За счёт ограничения подвижности глазного яблока кнутри развивается паралитическое расходящееся косоглазие.
Помимо глазодвигательных нарушений, наблюдают частичный (полуптоз) или полный птоз верхнего века.
Поражение зрительного нерва любой этиологии с развитием зрительных нарушений от незначительного снижения остроты зрения до амавроза также может быть причиной одностороннего мидриаза с проявлением симптома Маркуса Гунна (афферентный зрачковый дефект).
При этом анизокория, в отличие от случаев поражения глазодвигательного нерва, бывает нерезко выраженной, мидриаз на стороне поражения от небольшого до умеренного.
В подобных случаях важна оценка не только прямой реакции зрачка на свет на стороне мидриаза, которая в зависимости от степени поражения зрительного нерва снижена от удовлетворительной до её отсутствия, но и содружественной реакции зрачка на свет как на стороне мидриаза, так и на другом глазу.
Так, при мидриазе, обусловленном поражением сфинктера зрачка, прямая и содружественная реакция зрачка другого глаза будет сохранена, в то время как у пациента с афферентным зрачковым дефектом (симптомом Маркуса-Гунна) содружественная реакция зрачка на стороне мидриаза будет сохранена при нарушении содружественный реакции другого глаза.Тонический зрачок (Adie's pupil) — широкий зрачок на одном глазу с вялой секторальной или практически отсутствующей реакцией на свет и более сохранной реакцией на конвергенцию. Полагают, что тонический зрачок развивается в результате поражения цилиарного ганглия или/и постганглионарных парасимпатических волокон.
Синдром Эйди — арефлексия зрачка на фоне его мидриаза. Развивается у здоровых людей, встречается чаще у женщин в возрасте 20-50 лет. В 80% случаев он носит односторонний характер, может сопровождаться жалобами на светобоязнь. Пациент хорошо видит как вдаль, так и вблизи, но акт аккомодации замедлен. Со временем зрачок самопроизвольно сокращается и аккомодация улучшается.
Двусторонний мидриаз без зрачковой реакции на свет бывает при поражении обоих зрительных нервов и двустороннем амаврозе, при двустороннем поражении глазодвигательных нервов (на уровне ствола головного мозга — поражение ядра, корешка или ствола глазодвигательного нерва на основании мозга).
Нарушение реакции (прямой и содружественной) зрачка на свет на обоих глазах вплоть до её отсутствия при нормальном диаметре зрачка бывает при поражении претектальной зоны, что наблюдают при гидроцефалии, опухоли III желудочка, среднего мозга. Инактивации парасимпатической системы в результате, например, неадекватной цереброваскулярной перфузии, которая возможна вследствие вторичной гипотензии при потере крови, также может привести к двустороннему мидриазу.
Односторонний миоз свидетельствует о превалировании парасимпатической иннервации над симпатической. Обычно односторонний миоз исходит от синдрома Горнера. Помимо миоза, при этом синдроме развиваются птоз и энофтальм (в результате снижения иннервации мышцы Мюллера) небольшая конъюнктивальная ирритация. Реакция зрачка на свет практически не изменяется.
Двусторонний миоз. практически не расширяющийся при инстилляции мидриатиков с вялой реакцией на свет и нормальной на конвергенцию — проявление синдрома Аргайла Робертсона, признаётся как патогномоничный для сифилитического поражения ЦНС.
Двусторонний миоз с сохранной реакцией на свет свидетельствует о поражении ствола мозга и может быть результатом структуральной или физиологического инактивации симпатического пути, нисходящего из гипоталамуса через ретикулярную формацию. Помимо этого, двусторонний миоз может предполагать метаболическую энцефалопатию или применение лекарственных препаратов.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Афферентный зрачковый дефект (зрачок Маркуса-Гунна) характеризуется односторонним мидриазом, нарушением прямой реакции на свет на стороне поражения и нарушением содружественной реакции на свет на другом глазу.
Мидриаз, как проявление поражения глазодвигательного нерва обычно сочетается с нарушением подвижности глаза вверх, вниз и кнутри, а также различной степени полуптозом или птозом верхнего века.
Поражение только пупилломоторных волокон глазодвигательного нерва проявляется односторонним мидриазом с нарушенной прямой и содружественной реакцией на свет на поражённом глазу и нормальной фотореакцией на другом глазу.
При поражении структур среднего мозга нарушение зрачковой реакции на свет симметрично на обоих глазах. При этом чаще всего диаметр зрачков не изменён и сохраняется зрачково-суживающая реакция на конвергенцию (light-near dissociation).Тонический зрачок (Adie'spupil), помимо одностороннего мидриаза, отличается вялой секторальной реакцией на свет (прямой и содружественной), что лучше определяется при исследовании с помощью щелевой лампы, и относительно сохранной реакцией зрачка на конвергенцию. Однако нужно помнить о том, что мидриаз и нарушение зрачковой фотореакции могут быть обусловлены повреждением сфинктера зрачка и патологией в радужке.
Отличительная черта одностороннего миоза при синдроме Горнера по сравнению с миозом при ирите — сохранность фотореакции и сочетание миоза с частичным птозом и энофтальмом.
В дифференциальной диагностике определённую роль играют фармакологические пробы (на пилокарпин, кокаин).
Рекомендуются консультация невролога, нейрохирурга, проведение КТ и/или МРТ головного мозга (по показаниям).
Источник: http://mymylife.ru/zdorove/lechenie/23001-zrachkovye-reaktsii


