Клиника задних увеитов (хориоидиты и хориоретиниты)
Хориоретинит
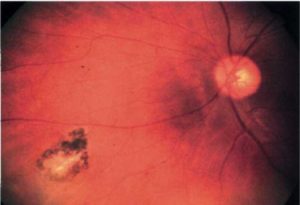
Хориоретинит – воспаление заднего отдела хориоидеи и сетчатки. Основные симптомы заболевания: появление «мушек» и «плавающих помутнений» перед глазами, нарушение темновой адаптации, снижение зрения, фотопсии, макро- и микропсии.
Диагностика базируется на проведении бактериологического посева, ИФА, определении С-реактивного протеина, гониоскопии, ангиографии, периметрии, офтальмоскопии.
Консервативная терапия включает назначение антибактериальных средств, нестероидных противовоспалительных препаратов, мидриатиков, глюкокортикостероидов, биогенных стимуляторов и репарантов.
Хориоретинит – распространённая патология среди лиц европеоидной расы. Воспаление анатомических структур увеального тракта возможно в любом возрасте, однако наиболее часто встречается у лиц после 40 лет. Соотношение распространенности заболевания среди женщин и мужчин составляет 2,3:1.
У 22% пациентов отмечается скрытое поражение сосудистой оболочки (отсутствие депигментированных очагов при первом осмотре глазного дна). Согласно статистическим данным, средний срок течения болезни до установления диагноза составляет 3 года.
Хориоретинит по типу «выстрела дробью» чаще диагностируется у жителей Северной Европы.
Причины хориоретинита
Воспалению хориоидеи и сетчатой оболочки способствует множество факторов. Описана вирусная, бактериальная и паразитарная природа патологии. Доказано, что риску развития заболевания более подвержены лица, страдающие миопией высокой степени. Роль других аномалий клинической рефракции в этиологии поражений увеального тракта не изучена. Основные причины хориоретинита:
- Инфекционные заболевания. Болезнь часто возникает на фоне туберкулёза, сифилиса. При туберкулёзной природе патологии офтальмоскопически выявляются очаги поражения разной давности, которые отличаются по окраске. При сифилисе изменения со стороны заднего отдела глаз менее выражены.
- Травматические повреждения. При посттравматическом генезе воспалительному процессу предшествуют разрывы сосудистой оболочки и кровоизлияния в супрахориоидальное пространство. В большинстве случаев удается выявить входные ворота инфекции. Хориоретинит сочетается с поражением переднего сегмента глаз.
- Фокальные инфекции. Патологические агенты могут распространяться гематогенным путём при наличии очага острой или хронической инфекции в ротовой полости, глазнице или поражении ЛОР-органов. Возбудителем, как правило, выступают пиогенные штаммы бактерий.
- Токсоплазмоз. Возбудитель способен проникать в задний сегмент глазного яблока гематогенным путем. Наиболее распространены случаи внутриутробного инфицирования. Патология часто сочетается с другими пороками развития глаз (анофтальм, микрофтальм).
В механизме развития болезни ведущее значение отводится воздействию бактериальных токсинов, которые запускают аллергические реакции, реже – аутоиммунный процесс. Бактерии или вирусы могут проникать в структуры увеального тракта эндогенным или экзогенным путём.
Предрасполагающие факторы к развитию патологии – анатомические (широкое сосудистое ложе) и гемодинамические (замедление кровотока) особенности строения. Первой поражается сетчатка. Распространение патологических агентов в сосудистую оболочку происходит вторично.
Атрофия анатомических образований увеального тракта возникает из-за нарушения кровоснабжения, которое в норме происходит благодаря хориокапилярным сосудам. Выделяют негранулематозный и гранулематозный типы воспалительного процесса.
Классификация
По характеру течения в офтальмологии различают острую и хроническую формы воспаления. В зависимости от локализации зоны поражения выделяют панувеит, периферический и задний увеит, который подразделяют на очаговый, мультифокальный, диссеминированный, нейрохориоретинит и эндофтальмит. По активности хориоретинит классифицируют на следующие стадии:
- Активную. Характеризуется прогрессирующим снижением остроты зрения. Пациенты отмечают повышенную утомляемость при выполнении зрительной работы, которая сочетается с ухудшением самочувствия.
- Субактивную. Занимает промежуточное положение между активной и неактивной стадиями. Выявляется при инфекционном процессе другой локализации. Клиническая симптоматика мало выражена. При отсутствии своевременного лечения переходит в хроническую форму.
- Неактивную. Признаки воспаления отсутствуют. При офтальмоскопии обнаруживаются хронические очаги инфекции плотной консистенции. Пациенты отмечают стойкую зрительную дисфункцию, которая не прогрессирует. Неактивная стадия является случайной находкой.
В классификации по локализации воспалительного процесса выделяют центральную и периферическую формы. Возможно диффузное и очаговое поражение увеального тракта. Патологические очаги могут быть единичными и множественными.
Симптомы хориоретинита
Пациенты предъявляют жалобы на прогрессирующее снижение зрения. Выраженность зрительной дисфункции варьируется в значительных пределах. Больные отмечают появление плавающих точек, «тумана» или «пелены» перед глазами.
При расположении отдельных очагов на периферии сосудистой оболочки острота зрения в дневное время не снижена, однако в сумерках зрительная дисфункция нарастает. При помутнении оптических сред глазного яблока у пациентов возникает миопический тип клинической рефракции.
Распространённый симптом – появление «помутнений» или «мушек» перед глазами.
В случае тяжелого течения отмечается выпадение отдельных участков зрительного поля, фотопсии. Развитие микро- и макропсий ведёт к искажению предметов перед глазами.
Многие больные указывают на то, что появлению клинической симптоматики предшествуют инфекционные, системные и аутоиммунные заболевания. Реже хориоретинит возникает после перенесённых оперативных вмешательств на глазном яблоке или глазнице.
Визуально патологических изменений не выявляется. Ввиду того, что острота зрения длительное время может оставаться нормальной, постановка диагноза часто затруднена.
Повышенная экссудация приводит к развитию офтальмогипертензии, реже возникает вторичная глаукома. Гнойный хориоретинит осложняется невритом зрительного нерва. Скопление экссудата и организация гнойных масс ведут к развитию пан- и эндофтальмита.Атрофии сетчатки зачастую предшествует ее разрыв или отслойка. Массивные кровоизлияния становятся причиной возникновения гифемы и гемофтальма. При поражении фоторецепторов внутренней оболочки глаза нарушается цветовое зрение. У большинства пациентов выявляется гемералопия.
В прогностическом плане наиболее неблагоприятным осложнением является полная слепота.
Диагностика
Постановка диагноза базируется на анамнестических данных, результатах инструментальных и лабораторных методов исследования. При объективном осмотре патологические изменения не выявляются. Это важный критерий, который позволяет дифференцировать хориоретинит с патологией переднего полюса глазного яблока. Лабораторная диагностика сводится к проведению:
- Бактериологического посева. Материалом для исследования служит биоптат орбитальной конъюнктивы или конъюнктивальная жидкость. Цель метода – выявление возбудителя и определение чувствительности к антибактериальной терапии.
- Иммуноферментного анализа (ИФА). Изучение титра антител (Ig M, Ig G) применяется для обнаружения возбудителей хламидиоза, простого герпеса, токсоплазмоза, цитомегаловируса. ИФА позволяет оценить стадию активности воспалительного процесса.
- Теста на определение С-реактивного белка. Выявление протеина в крови даёт возможность исключить или подтвердить аутоиммунную природу заболевания. При положительном тесте на С-протеин проводятся ревмопробы.
С целью постановки диагноза и оценки объема поражения офтальмолог применяет инструментальные методы. При помощи визометрии определяется снижение остроты зрения разной степени выраженности со склонностью к миопическому типу рефракции. Повышение внутриглазного давления (ВГД) наблюдается только при средней тяжести и тяжелом течении. Специфическая диагностика включает:
- Гониоскопию. В передней камере глазного яблока выявляется скопление гноя, что свидетельствует о гипопионе или экссудате. Кровоизлияние в переднюю камеру глаза ведёт к гифеме.
- Офтальмоскопию. При офтальмоскопическом осмотре визуализируются очаги поражения серовато-желтого оттенка с нечеткими контурами, точечные кровоизлияния. Обнаружение ограниченного участка белого цвета свидетельствует об атрофии. Область желтого пятна пигментирована.
- Флуоресцентную ангиографию сетчатки (ФАГ). Удаётся визуализировать признаки васкулита сетчатки. При проведении ФАГ с контрастом выявляются тёмные пятна в месте скопления индоцианина зеленого.
- Периметрию. При периферической форме болезни отмечается концентрическое сужение зрительного поля. Очаговое поражение ведёт к выпадению небольших участков с поля зрения.
Дифференциальная диагностика проводится с дистрофией желтого пятна и злокачественными новообразованиями сосудистой оболочки. В отличие от опухоли при хориоретините обнаруживается перифокальный очаг воспаления с размытыми конурами.
При дистрофических изменениях желтого пятна признаки воспаления и помутнения стекловидного тела отсутствуют.
При травматическом происхождении болезни проводится рентгенография глазницы, которая дает возможность выявить патологические изменения позадибульбарной клетчатки и костных стенок орбиты (перелом, смещение обломков).
Лечение хориоретинита
Этиотропная терапия базируется на лечении основного заболевания. При травматической этиологии требуется проведение оперативного вмешательства, которое направлено на пластику костной стенки глазницы, сопоставление смещенных обломков. Перед операцией и в раннем послеоперационном периоде показан короткий курс антибиотиков. Консервативная терапия сводится к назначению:
- Нестероидных противовоспалительных средств. Применяются с целью купирования воспалительного процесса. Пациентам проводятся ежедневные инстилляции по 5-6 раз в день. При осложненном течении показано ретробульбарное введение.
- Мидриатиков. М-холиноблокаторы и симпатомиметики используются с целью профилактики образования синехий и для улучшения оттока водянистой влаги. Своевременное назначение мидриатиков снижает риск развития глаукомы.
- Гормональных препаратов. Показание к назначению – острый хориоретинит. Больным проводятся инсталляции или субконъюнктивальные инъекции гидрокортизона. Дополнительно можно закладывать 3-4 раза в сутки под веко гидрокортизоновую мазь.
- Антибиотиков. Антибактериальная терапия осуществляется при токсоплазмозной природе хориоретинита, а также в случае присоединения бактериальных осложнений. При недостаточном эффекте дополнительно показаны сульфаниламиды.
- Репарантов и биогенных стимуляторов. Препараты данной группы способствуют регенерации сетчатки. Доказана целесообразность применения таурина, сульфатированных гликозаминогликанов.
Для повышения эффекта от консервативного лечения в подостром периоде или при хроническом течении болезни назначаются физиотерапевтические процедуры.
При помощи электрофореза вводится хлорид кальция, антибактериальные средства, протеолитические ферменты растительного происхождения. На стадии разрешения патологии используется ультразвуковая терапия на стороне поражения.
Вне зависимости от формы воспаления показано применение витаминов группы В, С и РР. При повышении ВГД целесообразно назначение гипотензивных средств.
Прогноз и профилактика
Прогноз зависит от этиологии, иммунного статуса пациента, локализации и распространенности патологического процесса. При отсутствии своевременной диагностики и лечения исходом болезни становится атрофия сосудистой оболочки, а также сетчатки, что приводит к полной слепоте.
Специфическая профилактика отсутствует. Неспецифические превентивные меры направлены на санацию очагов фокальной инфекции, предупреждение развития инфекционных и паразитарных заболеваний.
При высоком риске травмирования глаз следует применять средства индивидуальной защиты (очки, маску).
Источник: https://www.krasotaimedicina.ru/diseases/ophthalmology/chorioretinitis
Виды и различия хориоретинита глаза – болезнь с очень серьёзными последствиями

Собирательным названием целой группы болезней, связанных с воспалительными процессами, затрагивающими сосудистую оболочку глаза, является понятие увеит. Хориоретинит глаза – это одна из форм такой патологии. В связи с этим болезнь получила другое название – задний увеит, поскольку затрагивает именно этот отдел глаза.
Если отсутствует должное лечение или оно начато с опозданием, то воспаление переходит в хроническую форму. Происходит нарушения питания глаза, поскольку воспаляются хориокапиллярные сосуды, снабжающие его полезными веществами. Это приводит к осложнениям, которые угрожают зрению больного.
Хориоретинит, что это такое и из-за чего проявляется, надо рассмотреть более подробно.
Причины
Воспалённые сосуды при хориоретините не в состоянии полноценно питать орган зрения. Это происходит из-за некоторых особенностей строения глаза. Поскольку в этой области кровеносные сосуды располагаются на широком ложе, то движение крови замедляется. При этом имеется множество разветвлений.
Застойные явления в кровеносной системе позволяют усиленно развиваться попавшим в неё патогенным микроорганизмам. Инфекционные агенты в большом количестве задерживаются именно в заднем отделе глазных яблок. Стремительное размножение микроорганизмов приводит к дальнейшему развитию воспаления.
Распространение заднего увеита происходит постепенно. Сначала хориоретинит поражает капиллярную сеть, осуществляющую питание кровью сетчатки. Затем он затрагивает и более крупные сосуды.
Причинами развития воспалительного процесса, затрагивающего сосудистую оболочку (называется хориоидит), к которому присоединяется также и воспаление сетчатки (ретинит), могут являться:
- цитомегавирус (род вирусов семейства герпесвирусов);
- инфицирование токсоплазмами (род паразитов);
- стрептококки;
- интоксикация организма;
- глубокая миопия;
- сифилис;
- аутоиммунные патологии (сахарный диабет);
- радиационное воздействие длительное время;
- аллергические реакции;
- туберкулёз.
Распространенными причинами развития хориоретинита являются инфецирование организма рядом вирусов.
К болезни приводят травмы органа зрения, а также состояния, приводящие к ослаблению иммунитета. Этот фактор проявляется из-за продолжительного лечения, а также при ВИЧ-инфицировании.
Чаще всего проникновение возбудителя в глазные сосуды происходит через кровоток. В этом случае говорят, что хориоретинит имеет приобретённый характер. Но заболевание может проявляется и во врождённой форме. Это происходит при внутриутробном инфицировании.
У маленьких детей чаще выявляется хориоретинит токсоплазмозный. При этом клинические проявления болезни очень редко возникают непосредственно после рождения. Зачастую врождённое заболевание диагностируется только к семи годам, когда ребёнок проходит медкомиссию к школе.
Аутоиммунным заболеванием считается довольно редкая форма заднего увеита – Birdshot хориоретинопатия. Процесс воспаления оболочки сосудов, а также сетчатки развивается при этой патологии в прогрессирующей форме. При этом зачастую показывает сопротивляемость лечению.
Классификация
Такой воспалительный процесс может протекать в острой или хронической форме. Классифицируется хориоретинит также по нескольким основным признакам, определяющим как форму, так и вид болезни. Эти характеристики следует рассмотреть отдельно.
Классифицируется хориоретинит по форме течения, области распространения, числу очагов, стадиям и возбудителям.
Область распространения
Патология может возникать в разных участках органа зрения. По этому признаку болезнь подразделяется следующим образом:
- Если затронут макулярный отдел (относится к жёлтому пятну), то болезнь называется — центральный серозный хориоретинит глаза.
- При распространении патологии поблизости от диска зрительного нерва – перипапиллярные поражения. В случае возникновения очага экссудата, имеющего овальную форму, в этой же области, заболевание рассматривается как юкста-папиллярный хориоретинит. В этом случае происходит поражение сосудов сетчатки, а также затрагивается стекловидное тело.
- Экваториальный. Этот вид патологии характеризуется воспалением сосудистой оболочки, находящейся вблизи экваториальной области глаза.
- Периферический. При таком развитии воспаления затронута зона по линии границы зубчатой линии.
Количество очагов
Процесс воспаления может локализоваться только в одном месте. Однако его развитие иногда наблюдается сразу на нескольких участках глазного яблока. По количеству очагов болезнь классифицируется:
- Очаговый вид. Воспалительный процесс концентрируется в одном месте.
- Мультифокальный. Поражаются сразу несколько участков глаза.
- Диффузный вид патологии. Такое развитие воспаления приводит к множеству очагов поражения. В некоторых случаях они сливаются воедино.
Прич очаговом хориоретините воспалительный процесс концентрируется в одном месте.
Длительность проявления
По этому критерию болезнь проявляется в двух видах с разной продолжительностью:
- Острый хориоретинит. Заболевание протекает до десяти дней.
- Хроническая форма. Болезнь может протекать значительно дольше трёх месяцев.
Основные возбудители
Этиология заболевания также имеет большое значение для классификации. В зависимости от этого признака выделяют:
- инфекционный характер заражения;
- аллергическое проявление, причины проявления не связаны с инфицированием;
- посттравматический – заболевание получило развитие вследствие травмы;
- инфекционно-аллергический тип поражения.
Инфекционный хориоретинит разделяется на подвиды в зависимости от возбудителя.
Проявляется инфекционный тип патологии чаще других категорий. При этом выделяются четыре его разновидности.
- Токсоплазмозный вид – это врождённый тип. Заражение ребёнка происходит в процессе внутриутробного развития плода. Причиной становится токсоплазмоз у матери. Это хроническое заболевание. Очаг поражения ярко отделяется контуром.
- Туберкулёзный тип патологии – вторичное по возникновению заболевание. Развивается только в случае проявления туберкулёза лёгких. После проведенной терапии остаётся в напоминание о заболевании хориоретинальный рубец. Он со временем в некоторых случаях может рассосаться.
- Сифилитический хориоретинит. Место распространения – глазное дно. При этом чётко различаются по своему чередованию два типа очагов: фиброзные и пигментационные. Такие чередования позволяют уверенно определить сифилитическое поражение.
- Гнойный. СПИД – «виновник» проявления этого типа. При таком виде заболевания гнойные выделения распространяются по другим секторам глаза. В этой разновидности отдельно выделяют иммунодефицитный вид, при котором поражается большая площадь.
Следует отметить, что остальные виды почти не имеют особых отличительных признаков. Однако отдельно стоит выделить миопический хориоретинит.
Он проявляется при сильно выраженной близорукости из-за часто повторяющихся кровоизлияний в оболочку и сетчатку органа зрения.
При этом заболевании должно чётко выполняться условие правильного освещения при необходимости выполнения работы на близком расстоянии.
Токсоплазмозный хориоретинит является врожденным. Малыш заражается от матери.
Стадии
Характерными признаками начальной стадии являются:
- появление слабых очертаний очагов желтоватого оттенка;
- вдоль сети сосудов образуются гнойные выделения;
- возникают небольшие кровоизлияния.
В дальнейшем при развитии воспаления возможно наблюдать:
- образование очертаний очагов;
- появление пигментации;
- в месте поражения происходит атрофия как сетчатки, так и сосудистой поверхности.
Атрофия сетчатки и сосудистой поверхности свидетельствует о последней стадии заболевания.
Симптомы
Воспаление, протекающее в сетке сосудов, не проявляется никакими существенными симптомами. Неприятные ощущения возникают только после того, как инфекция затрагивает сетчатку.
При нахождении очага поражения в центре глазного дна появляются жалобы на существенно сниженное зрение, а также искажение предметов. Характерно появление перед глазами ярких вспышек.
Спустя несколько дней после того, как была затронута сетчатка, в области охвата зрения появляется пятно тёмного цвета. Такое проявление не зависит от того, какой глаз был поражён – правый или левый.
Острая форма патологии сопровождается следующими симптомами:
- появляется повышенная чувствительность к свету;
- перед глазами плавают «мушки»;
- в темноте острота зрения существенно снижается, проявляется «куриная слепота»;
- в области глаз возникает тянущая боль;
- часто текут самопроизвольно слёзы.
Если в темноте зрение ухудшилось существенно – это симптом периферического воспаления. При проявлении нескольких симптомов повышается вероятность выявления диффузного типа патологии. В случае гнойного хориоретинита проявляется сильно выраженная симптоматика.
Поставить диагноз — хориоретинит — может только врач, имея на руках результаты диагностических исследований.
Самостоятельно провести диагностику такого заболевания невозможно. Невооружённый глаз не способен распознать хориоретинит. Для этого необходимы специальные приспособления и устройства.
Для постановки диагноза выполняются следующие мероприятия:
- Проверка остроты зрения. При этой патологии пациент всегда начинает хуже видеть.
- Выполняется компьютерная периметрия. Эта проверка позволяет определить, имеются ли тёмные пятна и какова чувствительность клетчатки.
- Производится биомикроскопия. Процедура необходима для выявления изменений стекловидного тела.
- В проходящем свете выявляется наличие помутнений.
- Для выявления глубинных поражений выполняется офтальмоскопия. Определяется граница поражения, а также выявляется пигментация.
- Сосудистые изменения позволяет определить ангиография.
- Диагностика состояния сетчатки выполняется с помощью электроретинографии.
Диагностические мероприятия включают также выполнение таких процедур, как оптическая томография и УЗИ. Пациенту будет выдано направление на сдачу мочи, крови и проведения реакции Манту. Для проверки состояния лёгких также необходима флюрография.
Лечение, возможные осложнения и прогноз
Зачастую от причины хориоретинита, а также проявляющихся симптомов, и лечение назначается соответствующее. Терапия хориоретинита выполняется сугубо индивидуально.
Необходимы местные процедуры и инъекции. Среди медикаментов следует отметить этиотропные средства. Их направленность должна быть на основную причину патологии.
Для выявления возбудителя назначается антибиотик, имеющий широкий спектр.
Терапия хориоретинита направлена в первую очередь на лечение причины возникновения патологии.
При вирусной инфекции требуется приём противовирусных препаратов. При сифилисе используются антибиотики из пенициллиновой группы. Чаще всего лечение длится месяц. Используется Сульфадимезин и Фолиевая кислота.Лечение проводится с использованием противовоспалительных капель (Броксинак), а также гормональных средств (Максидекс) как внутримышечно или внутривенно, так и приёмом внутрь.
В случае обнаружения токсинов (при отравлении) необходимо проведение дезинтоксикации и применение противоаллергических препаратов (Кларитин). Беременность является противопоказанием для использования большинства препаратов.
В этом состоянии для снятия воспаления используют Дипроспан.
Зачастую требуются препараты, укрепляющие иммунитет (Циклоферон). Для повышения сопротивляемости организма прописываются витамины C, B.
Следует помнить, что при иммунодефицитном виде патологии возможны нехорошие осложнения, а последствие и прогноз для больного неблагоприятный. Может проявиться полная слепота.
При отсутствии положительных результатов возможно применение оперативного вмешательства. В последние годы для этого всё чаще используется лазер. Длительность операции не превышает двадцати минут.
Какой-либо универсальный народный способ для излечения такой патологии не существует. К тому же такое лечение может привести к необратимым последствиям. Однако в помощь традиционной терапии возможно, по согласованию с лечащим врачом, использование свежевыжатого морковного сока, настоя боярышника или валерианы, отвара коры лещины и настойки эхинацеи.
Профилактика
В случае постановки диагноза «хориретинит» вопрос, можно ли вылечить болезнь, у пациента возникает в первую очередь. При своевременно начатой терапии прогноз благоприятный. Именно такой подход и является основой профилактики. Кроме того необходимо регулярно обследоваться у офтальмолога.
Следует не забывать, что несерьёзное отношение к терапии самого пациента может привести его к слепоте.
Ноя 28, 2017Анастасия Табалина
Источник: https://zrenie.online/zabolevaniya-setchatki/horioretinit-glaza.html
Хориоидиты (задние увеиты) — Болезни офтальмологии
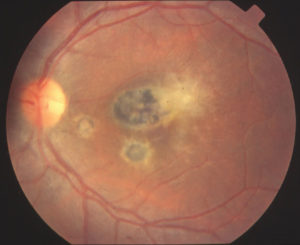
Хориоидиты (задние увеиты)
Задние увеиты, или хориоидиты.
Клиника и диагностика хориоидитов
Основной жалобой больных в первую очередь является снижение остроты зрения, степень которого зависит от величины и локализации очага, вовлечения сетчатки (хориоретинит) и зрительного нерва, помутнения стекловидного тела.
Кроме того, при центральной локализации патологического процесса возникают жалобы на метаморфопсию (искажение предметов), невозможность или затруднения при чтении, мерцание перед глазами, появление искр, вспышек (фотопсия). При периферической локализации ухудшается сумеречное зрение (гемералопия).
В поле зрения определяется относительная или абсолютная скотома; цветоощущение нарушено по приобретенному типу. Свежие очаги в хориоидее выглядят ватообразными ограниченными инфильтратами с нечеткими контурами желтовато-серого цвета на ярко-красном фоне глазного дна.
После стихания воспалительного процесса очаги могут исчезать бесследно, либо на их месте образуется рубец, через который просвечивает склера в виде белого участка с резкими контурами, окруженными пигментом, над которым видны сосуды сетчатки.Наиболее трудная для диагностики форма увеита — это периферический увеит, так как первичный очаг находится в зоне, недоступной для исследования с помощью обычных методик; очень часто такие очаги выявляют случайно при профилактическом осмотре.
Сифилитический хориоидит (хориоретинит)
Сифилитический хориоидит (хориоретинит) развивается при врожденном и приобретенном сифилисе. При врожденном сифилисе уже в раннем детстве можно обнаружить характерные изменения в сосудистой (хориокапиллярный слой) и сетчатой (пигментный эпителий) оболочке.
На глазном дне видны обесцвеченные мелкоточечные участки хориоидеи, чередующиеся с участками, содержащими пигментные зернышки (глазное дно как бы посыпано солью с перцем), могут встречаться и более крупные пигментные очаги. Диск зрительного нерва бледный, сосуды узкие.
Эти симптомы нередко помогают диагностировать врожденный сифилис и вовремя начать специфическое лечение. Среди осложнений следует отметить атрофию зрительного нерва, фиброз стекловидного тела, тракционную отслойку сетчатки, вторичную глаукому, атрофию глаза.
Сифилитическая этиология процесса устанавливается на основании положительной реакции Вассермана или результатов иммуноферментного анализа, а также клинических признаков.
Ревматический хориоретинит
Хориоидиты ревматической этиологии проявляются ретиноваскулитами с сужением артерий, расширением вен, симптомом медной проволоки, выпотеванием форменных элементов по ходу сосудов в виде муфты, гиперемией диска зрительного нерва, хориоидальными очагами.
Лабораторная диагностика включает определение ревматоидного фактора, бета-липопротеидов, титра комплемента, а также выявление в моче гликозаминогликанов и оксипролина как основного компонента, обнаруживающегося при распаде коллагена.
Туберкулезный хориоретинит
Считавшиеся ранее в определенной мере патогномоничными для опытного клинициста признаки туберкулезного увеита сейчас в значительной степени утрачены, поэтому диагноз, основывающийся только на биомикроскопических или офтальмоскопических данных, должен вызывать обоснованные сомнения.
При определении туберкулезного генеза увеита необходимо учитывать: анамнез заболевания (контакт с больным туберкулезом); перенесенное в прошлом туберкулезное заболевание других органов (легкие, кожа, суставы); данные рентгенологических, томографических исследований легких и других органов; обнаружение в сыворотке крови больных антител к туберкулину; усиление кожных и внутрикожных туберкулиновых реакций при обострении воспалительного процесса; очаговые реакции на внутрикожное введение и электрофорез туберкулина, результаты экспресс-диагностики; снижение титров антител сенсибилизации лимфоцитов в процессе лечения.
Туберкулезный хориоретинит чаще имеет вид диссеминированного процесса или характеризуется образованием солитарных туберкул. Из осложнений следует отметить атрофию зрительного нерва, фиброз стекловидного тела, тракционную отслойку сетчатки, рецидивирующий гемофтальм.
Токсоплазмозный увеит
Токсоплазмозный увеит чаще протекает по типу хориоретинита и в 75 % случаев имеет хроническое течение. Может быть приобретенным (в течение жизни) и врожденным (внутриутробное заражение). Токсоплазмоз — паразитарная болезнь, вызываемая простейшими и характеризующаяся поражением нервной и лимфатической системы, глаз, скелетных мышц, миокарда и других органов и тканей.
Возбудителем заболевания является токсоплазма гондии — облигатный внутриклеточный паразит, который относится к тканевым цистообразующим кокцидиям. Источник заражения — домашние животные. Передача инфекции происходит трансплацентарно (от матери к плоду) или через переносчиков (собаки, кролики и др.
) Течение приобретенного токсоплазмоза в подавляющем большинстве случаев имеет вид бессимптомного носительства. Клинически он проявляется как очаговый хориоретинит с центральной локализацией. Процесс, как правило, двусторонний. Заболевание носит рецидивирующий характер, о чем свидетельствуют рецидивирующие кровоизлияния возле очага поражения.
При сборе анамнеза важно обратить внимание на контакт с животными, употребление в пищу сырого мяса или неправильную его обработку.
Наиболее характерными признаками врожденного токсоплазмоза считается псевдоколобома желтого пятна. Это огромный атрофический очаг величиной от 1/2 до нескольких диаметров диска зрительного нерва.
На фоне псевдоколобомы желтого пятна видны хорошо сохранившиеся сосуды хориоидеи на всем протяжении; они сильно изменены, склерозированы. Хориоретинит преимущественно двусторонний и при врожденном токсоплазмозе является одним из наиболее частых симптомов заболевания; поражение охватывает папилломакулярную область.
Кроме хориоретинального очага в макулярной области определяются большие грубые, иногда множественные атрофические очаги, чаще округлой формы с четкими границами и отложением значительного количества пигмента, преимущественно по краю очага. Зрение при центральной локализации очага резко снижено.
Герпетический хориоретинит
При герпесвирусной инфекции преобладают очаговые хориоретиниты с преимущественной локализацией процесса в парацентральной и центральной области.
В начальной стадии заболевания во время офтальмоскопии обнаруживают проминирующий фокус с нечеткими границами, беловатого или беловато-желтого цвета, с перифокальными ретинальными геморрагиями.
Затем фокус уплощается, границы его становятся более четкими, однако по краям очага сохраняются кровоизлияния, которые медленно резорбируются, что может свидетельствовать в пользу вирусной этиологии.В конечной стадии заболевания очаг пигментируется, формируется ретинальный фиброз, иногда развивается субретинальная неоваскулярная мембрана. При герпетических хориоретинитах, как и при задних увеитах другой этиологии, в стекловидном теле выявляют воспалительные клетки. Процесс может рецидивировать, тогда рядом с пигментированным очагом или на некотором удалении от него появляется свежий рыхлый фокус.
Лечение увеитов (ирилоциклитов, хориоидитов)
Лечение увеитов (ирилоциклитов, хориоидитов) проводится в офтальмологических стационарах, носит комплексный характер и направлено на: подавление инфекционного этиологического фактора; блокирование или регуляцию местных и системных аутоиммунных реакций; профилактику осложнений.
1.
Противовоспалительная терапия: а) глюкокортикоиды: • закапывают в конъюнктивальный мешок 4-6 раз в день, на ночь закладывают мазь.
Наиболее часто используют 0,1 % раствор дексаметазона (глазные капли «Максидекс», «Декса-Пос», «Офтан-дексаметазон»); • вводят субконъюнктивально или парабульбарно по 0,3-0,5 мл раствора, содержащего 4 мг/мл дексаметазона (раствор для инъекций «Дексаметазон»), При тяжелых процессах и для профилактики рецидивов применяют пролонгированные формы кортикостероидов; триамцинолон (кеналог), бетаметазон (дипроспан), которые вводят 1 раз в 7-10 дней парабульбарно; • в особо тяжелых случаях назначают системную терапию; б) нестероидные противовоспалительные препараты: • применяют местно в виде инстилляций 0,1 % раствора индометацина (индоколлир), дикло-Ф, униклофен; • назначают в виде таблеток, внутримышечно (индометацин, мовалис, диклофенак и т. д.); в) при тяжелых формах увеитов и неэффективности противовоспалительной терапии проводят иммуносупрессивную терапию (циклоспорин, азатиоприн, метотрексат).
2. Назначение мидриатиков в виде глазных капель (2,5 % и глазные капли «Ирифрин», 0,5 % или 1 % раствор мидриацила, цикломед, 1 % раствор тропикамида, 1 % раствор атропина сульфата) или субконъюнктивальных инъекций (0,1 % раствор для инъекций атропина или 1 % раствор для инъекций мезатона) при лечении передних увеитов.
3. Назначение фибринолитических препаратов (лидаза, гемаза, вобэнзим) — при фибринозно-пластической форме увеита.
4. Дезинтоксикационная терапия: внутривенно гемодез по 200-300 мл, 400 мл 5-10 % раствора глюкозы с 2,0 мл аскорбиновой кислоты в случае тяжелого течения увеита.
5. Десенсибилизирующая терапия (внутривенно 10 % раствор кальция хлорида; внутрь — лоратадин, кларитин).
6. Этиологическая противомикробная терапия (зависит от причины заболевания): а) антибактериальная терапия: кларитромицин, азитромицин, доксициклин, офлоксацин, ципрофлоксацин, цефтриаксон, ампмциллин или оксациллин в виде внутримышечных, внутривенных инъекций; б) противовирусная терапия: ацикловир (внутрь по 200 мг 5 раз в день в течение 5 дней) или валацикловир (внутрь по 500 мг 2 раза в день в течение 5-10 дней). При тяжелой герпетической инфекции ацикловир назначают внутривенно капельно медленно 5-10 мг/кг каждые 8 ч в течение 7-11 дней или интравитреально в дозе 10-40 мкг/мл.
7. Физиотерапевтические и эфферентные методы лечения.
Лучшие окулисты в Самаре
Больше информации по теме: http://vse-zabolevaniya.ru
Источник: http://mymylife.ru/domashnee-khozyajstvo/domashnie-sovety/77734-khorioidity-zadnie-uveity-bolezni-oftalmologii
Увеит глаза: задний, вялотекущий, периферический, аутоиммунный, рецидивирующий, хронический, острый, лечение увеита
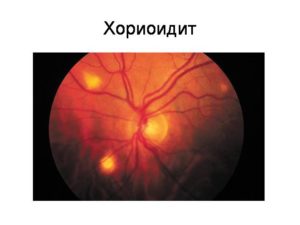
Наиболее частой причиной увеита является инфекция. Воспаление развивается из-за проникновения в сосудистую оболочку стрептококков, токсоплазм, микобактерий туберкулеза, бледной трепонемы, герпесвирусов, цитомегаловируса, грибков. Патогенные микробы попадают туда из очагов хронической инфекции в организме.
Другие причины возникновения увеита:
- реакция на прием некоторых лекарственных препаратов;
- введение вакцины или сывороток;
- аллергическая реакция на внешние раздражители;
- гормональные расстройства (сахарный диабет, период климакса);
- заболевания глаз (кератит, конъюнктивит, блефарит, язва роговицы);
- системные аутоиммунные болезни (ревматоидный артрит, саркоидоз, гломерулонефрит, ревматизм, колит, аутоиммунный тиреоидит, болезнь Крона и т. д.).
Увеит может возникать после травм, контузий, химических или термических ожогов, попадания инородных тел в глаз. В этом случае причиной развития воспалительного процесса является занесение инфекции из наружной среды.
Классификация
Увеит бывает острым, хроническим и хроническим рецидивирующим. Первый развивается очень быстро, на протяжении нескольких дней или даже часов. Обычно он доставляет больному массу страданий. К счастью, острый увеит легко диагностируется и хорошо поддается лечению. При адекватной и своевременной терапии болезнь проходит без каких-либо последствий.
Хронический увеит имеет вялое течение со скудной симптоматикой. Человек может страдать от заболевания на протяжении многих лет. Такой увеит часто рецидивирует, то есть обостряется. Во время рецидива у больного появляются выраженные симптомы болезни.
В зависимости от локализации, выделяют:
- Передний увеит (иридоциклит). Поражает радужку и цилиарное тело глаза. Для иридоциклита характерна патологическая неподвижность зрачка, изменение цвета радужной оболочки глаза, появление преципитатов на внутренней поверхности роговицы. Все эти признаки может выявить врач-офтальмолог во время осмотра больного.
- Задний увеит (хориоидит). Характеризуется воспалением заднего участка сосудистой оболочки. В патологический процесс втягивается хориоидея, которая выстилает изнутри полость глазного яблока. Увидеть признаки воспаления в этом случае можно лишь путем офтальмоскопии.
- Периферический увеит. Поражает плоскую часть цилиарного тела и периферический отдел сосудистой оболочки вместе с прилежащей к ней сетчаткой. Патология встречается редко, всего в 8-10%. Воспалительный процесс обычно затрагивает оба глаза. Трудность диагностики болезни заключается в том, что врачу очень сложно выявить патологические очаги. Он не может увидеть их во время биомикроскопии и офтальмоскопии.
В зависимости от причины и механизма развития увеита, разделяются на экзогенные и эндогенные. Первые возникают под действием факторов внешней среды (травмы, инфекции, ожоги). Вторые являются следствием хронических заболеваний (туберкулеза, сифилиса, ревматоидного артрита и т. д.).
Симптомы
Выраженность симптомов увеита напрямую зависит от активности воспалительных процессов. Острая форма заболевания имеет яркую клиническую картину, что позволяет быстро диагностировать ее. А вот хронический вялотекущий увеит может долгое протекать практически бессимптомно.
Признаки переднего увеита:
- сильная боль и рези;
- чувство инородного тела в глазу;
- непереносимость яркого света;
- слезотечение;
- покраснение глаза;
- снижение остроты зрения;
- появление пелены перед глазами;
- отсутствие реакции зрачка на свет.
Задний увеит, в отличие от переднего, не вызывает боли. Это объясняется тем, что хориодея полностью лишена чувствительных нервных окончаний. Из-за отсутствия болезненных ощущений, человек может долго время не обращаться в больницу.
Симптомы заднего увеита:
- мелькающие мушки в поле зрения;
- световые вспышки перед глазами;
- нарушение цветоощущения;
- искажение и снижение остроты зрения.
Следует отметить, что хориоретинит редко бывает изолированным. Обычно в воспалительный процесс вовлекается не только сосудистая, но и сетчатая оболочка глаза. Следовательно, у больного появляются еще и симптомы, указывающие на ретинит.
Какой врач занимается лечением увеита?
Диагностикой и лечением увеитов занимается врач-офтальмолог. При необходимости к лечебному процессу подключается иммунолог, дерматовенеролог, фтизиатр, аллерголог, инфекционист или другой узкий специалист.
Диагностика
Заподозрить патологию можно по наличию у человека характерных симптомов. Однако для подтверждения диагноза требуется тщательный осмотр врача и полноценное обследование. Пациента могут тестировать не только в офтальмологическом кабине, но и направлять на консультации к другим специалистам.
Методы диагностики увеитов
| Визиометрия | Врач усаживает пациента на расстоянии 5 метров от таблицы Сивцева и просит его по очереди читать разные ее рядки. Таким образом он определяет остроту зрения обоих глаз | При увеитах у больных нередко наблюдается ухудшение зрения, которое нельзя исправить плюсовыми и минусовыми линзами |
| Периметрия | Офтальмолог определяет поля зрения вручную или с помощью специального устройства | Позволяет выявить дефекты в поле зрения, указывающие на наличие воспалительных очагов на глазном дне |
| Биомикроскопия | Предполагает осмотр наружных структур глаза в свете щелевой лампы | Во время обследования специалист может выявить характерные признаки воспаления радужки и цилиарного тела |
| Офтальмоскопия | Метод, который используется для осмотра глазного дна. В ходе обследования офтальмолог использует прямой или непрямой офтальмоскоп | Офтальмоскопия незаменима в диагностике задних увеитов. С ее помощью врач может увидеть воспалительные очаги на глазном дне |
При необходимости пациенту проводят оптическую когерентную томографию, ангиографию, электроретинографию и реоофтальмографию. Для уточнения причины увеита могут понадобиться рентгенография легких, проба Манту, аллергологические пробы, КТ или МРТ головного мозга, сдача анализов и т. д.
Лечение
Лечение увеита глаз проводят в условиях офтальмологического стационара, куда больного госпитализируют в обязательном порядке. Схему терапии подбирают индивидуально, с учетом причины воспаления.
Для лечения увеитов используют такие препараты:
- Кортикостероиды (Дексаметазон, Бетаметазон, Преднизолон). Стероидные гормоны используют местно. Их назначают в виде капель, глазных мазей, субконъюнктивальных, парабульбарных и даже интравитреальных инъекций. Лекарства оказывают мощное противовоспалительное действие, тем самым ускоряя выздоровление.
- Мидриатики (Атропин, Тропикамид, Цикломед). Средства этой группы обладают способностью расширять зрачок. Их назначают для профилактики образования задних синехий – спаек между радужкой и передней капсулой хрусталика. Если заращение зрачка уже произошло – мидриатики позволяют справиться с проблемой.
- Антибиотики широкого спектра действия (фторхинолоны, цефалоспорины, макролиды). Используются при увеитах, вызванных бактериальной инфекцией. Антибактериальные средства могут вводить местно (глазные капли, уколы) или системно, в виде таблеток или внутримышечных инъекций.
- Иммуносупресанты (Метотрексат, Циклоспорин). Ими принято лечить аутоиммунный увеит.
- Противовирусные средства (Офтальмоферон, Зовиракс, Ацикловир). Применяются для борьбы с увеитами вирусной этиологии. Убивают инфекцию, которая вызвала развитие воспаления.
- Антигистаминные средства (Супрастин, Кларитин, Аллергодил). Нужны при увеите аллергической природы. Лекарства тормозят выделение медиаторов аллергии, благодаря чему помогают избавиться от воспаления и неприятных симтпомов.
Также больному могут назначать витамины, электро- или фонофорез с протеолитическими ферментами. При тяжелом течении болезни и развитии осложнений пациенту может понадобиться операция (удаление спаек, витрэктомия). К счастью, необходимость в хирургическом вмешательстве возникает крайне редко. Подробнее про операции на глазах →
Профилактика
Специфической профилактики увеитов не существует. Однако избежать развития болезни можно путем своевременного лечения туберкулеза, сифилиса, токсоплазмоза, ревматоидного артрита и других системных заболеваний.
В случае появления признаков острого увеита нужно немедленно обращаться к врачу. При адекватном лечении болезнь пройдет без каких-либо последствий уже через 3-6 недель. Если же вовремя не предпринять нужные меры – произойдет хронизация воспалительного процесса.
Естественно, бороться с хроническим увеитом гораздо труднее.
Увеитом называют воспалительное поражение сосудистой оболочки глаза. Заболевание может иметь инфекционную, травматическую, аллергическую или аутоиммунную природу. Для лечения увеитов используют мидриатики, кортикостероиды, противомикробные и противовирусные препараты. Схема терапии всегда подбирается в индивидуальном порядке.
Алина Лопушняк, офтальмолог,
специально для Okulist.pro
Источник: https://okulist.pro/bolezni-glaz/uveit.html