Первичная глаукома
Первичная глаукома: симптомы, диагностика и лечение

Первичная глаукома часто встречается у людей старше 40 лет. Характеризуется она высоким внутриглазным давлением. Для развития болезни имеет значение множество факторов: изменения глазных сосудов, наследственность, иные нарушения.
Разновидности
Учитывая формы, стадии, а также уровень внутриглазного давления, используется следующая классификация первичной глаукомы: открытоугольная, закрытоугольная и смешанная.
Открытоугольная
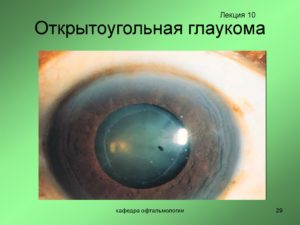
Первичная открытоугольная глаукома (ПОУГ) — это хроническая болезнь, поражающая зрительный нерв и способная привести к слепоте. Чаще всего заболевание остается незамеченным, поскольку глазное давление повышается медленно, а роговая оболочка адаптируется к нему.
Делится на несколько видов:
- простая;
- пигментная;
- глаукома нормального давления;
- псевдоэксфолиативная.
Закрытоугольная
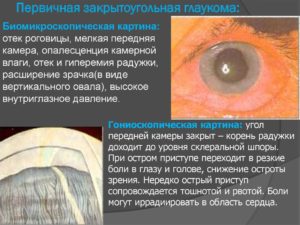
Первичная закрытоугольная глаукома диагностируется, когда радужная оболочка (ее корень) закрывает переднюю камеру. Это происходит из-за плотного прилегания хрусталика к радужке.
При подобной ситуации нарушается движение жидкости из задней камеры глаза в переднюю.
В результате, в задней камере увеличивается давление и происходит выдавливание радужной оболочки вперед (поэтому передняя камера закрывается).
Закрытоугольная глаукома подразделяется на несколько форм:
- со зрачковым блоком;
- ползучая;
- с витреохрусталиковым блоком;
- с плоской радужкой.
Подробнее о закрытоугольной глаукоме читайте в соответствующей статье у нас на сайте.
Смешанная
Для указанной разновидности характерно первостепенное установление открытоугольной глаукомы, к симптомам которой впоследствии присоединяются признаки закрытоугольной (таким образом, происходит своего рода наслоение).
Признаки
Как правило, человек не ощущает развитие первичной глаукомы, потому что на ранних стадиях болезнь незаметна.
Самые первые признаки, на которые нужно обратить внимание:
- резь в глазах;
- затуманенное зрение в утренние часы, после подъема (обычно проходит, когда человек выполняет любую физическую нагрузку);
- падение зрения;
- радужные круги при направлении взгляда на свет;
- тяжесть в глазах;
- ощущение влажности;
- приступы головной боли;
- чувство затвердения глаз.
Если у человека появились неприятные ощущения, описанные выше, обязательно нужно обратиться к специалисту.
При более запущенной стадии наблюдается:
- нарушение работы зрительных нервов.
- повышенное внутриглазное давление.
- уменьшение полей зрения.
Диагностика
Врач будет делать выводы о наличии заболевания по результатам проведенных обследований, а также исходя из жалоб пациента.
Исследование внутриглазного давления (ВГД)
- Основным методом исследования внутриглазного давления является тонометрия. Измерение проводят используя тонометр с грузом в 10 грамм. Пациент при этом должен лежать.
Также важно помнить, что ВГД измеряется утром и вечером.
- Эластотонометрия – ВГД при данном методе определяется при помощи тонометров с грузиками разной массы.
В процессе увеличения массы ВГД измеряется несколько раз.
Исследование полей зрения
Определение границ поля зрения путем периметрии, основными видами которой являются:
- изоптопериметрия (помогает определить границы поля зрения используя объекты разной площади);
- кампиметрия (помогает определить дефекты центрального поля зрения).
Исследование оттока глазной жидкости
Осуществляется при помощи тонографии. Для проведения диагностики используются электронные тонографы. Суть заключается в продленном проведении тонометрии (до 4-х минут).
*нормальное ВГД не должно быть больше 26 мм рт. ст., умеренно повышенное может быть от 27 до 32 мм рт. ст., высокое от 33 мм рт. ст. (исследуется с помощью тонометрии)
**состояние зрительных функций зависит от поля зрения пациента. Если 6 месяцев поле зрения не меняется, то зрительные функции стабилизированы.
Этиология
Первичная глаукома развивается сама по себе (то есть без других патологических изменений зрительных органов). На ее появление и развитие могут оказывать влияние следующие факторы:
- Наследственная предрасположенность. Когда один из родителей или оба имели подобное заболевание, то вероятность его появления у ребенка увеличивается. Однако наличие генетического дефекта будет носить лишь предрасполагающий характер для развития глаукомы.
- Нарушения в работе зрительных органов, возникающие в результате возрастных изменений. Подобные изменения, как правило, приводят к нарушению оттока внутриглазной жидкости, что, в свою очередь, увеличивает ВГД.
- Неправильная работа центральной нервной системы, которая нарушает движение внутриглазной жидкости.
- Принадлежность к определенной расе. В результате исследований было выявлено, что у афроамериканцев увеличенное ВГД по сравнению с европейцами. Поэтому риск развития глаукомы у людей, принадлежащих к этой расе, намного выше.
- Наличие таких офтальмологических заболеваний как близорукость и дальнозоркость.
- Нарушение обменных процессов глазных систем. Плохое кровоснабжения около зрительных нервов и сетчатки снижает их устойчивость, вследствие чего при увеличении ВГД могут проявляться зрительные нарушения, характерные для глаукомы.
Лечение
Опасным последствием глаукомы является потеря зрения. Взрослым можно восстановить его только при обнаружении на ранней стадии. Поэтому незамедлительное обращение к специалистам является просто необходимой мерой.
Медикаментозное лечение
Применяется чтобы:
- уменьшить внутриглазное давление.
- улучшить кровоснабжение зрительных органов.
- улучшить обмен веществ глазных тканей.
Обычно офтальмолог прописывает применение антиглаукомных глазных капель, которые подразделяются на несколько групп:
- улучшающие отток жидкости внутри глаз (миотики, симпатомиметики).
- ограничивающие продукты внутриглазной жидкости (бета-адреноблокаторы, ингибиторы карбоангидразы, селективные симпатомиметики).
- смешанные.
Хирургическая операция
При диагностировании запущенной стадии болезни, либо при неэффективности консервативных методов лечения и продолжающемся ухудшении зрения, больным проводится хирургическая операция.
Лазер
Данный метод лечения имеет ряд преимуществ: не требуется помещение больного в стационар, короткий срок реабилитации, проведение операции под местным наркозом.
Предусмотрено два вида лазерной операции:
- Лазерная иридэктомия. На радужной оболочке делается небольшое отверстие, которое способствует оттоку внутриглазной жидкости. Суть операции состоит в следующем: делается небольшое отверстие в отделе радужной оболочки для улучшения давления в глазных камерах.
- Лазерная трабекулопластика. Лазером растягивают трабекулы глаза в шлеммовом канале. В результате проведенных действий улучшается движение внутриглазной жидкости, и, как следствие, уменьшается внутриглазное давление.
Также можно выделить следующие разновидности хирургических операций:
- Проникающие – при данном виде создается фильтрующий рубец.
- Непроникающие – не предполагает создание сквозного отверстия. Делается иссечение участка ткани на глазу.
- Лечение, предполагающее использование дренажных систем (применяются искусственные препараты, которые будут осуществлять отток жидкости из камеры). Указанный метод используется при неэффективности иных видов хирургического вмешательства.
Послеоперационный период
После проведения операции следует выполнять некоторые рекомендации, которые будут способствовать восстановлению органов зрения. Пациентам, обычно, дают следующие рекомендации:
- Запрещается тереть глаза.
- Нельзя мочить их водой в течение нескольких дней (не меньше 10).
- Не допускать зрительной нагрузки (запрещено смотреть телевизор, вышивать).
- Уменьшить употребление жидкости, а газированные напитки лучше вовсе исключить.
- Не следует поднимать тяжести (больше 5 кг).
- Отказаться от посещения бани (в течение первых двух месяцев после операции).
Источник: http://GlazExpert.ru/bolezni/glaukoma/pervichnaya.html
Глаукома первичная открытоугольная
- глаукома открытоугольная
- диагностика
- лечение
- диспансеризация
АГО — антиглаукоматозная операция
ВГД — внутриглазное давление
ДЗН — диск зрительного нерва
ЛДГП — лазерная десцеметогониопунктура
ЛС — лекарственное средство
ЛТП — лазерная трабекулопластика
МКБ 10 — международная классификация болезней 10-го пересмотра
НРП — нейроретинальный поясок
ПЗ — поле зрения
ПОУГ — первичная открытоугольная глаукома
СЛТ — селективная лазерная трабекулопластика
СНВС — слой нервных волокон сетчатки
УПК — угол передней камеры
ЦТР — центральная толщина роговицы
Термины и определения
«Декомпенсированная глаукома» – превышение нормальных значений офтальмотонуса.
«Компенсированная глаукома» – течение заболевания с нормальным ВГД
Начальная (I), развитая (II), далекозашедшая (III), терминальная (IV) – термины, обозначающие соответствующие стадии заболевания и отражающие этапы его последовательного прогрессирования.
Нормальное, умеренно повышенное, высокое ВГД – уровни повышения офтальмотонуса в соответствии с классификацией глаукомы (см табл.1).
1.1 Определение
Глаукома – заболевание или группа заболеваний, сопровождающаяся триадой признаков:
- периодическим или постоянным повышением уровня внутриглазного давления (ВГД);
- атрофией зрительного нерва (с экскавацией);
- характерными изменениями поля зрения (ПЗ).
1.2 Этиология и патогенез
В данных клинических рекомендациях рассматривается первичная глаукома, при которой при которой патологические процессы возникают в углу передней камеры (УПК), дренажной системе глаза и в диске зрительного нерва (ДЗН) и представляют собой последовательные патогенетические этапы развития глаукомы.
Открытоугольная, закрытоугольная и смешанноугольная формы глаукомы обусловлены соответствующими особенностями анатомо-топографических соотношений угла передней камеры глаза.
1.3 Эпидемиология
По данным Всемирной Организации Здравоохранения, число глаукомных больных в мире колеблется от 60,5 до 105 млн человек, при этом прогнозируется увеличение числа заболевших еще на 10 млн в течение ближайших 10 лет.
В России выявлено более 1 млн. пациентов с глаукомой, однако предполагается, что истинное число заболевших вдвое больше.
1.4 Кодирование по МКБ-10
H40.0 – Подозрение на глаукому
H40.1 – Первичная открытоугольная глаукома
1.5 Классификация глаукомы
Глаукома сопровождается триадой признаков:
периодическим или постоянным повышением уровня ВГД;
атрофией зрительного нерва (с экскавацией);
характерными изменениями поля зрения (ПЗ).
Таблица 1 – Классификация первичной глаукомы (Нестерова-Бунина, 1977)
| Форма | Стадия | Состояние уровня ВГД | Динамика зрительных функций |
| ЗакрытоугольнаяОткрытоугольнаяСмешанная | Начальная (I)Развитая (II)Далекозашедшая (III)Терминальная (IV) | Нормальное (А)Умеренноповышенное (B)Высокое (С) | СтабилизированнаяНестабилизированная |
| Острый приступ закрытоугольной глаукомы |
Считается также правомочным диагноз: подозрение на глаукому.
Таблица 2 – Классификационная схема уровня ВГД при глаукоме
| Уровень ВГД | ВГД тонометрическое , Pt | ВГД истинное, Р0 |
| Нормальное (А) | ? 25 мм рт ст | ? 21 мм рт ст |
| Умеренно повышенное (В) | 26? Pt ?32 мм рт ст | от 22 ? Р0? 28 мм рт ст |
| Высокое (С) | ? 33 мм рт ст; | ? 29 мм рт ст |
Таблица 3 – Классификационная схема глаукомы по течению болезни
| Течение глаукомы | Клиническая характеристика |
| Стабилизированная | Отсутствие отрицательной динамики в состоянии ДЗН и ПЗ при продолжительном наблюдении за больным (не менее 6 месяцев) |
| Нестабилизированная | При повторных исследованиях регистрируют отрицательную динамику структурных (ДЗН, нервные волокна сетчатки) и функциональных (ПЗ) показателей.Несоответствие уровня ВГД «целевому давлению». |
По механизму повышения уровня ВГД различают глаукому:
— открытоугольную – прогрессирование патологической триады при наличии открытого УПК;
— закрытоугольную – основным патогенетическим звеном которой является внутренний блок дренажной системы глаза, то есть блокада УПК корнем радужки.
В нашей стране широко используется классификация глаукомы, в которой учитываются форма и стадия заболевания, состояние уровня ВГД и динамика зрительных функций.
Таблица 4 – Классификационная схема стадий глаукомы
| Стадии | Признаки | |
| ПЗ | ДЗН | |
| Iначальная | границы ПЗ нормальные, но есть небольшие изменения (скотомы) в парацентральных отделах | экскавация ДЗН расширена, но не доходит до его края |
| IIразвитая | выраженные изменения ПЗ в парацентральном отделе в сочетании с его сужением более чем на 10° в верхне- и/или в нижненосовом сегментах | экскавация ДЗН расширена, в некоторых отделах может доходить до его края, носит краевой характер |
| IIIдалекозашедшая | граница ПЗ концентрически сужена и в одном или более сегментах находится менее чем в 15° от точки фиксации | краевая субтотальная экскавация ДЗН расширена, доходит до его края |
| IVтерминальная | полная потеря остроты и ПЗ или сохранение светоощущения с неправильной проекцией. Иногда сохраняется небольшой островок поля зрения в височном секторе | экскавация тотальная |
Примечание: разделение непрерывного глаукоматозного процесса на 4 стадии носит условный характер.
2.1 Жалобы и анамнез
Анамнез заключается в выявлении факторов риска [1].
Источник: https://medi.ru/klinicheskie-rekomendatsii/glaukoma-pervichnaya-otkrytougolnaya_13978/
Первичная глаукома
Первичная глаукома возникает обычно после 40 лет. Диагноз глаукомы устанавливают при измерении внутриглазного давления. Исследовать внутриглазное давление можно при прощупывании глазного яблока, при этом можно заподозрить повышение или понижение внутриглазного давления. Для объективного измерения внутриглазного давления применяют специальные усторойства тонометры.
1. Открытоугольная
2. Классификация
3. Лечение
Открытоугольная
Первичная открытоугольная глаукома протекает бессимптомно, пока не обнаружатся изменения периферического зрения. Повреждения происходят постепенно, и зона фиксации взора вовлекается в процесс уже в поздние сроки.
Хотя болезнь почти всегда развивается как двухсторонний процесс, часто наблюдается асимметрия, поэтому у пациентов обычно выявляют изменения поля зрения в одном глазу и в меньшей степени — в парном.
Даже очень внимательные к себе пациенты могут не заметить выраженных периметрических изменений, а ранние дефекты могут быть обнаружены только случайно.
Признаки
- Повышенный уровень внутриглазного давления. Этот объективный показатель может иметь как неопределенное, так и весьма важное значение в диагностике первичной открытоугольной глаукомы. Приблизительно 2% всего населения после 40 лет имеют уровень внутриглазного давления >24 мм рт. ст. и 7% — >21 мм рт. ст. Однако только у 1% из них находят глаукоматозные изменения поля зрения. Этот показатель неинформативен у пациентов с нормальным внутриглазным давлением(
- Суточные колебания внутриглазного давления в пределах 5 мм рт. ст. отмечают в норме приблизительно в 30% случаев. При первичной открытоугольной глаукоме колебания внутриглазного давления увеличиваются, и их выявляют приблизительно у 90% пациентов. По этой причине значение ВГД в 21 мм рт. ст. или менее при однократном измерении не всегда исключает диагноз – первичная открытоугольная глаукома. Если значение офтальмотонуса при одно¬кратном измерении составляет >21 мм рт. ст., возникает подозрение на первичную открытоуголную глакому. Для обнаружения суточных колебаний внутриглазного давления необходим контроль офтальмотонуса в разное время суток. Асимметрию ВГД в парных глазах >5 мм рт. ст. можно рассматривать как подозрение на глаукому, и глаза с более высоким ВГД чаще всего оказываются вовлеченными в патологический процесс.
- Изменения зрительного нерва. Первичная открытоугольная глаукома часто диагностируют при выявлении характерных изменений зрительных нервов или асимметрии офтальмоскопической картины.
- Изменения полей зрения — характерно их сужение.
- Гониоекопически определяется открытый УПК.
Классификация
Первичная глаукома состоит из трех основных патогенетических форм:
- открытоугольной,
- закрытоугольной
- смешанной.
Форма глаукомы зависит от того звена в патогенезе заболевания, которое непосредственно обусловливает ухудшение оттока жидкости из глаза.
Основные формы первичной глаукомы (кроме смешанной) описаны выше. Смешанная глаукома может быть диагностирована в тех случаях, когда на установленную ранее открытоугольную позднее наслаивается закрытоугольная глаукома.
Лечение
После характеристики острого приступа глаукомы, тяжелого по своему течению, с возможным наступлением почти мгновенной необратимой слепоты необходимо привести обобщенные данные о принципах и методах оказания первой врачебной помощи и о наиболее простых и доступных методах специализированной глазной помощи при первичной глаукоме независимо от ее формы, стадии и состояния офтальмотонуса. По существу эти принципы и методы мало отличаются от тех, которые сравнительно подробно рассмотрены при описании острого приступа глаукомы, но все же есть необходимость в их некотором обобщении и упрощении. Так, всегда надо помнить, что при первичной глаукоме, впервые обнаруженной, принимаются в первую очередь меры для нормализации или по крайней мере значительного снижения высокого офтальмотонуса, который почти всегда сопровождается, если не болью, то дискомфортом в области пораженного глаза.
Следует сразу закапать в глаз один из «мягких» анестетиков (но не дикаин, который повышает офтальмотонус и вызывает чувство онемения глаза), таких как новокаин, лидокаин, гидрохлорид, тримекаин, пиромекаин. Целесообразно закапать также димексид, который является «нежным» анестетиком, антисептиком, пролонгатором действия препаратов.
Далее закапываются миотические холиномиметические (типа пилокарпина) и антихолинэстеразные (типа фосфакола) средства. Затем закапываются дибазол, тауфон, глюкоза, витамины группы В.
Инсталляции следует проводить ежечасно в течение дня (бодрствования) и за час до сна, на следующий день показана госпитализация в глазное отделение больницы.В стационаре проводится дополнительное обследование и вырабатывается медикаментозный режим, обеспечивающий нормализацию офтальмотонуса.
Общее лечение при высоком офтальмотонусе состоит в назначении мочегонных (фонурит, диакарб и др.), дегидратационных (глицерол, глюкоза, мочевина и др.), анальгетических (спазмалгон, аспирин, триган и др.), нейротропных (дибазол, тауфон) и других средств (пиявки на висок, горячие ножные ванны и др.).
В стационаре при показаниях осуществляется адекватное состоянию глаза оперативное лечение. Пациенты с первичной глаукомой пожизненно находятся на диспансерном обслуживании, обеспечивающем стабилизированное состояние процесса с нормальной регуляцией офтальмотонуса.
Хирургическое лечение глаукомы предусматривает или восстановление нарушенных путей оттока водянистой влаги, или создание новых путей оттока, или уменьшение секреции, или, наконец, осуществляются комбинированные операции.
В заключение необходимо отметить, что нормализация офтальмотонуса на фоне постоянного, пусть даже ограниченного, применения гипотензивных и других средств — это не «победа» над глаукомой в отношении сохранения стабильными зрительных функций.
Зрительные функции постепенно снижаются и поэтому по сей день первичная глаукома остается в числе ведущих причин слабовидения, слепоты и ранней профессиональной инвалидности.
В связи с этим во всех цивилизованных экономически развитых странах идут непрерывные поиски более совершенных и безвредных препаратов и более щадящих хирургических, лазерных и других методов лечения пациентов с первичной глаукомой.
Источник: http://proglaziki.ru/bolezni/glaukoma/pervichnaya-glaukoma.html
Глаукома
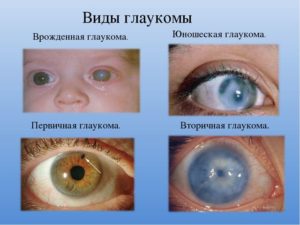
Глаукома – одно из самых грозных заболеваний глаз, приводящих к потере зрения. Согласно имеющимся данным, глаукомой страдают около 3 % населения, а у 15% незрячих людей во всем в мире глаукома послужила причиной слепоты.
В группе риска по развитию глаукомы находятся люди старше 40 лет, однако в офтальмологии встречаются такие формы заболевания, как юношеская и врожденная глаукома. Частота заболевания значительно увеличивается с возрастом: так, врожденная глаукома диагностируется у 1 из 10-20 тыс.
новорожденных; в группе 40-45-летних людей – в 0,1% случаев; у 50-60-летних – в 1,5% наблюдений; после 75 лет – более чем в 3% случаев.
Под глаукомой понимают хроническое заболевание глаз, протекающее с периодическим или постоянным повышением ВГД (внутриглазного давления), расстройствами оттока ВГЖ (внутриглазной жидкости), трофическими нарушениями в сетчатке и зрительном нерве, что сопровождается развитием дефектов поля зрения и краевой экскавации ДЗН (диска зрительного нерва). Понятием «глаукома» сегодня объединяют около 60 различных заболеваний, имеющих перечисленные особенности.
Причины развития глаукомы
Изучение механизмов развития глаукомы позволяет говорить о мультифакторном характере заболевания и роли порогового эффекта в ее возникновении. То есть для возникновения глаукомы необходимо наличие ряда факторов, которые в сумме вызывают заболевание.
Патогенетический механизм глаукомы связан с нарушением оттока внутриглазной жидкости, играющей ключевую роль в обмене веществ всех структур глаза и поддержании нормального уровня ВГД.
В норме вырабатываемая ресничным (цилиарным) телом водянистая влага скапливается в задней камере глаза – щелевидном пространстве, расположенным позади радужки. 85-95% ВГЖ через зрачок перетекает в переднюю камеру глаза – пространство между радужкой и роговицей.
Отток внутриглазной жидкости обеспечивается особой дренажной системой глаза, расположенной в углу передней камеры и образованной трабекулой и шлеммовым каналом (венозным синусом склеры). Через эти структуры ВГЖ оттекает в склеральные вены.
Незначительная часть водянистой влаги (5-15%) оттекает дополнительным увеосклеральным путем, просачиваясь через ресничное тело и склеру в венозные коллекторы сосудистой оболочки.Для поддержания нормального ВГД (18-26 мм рт. ст.) необходим баланс между оттоком и притоком водянистой влаги.
При глаукоме это равновесие оказывается нарушенным, в результате чего в полости глаза скапливается избыточное количество ВГЖ, что сопровождается повышением внутриглазного давления выше толерантного уровня.
Высокое ВГД, в свою очередь, приводит к гипоксии и ишемии тканей глаза; компрессии, постепенной дистрофии и деструкции нервных волокон, распаду ганглиозных клеток сетчатки и в конечном итоге – к развитию глаукомной оптической нейропатии и атрофии зрительного нерва.
Развитие врожденной глаукомы обычно связано с аномалиями глаз у плода (дисгенезом угла передней камеры), травмами, опухолями глаз.
Предрасположенность к развитию приобретенной глаукомы имеется у людей с отягощенной наследственностью по данному заболеванию, лиц, страдающих атеросклерозом и сахарным диабетом, артериальной гипертонией, шейным остеохондрозом.
Кроме этого, вторичная глаукома может развиваться вследствие других заболеваний глаз: дальнозоркости, окклюзии центральной вены сетчатки, катаракты, склерита, кератита, увеита, иридоциклита, прогрессирующей атрофии радужки, гемофтальма, ранений и ожогов глаз, опухолей, хирургических вмешательств на глазах.
По происхождению различают первичную глаукому, как самостоятельную патологию передней камеры глаза, дренажной системы и ДЗН, и вторичную глаукому, являющуюся осложнением экстра- и интраокулярных нарушений.
В соответствии с механизмом, лежащим в основе повышения ВГД, выделяют закрытоугольную и открытоугольную первичную глаукому. При закрытоугольной глаукоме имеет место внутренний блок в дренажной системе глаза; при открытоугольной форме – угол передней камеры открыт, однако отток ВГЖ нарушен.В зависимости от уровня ВГД глаукома может протекать в нормотензивном варианте (с тонометрическим давлением до 25 мм рт. ст.) или гипертензивном варианте с умеренным повышением тонометрического давления (26-32 мм рт. ст.) либо высоким тонометрическим давлением (33 мм рт. ст. и выше).
По течению глаукома может быть стабилизированной (при отсутствии отрицательной динамики в течение 6 месяцев) и нестабилизированной (при тенденции к изменениям поля зрения и ДЗН при повторных обследованиях).
По выраженности глаукомного процесса различают 4 стадии:
- I (начальная стадия глаукомы) – определяются парацентральные скотомы, имеется расширение оптического диска, экскавация ДЗН не доходит до его края.
- II (стадия развитой глаукомы) – поле зрения изменено в парцентральном отделе, сужено в нижне- и/или верхневисочном сегменте на 10° и более; экскавация ДЗН носит краевой характер.
- III (стадия далеко зашедшей глаукомы) – отмечается концентрическое сужение границ поля зрения, выявляется наличие краевой субтотальной экскавации ДЗН.
- IV (терминальная стадия глаукомы) – имеет место полная утрата центрального зрения либо сохранность светоощущения. Состояние ДЗН характеризуется тотальной экскавацией, деструкцией нейроретинального пояска и сдвигом сосудистого пучка.
В зависимости от возраста возникновения выделяют глаукому врожденную (у детей до 3-х лет), инфантильную (у детей от 3-х до 10-ти лет), ювенильную (у лиц в возрасте от 11-ти до 35-ти лет) и глаукому взрослых (у лиц старше 35-ти лет). Кроме врожденной глаукомы, все остальные формы являются приобретенными.
Клиническое течение открытоугольной глаукомы, как правило, бессимптомное.
Сужение поля зрения развивается постепенно, иногда прогрессирует в течение нескольких лет, поэтому нередко пациенты случайно обнаруживают, что видят только одним глазом.
Иногда предъявляются жалобы на затуманивание взгляда, наличие радужных кругов перед глазами, головную боль и ломоту в надбровной области, снижение зрения в темноте. При открытой глаукоме обычно поражаются оба глаза.
В течении закрытоугольной формы заболевания выделяют фазу преглаукомы, острого приступа глаукомы и хронической глаукомы.
Преглаукома характеризуется отсутствием симптоматики и определяется при офтальмологическом обследовании, когда выявляется узкий или закрытый угол передней камеры глаза. При преглаукоме больные могут видеть радужные круги на свету, ощущать зрительный дискомфорт, кратковременную потерю зрения.
Острый приступ закрытоугольной глаукомы обусловлен полным закрытием угла передней камеры глаза. ВГД может достигать при этом 80 мм. рт. ст. и выше.
Приступ может провоцироваться нервным напряжением, переутомлением, медикаментозным расширением зрачка, длительным пребыванием в темноте, долгой работой со склоненной головой.
При приступе глаукомы появляется резкая боль в глазу, внезапное падение зрения вплоть до светоощущения, гиперемия глаз, потускнение роговицы, расширение зрачка, который приобретает зеленоватый оттенок.
Именно поэтому типичному признаку заболевание получило свое название: «glaucoma» переводится с греческого как «зеленая вода». Приступ глаукомы может протекать с тошнотой и рвотой, головокружением, болями в сердце, под лопаткой, в животе. На ощупь глаз приобретает каменистую плотность.Острый приступ закрытоугольной глаукомы является неотложным состоянием и требует скорейшего, в течение нескольких ближайших часов, снижения ВГД медикаментозным или хирургическим путем. В противном случае больному может грозить полная необратимая потеря зрения.
Со временем глаукома принимает хроническое течение и характеризуется прогрессирующим увеличение ВГД, рецидивирующими подострыми приступами, нарастанием блокады угла передней камеры глаза. Исходом хронической глаукомы служит глаукомная атрофия зрительного нерва и потеря зрительной функции.
Диагностика глаукомы
Раннее выявление глаукомы имеет важное прогностическое значение, определяющее эффективность лечения и состояние зрительной функции. Ведущее значение в диагностике глаукомы играет определение ВГД, детальное изучение глазного дна и ДЗН, исследование поля зрения, обследование угла передней камеры глаза.
Основными методами измерения внутриглазного давления служит тонометрия, эластотонометрия, суточная тонометрия, отражающая колебания ВГД в течение суток. Показатели внутриглазной гидродинамики определяются с помощью электронной тонографии глаза.
Неотъемлемой частью обследования при глаукоме является периметрия – определение границ поля зрения с помощью различных методик – изоптопериметрии, кампиметрии, компьютерной периметрии и др. Периметрия позволяет выявить даже начальные изменения полей зрения, которые не замечаются самим пациентом.
С помощью гониоскопии при глаукоме офтальмолог имеет возможность оценить строение угла передней камеры глаза и состояние трабекулы, через которую происходит отток ВГЖ. Информативные данные помогает получить УЗИ глаза.
Состояние ДЗН является важнейшим критерием оценки стадии глаукомы. Поэтому в комплекс офтальмологического обследования включается проведение офтальмоскопии — процедуры осмотра глазного дна. Для глаукомы характерно углубление и расширение сосудистой воронки (экскавации) ДЗН. В стадии далеко зашедшей глаукомы отмечается краевая экскавация и изменение цвета диска зрительного нерва.
Более точный качественный и количественный анализ структурных изменений ДЗН и сетчатки проводится с помощью лазерной сканирующей офтальмоскопии, лазерной поляриметрии, оптической когерентной томографии или гейдельбергской лазерной ретинотомографии.
Лечение глаукомы
Существует три основных подхода к лечению глаукомы: консервативный (медикаментозный), хирургический и лазерный. Выбор лечебной тактики определяется типом глаукомы.
Задачами медикаментозного лечения глаукомы служат снижение ВГД, улучшение кровоснабжения внутриглазного отдела зрительного нерва, нормализация метаболизма в тканях глаза.
Антиглаукомные капли по своему действию делятся на три большие группы:
- Препараты, улучшающие отток ВГЖ: миотики (пилокарпин, карбахол); симпатомиметики (дипивефрин); простагландины F2 альфа – латанопрост, травопрост).
- Средства, ингибирующие продукцию ВГЖ: селективные и неселективные ß-адреноблокаторы (бетаксолол, бетаксолол, тимолол и др.); a- и β-адреноблокаторы (проксодолол).
- Препараты комбинированного действия.
При развитии острого приступа закрытоугольной глаукомы требуется незамедлительное снижение ВГД. Купирование острого приступа глаукомы начинают с инстилляции миотика — 1% р-ра пилокарпина по схеме и р-ра тимолола, назначения диуретиков (диакарба, фуросемида).
Одновременно с лекарственной терапией проводят отвлекающие мероприятия – постановку банок, горчичников, пиявок на височную область (гирудотерапию), горячие ножные ванны.
Для снятия развившегося блока и восстановления оттока ВГЖ необходимо проведение лазерной иридэктомии (иридотомии) или базальной иридэктомии хирургическим методом.
Методы лазерной хирургии глаукомы довольно многочисленны. Они различаются типом используемого лазера (аргонового, неодимового, диодного и др.
), способом воздействия (коагуляция, деструкция), объектом воздействия (радужка, трабекула), показаниями к проведению и т. д.
В лазерной хирургии глаукомы широкое распространение получили лазерная иридотомия и иридэктомия, лазерная иридопластика, лазерная трабекулопластика, лазерная гониопунктура. При тяжелых степенях глаукомы может выполняться лазерная циклокоагуляция.
Не потеряли своей актуальности в офтальмологии и антиглаукоматозные операции. Среди фистулизирующих (проникающих) операций при глаукоме, наиболее распространены трабекулэктомия и трабекулотомия.
К нефистулизирующим вмешательствам относят непроникающую глубокую склерэктомию. На нормализацию циркуляции ВГЖ направлены такие операции, как иридоциклоретракция, иридэктомия и др.С целью снижения продукции ВГЖ при глаукоме проводится циклокриокоагуляция.
Прогноз и профилактика глаукомы
Необходимо понимать, что полностью излечиться от глаукомы невозможно, однако данное заболевание можно держать под контролем. На ранней стадии заболевания, когда еще не произошли необратимые изменения, могут быть достигнуты удовлетворительные функциональные результаты лечения глаукомы. Бесконтрольное течение глаукомы приводит к необратимой потере зрения.
Профилактика глаукомы заключается в регулярных осмотрах окулистом лиц групп риска — с отягощенным соматическим и офтальмологическим фоном, наследственностью, старше 40 лет. Пациенты, страдающие глаукомой, должны находиться на диспансерном учете у офтальмолога, регулярно каждые 2-3 месяца посещать специалиста, пожизненно получать рекомендуемое лечение.
Источник: https://www.krasotaimedicina.ru/diseases/ophthalmology/glaucoma
Глаукома: причины появления, симптомы, диагностика и лечение. Операция при глаукоме

Глаукома — коварное заболевание органов зрения, которое является одной из основных причин слепоты в мире.
В переводе с греческого языка, «глаукома» — «цвет моря» или «лазурный». Такое название болезнь получила из-за того, что при остром приступе глаукомы зрачок становится неподвижным и приобретает зеленоватую окраску.
Глаукома — заболевание глаз, для которого характерно повышение внутриглазного давления, повреждение сетчатки и зрительного нерва, выпадение полей зрения, что приводит к полной слепоте.
Глаукома включает в себя почти 60 глазных болезней, которые развиваются по одинаковой схеме:
- нарушение циркуляции водянистой жидкости в глазу;
- увеличение внутриглазного давления выше индивидуального допустимого уровня;
- ухудшение кровоснабжения в тканях глаза, появление гипоксии тканей в месте выхода зрительного нерва;
- сдавливание нервных волокон;
- дистрофия зрительных волокон, распад клеток сетчатки;
- гибель (атрофия) глазного нерва.
По данным Всемирной организации здравоохранения, каждую минуту 1 человек на планете слепнет от глаукомы. В настоящее время в России насчитывается около 1 миллиона людей, страдающих от этого заболевания.
Сегодня не существует методов, полностью и навсегда избавляющих от глаукомы, но раннее выявление и своевременно начатое лечение позволяют остановить прогрессирование заболевания.
Глаукома встречается у мужчин и женщин любого возраста, начиная с рождения:
- врожденная глаукома выявляется у 1 младенца на 10-20 тысяч новорожденных;
- глаукома в возрасте 40-45 лет диагностируется у 0,1% населения;
- в возрасте 50-60 лет — у 1,5% людей;
- среди 75-летних — больных глаукомой больше 3%.
Симптомы глаукомы
Человеку, заболевшему глаукомой, трудно самому распознать болезнь, поскольку особых признаков может и не быть. В начале заболевания возникают небольшой дискомфорт в пораженном глазе, затуманивание зрения, радужные круги при взгляде на источник света.
Затем даже при хорошей остроте зрения начинает проявляться сужение полей периферического зрения. В некоторых случаях — потеря зрения на короткий период.
При остром приступе глаукомы начинается боль в глазу и висках, тошнота, ухудшение зрения, а глаз становится красным с синеватым оттенком, зрачок — широким и не реагирующим на свет.
Разновидности глаукомы
Различают следующие виды глаукомы:
- врожденная глаукома;
- глаукома молодого возраста;
- первичная глаукома взрослых;
- вторичная глаукома.
Врожденная глаукома — достаточно редкое заболевание, которое вызывается генетическими причинами или травмами плода в период эмбрионального развития. Может проявиться в первые дни, месяцы или первый год после рождения.
Глаукома молодого возраста (или ювенильная глаукома) возникает в возрасте от 3 до 35 лет.
Первичная глаукома у взрослых
Первичной глаукомой чаще всего страдают люди старше 40 лет.
Выделяют следующие клинические формы первичной глаукомы:
- открытоугольная глаукома;
- закрытоугольная глаукома;
- глаукома с низким внутриглазным давлением.
Открытоугольная глаукома
Появлению открытоугольной глаукомы могут предшествовать сахарный диабет, близорукость, атеросклероз, поскольку все эти заболевания приводят к уменьшению снабжения кровью сосудов мозга и глаза, ухудшению гидродинамики глаза.
При данном виде заболевания поражаются оба глаза, но асимметрично. Один из главных симптомов открытоугольной глаукомы — постепенное повышение внутриглазного давления, что незаметно сужает границы периферического зрения, вплоть до тоннельного зрения или слепоты.
Закрытоугольная глаукома
Закрытоугольная глаукома составляет каждый четвертый случай заболеваний первичной глаукомы. У женщин этот вид встречается чаще, чем у мужчин.
Первичная узкоугольная глаукома может появиться при совпадении следующих факторов:
- анатомическая особенность глаза (маленький размер глаза, мелкая передняя камера с узким углом, хрусталик большого размера, дальнозоркость);
- закрытие угла передней камеры (нарушение оттока внутриглазной жидкости, повышение внутриглазного давления, нарушение кровоснабжения, атрофия зрительного нерва);
- возрастные изменения в глазу.
При полном закрытии угла передней камеры возникает острый приступ закрытоугольной глаукомы, который может случиться из-за нервного напряжения, переутомления, долгого пребывания в темноте, продолжительного наклона головы или медикаментозного расширения зрачка.
Больные отмечают головную и глазную боль, затуманивание зрения и возникновение радужных кругов, в некоторых случаях — тошноту и рвоту.
При визуальном осмотре заметно, что глаз стал красным, с мутной роговицей и расширенным, не реагирующим на свет, зрачком. Внутриглазное давление повышается до 60-80 мм рт. столба. Снижается острота зрения. Если не купировать острый приступ глаукомы, человеку может грозить безвозвратная потеря зрения.
В некоторых случаях, после операции на глазном яблоке появляется синдром мелкой передней камеры, который характеризуется уменьшением расстояния межу передней поверхностью радужной оболочки и задней поверхностью роговицы. Если осложнение не устранить, это также приведет к глаукоме.
Глаукома с низким внутриглазным давлением
Для глаукомы с низким внутриглазным давлением характерны все типичные признаки первичной глаукомы: изменение поля зрения и частичная атрофия зрительного нерва. Однако уровень внутриглазного давления остается в норме. Этот тип заболевания сочетается с вегетососудистой дистонией, протекающей по гипотоническому типу.
Вторичная глаукома
Вторичная глаукома возникает из-за нарушения оттока внутриглазной жидкости.
Здесь можно выделить такие причины появления глаукомы, как травма глаза, иридоциклиты, увеиты (и другие воспалительные заболевания глаз), а также внутриглазная опухоль и изменение положения хрусталика.
При кажущейся похожести первичной и вторичной глаукомы, у них наблюдаются различия.
Особенности вторичной глаукомы:
- поражается только 1 глаз;
- быстро снижается зрение;
- внутриглазное давление повышается к вечеру;
- до определенной стадии патологические изменения обратимы.
При лечении вторичной глаукомы необходимо убрать провоцирующий фактор и компенсировать состояние глаза.
Врачи выделяют несколько форм вторичной глаукомы: травматическая, послеоперационная, воспалительная, сосудистая, дегенеративная, неопластическая (появляется в результате новообразования глаза) и т.д.
Одна из самых опасных форм заболевания — неоваскулярная глаукома, при которой начинается рост сосудов в радужной оболочке глаза. В определенный период это новообразование начинает кровоточить, что приводит к повышению внутриглазного давления.
Диагностика глаукомы в «МедикСити»
Диагностику глаукомы необходимо проводить на начальном этапе болезни. От этого зависят тактика лечения глаукомы и сохранность зрения.
Диагностика глаукомы проводится с помощью следующих методов с применением высокоточного офтальмологического оборудования:
Лечение глаукомы
В зависимости от вида, стадии и тяжести заболевания врач может предложить вам капли для глаз, лазерное лечение или хирургическую операцию.
Обычно лечение глаукомы начинается с глазных капель, снижающих глазное давление. Их надо использовать по назначению врача и строго по часам.
В более запущенной стадии заболевания применяется лазерная коррекция давления с помощью иридэктомии и лазерной трабекулопластики.
Лазерная иридэктомия используется для лечения закрытоугольной формы глаукомы и для профилактики повторных приступов острой формы болезни.
Лазерная трабекулопластика эффективна на ранних стадиях лечения вторичной глаукомы. С помощью нее улучшается циркуляция внутриглазной жидкости и снижается глазное давление.
В случае неэффективности лечения глаукомы данными способами используется оперативное воздействие. Операции при глаукоме выполняются с помощью проникающей хирургии, глубокой непроникающей склерэктомии или использования дренажных устройств.Но помните: любая операция — это большой риск и необходимость последующей реабилитации организма! Поэтому уделяйте особое внимание профилактика глаукомы!
Чтобы выявить заболевание в самом начале, старайтесь хотя бы 1 раз в год проходить полный осмотр у офтальмолога. Берегите свое зрение и приходите на профилактику глаукомы и других офтальмологических заболеваний в нашу клинику!
Источник: https://www.mediccity.ru/directions/631
Первичная глаукома

Как первичная, так и вторичная глаукомы возникают в течение жизни под влиянием изменений, которые приводят к нарушению оттока внутриглазной жидкости.
При первичной глаукоме эти изменения — вследствие процессов, которые не имеют самостоятельного значения, а являются начальной частью патогенетического механизма первичной глаукомы.
Вторичная глаукома вызывается самостоятельными, независимыми от глаукомы соответствующими заболеваниями.
Не следует смешивать глаукому с эссенциальной и симптоматической гипертензией глаза. К последней группе относятся случаи повышения внутриглазного давления, когда гипертензия глаза является лишь симптомом другого заболевания.
Первичная глаукома — одна из самых частых причин необратимой слепоты. В развитых странах 10—15% всей слепоты происходит по вине глаукомы. Как правило, первичная глаукома возникает в пожилом возрасте. Среди лиц старше 40 лет около 1 % населения страдает глаукомой. Различают два основных типа глаукоматозного процесса — откры-тоугольную и закрытоугольную глаукому.
Первичная глаукома состоит из трех основных патогенетических форм: открытоугольной, закрытоугольной и смешанной (Табл.2).
Форма глаукомы зависит от того звена в патогенезе заболевания, которое непосредственно обусловливает ухудшение оттока жидкости из глаза.
Смешанная глаукома может быть диагностирована в тех случаях, когда на установленную ранее открытоугольную глаукому позднее наслаивается закрытоугольная глаукома.
Стадии глаукомы. В классификации выделены 4 стадии глаукомы: начальная, развитая, далекозашедшая, терминальная. Для краткой записи диагноза каждая стадия обозначена соответствующей римской цифрой. Стадия глаукомы определяется по состоянию поля зрения и диска зрительного нерва. Оценивается состояние перипапиллярных нервных волокон.
- Начальная (I) стадия. В начальной стадии первичной глаукомы нет краевой экскавации диска зрительного нерва и выраженных изменений периферического поля зрения. Вместе с тем могут иметь место расширенная физиологическая экскавация диска зрительного нерва и нерезко выраженные изменения в парацентральной области поля зрения (появление небольших скотом, увеличение размеров слепого пятна, симптом «обнажения» слепого пятна).
Необходимыми условиями для постановки диагноза глаукомы при отсутствии четко выраженных специфических изменений диска зрительного нерва и поля зрения являются систематическое повышение внутриглазного давления (ВГД), низкие величины коэффициента легкости оттока при повторных исследованиях.
Классификация первичной глаукомы
| Форма | Стадия | Состояние внутриглазного давления | Динамика зрительных функций |
| Закрытоугольная | Начальная (I) | Нормальное (а) | Стабилизированная |
| Открытоугольная | Развитая (П) | Умеренно повышенное (b) | |
| Смешанная | Далекозашедшая (III) | Высокое (с) | Нестабилизированная |
| Терминальная (IV)Подозрение на глаукому | Острый приступ закрытоугольной глаукомы |
- Развитая (II) стадия. Для развитой стадии глаукомы характерным является стойкое сужение границ поля зрения более чем на 10° с носовой стороны или слияния парацентральных скотом в дугообразную скотому (скотома Бьеррума). Имеется краевая экскавация диска зрительно нерва.
- Далекозашедшая (III) стадия. Для этой стадии глаукомы характерно резко выраженное стойкое сужение поля зрения (меньше 15° от фиксации по радиусам) или с сохранением участков поля зрения.
- Терминальная (IV) стадия. Диагноз терминальной глаукомы становится при утрате предметного зрения (наличие только светоощущения) или полной потере зрительных функций (слепота).
Состояние внутриглазного давления. Оценка состояния внутриглазного давления проводится по следующим градациям: нормальное (а), умеренно повышенное (b), высокое (с). За нормальное принимается ВГД, не превышающее 27 мм рт. ст. (истинное давление — до 23 мм рт. м ) При умеренно повышенном офтальмотонусе его уровень находится в пределах 28—32 мм рт. ст. (истинное давление — 23—28 мм рт. ст.).
Высоким считается ВГД от 33 мм рг. ст. и более. Эти значения внутриглазного давления даны для тонометра Маклакова массой 10 г.
Динамика зрительных функций. Оценивается по результатам систематических наблюдений за состоянием поля зрения и отчасти диска зрительного нерва. При отсутствии изменений поля зрения в течение длительного периода наблюдения зрительные функции считаются стабилизированными.
При наличии сужения поля зрения, иочкившегося за период наблюдения и выходящего за пределы возможной погрешности исследования, зрительные функции оцениваются как нестабилизированные.Диагноз нестабилизированной глаукомы может быть поставлен, если за период наблюдения сужение поля зрения составляет 10° и более ( по отдельным радиусам) в начальной стадии болезни и от 5° до 10° — в развитой и далекозашедшей стадиях.
Однако при трубочном поле зрения (до 10° от точки фиксации) зрительные функции считаются нестабилизированными при сужении поля зрения на 2-3° за период наблюдения.
Нестабилизированными зрительные функции считаются и в тех случаях, когда за период наблюдения выраженное увеличение размеров скотом в парацентральной области поля зрения.
Кроме изменений поля зрения на отрицательную динамику зрительных функций при глаукоме косвенно указывают такие изменения диска зрительного нерва, как появление краевой аккомодации , там, где ее не было ранее, явное расширение и углубление уже имевшейся прежде глаукоматозной экскавации. Отдельное место в классификационной схеме занимает острый приступ закрытоугольной глаукомы. При постановке этого диагноза не следует указывать стадию болезни, уровень внутриглазного давления и динамику зрительных функций. Все эти показатели могут быть оценены только после купирования приступа.
В классификационную схему основной рубрикации введено понятие — подозрение на глаукому. Подозрение на глаукому фиксируется чаще всего при наличии одного нечетко выраженного признака патологии.
Для сокращения записей в истории болезни целесообразно использовать цифровые и буквенные обозначения и не указывать, что глаукома первичная, например:
1) полный диагноз — первичная закрытоугольная развитая нестабилизированная глаукома с умеренно повышенным ВГД; сокращенный диагноз — закрытоугольная нестабилизированная глаукома IIb;
2) полный диагноз — первичная открытоугольная далекозашедшая нестабилизированная глаукома с нормальным ВГД; сокращенный диагноз — открытоугольная нестабилизированная глаукома Ша.Патогенез открытоугольной глаукомы связан с нарушением нормальной функции дренажной системы глаза, по которой осуществляется отток жидкости из глаза. При гистологическом исследовании глаз с открытоугольной глаукомой в дренажной зоне лимба всегда обнаруживаются дистрофические и дегенеративные изменения.
В начальной стадии болезни эти изменения минимальны: утолщаются трабекулярные пластины, суживаются интратрабекулярные щели и особенно шлеммов канал. В дальнейшем трабекула почти полностью перерождается, щели в ней исчезают, шлеммов канал и часть коллекторных каналов зарастают.
В поздних стадиях глаукомы дегенеративные изменения глаза являются вторичными и связаны с действием на ткани повышенного внутриглазного давления. При открытоугольной глаукоме появляется смещение трабекулы в сторону наружной стенки шлеммова канала, суживая его просвет.
Такое состояние называется функциональным блоком венозного синуса склеры.
Блокада синуса легче возникает в глазах с анатомическим предрасположением, которое заключается в переднем положении венозного синуса склеры, слабом развитии склеральной шпоры и относительно заднем расположением цилиарной мышцы.
Все изменения в дренажной системе глаза в определенной мере зависят от нервных, эндокринных и сосудистых нарушений. Поэтому первичная глаукома сочетается с такими заболеваниями, как атеросклероз, гипертоническая болезнь, сахарный диабет, поражения подбугровой области.
Степень и характер дистрофических изменений в дренажном аппарате при глаукоме обусловливается генетическими факторами, в связи с чем открытоугольная глаукома часто носит семейный характер.
Чаще всего открытоугольная глаукома начинается и прогрессирует незаметно для больного, который не испытывает никаких неприятных ощущений и обращается к врачу только тогда, когда замечает значительное ухудшение зрения, связанное с атрофией зрительного нерва.
Дифференциальный диагноз
при открытоугольной глаукоме проводится со старческой катарактой. Он основан на исследовании глаза в проходящем свете, биомикроскопии, офтальмоскопии, тонометрии и исследовании поля зрения.
Главным звеном в патогенезе закрытоугольнои формы первичной глаукомы является блокада угла передней камеры корнем радужки, который возникает в результате функционального блока зрачка.
Функциональный, или относительный, зрачковый блок возникает в глазах чрезмерно передним положением хрусталика. При этом радужка плотно и на значительной площади прилежит к передней поверхности хрусталика, что затрудняет движение жидкости из задней камеры глаза в переднюю. Это приводит к повышению давления в задней камере глаза и выпячиванию (бомбажу) радужки кпереди (рис. 7.24.).
Поскольку радужка особенно тонка в области корня, она выпячивается здесь в большей мере. Угол передней камеры суживается, а при определенных условиях закрывается совсем.Внутриглазное давление сначала повышается только во время приступа. Приступ возникает в результате расширения зрачка, внезапного увеличения кровенаполнения сосудистой оболочки глаза или увеличения скорости секреции водянистой влаги.
Узкий угол блокируется радужкой полностью или на значительном протяжении. Во время каждого приступа образуются спайки между радужкой и корнеосклеральнои стенкой угла передней камеры (гониосинехии).
Заболевание постепенно приобретает хроническое течение с постоянным повышением внутриглазного давления.
Определенная роль в патогенезе закрытоугольной глаукомы принадлежит генетическим, нервным, эндокринным и сосудистым факторам. Наследственность обусловливает особенности строения глаза, предрасполагающие к развитию заболевания. Провоцирующими факторами, способствующими развитию закрытоугольной глаукомы, являются нервное перенапряжение, переутомление, расширение зрачка.
Дифференциально-диагностические признаки приступа глаукомы и острого ирита
| Приступ глаукомы | Острый ирит |
| Жалобы на радужные круги при взгляде на свет | Радужных кругов нет |
| Преобладают иррадиирующие боли | Преобладают боли в самом глазу |
| Часто предшествуют продромальные приступы | Глаз заболевает внезапно |
| Перикорнеальная инъекция слабо выражена, преобладает инъекция передних цилиарных артерий | Преобладает перикорнеальная инъекция |
| Чувствительность роговицы понижена | Чувствительность роговицы не изменена |
| Передняя камера мелкая | Передняя камера средней глубины или глубокая |
| Зрачок шире, чем на другом глазу | Зрачок сужен (если не был расширен мидриатиками) |
| Внутриглазное давление повышено | Внутриглазное давление нормальное, пониженное, лишь иногда повышенное |
Клиническая картина
Проявляется острыми и под острыми приступами, во время которых повышается внутриглазное давление. Больные жалуются на боли в глазу и голове, затуманивание зрения, появление радужных кругов при взгляде на источник света. Боль связана со сдавлением нервных окончаний в корне радужки, остальные ощущениия обусловлены отеком роговицы.
При резко выраженном приступе появляются тошнота и рвота, боли иррадиируют в сердце, область живота. Эти симптомы служат иногда причиной грубых диагностических ошибок. При объективном исследовании глаза обнаруживают глубокую инъекцию сосудов глаза, роговица отекает, камера становится мелкой, зрачок расширяется, глазное дно видно в тумане.
Диск зрительного нерва отечный, контуры его нечеткие, нередко видна пульсация центральной артерии сетчатки.
Острый приступ закрытоугольной глаукомы необходимо дифференцировать с острым иритом.
Источник: http://medbookplus.ru/entsiklopediya/glaznye-bolezni/550-pervichnaya-glaukoma
Первичная открытоугольная глаукома
- Первичная открытоугольная глаукома обычно связана с повышенным ВГД, но может возникнуть и при нормальным ВГД.
- Потеря зрения вследствие глаукомы необратима.
- Диагностическую оценку начинают с офтальмоскопии, измерения ВГД и тестирования полей зрения.
- Необходимо снизить ВГД на 20-40%.
- Начинают лечение с местнодействующих препаратов (например, аналогов простагландинов, таких как латанопрост или тафлупрост, β-адреноблокаторов, таких как тимолол).
- Рассматривают хирургическое лечение, если лекарства не эффективны или потеря зрения является серьезной.
Хотя этиология открытоугольной глаукомы может быть разнообразной (см. Открытоугольная глаукома: классификация, основанная на механизмах нарушения оттока*), у 60–70% пациентов в США точную причину выяснить невозможно. В этих случаях, как правило, ставится диагноз «первичная открытоугольная глаукома» (ПОУГ).
При открытоугольной глаукоме поражаются оба глаза, но обычно в разной степени.
Факторы риска включают пожилой возраст, наследственную предрасположенность, негроидную расовую принадлежность, истончение центральной зоны роговицы, системную артериальную гипертензию, диабет, сердечно-сосудистые заболевания и миопию. У лиц негроидной расы глаукома протекает более тяжело, развивается в более раннем возрасте и в 6–8 раз чаще оканчивается слепотой.
ВГД может быть как повышенным, так и находиться в пределах нормы.
Гипертензивная глаукома
Две трети больных с глаукомой имеют повышенное (более 21 мм рт. ст.) ВГД. Отток внутриглазной жидкости снижен, в то время как ее секреция цилиарным телом остается в норме. Идентифицируемых механизмов (то есть, вторичных открытоугольных глауком) нет.
Вторичные причины включают аномалии развития, рубцовые изменения после травмы или инфекции, а также закрытие каналов отслоившимся пигментом радужки (пигментно-дисперсный синдром) или патологическими протеиновыми отложениями (например, псевдоэксфолиативный синдром).
Нормотензивная глаукома
По меньшей мере у трети больных глаукомой типичные для данного заболевания изменения зрительного нерва и дефекты поля зрения возникают при ВГД, не превышающем нормальных показателей.
У таких больных чаще, чем в среднем в популяции, наблюдаются вазоспастические заболевания (мигрень, синдром Рейно), что позволяет предположить важную роль в патогенезе глаукомы первичного сосудистого заболевания, нарушающего кровоснабжение зрительного нерва.
Глаукома со средними показателями ВГД является более распространенной среди азиатов.
Ранние симптомы встречаются редко. Обычно пациент замечает наличие сужения или дефектов поля зрения только на стадии выраженной атрофии зрительного нерва; как правило, асимметричные нарушения способствуют задержке распознавания.Однако, некоторые больные жалуются на появление дефекта в нижней части поля зрения, что проявляется в исчезновении нижележащих ступеней лестницы, части слов при чтении или затруднений при вождении машины на ранней стадии болезни.
При обследовании таких пациентов можно выявить наличие открытого угла при гониоскопии, характерный внешний вид зрительного нерва и дефекты полей зрения. ВГД может находиться в пределах нормы или превышать ее, но почти всегда показатель ВГД будет выше в глазу с более выраженными изменениями зрительного нерва.
Вид зрительного нерва
Диск зрительного нерва в норме представляет собой слегка вытянутую в вертикальном направлении окружность с центральным локальным вдавлением, называемым экскавацией. Ткань между краями экскавации и диска, состоящая из аксонов ганглиозных клеток сетчатки, называется нейросенсорным ободком.
Характерные изменения зрительного нерва при глаукоме включают:
- Увеличение экскавации: радиус диска (включая увеличение радиуса в динамике)
- Истончение нейросенсорного ободка
- Вдавление или выемку ободка
- Кровоизлияние в слой нервных волокон, не ограниченное областью ДЗН (перипаллярные, точечные кровоизлияния)
- Вертикальное удлинение экскавации ДЗН
- Частые перекруты исходящих кровеносоных сосудов
В некоторых случаях диагноз глаукома можно поставить, основываясь исключительно на истончении нейросенсорного ободка со временем, даже при наличие компенсированного ВГД и интактных полей зрения. Тем не менее, в большинстве случаев первичный диагноз все же включает в себя изменение полей зрения.
Дефекты полей зрения
Визуальные изменения поля, вызванные поражением зрительного нерва, включают:
- Дефекты по типу назальной ступеньки (не пересекающие горизонтальный меридиан – воображаемую границу между нижним и верхним полями зрения)
- Дугообразные скотомы, распространяющиеся от области слепого пятна в назальную сторону
- Височные клиновидные дефекты
- Парацентральные скотомы
Напротив, поражения проксимальной части проводящих зрительных путей обычно выражаются выпадением квадрантов или полусфер, не пересекающих вертикальный меридиан.
- Определение поля зрения
- Офтальмоскопия
- Измерение центральной толщины роговицы и ВГД
- Дифференциальный диагноз с другими оптическими нейропатиями
Диагноз устанавливается на основании данных, полученных при осмотре; однако другие оптиконейропатии (например, при ишемии, цитомегаловирусной инфекции, дефиците витамина B12) также могут давать сходные результаты.
Диагноз «нормотензивная глаукома» может быть установлен только после того, как будут исключены такие факторы, как неточное измерение ВГД, выраженные суточные колебания (дающие статистически нормальные результаты в некоторые фазы суточного цикла), изменение зрительного нерва в результате предшествующей глаукомы в анамнезе (повышение давления на фоне применения кортикостероидов или увеита), наличие интермиттирующей закрытоугольной глаукомы и другие офтальмологические или неврологические заболевания, приводящие к появлению сходных дефектов полей зрения. Центральная толщина роговицы измеряется, чтобы помочь интерпретировать результат измерения ВГД.
Для сравнения клинической картины при последующих посещениях пациента может быть полезно фотографирование диска зрительного нерва или его детальная зарисовка. Частота динамического наблюдения может варьировать от одной или нескольких недель до лет в зависимости от добросовестности пациента, тяжести глаукомы и реакции на лечение.
- Снижение ВГД на 20–40%
- Первоначально медикаментозное лечение (аналоги простагландинов, такие как латанопрост или тафлупрост, β-адреноблокаторы, например, тимолол)
- В некоторых случаях показано проведение хирургической операции (лазерная трабекулэктомия, фильтрующая хирургия)
Потеря зрения вследствие глаукомы необратима. Целью лечения является предотвращение дальнейшего повреждения зрительного нерва и сужения поля зрения за счет снижения ВГД.
Целевое давление обычно находится на 25–40% ниже исходного. Чем обширнее вызванные глаукомой повреждения, тем более низкое целевое давление берется за ориентир.
Если повреждение прогрессирует, целевое давление понижается и назначается дополнительная лекарственная терапия.
На первом этапе лечение обычно подразумевает медикаментозную терапию; в случае если целевого давления достичь не удается, проводится лазерная или традиционная (инцизионная) хирургия.
Начальное лечение может включать хирургическое вмешательство, если ВГД является чрезвычайно высоким, пациент не желает принимать лекарства или имеет проблемы с соблюдением режима лекарственной терапии, или существует значительное повреждение поля зрения.
Медикаментозная терапия
На сегодняшний день доступно большое количество препаратов. Предпочтение отдают местнодействующим препаратам.
Наиболее часто пользуются аналоги простагландинов, за которыми следуют β-адреноблокаторы (в особенности, тимолол).
Другие лекарственные группы включают α2-селективные адреномиметики, холиномиметики и ингибиторы карбоангидразы. Пероральные ингибиторы карбоангидразы эффективны, однако их применение ограничено побочными эффектами.
Пациенты, применяющие местные антиглаукомные средства, должны уметь прижимать веко для окклюзии слезной точки, т. к.это помогает уменьшать системное всасывание препаратов и последующее проявление сопутствующих побочных эффектов; впрочем, эффективность этого способа периодически подвергается сомнению.
Больные, которые плохо переносят закапывание капель непосредственно на конъюнктиву, могут поместить каплю в медиальный угол глаза, затем повернуть голову в сторону так, чтобы жидкость попала в глаз.
Зачастую для оценки эффективности лекарства врач назначает его только на один глаз, а если при последующем осмотре (обычно через 1–4 недели) наблюдается улучшение, аналогичное лечение назначается и для второго глаза.
Хирургическое лечение
Хирургическое лечение первичной открытоугольной глаукомы и глаукомы нормального давления включает лазерную трабекулопластику, фильтрационную хирургию и, возможно, процедуры, которые создают только поверхностные пути оттока.
В случае непереносимости или неэффективности медикаментозной терапии, первичным лечением может быть аргоновая лазерная трабекулопластика (АЛТ).
При АЛТ с помощью аргонового лазера обрабатывается 180 или 360° трабекулярной сети для улучшения дренирования водянистой влаги.
Через 2–5 лет в связи с декомпенсацией ВГД около половины пациентов нуждаются в дополнительной лекарственной терапии или повторной операции.
При селективной лазерной трабекулопластике (СЛТ) используется неодимовый иттрий-алюминий-гранатовый лазер двойной пульсовой частоты. В ранние сроки после процедуры АЛТ и СЛТ равноэффективны, но СЛТ может иметь большую эффективность при повторных процедурах. СЛТ также может рассматриваться для первоначального лечения.
Наиболее часто используемым хирургическим вмешательством является дозированная фильтрационная операция (трабекулэктомия).
При проведении такой операции в лимбальной зоне склеры делается отверстие (трабекулэктомия), которое затем покрывается склеральным лоскутом частичной толщины, который контролирует выход влаги из глаза в субконъюнктивальное пространство, формируя фильтрационную подушку.
Побочные эффекты фильтрационной операции во время периоперационного периода включают ускорение роста катаракты, слишком низкое давление и транзиторное накопления жидкости в пространстве сосудистой оболочки (т. е., выпот сосудистой оболочки).После трабекулэктомии повышен риск развития эндофтальмита, поэтому пациенты должны быть проинструктированы о необходимости немедленно сообщать о любых признаках инфицирования фильтрационной подушки (блебит) или симптомах эндофтальмита (например, ухудшение зрения, гиперемия конъюнктивы, боль).
Во время процедуры частичной деструкции, отверстие или путь оттока создаются между передней камерой и субконъюнктивальным пространством.
При подходе ав интерно (подход изнутри глаза) используется устройство для обхода трабекулярной сети, создавая прямую связь между передней камерой и собирающими каналами. Пузырь не образуется.
Подход аб экстерно (подход снаружи глаза), в том числе вискоканалостомия, глубокая склерэктомия и каналопластика, включает глубокое рассечение прохода (больше чем на 98% толщины склеры), в результате чего образуется окно в десцеметовой оболочке и/или во внутренней стенке канала Шлемма и трабекулярной сети. Канал расширяется с помощью использования вязкоупругого раствора (при вискоканалостомии) или микрокатетера (при каналопластике). Глубокая склерэктомия в целом зависит от формирования конъюнктивального пузырька.
Хотя эти процедуры находятся в стадии изучения, они кажутся безопаснее, но менее эффективны, чем трабекулэктомия.
Источник
Источник: https://36i6.info/pervichnaya-otkrytougolnaya-glaukoma/
Глаукома

Глаукома — это группа заболеваний, характеризующаяся часто повышением внутриглазного давления (ВГД), но не всегда, изменениями поля зрения и патологией диска зрительного нерва (экскавация вплоть до атрофии).
Так видит человек с глаукомой:
Причины глаукомы
Факторы риска развития заболевания:
— повышенное ВГД (офтальмогипертензия)- возраст старше 50 лет- этническая принадлежность (у негроидной расы глаукома встречается чаще)- хронические заболевания глаз (иридоциклиты, хориоретиниты, катаракта)- травмы глаза в анамнезе- общие заболевания (атеросклероз, гипертоническая болезнь, ожирение, сахарный диабет)- стресс- длительное применение некоторых лекарств (антидепрессанты, психотропные вещества, антигистаминные и др.)
— наследственность(в семьях, где кто-нибудь из родственников болеет глаукомой, есть риск развития заболевания)
Глаукома бывает врожденная и приобретенная. Первый тип связан с нарушениями развития глаза в эмбриональном периоде развития. Часто это внутриутробные инфекции — краснуха, грипп, токсоплазмоз, паротит, или заболевания матери и влияние повреждающих факторов (тяжелые эндокринные патологии, действие высоких температур и лучевого излучения).
Основные виды приобретенной глаукомы — это первичная (открытоугольная, закрытоугольная, смешанная) и вторичная (воспалительная, факогенная, сосудистая, травматическая, послеоперационная).
Симптомы глаукомы
К признакам открытоугольной глаукомы относят офтальмогипертензию (периодическое или постоянное повышение давления), выпадения поля зрения (при этом человек не видит часть окружающих предметов).
Открытоугольная глаукома
Открытоугольная глаукома делится на стадии (по степени развития клинических признаков) и по уровню внутриглазного давления.
Стадии первичной открытоугольной глаукомы:
I стадия (начальная) — изменения в периферическом зрении отсутствуют, но есть небольшие в центральном (парацентральные скотомы, в зоне Бьеррума, расширение слепого пятна), экскавация соска зрительного нерва, не доходящая до его края.
II стадия (развитая) — сужение периферического поля зрения более 10 градусов с назальной стороны или концентрическое сужение, не достигающее 15 градусов от точки фиксации, экскавация ДЗН (краевая)III стадия (далеко зашедшая)- характеризуется концентрическим сужением поля зрения и в одном или нескольких сегментах более 15 градусов от точки фиксации, экскавация ДЗН
IV стадия (терминальная) — полное отсутствие зрения или световосприятие с неправильной проекцией, возможно остаточное зрение в темпоральной области. Если среды глаза прозрачны и видно глазное дно, то присутствует атрофия зрительного нерва.
Стадии глаукомы
По уровню внутриглазного давления различают 3 степени:
А-нормальное ВГД (до 27 мм рт. ст.)В-умеренное ВГД (28-32 мм рт.ст.)
С-высокое ВГД (более 33 мм рт.ст.)
Отдельно выделяют глаукому с нормальным внутриглазным давлением. При этом присутствуют характерные выпадения поля зрения, развивается экскавация с последующей атрофией соска зрительного нерва, но ВГД в норме.
Закрытоугольная глаукома
Закрытоугольная глаукома возникает в случаях полного или частичного блока иридокорнеальногоугла, через который происходит отток водянистой влаги. Провоцирующие факторы: маленькие глаза (часто развивается дальнозоркость), мелкая передняя камера, чрезмерная выработка внутриглазной жидкости, большой хрусталик, узкий иридокорнеальный угол (УПК).
Проявляется периодическим повышение ВГД, крайнее проявление которого — острый приступ глаукомы, к которому могут приводить длительное нахождение в темном помещении или в сумерках, большое количество выпитой жидкости, эмоциональное напряжение.
Появляются сильные боли в глазу, отдающие в соответствующую половину головы, покраснение, радужные круги при взгляде на источник света.
Острый приступ глаукомы
Это состояние требует немедленного лечения.
Также выделяют в зависимости от степени прогрессирования стабилизированную и нестабилизированную глаукому (по остроте и полю зрения).
В зависимости от степени компенсации глаукома может быть компенсированная (нет отрицательной динамики), субкомпенсированная (есть отрицательная динамика) и декомпенсированная (острый приступ глаукомы с резким ухудшением зрительных функций).Глаукома долгое время может иметь бессимптомное течение и пациенты обращаются за помощью, когда некоторые зрительные функции уже безвозвратно утеряны.
Симптомы, при которых стоит показаться врачу, чтобы приостановить развитие заболевания:
— выпадение поля зрения (не видно некоторых предметов)- радужные круги при взгляде источник света- затуманивание зрения- частая смена очков
— боль в надбровной области
Диагностика глаукомы
1.
Офтальмологическое обследование:
— визометрия (даже при трубчатом зрении острота зрения может быть 100%)- периметрия, в т.ч. компьютерная. Выявляют малейшие изменения в поле зрения.
— кампиметрия – исследование слепого пятна (область в поле зрения, которую в норме человек не видит) — в норме 10×12 см- биомикроскопия (видны расширение сосудов конъюнктивы, симптом эмиссария (отложение пигмента вдоль передних цилиарных сосудов), симптом кобры (расширение эписклеральных вен в виде воронки перед их прободением склеры), дистрофия радужки и пигментированные преципитаты)- гониоскопия-осмотр иридокорнеального угла при помощи гониолинзы (определяют размер угла передней камеры)- тонометрия по Маклакову (норма 16-26 мм рт ст.), бесконтактная тонометрия (не точный метод, используется для массовых исследований)- тонография — тонометрия в течение 4 минут с помощью электронного тонографа. Нормальные показатели: P0=10-19 мм рт.ст. (истинное внутриглазное давление) F=1,1-4,0 мм3/мин (минутный объем внутриглазной жидкости) С=0,14-0,56 мм3/мин/мм рт.ст. (коэффициент легкости оттока) КБ= 30-100 (коэффициент Беккера= Р0/С)
— офтальмоскопия (определяют экскавацию диска зрительного нерва) и осмотр с линзой Гольдмана
Экскавация диска зрительного нерва
— оптическая когерентная томография сетчатки (определяют малейшие изменения в диске зрительного нерва)- хайдельбергская ретинотомография- реоофтальмография (определяют степень ишемии или гиперволемии каждого глаза)
— нагрузочные пробы (помогают в диагностике закрытоугольной глаукомы-темновая, ортоклиностатическая, с мидриатиками). При этом расширяется зрачок, угол передней камеры закрывается, и возникают симптомы острого приступа.
2. Общее обследование — клинические анализы крови и на сахар, биохимический анализ крови, консультации терапевта, кардиолога, невропатолога, эндокринолога для выявления сопутствующей патологии, которая может спровоцировать начало или развитие осложнений у больных глаукомой.
Лечение глаукомы
От глаукомы нельзя вылечиться, можно только приостановить прогрессирование болезни. Лечение назначает только врач.
Виды лечения, применяемые при глаукоме:
1.
Местное лекарственное лечение:- производные простагландинов (увеличивают отток внутриглазной жидкости) — Траватан, Ксалатан — закапывают по 1 капле в каждый глаз перед сном- β-адреноблокаторы – уменьшают выработку водянистой влаги — (неселективные (не оказывают побочного действия на сердце и бронхи, противопоказаны людям с бронхоспазмом) и селективные) — Тимолол (Арутимол, Кузимолол 0,25% или 0,5%), Бетоптик и Бетоптик S. Закапывают каждые 12 часов.- миотики — пилокарпин 1 %- используется при закрытоугольной глаукоме (сужают зрачок, корень радужки отходит от угла передней камеры, тем самым открывая его)- по 1 капле до 3 раз в день.
— ингибиторы карбоангидразы снижают выработку внутриглазной жидкости (Азопт, Трусопт)- по 1 капле 2 раза в день.
Сначала назначают 1 препарат (чаще это производные простагландинов). Если нет эффекта, добавляют другие капли, например β-адреноблокаторы. Лечение подбирает только врач, т.к. некоторые препараты токсичны и имеют много противопоказаний.
Гипотензивные капли применяют постоянно, чтобы замедлить развитие глаукомы.
2. Нейропротекторы небходимы, т.к. глаукома поражает нервную ткань. Бывают прямые и непрямые (улучшают микроциркуляцию и опосредованно действуют на нейроны).
К прямым относят витамины С, А, группы В, эмоксипин, мексидол, гистохром, нейропептиды (ретиналамин, кортексин), непрямые-теофиллин, винпоцетин, пентоксифиллин, ноотропы, гипохолестеринемические препараты.
Пациент 1-2 раза в год проходит курс медикаментозной терапии в стационаре.
3. Физиотерапевтическое лечение включает в себя использование таких методов, как электростимуляция зрительного нерва, магнитотерапия, лазерная терапия.
4. Если медикаментозная терапия неэффективна, показано хирургическое лечение (лазерное или традиционное).
Приступ глаукомы
Острый приступ глаукомы требует немедленного лечения. Возникают распирающие боли в глазу, иррадиирующие в близлежащие области, тошнота и рвота, может быть окулокардиальный синдром.
При осмотре обнаруживают смешанную инъекцию, отечную роговицу, передняя камера мелкая, расширенный зрачок, бомбаж (выпирание) радужки, глазное дно видно нечетко, зрительный нерв с геморрагиями.
Глаз приобретает каменную плотность.
В первую очередь спрашивают у пациента, когда последний раз был стул и мочеиспускание, измеряют артериальное давление (АД). Эти состояния способствуют повышению артериального давления. При опорожнении кишечника снимается спазм сосудов, и есть большая вероятность того, что ВГД быстро понизится.Обязательно часто закапывают пилокарпин 1% и тимолол 2 раза в день. Внутримышечно анестетики (промедол, анальгин). Применяют отвлекающую терапию (например, горчичники на затылок). Принимают диакарб с аспаркамом, внутримышечно лазикс под контролем АД. После купирования приступа рекомендовано оперативное лечение.
Оперативное лечение глаукомы
Основные виды лазерного лечения: лазерная иридэктомия (формируют отверстие в радужке), трабекулопластика (улучшают проницаемость трабекулы).
Иридэктомия
Способов микрохирургического лечения много.
Наиболее широко применяемый метод — это синустрабекулэктомия, при которой формируют новый путь оттока водянистой влаги под конъюнктиву, а оттуда жидкость всасывается в окружающие ткани.
Также возможны другие операции — иридоциклоретракция (расширяют угол передней камеры), синусотомия (улучшение оттока), циклокоагуляция (уменьшается продукция водянистой влаги).
Народные средства неэффективны. Пациенты только тратят драгоценное время на лечение ими, в то время как заболевание прогрессирует.
Осложнения глаукомы
Осложнения при несвоевременном или нерациональном лечении: слепота, терминальная болящая глаукома приводит к удалению глаза.
Профилактика глаукомы
Профилактика заключается в раннем выявлении заболевания. При наличии факторов риска необходимо регулярно посещать офтальмолога для осмотра и измерения внутриглазного давления.
Больные глаукомой должны соблюдать режим труда и отдыха, дозированные физические нагрузки не противопоказаны, исключены вредные привычки, нельзя пить большое количество жидкости, носить одежду, которая может затруднять кровоток в области головы (тугие галстуки, воротники).
Врач офтальмолог Летюк Т.З.
Источник: https://medicalj.ru/diseases/ophthalmology/804-glaukoma
Открытоугольная глаукома

Первичная открытоугольная глаукома является наиболее распространенным типом повышения внутриглазного давления у взрослых пациентов. К факторам риска этой патологии относят пожилой возраст, негроидную расу, отягощенную наследственность, наличие сахарного диабета, проблемы с глюкокортикоидным обменом, артериальную гипотензию, раннюю гиперметропию, синдром пигментной дисперсии и миопию.
Патогенез открытоугольной формы глаукомы обусловлен нарушением работы дренажной системы глаза, которая отвечает за циркуляцию внутриглазной влаги. Она располагается в дренажной зоне лимба и очень чувствительна к дистрофическим и дегенеративным процессам. На начальных этапах заболевания изменения эти выражены незначительно.
Имеется утолщение трабекулярной пластины, происходит уменьшение просвета интрабекулярной щели, в особенности Шлеммова канала. В дальнейшем происходит практически полное перерождение ткани трабекулы, Шлеммов канал, щели и некоторые коллекторные каналы зарастают.
На поздних стадиях все дегенеративные изменения носят вторичный характер и являются следствием повышенного давления внутри глазного яблока.
Обычно происходит смещение трабекулы в область наружной стенки Шлеммова канала, что приводит к уменьшению его просвета. По-другому, такие изменения называют функциональным блоком, затрагивающим венозный синус склеры.
Проще возникает данный феномен в глазном яблоке с анатомическими особенностями (в случае переднего положения венозного синуса склеры, при недостаточном развитии склеральной шпоры, задней локализации цилиарной мышцы).
Большинство патологий дренажной системы связаны с нервными, сосудистыми и эндокринными заболеваниями. Этим обусловлено развитие первичной глаукомы на фоне гипертонической болезни, атеросклероза, изменения подбугорковой области, сахарного диабета.С генетическими особенностями связывают степень выраженности и характер дистрофических процессов, поражающих дренажную систему глазного яблока. Поэтому заболевание может носить семейный характер.
Симптомы открытоугольной глаукомы
На начальных стадиях заболевания протекает, как правило, бессимптомно. Пациент, не испытывающих субъективных ощущений, не обращается к врачу, так как и не подозревает, что он болен.
При появлении симптомов заболевание обычно находится уже в запущенной форме, имеются грубые нарушения зрительной функции.
При этом очень трудно бывает добиться стабилизации процесса и улучшения самочувствия.
Симптомы открытоугольной глаукомы можно спутать с признаками катаракты, что в дальнейшем увеличивает риск развития полной слепоты.
В случае помутнения хрусталиковой линзы и пациента уровень внутриглазного давления в норме. При осмотре глаза с применением лучей проходящего света, можно увидеть недостаточно выраженное розовое свечение зрачка и пятна, штрихи помутнений хрусталика.
В случае развития глаукомы обязательно повышается внутриглазное давление, происходит интенсивное сужение поля зрения, начиная с назальной стороны. При обследовании глаза в проходящих лучах имеется ярко-розовое окрашивание зрачка (при отсутствии и катаракты).
Диск зрительного нерва приобретает серый оттенок из-за ишемии, в краевой зоны сосуды перегибаются, что приводит к развитию глаукоматозной экскавации. Такие же изменения могут возникать при нормотензивной глаукоме, при которой отсутствует повышение внутриглазного давления.
На диске зрительного нерва нередко удается выявить кровоизлияния, неглубокую экскавацию диска, побледнение нейроретинального кольца, перипупиллярную атрофию, изменения сетчатки по глиозоподобному типу. Иногда также присутствуют изменения сосудов конъюнктивы.
Перечисленные изменения помогают офтальмологу установить дополнительные факторы, помогающие понять механизм развития глаукомы при этом типе заболевания.Нормотензивная глаукома сопровождается острыми нарушениями гемодинамики, включая спазм сосудов, снижение уровня системного давления в ночное время, гемодинамические кризы. Кроме того, присутствуют хронические изменения микроциркуляции в хоне диска зрительного нерва (микротромбозы, венозную дисциркуляцию).
Лечение открытоугольной глаукомы
Если у пациента имеются хотя бы незначительные симптомы, указывающие на глаукому, его необходимо полноценно обследовать, в ряде случаев даже в стационарных условиях.
Все пациенты с глаукомой находятся на диспансерном учете и должны посещать окулиста 2-3 раза в год. На приеме врач определяет уровень внутриглазного давления, остроту зрения, изучает поля зрения, оценивает состояние зрительного нерва.
Все эти признаки позволяют судить о динамике патологического процесса, чтобы своевременно провести смену лекарственной терапии или рекомендовать оперативное лечение традиционным способом или с применением лазера. Только так можно помочь пациентам с глаукомой сохранить зрение на долгие годы.
Каждая из операций по лечению глаукомы направлена исключительно на устранение внутриглазной гипертензии, то есть является всего лишь симптоматическим лечением заболевания. Даже хирургическое лечение не способно восстановить зрение и избавить пациента от глаукомы.
Прогноз и профилактика
Прогноз при открытоугольной глаукоме примерно одинаковый для случаев нормального и повышенного внутриглазного давления. Если не проводится эффективная гипотензивная терапия, то заболевание нередко приводит к слепоте.
При этом нормотензивная глаукома даже при существенных дисциркуляторных нарушениях редко приводит к слепоте.
Это связано с тем, что роль сосудистых изменений (нарушение сосудистой регуляции, гипотония), которые приводят к развитию этого типа глаукомы, с возрастом ослабевают.
Если при первичной открытоугольной глаукоме отсутствуют характерные для этого заболевания поражения структур глаза, то это состояние называют глазной гипертензий.При этом уровень внутриглазного давления должен превышать 21 мм рт.ст.
Эту патологию также относят к глаукоме, так как в дальнейшем риск развития типичных для глаукомы поражений значительно превышает этот риск у пациентов с нормальным уровнем внутриглазного давления.
Основной профилактической мерой при глаукоме является раннее выявление изменения в глазном яблоке. Для этого всех пациентов старше сорока лет при диспансерном осмотре у окулиста измеряют уровень внутриглазного давления.
Если же у человека кто-то из родственников имеет признаки внутриглазной гипертензии, то проверять уровень внутриглазного давления следует уже с тридцатипятилетнего возраста.
Также при приеме нужно осмотреть диск глазного нерва и определить границы поля зрения при помощи периметра.
Источник: https://glaucomacentr.ru/vidi-glaukomi/otkritougolnaya-glaukoma