Приступы бешенства
Бешенство: инкубационный период у человека, симптомы и диагностика
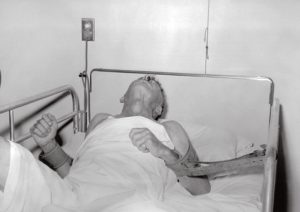
Бешенство – это острое инфекционное заболевание, вызванное вирусом, попадающим в организм человека при укусе больным животным или попадании на кожу его слюны. Клинически характеризуется тяжелым поражением нервной системы. Является одним из самых опасных инфекционных заболеваний.
Без специфического лечения – введения вакцины против бешенства – заболевание заканчивается смертельным исходом. Чем раньше человек обратится за медицинской помощью после укуса, тем меньше шансов заболеть.
Давайте познакомимся с причинами, признаками бешенства у людей, поговорим о принципах его диагностики и лечения, а также о том, как избежать этого опасного недуга.
Что это такое?
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Патогенез
Вирус нестоек во внешней среде — погибает при нагревании до 56 °C за 15 минут, при кипячении — за 2 минуты. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу и ко многим дезинфектантам. Однако устойчив к низким температурам и фенолу.
Вирус размножается в нервных клетках организма, образуя тельца Бабеша-Негри. Экземпляры вируса переносятся через аксоны нейронов со скоростью приблизительно 3 мм в час.
Достигая спинного и головного мозга, они вызывают менингоэнцефалит. В нервной системе вирус вызывает воспалительные, дистрофические и некротические изменения.
Гибель животных и человека наступает вследствие асфиксии и остановки сердца.
Симптомы бешенства у человека
Инкубационный период бешенства составляет от 10 дней до 3—4 (но чаще 1—3) месяцев, в некоторых случаях — до одного года, то есть вирус может существовать в организме без проявления симптомов. У иммунизированных людей в среднем он длится 77 дней, у не иммунизированных — 54 дня.
Описаны единичные случаи крайне продолжительного инкубационного периода.
Так, он составил 4 и 6 лет после иммиграции в США у двух выходцев из Лаоса и Филиппин; выделенные у этих больных штаммы вируса отсутствовали у животных в США, но присутствовали в регионах происхождения иммигрантов.
В некоторых случаях длительного инкубационного периода бешенство развивалось под влиянием какого-либо внешнего фактора: падения с дерева через 5 лет после заражения, удара электрическим током через 444 дня.
Продолжительность преимущественно зависит от места полученной травмы. Чем дольше вирусу придется добираться до головного мозга, тем дольше человек будет оставаться внешне здоровым. В медицине были описаны случаи, когда болезнь проявлялась даже спустя 4 года после укуса инфицированной коровы.Бешенство у человека проходит три стадии развития, каждая из которых проявляется различными симптомами.
1 стадия
Начальная стадия бешенства (1-3 дня):
- Самые первые симптомы бешенства у человека возникают в месте укуса. К этому времени рана может полностью зарубцеваться, но человек начинает «чувствовать» укус. Ощущается тянущая боль с наибольшим проявлением в центре укуса, жжение и зуд, повышенная чувствительность кожи. Рубец может снова воспалиться и припухнуть.
- Возникает субфебрилитет – температура колеблется в пределах 37 С -37,3 С, но не превышает их.
- Отмечается слабость, головные боли, рвота и понос.
- Если укус пришелся на область лица, человека начинают беспокоить зрительные и обонятельные галлюцинации – навязчивые запахи, которых на самом деле нет, зрительные несуществующие картины.
- Отмечаются типичные нарушения психики: больного одолевает беспричинный страх, тоска, депрессия. В редких случаях тревожность сменяется раздражительностью. Человек становится замкнутым и апатичным к происходящим событиям.
- Нарушается сон и аппетит. В редкие минуты сна больного одолевают страшные сновидения.
2 стадия
Следующая стадия длится от 2 до 3 дней, она называется стадия возбуждения. Для нее характерны:
- Из-за поражения нервной системы, происходит повышение возбудимости нервно-рефлекторной системы. Тонус вегетативной нервной системы преобладает.
- Яркий симптом прогрессирования болезни – развитие гидрофобии. При попытке сделать глоток жидкости у инфицированного человека возникает спазм. Ему подвергаются дыхательные и глотательные мышцы, вплоть до возникновения рвоты. По мере прогрессирования болезни подобный спазм будет возникать в ответ на звук текущей воды и даже на её вид.
- Дыхание больного становится редким и судорожным.
- Появляются лицевые судороги. Любые внешние раздражители вызывают острую реакцию нервной системы.
- Судороги становятся ответной реакцией даже на незначительные для здорового человека раздражители: яркий свет, ветер или сквозняк, резкий звук. Это вызывает у больного страх.
- Зрачки расширяются, глазные яблоки выпячиваются (экзофтальм), взгляд фиксируется в одну точку. Пульс учащается, выступает обильный пот, слюна беспрерывно течет, её объем значительно увеличивается.
- Психические нарушения прогрессируют, больной чрезмерно возбужден, становится буйным. Он несет угрозу себе и окружающим, ведет себя агрессивно и даже яростно. Зараженные кидаются на окружающих, дерутся и кусаются, рвут на себе вещи, волосы, бьются о стены. На самом деле человек во время такого приступа ужасно страдает от преследующих жутких образов и звуков. Во время пика приступа у человека может остановиться дыхание, а также прекратиться сердцебиение.
Когда приступ проходит, люди ведут себя адекватно, неагрессивно, их речь логична и правильна.
3 стадия
Параличи возникают вследствие выпадения функций коры головного мозга. Параличу подвергаются те или иные группы мышц и органов (языка, гортани и т.д.). Угасают двигательная и чувствительная функции, прекращаются приступы судорог и фобий. Больной внешне успокаивается.
Отмечается значительное увеличение температуры до 40-42 С. Возникает учащенное сердцебиение на фоне падения давления. Смерть больного возникает вследствие паралича сердца или дыхательного центра.
Таким образом, общая длительность клинических проявлений 3-7 дней. В некоторых случаях вышеописанные стадии и симптомы бешенства у человека могут быть стерты, и болезнь очень быстро прогрессирует до параличей (смерть наступает в течение первых суток после первых проявлений).
10 фактов о бешенстве
Диагностика
Диагностика основывается на данных анамнеза: укус животного или ослюнение кожи. Затем играют роль специфические признаки бешенства: водобоязнь, повышенная чувствительность к раздражителям (звукам, свету, сквозняку), обильное слюнотечение, приступы психомоторного возбуждения с судорогами (даже в ответ на малейшее движение воздуха).
Из лабораторных методов можно отметить обнаружение антигенов вируса бешенства в отпечатках с поверхности роговицы. В анализе крови отмечается лейкоцитоз за счет увеличения содержания лимфоцитов. После гибели больного на вскрытии в веществе головного мозга обнаруживают тельца Бабеша-Негри.
Лечение бешенства у человека
До 2005 года не было известно эффективных методов лечения бешенства в случае появления клинических признаков заболевания. Приходилось ограничиваться чисто симптоматическими средствами для облегчения мучительного состояния.
Двигательное возбуждение снимали успокаивающими (седативными) средствами, судороги устраняли курареподобными препаратами.
Дыхательные расстройства компенсировали посредством трахеостомии и подключения больного к аппарату искусственного дыхания.
В 2005 году появились сообщения о том, что 15-летняя девушка из США Джина Гис смогла выздороветь после заражения вирусом бешенства без вакцинации, когда лечение было начато уже после появления клинических симптомов.
При лечении Гис была введена в искусственную кому, и затем ей были введены препараты, стимулирующие иммунную активность организма.
Метод базировался на предположении, что вирус бешенства не вызывает необратимых поражений центральной нервной системы, а вызывает лишь временное расстройство её функций, и, таким образом, если временно «отключить» бо́льшую часть функций мозга, то организм постепенно сможет выработать достаточное количество антител, чтобы победить вирус. После недели нахождения в коме и последующего лечения, Гис через несколько месяцев была выписана из больницы без признаков поражения вирусом бешенства.
Однако, бешенство неизлечимо в последней стадии. Вероятность летального исхода при заражении – 99,9 %.
Особенности вакцинации
Так как лечение бешенства на стадии появление признаков уже не эффективно, для предотвращения распространения вируса требуется профилактика недуга, путём введения специальной вакцины.
Прививки от бешенства человеку назначаются в таких случаях:
- если он поранился предметами, на которых была слюна заражённого;
- если он подвергся нападению явно нездорового животного и получил открытые повреждения кожных покровов;
- если он подвергся укусам диких грызунов;
- если он подвергся контакту со слюной больного такой патологией, как бешенство, человека, и в других случаях, когда в открытую рану могла попасть слюна предполагаемого носителя;
- если у него на теле есть царапины, полученные от контакта с животным, которое вскоре после их нанесения погибло по непонятной причине.
Прививки от бешенства назначаются немедленно, с определённой периодичностью. Их проводят как амбулаторно, так и стационарно – в зависимости от желания пациента и тяжести укусов.
При этом следует помнить, что вакцинация может вызвать побочные явления, такие как покраснение места инъекции, повышение температуры тела, диспептические расстройства, нарушение общего состояния.
Существуют особые указания, касающиеся прививки от бешенства и приёма алкоголя – для предупреждения развития поствакцинальных осложнений, людям запрещается в течение периода вакцинации и полугода после неё употреблять спиртные напитки.
Профилактика
Специфическая профилактика проводится путем проведения курса комбинированного введения антирабической вакцины и антирабического иммуноглобулина после укуса или ослюнения животным. После укуса следует провести обработку раны и обратиться к врачу-хирургу.
Обработка раны проводится следующим образом:
- обильно промыть рану кипяченой мыльной водой или перекисью водорода;
- обработать рану йодом или 70° спиртом;
- зашивание раны, а также иссечение ее краев, противопоказано;
- вокруг раны и в саму рану вводится антирабический иммуноглобулин;
- через 24 ч. вводится антирабическая сыворотка.
Первые два пункта обработки следует провести дома, еще до посещения врача; остальное проводит врач-хирург.
Источник: https://medsimptom.org/beshenstvo-u-cheloveka/
Бешенство
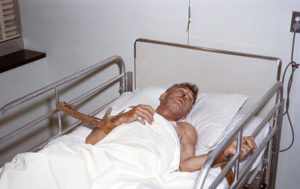
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных. Распространяясь по нервным волокнам, вирус бешенства вначале повышает их возбудимость, а затем вызывает развитие параличей.
Проникая в ткани спинного и головного мозга вирус вызывает грубые нарушения в работе ЦНС, клинически проявляющиеся различными фобиями, приступами агрессивного возбуждения, галлюцинаторным синдромом. Бешенство до сих пор остается неизлечимым заболеванием.
По этой причине трудно переоценить значение профилактической антирабической вакцинации, проводимой пациенту в случае укуса животного.
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Характеристика возбудителя
Бешенство вызывает РНК-содержащий рабдовирус, имеющий пулевидную форму и обладающий двумя специфическими антигенами: растворимый AgS и поверхностный AgV&.
В процессе репликации вирус способствует возникновению в нейронах специфических включений – эозинофильных телец Бабеша-Негри.
Вирус бешенства довольно устойчив к охлаждению и замораживанию, но легко инактивируется при кипячении, воздействии ультрафиолетового излучения, а также дезинфекции различными химическими реагентами (лизол, хлорамин, карбоновая кислота, сулема и др.).
Резервуаром и источником бешенства являются плотоядные животные (собаки, волки, кошки, некоторые грызуны, лошади и скот). Животные выделяют вирус со слюной, контагиозный период начинается за 8-10 дней до развития клинических признаков. Больные люди не являются значимым источником инфекции.
Бешенство передается парентерально, обычно во время укуса человека больным животным (слюна, содержащая возбудителя, попадает в ранку и вирус проникает в сосудистое русло). В настоящее время есть данные о возможности реализации аэрогенного, алиментарного и трансплацентарного пути заражения.Люди обладают ограниченной естественной восприимчивостью к бешенству, вероятность развития инфекции в случае заражения зависит от локализации укуса и глубины повреждения и колеблется в пределах от 23% случаев при укусах конечностей (проксимальных отделов) до 90% в случае укуса в лицо и шею.
В трети случаев заражение происходит при укусе диких животный, в остальных случаях виновниками поражения человека бешенством являются домашние животные и скот.
В случае своевременного обращения за медицинской помощью и проведения профилактических мероприятий в полней мере бешенство у инфицированных лиц не развивается.
Вирус бешенства проникает в организм через поврежденную кожу и распространяется по волокнам нервных клеток, к которым имеет выраженную тропность. Кроме того, возможно распространение вируса по организму с током крови и лимфы.
Основную роль в патогенезе заболевания играет способность вируса связывать рецепторы ацетилхолина нервных клеток и повышать рефлекторную возбудимость, а в последующем — вызывать параличи. Проникновение вируса в клетки головного и спинного мозга приводят к грубым органическим и функциональным нарушениям работы ЦНС.
У больных развиваются кровоизлияния и отек головного мозга, некроз и дегенерация его ткани.
В патологический процесс вовлекаются клетки коры полушарий, мозжечка, зрительного бугра и подбугорной области, а также ядра черепно-мозговых нервов. Внутри нейронов головного мозга при микроскопии отмечаются эозинофильные образования (тельца Бабеша-Негри).
Патологическое перерождение клеток ведет к функциональным расстройствам органов и систем ввиду нарушения иннервации. Из центральной нервной системы вирус распространяется в другие органы и ткани (легкие, почки, печень и железы внутренней секреции и др.).Попадание его в слюнные железы ведет к выделению возбудителя со слюной.
Симптомы бешенства
Инкубационный период бешенство может составлять от пары недель при локализации укуса на лице или шее до нескольких месяцев (1-3) при внедрении возбудителя в области конечностей. В редких случаях инкубационный период затягивался до года.
Бешенство протекает с последовательной сменой трех периодов. В начальном периоде (депрессии) отмечается постепенное изменение поведение больного. В редких случаях депрессии предшествует общее недомогание, субфебрилитет, боль в области ворот инфекции (как правило, уже зажившей к началу заболевания раны).
Иногда (крайне редко) место внедрения возбудителя вновь воспаляется. Обычно в этом периоде клиника ограничивается проявлениями со стороны центральной нервной системы (головные боли, расстройства сна, потеря аппетита) и психики (апатия, подавленность, раздражительность, угнетенность и приступы страха).
Иногда больные могут ощущать дискомфорт в груди (стеснение), страдать расстройством пищеварения (обычно запорами).
Разгар заболевания (стадия возбуждения) наступает на 2-3 день после появления первых признаков депрессии, характеризуется развитием различных фобий: боязни воды, воздуха, звуков и света. Гидрофобия – боязнь воды – мешает больным пить.
Характерное поведение – при протягивании стакана с водой, больной с радостью его берет, но попытка выпить жидкость вызывает приступ парализующего страха, приостановку дыхания и больной бросает стакан. Однако не всегда бешенство сопровождается гидрофобией, что может затруднять диагностику.
При прогрессировании заболевания больные страдают от сильной жажды, но ввиду сформировавшегося рефлекса даже вид и шум воды вызывают спазмы дыхательных мышц.
Аэрофобия характеризуется приступами удушья в связи с движением воздуха, при акустофобии и фотофобии такая реакция наблюдается на шум и яркий свет.Приступы удушья кратковременны (несколько секунд), их сопровождают спазмы и судороги мимической мускулатуры, зрачки расширены, больные возбуждены, испытывают панический ужас, кричат, откидывают голову назад. Наблюдается дрожание рук. Дыхание во время пароксизмов прерывистое, свистящее, вдохи – шумные.
В дыхании задействована мускулатура плечевого пояса. В этом периоде больные пребывают в агрессивном возбужденном состоянии, много кричат, склонны к бессистемной агрессивной активности (мечутся, могут ударить или укусить). Характерна гиперсаливация.
С прогрессированием заболевания приступы возбуждения становятся все чаще. Отмечается потеря веса, избыточное потоотделение, возникают галлюцинации (слуховые, зрительные и обонятельные). Продолжительность периода возбуждения составляет 2-3 дня, реже удлиняется до 6 суток.
Терминальная стадия болезни – паралитическая. В тот период больные становятся апатичны, их движения ограничены, чувствительность снижена.
Ввиду стихания фобических пароксизмов возникает ложное впечатление, что больному стало лучше, однако в это время быстро поднимается температура тела, развивается тахикардия и артериальная гипотензия, возникают параличи конечностей, а в дальнейшем и черепно-мозговых нервов.
Поражение дыхательного и сосудодвигательного центра вызывает остановку сердечной деятельности и дыхания и смерть. Паралитический период может длиться от одного до трех дней.
Есть способы выделения вируса бешенства из ликвора и слюны, кроме того, существует возможность диагностики с помощью реакции флюоресцирующих антител на биоптатах дермы, отпечатках роговицы. Но ввиду трудоемкости и экономической нецелесообразности эти методики не применяются в широкой клинической практике.
В основном диагностику осуществляют на основании клинической картины и данных эпидемиологического анамнеза. К диагностическим методикам, имеющим прижизненный характер, также относят биопробу на лабораторных животных (новорожденных мышах).При заражении их выделенным из слюны, ликвора или слезной жидкости вирусом, мыши погибают через 6-7 дней.
Гистологический анализ ткани головного мозга умершего больного позволяет окончательно подтвердить диагноз в случае выявления в клетках телец Бабеша-Негри.
Лечение бешенства
В настоящее время бешенство является неизлечимым заболеванием, терапевтические мероприятия носят паллиативный характер и направлены на облегчение состояния пациента.
Больные госпитализируются в затемненную шумоизолированную палату, им назначают симптоматические средства: снотворные и противосудорожные препараты, обезболивающие, транквилизаторы.
Питание и регидратационные мероприятия осуществляют парентерально.
Сейчас идет активное опробование новых схем лечения с помощью специфических иммуноглобулинов, иммуномодуляторов, гипотермии головного мозга и методик интенсивной терапии. Однако до сих пор бешенство является смертельным заболеванием: летальный исход наступает в 100% случаев развития клинической симптоматики.
Профилактика бешенства
Профилактика бешенства в первую очередь направлена на снижение заболеваемости среди животных и ограничение вероятности укуса бродячими и дикими животными человека.
Домашние животные в обязательном порядке подвергаются плановой вакцинации от бешенства, декретированные категории граждан (работники ветеринарных служб, собаколовы, охотники и т.д.) проходят иммунизацию антирабической вакциной (троекратное внутримышечное введение).
Спустя год производится ревакцинация и в дальнейшем в случае сохранения высокого риска заражения, рекомендовано повторение иммунизации каждые три года.
В случае укуса животного обязательно производится комплекс мер, направленных на предотвращение бешенства: рана промывается медицинским спиртом, обрабатывается антисептиками, накладывается асептическая повязка, после чего следует немедленно обратиться в травматологический пункт (либо к хирургу или фельдшеру ФАП). В кратчайшие сроки проводится курс профилактической антирабической вакцинации (сухой инактивированной вакциной) и пассивной иммунизации (антирабический иммуноглобулин). Схема профилактических инъекций зависит от локализации укуса, глубины раны и степени загрязнения слюной.
Источник: https://www.krasotaimedicina.ru/diseases/infectious/rabies
Бешенство у человека или как не умереть от безобидного контакта с животным
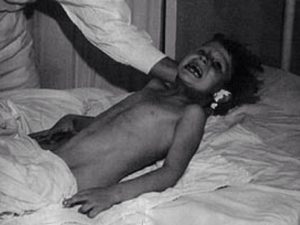
Человек постоянно подвержен всевозможным заболеваниям, которые передаются различными способами от человека к человеку. Опасней же всего — заболевания, разносчиками которых являются животные. К ним можно отнести бешенство у человека, симптомы, диагностику и порядок лечения которого мы и рассмотрим в данной статье.
Общие сведения
Итак, бешенство у человека (водобоязнь или гидрофобия) это инфекционное заболевание острого характера, которое поражает центральную нервную систему человека, вызывая необратимые изменения в его поведении, а в случае затягивания с обращением к врачу и смерть от ее симптомов.
До 1886 года данная болезнь считалась неизлечимой, и смертность составляла 100%. Изучая данное заболевание французский ученый Л.Пастер, создал специфическую вакцину против данного заболевания, которое получило название антирабическая вакцина (от лат. Anti — против, Rabides — бешенство).
Что такое бешенство и почему болезнь получило название водобоязнь? Очень просто, с давних времен именно по данному признаку определяли наличие у больного недуга. Человек патологически боится всего, что связано с водой — всплеск, шум, падение капель и т. п. Несомненно, это не единственный ее признак. Но один из наиболее запоминающихся.
Карта обитания бешеных животныхСам вирус переносится дикими и домашними животными. Естественно, человек может заразиться как от тех, так и от других. Примерно 25–30% случаев заражения приходится на домашних собак, 28% на диких или бродячих собак 10% на кошек, оставшиеся на диких животных.
Среди диких животных лидирующее место занимают лисы, популяция которых на территории постсоветского пространства неуклонно растет. Кроме того, возбудитель болезни неплохо переносится ежами, волками, медведями и даже воронами (хотя инфицирование человека вороной скорее исключение из правил, но и такие исключения имели место).
Причины бешенства у человека
Как стало понятно возбудители вируса бешенства переносятся животными, заразиться можно путем попадания на кожу человека зараженной слюны (если на коже имеются микротравмы и микротрещины).
Но наиболее распространенный способ инфицирования — укус. Причем чем выше место укуса кисти рук, шея, голова, тем быстрее будет прогрессировать заболевание.
В свою очередь, чем ниже, тем дольше человек не будет ощущать никаких тревожащих симптомов.
Болезнь вызывает вирус «necrosyrtes rabid». Инкубационный период длится от двух недель до нескольких месяцев (как было сказано ранее, в зависимости от места укуса, а также количества попавшей в организм инфекции). Имели место случаи более длительного инкубационного периода — до года.
На скорость развития болезни напрямую влияет размер животного, с которым произошел контакт (укус, царапина, попадание слюны в рану), а также глубина укуса.
Место укуса не зря играет важную роль в развитии болезни, так как вирус постепенно продвигается в сторону головного мозга и по ходу следования размножается. Движение к мозгу осуществляется через нервные клетки. Достигнув головы, инфекция поражает кору, продолговатый мозг, мозжечок и т. п. После чего инфекция начинает движение в обратном направлении.
Симптомы и признаки бешенства у человека
Основной симптом, по которому ранее определяли наличие вируса в организме — водобоязнь. Почему боятся воды инфицированные люди? Все дело в действии вируса, который поражая нервную систему человека, вызывает патологическую боязнь всего, что связано с водой на инстинктивном уровне. Но данные проблемы проявляются не сразу, а через некоторое время.
Как распространяется вирус
Непосредственно развитие болезни можно разделить на три стадии, исключая инкубационный период, в ходе которого человек не ощущает никаких изменений в организме.
Стадии бешенства:
- Начальная стадия.
- Стадия возбуждения.
- Стадия параличей.
Начальная стадия
Первые признаки заражения после укуса могут проявляться уже через три дня и они напрямую связаны с местом укуса. Человек ощущает зуд в области раны, она набухает, может возникнуть тянущие боли в месте ее локализации, покраснение. Даже несмотря на то, что рана уже зарубцевалась.
Далее, больной начинает ощущать общее ухудшение состояния организма, в том числе:
- головные боли;
- тошнота;
- рвота;
- слабость;
- нарушение сна (возможны кошмары);
- плохой аппетит;
- бессонница;
- температура тела не выше 37,3 и не ниже 37 градусов.
Особое внимание следует уделить состоянию больного при укусе, нанесенному в область шеи или головы в таком случае к вышеописанным симптомам добавляются:
- Галлюцинации зрительные или обонятельные.
- Апатия.
- Чрезмерная раздражительность.
- Развитие различных фобий.
Человек чувствует тянущие боли от места укуса или контакта со слюной больного животного по направлению к головному мозгу, именно так, как и происходит распространение инфекции. Продолжительность данной стадии до 3 суток, после чего начинает развиваться стадия возбуждения.
Стадия возбуждения
Как проявляется болезнь на второй стадии? Именно на данном этапе начинают проявляться характерная для больного боязнь воды и приступы неконтролируемого поведения, в ходе которого инфицированный человек может нанести повреждения себе и окружающим.
Порывы ярости сменяются адекватным состоянием, и могут повторяться довольно долгое время.
Истинная причина такого поведения больного заключается в преследующих его галлюцинациях, в ходе которых он испытывает неконтролируемый ужас и таким образом, пытается защитить себя. Не отдавая отчета в своих действиях, он неосознанно может нанести вред любящим его людям.
Что касается боязни воды — то она проявляется в виде судорожных состояний. К примеру, при попытке сделать глоток воды у больного может свести судорогой горло, такая же реакция происходит при звуке падающей воды, ее всплеске и даже при виде. Судороги затрагивают не только глотательную, но и дыхательную систему.Кроме того, организм реагирует судорожными сокращениями на любые раздражители, в том числе:
- Яркий свет.
- Громкий звук.
- Порывы ветра.
Помимо прочего, вторая стадия откликается и на зрительную систему больного. Так, у пациента происходит расширение зрачков и выпячивание глазных яблок. Нередко отмечается фокусирование зараженного человека в одну точку.
Кроме того, для стадии возбуждения характерно:
обильно потоотделение
- Учащенное сердцебиение.
- Учащенный пульс.
- Увеличенное слюноотделение.
В среднем данная стадия длится не более трех суток, после чего, если не было принято никаких мер наступает стадия параличей.
Стадия параличей
У больного усиливается слюноотделение, из-за паралича лицевых мышц. Также пациент вынужден постоянно плевать накопившуюся слюну, из-за ее чрезмерного количества. Челюсть отвисает, также отвисшими кажутся плечи.
На данной стадии для больного все заканчивается и он умирает. Характеризуется стадия параличей обездвиживанием пациента в результате паралича мышц. Помимо невозможности пошевелиться, у больного возникают спазмы внутри организма, а именно в сердечно-сосудистой и дыхательной системах. Именно по этой причине и происходит смерть.
Кроме того, отмечается резкий подъем температуры тела больного, до 42 градусов и снижение артериального давления. Длительность данной стадии не превышает суток.
Можно сказать, что если не будет принято никаких мер, то после инкубационного периода наступают последние семь дней жизни пациента, так как ровно столько длятся три стадии недуга.
И даже при начале лечения на одной из вышеперечисленной стадии, сделать врачи уже ничего не смогут — лишь облегчить участь пациента.
Поэтому стандартный вопрос, через сколько больной может умереть подразумевает неутешительный ответ — примерно семь дней от начальной стадии.
Диагностика бешенства у человека
Определить наличие в организме вируса довольно сложно. К примеру, анализ крови не всегда может показать содержание у пациента данной инфекции. Именно поэтому, основу диагностических процедур составляют изучение анамнеза больного и симптомов.
Так, доктор опрашивает пациента о факте контакта с животным (укус, попадание слюны на участки кожи и т. п.).
После этого изучаются кожные покровы пострадавшего на предмет наличия рваны или укушенных ран, мест покраснений. Анализируется внешнее состояние больного и его самочувствие.
Что касается такого метода исследования, как лабораторная диагностика, то она проводится в следующей форме.Образцы инфекции из слюны (естественно, если они там будут обнаружены) забираются и с их помощью инфицируются подопытные животные. Если вирус бешенства присутствовал в слюне, животное погибает.
Самый точный анализ — это забор частиц мозга, однако, данная процедура проводится после смерти больного и мало чем может помочь пострадавшему.
Лечение бешенства у человека
Лечится ли данное заболевание? Несмотря на серьезность инфекции лечение бешенства проводится и довольно успешно, другой вопрос, когда оно было начато. Ведь чем позже человек обратится к специалисту, тем выше шанс летального исхода для человека.
Основа терапии заключается в полной изоляции больного от окружающих, так как контакт со слюной зараженного человека может привести к инфицированию, а учитывая неадекватный характер действий пациента, данный факт исключать нельзя.
Для облегчения страданий больного ему прописывают снотворное, которое успокаивает нервную систему. В палате исключают наличие яркого света, шума и сквозняка, чтобы не провоцировать возникновение спазмов и судорог.
На поздних стадиях, когда излечение уже невозможно применяют наркотические препараты, облегчающие боль, могут применяться аппараты искусственной вентиляции легких и т. п. Данное лечение является симптоматическим и лишь на некоторое время продлевает больном жизнь (на несколько часов или даже дней).
Несомненно, существует и эффективное экстренное лечение — это введение постконтактной вакцины, а в особо серьезных случаях и антирабического иммуноглобулина.
Постконтактная вакцина
Постконтактная вакцина — это лекарство, которое вводится курсом и при раннем обращении в большинстве случаев приводит к выздоровлению пациента.
Прививка вводится в дельтовидную мышцу взрослым и во внутреннюю поверхность бедра детям. Крайне противопоказано введение данного препарата в ягодицу.
Курс следующий: 1-й день 3-й, 7-й, 14 —й, 30-й день в некоторых случаях возможно введение вакцины на 90-й день.
После проведения курса иммунитет держится в течение года. Однако, если обращение к врачу произошло позже 14 дней с момента контакта с потенциальной заразой, вакцина может быть не эффективна.Следует помнить, что в течение всего курса противопоказано употребление алкоголя. Об остальных противопоказаниях лучше проконсультироваться с лечащим врачом.
Главное, для введения вакцины не имеется противопоказаний по беременности или кормлению грудью так, как болезнь может закончиться летальным итогом.
Антирабический иммуноглобулин
Помимо постконтактной вакцины в особо сложных случаях (множественные укусы, глубокие укусы или укусы в верхней поверхности тела) может назначаться антирабический иммуноглобулин. Данное лекарство вводится вместе с 3- ей прививкой вакцины. Процедура включает в себя обкалывание места укуса половиной дозы, а вторая половина вводится внутримышечно (допускается введение в ягодичную мышцу).
Следует понимать, что антирабический иммуноглобулин не может вводиться одним и тем же шприцем, что и вакцина — это опасно.
Домашние условия
Лечение бешенства в домашних условиях народными методами крайне неразумно и может привести к летальному итогу. После укуса рекомендуется не испытывать судьбу путем применения различных бабушкиных рецептов, а немедленно обратиться за квалифицированной медицинской помощью.
Профилактика бешенства у людей
Профилактика бешенства делится на следующие виды:
- Неспецифическая.
- Специфическая.
К неспецифической профилактике можно отнести истребление бешеных животных, которые могут инфицировать человека, а также сжигание их трупов. Данная профилактика ведется регулярно, но ввиду негуманности вызывает много критики, со стороны защитников животных.
Специфическая профилактика включает в себя именно привитие инфицированного человека способами, указанными выше.
В каких случаях заражение маловероятно и введение вакцины не требуется:
- ослюнение участков кожи, на которых не было каких-либо повреждений;
- укус через ткань, когда ее повреждения не зафиксировано;
- употребление молока животного, зараженного бешенством;
- укус привитым домашним животным (только если укусы не локализованы в верхней части тела).
В любом случае за животным, которое произвело укус или ослюнение человека устанавливается 10-дневный контроль, и если в течение этого времени не произошло никаких изменений в его поведении, прививка не нужна.
В случае же, если животное убежало до окончания 10-дневного наблюдения или укус был произведен диким животным вакцинация проводится безотлагательно.
Итак, бешенство у человека серьезное и смертельное заболевание, которое требует незамедлительного визита к врачу. Не стоит тешить себя надеждой, что то или иное животное было не больным. Лучше обратиться к врачу и узнать, что у вас все хорошо, чем оставить все как есть и в итоге оказаться в больнице по другой причине. Берегите себя и своих близких.
Источник: https://nervivporyadke.ru/tsns/beshenstvo-u-cheloveka.html
Бешенство: симптомы, причины, лечение, диагностика
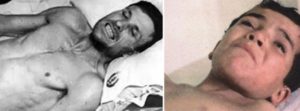
Бешенство — инфекционная болезнь со стопроцентной летальностью. Как можно заразиться, каковы симптомы и возможно ли предотвратить трагический финал?
Бешенство — это вирусная болезнь, о которой все знают, но которую мало кто по-настоящему понимает. Ее второе название — гидрофобия (водобоязнь) и эту особенность отмечали еще врачи во времена Авиценны. Невероятно опасная инфекция, поражающая нервную систему и не оставляющая больному ни одного шанса на выживание, — вот что такое бешенство.
Симптомы
- После проникновения вируса бешенства в организм проходит от 10 дней до года, пока не появятся первые проявления болезни. Это время (чаще всего оно составляет 1-2 месяца) называется инкубационным периодом, и оно необходимо возбудителю для того, чтобы размножиться и достигнуть головного мозга.
- В течении бешенства различают три периода:
- период продромы;
- период возбуждения (или энцефалита);
- период параличей.
- Болезнь дебютирует появлением болей или прочих неприятных ощущений в области рубца, оставшегося после укуса.
- Параллельно с местными симптомами бешенства у человека возникают первые признаки неврологических нарушений:
- раздражительность;
- ухудшение настроения;
- чувства тоски и страха;
- головная боль;
- нарушения сна.
- Характерным симптомом бешенства у человека в продромальном периоде является повышение чувствительности к свету и громкому звуку.
- Несколько позже присоединяются чувство стеснения в груди, ощущение нехватки воздуха, потливость.
Температура, вначале поднимающаяся несильно, с течением времени достигает фебрильных цифр (свыше 38 градусов).
- Период возбуждения наступает внезапно и характеризуется так называемым «пароксизмом бешенства», признаком которого являются:
- болезненные судороги мышц верхних дыхательных путей, глотки, диафрагмы,;
- нарушением процессов дыхания и глотания;
- агрессией и резким психомоторным возбуждением.
- Приступы могут быть спровоцированы:
- попыткой пить;
- внезапным движением воздуха;
- ярким светом;
- громким внезапным звуком.
- Частота приступов бешенства у человека постепенно нарастает, больные мечутся, порываются бежать, рвут на себе одежду, ломают окружающие предметы.
- Важным симптомом бешенства является помрачение сознания, бред, галлюцинации.
- В это же периоде резко повышается слюно- и потоотделение, появляется рвота, что в итоге приводит к выраженному обезвоживанию и потере массы тела.
- Температура тела повышается критически, отмечается серьезное учащение пульса (до 160 ударов в минуту).
- На втором этапе болезни может наступить либо гибель больного от остановки дыхания либо переход ее в третью стадию.
- Наступление периода параличей — это признак бешенства, свидетельствующий о скорой смерти.
- Состояние больного вроде улучшается, судороги прекращаются, возбуждение — спадает. Это — период мнимого улучшения, при котором нарастают вялость, гиподинамия (отсутствие произвольных движений конечностями), температура серьезно повышается, артериальное давление склонно к критическому снижению
- Смерть — внезапна, наступает в результате паралича дыхательного или сосудодвигательного центров головного мозга.
Причины
- причина бешенства — вирус, проникающий в организм при контакте с больным животным.
- Основными переносчиками возбудителя являются собаки, лисы, кошки, летучие мыши, а на севере страны — песцы.
- Проникновение вируса происходит чаще всего при укусе животного, в слюне которого и содержится возбудитель бешенства.
- Для того чтобы заболеть, совсем не обязательно быть укушенным. Попадание слюны на кожу или слизистые оболочки с вероятностью в 30-40% также приведет к развитию болезни.
- Заразиться бешенством от человека — практически невозможно: концентрация вируса в человеческой слюне очень мала.
Диагностика
- Диагностика заболевания производится в первую очередь на основании анализа симптомов бешенства, факта укуса в недавнем прошлом, информации о существовании природного очага болезни по данным эпидемиологической службы.
- При наличии у человека признаков бешенства проводятся исследования, направленные на выявление вируса в организме. Для этого используют иммунофлюоресцентный метод, при помощи которого изучают:
- отпечатки роговицы;
- биопсийный материал взятый из кожи.
- Кроме того культура вируса может быть выделена из слезной, спинномозговой жидкости, слюны.
Лечение
- Чудовищность этого заболевания заключается в том, что после появления первых признаков бешенства смерть больного неизбежна. Все, даже самые современные методы лечения, включая реанимационные, лишь могут продлить жизнь больного, но не способны ее спасти.
- Усилия врачей направлены на уменьшение страданий пациента, на коррекцию гемодинамических и дыхательных расстройств.
- Пациента помещают в индивидуальный затемненный бокс, медперсоналу строго запрещено громко разговаривать в присутствии больного, совершать резкие движения, способные вызвать сквозняк, провоцирующий приступ.
- С этой целью применяются противосудорожные препараты, снотворные и седативные средства, обезболивающие лекарства и медикаменты, снижающие температуру тела.
- Коррекция электролитных нарушений производится путем внутривенных инфузий растворов.
- В стадии паралича больного бешенством человека переводят на аппаратное дыхание с кислородом.
Осложнения и последствия
- Если признаки бешенства уже появились, гибель больного становится абсолютно неизбежной.
- Смерть пациента наступает либо от острого отека мозга, либо от внезапной остановки дыхательной и сердечной деятельности.
Профилактика
- Иммунизация является единственным методом борьбы с бешенством. Существует два ее вида — профилактическая и лечебно-профилактическая.
- Для профилактики иммунизируют людей, чья работа связана с высоким риском заражения — охотников, ветеринаров, лесников, работников бойни, медиков, работающих со штаммами вируса.
- Лечебно-профилактическая иммунизация проводится всем людям, имевшим контакт или укус с бешеными, подозреваемыми на бешенство или неизвестными животными.
- Противопоказаний к данному методу не существует из-за стопроцентного риска гибели человека, зараженного болезнью.
- Предварительно в порядке первой помощи больному проводят первичную обработку раны, царапины или места ослюнения струей мыльного раствора или другим моющим средством. Края раны обрабатывают спиртом либо раствором йода, после чего накладывают стерильную повязку.
- Рану оставляют нетронутой за редким исключением:
- при необходимости ушить кровоточащий сосуд;
- при повреждении лица;
- при обширной ране.
- Иммунизация от бешенства проводится специальными вакцинами, формирующими иммунитет против бешенства.
При множественных укусах опасной локализации может быть введен и антирабический иммуноглобулин, который частично нейтрализует вирус бешенства, подавляя его развитие.
- Вакцина от бешенства вводится внутримышечно в день травмы, а затем на третий, седьмой дни, спустя две и 4 недели от укуса. Последнюю дозу больной получает спустя 3 месяца.
- Иммуноглобулин должен быть введен не позднее 3 суток с момента травмы.
- В течение всего курса вакцинопрофилактики и 6 месяцев после его окончания пациенту категорически запрещен прием любых количеств любых спиртных напитков. Также следует избегать переутомлений, переохлаждений или перегреваний.
Дополнительно
- Вирус бешенства далеко не сразу попадает в мозг. Вначале он проникает в мышечную ткань, из нее — в нервы и лишь затем, перемещаясь по нервным стволам, достигает головного мозга. Именно с этим связана такая вариабельность сроков инкубационного периода.
- Заболевание возникает гораздо быстрее при укусах в участки тела, близкие к голове. Дольше всего инкубационный период длится при укусах в кисти рук и стопы ног.
- При возможности животное, укусившее человека, должно быть изловлено и доставлено в специализированную лабораторию для исследования его головного мозга. Дикое животное должно быть уничтожено. Домашнее — изолируют на 10 дней. Именно за этот срок у него разовьется клиническая картина бешенства.
Если же этого не произошло — животное считается здоровым и лишь в этом случае врач может отказаться от дальнейшей иммунопрофилактики.
Рассказ о симптомах, причине, способах передачи и профилактике бешенства
Бешенство – это опасное инфекционное заболевание, смертельное для человека и большинства животных. Вирус бешенства передается человеку во время укуса больного животного. Человек может заразиться бешенством от диких животных (лиса, песец, волк, енот, летучая мышь и др) и от домашних животных (собак, кошек, домашнего скота). Вирус бешенства проникает в нервную систему и, размножаясь, приводит к тяжелым нарушениям работы головного и спинного мозга. Основные симптомы бешенства у человека это: приступы болезненных судорог, боязнь света, звука, повышенное слюноотделение, параличи и, в конечном счете, смерть от остановки дыхания и сердцебиения. Не существует эффективных методов лечения бешенства после развития симптомов, однако заболевание можно предотвратить, если вовремя начать экстренную профилактику бешенства. Для профилактики бешенства после укуса больного животного используется антирабическая вакцина и антирабический иммуноглобулин. Соблюдение всех правил экстренной профилактики бешенства помогает значительно снизить риск развития заболевания. Первая помощь при укусах домашних и диких животных
Нападение домашних и диких животных на людей случаются очень часто. Чаще всего кусаются кошки, собаки, крысы, хомячки, лисы, еноты, мыши. Опасность укуса животного зависит от нескольких факторов: размеры и глубина укуса, заразность животного, эффективность мер первой помощи, оказываемой пострадавшему от укуса животного человеку.
Наибольшая опасность укуса животного связана с возможностью заражения человека бешенством. Менее опасные, но гораздо более частые осложнения укусов животных это инфицирование раны и развитие гнойника.
Основные меры первой помощи пострадавшему от укуса животного заключаются в следующем: обильное промывание раны водой, наложение на рану стерильной повязки, скорейшее обращение к врачу.
Источник: https://polismed.ru/bechenstvo/