Система стадирования меланомы
Стадирование меланомы
Процесс определения распространенности злокачественной опухоли называется стадированием. Он заключается в описании размера, распространения в лимфатические узлы и любые органы, и других особенностей опухоли.
Классификация меланомы по системе TNM
При стадировании меланомы классификация по системе TNM применяется чаще всего. Эта система разработанна Американским объединенным комитетом по изучению рака. В системе TNM учитываются три фактора:
Категория T (tumor — опухоль) определяет прорастание меланомы вглубь кожи. Категория Т обозначается числом от 0 до 4, определяющим толщину опухоли. Рядом с числом может присутствовать буква «a» или «b», которая показывает изъязвление кожи и скорость роста опухоли.
Категория N (node — узел) определяет распространение опухоли в лимфатические узлы, куда меланома метастазирует в первую очередь. Категория N выражается числом от 0 до 3, и определяется распространением клеток меланомы в лимфоузлы или лимфатические протоки. Рядом с числом может присутствовать буква «a», «b» или «c».
Категория М (metastasis — метастаз) определяет распространение меланомы в отдаленные органы.
Категория Т
Категория Т зависит от толщины опухоли и выявляется при биопсии кожи.
Толщина опухоли Гистолог измеряет толщину опухоли (показатель Бреслоу). Чем меньше толщина опухоли, тем лучше она поддается лечению. При увеличении толщины меланомы увеличивается вероятность ее метастазирования.
Скорость митоза является еще одной важной характеристикой опухоли. Скорость митоза определяется количеством клеток, которые находятся в процессе деления. При высокой скорости митоза большая вероятность роста и распространения меланомы.
Изъязвление кожи указывает на худший прогноз течения меланомы.
TX: Невозможно оценить состояние первичной опухоли.
T0: Отсутствуют признаки первичной опухоли.
Tis: Меланома in situ опухоль в пределах эпидермиса.
T1a: Толщина меланомы составляет до 1,0 мм. Признаки изъязвления отсутствуют. Скорость митоза не превышает 1/мм2.
T1b: Толщина меланомы составляет до 1,0 мм. Отмечается изъязвление. Скорость митоза равна или превышает 1/мм2.
T2a: Толщина меланомы составляет от 1,01 до 2,0 мм. Признаки изъязвления отсутствуют.
T2b: Толщина меланомы составляет от 1,01 до 2,0 мм. Отмечается изъязвление кожи.
T3a: Толщина меланомы составляет от 2,01 до 4,0 м. Признаки изъязвления отсутствуют.
T3b: Толщина меланомы составляет от 2,01 до 4,0 мм. Отмечается изъязвление кожи.
T4a: Толщина меланомы превышает 4,0 мм. Признаки изъязвления отсутствуют.
T4b: Толщина меланомы превышает 4,0 мм.
Отмечается изъязвление кожи.
Категория N
Результатами биопсии сторожевого лимфатического узла определяется значение категории N.
NX невозможно оценить состояние регионарных лимфатических узлов.
N0 в регионарных лимфоузлах отсутствуют метастазы.
N1 опухоль распространяется на один регионарный лимфатический узел.
N2 опухоль распространяется на 2 или 3 регионарных лимфатических узла ИЛИ распространение опухоли на соседние участки кожи без поражения лимфоузлов.
N3 опухоль распространяется на 4 и более лимфатических узлов ИЛИ распространение на лимфатические узлы, которые связаны друг с другом, ИЛИ распространение опухоли на соседние участки кожи с поражением регионарных лимфоузлов.
Категория М
M0 метастазы отсутствуют.
M1a метастазы в кожу, подкожные ткани или лимфатические узлы в отдаленных участках тела. Уровень ЛДГ в норме.
M1b метастазы в легкие. Уровень ЛДГ в норме.
M1c метастазы в другие органы ИЛИ распространение в любые отдаленные органы с повышением уровня ЛДГ.
Группировка стадий
После установления категорий T, N и M проводится группировка стадий для определения стадии заболевания, которая выражается римскими цифрами от I до IV и заглавными буквами.
Стадия 0
Tis, N0, M0
Меланома in situ — опухоль находится в пределах эпидермиса и не распространяется на нижележащие слои кожи.
Стадия IA
T1a, N0, M0
Толщина меланомы не более 1,0 мм. Изъязвление кожи отсутствует. Скорость митоза не превышает 1/мм2. В лимфатических узлах или отдаленных органах опухоль не обнаруживается.
Стадия IВ
T1b или T2a, N0, M0
Толщина меланомы не более 1,0 мм. Отмечается изъязвление кожи или скорость митоза не менее 1/мм2. ИЛИ
Толщина меланомы от 1,01 до 2,0 мм. Изъязвления кожи отсутствуют. В лимфатических узлах или отдаленных органах опухоль не обнаруживается.
Стадия IIA
T2b или T3a, N0, M0
Толщина меланомы от 1,01 до 2,0 мм. Присутствует изъязвление кожи. ИЛИ
Толщина меланомы от 2,01 до 4,0 мм. Изъязвления кожи отсутствуют. В лимфатических узлах или отдаленных органах опухоль не обнаруживается.
Стадия IIВ
T3b или T4a, N0, M0
Толщина меланомы от 2,01 до 4,0 мм. Присутствует изъязвление кожи. ИЛИ
Толщина превышает 4,0 мм. Изъязвления кожи отсутствуют. В лимфатических узлах или отдаленных органах опухоль не обнаруживается.
Стадия IIС
T4b, N0, M0
Толщина меланомы превышает 4,0 мм. Присутствует изъязвление кожи. В лимфатических узлах или отдаленных органах опухоль не обнаруживается.
Стадия IIIA
T1a до T4a, N1a или N2a, M0
Толщина меланомы может быть любой. Изъязвления кожи отсутствуют. Опухоль распространяется на 1-3 лимфатических узла вблизи участка пораженной кожи. Лимфоузлы не увеличены. Клетки меланомы можно обнаружить только под микроскопом. Отдаленные метастазы отсутствуют.
Стадия IIIВ
T1b до T4b, N1a или N2a, M0
Толщина меланомы может быть любой. Присутствует изъязвление кожи. Опухоль распространяется на 1-3 лимфатических узла вблизи участка пораженной кожи. Лимфоузлы не увеличены. Клетки меланомы можно обнаружить только под микроскопом. Отдаленные метастазы отсутствуют.
T1a до T4a, N1b или N2b, M0
Толщина меланомы может быть любой. Изъязвления кожи отсутствуют. Опухоль распространяется на 1-3 лимфатических узла вблизи участка пораженной кожи. Отмечается увеличение лимфоузлов. Отдаленные метастазы отсутствуют.
T1a до T4a, N2c, M0
Толщина меланомы может быть любой. Изъязвления кожи отсутствуют. Опухоль распространяется на небольшие участки кожи или лимфатические протоки вокруг первичного очага. В лимфатических узлах клетки меланомы отсутствуют. Отдаленные метастазы не обнаруживаются.
Стадия IIIС
T1b до T4b, N1b или N2b, M0
Толщина меланомы может быть любой. Присутствует изъязвление кожи. Опухоль распространяется на 1-3 лимфатических узла вблизи участка пораженной кожи. Отмечается увеличение лимфоузлов. Отдаленные метастазы не обнаруживаются.
T1b до T4b, N2c, M0
Толщина меланомы может быть любой. Присутствует изъязвление кожи. Опухоль распространяется на небольшие участки кожи или лимфатические протоки вокруг первичного очага. В лимфатических узлах клетки меланомы отсутствуют. Отдаленные метастазы не обнаруживаются.
Любая Т, N3, M0
Толщина меланомы может быть любой. Наличие или отсутствие признаков изъязвления кожи. Опухоль распространяется на 4 и более лимфатических узла ИЛИ на лимфатические узлы, которые связаны друг с другом.
ИЛИ
Распространение на соседние участки кожи или лимфатические протоки вокруг первичной опухоли или рядом расположенные лимфатические узлы. Лимфатические узлы увеличены за счет присутствия меланомы.
Отдаленные метастазы не обнаруживаются.
Стадия IV
Любая T, любая N, M1 (a, b или c)
Меланома распространяется на отдаленные органы или отдаленные участки кожи, подкожные ткани или отдаленные лимфатические узлы. Как правило, меланома имеет большую толщину и обнаруживается в близлежащих лимфоузлах.
Источник: http://www.rusmedserv.com/melanoma/stadirovanie-melanomas/
Классификация меланомы — по Кларку, по Бреслоу, TNM
Существует несколько классификаций злокачественной меланомы, что позволяет более тщательно и дифференцированно подходить к вопросам диагностики и лечения. Не существует совершенных классификаций – при выявлении новых свойств опухоли обнаруживаются новые возможности для прогнозирования рака, поэтому даже самые «удобные» и современные системы обновляются и дополняются.
Кардинальные поправки в классификацию меланом по стадиям внесены в 2010 году. Они были рекомендованы Американской объединённой комиссией по раку (AJCC) благодаря совместным усилиям онкологических центров из разных стран. Данные о меланоме стали включать точный диагноз и прогноз развития болезни.
До этого очень тонкие опухоли классифицировались по уровню инвазии Кларка – количеству слоёв кожи, пронизанных опухолью.
Классификация меланомы по Кларку
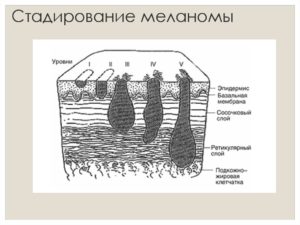
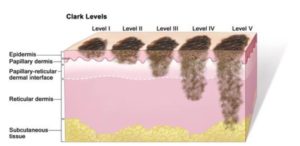
Уровни инвазии меланомы по Кларку отражают степень интервенции опухоли в структуру кожи. Выделяют пять уровней опухолей:
- I – все опухолевые клетки располагаются в пределах эпидермального слоя, не прорастая базальную мембрану, что позволяет диагностировать «меланому in situ»;
- II – базальная мембрана, разделяющая эпидермис и дерму разрушается опухолевыми клетками, которые начинают прорастать в верхний, сосочковый слой дермы;
- III – сосочковый слой целиком заполнен атипичными меланоцитами, но в сетчатом слое их не наблюдается;
- IV – клетки меланомы проникают в сетчатый слой дермы;
- V – рост опухолевых клеток наблюдается уже в подкожной жировой клетчатке.
Уровень Кларка теперь рассматривается только в редких случаях, когда митотический индекс не может быть определен.
Толщина опухоли и классификация мутаций
В новейшей классификации меланомы уровни по Кларку имеют гораздо меньшее значение. Наиболее важными факторами в новой системе являются:
- толщина опухоли, известная как толщина Бреслоу (называемая также глубиной Бреслоу);
- появление микроскопических изъязвлений, означающих, что эпидермис, покрывающий большую часть меланомы, не интактный;
- скорость митоза — интенсивность клеточного деления (показатель того, насколько быстро растут раковые клетки).
Классификация меланомы по А.Бреслоу
Современная классификация меланомы по стадиям уделяет особое внимание такой характеристике опухоли, как толщина. Чем тоньше меланома, тем выше шанс на полное излечение.
В связи с этим толщина Бреслоу считается одним из наиболее значимых факторов в прогнозировании прогрессирования заболевания.
Этот показатель свидетельствует о степени прорастания опухоли в ткань кожи, измеряется он в миллиметрах и отражает расстояние от верхнего края опухоли до максимально глубокого её слоя.
По Бреслоу меланомы различаются по толщине:
- опухоли, имеющие толщину дермального компонента менее 0,75 мм;
- 0,75 мм – 1,5 мм;
- 1,51 мм – 3,0 мм;
- 3,0 мм – 4,0 мм;
- более 4,0 мм.
Наличие микроскопического изъязвления повышает серьёзность опухоли – даже при небольших размерах это может переместить её на более позднюю стадию.
Митотический индекс
Митоз — процесс деления (размножения клеток). Митотическая активность (митотический индекс) определяется под микроскопом, как процент делящихся клеток от 1000 клеток препарата (опухоли).
Наличие митозов демонстрирует рост и активность опухоли, а также дает определенный прогноз развития заболевания.
Американский Объединенный комитет по онкологии добавил показатель частоты митозов в протокол клинической диагностики. Митотический индекс при меланоме был введен в систему оценки на основании того, что данный показатель является независимым фактором, определяющим прогноз.
Показатель митозов заменил другой индекс — уровень проникновения по Кларку для меланом, стадия T1.
Благодаря классификации опухолевых мутаций можно более точно оценивать агрессивность рака.Наличие, по крайней мере, одного митоза на 1 мм² может повысить тонкую меланому до более поздней стадии с высоким риском развития метастазов.
Классификация меланомы по Бреслоу и Кларку теряет всякий смысл при появлении отдалённых метастазов. Распространённая меланома IV стадии, независимо от степени инвазии и толщины первичного опухолевого субстрата, относится к особой форме рака, радикальное лечение которого не представляется возможным.
Одной из основных методик, позволяющих специалистам из разных стран «общаться на одном языке», является система pTNM.
Её используют в качестве международной классификации стадий всех злокачественных заболеваний.
Классификация TNM меланомы максимально подробно описывает морфологические изменения опухоли в соответствии со стадией опухолевого роста. Для этой цели используются следующие критерии оценки:
T – tumor – «опухоль»относится к степени первичной опухолиN – nodus – «узел»отсутствие или наличие степени регионального метастазирования в лимфатические узлыM – metastasis – «метастазы»отсутствие или наличие отдалённых метастазов
Классификация TNM различает клиническую классификацию (TNM) и патологическую (рTNM). Стадия по TNM устанавливается после удаления опухоли.
Критерии для клинической диагностики TNM
Для постановки диагноза требуется полное удаление меланомы, а также микроскопическое тестирование, клиническая, радиологическая и лабораторная оценка регионарных или отдалённых метастазов. Микротестирование проводится после эксцизионной биопсии с патологической оценкой толщины Бреслоу, уровня Кларка и изъязвления.
Критерии для патологической диагностики TNM
Патологическая диагностика основана на тех же критериях, что и клиническая, с дополнительной информацией, полученной при патологической оценке регионарных лимфатических узлов, после удаления сторожевого лимфоузла или полной лимфаденэктомии и патологического подтверждения метастазов. При этом необходимо регистрировать количество метастазов в лимфатических узлах, а также уровни сывороточного ЛДГ.
Классификация меланомы рТ в современной редакции основана на трёх критериях:
- толщина опухоли (по Бреслоу) – наибольший вертикальный диаметр опухоли в миллиметрах;
- митозы;
- изъязвление первичной опухоли (присутствует или нет).
| Т0 | Опухоль не определяется |
| Тх | Данных для оценки опухоли недостаточно |
| Tis | Опухоль только в эпидермальном слое кожи |
| Т1 | Частичное проникновение опухоли в сосочковый слой |
| Т1а | Толщина меланомы менее 1 мм, изъязвлений нет |
| Т1b | Толщина меланомы менее 1 мм, изъязвления есть |
| Т2 | Опухоль прорастает сосочковый слой, но не распространяется в сетчатый |
| Т2а | Толщина меланомы 1 – 2 мм, изъязвлений нет |
| T2b | Толщина меланомы 1 – 2 мм, изъязвления есть |
| ТЗ | Прорастание опухоли в сетчатый слой |
| T3a | Толщина меланомы 2 – 4 мм, изъязвлений нет |
| T3b | Толщина меланомы 2 – 4 мм, изъязвления есть |
| Т4 | Опухоль прорастает в подкожную жировую клетчатку |
| T4a | Толщина меланомы более 4 мм, изъязвлений нет |
| T4b | Толщина меланомы более 4 мм, изъязвления есть |
| Nx | Состояние лимфоузлов оценить не получается |
| N0 | Метастазирования в лимфоузлы не выявлено |
| N1 | 1 метастаз в любом из регионарных лимфоузлов |
| N1а | Метастаз выявляется микроскопическим путем |
| N1b | Увеличение лимфоузла видно невооруженным глазом |
| N2 | В окружающих лимфатических узлах есть 2-3 метастаза |
| N2a | Метастазы выявляются микроскопическим путем |
| N2b | Метастазирование видно невооруженным глазом |
| N2c | Диагностируются мелкие гнезда атипичных меланоцитов, окружающие главный очаг |
| N3 | Метастазы в 4 или больше лимфоузлов, а также транзиторное метастазирование |
| M0 | Метастазирования в другие органы нет |
| М1 | Метастазирование в другие органы есть |
| M1a | Метастазирование в отдаленные кожные зоны или лимфоузлы |
| M1b | Метастазирование в легкие и иные органы |
| M1c | Метастазирование с увеличением уровня лактатдегидрогеназы |
С учетом особенностей строения и распространения меланом слизистых оболочек для клинического удобства используют следующую упрощенную классификацию по стадиям:
| I | Локализованное заболевание |
| II | Метастазы в регионарные лимфоузлы |
| III | Дистанционные метастазы |
Следует помнить о том, что классификация меланом и других форм эпителиальных раков по ТНМ имеет целый ряд отличий, которые нужно учитывать при постановке диагноза. При классификации рака кожи используются иные критерии определения свойств опухоли.
В таблице представлена сводная информация по классификации меланом кожи:
| in situ | in situ | уровень I |
| локализованный рак | меньше или равно 0,75 мм | уровень II |
| 0,76–1,5 мм | уровень III | |
| больше 1,5 мм | уровень IV | |
| локально распространённый рак | через всю дерму | уровень V |
| поражение региональных лимфатических узлов | см. характеристики малигнизированных л/узлов | |
| отдаленный рак | поражения хрящей, костей, мышц, метастазы кожи и др. |
Классификация TNM+АJCC
В 6-й редакции AJCC (2002 г.) система оценки меланомы кожи была основательно доработана. Модификация затронула введение дополнительной информации о наличии язв и количестве вовлечённых лимфатических узлов. Размеры первичной опухоли и лимфоузлов не имеют кардинального значения.
| 0 | Tis, N0, M0 | Атипичные меланоциты не выходят за эпидермис |
| IA | T1a, N0, M0 | Слой опухолевых клеток меньше 1 мм, изъязвлений и метастазов нет |
| IВ | T1b или T2a, N0, M0 | Слой опухолевых клеток меньше 1 мм, есть изъязвления или интенсивность митотического деления превышает 1/мм2. Вариант 2: толщина 1-2 мм, изъязвлений и метастазов нет |
| IIA | T2b или T3a, N0, M0 | Слой опухолевых клеток 1-2 мм, изъязвления есть. Вариант 2: слой опухолевых клеток 2-4 мм, изъязвлений и метастазов нет |
| IIВ | T3b или T4a, N0, M0 | Слой опухолевых клеток 2-4 мм, изъязвления есть. Вариант 2: слой опухолевых клеток превышает 4 мм, изъязвлений и метастазов нет |
| IIС | T4b, N0, M0 | Слой опухолевых клеток толщиной больше 4 мм, изъязвления есть, метастазов нет |
| IIIA | T1a-T4a, N1a или N2a, M0 | Слой опухолевых клеток любой толщины, изъязвлений нет, метастазы выявляются микроскопически только в близлежащих 1-3 лимфоузлах без их увеличения |
| IIIВ | T1b-T4b, N1a или N2a, M0 | Любая толщина, изъязвления есть, метастазы выявляются микроскопически только в близлежащих 1-3 лимфоузлах без их увеличения |
| IIIВ | T1a-T4a, N1b или N2b, M0 | Любая толщина, изъязвлений нет, метастазы только в близлежащих 1-3 лимфоузлах с их увеличением |
| IIIВ | T1a-T4a, N2c, M0 | Любая толщина, изъязвлений нет, транзиторное метастазирование на кожных покровах вокруг очага, но не в лимфоузлы |
| IIIС | T1b-T4b, N1b или N2b, M0 | Любая толщина, изъязвления есть, метастазы только в близлежащих 1-3 лимфоузлах с их увеличением |
| IIIС | T1b-T4b, N2c, M0 | Любая толщина, изъязвления есть, транзиторное метастазирование на кожных покровах вокруг очага, но не в лимфоузлы |
| IIIС | Любая Т, N3, M0 | Любая толщина, метастазы в 4 и более лимфоузлов с их увеличением |
| IV | Любая T, любая N, любая M1 | Метастазы в отдаленных органах, лимфоузлах и участках кожи |
Благодаря поправкам прогноз заболевания может быть оценен с еще большей точностью. Данная классификация включает уровень Кларка только для первичных опухолей толщиной менее 1 мм (стадии IA и IB), поскольку было доказано, что этот показатель имеет низкую прогностическую ценность в случае более толстых меланом.
Источники
http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3221385/
http://training.seer.cancer.gov/melanoma/abstract-code-stage/staging.html
http://emedicine.medscape.com/article/2007147-overview
Источник: https://melanomaunit.ru/melanoma-diagnostics/klassifikatsiya-melanomy/
Меланома кожи: клинические рекомендации, протоколы лечения
1. 2016 Клинические рекомендации «Меланома кожи» (Ассоциация онкологов России, Ассоциация специалистов по проблемам меланомы).
- поверхностно-распространяющаяся меланома кожи
- меланома кожи по типу злокачественного лентиго
- узловая меланома кожи
- подногтевая меланома кожи
- акральнолентигинозная меланома кожи
Морфологические типы не оказывают самостоятельного влияния на прогноз течения болезни (только через связь с толщиной опухоли по Бреслоу и изъязвление опухоли), но осведомленность о различных клинических вариантах развития меланомы кожи может быть полезна на этапе осмотра для дифференциальной диагностики с доброкачественными новообразованиями кожи.
Стадирование меланомы кожи по системе UICC TNM (7 пересмотр, 2009)
Для процедуры стадирования меланомы гистологическое подтверждение обязательно. Оценку состояния лимфатических узлов для установления стадии выполняют при помощи клинического осмотра и инструментальных исследований.
Критерий Т отражает распространенность первичной опухоли. Классификация по критерию Т возможна только после удаления первичной опухоли и ее гистологического исследования:
pТХ – недостаточно данных для оценки первичной опухоли (включая случаи спонтанной регрессии опухоли, а также ошибки при хирургическом удалении опухоли)
pТ0 – отсутствие первичной опухоли
pТis – меланома in situ (уровень инвазии по Кларку I) (атипическая меланоцитарная гиперплазия, тяжелая меланоцитарная дисплазия, неинвазивная злокачественная опухоль)pТ1 – опухоль толщиной по Бреслоу ≤ 1 мм
pТ1а – уровень инвазии по Кларку II или III без изъязвления опухоли
pТ1b – уровень инвазии по Кларку IV или V или наличие изъязвления опухоли
pТ2 – опухоль толщиной по Бреслоу > 1 мм и ≤ 2 мм
pТ2а – без изъязвления опухоли
pТ2b – наличие изъязвления опухоли
pТ3 – опухоль толщиной по Бреслоу > 2 мм и ≤ 4 мм
pТ3а – без изъязвления опухоли
pТ3b – наличие изъязвления опухоли
pТ4 – опухоль толщиной по Бреслоу > 4 мм
pТ4а – без изъязвления опухоли
pТ4b – наличие изъязвления опухоли
Критерий N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах
Регионарными лимфатическими узлами следует считать для опухолей, расположенных преимущественно на одной стороне тела (левой или правой):
• Голова, шея: ипсилатеральные околоушные, подчелюстные, шейные и надключичные лимфатические узлы
• Грудная стенка: ипсилатеральные подмышечные лимфатические узлы
• Верхняя конечность: ипсилатеральные локтевые и подмышечные лимфатические узлы
• Живот, поясница и ягодицы: ипсилатеральные паховые лимфатические узлы
• Нижняя конечность: ипсилатеральные подколенные и паховые лимфатические узлы
• Край ануса и кожа перианальной области: ипсилатеральная паховые лимфатические узлы
В случае расположения опухоли в пограничных зонах лимфоузлы с обеих сторон могут считаться регионарными.
В таблице ниже приведены анатомические ориентиры для определения пограничных зон шириной 4 см.
Таблица 1. Анатомические ориентиры пограничных зон для определения регионарных лимфатических бассейнов
| Области | Линия границы ( шириной 4 см) |
| Левая и правая половины | Срединная линия тела |
| Голова и шея / грудная стенка | Ключица – акромион – верхний край плеча |
| Грудная стенка / верхняя конечность | Плечо – подмышечная впадина — плечо |
| Грудная стенка / живот, поясница или ягодицы | Спереди: середина расстояния между пупком и реберной дугой;Сзади: нижняя граница грудного позвонка (поперечный отросток) |
| Живот, поясница или ягодицы / нижняя конечность | Паховая складка – большой вертел – ягодичная борозда |
При обнаружении метастазов в лимфатических узлах за пределами указанных регионарных зон метастазирования следует классифицировать их как отдаленные метастазы.
NХ – недостаточно данных для оценки регионарных лимфатических узлов
N0 – поражения регионарных лимфатических узлов нет
N1– метастаз в 1 регионарном лимфатическом узле
N1a – микрометастазы в 1 регионарном лимфатическом узле (клинически, включая инструментальные методы диагностики и визуализации, не определяемые)
N1b – макрометастазы в 1 регионарном лимфатическом узле (определяемые клинически, включая инструментальные методы диагностики и визуализации)
N2 – метастазы в 2-3 регионарных лимфатических узлах или только сателлитные или транзитные метастазыN2a – микрометастазы в 2-3 регионарных лимфатических узлах (клинически, включая инструментальные методы диагностики и визуализации, не определяемые)
N2b – макрометастазы в 2-3 регионарных лимфатических узлах (определяемые клинически, включая инструментальные методы диагностики и визуализации)
N2с – сателлитные или транзитные метастазы без метастазов в регионарных лимфатических узлах
N3 – метастазы более чем в 3 регионарных лимфатических узлах, или конгломераты лимфатических узлов, или сателлитные/транзитные метастазы при наличии метастазов в регионарных лимфатических узлах
Примечание: сателлитами называют опухолевые отсевы или узелки (макро- или микроскопические) в пределах 2 см от первичной опухоли. Транзитными метастазами называют метастазы в кожу или подкожную клетчатку на расстоянии более 2 см от первичной опухоли но не распространяющиеся за пределы регионарных лимфатических узлов.
Критерий М характеризует наличие или отсутствие отдаленных метастазов
М0 – отдаленных метастазов нет
М1 – наличие отдаленных метастазов
М1a – метастазы в кожу, подкожную клетчатку или лимфатические узлы (за исключением регионарных) при нормальном уровне ЛДГ крови
М1b – метастазы в легкие при нормальном уровне ЛДГ крови
М1с – метастазы в любые другие органы, или любая локализация метастазов при уровне ЛДГ выше верхней границы нормального диапазона
Группировка по стадиям представлена в таблице 2:
Таблица 2. Группировка по стадиям меланомы кожи
| Стадия | pТ | N | M |
| 0 | is | 0 | 0 |
| I | 1a, 1b ,2a | 0 | 0 |
| IA | 1a | 0 | 0 |
| IB | 1b | 0 | 0 |
| 2a | 0 | 0 | |
| II | 2b, 3a, 3b, 4a, 4b | 0 | 0 |
| IIA | 2b | 0 | 0 |
| 3a | 0 | 0 | |
| IIB | 3b | 0 | 0 |
| 4a | 0 | 0 | |
| IIC | 4b | 0 | 0 |
| III | Любая | 1,2,3 | 0 |
| IIIA | 1a, 2a, 3a, 4a | 1a, 2a | 0 |
| IIIB | 1a, 2a, 3a, 4a | 1b, 2b, 2c | 0 |
| 1b, 2b, 3b, 4b | 1a, 2a, 2c | 0 | |
| IIIC | 1b, 2b, 3b, 4b | 1b, 2b | |
| Любая | 3 | ||
| IV | Любая | Любая | 1 |
Метастазы меланомы кожи без выявленного первичного очага в периферические лимфоузлы одного региона следует стадировать как III стадию (III Tx).
Стадирование меланомы верхних дыхательных и пищеварительных путей (С00-06, 10-14, 30-32) по системе UICC TNM (7 пересмотр, 2009)
Для процедуры стадирования меланомы гистологическое подтверждение обязательно. Оценку состояния лимфатических узлов для установления стадии выполняют при помощи клинического осмотра и инструментальных исследований.
Критерий Т отражает распространенность первичной опухоли
ТХ – недостаточно данных для оценки первичной опухоли (включая случаи спонтанной регрессии опухоли, а также ошибки при хирургическом удалении опухоли)
Т0 – отсутствие первичной опухоли
Тis – критерий не применим
Т1 – критерий не применим
Т2 – критерий не применим
Т3 – опухоль ограничена только эпителием и/или подслизистым слоем (болезнь слизистой оболочки)
Т4а – опухоль прорастает в подлежащие мягкие ткани, хрящ, кость или прилежащую кожуТ4b – опухоль прорастает в любую из следующих структур: головной мозг, твердая мозговая оболочка, основание черепа, черепно-мозговые нервы основания черепа (IX, X, XI, XII), жевательную клетчатку, превертебральноую клетчатку, средостение
Примечание: меланома слизистых является агрессивной опухолью, потому критерии T1 и Т2 пропущены, как и стадия I и II.
Критерий N указывает на наличие или отсутствие метастазов в регионарных лимфатических узлах
Nx – недостаточно данных для оценки регионарных лимфатических узлов
N0 – поражения регионарных лимфатических узлов нет
N1 – наличие метастазов в регионарных лимфоузлах
Критерий М характеризует наличие или отсутствие отдаленных метастазов
М0 – отдаленных метастазов нет
М1 – наличие отдаленных метастазов
В таблице ниже приведена группировка меланомы слизистых оболочек по стадиям.
Таблица 3. Группировка по стадиям меланомы слизистых оболочек верхних отделов дыхательных и пищеварительных путей
| Стадия | Т | N | M |
| III | 3 | 0 | 0 |
| IVA | 4a3, 4a | 01 | 00 |
| IVB | 4b | Любая | 0 |
| IVС | Любая | Любая | 1 |
Источник: https://bz.medvestnik.ru/nosology/Melanoma-koji.html/recomendations/classification
Меланома
Меланома (от греческого melanos – черный, oma – опухоль) – злокачественное поражение преимущественно кожного покрова, однако опухоль может локализоваться на слизистых оболочках ротовой полости, глазного яблока, пищевода, кишечника, половых путей.
Этиология
Меланома составляет 1% всех злокачественных опухолей человека. Встречается у лиц обоего пола, а также детей и подростков. Однако, чаще болеют лица старше 50 лет. У женщин преимущественная локализация опухоли – нижние конечности, у мужчин – спина. Быстрое метастазирование обусловливает высокую летальность при данной патологии.
Патогенез опухоли
Травматизация и ожоги родинок запускают в меланоцитах процессы малигнизации. В дальнейшем происходит трансформация невуса в злокачественную опухоль. Особенность заболевания быстрое метастазирование лимфогенным и гематогенным путем. В метастазировании меланомы основную роль играют микромолекулы рибонуклеиновой кислоты.
В литературе описано несколько разновидностей заболевания:
- Поверхностно распространяющаяся – самая часто диагностируемая форма (до 73 %), характеризуется горизонтальным ростом, неровными краями, неравномерной окраской и кератозом. При отсутствии лечения в течение нескольких лет горизонтальный рост может трансформироваться в вертикальный. Своевременное хирургическое или комбинированное лечение дает высокую пятилетнюю выживаемость;
- Узловая – внешне представляет собой узловидное или поллиповидное образование. Клиническое течение быстрое, характеризуется увеличением объема опухоли в 2 раза за короткий период времени, а также наличием изъязвлений и кровотечений с поверхности образования. Составляет 10% – 30% всех меланом;
- Злокачественный лентиго – развивается на фоне меланоза Дюбрея (предраковое заболевание кожи), возникает из плоских невусов и характеризуется горизонтальным ростом. На долю злокачественного лентиго приходится до 13% всех форм меланом;
- Акральная – наиболее трудная для диагностики форма опухоли, локализуется под ногтевой пластинкой, иногда на кончиках пальцев. На долю этой формы приходится около 8%, чаще страдают афроамериканцы;
- Безпигментная (ахроматическая) – очень редкая форма, диагностируется в запущенной форме с метастазами во внутренние органы. Внешне напоминает небольшое бугристое плотное образование светло-розового цвета.
Операция по удалению меланомы стопы материалы с операции
Хочу посмотреть фотографии
Факторы риска
- Наследственный (наличие заболевания у близких родственников);
- Избыток ультрафиолетового излучения (длительное пребывание на открытом солнце);
- Цвет кожи (у лиц с белой кожей риск возникновения меланомы выше, чем у темнокожих или людей с повышенной пигментацией);
- Травматизация (ожоги, потертости);
- Большое количество невусов (более 100 на кожном покрове).
Симптомы меланомы
Чаще всего по статистике малигнизации подвергаются невусы в опасных зонах – открытые кожные участки, места соприкосновения родинок с одеждой или обувью.
Признаками озлокачествления образований служат:
- Изменение формы (появляется ассиметрия);
- Изменение границы невуса (неровные, нечеткие, иногда подрытые);
- Появление неприятных ощущений в зоне образования: зуд, жжение, боль;
- Выпадение волос из родинки;
- Изменение поверхности образования (бугристость, шелушение);
- Неравномерность окраски (участки выраженной пигментации чередуются с более светлыми);
- Изъязвление и кровотечение из образования;
- Гиперемия кожного покрова вокруг невуса.
Диагностика опухолей
Основная масса образований обнаруживается пациентами самостоятельно. Выявив у себя подозрительную родинку больной, обращается к врачу-онкологу.
Чаще всего опухоли локализуются на верхних и нижних конечностях, стопах, кистях, волосистой части головы, лице, шее, туловище. Хроническая травматизация родинок на стопах, кистях и других участках тела приводит к патологическим изменениям тканей.
Первоначально производится осмотр невуса, затем назначается ряд исследований: общий и биохимический анализ крови, определение уровня ЛДГ и кальция, ультразвуковое исследование органов брюшной полости и забрюшинного пространства, рентгенография или компьютерная томография органов грудной клетки, мазки-отпечатки с поверхности образования, при необходимости сцинтиграфия костей. Обязательно забирают ткань регионарного лимфатического узла для гистологического исследования. Интраоперационно выполняют экспресс-биопсию с ургентным исследованием макропрепарата.
Разработаны специальные алгоритмы своевременного распознавания малигнизации невусов: создаются паспорта родинок. Ежегодно, при необходимости чаще, образование фотографируют на большом увеличении, а затем сравнивают изображения между собой.
Стадирование заболевания
В онкологии разработана система стадирования опухолей.
0 – нет инвазии образования, процесс ограничен диспластическими изменениями;
I – образование размером 1 мм в толщину;
II – опухоль не более 2 мм в толщину с изъязвлением или размером более 2 мм без него;
III – меланома с метастазами в регионарные лимфоузлы;
IV – метастазы в органы и ткани.
Хирургический метод лечения опухолей является радикальным. Образование подлежит полному иссечению с подкожной клетчаткой и фасцией в пределах здоровых тканей. Особенностью является иссечение кожи на 1 – 3 см отступив от границы образования. Дефект тканей ликвидируется кожной пластикой.
Выявление метастазов в лимфатических узлах или внутренних органах служит показанием к комбинированному лечению. Помимо хирургического вмешательства назначают химио- и лучевую терапию, иммунокоррекцию.
Учитывая высокую способность к метастазированию, пациенты после лечения должны осматриваться онкологом каждые 3 месяца на первом году, каждые 6 месяцев – на втором году, затем однократно каждый год. Лица, перенесшие меланому, находятся на учете пожизненно.Основной показатель успешной работы онкологов – пятилетняя выживаемость. При меланоме I – II стадии она составляет до 99 %, III стадии – 50 %, IV стадии – 5 %.
Профилактика меланомы
- Избегание прямого воздействия ультрафиолета;
- Профилактика солнечных ожогов (загорать рано утром или после 16.00, ношение свободной одежды, прикрытие опасных зон кожного покрова одеждой);
- Предотвращение травматизации невусов;
- Своевременное обращение к врачу.
Источник: http://www.tochniy-diagnoz.ru/onkologiia/opuholi-miagkih-tkanei/melanoma
Особенности и лечение диссеминированной формы меланомы
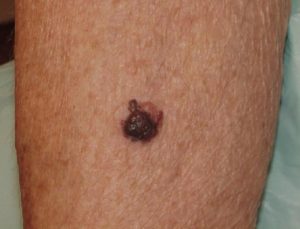
Диссеминированная меланома развивается довольно быстро Диссеминированная меланома представляет собой крайне агрессивное опухолевое заболевание. Оно характеризуется быстрым ростом, прогнозы часто неблагоприятные.
Симптомы и особенности
Из симптомов отмечаются:
- тошнота и рвота;
- температура до 37, 5 градусов;
- потеря интереса к жизни;
- быстрая утомляемость;
- жжение;
- сильная слабость;
- потеря веса;
- боль.
Представленного типа меланома характеризуется тем, что имеется выраженная тенденция к появлению метастаз, а также резистентность диссеминированных форм к иммуно- и химиотерапии.
Стремительная потеря веса может являться одним из симптомов страшного заболевания
Места локализации
Часто меланома диссеминированного типа локализуется на коже туловища и спины. Метастазы, как правило, идут в легкие, селезенку и головной мозг.
Диагностика
Для диагностирования меланомы берется соскоб. Он должен показать наличие атипичных клеток. Также проводятся МРТ и УЗИ.
Иногда встречаются редкие случаи диссеминированной опухоли без первично выявленного очага. Диагностику в данном случае провести сложно. Частота представленных меланом – 4-12%. Как правило, имеются системные метастазы или метастазы в лимфатические узлы.
Причины появления – механическая скарификация незначительного первичного элемента, которой пациенты не уделяют должного внимания. В 15% случаев наблюдается самопроизвольная регрессия первичной опухоли. Метастазы могут появиться даже спустя 10 лет.
Для диагностирования диссеминированной меланомы проводится МРТ
Прогнозы течения болезни
Описываемый тип меланомы отличается неблагоприятным прогнозом. Развитие опухолевого процесса идет очень быстро. Даже при использовании химиотерапии успехи скромные. На этапе диссеминации средняя выживаемость достигает 6-9 месяцев. Пятилетняя выживаемость не достигает и 5%.
Но если проводится грамотное лечение, пятилетняя выживаемость может составлять 33-47%. При полной ремиссии данный рубеж может быть превышен.
В процессе лечение диссеминированных форм, если есть рецидивы или внутрикожные метастазы, криохирургическое или оперативное лечение сочетают с приемом противоопухолевых препаратов, проведением лучевой терапии и иммунотерапии, регионарной химиотерапии с применением перфузии или инфузии противоопухолевых препаратов. Если наблюдается гематогенная диссеминация меланомы, используется общерезорбтивная химиотерапия, осуществляется иммунотерапия и ведется прием гормональных препаратов.
Так как меланома подвержена диссеминации – отдаленному распространению – важно вовремя выявить первичный очаг. Если не удалить его, произойдет поражение близко расположенных лимфоузлов. А также метастазы пойдут в органы – подкожную жировую клетчатку, печень, легкие и головной мозг.
Современный уровень медицины не дает возможность полностью вылечить болезнь. Единственный шанс – раннее выявление и иссечение первичного новообразования.
Если не выявить и вовремя не удалить первичный очаг диссеминированной меланомы, дальнейшие прогнозы могут быть неутешительными
Медикаментозное лечение
Современные лечебные методы недостаточны для излечения диссеминированной опухоли. Но ведется разработка новых препаратов, которые дают неплохие результаты. Так, стоит отметить цитостатическое средство второго поколения класса имидазотетразинов – Темодал.
Основная особенность средства – легкое проникновение сквозь гематоэнцефалический барьер и накапливание в тканях поражения избирательно. Это очень важно при лечении метастазов! При приеме препарата наблюдается улучшение качества жизни больных. Прием средства может быть как в качестве моно средства, так и в составе группы препаратов.
Выделяется всего несколько химиопрепаратов, чья эффективность во время монотерапии превышает 10%:
- дакарбазин (20%);
- целекоксиб;
- темодал.
Также могут быть использованы вещества:
- Алкеран,
- Альфаферон,
- Винкристин,
- Зитазониум,
- Мюстофоран,
- Роферон-А,
- Фотосенс,
- Элдезин.
Диссеминированная меланома может лечиться медикаментозным путем
Химиотерапия
В основном используются препараты, представленные алкилирующими агентами, а именно – цисплатин и дакарбазин. Могут быть применены производные нитрозомочевины и винкаалкалоиды.
Монотерапия неэффективна. Ни один из цитостатиков не дает таких результатов как дакарбазин. Ремиссия, при использовании однокомпонентного режима составляет от 5 до 7 месяцев.
Иммунотерапия
В ходе исследований было выявлено, что меланома представляет собой иммуногенную опухоль. Она при некоторых условиях может стимулировать иммунный противоопухолевый ответ. Ввиду этого, попытки использования иммунотерапевтических подходов дают результаты.
Из цитокинов активно используются: интерлейкин и интерферон альфа. Они дают результат примерно в 17% случаев. Ремиссия в данном случае составляет примерно 5 месяцев.
Фотодинамическая терапия – наиболее действенный метод лечения диссеминированной меланомы
Фотодинамическая терапия
В последние годы активно применяется новейший метод избавления от меланомы – фотодинамическая терапия. В основе способа лежит способность некоторых веществ в сочетании с облучением провоцировать деструкцию опухоли. Положительный эффект отмечается во время лечения рака молочной железы, меланомы кожи, метастазов в кожу.
В роли фотосенсибилизаторов выступают:
- фотосенс;
- фотофторин-1;
- фотофторин-2.
У данного метода есть недостатки. Так, наблюдается длительная кожная фототоксичность, а накопление в опухоли идет медленно.
Более быстрый и эффективный способ – использование Фотолона. В качестве активного вещества выступает хлорин Е6. Он накапливается в пораженной ткани избирательно, а затем повреждает ее. Максимальное количество вещества после введения наблюдается спустя 3 часа.
Иммунотерапия меланомы (видео)
Меланома представленного типа отличается тем, что растет быстро и часто дает метастазы. Опухоль уходит внутрь. Пациент чувствует слабость, жжение, потерю интереса к жизни. Метастазы развиваются, а их диагностика и лечение затруднены. Прогнозы часто неблагоприятные, так как иммуно- и химиотерапия не дают желаемых результатов. Положительный эффект дает фотодинамическая терапия.
Источник: http://melanomy.ru/lechenie/osobennosti-i-lechenie-disseminirovannoi-formy-melanomy


