Усыхание легкого
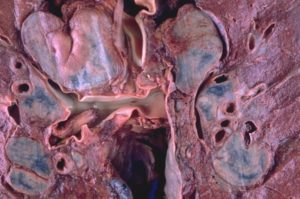
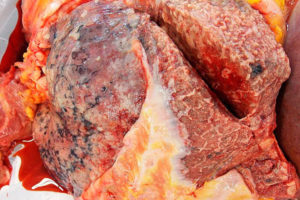
Муковисцидоз легких
- Причины
- Симптомы
- Диагностика
- Лечение
Муковисцидоз легких относится к числу тяжелых наследственных заболеваний.
Характеризуется он поражением тканей, нарушениями в работе эндокринных желез, дыхательной и пищеварительной систем.
Это врожденная болезнь, наследуемая от обоих родителей, в организме которых присутствует мутантный ген. Заболевание приводит к изменениям
- в бронхах;
- в легких;
- в потовых и слюнных железах;
- в поджелудочной железе;
- в кишечнике;
- в печени.
Поражение органов происходит еще в период внутриутробного развития, нарастая с каждым годом. Наиболее тяжелые последствия отмечаются при самом раннем проявлении болезни. Чаще всего она впервые выявляется у детей до двух лет.
Тяжесть заболевания находится в прямой зависимости от степени поражения дыхательной системы. Существует 4 стадии такого поражения: от временных и незначительных функциональных изменений до тяжелой сердечно-легочной недостаточности, вызывающей смерть больного.
Муковисцидоз легких
Причины
Причины муковисцидоза легких – это генетические изменения в 7 хромосоме. Именно там располагается ген, ответственный за синтез белка. Из-за нарушений в его работе в клетке скапливаются ионы хлора.
Они притягивают ионы натрия, приводя к накапливанию внутри клетки воды, которая переходит из межклеточного пространства.
Все это ведет к тому, что эндокринные железы начинают вырабатывать секрет (слизь, пот, слезы) с измененными свойствами.
Эта вязкая, густая субстанция уже не справляется с возложенными на нее функциями, нарушая процесс жизнедеятельности организма. Она не выводится, задерживается в протоках, расширяя их и вызывая появление кист. Последствиями застоя являются усыхание тканей, склеротические изменения, фиброз. Возможны также гнойные воспаления.Из-за застоя слизи затрудняется отхождение мокроты и нарушается проходимость мелких бронхов, проводя к патологическим изменениям дыхательных органов. Железы бронхов, наполненные слизью и гноем, увеличиваются, перекрывая просвет. К таким изменениям присоединяется бактериальная инфекция. Возможны нарушения со стороны пищеварительного тракта.
Симптомы
Первые признаки муковисцидоза легких в 90 процентах случаев фиксируются у малышей до двух лет, значительно реже у подростков.
В зависимости от ряда факторов симптоматика может варьироваться, но практически всегда наблюдается поражение дыхательной и пищеварительной систем (чаще всего совместно, но иногда и по отдельности).
Для муковисцидоза характерно постепенное нарастание симптомов и переход болезни в хроническую форму.
Симптомы муковисцидоза легких:
- приступы мучительного кашля, сопровождаемые выделением густой тягучей мокроты, которую сложно отхаркивать;
- одышка, возникающая при физических упражнениях;
- бледность кожи;
- задержка физического развития;
- слабый набор веса;
- вялость, апатичность;
При проникновении инфекции наблюдаются пневмонии с тяжелым течением:
- повышением температуры тела;
- сильным кашлем;
- гноем в мокроте;
- головными болями;
- головокружениями;
- тошнотой;
- потерей сознания.
Со временем обострения пневмонии приводят к разрушению легочной ткани и появлению тяжелых хронических заболеваний легких, которые характеризуются:
- изменением формы грудной клетки, а также кончиков пальцев и ногтей;
- чрезмерной сухостью кожи;
- выпадением волос;
- постоянной одышкой.
Такие заболевания приводят к нарушениям сердечно-сосудистой системы. Больные отмечают:
- синюшность кожи;
- учащенное сердцебиение;
- отеки нижних конечностей.
При поражении желудочно-кишечного тракта появляются:
- повышенное газообразование;
- тяжесть в животе;
- неприятные ощущения после приема жирной пищи;
- частые поносы;
- зловонный запах испражнений.
При муковисцидозе страдает не только физическое, но и общее развитие ребенка. Ослабляется иммунитет, что приводит к развитию инфекций. Печень увеличивается, отмечается застой желчи. Нарушения в половом развитии приводят к стерильности мужчин и значительном снижении возможности зачатия женщин.
В конечном же итоге нарастание симптомов муковисцидоза ведет сначала к инвалидности и неспособности больного ухаживать за собой, а затем и к смерти в возрасте 20-30 лет.
Диагностика
Диагностика муковисцидоза легких имеет жизненно важное для больных значение. Врач должен уметь отличить это заболевание от бронхита, коклюша, хронической пневмонии, астмы.
Идеальным вариантом является обследование обоих будущих родителей генетиками еще на стадии планирования беременности. Но такие мероприятия являются весьма дорогостоящими, и на современном этапе не могут быть массовыми.
Не меньшую важность имеет диагностика беременной женщины и ее будущего ребенка с помощью специальных ДНК-тестов, а также обследование новорожденных на наличие генетических болезней.
Комплекс мероприятий при появлении первых признаков болезни включает
- тщательный семейно-наследственный анамнез;
- всестороннее изучение всех проявлений заболевания;
- общий анализ крови и мочи;
- анализ кала;
- анализ мокроты;
- бронхографию и бронхоскопию;
- рентген грудной клетки;
- измерение объема вдыхаемого воздуха;
- анализ электролитов пота (потовый тест);
- молекулярно-генетический тест;
- измерение роста, веса, окружности головы.
Лечение
Правильная диагностика и своевременное начатое лечение муковисцидоза легких продлевает жизнь больному. А направлено оно на уменьшение тягучести мокроты, восстановление жизненно важных функций организма, избавление от инфекций. Перерывов в лечении быть не должно.
Больные ежедневно на протяжении всей жизни принимают муколитические препараты, к которым добавляются ингаляции с ферментными средствами. Эффективны также лечебная физкультура, массаж грудной клетки, лечебная бронхоскопия, кислородотерапия.
Симптомы острой пневмонии и бронхита требуют приема антибактериальных лекарств. Назначаются и препараты, помогающие улучшению питания миокарда.
Поддержанию иммунитета способствует правильный режим питания, богатая полезными веществами диета. Больным следует кушать мясо, рыбу, творог, не забывая про витамины. Пища должна быть хорошо подсоленной. Важно пить много жидкости. Ограничить нужно жиры и углеводы, исключить грубую клетчатку.
При проявлениях дыхательной недостаточности, кашле с кровью, назначается интенсивная терапия. При легочном кровотечении и перитоните производится оперативное вмешательство.
Пациентам с муковисцидозом необходимо постоянно находиться под диспансерным наблюдением врачей. Родственников обучают приемам массажа, знакомят с правилами ухода за больным.
Рекомендуется исключить посещение ребенком с муковисцидозом детского сада. Пациенты школьного возраста в течение недели получают дополнительный выходной, освобождаются от экзаменов.
При невозможности по состоянию здоровья посещать школу обучение проводится на дому.Источник: http://pulmones.ru/mukovistsidoz-legkih
Муковисцидоз легких


Муковисцидоз легких — клинический вариант системного муковисцидоза, протекающий с преимущественным поражением слизепродуцирующих желез респираторного тракта. Для легочного муковисцидоза типичен приступообразный кашель с вязкой мокротой, приступы удушья, одышка, рецидивирующие бронхопневмонии.
По мере прогрессирования патологии у больных формируется дыхательная недостаточность и легочное сердце. Для оценки изменений в легких при муковисцидозе проводятся рентгенологические и эндоскопические исследования, спирометрия.
Лечение муковисцидоза легких симптоматическое: муколитики, ингаляции, ЛФК, массаж, санационные бронхоскопии.
Муковисцидоз легких – респираторная (легочная) форма муковисцидоза, характеризующаяся гиперпродукцией мокроты, развитием бронхообструктивного синдрома, хронических бронхолегочных инфекций и вторичных изменений (бронхоэктазов, эмфиземы легких, пневмосклероза, сердечно-легочной недостаточности).
Муковисцидоз относится к наследственной патологии и встречается примерно у 1-4 на 10 тыс. новорожденных. Заболевание может протекать в четырех клинических вариантах: кишечном, легочном, смешанном (легочно-кишечном) и в форме мекониевого илеуса новорожденных.
В чистом виде легочная форма муковисцидоза встречается примерно у 15-20% пациентов, однако в той или иной степени поражение легких при муковисцидозе происходит в 95% наблюдений.
Исходя из этого, муковисцидоз является междисциплинарной медицинской проблемой, находящейся на стыке генетики, педиатрии, пульмонологии, гастроэнтерологии.
Причины муковисцидоза легких
Муковисцидоз легких — моногенное заболевание с аутосомно-рецессивной передачей. Непосредственная причина развития патологии была открыта в 1989 г. – она связана с мутацией гена CFTR, локализованного на 7-й хромосоме.
В настоящее время известно более тысячи мутаций, которые могут вызывать клинические проявления муковисцидоза, но более чем в половине случаев обнаруживается мутация дельта-F508 (отсутствие аминокислоты фенилаланина в белке в 508-й позиции).
Другие мутации (W1282X, N1303K, G542X, R334W, S1196X и пр.) диагностируются значительно реже.
Муковисцидоз легких у ребенка может возникнуть в том случае, если оба родителя являются гетерозиготными носителями мутировавшего гена — вероятность заболевания в этом случае составляет 25%. Носители гена муковисцидоза фенотипически здоровы и в подавляющем большинстве случаев не подозревают об отягощенной наследственности до тех пор, пока у них не родится ребенок с данным заболеванием.
Патогенез муковисцидоза легких связан с невозможностью дефектного белка МВТР выполнять свою функцию хлоридного канала и, как следствие, нарушением водно-электролитного обмена в эпителиальных клетках бронхов.
В клетках начинают накапливаться ионы хлора, вследствие чего меняется их электрический потенциал и внутрь клеток устремляются ионы натрия.
Эти процессы сопровождаются усиленным всасыванием воды из межклеточного пространства, резким повышением вязкости бронхиального секрета и затруднением его эвакуации.
Дальнейшее прогрессирование муковисцидоза легких обусловлено обтурацией мелких бронхиол, развитием хронических воспалительных изменений в стенках бронхов.В условиях сопутствующего уменьшения продукции IgА и интерферона, а также фагоцитарной активности лейкоцитов снижается противовирусный иммунитет и местная противомикробная защита. На этом фоне быстро изменяется микробный пейзаж бронхов – в нем начинают преобладать стафилококки, а потом и синегнойная палочка.
Развивается эндобронхит и панбронхит, что в дальнейшем приводит к формированию бронхоэктазов, деструкции легочной паренхимы, нарастанию гипоксемии и легочной гипертензии.
Признаки респираторного муковисцидоза обычно становятся заметны уже в грудном возрасте. Наличие в анамнезе сведений о мекониевом илеусе периода новорожденности облегчает своевременное распознавание муковисцидоза легких у детей.
Типичные клинические проявления муковисцидоза легких обусловлены гиперсекрецией бронхиальной слизи, обструктивным синдромом и присоединением вторичной инфекции.
Ранним признаком служит мучительный кашель, возникающий приступообразно и напоминающий кашель при коклюше. Кашлевой пароксизм может сопровождаться рвотой и приступами удушья.
Мокрота откашливается с большим трудом, имеет вязкий, слизистый или слизисто-гнойный характер.
В более старшем возрасте типичны жалобы на одышку при незначительных нагрузках или в покое.
В медицинской карте детей с муковисцидозом легких можно встретить указания на частые обострения хронического гнойного или обструктивного бронхита, рецидивирующие пневмонии (в т. ч.абсцедирующие), гайморит, полипы носа, бронхиальную астму. Дети с муковисцидозом легких гипотрофичны, отстают в физическом развитии, вынуждены ограничивать себя в физической активности.
Кожные покровы бледные с землистым оттенком, выражен акроцианоз. Грудная клетка приобретает бочкообразную форму, следствием хронической дыхательной недостаточности становится трансформация дистальных фаланг пальцев и ногтей («пальцы Гиппократа»). Вторичные изменения бронхолегочной системы при муковисцидозе легких включают бронхоэктазы, эмфизему, диффузный пневмосклероз, легочное сердце.
Течение легочной формы муковисцидоза проходит четыре стадии. Первая стадия, длительность которой может составлять до 10 лет, характеризуется периодическим сухим кашлем и одышкой, возникающей при напряжении. На второй стадии муковисцидоза легких прогрессирует поражение бронхов, развивается клиника хронического бронхита со свойственным ему влажным кашлем, усилением одышки.
Продолжительность течения этой стадии сожжет варьировать от 2 до 15 лет. Переход к третьей стадии знаменует развитие вторичных изменений: бронхоэктазов, пневмофиброза, дыхательной и сердечной недостаточности; длительность данного периода – 3-5 лет.
В четвертой, терминальной стадии муковисцидоза легких за считанные месяцы наступает декомпенсация сердечно-легочной недостаточности с летальным исходом.
Большинство случаев муковисцидоза легких выявляется в результате неонатального скрининга на наследственные заболевания обмена веществ (фенилкетонуриию, муковисцидоз, галактоземию, врожденный гипотиреоз и врожденную гиперплазию надпочечников).
При муковисцидозе в крови новорожденных концентрация иммунореактивного трипсина в 5-10 раз превышает таковую у здоровых детей.
Пренатальная диагностика муковисцидоза осуществляется посредством определения изоэнзимов щелочной фосфатазы в околоплодных водах после 18-20 недель беременности.Признанным стандартом диагностики является так называемая потовая проба Гибсона и Кука (ионофорез с пилокарпином), позволяющая определить концентрацию ионов хлора и натрия в потовой жидкости (при муковисцидозе уровень хлоридов повышен в 2 — 5 раз).
Аускультативные данные при муковисцидозе легких обычно соответствуют картине обструктивного бронхита.
Степень поражения бронхолегочной системы удается оценить, используя рентгенологические и эндоскопические методы визуализации.
С помощью рентгенографии легких выявляется усиление легочного рисунка и его тяжистый характер, ателектазы легких, повышение прозрачности легочных полей, ограничение подвижности купола диафрагмы и т. д.
Диагностическая бронхоскопия при муковисцидозе легких выявляет картину диффузного гнойного эндобронхита: наличие густого, вязкого секрета в просвете бронхов, нередко в виде гнойных пробок.
При бронхографии обнаруживаются цилиндрические или смешанные бронхоэктазы. По данным спирометрии диагностируются нарушения по обструктивно-рестриктивному типу (снижение индекса Тиффно, ОФВ1 и т. д.
); в поздних стадиях – снижение ЖЁЛ.
Лечение муковисцидоза легких
Лечение легочной формы муковисцидоза включает общережимные мероприятия и симптоматическую терапию. Питание больных должно быть калорийным, богатым поливитаминами, микроэлементами, белком.
Составной частью лечения пациента с муковисцидозом легких становится кинезитерапия: используется специальная дыхательная гимнастика, постуральный дренаж, перкуссионный и вибрационный массаж грудной клетки, помогающие освободить бронхи от скопления густого и вязкого секрета.
На разжижение мокроты направлена муколитическая терапия: ингаляции с дорназа альфа, ферментами, гипертоническим раствором, кортикостероидами; введение ацетилцистеина, амброксолгидрохлорида и др. Проводятся процедуры бронхиального лаважа с эндобронхиальным введением муколитиков. При муковисцидозе легких категорически противопоказаны кодеинсодержащие препараты.
Антибактериальная терапия назначается при первых признаках легочной инфекции.
Выбор препарата основывается на результатах посева мокроты и антибиотикограммы; чаще всего выбор падает на аминогликозиды, цефалоспорины, азитромицин, кларитромицин и др.Для купирования обострения применяется физиотерапия (электрофорез, УВЧ, СВЧ-терапия), ЛФК. В терминальных стадиях больным муковисцидозом может производиться трансплантация легких или комплекса сердце-легкие.
Прогноз
Пациенты с муковисцидозом легких нуждаются в пожизненном наблюдении сначала педиатра и детского пульмонолога, затем – терапевта и взрослого пульмонолога, соблюдении рекомендуемой диеты и образа жизни, прохождении специальных курсов лечения.
Прогноз муковисцидоза легких остается неблагоприятным, несмотря на значительные достижения в вопросе ранней диагностики и терапии заболевания. В настоящее время средняя продолжительность жизни пациентов составляет около 30 лет.
Супругам, в семье которых есть больные муковисцидозом, необходима консультация генетика для прогнозирования вероятности рождения ребенка с патологией.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/lung-mucoviscidosis
Заболевания легких, симптомы и лечение болезней легких
Легкие являются основным органом дыхательной системы человека и состоят из плевры, бронхов и объединенных в ацинусы альвеол.
В данном органе осуществляется газообмен организма: непригодный для его жизнедеятельности диоксид углерода переходит из крови в воздух, а поступивший извне кислород с током крови разносится по всем системам организма.
Основная функция легких может быть нарушена вследствие развития какого-либо заболевания органов дыхательной системы либо в результате их повреждения (ранение, авария и т.п.). К заболеваниям легких относятся: бронхит, альвеолит, пневмония, абсцесс, эмфизема, туберкулез.
Бронхит
Бронхит — заболевание легких, связанное с воспалением бронхов – составляющих элементов легочного бронхиального дерева.
Чаще всего причиной развития такого воспаления становится проникновение в организм вирусной либо бактериальной инфекции, отсутствие должного внимания к заболеваниям горла, попадание в легкие большого количества пыли и дыма.
Для большинства людей бронхит не представляет серьезной опасности, осложнения заболевания обычно развиваются у курильщиков (даже пассивных), лиц с ослабленным иммунитетом, хроническими заболеваниями сердца и легких, стариков и детей младшего возраста.
Клиническая картина начинающегося острого бронхита совпадает с клиникой обычного простудного заболевания. Первым делом появляется першение в горле, затем возникает кашель, сначала сухой, затем с отхождением мокроты. Также может наблюдаться повышение температуры.
При отсутствии лечения воспаление способно распространиться на все легкое и вызвать пневмонию. Лечение острого бронхита проводится с применением противовоспалительных и жаропонижающих препаратов, отхаркивающих средств, обильного питья. Если причиной заболевания стала бактериальная инфекция, могут быть назначены антибиотики.
Хронический бронхит не развивается на фоне не до конца вылеченной острой формы, как это бывает в случае многих заболеваний. Его причиной может стать длительное раздражение бронхов дымом, химическими веществами. Данная патология встречается у курильщиков либо лиц, работающих на вредном производстве.
Основной симптом хронической формы бронхита – кашель с отхождением мокроты. Устранению заболевания способствует изменение образа жизни, отказ от курения, проветривание рабочего помещения.Для избавления от симптомов назначаются бронхолитики – особые препараты, способствующие расширению дыхательных путей и облегчающие дыхание, ингаляции. В период обострения рекомендуется лечение антибиотиками либо кортикостероидами.
Альвеолит
Альвеолит – воспаление ткани легких с ее последующим перерождением в соединительную ткань. Данное заболевание не следует путать с альвеолитом, возникающим после некачественного удаления зуба.
Основной причиной развития воспалительного процесса в легких могут стать: аллергия, инфекции, вдыхание токсичных веществ. Распознать заболевание можно по таким признакам, как: головная и мышечная боли, повышение температуры, ломота костей, озноб, одышка, кашель.
Отсутствие лечения альвеолита легких приводит к развитию дыхательной недостаточности. Мероприятия по устранению основных признаков заболевания зависят от причины его возникновения. При аллергическом альвеолите следует исключить взаимодействие больного с аллергеном, принять противоаллергический препарат.
При повышенной температуре рекомендуется прием жаропонижающих средств, в случае сильного кашля – противокашлевых, отхаркивающих. Отказ от сигарет способствует быстрому выздоровлению.
Пневмония
Пневмония – инфекционное поражение легких, возникающее самостоятельно либо в качестве осложнения некоторых заболеваний дыхательной системы. Отдельные виды пневмонии не представляют опасности для человека, в то время как другие ее виды могут быть смертельными.
Наиболее опасна инфекция легких для новорожденных детей в силу их еще неокрепшего иммунитета. Основные симптомы заболевания таковы: высокая температура, озноб, боль в грудной клетке, усиливающаяся при глубоком вдохе, сухой кашель, посинение губ, головные боли, чрезмерное потоотделение.
В качестве осложнения пневмонии чаще всего возникают: воспаление оболочки легких (плеврит), абсцесс, затруднение дыхания, отек легких. Диагностика заболевания основывается на результатах рентгена грудной клетки и анализа крови. Лечение может быть назначено только после выявления его возбудителя.
В зависимости от того, что стало причиной возникновения пневмонии (грибок или вирус), назначаются противогрибковые или антибактериальные лекарственные препараты. При сильном жаре рекомендован прием жаропонижающих средств (не более трех дней подряд).Развивающаяся в результате инфекционного поражения легких дыхательная недостаточность требует проведения кислородной терапии.
Абсцесс легких
Абсцесс – воспаление отдельного участка легкого со скоплением в нем определенного количества гноя. Скопление гноя в легком в большинстве случаев наблюдается на фоне развития пневмонии. Предрасполагающими факторами могут быть: курение, злоупотребление алкоголем, прием некоторых медицинских препаратов, туберкулез, наркомания.
Признаками развития заболевания являются: сильный кашель, озноб, тошнота, повышение температуры, мокрота с незначительными примесями крови. Жар, возникающий при абсцессе легкого, обычно невозможно устранить с помощью обычных жаропонижающих средств.
Заболевание предполагает лечение большими дозами антибиотиков, поскольку препарат должен проникнуть не просто в организм, но и в самый очаг воспаления и уничтожить его основного возбудителя. В некоторых случаях требуется дренирование абсцесса, то есть выведение из него гноя с помощью специальной иглы шприца, вводимой в легкое через грудную клетку.
В том случае, если все мероприятия по устранению заболевания не принесли должного результата, проводится удаление абсцесса хирургическим способом.
Эмфизема легких
Эмфиземой легких называется хроническое заболевание, связанное с нарушением основной функции легких. Причиной развития данной патологии является хронический бронхит, в результате которого происходит нарушение процессов дыхания и газообмена в человеческих легких.
Основные симптомы заболевания: затруднение дыхания либо полная его невозможность, посинение кожных покровов, одышка, расширение межреберных промежутков и надключичной области. Эмфизема развивается медленно, сначала ее признаки практически незаметны.
Одышка обычно возникает только при наличии чрезмерной физической нагрузки, по мере развития заболевания данный симптом наблюдается все чаще, затем он начинает беспокоить больного, даже когда тот находится в состоянии полного покоя. Итогом развития эмфиземы становится инвалидность. Потому очень важно начать лечение на начальном этапе заболевания.Пациентам в большинстве случаев назначаются антибиотики, препараты, расширяющие бронхи и обладающие отхаркивающим воздействием, дыхательная гимнастика, терапия кислородом. Полное выздоровление возможно только в случае соблюдения всех предписаний врача и отказа от курения.
Туберкулез легких
Туберкулез легких – заболевание, вызываемое специфическим микроорганизмом – палочкой Коха, попадающим в легкие вместе с содержащим ее воздухом. Заражение происходит при непосредственном общении с носителем заболевания. Различаются открытая и закрытая формы туберкулеза. Вторая встречается наиболее часто.
Открытая форма туберкулеза означает, что носитель заболевания способен выделять вместе с мокротой его возбудителя и передавать его другим людям. При закрытом туберкулезе человек является носителем инфекции, однако не способен передавать ее окружающим. Признаки такой формы туберкулеза обычно весьма расплывчаты.
В первые месяцы от начала заражения инфекция никак не проявляется, значительно позднее может появиться общая слабость организма, повышение температуры, снижение веса. Лечение туберкулеза должно быть начато как можно раньше. Это является залогом спасения жизни человека.
Для достижения оптимального результата лечение проводится с применением сразу нескольких противотуберкулезных препаратов. Его целью в данном случае является полное уничтожение имеющейся в организме больного палочки Коха. Чаще всего назначаются такие лекарственные средства, как этамбутол, изониазид, рифампицин.
На протяжении всего периода лечения пациент находится в стационарных условиях специализированного отделения медицинской клиники.
Источник: https://lechenie-simptomy.ru/zabolevaniya-legkih
Заболевание легких: симптомы и лечение на дому

Легкие выполняют важнейшую функцию в организме человека – они осуществляют процесс дыхания, насыщают кровь кислородом и выводят накопившийся углекислый газ.
Некоторые факторы и заболевания приводят к образованию жидкости и слизи в легких, что может повлечь за собой нарушение их нормальной деятельности.
В домашних условиях можно проводить очищение легких народными средствами, эффективно устраняющими неприятные симптомы.
Тревожные признаки нарушений работы легких
Легкие, как и любой другой орган человеческого организма, могут стать мишенью для чужеродной микробной флоры. В таком случае могут возникнуть воспалительные процессы (например, пневмония или плеврит), которые ухудшают вентиляцию легких кислородом и часто приводят к тяжелым осложнениям.
Курение и употребление алкоголя, проживание в больших городах с грязным воздухом – это факторы, которые способствуют накоплению слизи и жидкости в легких человека. Эта слизь мешает свободному воздухообмену и становится причиной удушающего и непродуктивного кашля.
Есть ряд симптомов, при появлении которых можно предположить наличие нарушений в нормальной работе легких:
- кашель;
- хрипы;
- одышка;
- ощущение нехватки воздуха;
- боль в грудной клетке при вдохе или выдохе.
Кашель может быть сухим и влажным (с отделяемой мокротой). По характеру и цвету мокроты можно судить о патологическом процессе в легких и бронхах. Если это просто слизь, то речь идет, скорее всего, о неосложненном воспалительном заболевании.
Если же в мокроте присутствует гной или гнилостные частички, можно заподозрить разрушение легочных тканей. Очень тревожный симптом – это кровь при отхаркивании.
В этом случае нельзя медлить с обращением к врачу, так как нужно исключить самые страшные диагнозы (онкологические болезни и туберкулез).
Одышка и нехватка кислорода – распространенные признаки эмфиземы или хронической обструктивной болезни легких (ХОБЛ). При этих состояниях уменьшается полезный объем легких. Как результат, человек испытывает затруднение дыхания даже в состоянии покоя.При наличии любых подозрительных симптомов со стороны органов дыхательной системы нужна консультация врача и обследование (рентген, спирометрия). После установки точного диагноза можно обсудить с доктором способы лечения заболевания в домашних условиях при помощи средств народной медицины.
Средства на основе козьего молока
Молоко, особенно козье, очень полезно для восстановления поврежденных структур легких при воспалительных заболеваниях, курении и даже туберкулезе. Помимо этого козье молоко усваивается намного быстрее, чем коровье. Оно отлично стимулирует работу иммунитета и благотворно влияет на весь организм.
Его можно пить в чистом виде по 200-300 мл в день или готовить лечебные напитки на его основе. Так, молоко с овсом издавна используется для очищения легких от слизистых отложений.
В 500 мл козьего молока нужно добавить 200 г зерен овса с шелухой, довести до кипения. Варить на медленном огне до уменьшения объема вдвое. После этого смесь надо процедить через сито и сразу выпить полученную густую массу.
Принимать такое средство нужно трижды в день до еды. Каждый раз следует готовить свежую порцию.
Перед сном также можно выпивать стакан теплого козьего молока с добавлением в него 1 ч. л. сливочного масла и щепотки соды.
Этот напиток обволакивает слизистые оболочки, защищает их от раздражения при кашле, стимулирует отхаркивание, что приводит к механическому очищению легких от слизи и пыли.
При его употреблении возможно усиление влажного кашля (особенно по утрам), что является вполне нормальным явлением.
Можно приготовить бальзам с живицей (смолой сосны), который для усиления целебного действия нужно запивать козьим молоком.В равных частях следует взять смолу сосны, пчелиный воск, мед и оливковое масло холодного отжима. Все ингредиенты надо растопить и держать на водяной бане, постоянно помешивая, до получения однородной консистенции.
Принимать такое средство рекомендовано натощак по 1 ч. л. со стаканом козьего молока.
Использование сборов лекарственных растений
Для очищения легких хорошо зарекомендовали себя такие лечебные травы:
- первоцвет (проявляет отхаркивающий эффект);
- мальва (имеет обволакивающие и противовоспалительные свойства);
- гибискус (оказывает бактерицидное и общеукрепляющее действие);
- коровяк (снимает воспаление и стимулирует отхождение мокроты);
- подорожник (улучшает отхаркивание, разжижает слизь).
Каждое из этих растений можно заваривать по отдельности, но лучше использовать их вместе для усиления лечебных свойств друг друга. Все ингредиенты надо смешать в равных частях в измельченном и высушенном виде. После этого 2 ст.
л. сбора нужно залить 250 мл кипящей воды и держать на медленном огне 15 минут. После остывания средство необходимо процедить и довести теплой кипяченой водой до исходного объема 250 мл. Принимать по 100 мл трижды в день до еды.
Смесь девясила и зверобоя помогает убрать хрипы в легких при пневмониях, а также используется в качестве вспомогательного лечебного средства при туберкулезе. На 0,5 л кипятка следует взять 15 г зверобоя и 45 г девясила.
После закипания отвар нужно держать на маленьком огне полчаса, остудить и процедить. В процеженное средство добавить 400 мл жидкого меда и 1 стакан теплого оливкового масла. Все хорошо перемешать и настаивать в холодильнике 14 дней.
Принимать лекарство нужно по 5 мл 5 раз в день до еды.
Применение чабреца и розмарина
Чабрец обладает антисептическими, восстанавливающими и отхаркивающими свойствами. Он очищает легкие при воспалительных процессах, помогает смягчить сухой кашель и ускоряет выздоровление в целом. Чай из чабреца можно готовить тремя способами:
- В 50 мл кипятка нужно всыпать 1 ч. л. измельченной травы растения и настаивать напиток 15 минут. Принимать в процеженном виде дважды в день за полчаса до еды.
- Смешать 2 ч. л. чабреца с 3 ч. л. черного чая и заварить кипятком. Настаивать средство нужно 5 минут, после чего разбавить теплой водой и пить на протяжении дня вместо обычного чая.
- В равных количествах соединить листья зверобоя, брусники и чабрец. 1 ч. л. полученного сбора залить 200 мл кипящей воды и держать на медленном огне 15 минут. Отвар нужно процедить и довести водой до общего объема 200 мл. Пить средство необходимо по 50 мл трижды в день перед едой.
Розмарин – это лекарственное растение, которое содержит в своем составе большое количество эфирных масел, флавоноидов и кислот.
Средства на его основе проявляют тонизирующий эффект, улучшают кровообращение в легких и стимулируют эффективное откашливание застоявшейся в них жидкости. Эфирное масло можно применять для ингаляций.
Для этого нужно в кастрюлю с горячей водой добавить 2-3 капли состава и подышать над паром 10 минут. С целью глубокого очищения легких можно также приготовить такие средства для внутреннего приема:
- Чай с розмарином. В стакан кипятка нужно добавить 5 г сухих листьев розмарина и настаивать 15 минут. Пить этот травяной чай нужно дважды в день перед приемом пищи.
- Сироп с розмарином. Для его приготовления нужно смешать 150 мл жидкого меда с 50 мл теплой воды и поставить смесь нагреваться. В момент закипания в состав нужно добавить по 1 ч. л. лимонного сока и травы розмарина, после чего сироп нужно снять с огня и оставить остывать при комнатной температуре. Принимать средство рекомендовано по 1 ст. л. трижды в день до еды.
Дыхательная гимнастика и влияние параметров воздуха
Ни одно из лечебных средств для очищения легких не сможет надолго помочь больному, если он будет постоянно находиться в жарком помещении с сухим воздухом.
Важно знать не только, как укрепить легкие, но и как поддерживать их нормальное функционирование постоянно. Чтобы достичь этого, нужно часто вытирать пыль дома, делать влажную уборку и проветривать комнату.
Можно также выполнять несложные упражнения дыхательной гимнастики, которые тренируют легкие и способствуют увеличению их объема.
Исходное положение больного предполагает максимальное расслабление, поэтому лучше начинать делать эти упражнения лежа, а уже потом переходить к положению сидя или стоя. Их следует выполнять в такой последовательности:- На вдохе нужно постараться очень сильно надуть живот, задержать дыхание на несколько секунд, а затем сделать глубокий выдох, втягивая мышцы брюшного пресса максимально глубоко. Это называется диафрагмальным или брюшным типом дыхания.
- Вдохнув, нужно максимально расправить грудную клетку, не приводя в действие при этом мышцы живота, а затем медленно выдохнуть. В данном случае практикуется грудной тип дыхания.
- Когда больной научится хорошо выполнять эти упражнения, ему нужно начать чередовать данные типы дыхания, создавая своеобразную волну воздуха, который поднимается на вдохе от живота к грудной клетке и плавно выдыхается.
- В конце нужно просто спокойно медленно подышать обычным для человека образом. Это позволяет расслабить мышцы и снять напряжение.
Данная дыхательная гимнастика полезна не только при патологиях легких. Ее можно делать каждое утро даже здоровым людям для того, чтобы максимально насытить кровь кислородом и получить заряд бодрости и энергии на целый день.
Источник: https://narodnymi.com/dyhatelnaya/zabolevanie-legkih-simptomy-i-lechenie.html
Статьи о лечении заболеваний лёгких и дыхательных путей
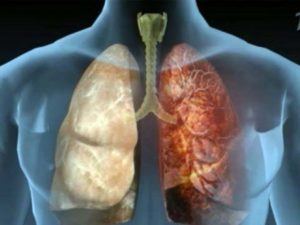
Наука, изучающая заболевания легких и дыхательных путей, называется пульмонология. Само слово происходит от pulmo – легкое и logos — учение. Немногим ранее наука называлась пневмологией, сейчас же это слово является лишь синонимом названия болезни, и в обиходе не используется. Иногда этот раздел медицины так же называется респираторным или грудным.
Сегодня пульмонология — это диагностика, лечение и профилактика заболеваний легких. В конце 20 века наука стала самостоятельной и ее изучению стали уделять должное внимание — начали появляться первые пульмонологические центры, строиться новые больницы и отделения в стационарах, а для врачей-пульмонологов стали выделять отдельные кабинеты.
Современная пульмонология это:
- изучение неспецефических болезней легких — заболеваний, которые по своим признакам не относятся к туберкулезным; аллергозы, пневмосклерозы
- изучение туберкулеза легких — этим занимается другая наука — фтизиатрия, но в последнее время ученые раз за разом приходят к мысли, что туберкулез по своим признакам схож с другими аллергическими, опухолевыми или паразитарными заболеваниями легких; отсюда вполне логично объяснение воссоединения двух наук в одну
- изучение профессиональных болезней легких — заболеваний, причина которых в веществах, с которыми пациент контактирует на своем рабочем месте
- изучение опухолей легких — самой страшной из которых является рак
Виды заболеваний легких
Болезни легких, которые входят в сферу компетенции пульмонологии, можно отсортировать по признакам, с которыми они проявляются у пациента.
Первый вид — обструктивные заболевания легких, второй — рестриктивные заболевания.
В первом случае пациент испытывает трудности с выдыханием воздуха из легких, а при рестриктивной болезни, наоборот, сложность возникает при вдохе — пациент не в силах наполнить весь возможный объем легких воздухом.
Обструктивные болезни легких
Как мы уже с вами поняли, в ходе обструктивного заболевания пациент испытывает сложность при выдохе воздуха. Причиной этому может служить повреждение легкого или сужения дыхательных путей.
Таким образом, при обструктивной болезни во время выдоха воздух из легких выходит медленнее, чем выходил бы у здорового человека.
Проблема возникает тогда, когда сам процесс выдыхания воздуха завершается — в легких остается большое количество воздуха, который не успел выйти.
Чаще всего заболевание проявляется в момент физических нагрузок, поскольку вместе с увеличением частоты дыхания уменьшается время, которое пациент может потратить на выдох. С каждым следующим вдохом воздуха в легких скапливается все больше и больше, а выдыхается — всё меньше.
Самые распространенные обструктивные болезни:
- Хроническая обструктивная болезнь легких (ХОБЛ)
- Хронический обструктивный бронхит
- Эмфизема легких
- Бронхиальная астма
- Муковисцидоз
Рестриктивные болезни легких
При рестриктивном заболевании легких, напротив, пациент не в силах заполнить полностью легкие воздухом в момент вдоха. Причиной этому может являться не способность легких расшириться до свойственного им нормального объема.
Это может быть следствием нарушений, связанных с жесткостью стенки грудной клетки или же напротив — слабостью мышц, повреждения нервов. Это и приводит к трудностям при вдохе воздуха у пациентов с рестриктивным заболеванием легких.
Следующие нарушения могут стать причинами реструктивного заболевания легких:
- Интерстициальные заболевания легких — например, идиопатический пневмофиброз
- Саркоидоз
- Ожирение — большой избыток веса
- Сколиоз
- Нервно-мышечные заболевания, например, мышечная дистрофия
Симптомы заболевания легких
Главный симптом, который в первую очередь проявляется как при обструктивной, так и при рестриктивной болезни легких — одышка. Сперва она проявляется только во время больших физических нагрузок, но со временем болезнь прогрессирует и одышка может начать проявляться даже тогда, когда человек находится в состоянии полного покоя.
Следующий симптом, который нельзя оставлять без внимания — безусловно, кашель. Это очень часто встречающийся симптом заболеваний легких. Кашель обычно сухой или же с отхаркиванием мокроты — в большинстве случаев белой, но при хроническом бронхите — зеленоватой или желтоватой, из-за содержания в мокроте гноя и болезнетворных микробов.
Диагностика болезней легких
В любой сфере медицины одним из важнейших факторов является своевременное диагностирование болезни.
Ведь чем раньше это произойдет, тем быстрее начнется лечение болезни, следовательно, станет меньше шанс возникновения осложнений, которые повлечет за собой заболевание.
Диагностику заболеваний легких привычно делить на два вида по степени сложности — анализ легких по показаниям приборов (рентгенография, флюорография, томография) и введение в организм человека аппаратов для исследования легких (торакоскопия, бронхоскопия).
Рентгенологические исследования
- Рентгенография
- Компьютерная томография
- Бронхография
- Флюорография
Рентгеноскопия — метод диагностики, при котором становится возможным отследить любые изменения в легких, а так же найти очаги уплотнения в легочной ткани.
Рентгеноскопия позволяет так же увидеть наличие в плевральной полости воздуха (пневмоторакс) или жидкости (гидроторакс). Чтобы врач мог зафиксировать полученные результаты документально, используется рентгенография.
На пленке сразу становятся видны изменения в легочной ткани — они отображаются светлее и бледнее, нежели темная ткань легких, на примере туберкулеза или пневмонии.
Компьютерная томография — послойное исследование легочной ткани. Как и рентгенография, томография позволяет увидеть очаг заболевания на ранних этапах его развития и дает возможность быстро начать лечение. В большинстве случаев компьютерную томографию используют для диагностирования опухолей легких.
Бронхография — это еще один вид рентгенологического исследования.
Суть его в том, чтобы, сделав анестезию дыхательных путей, ввести пациенту специальное контрастное вещество, которое задержит лучи рентгена, в просвет бронхов, а в дальнейшем — провести рентгенографию.
Именно с помощью этого способа диагностики легких можно получить информацию об опухолях, инородных телах и прочих изменениях в бронхолёгочной ткани.Флюорография — этот способ для профилактического массового исследования легких. Флюорографию делают все от мала и до велика, именно она позволяет вовремя среагировать на внезапно появившееся у пациента заболевание и начать его дальнейшее исследование. На практике это та же рентгенография, только пленка для записи результатов здесь малоформатная.
Эндоскопические исследования
- Торакоскопия
- Бронхоскопия
Торакоскопия — исследование, проводимое с помощью торакоскопа. Это прибор, который состоит из металлической трубочки и оптики с электрической лампочкой. Такой вид исследования назначается при доброкачественной опухоли легкого или же единичном метастазе, при пневмотораксе или проникающих ранениях грудной клетки.
Бронхоскопия — исследование, проводимое с помощью бронхоскопа. Этот прибор оснащен специальными щипчиками для осуществления забора легочной ткани (биопсии), ими же можно удалять инородные тела при повреждении легкого. Бронхоскоп позволяет осматривать слизистую оболочку трахеи и самих бронхов.
Метод введения бронхоскопа — через трахею и ую щель, естественно, после анестезии. Как только прибор введен, специалист начинает осмотр бронхов и слизистой оболочки легких. Этот вид диагностики болезней легких позволяет врачам вовремя реагировать на язвы слизистых оболочек бронхов, опухоли легких, а так же различных эрозий.
А отсасывая гнойную мокроту и вводя через бронхоскоп антибиотики, бронхоскопия позволяет немедленно приступить к лечению заболевания.
Исследование мокроты — отдельный немаловажный метод диагностики заболеваний легких. Мокрота – это то, что отхаркивается при кашле. Она может содержать в себе бактерии заболевания, анализ которых позволит врачу назначить правильный и действенный способ лечения пациенту.
Источник: http://plmnlg.com/