Микобактерии туберкулеза (продолжение…)
Микобактерии туберкулеза: профилактика Mycobactérium tuberculósis
Микобактерии туберкулеза (от лат. «Mycobactérium tuberculósis») – это опасные для здоровья микроорганизмы, которые являются возбудителем развития туберкулеза как у человека, так и у животных.
Первая часть латинского названия данной бактерии «Mycobactérium» имеет приставку «myco-», которая переводится как «гриб» или «воск», и корень «bacterium» — «палочка», «прутик».
Данное определение раскрывает форму и свойства описываемого возбудителя.
Он представляет собой неподвижные вытянутые палочковидные клетки или цепочки с прочными воскоподобными клеточными стенками. Mycobactérium tuberculósis (МБТ) еще известны под названием «палочка Коха».
Такое имя бацилла получила в честь ученого-микробиолога Роберта Коха, который обнаружил ее еще в 1882 году.
В микробиологии МБТ входят в семейство бактерий «Micobacteriacae», относятся к роду «Micobacterium», и состоят в комплексе с другими видами микроорганизмов, вызывающих туберкулез (от лат. «Mycobacterium tuberculosis complex»).
Такими типами бацилл являются M. bovis, M. africanum, M. microti, M. canetti, M. caprae, M. pinnipedii. Например, M.bovis возбуждает вирус у быков, свиней, собак, кошек.
Этот микроб способен спровоцировать заболевание и у человека (5% случаев, в основном внелегочные формы туберкулеза у жителей сельской местности). M. africanum пробуждает туберкулез у людей из Африканских стран (около 3% случаев).В отличие от них, Mycobactérium tuberculósis (M. tuberculosis) вызывает возникновение болезни у взрослых и детей в более чем 90% случаев, поэтому данный микроорганизм особенно опасен для человека.
Кроме этого, ученые установили, что МБТ также разделяются на определенные культуры (семейства, штаммы), имеющие высокую способность заражать организм, в котором они находятся.
Характеристика возбудителя туберкулеза
Описываемые вредоносные бактерии обладают высокими защитными свойствами, поэтому нейтрализовать их самостоятельно или с помощью одного лекарственного средства невозможно.
Клетка M. tuberculosis состоит из:
- защитной мембраны, обеспечивающей целостность клетки;
- цитоплазмы, отвечающей за размножение бактерии;
- ядерной субстанции, наделенной одной клеткой ДНК;
- прочной клеточной стенки, служащей барьером для проникновения внутрь антибиотиков и других лекарственных средств.
Чтобы понимать, как проводить профилактику и лечение МБТ, важно знать о свойствах данного болезнетворного микроорганизма. Его особенностями являются:
- распространение вируса происходит воздушно-капельным, контактным, бытовым путями или через кровь человека или животного, а также через инфицированное молоко крупного рогатого скота;
- 37-38°С – благоприятная температура, способствующая активному росту клеток МБТ;
- палочку Коха отличает длительный инкубационный период (около 30-50 дней): бацилла размножается очень медленно (от 12 до 24 часов) путем деления одной клетки на две дочерние. Если выявить заболевание на этой стадии, тогда микроб можно уничтожить окончательно;
- обнаружить болезнетворный вирус легких на ранних этапах заболевания можно при помощи флюорографии, рентгена. Поэтому, чтобы вовремя пресечь признаки туберкулеза важно проходить данное обследование каждый год;
- микобактерии способны провоцировать болезнь не только в легких, но и в почках, печени, дыхательных органах, сердце, суставах, костях, лимфатических узлах, коже;
- подходящим местом для активного размножения МБТ является организм со слабым иммунитетом. Если человек злоупотребляет алкоголем, наркотиками, носитель ВИЧ или имеет вредные привычки (курение), тогда туберкулез быстро распространится;
- палочка Коха устойчива к внешней среде. Например, в темноте, при t 23°C и влажности данный микроб живет около 7-ми лет, в замороженном состоянии – 30 лет, воде — 5 месяцев, на бытовых предметах – до 5-ти месяцев, в человеческом теле – десятки лет (пассивное состояние), почве – 6 месяцев, пыли – около 2-х месяцев, продуктах – до 1-го года, инфицированном помещении – до 8-ми месяцев;
- вредоносные микробы могут приобретать L-форму. Эта пассивная форма M. tuberculosis долгое время живет в организме, не вызывая в нем вирусов. При благоприятных условиях данные микроорганизмы способны снова активизировать процесс развития туберкулеза;
- МБТ могут приспосабливаться к новым условиям (мутировать) и проявлять резистентность (устойчивость) к противотуберкулезным препаратам (даже к нескольким антибиотикам одновременно). Поэтому для определения эффективного метода лечения врачи-фтизиатры должны не только выявить вирус в организме больного, но и исследовать лекарственную устойчивость микобактерий туберкулеза;
- МБТ устойчивы к дезинфицирующим средствам (кислоте, щелочам, спирту), антисептическим средствам, ацетону.
Несмотря на целый ряд опасных признаков и свойств Mycobactérium tuberculósis, их можно уничтожить следующими способами:
- под воздействием прямых солнечных лучей микобактерии погибают в течение полутора часов;
- при свечении ультрафиолета МБТ исчезают через 2-3 минуты;
- после кипячения влажной мокроты, содержащей M. tuberculosis, бациллы погибают через 5 минут;
- после обработки помещения или предметов средствами, содержащими активный хлор, микробы нейтрализуются через 5 часов.
Благодаря применению данных способов защиты, можно обезопасить себя и других от воздействия опасного микроба МБТ.
Формы «поведения» Mycobactérium tuberculósis
После проникновения в человеческий организм палочка Коха может либо бездействовать (если ее носитель имеет крепкий иммунитет и ничто не провоцирует ее рост), либо активно размножаться (при ослабленной иммунитете).
Если организм не может противостоять проникшим мбт, тогда они начинают развиваться и провоцируют активную форму туберкулеза.
Симптомы наиболее распространенной, закрытой формы туберкулеза, выявить трудно, потому что носитель данного вируса может не ощущать значительных ухудшений здоровья.
Это может быть хроническая усталость и признаки простуды. В связи с этим диагностика заболевания на раннем этапе остается проблемой.
После того как M. tuberculosis прошла инкубационный период и стала образовывать колонии, закрытая форма туберкулеза переходит в открытый тип заболевания.
Носитель этой болезни представляет опасность для окружающих, так как распространяет палочку Коха, и требует стационарного лечения в тубдиспансере.
Симптомами такого состояния являются: сильный кашель с выделением мокроты, отхаркивание крови, боль в груди, одышка, температура около 37,5°С, повышенное потоотделение, озноб, усталость, слабость, бессонница, быстрая утомляемость.
Диагностика МБТ
В наше время существуют следующие методы выявления микобактерий туберкулеза:
- клинический анализ крови – если палочка Коха прогрессирует, то данный тест покажет повышенный уровень лейкоцитов;
- биохимический анализ крови – с его помощью выявляется альбумин – глобулиновый коэффициент, уровень которого при остром туберкулезе ниже нормы. Биохимический анализ также покажет содержание ангиотензин – конвертирующего фермента в крови, активность которого растет при фиброзных изменениях в легких;
- исследование мокроты – мокрота носителя палочки Коха может содержать гной и примеси крови (открытая форма болезни). Данный анализ установит количество белка в мокроте (большое количество белка указывает на заболевание), определит бациллы M. tuberculosis и другие вещества (холестерин, соли кальция, эластичные волокна). Эти суммарные данные указывают на распад легкого;
- микробиологическая диагностика – для обнаружения МБТ у пациента берут мокроту и помещают ее в стерильную емкость. Затем работники лаборатории наблюдают характер роста бактерий, их резистентность (устойчивость) к антибиотикам и другим препаратам. Микробиологический анализ может производиться в течение 20-90 дней;
- рентген – благодаря этому основному методу определения МБТ можно наглядно увидеть присутствие микобактерий в легких человека, разницу между пневмонией и туберкулезом, определить этап распространения вируса в легких;
- проба Манту – разновидность туберкулиновой пробы, производимая путем введения под кожу туберкулина. Если диаметр папулы через 2-3 дня после введения вещества составляет более 10 мм, тогда пациент находится в группе риска или заражен туберкулезом;
- накожная проба Пирке – данный анализ проводится путем нанесения обработанным туберкулином скарификатором царапины на кожу пациента в области предплечья. Градуированную пробу Пирке применяют для выявления M. tuberculosis у детей и подростков. По результатам анализа, если через 2-3 суток у пациента наблюдается папула шириной от 4 мм и более, тогда есть вероятность заражения палочкой Коха.
В случае если при помощи вышеуказанных методов обнаружить МБТ не удалось, тогда необходимо провести дополнительные исследования такими способами:
- компьютерная томография – благодаря этому методу исследования можно выявить место нахождения микроба Mycobactérium tuberculósis, изображение поврежденного органа и установить заболевание;
- серологические, иммунологические исследования крови и мокроты:
- ИФА – иммуноферментный анализ крови. При помощи этого теста можно выявить антитела к микобактериям туберкулеза, которые указывают на заражение пациента МБТ;
- РПГА – помогает определить активную внелегочную форму заболевания, установить тип вредоносных микобактерий, а также подтвердить правильность поставленного диагноза;
- квантифероновый тест – высокая точность этого исследования крови (до 99%) ясно укажет на присутствие МБТ. Результат теста можно узнать через несколько часов.
- биопсия – данный анализ производится путем взятия пункции из зараженного органа (легкого, плевры, лимфатических узлов) для ее дальнейшего исследования. Результат анализа точен в 80-90% случаев;
- бронхоскопия – этот прием проводится при наличии симптомов туберкулеза бронхов. Такой метод выявляет изменения в слизистой оболочке крупных бронхов, их сужение и наличие отверстий в бронхах.
Кроме вышеуказанных есть и другие способы исследования палочки Коха, например, анализ мочи (при туберкулезе мочевыводящих путей и почек, костей), люминесцентная микроскопия, выявляющая МБТ при небольшом их количестве и др.
Лечение и профилактика
Современная медицина предоставляет различные методы лечения палочки Коха, направленные на ее уничтожение.
Борьба с возбудителем туберкулеза включает в себя:
- лечение антибиотиками или противотуберкулезная химиотерапия – состоит в назначении врачом-фтизиатром комплекса антибиотиков, основная фаза лечения которыми происходит в условиях стационара (до трех месяцев) и под надзором специалиста. Если пациент не будет соблюдать порядок приема лекарств или они назначены неверно, тогда разовьется лекарственная устойчивость микобактерий туберкулеза в форме млу (множественной лекарственной устойчивости) или шлу (широкой лекарственной устойчивости), когда микобактерии приспособятся к препаратам и лечение станет неэффективным;
- комплексное питание больного – назначенная фтизиатром индивидуальная диета пациента играет важную роль в восстановлении нарушенных функций организма. В режим питания обязательно входят белки, жиры, углеводы;
- санаторно-курортное оздоровление – насыщение кислородом легких пресекает рост и развитие вредоносных микобактерий, поэтому отдых в горной местности является важной составляющей лечения вируса;
- хирургические методы – при остром туберкулезе у пациента может быть удалено легкое или его часть. Цель такого лечения – нейтрализовать очаг поражения, угрожающий жизни человека. Для полного выздоровления больного необходимо использовать данный метод вместе с другими способами терапии.
Профилактика заражения палочкой Коха включает в себя:
- БЦЖ – вакцинация ослабленным штаммом БЦЖ проводится с целью развития иммунитета против МБТ в организме человека. Такая прививка делается в первые дни жизни новорожденного, затем повторяется в 7 и 14 лет. Благодаря данной вакцине риск заражения вирусом снижается, а в случае инфицирования болезнь проходит в легкой степени;
- флюорография – такое обследование необходимо производить ежегодно, так как наличие M. tuberculosis сложно выявить на ранних этапах другим путем (отсутствие симптомов у больного);
- лечебная профилактика – употребление препаратов, предупреждающих размножение микобактерий в организме человека, имевшего контакт с больным туберкулезом;
- улучшение жилищных условий – если оздоровить окружающую среду, тогда можно свести на нет присутствие вредоносных бацилл;
- отказ от вредных привычек (алкоголизм, курение);
- ведение здорового образа жизни.
Если использовать все необходимые способы защиты, а также соблюдать режим лечения (в случае инфицирования МБТ), то вполне возможно предупредить развитие туберкулеза или полностью излечиться от возбудителей заболевания Mycobactérium tuberculósis.
Что такое микобактерии туберкулеза и какие виды существуют Ссылка на основную публикацию
Источник: https://tuberkulezkin.ru/info/mikobakterii-tuberkuleza.html
4 лучших режима лечения туберкулеза: что происходит при химиотерапии
Под режимами лечения туберкулеза следует понимать различные комбинации препаратов, их дозировок и продолжительности применения, а также способы введения (перорально, внутривенно, внутримышечно).
Лечение таких больных возможно только в условиях противотуберкулезного стационара, где они постоянно будут находиться под контролем врачей.
Длительность лечения не меньше 12 месяцев.
ontakte
Odnoklassniki
Лечение туберкулеза всегда проводится по установленным стандартам. Для терапии заболевания используются химиопрепараты, которые отличаются между собой по эффективности и безопасности.
Для упрощения назначения терапии и предотвращения развития сопротивляемости микобактерий были разработаны специальные схемы. Их назначают в зависимости от выявленного вида заболевания, устойчивости возбудителя и других показаний.
4 режима лечения туберкулеза
Во всех режимах терапии выделяют интенсивную фазу и продолжение лечения. Первая длится от двух месяцев и направлена на достижение ремиссии. При этом обычно используют наиболее сильные средства.
Фаза продолжения проводится препаратами, которые выбираются на основе того, насколько эффективно было активное лечение.
Ее цель заключается прежде всего в закреплении достигнутого состояния ремиссии и предотвращении обострения туберкулеза.
1 система химиотерапии для первичных больных
Эту схему терапии показано применять пациентам:
- с впервые выявленным туберкулезом и наличием микобактерий в мокроте;
- без выделения возбудителя, с такими формами заболевания, как диссеминированный туберкулез и плеврит.
Интенсивная фаза длится два-три месяца до тех пор, пока при помощи лабораторных методов не будет определена чувствительность и резистентность микобактерий.
В ее основе лежит использование 5 препаратов: Рифампицина, Изониазида, Стрептомицина, Пиразинамида и Этамбутола.
Важно. От туберкулеза ежегодно умирают 3 млн человек. Это больше, чем от СПИДа, малярии, диареи и всех тропических болезней вместе взятых.
В течение интенсивной фазы больной должен принять внутрь не менее 60 доз химиопрепаратов в установленной комбинации. В тех случаях, когда пациент по той или иной причине пропускает прием лекарства, то срок сдвигается на один день. В любом случае он должен принять все выписанные ему дозы препаратов.
Переходом в фазу продолжения считается прекращение выделения микобактерий, улучшение общего состояния пациента, уменьшение выраженности клинических и рентгенологических проявлений болезни.
Если по прошествии 60 дней лечения сохраняется чувствительность возбудителя к препаратам первой линии терапии, то прием лекарств продолжают в течение 4 месяцев.Пациенту в это время назначают 120 доз Изониазида и Рифампицина. Использование лекарств может быть ежедневным или интермиттирующим, то есть по одному разу каждые двое суток.
В качестве альтернативы выступает комбинация Этамбутола с Изониазидом, которую следует принимать в течение полугода.
Фото 1. На фотографии препараты от туберкулеза для введения внутривенно и перорально и одноразовый шприц.
2 вариант лечения препаратами категории пациентов с рецидивом
Выделяют две схемы такой противотуберкулезной терапии:
- 2а – показан больным с рецидивом заболевания и пациентам, которые получали неадекватное лечение более месяца. например, его используют людям, которые лечились неправильной комбинацией химиопрепаратов или получали лекарства в недостаточном количестве. При этом вероятность лекарственной устойчивости должна быть невысокой;
- 2б – применяется для лечения пациентов с большой вероятность развития лекарственной резистентности МБТ. Это люди, которые контактировали с бактериовыделителями, не имеющие постоянного места жительства, люди с сопутствующими болезнями и другие.
Каждая из этих схем имеет отличительные особенности.
2а схема
В период интенсивной фазы показан прием:
- в течение первых двух месяцев главных средств – Рифампицина, Этамбутола, Изониазида вместе с Пиразинамидом и Стрептомицином;
- в третьем месяце – тех же лекарства за исключением Стрептомицина.
Пациент за все время интенсивной фазы получает 90 доз четырех основных средств против туберкулеза и 60 доз Стрептомицина.
Если по прошествии трех месяцев терапии сохраняется чувствительность возбудителя, то далее назначают применение 150 доз Изониазида, Рифампицина, а также Этамбутола.
Можно использовать их ежедневно или в по три раза в 7 дней.
Если в конце интенсивной фазы продолжается бактериовыделение, определяемое по данным бактериоскопического исследования мокроты, или определяется устойчивость бактерий к препаратам, необходимо изменить схему химиотерапии. В этом случае пациент продолжает принимать препараты, эффективность которых сохранена, но дополнительно назначают прием резервных средств. Длительность курса при этом увеличивается на 60-90 дней.
В большинстве случаев эта схема терапии проводится в течение девяти месяцев. Если при этом определяется множественная лекарственная устойчивость возбудителя, пациента переводят на IV вариант химиотерапии.
Вам также будет интересно:
2б схема
В этом случае в интенсивную фазу лечения к схеме терапии добавляется Канамицин и Фторхинолон.
Фаза продолжения определяется на результатах исследования устойчивости микобактерий.
Если выявляется множественная устойчивость МБТ к таким средствам, как Рифампицин или Изониазид, показан перевод на четвертый режим химиотерапии.
3 способ активной терапии
Третья схема химиотерапии используется для лечения впервые выявленного легочного туберкулеза без выделения микобактерий. Для ее назначения поражение ткани легких у пациента не должно превышать области, равной двум сегментам.
Интенсивная фаза обычно длится два месяца. В это время используют препараты первой линии терапии: Изониазид, Пиразинамид, Рифампицин и Этамбутол. Всего используется 60 доз лекарственных средств.
Иногда по прошествии 60 дней лечения не удается определить чувствительность микобактерий к химиопрепаратам. В таких случаях показано продолжение терапии до тех пор, пока не удастся получить эти сведения.Фаза продолжения лечения наступает, когда есть выраженная положительная динамика клинических и рентгенологических проявлений. В таких случаях показано использование Изониазида и Рифампицина в следующих режимах:
- 120 доз в течение четырех месяцев ежедневно;
- Такое же количество препаратов в интермиттирующем режиме – 3 раза в неделю.
Также в фазе продолжения лечения можно применять Этамбутол и Изониазид в течение полугода. Общая длительность приема химиопрепаратов при проведении третьего режима терапии составляет 6-8 месяцев.
Четвертый порядок лечения туберкулеза с устойчивыми микробактериями
Данная химиотерапия показана пациентам, которые выделяют в большом количестве микобактерии с лекарственной устойчивостью. Поэтому до начала приема препаратов у больного следует определить чувствительность МБТ. Для этого лучше использовать экспресс-методы, например, систему BACTEC.
Фото 2. Прием у доктора, на заднем плане снимок легких. На лице врача стерильная маска.
По результатам данных о лекарственной чувствительности микобактерий туберкулеза подбирается индивидуальный режим химиотерапии.
Справка. Лечение проводится только в специализированном противотуберкулезном стационаре. Это обусловлено тем, что необходимо тщательно контролировать как результаты микробиологических исследований, так и эффективности терапии.
К препаратам, показанным для лечения пациентов с лекарственной устойчивостью МБТ, относят:
- Канамицин;
- Циклосерин;
- Капреомицин;
- фторхинолоны и другие резервные противотуберкулезные средства.
Длительность интенсивной фазы составляет полгода. В это время используют комбинацию препаратов, состоящую не менее чем из пяти средств. К резервным противотуберкулезным препаратам можно добавлять основные средства в тех случаях, если у микобактерий сохранилась к ним чувствительность.
Применение противотуберкулезных препаратов в интенсивной фазе показано до появления положительной клинической и рентгенологической динамики, а также получения как минимум двух отрицательных результатов при бактериологическом исследовании мокроты.
Вместе с использованием химиотерапевтических средств возможно применение хирургических методов, например, наложения искусственного пневмоторакса. Это позволяет существенно ускорить процесс наступления ремиссии заболевания.
Фаза продолжения лечения наступает, когда у больного наступает стабилизация течения болезни, прекращается бактериовыделение по данным посева и микроскопического исследования мокроты. Вместе с этим необходимо, чтобы отмечалась положительная динамика по клиническим данным и результатам рентгенологического исследования.В этот период используется комбинация, состоящая не менее чем из трех противотуберкулезных препаратов, в том числе основных, к которым сохранена чувствительность. Длительность приема лекарств – более 12 месяцев.
Нужно ли проходить флюорографию ежегодно? Каждый год в мире регистрируют 9 миллионов случаев заражения туберкулезом и 3 миллиона случаев смертельного исхода. На видео показано, как лечат это заболевание в научно-практическом центре.
Выбор режима химиотерапии туберкулеза требует большой ответственности и проведения полного обследования пациента.
Если схема лечения подобрана неправильно, то ремиссия заболевания не наступит, у больного не будет отмечаться улучшения состояния и уменьшения клинических проявлений болезни.
В тех случаях, когда врач выбирает верную комбинацию и режим приема химиопрепаратов, удается в течение нескольких месяцев добиться значительного улучшения состояния.
Оцени статью:
Средняя оценка: 5 из 5.
Оценили: 1 читатель.
Поделись с друзьями!
ontakte
Odnoklassniki
Источник: https://no-tuberculosis.ru/tuberkulez-legkih/lechenie/regimi/
Микобактерия туберкулёза (mycobacterium tuberculosis), характеристика, диагностика
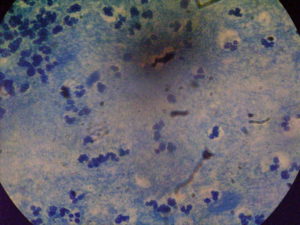
Одним из самых опасных и распространённых во всём мире инфекционных заболеваний не только человека, но и животных является туберкулёз. Возбудителем туберкулёза более чем в 90% случаев выступает mycobacterium tuberculosis (микобактерия туберкулёза).
Микобактерии туберкулёза относятся к виду Mycobacterium . Этот вид насчитывает в общей сложности 74 разновидности микобактерий, которые распространены в воде, почве, среди животных и людей. Но причиной возникновения туберкулёза у человека выступают только три вида: mycobacterium tuberculosis , mycobacterium bovis («бычий» тип) и mycobacterium africanum .
Микобактерия туберкулёза (МБТ) – это микроорганизм, являющийся первопричиной возникновения туберкулёза. Этот возбудитель опаснейшего инфекционного заболевания, являясь бактерией, имеет некоторое родство с грибом («мико» обозначает «гриб»).
Как и грибы, эта бактерия имеет наружную оболочку большой плотности, может сохраняться на протяжении многих лет в организме неподвижной, в условиях полного отсутствия воздуха. Данный вид бактерий не образует капсул и микроспор.
История открытия
На протяжении долгих столетий человечество страдало и умирало от туберкулёза, называемого ранее чахоткой. Медикам из многих стран мира никак не удавалось обнаружить и выделить коварного возбудителя туберкулёза, даже с появлением микроскопа.
И только в 1882 году доктор Генрих Герман Роберт Кох из Германии сумел в результате многочисленных лабораторных опытов, проводимых на протяжении 17 лет, обнаружить продолговатую бактерию и позднее идентифицировать её.
Эта бактерия также получила в медицине название по имени своего первооткрывателя: микобактерию туберкулёза называют палочкой Коха. В 1905 году Роберт Кох получил за своё открытие Нобелевскую премию.
Именно Роберт Кох предложил алгоритм для идентификации вызывающих туберкулёз бацилл, получивший также его имя (триада Коха) и применяемый до сих пор. Суть алгоритма состоит в следующем:
- Из тканей больного пациента извлекаются бактерии.
- Из них выращивается чистая культура – колонии бактерий.
- Далее, для получения клинической картины болезни, происходит заражение здорового организма (лабораторные мыши).
Строение микобактерии
По своей форме микобактерия туберкулёза представляет собой продолговатую прямую или изогнутую палочку со слегка закруглёнными концами, размер бактерии обычно составляет 1 – 10 мкм в длину и 0,2 – 0,6 мкм в ширину.
Клетка МБТ состоит из:
- микрокапсулы, защищающей микобактерию от внешних воздействий и связанной с клеточной стенкой;
- клеточной стенки, которая обеспечивает клетке стабильность её формы и размера;
- гомогенной цитоплазмы и цитоплазматической мембраны;
- ядерной субстанции (собственно набор хромосом и плазмиды).
Размножение и развитие микобактерий в различных условиях
Размножение микобактерий происходит путём простого деления на две клетки. Цикл деления клетки составляет от 14 до 24 часов. Реже встречаются случаи размножения МБТ почкованием или ветвлением. На скорость размножения влияют многие факторы окружающей среды.
За свою тысячелетнюю историю бактерии приобрели различные механизмы защиты и приспособления к неблагоприятным для них внешним условиям.
Оптимальная для роста МБТ температура – 37 – 38°С. Размножаются они при температурном режиме от 29°С до 42°С. Однако, туберкулёзные палочки в состоянии сохранить свою жизнеспособность в условиях как очень низких, так и довольно высоких температур (н.п., при температуре в 80°С палочка является жизнеспособной ещё на протяжении 5 минут, при кипячении гибнет через 15 минут).
Наиболее комфортно бактерии чувствуют себя в сырых и тёмных условиях, на ярком солнце и при высокой температуре окружающей среды они прекращают интенсивное размножение и гибнут через полтора-два часа. Ультрафиолетовые лучи в состоянии уничтожить микобактерии за 2 – 3 минуты.
На протяжении многих месяцев МТБ в состоянии выжить, находясь вне живого организма. В водной среде они сохраняются около 150 дней, в пыли на улицах – до 10 дней, на книжных страницах до 3 месяцев. В высушенной форме микобактерии могут выживать в периоде до 3-х лет, а в замороженном состоянии их жизнеспособность может достигать и 30 лет.В неблагоприятных для бактерии условиях, при лечении туберкулёза с помощью химиотерапии или при мощном иммунитете, палочка Коха быстро вырабатывает устойчивость к препаратам, может принять L -форму, способна сохраняться в таком состоянии целые десятилетия и вызывать противотуберкулёзный иммунитет. У пациентов, длительное время принимавших противотуберкулёзные препараты, бактерии могут принимать мелкие фильтрующиеся формы.
Пути передачи возбудителя
Основной путь передачи mycobacterium tuberculosis – воздушно-капельный. Этим путём передаётся до 95% из всех случаев заболевания туберкулёзом. Заражение происходит при кашле, чихании и даже во время разговора с инфицированным активной формой туберкулёза больным.
Достаточно редко (в пределах 3 – 5 % от общего числа заболеваний) встречается передача МТБ через инфицированные продукты питания или от заражённых животных. Наиболее часто подвержен этому заболеванию крупный рогатый скот и свиньи. Гораздо реже им страдают собаки и кошки.
Практически любой орган или ткань человеческого организма, включая костные ткани, может быть подвержен заболеванию туберкулёзом. Более 90% всех случаев заболевания поражает органы дыхания. Наиболее часто из других внелегочных форм происходит поражение микобактериями мочеполовой системы, суставов, печени и почек.
Лабораторная диагностика и методы исследования материала на содержание микобактерий
При подозрении на туберкулёз органов дыхания материалом для лабораторного исследования является мокрота. При этом лучшие результаты даёт анализ мокроты, собранной на протяжении от 12 часов до суток.
При локализации заболевания в других органах в качестве материала для анализа могут выступать разнообразные виды жидкостной среды человеческого организма: жидкость из брюшной полости или из полости суставов, спинномозговая жидкость, промывные воды бронхов кровь и гнойные выделения из ран.
При подозрении на туберкулёз внелегочных форм в качестве материала для лабораторного анализа также используют кусочки тканей органов, взятые при биопсии, пункциях и соскобах.
Если речь идёт о возможном заражении половой или мочевыделительной системы, на анализ берут мочу, собранную после ночного сна утром, как правило, это средняя порция мочи. У женщин для обследования на туберкулёз женских половых органов используют менструальную кровь, которую собирают с помощью колпачка Кафки.
В исследовании материала современная медицина применяет следующие методы:
- бактериологические;
- микроскопические;
- аллергологические;
- биологические;
- молекулярно – генетические и серологические методы (применяются достаточно редко).
Микроскопический метод
Этот метод является наиболее распространённым и заключается в исследовании мазков, выделенных из собранного материала (мокроты, мочи, спинномозговой жидкости и др.).
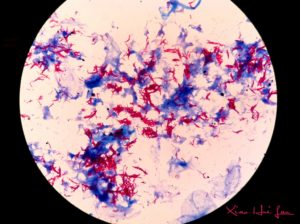
Суть заключается в окрашивании материала по методу Циля-Нильсена или флуорохромом (как правило, аурамин-родомином или другим), и в дальнейшей обработке спиртом и промывании водой. После чего материал исследуется под люминесцентным микроскопом.
Mycobacterium tuberculosis , обработанные флуорохромами, излучают золотистый цвет на тёмно-зелёном фоне. Обработанные по методу Циля — Нильсена туберкулёзные палочки имеют рубиново-красный цвет.
Для обнаружения L -форм используется в большинстве случаев фазово-контрастная микроскопия.
Необходимо просмотреть не менее 100 полей зрения для вынесения положительного ответа при обнаружении mycobacterium tuberculosis , при этом следует указать число бактерий в каждом поле. Однако следует отметить, что наличие отрицательного результата при микроскопии не даёт гарантии полностью исключить диагноз туберкулёза.
Микроскопический метод анализа имеет определённые недостатки, к которым в первую очередь относится низкая чувствительность: mycobacterium tuberculosis обнаруживается только при присутствии не менее 50 – 100 тысяч микробов на 1 мл исследуемого материала. Этот метод не позволяет отличить mycobacterium tuberculosis от других видов mycobacterium , он также не в состоянии определить чувствительность микобактерий к определённым химиотерапевтическим препаратам.
Бактериологический метод
Этот метод представляет собой посев штаммов бактерий на специальные питательные среды и в состоянии определить наличие туберкулёзных палочек при концентрации 200 – 300 микробов на 1 мл. Посев помещается в термостат и на протяжении трёх месяцев при температуре 37 °С еженедельно наблюдается рост микобактерий.
Главный недостаток этого метода состоит в том, что получение конечных результатов требует определённых затрат времени (от 3 до 12 недель). На искусственных средах рост микобактерий наступает через 3 – 6 недель.
У пациентов, проходящих курс химиотерапии, выделенные штаммы вырастают на ещё более поздних сроках (от 50 до 80 дней).
На сегодня современной медициной испытаны и ускоренные методы выращивания культур mycobacterium tuberculosis по методу Прайса (на препаратах – мазках) и по методу посева на кровяной среде.С помощью бактериологического метода можно определить не только вирулентность культуры, но и её чувствительность к различным медицинским препаратам.
Этот метод относится, пожалуй, к самым рациональным методам исследования. Он позволяет определять микобактерии туберкулёза при малых количествах их содержания в материале (до 10 бактерий на 1 мл).
При этом методе материал вводиться морским свинкам подкожно или в брюшную полость. Если в материале присутствуют вирулентные mycobacterium tuberculosis , то обычно через 10 – 12 дней на месте инъекции образуется уплотнение, которое переходит в незаживающую язву. На протяжении 2 – 4 месяцев развивается генерализованный туберкулёз и свинки погибают.
Ускоренный биологический метод заключается во введении материала в региональный лимфоузел морской свинки. Увеличенный узел вырезается на 8 – 10 день и исследуется на присутствие микобактерий туберкулёза в препаратах-отпечатках.
В связи, с распространением в последние годы изменённых и устойчивых микобактерий чувствительность этого метода заметно снизилась. На сегодняшний день метод применяется в крупных специализированных лабораториях и требует строгого соблюдения режима проведения.
Аллергологический метод
К этому методу относятся широко применяемые кожные туберкулиновые пробы. Проба Манту предусматривает введение туберкулина в предплечье, даёт положительные, отрицательные и резко положительные реакции. У детей и взрослых вводится различная концентрация вещества.
При отрицательной реакции на месте введения препарата через приблизительно 72 часа не наблюдается никаких изменений (подкожных следов). Но выставить отсутствие диагноза «туберкулёз» на основании только результата пробы нельзя.
У людей с ослабленным иммунитетом, равно как и у пожилых людей, может наблюдаться отрицательная проба при активном процессе заболевания, когда болезнь истощает все защитные силы организма.
Резко положительная проба (пятно более 1,5 – 2 см) обозначает наличие в организме активного процесса.При помощи пробы Манту определяется круг лиц для проведения ревакцинации. Положительная проба Манту не является обязательным признаком наличия заболевания.
Профилактика
Основной профилактикой распространения микобактерий и предотвращение заболевания туберкулёзом является вакцина БЦЖ (Бацилла Кальметта-Герена).
Вакцину изготовляют из штамма ослабленной живой mycobacterium bovis (бычий вид туберкулёзной палочки). При отсутствии противопоказаний вакцинацию проводят новорождённым в роддоме на 5 – 7 день жизни.
Ревакцинация проводится в возрасте 7, 12, 17 и 22 лет при отрицательном результате пробы Манту и при отсутствии противопоказаний.
Взрослым с целью выявления туберкулёза на ранних стадиях не реже 1 раза в год необходимо проходить флюорографию лёгких в поликлинике. При резких изменениях реакции Манту за год или в случаях контакта с инфицированным больным фтизиатр может предложить проведение курса профилактической химиотерапии.
Источник: https://lor.guru/zabolevaniya/mikobakteriya-tuberkuleza-mycobacterium-tuberculosis.html
Свойства и виды микобактерий туберкулеза
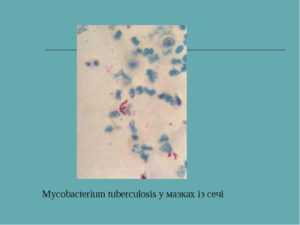
Микобактерии туберкулеза вызывают заболевание не только у человека, но и у животных, представляют опасность для здоровья.
Что такое микобактерия туберкулеза и ее характеристики
Это грамположительные палочки прямой или немного изогнутой формы. Состоят из липидов (от 10 до 40%) и жирных кислот (фтионовой, миколовой, туберкулостеариновой и др.). В культурах встречаются ветвящиеся, зернистые и другие формы.
Бактерия является аэробом, поэтому чаще поражает легкие (орган, хорошо насыщенный кислородом). Размножается путем деления пополам (бесполый путь). При создании благоприятных условий деление происходит через 15-24 часа.
Характерные свойства микобактерий туберкулеза — устойчивость:
- к анилиновым красителям;
- к кислотам, щелочам и спирту;
- к дезинфицирующим средствам в привычной концентрации;
- к высушиванию.
Способны выдерживать резкие колебания температуры и отсутствие воды (при неблагоприятных условиях погружаются в анабиоз). Время воздействия для их уничтожения:
- при кипячении гибнут в течение получаса;
- под влиянием прямых лучей солнца — в течение 1,5 часа;
- после обработки предметов или помещения дезсредствами с содержанием активного хлора — через 5 часов.
Палочки Коха по сравнению с другими бактериями отличаются устойчивостью к влиянию дезинфицирующих средств: требуются более длительное время воздействия и более высокая концентрация.
Особенности микроорганизма:
- Наиболее распространенные пути заражения: воздушно-капельный, бытовой, контактный, а также через кровь, зараженное молоко КРС.
- Инкубационный период составляет от 30 до 50 дней.
- Температура +37…+38°С благоприятная для развития клеток.
- Отличается устойчивостью, выживает в следующих условиях внешней среды: в воде живет до 5 месяцев, в почве — до полугода, на продуктах — до 12 месяцев, в организме человека — несколько десятилетий.
- Обследование с помощью флюорографии, рентгена позволяет выявить заболевание на ранней стадии.
- У человека вызывают поражение (кроме легких) других органов дыхательной системы, почек, сердца, печени, костей, кожных покровов, лимфоузлов.
- Приобретая L-форму, бактерия может находиться в организме длительное время и быть пассивной. Благоприятные условия способствуют активизации микроорганизма.
- МБК способны мутировать, проявлять устойчивость к лекарственным средствам.
Формы «поведения»
Оказавшись в организме человека, бактерия начинает размножаться (при ослаблении защитных сил организма) или бездействовать (если иммунитет хороший).
Физиология микобактерий туберкулеза: в зависимости от активности окислительных ферментов удается различать сапрофитные и патогенные виды, механизм устойчивости к лекарственным средствам, вирулентности микроорганизмов.
Снижение устойчивости населения к туберкулезу, частое и продолжительное применение антибиотиков стало причиной изменчивости возбудителя.
Потенциально опасными для людей являются: M.konsasii, M.scrofulaceum, M.marinum, M.xeponi, M.fortuitum, M.ulcerans, M.chelonei, которые у человека вызывают туберкулез.
Для выявления возбудителя туберкулеза применяют метод ПЦР, при котором в образце биоматериала обнаруживают ДНК микобактерии туберкулеза.
Инфекционная гранулема — основная морфологическая составляющая воспалительного процесса, вызванного проникновением микобактерий в органы.
В результате воспаления происходит образование специфических гранулем и поражение организма (чаще зрелого, но иногда патология развивается в молодом возрасте).
При отсутствии сопротивления со стороны организма МБТ, развиваясь, провоцируют активную форму заболевания. Более распространенной является закрытая форма, которую трудно обнаружить: у носителя редко отмечается ухудшение здоровья.Классификация микобактерий туберкулеза включает биологические и морфологические признаки. Микобактерии различают:
- по влиянию на организм;
- по способности использовать питательные вещества;
- по росту при разных температурах.
Диагностика МБТ
Для диагностики туберкулеза применяют туберкулодиагностику, которая заключается в реакции организма на введение туберкулина. Туберкулин получают из бацилл (предварительно убитых и высушенных), он содержит молекулы, характерные для МБТ.
Если в организме имеются аналогичные бактерии с похожим химическим составом, то возникает аллергическая реакция (в месте внутрикожного введения препарата образуется папула).
Из лабораторных методов применяют:
- интерфероновый тест;
- ИФА (выявляет антитела к палочке, свидетельствует о факте инфицирования);
- ПЦР;
- квантифероновый тест.
В анализе крови при туберкулезе обнаруживается увеличение количества лейкоцитов, ускоренная СОЭ. В биохимическом анализе при туберкулезе снижается уровень глобулинового коэффициента.
При исследовании мокроты у носителей бактерий Коха могут обнаружить примесь крови и гной, а также содержание белка (при туберкулезе его количество увеличивается) и др.
Обнаружить диссеминированный туберкулез позволяет анализ лимфы. При внелегочных формах заболевания исследуют мочу, различные ткани.
Наиболее доступный аппаратный метод диагностики — флюорография. Позволяет обнаружить патологические изменения в ткани легких и определить их локализацию.
Компьютерная томография проводится для выявления места нахождения бактерии Коха и подтверждения диагноза.
Бациллы быстро приобретают устойчивость к лекарственным средствам и передают потомкам генетическую память.
Лекарственная устойчивость микобактерий туберкулеза возникает после мутаций в генах МБТ (чаще в результате применения неправильных схем химиопрепаратов).
Лечение и профилактика
У пациентов, заболевших впервые, бактерии легче поддаются воздействию лекарственных препаратов. Труднее лечить рецидивы, поскольку бацилла Коха обладает способностью быстро адаптироваться.
При назначении лечения учитывают виды развития специфических процессов. Этиотропная терапия состоит из 2 стадий: интенсивной и пролонгированной, проводится по схемам.
3-компонентная схема включает применение Изониазида, ПАСКа, Стрептомицина. В 4-компонентую схему входят Канамицин, Рифампицин, Этионамид, Фтивазид.
При лечении сложных мультирезистентных форм патологии применяют 5-компонентную схему: к предыдущему варианту добавляют Ципрофлоксацин.Пациенту назначают комплексное питание с обязательным введением в рацион белков, углеводов, жиров.
Санаторно-курортное лечение способствует насыщению легких кислородом, прекращению развития и роста бактерий Коха.
Оперативное лечение применяют для нейтрализации очага, представляющего угрозу для жизни. Удаляют часть легкого или весь орган.
Инфицирование микобактериями туберкулеза не всегда ведет к развитию заболевания. Иммунитет к туберкулезу может развиваться после проведения специфической профилактики (иммунизации вакциной БЦЖ).
Неспецифическая профилактика включает:
- проветривание помещения;
- укрепление иммунитета;
- раннюю диагностику и лечение;
- флюорографию для взрослых и пробу Манту для детей;
- отказ от вредных привычек.
Используя меры профилактики, можно предупредить развитие болезни.
Источник: https://Tuberkulez.pro/raznoe/mikobakterii.html