Острый холецистит
Острый холецистит
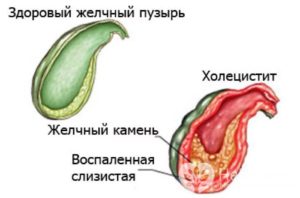
Острый холецистит — воспаление желчного пузыря, характеризующееся внезапно возникающим нарушением движения желчи в результате блокады ее оттока. Возможно развитие патологической деструкции стенок желчного пузыря.
В подавляющем большинстве случаев (85-95%) развитие острого холецистита сочетано с конкрементами (камнями), более чем у половины (60%) пациентов определяется бактериальное заражение желчи (кишечные палочки, кокки, сальмонеллы и т п.).
При остром холецистите симптоматика возникает единожды, развивается и, при адекватном лечении, стухает, не оставляя выраженных последствий. При многократном повторении острых приступов воспаления желчного пузыря говорят о хроническом холецистите.
Острый холецистит — воспаление желчного пузыря, характеризующееся внезапно возникающим нарушением движения желчи в результате блокады ее оттока. Возможно развитие патологической деструкции стенок желчного пузыря.
В подавляющем большинстве случаев (85-95%) развитие острого холецистита сочетано с конкрементами (камнями), более чем у половины (60%) пациентов определяется бактериальное заражение желчи (кишечные палочки, кокки, сальмонеллы и т п.).
При остром холецистите симптоматика возникает единожды, развивается и, при адекватном лечении, стухает, не оставляя выраженных последствий. При многократном повторении острых приступов воспаления желчного пузыря говорят о хроническом холецистите.
Острый холецистит чаще развивается у женщин, риск его возникновения увеличивается с возрастом. Есть предположения о влиянии гормонального фона на развитие холецистита.
Классификация
Острый холецистит подразделяется по форме на катаральную и деструктивные (гнойные).
Среди деструктивных форм, в свою очередь, выделяют флегмонозную, флегмонозно-язвенную, гангренозную и перфоративную, в зависимости от стадии воспалительного процесса.
Этиология и патогенез
Причины холецистита:
- повреждение стенок пузыря твердыми образованиями (камни), закупорка камнями желчного протока (калькулезный холецистит);
- заражение желчи бактериальной флорой, развитие инфекции (бактериальный холецистит);
- заброс ферментов поджелудочной железы в желчный пузырь (ферментативный холецистит).
Во всех случаях развитие воспаления в стенках желчного пузыря вызывает сужение просвета желчного протока (или его обтурацию конкрементом) и застой желчи, которая постепенно загустевает.
Основным симптомом является желчная колика – острая выраженная боль в правом подреберье, верхней части живота, возможно иррадиирующей в спину (под правую лопатку). Реже иррадиация происходит в левую половину тела. Предварять возникновение желчной колики может прием алкоголя, острой, жирной пищи, сильный стресс.
Помимо болевого синдрома, острый холецистит может сопровождаться тошнотой (вплоть до рвоты с желчью), субфебрильной температурой.
В легких случаях (без наличия камней в желчном пузыре) острый холецистит протекает быстро (5-10 дней) и завершается выздоровлением.При присоединении инфекции развивается гнойный холецистит, у лиц с ослабленными защитными силами организма способный перейти в гангрену и перфорацию (прорывание) стенки желчного пузыря.
Эти состояния чреваты летальным исходом и требуют незамедлительного оперативного лечения.
Диагностика острого холецистита
Для диагностики имеет значение выявление нарушений в диете или стрессовых состояний при опросе, присутствие симптоматики желчной колики, пальпация брюшной стенки. При подозрении на острое воспаление желчного пузыря обязательно назначается УЗИ органов брюшной полости. Оно показывает увеличение органа, наличие или отсутствие в желчном пузыре и желчном протоке камней.
При ультразвуковом обследовании воспаленный желчный пузырь имеет утолщенные (более 4 мм) стенки с двойным контуром, может отмечаться расширение желчных протоков, положительный симптом Мерфи (напряжение пузыря под ультразвуковым датчиком).
Детальную картину органов брюшной полости дает компьютерная томография. Для детального исследования желчных протоков применяют методику ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография).
Анализ крови показывает признаки воспаления (лейкоцитоз, высокую СОЭ), диспротеинемию и билирубинемию, повышение активности ферментов (амилазы, аминотрансфераз) при биохимическом исследовании крови и мочи.
Дифференциальный диагноз
В случае подозрения острого холецистита проводят дифференциальную диагностику с острыми воспалительными заболеваниями органов брюшной полости: острым аппендицитом, панкреатитом, абсцессом печени, прободной язвой желудка или 12п. кишки. А также с приступом мочекаменной болезни, пиелонефритом, правосторонним плевритом.
Важным критерием в дифференциальной диагностике острого холецистита является функциональная диагностика.
Осложнения
Зачастую осложнения острого холецистита являются следствием развития инфекции: эмпиема желчного пузыря (гнойное воспаление) и эмфизема (газовое скопление) желчного пузыря, сепсис (генерализация инфекции).
Также острый холецистит может привести к прободению желчного пузыря, следствием чего станет воспаление брюшины (перитонит), может сформироваться пузырно-кишечный свищ. Зачастую холецистит осложняется воспалением поджелудочной железы.
Лечение острого холецистита
В случае первичного диагностирования острого холецистита, если не выявлено наличие камней, течение не тяжелое, без гнойных осложнений – лечение осуществляют консервативно под наблюдением гастроэнтеролога.
Применяют антибиотикотерапию для подавления бактериальной флоры и профилактики возможного инфицирования желчи, спазмолитики для снятия болевого синдрома и расширения желчных протоков, дезинтоксикационную терапию при выраженной интоксикации организма.
В случае развития тяжелых форм деструктивного холецистита – хирургическое лечение (холецистотомия).
В случае выявления камней в желчном пузыре, чаще всего также предлагается удаление желчного пузыря. Операцией выбора является холецистэктомия из минидоступа.При противопоказаниях к проведению операции и отсутствии гнойных осложнений возможно использовать методы консервативной терапии, но стоит иметь в виду, что отказ от оперативного удаления желчного пузыря с крупными конкрементами чреват развитием повторных приступов, переходом процесса в хронический холецистит и развитием осложнений.
Всем больным острым холециститом показана диетотерапия: 1-2 дня вода (можно сладкий чай), после чего диета №5А. Больным рекоменована пища, свежеприготовленная на пару или вареная в теплом виде.
Обязателен отказ от продуктов, содержащих большое количество жиров, от острых приправ, сдобы, жареного, копченого. Для профилактики запоров рекомендован отказ от пищи, богатой клетчаткой (свежие овощи и фрукты), орехи.
Категорически запрещены спиртосодержащие и газированные напитки.
Варианты хирургических вмешательств при остром холецистите:
- лапароскопическая холецистотомия;
- открытая холецистотомия;
- чрезкожная холецистостомия (рекомендовано для пожилых и ослабленных пациентов).
Профилактика заключается в соблюдении норм здорового питания, ограничение употребления алкоголя, больших количеств острой, жирной пищи. Так же приветствуется физическая активность – гиподинамия является одним из факторов, способствующих застою желчи и формированию конкрементов.
Прием пищи лучше осуществлять согласно режиму, не реже, чем каждые 4 часа. Обязательно употреблять достаточное количество жидкости (от полутора литров), не переедать на ночь. Неблагоприятными для здоровья желчного пузыря также являются ожирение, кишечные паразиты (аскариды, лямблии), сильные стрессы.
Прогноз
Легкие формы острого холецистита без осложнений, как правило, заканчиваются скорым выздоровлением без заметных последствий. При недостаточно адекватном лечении острый холецистит может стать хроническим.
В случае развития осложнений вероятность летального исхода весьма велика – смертность от осложненного острого холецистита достигает почти половины случаев.
При отсутствии своевременной врачебной помощи развитие гангрены, перфораций, эмпиемы желчного пузыря происходит очень быстро и чревато летальным исходом.
Удаление желчного пузыря не ведет к заметному ухудшению качества жизни пациентов. Печень продолжает вырабатывать необходимое количество желчи, которая поступает прямо в двенадцатиперстную кишку. Однако после удаления желчного пузыря может развиться постхолецистэктомический синдром.
Первое время у больных после холецистотомии может отмечаться более частый и мягкий стул, но, как правило, со временем эти явления исчезают. Лишь в очень редких случаях (1%) прооперированные отмечают стойкую диарею.
В таком случае рекомендовано исключить из рациона молочные продукты, а также ограничить себя в жирном и остром, увеличив количество употребляемых овощей и других, богатых клетчаткой, продуктов.
Если диетическая коррекция не приносит желаемого результата, назначают медикаментозное лечение диареи.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/cholecystitis-acute
Острый холецистит — виды, симптомы и лечение, неотложная помощь

Рубрика: Живот, пищеварение
Причиной боли в правом боку чаще всего является холецистит. При этом, если хронический воспалительный процесс в желчном пузыре проявляется ноющими болями, то острое воспаление дает выраженную симптоматику и требует неотложной медицинской помощи.
Однако при остром холецистите не всегда необходима операция — лечебная тактика зависит от формы воспаления и присутствия в желчном пузыре камней.
Острый холецистит — что это такое?
Острый холецистит — это внезапно развившееся воспаление стенок желчного пузыря. Отек слизистой, препятствуя оттоку желчи, способствует размножению патогенных микроорганизмов (стрептококк, клебсиелла, стафилококк, клостридия, кишечная палочка и т. д.).
Острый холецистит проявляется сильным болевым приступом, который часто удается купировать медикаментозными средствами в инъекциях или внутривенных вливаниях. Иногда воспаление продолжает развиваться даже на фоне лекарственной терапии. В таких случаях высок риск некроза пузырной стенки и перитонита.
Основные причины острого холецистита:
- Желчные конкременты — камни в желчном пузыре являются наиболее частой причиной развития острого воспаления (острый калькулезный холецистит);
- Попадание инфекции в желчевыводящие пути — чаще всего происходит при отравлениях и кишечных инфекциях;
- Заболевания желудка, поджелудочной железы — гипоацидный гастрит, при котором снижена секреция желудочного сока, или гипофункция поджелудочной железы с ферментативной недостаточностью нередко сопровождаются застойными явлениями желчи;
- Нерациональное питание — переедание, употребление продуктов, раздражающих ЖКТ (копчености, жирное, жареное, маринады и консервы), а также алкоголь нередко провоцируют приступ острого холецистита;
- Сосудистая патология — атеросклеротические изменения в сосудах, снабжающих желчный пузырь, приводят к ишемическим изменениям в его стенках и провоцируют тяжелую воспалительную реакцию (гангренозный, флегмонозный холецистит).
Неблагоприятным фактором является наличие у пациента паразитарных заболеваний кишечника и печени. Наиболее тяжелое течение острого холецистита наблюдается у людей с пониженной иммунной защитой. В этих случаях либо стремительно развивается тяжелое воспаление, либо наблюдаются частые обострения (хронический холецистит) даже после эффективно проведенного лечения.
Симптомы острого холецистита у человека
Клиническая картина при впервые возникшем холецистите повторяет желчную колику. Приступ холецистита является острой патологией, требующей неотложной помощи.
Основные признаки острого холецистита:
Боль
Болевые ощущения возникают в правом подреберье, могут распространяться на верхнюю часть живота и иррадиирует в правую сторону (спина, лопатка, шея, грудь, рука).
Острая боль при холецистите достаточно интенсивная и постоянная, в отличие от схваткообразных болей при желчной колике, протекающей без воспаления. Больной старается лечь на правый бок, поджав ноги.
Тошнота, рвота
Приступу желчной колики может предшествовать чувство горечи во рту, это ощущение не проходит и при появлении болей. Развивающийся приступ сопровождается тошнотой, нередко — желчной рвотой.
После выхода содержимого желудка рвотные массы окрашены в желтоватый цвет. При этом рвота приносит больному некоторое облегчение, хотя и временное.
Общие симптомыОстрое воспаление всегда провоцирует подъем температуры тела. При этом по температурным показателям можно судит о степени выраженности воспалительной реакции. Катаральный холецистит (обычное воспаление) сопровождается субфебрилитетом — 37,5 — 38ºС.
Гангренозная (гнойное расплавление пузырных стенок) и флегмонозная (некротическая) форма воспаления желчного пузыря всегда сопровождаются подъемом температуры до 39ºС и выше.
При этом чем выраженнее воспаление, тем больше страдает общее состояние пациента. Наблюдается слабость и другие симптомы интоксикации.
Гангренозный и острый флегмонозный холецистит протекают с симптоматикой острого живота: «доскообразный» живот — напряжение брюшной стенки вследствие сильной боли и быстро развивающегося воспаления. Нередко фиксируется желтушность глазных яблок и тахикардия до 120 уд/мин.
- При этом неоказание своевременной медицинской помощи чревато развитием перитонита.
Диагностика
При острой симптоматике в брюшной полости важно быстро поставить диагноз. Предварительно острый холецистит диагностируется на основании жалоб больного и характерных симптомов болезни. Подтверждение диагноза врач получает на следующих исследованиях:
- общий анализ крови — лейкоцитоз и СОЭ, как признаки воспаления в организме;
- биохимия крови — увеличение показателей печеночных проб;
- УЗИ живота — желчный пузырь увеличен, стенки с двойным контуром по толщине достигают более 4 мм, симптом Мерфи (напряженность желчного пузыря при незначительном надавливании ультразвуковым датчиком), возможно обнаружение камней, расширенные желчные протоки;
- холангиография (ренгенологическое исследование желчных путей) и КТ назначаются в случаях подозрения на деструктивное воспаление (пузырная флегмона или гангрена).
Неотложная помощь при остром холецистите
При остром холецистите важно не навредить. Многие люди просто не знают, как поступать при остром воспалении желчного пузыря, и провоцируют ухудшение состояния. При этом следует знать:
- Ни Но-шпа, ни Баралгин и другие обезболивающие в таблетках не устранят уже начавшееся воспаление.
- Горячая грелка, приложенная к правому боку, эффективна при желчной колике, возникшей на фоне желчнокаменной болезни, и запрещена при остром холецистите. Тепло лишь усилит воспаление и усугубит состояние больного.
- Категорически запрещено проводить промывание желудка и принимать слабительное.
Доврачебная помощь при остром холецистите включает:
- Постельный режим, исключение любой физической нагрузки и эмоциональных переживаний.
- Холод на правый бок — смоченное холодной водой полотенце, грелка со льдом или обычная бутылка лимонада из холодильника.
- Незамедлительный вызов скорой помощи.
Острое воспаление желчного пузыря в любом случае требует госпитализации. Метод лечения избирается в зависимости от симптомов острого холецистита.
Консервативное лечение
Медикаментозная терапия, как основная лечебная тактика, преследует цели:
- Снятие болевого синдрома — Атропин или Платифиллин (менее эффективен) подкожно, спазмолитики (Баралгин, Но-шпа, Папаверин) внутримышечно или внутривенно.
- Устранение воспаления — антибактериальные препараты широкого спектра действия (Ампициллин, Амоксиклав, Цефотаксим и другие) в инъекциях.
- Предотвращение застоя желчи — желчегонные средства, иногда для эвакуации застоявшейся желчи проводится дуоденальное зондирование.
- Детоксикационная терапия (снятие интоксикации) — раствор Рингера, Гемодез, физраствор (со спазмолитиками).
Диета
В первые 1-2 дня заболевания пациенту запрещен прием пищи, можно пить воду, минеральную воду (теплую и без газа!) или сладкий чай. При нивелировании острого приступа холецистита (его катаральной формы, при отсутствии в желчном пузыре камней) медикаментозными средствами, пациент выписывается домой.
На всем протяжении лечения холецистита больной соблюдает диетическое питание по режиму №5А.
Диета при остром холецистите исключает три «Ж»: жирное, жареное, яичный желток. Также не следует добавлять в пищу острые приправы. Запрещены копчености, маринады, дрожжевая сдоба, любой алкоголь и газированные напитки.
Блюда готовятся на пару или отвариваются, прием маленькими порциями до 6 раз в день. В меню преобладают овощи и фрукты (за исключением цитрусовых). Соблюдение диеты предотвратит повторное воспаление желчного пузыря и переход в хроническую форму.
Операция
Плановое или экстренное оперативное вмешательство — холецистэктомия — показана в следующих случаях:
- острый холецистит и крупные/множественные конкременты в желчном пузыре;
- отсутствие улучшения при проведении консервативного лечения;
- выявление тяжелой формы холецистита;
- разрыв желчного пузыря и перитонит.
Чаще всего желчный пузырь удаляется лапароскопическим доступом, через 2-3 прокола брюшной стенки, при этом иногда достаточно местного обезболивания. Лапароскопическая операция при остром холецистите легко переносится пациентом.
В тяжелых случаях (флегмона, перитонит) проводится открытое хирургическое вмешательство с последующей массированной антибиотикотерапией.
Престарелым людям, которые в силу возраста не могут перенести даже миниинвазивную операцию, проводится холецистостомия. В желчный пузырь подводится дренаж (для улучшения оттока желчи) и подшивается к коже.
Прогноз лечения
Выздоровление катарального холецистита обычно наступает через 5-10 дней, заболевание устраняется без осложнений. Удалять желчный пузырь при диагностировании холецистита не всегда целесообразно, даже при частых его рецидивах. В организме нет «ненужных» органов, а холецистэктомия заметно скажется на качестве жизни больного.
Часто после операции люди жалуются на жидкий стул. Однако при тяжелом течении болезни операция необходима для снятия угрозы для жизни больного.
Осложнения острого холецистита — прободение (разрыв) желчного пузыря, перитонит и сформировавшиеся пузырно-кишечные свищи — несут смертельную опасность. К тому же затяжной или рецидивирующий холецистит чреват развитием панкреатита.
Источник: https://zdravlab.com/ostryj-holetsistit/
Особенности острого холецистита: причины, симптомы и методики терапии
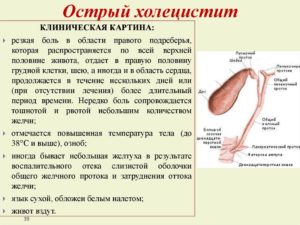
Острый холецистит является воспалительным заболеванием желчного пузыря, возникающим стремительно на фоне нарушенного оттока пищеварительного секрета. Патология характеризуется внезапным появлением симптоматики.
При адекватном лечении острого холецистита удается быстро купировать неприятные симптомы. Это помогает предотвратить появление выраженных осложнений.
Поэтому стоит детальнее рассмотреть, что такое острый холецистит, какие патология имеет симптомы и лечение.
Этиологические факторы
Желчь – пищеварительный секрет, который вырабатывается клетками печени, накапливается в полости желчного пузыря. В норме в нее проникают патогенные микробы из 12-типерстной кишки. Однако только при нарушенном оттоке пищеварительного секрета создаются условия, благоприятные для воспалительных процессов.
У 90% пациентов причиной острого холецистита считают застой желчи на фоне появления конкрементов в органе. Заболевание развивается при механической закупорке протоков камнями. Если этот процесс провоцирует воспаление, то возникает острый калькулезный холецистит. Данная форма патологии диагностируется чаще у пациентов старше 40 лет.
Выделяют следующие причины острого холецистита бескаменного типа:
- Изменение реологических характеристик желчи;
- Дискинезия желчевыводящих путей;
- Аномалии развития пищеварительного органа;
- Нарушение проходимости протоков из-за давления опухоли;
- Травмы гепатобилиарной системы;
- Воспаление в соседних органах;
- Ношение тесной одежды (корсет).
Холецистит приступ чаще встречается у женщин. Специалисты связывают это со следующими особенностями организма:
- Негативное воздействие прогестерона;
- Сдавливание органов билиарного тракта во время беременности;
- Увлечение жесткими диетами.
Важно! Существует острый и хронический холецистит. В первом случае патология имеет внезапное начало, приводит к появлению интенсивного болевого синдрома.
Хроническая форма вызывает патологические изменения стенки органа, характеризуется длительным течением.
Виды заболевания
Современная классификация острого холецистита предполагает существование следующих форм заболевания:
- Катаральная. Эта форма патологии характеризуется благоприятным прогнозом. Заболевание приводит к увеличению органа в размерах, утолщению стенок. Холецистит провоцирует возникновение болевого синдрома, приступов рвоты;
- Флегмозная. Заболевание вызывает появление гноя в тканях органа, сопровождается выраженной болью. Пациенты отмечают следующие симптомы острого холецистита: неукротимая рвота, не приносящая облегчения, повышенная температура, признаки интоксикации;
- Гангренозная. Наиболее опасная форма, приводящая к некротическим изменениям тканей органа. Может спровоцировать прободение стенок, возникновение перитонита.
Согласно классификации острого холецистита по тяжести болезни, выделяют легкую, умеренную и тяжелую форму заболевания.
Клинические проявления
Первый симптом острого холецистита – острая боль в правом подреберье. Характерно внезапное развитие болевого синдрома, купировать который позволяют лишь сильные обезболивающие препараты. Однако со временем болезненность появляется вновь.
Характер и локализация болей при остром холецистите следующие:
- Интенсивная боль, которая постоянно нарастает, иррадиирует в правую лопатку, поясницу;
- Прогрессирующая слабость;
- Снижение давления;
- Метеоризм и напряжение мускулатуры брюшного пресса.
Также у пациента возникают прочие характерные симптомы приступа холецистита:
- Резкое повышение температуры;
- Диспепсические явления (метеоризм, горький привкус в ротовой полости, диарея, отрыжка);
- Тошнота и приступы рвоты, которые не приносят облегчения, лишь выматывают пациента;
- Желтушность склер и кожных покровов;
- Развитие тахикардии. Если ЧСС превышает 120 ударов, то можно заподозрить развитие серьезных нарушений в организме;
- Изменение оттенка каловых масс и мочи.
Возможные осложнения
Если признаки острого холецистита появляются на фоне миграции конкрементов, то может возникнуть прободение протоков или стенки органа. Такое состояние несет прямую угрозу жизни пациента, поскольку провоцирует воспаление брюшной полости.
Перечисленные осложнения при остром холецистите характеризуются такой симптоматикой:
- Острая боль, которая усиливается во время пальпации;
- Сильная жажда;
- Повышение температуры тела;
- Резкое снижение давления на фоне тахикардии;
- Сильная слабость;
- Увеличение живота в размерах;
- Рвота зеленым содержимым;
- Бледность кожи и языка.
Важно! При развитии перитонита пациент нуждается в неотложной медицинской помощи, срочной госпитализации.
При запущенной форме заболевания развиваются такие осложнения острого холецистита:
- Появление эмфиземы желчного пузыря;
- Свищи;
- Развитие гнойного воспаления;
- Сепсис (возникновение генерализированной инфекции);
- Некроз пищеварительного органа.
Диагностические мероприятия
Диагностика острого холецистита предполагает проведение таких мероприятий:
- Осмотр и опрос пациента, чтобы выявить нарушения в диетическом питании, наличие стрессовых ситуаций, появление симптомов приступа холецистита;
- УЗИ органов гепатобилиарной системы. Метод позволяет дифференцировать вид воспаления по увеличению размеров органа, утолщению стенок, наличию конкрементов;
- Проведение компьютерной томографии. Обследование используют для детального изучения строения органов гепатобилиарного тракта;
- Выполнение эндоскопической ретроградной холангиопанкреатографии. Этот вид диагностики острого холецистита позволяет исследовать состояние желчных протоков;
- Исследование крови. Результаты анализов будут показывать выраженный лейкоцитоз, повышенное СОЭ, высокий уровень билирубина, амилазы, АЛТ, АСТ.
При остром холецистите дифференциальная диагностика позволяет исключить развитие прочих заболеваний пищеварительных органов, которые имеют схожую симптоматику. Во время постановки диагноза острый холецистит дифференцируют от аппендицита, пиелонефрита, панкреатита, мочекаменной болезни, прободной язвы, абсцесса печени, правостороннего плеврита.
Как снять приступ холецистита в домашних условиях?
Что делать, если у человека возник острый приступ холецистита? Важно незамедлительно вызвать бригаду скорой помощи. Доврачебная неотложная помощь при остром холецистите предполагает выполнение следующего алгоритма:
- Уложить пациента на кровать, исключить любые виды физической активности.
- Положить пузырь со льдом на область живота.
- Чтобы устранить боль, можно использовать спазмолитические препараты (Дротаверин, Баралгин, Папаверин).
- Для устранения рвоты следует выпить мятный чай, негазированную воду, медикаменты (Тримедат, Церукал).
Во время приступа нужно следить, чтобы язык пациента не западал.
Первая помощь при холецистите должна исключать прием анальгетиков и наркотических средств. Такие препараты способны лишь смазать проявления холецистита у взрослых.
Поэтому лечение и диагностика острого холецистита могут осложниться.
Важно! При воспалении желчного пузыря нужно отказаться от приема спиртных напитков, очищения кишечника при помощи клизм, наложения теплой грелки на область живота.
Чем лечить бескаменный холецистит?
Если заболевание диагностируют впервые, у пациента отсутствуют камни, гнойные осложнения, то показано консервативное лечение острого холецистита. В подобных ситуациях назначают антибиотикотерапию, чтобы устранить патогенную микрофлору.
Чтобы устранить боль, расширение желчевыводящих протоков, показан прием спазмолитиков. При симптомах интоксикации проводится дезинтоксикационная терапия. При появлении холецистита лечение предполагает соблюдение лечебной диеты.
Диетотерапия основана на соблюдении таких правил:
- Дробное питание до 6 раз в сутки небольшими порциями;
- Отказ от алкогольных напитков, жареной, жирной и острой пищи;
- Пища должна быть свежеприготовленной, термическая обработка предполагает варку, запекание и готовку на пару;
- Чтобы предотвратить развитие запоров необходимо ввести в меню продукты, обогащенные пищевыми волокнами.
Важно! Если острый холецистит вызывает деструктивные изменения в органе, то применяют хирургические методы лечения.
Как лечить калькулезный холецистит?
Выделяют такие способы лечения острого холецистита, протекающего на фоне появления конкрементов:
- Проведение лапароскопической холецистэктомии;
- Удаление органа посредством полостной операции;
- Выполнение чрескожной холецистэктомии. Такую тактику используют для лечения холецистита у женщин преклонного возраста.
Важно! При крупных конкрементах отказ от хирургического вмешательства может спровоцировать возникновение повторных приступов, осложнений, переход патологии в хроническую форму.
Прогноз и профилактика
При медикаментозном лечении легкой формы холецистита удается полностью устранить неприятные симптомы, предотвратить осложнения. Если лекарства были подобраны неадекватно, то заболевание может перейти в хроническую форму. Когда у пациента развиваются осложнения, то существенно повышается риск развития летального исхода.
После проведения экстренной или плановой холецистэктомии немного ухудшается качество жизни больного. В печени продолжается синтез пищеварительного секрета. Поэтому нередко возникает постхолецистэктомический синдром, характеризуемый болями, диареей, метеоризмом. Перечисленную симптоматику можно снять медикаментами или диетическим питанием.
Для профилактики острого холецистита специалисты рекомендуют придерживаться норм правильного питания, отказаться от употребления спиртных напитков, острых и жирных блюд. Чтобы нормализовать пищеварительные процессы, необходимо принимать пищу каждые 3,5 часа.
При этом последняя трапеза должна проходить за 2 часа до отхода ко сну.
Чтобы предотвратить застой пищеварительного секрета, следует повысить уровень физической активности, избегать стрессовых ситуаций, нормализовать массу тела, своевременно лечить кишечные паразитарные заболевания.Острый холецистит – распространенная патология, которая характеризуется воспалением желчного пузыря. При первых симптомах заболевания необходимо обратиться к специалисту, чтобы диагностика и лечение оказались своевременными и эффективными. Это позволит быстро купировать симптомы, предотвратить развитие тяжелых осложнений. (1 4,00 из 5)
Загрузка…
Источник: https://zpdoc.ru/bolezni/ostryj-holetsistit-simptomy-i-lechenie
Признаки, диагностика и лечение острого холецистита
Холециститом называют воспаление желчного пузыря. Часто этот недуг является осложнением желчнокаменной болезни.
Различают такие типы холецистита:
- гангренозный;
- дифтерический;
- флегмонозный;
- флегмонозно-язвенный;
- катаральный.
Воспаление в ЖП может протекать в острой и хронической формах.
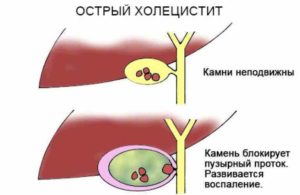
Острый холецистит — патология, при которой стремительно развивается воспаление ЖП. Пусковым механизмом заболевания чаще всего служит закупорка желчевыводящих протоков конкрементами. Вследствие этого в желчном пузыре застаивается желчь, присоединяется инфекция (возбудители — стрептококки, стафилококки, кишечная палочка и т. д.).
Острый холецистит может быть калькулезным (течение недуга сопровождается образованием конкрементов) или бескаменным. Последняя форма заболевания встречается редко, является следствием:
- сепсиса;
- сальмонеллеза;
- травм;
- ожоговой болезни.
Основным обусловливающим фактором развития острого холецистита выступает желчнокаменная болезнь. Кроме нее, способствовать появлению воспаления в ЖП могут:
- Атрофия, склероз стенок органа.
- Инфекция.
- Нарушение оттока желчи вследствие перегибов, перетяжек, спаек ЖП, удлинения или сужения пузырного протока.
- Изменения морфологии сосудов ЖП.
- Питание: приступы острого холецистита обусловливаются перееданием.
- Заболевания желудка (гастрит, ахилия и т. д.).
- Ожирение (избыточная масса тела препятствует оттоку желчи из ЖП, это обусловливает застой желчи в органе и развитие ЖКБ).
- Гиподинамия.
- Локальная ишемия слизистой органа (вызывает развитие деструктивной формы острого холецистита).
Основные симптомы острого холецистита:
- ощущение горечи, иногда — привкус металла во рту;
- боли в животе (иногда без четкой локализации, но в основном — в области правого подреберья);
- гипертермия;
- рвота, тошнота, диарея и другие проявления диспепсии;
- лихорадка;
- тахикардия;
- желтуха (кожа, склеры, слизистые оболочки).
Приступы обострения связаны с нарушениями диеты, когда употребляют:
- алкоголь;
- жареную, жирную, соленую пищу;
- сладости.
Пациенты жалуются на интенсивные боли в области правого подреберья, которые могут иррадиировать под правую лопатку, в спину. В случае присоединения панкреатита болезненные ощущения могут распространяться и до зоны левого подреберья, иногда приобретают опоясывающий характер.
Острый холецистит может провоцировать приступы тошноты, рвоты (с примесью желчи), боли правом подреберье после приема пищи. При этом отмечается повышение температуры тела, болезненность в области живота при пальпации.
На 2–4 день обострения прощупывается напряженный желчный пузырь, диагностируется гепатомегалия. Наряду с этим, отмечается тахикардия, гипотония, желтуха (определяется редко, более выражена при закупорках желчевыводящих протоков). Пациенты жалуются на потливость, утомляемость, раздражительность.
Острый холецистит — это патология, которая «маскируется» под другие заболевания, не связанные с органами пищеварения. Наиболее типичными «масками» недуга являются:
- кардиальная — загрудинные боли, сбои ритма сердцебиения;
- ревматическая — боль в мышцах и суставах, нарушения проводимости на ЭКГ;
- желудочно-кишечная — изжога, рвота, тошнота, отрыжка, проблемы со стулом;
- тиреотоксическая — субфебрильная температура тела, эмоциональная лабильность, тахикардия;
- нейроцеребральная — мигрень, головокружения, потливость, раздражительность, ипохондрия, депрессия, нарушение сна;
- аллергическая — крапивница, поллиноз, отек Квинке.
В анализе крови пациента в период обострения острого холецистита отмечаются:
- нейтрофильный лейкоцитоз;
- ускорение СОЭ;
- появляется С-реактивный белок;
- возрастает содержание сиаловых кислот.
Клиническая картина патологии обусловливается ее типом. Течение катаральной формы ОХ сопровождается такими симптомами:
- у пациента диагностируются боли в правом подреберье средней интенсивности;
- температура тела находится в пределах нормы, самочувствие удовлетворительное;
- симптомы интоксикации организма отсутствуют;
- тошнота;
- метеоризм.
Признаки флегмонозной формы острого холецистита:
- приступы боли в правом подреберье;
- лихорадка;
- сухость во рту;
- учащенный пульс;
- проявляются все компоненты диспептического синдрома (тошнота, рвота, вздутие живота);
- желчный пузырь увеличивается в размерах.
Для гангренозного типа патологии характерны такие симптомы:
- интоксикация;
- обезвоживание организма;
- адинамия;
- симптомы раздраженной брюшины;
- тахикардия;
- боли в животе нечеткой локализации.
У пожилых пациентов даже гангренозная и флегмонозная формы холецистита могут протекать бессимптомно. Наблюдается гипертермия, боль и признаки раздражения брюшины слабо выражены или отсутствуют вовсе.
Клиническая картина калькулезной и бескаменной форм острого холецистита также отличаются. В первом случае наличие конкрементов вызывает деструктивные изменения в ЖП и желчевыводящих протоках. Симптомы калькулезного холецистита выражены слабо (если не возникает колика), преобладают проявления интоксикации.
Бескаменная форма недуга сопровождается приступообразными болями в правом подреберье и диспептическим синдромом.
Диагностика
Для постановки и уточнения диагноза пациент должен пройти комплексное обследование. Лабораторные исследования — общий анализ, биохимия крови, изучение состава желчи с посевом (проводится с целью выявления возбудителя инфекции и оценки его чувствительности к антибиотикотерапии).
Инструментальные методы:
- УЗИ органов брюшной полости (видны деформации ЖП, наличие или отсутствие конкрементов, утолщение стенки желчного пузыря).
- Контрастная холецистохолангиография (рентгенологическое исследование ЖП и желчевыводящих протоков с введением контрастного вещества).
Острый холецистит дифференцируют с такими болезнями:
- панкреатитом;
- печеночной коликой;
- острым аппендицитом;
- перфоративной язвой двенадцатиперстной кишки или желудка.
Подходы к терапии недуга
Лечение острого холецистита проводится медикаментозно, лучше — в стационаре. Основные препараты — спазмолитики, антибиотики широкого спектра действия (Левомицетин, Ампициллин, комбинированные препараты Олеморфоциклин, Сигмамицин), желчегонные средства.
Подбор желчегонных препаратов проводится исходя из особенностей моторики желчевыводящих путей. Так, при гипотонии (застойных явлениях в ЖП) пациентам назначают холекинетики:
- Берберин.
- Ксилит.
- Фламин.
- Магнезию.
В качестве дополнения к терапии медикаментами можно принимать отвары трав с желчегонным эффектом:
- кукурузные рыльца;
- бессмертник;
- зверобой.
Их пьют продолжительно, подключают адаптогены (повышают тонус ЖП):
- элеутерококк;
- родиолу;
- женьшень;
- лимонник.
В случае преобладания спастической дискинезии пациентам назначают холеретики:
- препараты, содержащие в своем составе желчь, — Лиобил, Аллохол;
- натуральные средства — Холагол;
- синтетические лекарства — Оксафенамид, Гикодин;
- минеральные воды — «Смирновская», «Славяновская».
Нормализовать отток желчи и снять спазм помогают ромашка, мята, валериана и пустырник.
Пациентам с острым холециститом показана дезинтоксикация организма (физраствор, глюкоза, гемодез внутривенно).
Когда интенсивность проявления симптомов ОХ уменьшается, больного обследуют на наличие конкрементов в ЖП (УЗИ).
Терапия заболевания должна включать коррекцию питания. Так, пациентам запрещается употреблять жирную, жареную, острую, соленую пищу. В рацион включают большое количество овощей, фруктов, кисломолочных продуктов, нежирного мяса (рыбы). Питание должно быть регулярным, дробным, частым, пациенту следует употреблять пищу небольшими порциями.
Если острый холецистит — осложнение ЖКБ, после симптоматической терапии лекарственными препаратами пациенту назначают холецистэктомию (операция может быть полостной либо лапароскопической). Показаниями к хирургическому вмешательству при остром холецистите являются также пожилой возраст пациента и наличие сопутствующих заболеваний.
Народная терапия острого холецистита предполагает использование таких рецептов:
- Рекомендуется выпивать по 100 г сока рябины 3 раза в день.
- 1 стакан измельченного корня хрена заливают кипятком (4 ст.). Состав помещают в холодильник, настаивают 24 часа. Перед приемом настойку процеживают, подогревают. Как принимать: по 50 г средства за 20 минут до еды трижды в день.
- 1 ст. л. измельченного подорожника следует залить стаканом кипятка и настоять 15 минут. Отвар выпивают за час маленькими порциями.
- 500 г овса заливают литром кипятка, настаивают 30 минут, выпивают по половине стакана отвара 3 раза в день.
- В 1 литр подогретой воды добавляют 1 ст. л. соли, выжимают сок 1 лимона. Напиток выпивают раз в день, натощак.
- Четверть стакана растительного масла смешивают с таким же количеством сока грейпфрута. Состав используют так: выпивают не ранее, чем спустя 2 часа после еды, предварительно сделав клизму. Процедуру повторяют 2-3 раза с промежутком в 5 дней.
- 1 ч. л. душицы заливают кипятком (1 ст.), настаивают в течение 2 часов. Схема приема: 1 ст. л. средства каждые три часа.
Снять боль и улучшить отток желчи поможет такой рецепт: 1 кг меда смешивают с 200 мл оливкового масла и 4 лимонами (2 из них — очищенные). Средство хранят в холодильнике. Способ применения: 1 ст. л. трижды в сутки за полчаса до еды.
Снять боль поможет отвар из таких трав:
- полыни;
- мяты перечной;
- корня валерианы;
- зверобоя.
2 ст. л. измельченного сырья заливают 1 стаканом кипятка, настаивают, принимают по 1-2 ст. л. трижды в день за полчаса до еды.
Если острый холецистит сопровождается гиперсекрецией поджелудочного сока, следует смешать одинаковое количество мяты перечной, душицы, календулы и спорыша. 1 ст. л. сбора залить стаканом кипятка, настоять, принимать по 2 ст. л. отвара 2-3 раза в день.
Улучшить отток желчи поможет такой рецепт:
- плоды можжевельника — 20 г;
- корень цикория, трава дымянки и корень одуванчика — 25 г.
3 ч. л. сбора заливают стаканом кипятка, настаивают, процеживают. Средство принимают дважды в день по стакану за один раз.
При своевременном использовании антибиотиков лечение острого холецистита катарального типа оканчивается полным выздоровлением пациента. Через 5–7 дней боли в правом подреберье исчезают, температура тела нормализуется. В редких случаях заболевание переходит в деструктивную форму.
Флегмонозный тип ОХ даже при своевременном лечении препаратами часто прогрессирует: воспаление задевает париетальную брюшину, у пациента обостряются симптомы интоксикации.Гангренозная форма острого холецистита стремительно развивается, антибиотикотерапия неэффективна, отсутствие оперативного вмешательства может привести к появлению осложнений и даже смерти. При хирургическом лечении прогноз благоприятный.
Осложнения острого холецистита
К возможным осложнениям заболевания относятся:
- эмпиема, водянка ЖП;
- механическая желтуха;
- гангрена желчного пузыря;
- перфорация ЖП;
- перитонит;
- подпеченочный абсцесс;
- острый панкреатит;
- желчные свищи.
Источник: https://apechen.ru/holecistit/ostryy-holecistit-simptomy-i-lechenie.html


