Рак предстательной железы
Рак простаты
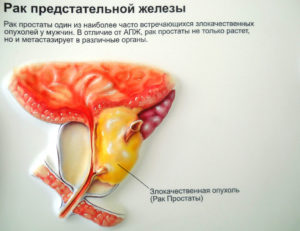
Рак простаты – это злокачественная опухоль тканей предстательной железы.
Патология проявляется симптомами инфравезикальной обструкции (вялой прерывистой струей мочи, никтурией, постоянными позывами на мочеиспускание); гематурией, гемоспермией, болью в тазовой области, эректильной дисфункцией.
В диагностике рака простаты применяют пальцевое прямокишечное исследование предстательной железы, определение ПСА, УЗИ, биопсию. Лечение может включать радикальную простатэктомию, дистанционную лучевую терапию, брахитерапию, ихимиотерапию.
В ряде стран в структуре онкозаболеваний рак простаты по частоте встречаемости у мужчин уступает только раку легкого и раку желудка.
В современной онкоурологии заболевание является серьезной медицинской проблемой, поскольку зачастую диагностируется только на III-IV стадии. Это связано как с длительным бессимптомным развитием опухоли, так и с неадекватной реализацией мер по ранней диагностике.
Раком предстательной железы чаще заболевают мужчины старше 60 лет, однако в последние годы прослеживается тенденция к «омоложению» патологии.
Причины
Рак простаты является полиэтиологическим заболеванием с невыясненными до конца причинами. Главным фактором риска считается возраст мужчины.
Более 2/3 случаев злокачественных опухолей предстательной железы приходится на возраст старше 65 лет; в 7% наблюдений болезнь диагностируется у мужчин моложе 60 лет.
Другим предрасполагающим моментом служит расовая принадлежность: заболевание наиболее распространено среди афроамериканцев и реже всего встречается у выходцев из Азии.
Определенное значение в этиологии отводится семейному анамнезу. Наличие патологии у отца, брата или других мужчин в семье увеличивает риск возникновения рака простаты в 2-10 раз. Существует предположение, что вероятность новообразования данной локализации у мужчины увеличивается, если в семье есть родственницы, больные раком молочной железы.Среди других вероятных факторов риска выделяют особенности питания, связанные с употреблением большого количества животных жиров, терапию тестостероном, недостаток витамина D.
Некоторые исследования указывают на повышенную вероятность возникновения опухоли у мужчин, перенесших вазэктомию (стерилизацию).
Уменьшает возможные риски употребление продуктов сои, богатых фитоэстрогенами и изофлавоноидами; витамина Е, селена, каротиноидов, диета с пониженным содержанием жиров.
Рак простаты представлен следующими гистологическими формами: аденокарциномой (крупноацинарной, мелкоацинарной, криброзной, солидной), переходно-клеточным, плоскоклеточным и недифференцированным раком.
Наиболее распространен железистый рак – аденокарцинома, составляющий 90% всех выявляемых новообразований простаты. Кроме морфологической верификации важное значение имеет степень дифференцировки опухоли (высокая, умеренная, низкая).
Переходно-клеточный рак классифицируется аналогично раку уретры. По системе TNM выделяют несколько стадий аденокарциномы:
- Т1 – аденокарцинома не проявляется клинически, не визуализируется инструментальными методами и не пальпируется; может быть обнаружена только с помощью биопсии простаты и гистологического исследования, выполняемых по поводу повышенного уровня простатспецифического антигена (ПСА)
- Т2 – инвазия аденокарциномы ограничивается тканью железы (одной или двумя долями) или ее капсулой. Опухоль пальпируется и визуализируется инструментальными методами.
- Т3 – аденокарцинома прорастает за пределы капсулы железы или в семенные пузырьки.
- Т4 – аденокарцинома распространяется на шейку или сфинктер мочевого пузыря, прямую кишку, мышцу-леватор заднего прохода, стенку таза.
- N1 – обнаруживаются метастазы в лимфоузлах малого таза
- М1 – определяются отдаленные метастазы рака простаты в лимфоузлах, костях и др. органах.
Симптомы рака простаты
Новообразование характеризуется длительным латентным периодом развития. Первые признаки рака простаты напоминают проявления простатита или аденомы предстательной железы.
Симптомами локализованной неоплазии служат учащение мочеиспускание с затруднением начала микции; чувство неполного опорожнения мочевого пузыря; прерывистая и слабая струя мочи; частые позывы к мочеиспусканию, проблемы с удержанием мочи.
При местно-распространенном раке возникают жжение или боль при мочеиспускании или семяизвержении; гематурия и гемоспермия; боли в промежности, над лобком или тазу; боли в пояснице, вызванные гидронефрозом; эректильная дисфункция; анурия и признаки почечной недостаточности. Непрерывные тупые боли в позвоночнике и ребрах, как правило, свидетельствуют о метастазировании в кости. В поздних стадиях рака простаты могут развиваться отеки нижних конечностей, обусловленные лимфостазом, похудение, анемия, кахексия.
Диагностика
Объем обследования, требуемый для выявления рака простаты, включает пальцевое исследование железы, определение ПСА в крови, УЗИ и УЗДГ простаты, биопсию предстательной железы.
При пальцевом исследовании простаты через стенку прямой кишки определяются плотность и размеры железы, наличие пальпируемых узлов и инфильтратов, локализация изменений (в одной обеих долях).
Однако только с помощью пальпации невозможно отличить рак органа от хронического простатита, туберкулеза, гиперплазии, камней предстательной железы, поэтому требуются дополнительные верификационные исследования.
Распространенным скрининговым тестом при подозрении на рак простаты является определение уровня ПСА в крови.Специалисты-онкоурологи ориентируются на следующие показатели: при уровне ПСА 4-10 нг/мл вероятность рака составляет около 5%; 10-20 нг/мл — 20-30%; 20-30 нг/мл — 50-70%, выше 30 нг/мл — 100%.
Следует учитывать, что повышение показателей простат-специфического антигена также отмечается при простатите и доброкачественной гиперплазии предстательной железы.
УЗИ простаты может выполняться из трансабдоминального или трансректального доступа: последний позволяет выявлять даже небольшие опухолевые узлы.
Под эхоскопическим контролем выполняется биопсия предстательной железы, позволяющая получить материал для морфологического исследования и провести гистологическое типирование неоплазии. Биопсия может выполняться через промежность, стенку уретры или прямой кишки.
Иногда для получения биопсийного материала прибегают к трансуретральной резекции простаты. Дополнительно может проводиться определение уровня тестостерона, МРТ простаты, УЗИ брюшной полости, сцинтиграфия скелета, рентгенография легких.
С учетом стадии опухоли может быть предпринято хирургическое лечение, радиотерапия (дистанционная или внутритканевая), химиотерапия.
Основной вид хирургического вмешательства при новообразовании Т1-Т2 стадии – радикальная простатэктомия, в ходе которой полностью удаляется железа, семенные пузырьки, простатический отдел мочеиспускательного канала и шейка мочевого пузыря; производится лимфодиссекция. Проведение радикальной простатэктомии может сопровождаться последующим недержанием мочи и импотенцией.
С целью индукции андрогенной блокады при раке простаты может быть выполнена энуклеация яичек (билатеральная орхиэктомия). Данная операция приводит к прекращению выработки эндогенного тестостерона и снижению темпа роста и диссеминации опухоли.В последние годы вместо хирургической кастрации чаще используется медикаментозное подавление выработки тестостерона агонистами LHRH-гормонов (гозерелин, бусерелин, трипторелин). В ряде случаев прибегают к максимальной андрогенной блокаде, сочетающей хирургическую или медикаментозную кастрацию с приемом антиандрогенов в индивидуальном режиме.
Гормонотерапия может сопровождаться приливами жара, развитием остеопороза, снижением либидо, импотенцией, гинекомастией.
При раке Т3-Т4 стадии применяется радиотерапия дистанционным или внутритканевым методом. При внутритканевом облучении (брахитерапии) в простату вводится специальный радиоактивный имплант, который избирательно разрушает опухолевые клетки.
Химиотерапия проводится при распространенных стадиях новообразования и неэффективности гормонотерапии, позволяя продлить жизнь пациенту.
На этапе изучения и экспериментальных исследований находятся такие методы лечения, как криотерапия, гипертермия, лазеротерапия, сфокусированная ультразвуковая терапия.
Прогноз и профилактика
Перспектива выживаемости зависит от стадии онкопроцесса и дифференцировки опухоли. Низкая степень дифференцировки сопровождается ухудшением прогноза и снижением показателя выживаемости.
На стадиях Т1-Т2 N0М0 радикальная простатэктомия способствует 5-летней выживаемости у 74-84% пациентов и 10-летней — у 55-56%. После лучевой терапии благоприятный 5-летний прогноз имеют 72-80% мужчин, 10-летний — 48%.
У больных после орхиэктомии и находящихся на гормонотерапии 5-летняя выживаемость не превышает 55%.
Полностью исключить развитие рака простаты не представляется возможным. Мужчинам старше 45 лет необходимо прохождение ежегодного обследования у уролога-андролога для раннего выявления новообразования. Рекомендуемый скрининг для мужчин включает ректальное пальцевое исследование железы, ТРУЗИ простаты, определение ПСА в крови.Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_urology/prostate-cancer
Рак предстательной железы
- рак предстательной железы
- простатоспецифический антиген
- радикальная простатэктомия
- скрининг
ААТ – антиандрогенная терапия
АР – андрогеновые рецепторы
ВОЗ – Всемирная организация здравоохранения
ГТ – гормональная терапия
ДГПЖ – доброкачественная гиперплазия предстательной железы
ДИ – доверительный интервал
ДЛТ – дистанционная лучевая терапия
КР РПЖ – кастрационно-рефрактерный рак предстательной железы
КТ – компьютерная томография
ЛГРГ – лютеинизирующий гормон рилизинг-гормона
ЛТ – лучевая терапия
ЛУ – лимфатические узлы
мг – миллиграммы
МКБ-10 – Международная классификация болезней 10-го пересмотра
МРТ – магнитно-резонансная томография
мМРТ – мультипараметрическая магнитно-резонансная томография
нг/мл – нанограммы на миллилитры
ОЗМ – острая задержка мочеиспускания
оПСА – общий простатспецифический антиген
ПЖ – предстательная железа
ПРИ – пальцевое ректальное исследование
ПСА – простатоспецифический антиген
РАРП – роботассистированная радикальная простатэктомия
РПЖ – рак предстательной железы
РПЭ – радикальная простатэктомия
свПСА – свободный простатспецифический антиген
СГ – стадия по Глиссону
СОД – суммарная очаговая доза
ТРУЗИ – трансректальное ультразвуковое исследование
ТУР – трансуретральная резекция предстательной железы
УЗИ – ультразвуковое исследование
ХП – хронический простатит
ХТ – химиотерапия
ЦОК – циркулирующие опухолевые клетки
ASTRO – Американское общество радиологической онкологии
Guidelines EAU – клиническое руководство Европейской ассоциации урологов
HIFU – High Intensity Focused Ultrasound (Высокоинтенсивный фокусированный ультразвук)
IGRT – Image Guided Radiation Therapy (Лучевая терапия, ориентированная на положение простаты в режиме реального времени)
IMRT – Intensive Modulated Radiation Therapy (Лучевая терапия с модуляцией интенсивности)
IPSS – International Prostate Symptom Score (Международный индекс симптомов при заболеваниях простаты)
PCPT – Prostate Cancer Prevention Trial (Исследование по профилактике рака простаты)
PHI – Prostate Health Index (Индекс здоровья простаты)
PCA3 – Prostate Cancer gene 3
Термины и определения
Простатоспецифический антиген (ПСА) – белок-онкомаркер, который указывает на возможное наличие злокачественного поражения предстательной железы.
Трансуретральная резекция предстательной железы (ТУР) – эндоскопическая операция, подразумевающая удаление ткани предстательной железы посредством инструмента, проведенного через мочеиспускательный канал.
International Prostate Symptom Score (IPSS) Международный индекс симптомов при заболеваниях простаты) – вопросник для определения выраженности расстройств мочеиспускания.
Брахитерапия (внутритканевая лучевая терапия) – имплантация радиоактивных зерен в ткань предстательной железы.
1.1 Определение
Рак предстательной железы (РПЖ) – злокачественное новообразование предстательной железы.
1.2 Этиология и патогенез
Этиология и патогенез заболевания остаются малоизученными.
1.3 Эпидемиология
РПЖ является одним из наиболее распространённых злокачественных заболеваний у мужчин. Ежегодно в мире регистрируют более 550 тыс. новых случаев РПЖ. Именно с этим связан тот факт, что диагностике и лечению данной патологии в последнее время уделяется все больше внимания как за рубежом, так и в Российской Федерации.
Наиболее высокие показатели заболеваемости РПЖ отмечены в США, Канаде и в ряде стран Европы, где он выходит на 1-е место в структуре онкологических заболеваний. Так, по данным Национального института рака (National Cancer Institute) США, с 1986 по 1992 гг. показатель заболеваемости РПЖ среди белого населения вырос на 108% и на 102% — для чернокожих американцев.
В России заболеваемость РПЖ также неуклонно возрастает. Так, в 2006 г. впервые выявлено 18 092 новых случая РПЖ и стандартизованный показатель составил 21,4 на 100 тыс. населения. Прирост заболеваемости с 1996 по 2006 гг. 94,84% при среднем темпе прироста за 2006 г. 6,9%.
Неутешительными остаются и показатели смертности. В 2006 г. в России от РПЖ умерли 8516 человек, что на 3,08% больше, чем в 2005 г. За 10 лет (с 1996 по 2006 гг.) прирост показателя смертности составил 35,43%.Несмотря на улучшение методов диагностики РПЖ и внедрение в ряде клиник ПСА-мониторинга, заболеваемость запущенными формами РПЖ в России остаётся высокой. По данным на 2006 г., РПЖ IV стадии, при которой уже невозможно проведение радикального лечения, верифицирован у 22% больных.
III стадия РПЖ диагностирована у 39% больных, I–II стадии — у 36,5%. Стадия заболевания не была установлена у 2,5% больных [40, 74, 90, 94].
Распространённость РПЖ зависит от этнических и географических особенностей. Как мы уже писали, наиболее высокая заболеваемость у афроамериканцев, проживающих в США (на 60% выше, чем у белых американцев), наименее высокая — у китайцев, проживающих в Китае [107].
Помимо расовых особенностей факторами риска развития РПЖ считают генетическую предрасположенность, возраст мужчины и особенности питания.
Вероятность развития опухоли предстательной железы у мужчины, у которого один из ближайших родственников первой степени родства (отец или брат) болел РПЖ, вдвое выше, чем в популяции; если болели двое родственников или более, риск заболевания РПЖ возрастает в 5–11 раз [41, 108].
Показатель заболеваемости белых американцев в возрасте до 65 лет составляет 44 на 100 тыс., а в возрасте 65–74 лет — 900 на 100 тыс. [107]. Риск развития РПЖ повышается у мужчин, употребляющих большое количество жиров животного происхождения [29].
1.4 Кодирование по МКБ 10
С61 – Злокачественное новообразование предстательной железы.
1.5 Классификация
Классификация по системе TNM:
Т — первичная опухоль
- Тх — недостаточно данных для определения первичной опухоли.
- Т0 — первичная опухоль не определяется.
- Т1 — клинически неопределяемая опухоль (не пальпируется и не визуализируется):
- Т1а — опухоль случайно выявлена при операции (объём опухолевой ткани не более 5% резецированной ткани предстательной железы);
- T1b — опухоль случайно выявлена при операции (объём опухолевой ткани более 5% резецированной ткани предстательной железы);
- Т1с — опухоль выявлена при игольчатой биопсии (выполненной в связи с повышением уровня ПСА).
- Т2 — опухоль локализуется в предстательной железе [1]:
- Т2а — опухоль локализуется в одной доле и занимает 50% поражённой доли;
- T2с — опухоль располагается в обеих долях.
- Т3 — опухоль выходит за пределы капсулы предстательной железы [2]:
- Т3а — опухоль прорастает в парапростатическую клетчатку (с одной или с обеих сторон);
- T3b — опухоль прорастает в семенные пузырьки.
- Т4 — опухоль прорастает в окружающие органы и ткани, кроме семенных пузырьков (шейку мочевого пузыря, наружный сфинктер, прямую кишку, мышцу, поднимающую задний проход, и/или переднюю брюшную стенку).
N — регионарные лимфатические узлы [3]
- Nх — недостаточно данных для определения статуса лимфатических узлов.
- N0 — нет метастазов в регионарные лимфатические узлы.
- N1 — метастазы в регионарные лимфатические узлы.
М — отдалённые метастазы [4]
- Мх — недостаточно данных для определения отдалённых метастазов.
- М0 — нет отдалённых метастазов.
- М1 — отдалённые метастазы:
- М1а — метастазы в лимфатические узлы, не относящиеся к регионарным;
- M1b — метастазы в кости;
- М1с — метастазы в другие органы.
рТ — патоморфологическая оценка первичной опухоли
- рТ2 — опухоль ограничена капсулой предстательной железы:
- рТ2а — опухоль локализована в одной доле;
- pT2b — опухоль локализована в обеих долях.
- рТ3 — экстракапсулярное распространение опухоли:
- рТ3а — экстракапсулярная инвазия в клетчатку;
- pT3b — инвазия семенных пузырьков.
- рТ4 — прорастание в мочевой пузырь, прямую кишку или мышцы.
Примечание. [1] Опухоль, выявленную в одной или обеих долях при биопсии, но не пальпируемую и не визуализируемую, классифицируют как Т1с. [2] Инвазия опухоли в верхушку или в капсулу (но не за пределы капсулы) предстательной железы классифицируют как Т2, но не как Т3.
[3] Регионарные лимфатические узлы — лимфатические узлы полости малого таза, располагающиеся ниже бифуркации общих подвздошных артерий. Сторона поражения не влияет на определение символа N. [4] При выявлении более одной локализации метастазов используют более распространённый символ.
Степень дифференцировки (по классификации ВОЗ)
GХ — дифференцировка не может быть определена;
G1 — высокодифференцированный рак;
G2 — умеренно дифференцированный рак;
G3 — низкодифференцированный рак;
G4 — недифференцированный рак.
Группировка РПЖ по стадиям представлена в табл. 1.
Таблица 1 – Группировка рака предстательной железы по стадиям
| Стадия | Т | N | М | G |
| I | Т1а | N0 | М0 | G1 |
| II | Т1а | N0 | М0 | G2–3 |
| T1b | N0 | М0 | Любая G | |
| T1c | N0 | М0 | Любая G | |
| Т2 | N0 | М0 | Любая G | |
| III | Т3 | N0 | М0 | Любая G |
| IV | Т4 | N0 | М0 | Любая G |
| Любая Т | N1 | М0 | Любая G | |
| Любая Т | Любая N | Ml | Любая G |
Морфологическая классификация РПЖ
- мелкоацинарная;
- крупноацинарная;
- криброзная;
- папиллярная;
- солидно-трабекулярная;
- эндометриоидная;
- железисто-кистозная;
- слизеобразующая.
- Переходно-клеточный рак.
- Плоскоклеточный рак.
Морфологическая классификация по шкале Глисона
Для оценки степени дифференцировки РПЖ наибольшее распространение получила классификация, предложенная канадским патоморфологом Глисоном (Gleason).
По классификации Глисона степень дифференцировки опухоли оценивают по 5-балльной шкале: 1 балл — наиболее высокодифференцированная опухоль, 5 баллов — низкодифференцированная опухоль.
Поскольку РПЖ, как правило, представляет собой опухоль с неоднородной морфологической структурой, принято выделять наиболее распространённую гистологическую градацию (первичный балл) и следующую по частоте встречаемости градацию дифференцировки (вторичный балл).При сложении первичной и вторичной оценки получают сумму Глисона (от 2 до 10 баллов). Классификация Глисона имеет особое прогностическое значение для предсказания патоморфологической стадии процесса и оценки результатов лечения РПЖ.
2.1 Жалобы и анамнез
Как правило, на ранних стадиях РПЖ симптоматика отсутствует, так как чаще всего поражаются периферические отделы простаты. При новообразовании простаты появляются симптомы, которые можно разделить на три группы:
- симптомы инфравезикальной обструкции: ослабление и прерывистость струи мочи, ощущение неполного опорожнения мочевого пузыря, учащение мочеиспускания, императивные позывы к мочеиспусканию, стрессовое недержание мочи;
- симптомы, связанные с местным прогрессированием опухоли: гемоспермия, гематурия, недержание мочи, эректильная дисфункция, боль в надлобковой области и промежности;
- симптомы, связанные с отдалёнными метастазами: боль в костях, пояснице (при обструкции мочеточников), отёк нижних конечностей (лимфостаз), параплегия (компрессия спинного мозга), потеря массы тела, анемия, уремия, кахексия.
2.2 Физикальное обследование
- Рекомендуется проведение пальцевого ректального исследования.
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1b)
Источник: https://medi.ru/klinicheskie-rekomendatsii/rak-predstatelnoj-zhelezy_14231/
Симптомы рака предстательной железы: от локализованных форм и до развития метастазов
За последние годы отмечается значительный рост заболеваемости раком предстательной железы (РПЖ). Среди онкологических диагнозов у мужчин он занимает ведущее место. Несмотря на улучшение ранней диагностики РПЖ, выявляемость запущенных случаев и смертность остаются высокими. У 22% пациентов заболевание впервые диагностируется уже на 4-й стадии, у 35%- на 3-й.
Несмотря на то, что РПЖ на ранних этапах протекает чаще всего бессимптомно, существует целый ряд неспецифических признаков, по которым можно заподозрить эту патологию.
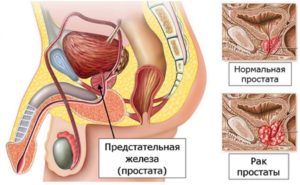
Изменения в простате при наличии рака
Предстательная железа – небольшой орган, располагающийся в малом тазу. Состоит из двух долей, соединяющихся перешейком. Сзади к ней примыкает прямая кишка, сверху находится шейка мочевого пузыря, на заднебоковых поверхностях – семенные пузырьки.
Простата охватывает начальный отдел уретры, через ее толщу проходят семенные протоки. Условно всю предстательную железу делят на 3 зоны: центральную (ближе к мочевому пузырю), переходную (среднюю) и периферическую, где и возникает подавляющее большинство злокачественных опухолей.
В норме простата имеет размеры 3x4x2,5 см, ее объем и форму сравнивают с грецким орехом.
При РПЖ она может значительно увеличиваться в размерах и сдавливать мочеиспускательный канал. Нарушение мочеиспускания – это основной местный симптом.
При прогрессировании процесса могут появиться и общие признаки влияния рака на весь организм (паранеопластические симптомы).
Метастазирование первичной опухоли формирует картину поражения других органов, иногда РПЖ изначально проявляется именно влиянием отдаленных метастазов.
Местные признаки
Первые симптомы рака предстательной железы у мужчин появляются тогда, когда опухоль уже достаточно большая или расположена в центральной или переходной зонах.
Клиника со стороны нижних мочевыводящих путей
- Ослабление и/или разбрызгивание струи мочи.
- Прерывистость акта мочеиспускания.
- Учащение позывов сходить в туалет. Императивные позывы – внезапное, сильное желание помочиться, вплоть до недержания.
- Необходимость просыпаться ночью, чтобы опорожнить пузырь.
- Неудовлетворенность после мочеиспускания, чувство неполного опорожнения пузыря.
- Недержание мочи.
- Трудно начать акт мочеиспускания, необходимость натуживаться. Особенно это заметно в утренние часы.
- Дискомфорт и жжение при мочеиспускании.
- Боли постоянного характера в надлобковой области, спине, промежности.
В результате частичной обструкции (закупорки) уретры мочевой пузырь может опорожняться не полностью, в нем остается остаточный объем.
Если пациент игнорирует эти симптомы и не обращается к врачу, возможно развитие хронической задержки мочи. Проявляется это состояние следующими симптомами:
- Парадоксальная ишурия – постоянное подтекание мочи.
- Тяжесть внизу живота.
- Увеличение живота за счет растягивания мочевого пузыря (иногда он может доходить до пупка).
- Боли в поясничной области за счет растягивания почечных лоханок.
- Присоединение инфекции и пиелонефрита.
- Развитие почечной недостаточности (повышение давления, слабость, тошнота, кожный зуд, отеки всего тела).
Симптомы нарушения половой функции
- Половой акт неполноценен, не завершается эякуляцией.
- Гемоспермия – примесь крови в сперме.
- Боли во время семяизвержения.
- Импотенция.
Поражение тазовых лимфоузлов и прорастании опухоли в близлежащие органы
- Отеками одной или обеих ног.
- Боль постоянного характера внизу живота, в промежности.
- Гематурия – примесь крови в моче при прорастании в мочевой пузырь или уретру.
- Запоры, ложные позывы к дефекации, слизь и кровь в кале при прорастании в прямую кишку.
Общие симптомы
Растущая злокачественная опухоль имеет свойство оказывать влияние на весь организм. Это объясняется выделением токсических продуктов обмена, а также выбросом в кровь биологически активных веществ, продуцируемых клетками карциномы.
К общим и паранеопластическим симптомам рака предстательной железы относят:
- Снижение гемоглобина.
- Слабость, утомляемость, плохой аппетит.
- Похудание.
- Кожный зуд.
- Воспаления суставов.
- Повышение температуры тела.
- Дерматиты.
- Полинейропатии – онемение в конечностях, слабость.
Скелет
Рак простаты чаще всего метастазирует в кости (от 50 до 70% всех метастазов). И в половине случаев – это поясничные и грудные позвонки, реже – кости таза или бедра, может быть множественное поражение скелета.
Именно сильные боли в спине обычно заставляют пациента с РПЖ уже 4-й стадии обратиться к врачу.
Боли при метастатическом поражении костей постепенно нарастающие, усиливаются ночью. Обычные обезболивающие препараты помогают слабо. При наличии отсевов в позвонки происходит их компрессия, сдавливание нервных корешков, нарушение функции ходьбы. Такие пациенты часто получают патологические переломы при малейшем неловком движении.
Деформации позвонков могут вызвать картину сдавления спинного мозга. Постепенно такие пациенты перестают ходить без посторонней помощи, может возникнуть нарушение тазовых функций (теряется контроль за мочеиспусканием и дефекацией).
При деструкции костей в крови повышается уровень кальция, что может вызвать нарушения работы сердца (блокады, аритмии), со стороны желудочно-кишечного тракта – запоры, боли в животе, тошнота, рвота.
Печень
На втором месте по частоте формирования опухолевых отсевов.
Единичные очаги в этот орган могут не давать никаких симптомов. Если же имеют место множественное поражение, то определяются:
- Желтушность кожи.
- Боли и тяжесть в правом подреберье при увеличении печени.
- Расширение вен на передней брюшной стенке.
- Увеличение живота (асцит).
- Кровотечения (носовые, ректальные, желудочно-пищеводные).
Метастазы в бронхолегочную систему
При наличии опухолевых отсевов в легкие возможны такие признаки рака простаты у мужчин:
- Надсадный, не поддающийся лечению кашель.
- Кровохарканье.
- Нарастающая одышка.
- Постоянные боли в грудной клетке.
Поражение головного мозга
Метастазы в мозг всегда сопровождаются неврологической симптоматикой. В зависимости от размера очагов, количества и локализации могут наблюдаться:
- Головные боли распирающего характера, с тошнотой.
- Судороги.
- Нарушения речи.
- Полный (плегия) или частичный (парез) паралич конечностей с одной стороны.
- Головокружение, шаткость походки.
- Психические нарушения.
Динамика симптомов в зависимости от стадии
Рак простаты условно делится онкологами на:
- локализованную форму (ограниченную капсулой органа);
- местнораспространенную (с регионарными метастазами в лимфоузлы или окружающие ткани);
- генерализованную (с распространением на другие органы, удаленные от первичного очага).
Начальная форма РПЖ (1-2 стадия), особенно исходящая из периферической зоны, чаще всего протекает бессимптомно. Но иногда даже на первой стадии могут наблюдаться признаки нарушения мочеиспускания или эректильная дисфункция.
Однако эти симптомы при раке простаты на ранней стадии неспецифичны, они характерны также и для доброкачественной аденомы предстательной железы, которая встречается у 50% мужчин старше 50 лет. Выявить РПЖ на фоне аденомы можно только специальным обследованием.
Рак 3-й стадии (местнораспространенный) характеризуется более выраженными признаками нарушения мочеиспускания, может быть примесь крови в моче или сперме, появляются боли в тазу, в промежности, присоединяются общие и неопластические симптомы.Генерализованный РПЖ дает очень яркую клиническую картину при метастазах в кости и головной мозг. Усиливаются признаки раковой интоксикации (слабость, похудание, анемия). При этом местные симптомы могут отходить на второй план.
Заключение
Большинство вариантов РПЖ относится к медленнопрогрессирующим опухолям. На ранних стадиях не существует специфических симптомов рака простаты, поэтому его так трудно распознать. Но нужно помнить, что каждый третий мужчина старше 70 лет имеет шанс заболеть РП и 3% рискует умереть от него.
Даже при незначительных нарушениях мочеиспускания нужно обращаться к урологу. Скорее всего будет диагностирована доброкачественная аденома ПЖ и назначено лечение. Но это не значит, что нужно успокоиться и больше не ходить к врачу.
Доброкачественная гиперплазия простаты не исключает возникновения рака. Для своевременного выявления злокачественного новообразования нужно регулярно проходить обследования (уровень ПСА в динамике, трансректальное УЗИ, при необходимости может быть назначено МРТ малого таза и биопсия железы).
РПЖ, выявленный на начальных стадиях, имеет все шансы на излечение. И большая роль в его выявлении отводится самому пациенту.
Источник: https://RosOnco.ru/rak-predstatelnoj-zhelezy/simptomy-raka-prostaty
Рак предстательной железы (рак простаты)
Заболеваемость раком предстательной железы в г. Санкт-Петербурге составляет более 40 человек на 100 тыс. мужского населения.
Это означает, что каждый год как минимум 1,5 тыс. петербуржцев получают неприятное известие, вносящее значительные коррективы в их жизнь. Не менее половины заболевших страдают запущенными формами рака простаты и практически не имеют шансов на полное излечение (только на продление жизни, и то – при условии непрерывной терапии).
В США рак предстательной железы выявляется значительно чаще: заболеваемость в среднем превышает 150 человек на 100 тыс.
мужского населения (имеет выраженные расовые отличия: у афроамериканцев – более 200, у китайцев – менее 50).
При этом местно-распространенные и метастатические формы рака простаты встречаются не более чем у 25% пациентов. Остальные же 75% могут быть избавлены от недуга после адекватного радикального лечения.
Причины рака предстательной железы
В чем причина столь очевидных и неутешительных отличий?
Дело в том, что в развитых странах практически все мужское население старше 45-50 лет ежегодно сдает анализ крови на ПСА (простат-специфический антиген) и проходит ПРИ (пальцевое ректальное исследование простаты). Эти нехитрые и недорогие меры позволяют спасать миллионы жизней и экономить миллиарды долларов (лечить больных с ранними формами рака простаты не только эффективнее, но и значительно дешевле).
В связи с вышесказанным, сразу хочется призвать читателя, если ему уже исполнилось 45-50 лет, пойти в сертифицированную лабораторию и сдать анализ крови на ПСА, после чего обратиться к грамотному урологу за консультацией.
Доказанным фактором риска возникновения рака предстательной железы является наследственность.
Если у отца обнаружен рак простаты, то у сына вероятность заболевания повышается в несколько раз по сравнению с общей популяцией.
Также факторами риска рака простаты считаются особенности питания (преобладание животных жиров в рационе) и хронический воспалительный процесс в предстательной железе (хронический простатит).
Диагностика рака предстательной железы
На ранних стадиях (которые можно вылечить радикально) рак простаты чаще всего клинически не проявляется – никаких жалоб нет! В дальнейшем больные могут жаловаться на нарушения мочеиспускания (вялая струя мочи, ночные мочеиспускания, учащенные мочеиспускания и др.), боли в промежности, надлобковой области, в костях, пояснице, появление крови в моче, в сперме, отеки конечностей, слабость, быструю утомляемость и др.
Основным методом ранней диагностики рака простаты является анализ крови на ПСА. Ранее «нормальным» считался уровень ПСА — 4 нг/мл. Сегодня «тревожная граница» ПСА находится в среднем на уровне 2,5 нг/мл.
Важно отметить, что ПСА может повышаться также при аденоме простаты, простатите и после различных манипуляций с органом (катетеризация уретры, биопсия, массаж и др.
), поэтому каждый случай повышения ПСА надо рассматривать индивидуально.
После анализа ПСА больному выполняется пальцевое ректальное исследование – простата ощупывается доктором через прямую кишку пациента. Это исследование несложное и недорогое, но весьма информативное – пренебрегать им ни в коем случае не следует!Следующим в алгоритме диагностики рака простаты обычно следует УЗИ или ТРУЗИ (трансректальное УЗИ – с использованием специального датчика, устанавливаемого в прямую кишку). При этом исследовании можно установить объем и конфигурацию простаты, изучить эхоструктуру органа (выявить «подозрительные» участки), оценить состояние верхних и нижних мочевых путей.
Обязательным исследованием в алгоритме диагностики рака простаты является трансректальная мультифокальная биопсия простаты под ультразвуковым контролем. Эта манипуляция позволяет забрать из предстательной железы пациента тонкие столбики ткани для последующего гистологического исследования.
Значение биопсии простаты трудно переоценить: от результатов данного исследования зависит вся дальнейшая тактика лечения пациента! В результате изучения биопсийного материала врач-патологоанатом устанавливает наличие/отсутствие злокачественных клеток в ткани простаты (подтверждение/опровержение диагноза), протяженность поражения органа, степень дифференцировки опухоли (насколько рак «злой») и многие другие параметры. В связи с этим к биопсии предъявляется ряд требований, вот основные из них:
- манипуляция должна выполняться с использованием специального оборудования (трансректальный биопсийный датчик и соответствующее программное обеспечение ультразвукового аппарата);
- забор тканей должен производиться современными атравматичными биопсийными иглами (с применением биопсийных пистолетов или одноразовых устройств) – это сделает манипуляцию минимально болезненной и максимально эффективной;
- количество биопсийных вколов должно быть не меньше 6 (оптимальное количество – не менее 10-14, но могут быть и исключения) – от этого зависит вероятность обнаружения рака;
- полученные столбики тканей должны быть отправлены на исследование к квалифицированному патологоанатому, выполняющему исследования биопсийного материала простаты регулярно и в соответствии с современными международными требованиями.
В зависимости от конкретной клинической ситуации дополнительно (по показаниям) могут быть использованы МРТ (в том числе с эндоректальной катушкой), КТ, ПЭТ, радиоизотопное исследование костей скелета и др.
Обращаем Ваше внимание на то, что интернет-сайт uroportal.ru несет исключительно информационный характер. В действительности заболевание может протекать по другому. Не пытайтесь заниматься самостоятельной диагностикой и лечением, при наличии симптомов заболевания настоятельно рекомендуем обратиться за консультацией к специалисту.
Запись на консультацию к урологу
Методы лечения рака предстательной железы
Рак предстательной железы можно разделить на три формы, принципиально отличающиеся по степени распространенности опухолевого процесса, методам лечения и прогнозу: локализованный, местно-распространенный и генерализованный (метастатический) рак простаты.
Локализованный рак простаты не выходит за границы капсулы органа и не имеет метастазов.
Международным «золотым стандартом» лечения этой формы рака предстательной железы, обеспечивающим самую высокую онкоспецифическую выживаемость (около 90%), является радикальная простатэктомия (РПЭ).
При этой операции происходит удаление всей простаты с семенными пузырьками и регионарными лимфатическими узлами (по показаниям). Все принципиальные этапы РПЭ четко сформулированы и выверены десятилетиями. Еще 15 лет назад РПЭ выполнялась практически только через открытые доступы: позадилонный и промежностный.
Сегодня удаление простаты осуществляется также с помощью лапароскопии и предбрюшинно (эндоскопически) – с использованием лапароскопического оборудования, а также с применением робототехники (например, DaVinci).
Необходимо еще раз отметить, что никаких ПРИНЦИПИАЛЬНЫХ отличий в технике операций, выполняемых тем или иным доступом нет – преимущество современных методик (удаление простаты с помощью лапароскопии) заключается в основном в уменьшении послеоперационных болей и более ранней активизации больного.
Существует мнение, что эндоскопические методики позволяют более точно (прецизионно) выполнять манипуляции, что обеспечивает профилактику многих осложнений. Это утверждение верно только при условии весьма высокого уровня навыков оперирующего хирурга.
Наиболее частые и весьма неприятные осложнения РПЭ: эректильная дисфункция (40-90%) и недержание мочи (1-20%).
Первое осложнение далеко не всегда «актуально» для пациентов старшей возрастной группы. Проблемы с эрекцией после РПЭ в части случаев поддаются терапии препаратами группы ингибиторов ФДЭ-5 (виагра, сиалис, левитра). При неэффективности лекарственного лечения отличные результаты, как правило, обеспечивает имплантация современных протезов полового члена.
Актуальность так называемого «постпростатэктомического недержания мочи» очевидна для пациентов любой возрастной группы. Ранее эффективное лечение этого досадного осложнения обеспечивала только имплантация искусственного сфинктера уретры (AMS-800). Недостатками такой тактики являются: немалая стоимость эндопротеза (более 5 тыс.долларов), высокая вероятность возникновения дисфункции имплантата и/или развития реакций его отторжения (инфекционные осложнения, индивидуальная непереносимость полимера) – от 15-20 до 50-60% (по данным разных авторов).
Кроме того, искусственный сфинктер – это устройство, которым надо адекватно управлять (помпа расположена в мошонке), а это бывает по силам не всем пациентам. Трудности возникают и в случае попадания пациента с имплантированным AMS-800, например, в реанимацию, где ему «насильно» устанавливают катетер, не зная о функционирующей манжете сфинктера.
Это приводит к крайне серьезным осложнениям – некрозу стенки уретры с последующим образованием стриктур (сужений просвета мочеиспускательного канала).
К счастью, в последние годы появились действительно безопасные и эффективные технологии лечения легких и средних форм недержания мочи у мужчин – операции по имплантации под уретру синтетических слингов (лент).
Этот подход совсем не нов, однако только недавно, благодаря совместным усилиям фирм-производителей и клиницистов, он приобрел конкретные, стандартизованные очертания. Наиболее известные слинговые системы для мужчин: InVance, AdVance, Argus, Remeex, I-Stop T.O.M.S.
Настоящим прорывом в хирургическом лечении недержания мочи у мужчин можно назвать появление на рынке эндопротеза УроСлинг мужской (UroSling male). Этот эндопротез имеет уникальную макропористую структуру, устойчивую к растяжению и атравматичную для окружающих тканей.
Кроме того, имплантат без применения дополнительных устройств надежно и безопасно фиксируется к нижним ветвям лонных костей, что обеспечивает ему высокую и стабильную эффективность. Немаловажным преимуществом УроСлинга мужского, разработанного российскими учеными и выпускающегося предприятием Линтекс (г.
Санкт-Петербург), является доступная цена – не более 20 тыс. рублей. В то время как импортные аналоги, зачастую проигрывающие в качестве, стоят не менее 100 тыс. рублей.Для минимизации вероятности возникновения недержания мочи и сохранения потенции в определенных клинических ситуациях возможно выполнение особой модификации РПЭ – так называемой «нервосберегающей» операции. Это подход статистически достоверно обеспечивает намного лучшие функциональные результаты, чем традиционный.
Кроме проблем с эрекцией и недержания мочи после РПЭ могут развиваться (со значительно меньшей частотой) стриктуры анастомоза (соединения) мочевого пузыря и мочеиспускательного канала, сердечно-сосудистые осложнения, массивное лимфоцеле (скопление лимфы в забрюшинном пространстве) и др.
Альтернативные (дополнительные) методы лечения локализованного рака предстательной железы:
- лучевая терапия,
- терапия высокоинтенсивным фокусированным ультразвуком,
- гормональная терапия.
Лучевая терапия принципиально подразделяется на дистанционную и внутритканевую.
Дистанционная терапия осуществляется из источников радиации, располагающихся вне тела пациента.
Она может быть выполнена в стандартном варианте (конвенциальная) и 3D-конформном (позволяет более точно концентрировать пучки радиации на простате с минимальным воздействием на окружающие структуры).
Лучевая терапия может быть использована как самостоятельный и дополнительный метод лечения.
При использовании лучевой терапии как самостоятельного метода возможно полное излечение локализованного рака простаты без операции (результаты экспертных центров лишь незначительно уступают таковым при радикальной простатэктомии), при меньшей частоте развития недержания мочи и сопоставимой частоте эректильной дисфункции. Но, к сожалению, имеется немало «подводных» камней, ограничивающих широкое применение данной методики, среди них:
- длительность курса терапии (до 2 месяцев);
- невозможность точного стадирования опухолевого процесса и определения радикальности лечения (отсутствует удаленный препарат простаты и лимфатических узлов);
- трудно поддающиеся лечению специфические осложнения, связанные с воздействием радиации на мочевой пузырь и прямую кишку (лучевой цистит, лучевой проктит) и др.
Внутритканевая лучевая терапия (брахитерапия) заключается во введении в ткань предстательной железы радиоактивных зерен. Благодаря этому удается создать высокую очаговую дозу ионизирующего излучения на ткань простаты. В экспертных центрах метод позволяет достичь результатов, практических сопоставимых с радикальной простатэктомией.
При этом, в отличие от дистанционной лучевой терапии, требуется лишь однократная процедура имплантации радиоактивных зерен через промежность специальной тонкой иглой под ультразвуковым наведением. Брахитерапия позволяет у большинства пациентов сохранить потенцию и обеспечивает достаточно низкий риск недержания мочи.
Но, опять же, есть ряд нюансов, не позволяющих сделать брахитерапию «золотым стандартом», вот некоторые из них:
- невозможность точного стадирования опухолевого процесса и определения радикальности лечения (отсутствует удаленный препарат простаты и лимфатических узлов);
- метод подходит только для пациентов с минимальной распространенностью опухолевого процесса (далеко не все случаи даже локализованного рака простаты);
- ограничения по объему предстательной железы —
Источник: https://uroportal.ru/rak-predstatelnoy-zhelezy/