Хроническое воспаление верхнечелюстной пазухи
Хронический гайморит (воспаление верхнечелюстной пазухи)
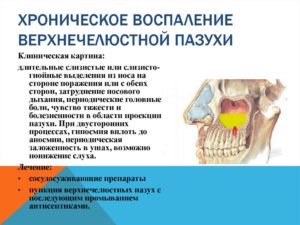
В случае хронического гайморита появляются затруднение носового дыхания, ощущение давления в области придаточных пазухи, иногда болезненность по ходу тройничного нерва почти во всей половине лица и в области зубов.
При хроническом гайморите выделения из носа, слизистые или гнойные, стекают по задней стенке глотки. Эти признаки при хроническом воспалении придаточных пазухи носа обычно выражены незначительно.
Для хронического гайморита характерны гиперемия и отёчность слизистой оболочки, появление выделений в среднем носовом ходе.
Диагноз хронического гайморита ставят на основании данных комплексного общеклинического, оториноларингологического и, если необходимо, аллергологического исследования.
Пункцию верхнечелюстной пазухи производят как с диагностической, так и с лечебной целью. Пункция гайморовой пазухи происходит через нижний носовой ход с помощью обычной иглы Куликовского. Технически пункция гайморовой пазухи несложна.
Предварительно перед пункцией гайморовой пазухи делают общий клинический анализ крови (ОАК), включая определение количества тромбоцитов, времени свертывания крови и длительности кровотечения.
Анестезию слизистой осуществляют, смазывая полость носа 2% раствором новокаина.
Объем гайморовой пазухи и толщина ее костной стенки зависят от возраста: чем он меньше, тем выше у ребенка находится верхнечелюстная пазуха и тем толще ее медиальная стенка.В последнее время пункцию верхнечелюстной (гайморовой) пазухи практически делают детям любого возраста, однако в раннем возрасте — по более строгим показаниям.
Пункционный метод дает возможность не только механического удаления патологического содержимого из гайморовой пазухи, но и воздействия на микробную флору введенными через иглу лекарственными средствами, что обычно улучшает трофику слизистой оболочки придаточной пазухи носа.
Хроническое воспаление гайморовой пазухи (хронический гайморит) сопровождается давлением и болью в половине лица и зубов по ходу тройничного нерва.
При пункции гайморовой пазухи, как осложнения, могут возникнуть коллаптоидные состояния, подкожная эмфизема лица, кровотечение, флегмона щеки, септическое состояние, эмболии центральной артерии сетчатки с появлением слепоты.
Среди хронических форм гайморита у детей нередко отмечается хроническое катаральное воспаление, характеризующееся слабовыраженными симптомами: незначительной общей реакцией организма, катаральными явлениями в полости носа и пазухах. При хроническом гнойном воспалении гной в области выводных отверстий придаточных пазух носа можно обнаружить при микрориноскопии, когда при обычной риноскопии его не видно.
Среди хронических форм серозного воспаления придаточных пазух носа выделяют идиопатическую, ретенционную, вазомоторную и аллергическую, которые различают по этиологии и генезу. Идиопатическая форма воспаления характеризуется транссудацией жидкости, вытекающей по мере накопления через естественное отверстие гайморовой пазухи.
Ретенционная форма воспаления гайморовой пазухи носа — следствие закупорки выводного отверстия пазухи, она характеризуется скоплением в пазухе жидкости бледно-желтого цвета.
При серозной форме воспаления содержимое пазухи имеет светло-желтый цвет (в то время как при кисте — янтарный), на поверхности промывной жидкости не бывает кристаллов холестерина.Существенную помощь в диагностике воспаления гайморовой пазухи носа оказывают рентгенологические данные и компьютерная томография придаточных пазух носа.
При хроническом гайморите выделения из носа, слизистые или гнойные, стекают по задней стенке глотки.
Лечение хронического воспаления верхнечелюстной пазухи (хронического гайморита)
Важно, чтобы терапия хронического воспаления верхнечелюстной пазухи (гайморита) с самого начала была комплексной и при необходимости продолжительной. Применяют различные методы и средства в рациональном их сочетании или последовательности. Общие меры воздействия на организм сочетают с местным лечением, учитывая в каждом случае форму заболевания.
Основной целью местного лечения хронического воспаления верхнечелюстной пазухи (гайморита) является обеспечение свободного оттока содержимого из пазух. При необходимости применяются хирургические меры (удаление полипозно-измененных передних концов носовых раковин, резекция носовой перегородки и т.д.).
Для лучшего опорожнения гайморовых пазух от содержимого, в том числе после анемизации среднего носового хода, голову ребенка наклоняют вперед и вниз (особенно у маленьких детей, еще не умеющих сморкаться).
При набухшей слизистой оболочке в области выводных отверстий пазух для облегчения оттока содержимого производят анемизацию средних носовых ходов 0,1% раствором адреналина.
С целью механической очистки носа от густой слизи, засохшего гноя и корок полость носа орошают щелочным или физиологическим раствором с помощью пульверизатора или резинового баллончика, однако это может спровоцировать отит, вследствие чего метод имеет ограниченное применение.
Если хроническое воспаление верхнечелюстной пазухи (гайморит) протекает на аллергическом фоне, проводят гипосенсибилизирующую терапию (димедрол, пипольфен, супрастин, тавегил и т.д.). Димедрол желательно применять на ночь, так как он оказывает лёгкое снотворное действие. Назначают витамины, особенно зимой и весной.
В нос вводят 1% раствор димедрола с 1–2% раствором протаргола, 0,5% раствор преднизолона. При насыхании корок в носу, наличии густой слизи целесообразно смазывать вход в нос индифферентной мазью.При грибковых поражениях пазух делают промывания растворами натриевой соли нистатина или леворина в концентрации 5мг/мл (10 000 ЕД/мл), водным раствором генцианового фиолетового (0,1% и 0,01%), раствором хинозола (0,01%), проводят общую терапию противогрибковыми антибиотиками (нистатин, леворин в сочетании с сульфаниламидами, например этазолом). Целесообразно дренирование. В случае сочетанной патологии (гнойный процесс в легких, бронхит) проводят соответствующее лечение.
Зондирование верхнечелюстной (гайморовой) пазухи
Зондирование верхнечелюстной (гайморовой) пазухи восстанавливает проходимость и улучшает отток содержимого. Его осуществляют в положении ребенка сидя, желательно, чтобы врач располагался немного ниже.
Зонд вводят в средний носовой ход до задневерхнего отдела полулунной щели, где находится отверстие верхнечелюстной (гайморовой) пазухи. Все движения зондом производят мягко, без усилия, стараясь обходить возникающие при его прохождении препятствия.
При появлении кровотечения зондирование прекращают, так как нарушается ориентировка. Предложено промывание пазухи через её естественное отверстие зондом-канюлей.
Затруднения при зондировании верхнечелюстной (гайморовой) пазухи возникают в случае плотного прилегания средней носовой раковины к боковой стенке носа. При гипертрофии средней и нижней носовых раковин выполняют их частичную резекцию.
Если искривлена перегородка носа, особенно в области среднего носового хода, что затруднит зондирование, ее предварительно резецируют, при наличии полипов в носу и в области естественного отверстия пазух предпринимают полипотомию.
В случае безуспешности зондирования верхнечелюстной (гайморовой) пазухи производят хирургическое вмешательство.
Хирургическое лечение хронического воспаления верхнечелюстной (гайморовой) пазухи при строго установленных показаниях и правильно выбранном методе приводит к значительному сокращению продолжительности заболевания, предупреждая тяжелые последствия и осложнения.
Целью хирургического вмешательства является создание стойкого широкого дренажа и обеспечение условий для хорошего оттока содержимого из придаточных пазух носа.Это не только способствует устранению выделений, постоянно раздражающих слизистую оболочку носа, но и улучшает кровоснабжение, трофику, вентиляцию, аэрацию, создавая условия для ликвидации воспалительного процесса в полости верхнечелюстной (гайморовой) пазухи.
К осложнениям после радикальной операции верхнечелюстной (гайморовой) пазухи относятся, наряду с отёком, воспалительный инфильтрат мягких тканей лица, абсцесс щеки (вследствие проникновения инфекции в мягкие ткани при их отслоении распатором) и др.
Поэтому в последние годы в детской практике отношение к радикальному вмешательству на верхнечелюстной (гайморовой) пазухе стало более сдержанным (особенно при аллергизации организма). Сегодня предпочтение отдают щадящим эндоназальным методам, имеющим ряд преимуществ перед экстраназальными.
При хирургических вмешательствах на верхнечелюстной (гайморовой) пазухе максимально щадят неизмененную слизистую оболочку пазух и полости носа, архитектонику носовых раковин, зубы.
Перед радикальной операцией на верхнечелюстной (гайморовой) пазухе некоторым детям назначают седуксен, иногда — нейролептанальгетики (дроперидол, фентанил). С целью анестезии слизистую оболочку полости носа смазывают раствором кокаина или дикаина, затем вводят 0,5–1% раствор новокаина под верхнюю губу.
Особо беспокойным детям операцию производят под общим обезболиванием. После анестезии под верхней губой чуть выше переходной складки преддверия рта делают горизонтальный разрез слизистой оболочки и надкостницы, начиная от уздечки верхней губы и заканчивая на уровне 2-го большого коренного зуба.
Мягкие ткани отслаивают вместе с надкостницей вверх до клыковой ямки.
Затем резецируют часть лицевой стенки верхнечелюстной пазухи и удаляют ее патологическое содержимое, после этого — часть носовой или медиальной стенки пазухи в области нижнего носового хода, образуя соустье пазухи с полостью носа, которое должно быть достаточно широким.Удаляют только измененную слизистую оболочку, полностью сохраняя неизмененную. Верхнечелюстную (гайморову) пазуху после операции, как правило, не тампонируют (за исключением случаев кровотечения), стремясь предупредить послеоперационные осложнения. Тампон вводят только в соустье, предварительно пропитав его синтомициновой эмульсией, и на следующий день удаляют.
Эндоназальное вскрытие верхнечелюстной (гайморовой) пазухи
Эндоназальное вскрытие верхнечелюстной (гайморовой) пазухи производят под общим или местным обезболиванием путем смазывания слизистой оболочки полости носа в области вмешательства 3% раствором кокаина. В ряде случаев целесообразно местное введение 0,25–0,5% раствора новокаина (в передний и средний ее отделы с медиальной и латеральной стороны в направлении к основанию — месту её прикрепления).
Методики вскрытия верхнечелюстной (гайморовой) пазухи через средний или нижний носовой ход технически мало различаются, но предпочтительнее последний подход. Гипертрофированные носовые раковины частично резецируют.
Однако появляющееся при этом кровотечение мешает дальнейшей работе, поэтому иногда нижнюю носовую раковину лишь надламывают у основания и приподнимают кверху, а в конце операции устанавливают на место. Удобнее всего для этой цели пользоваться носовым зеркалом Киллиана.
После анестезии нижнюю губку носового зеркала устанавливают плашмя на дно полости носа, а верхнюю прижимают к нижнему отделу нижней носовой раковины, после чего губки раздвигают и тем самым поднимают нижнюю носовую раковину, что обеспечивает широкий доступ к медиальной стенке верхнечелюстной пазухи.
Верхнечелюстную (гайморову) пазуху вскрывают с помощью различных инструментов (острой ложки, желобоватого зонда, троакара), чаще в месте, где делают ее пункцию, — почти под срединной частью нижней носовой раковины или отступя от переднего конца нижней носовой раковины до 2 см (в наиболее тонкой части кости).
У детей старшего возраста верхнечелюстную (гайморову) пазуху можно вскрыть с помощью специального инструмента — троакара-выкусывателя. После расширения отверстия в кости с помощью острой ложки или долота (всегда спереди) выравнивают порог в области бывшей медиальной стенки пазухи и формируют широкое соустье.
Из пазухи удаляют все патологическое содержимое. Для уменьшения реактивного отека тканей после операции пазуху не тампонируют, тампон вводят лишь в сформированное соустье на 1 сутки, после чего его удаляют и неоднократно промывают пазуху.
При операции на обеих верхнечелюстных пазухах эндоназальное их вскрытие осуществляют одновременно.В некоторых случаях (например, при периостите) операцию производят через грушевидный гребень. Слизистую оболочку и надкостницу разрезают в полости носа впереди от переднего конца нижней носовой раковины по краю грушевидного отверстия.
Распатором отслаивают мягкие ткани, отодвигают их, обнажая нижний край грушевидного отверстия. Гайморову пазуху вскрывают посредством удаления кости, освобождают ее от патологического содержимого.
Сформированное через переднемедиальный угол отверстие мало отличается от такового при экстраназальном подходе.
Эндоскопическое вскрытие верхнечелюстной (гайморовой) пазухи преследует двойную цель: выполнить операцию более тщательно и осмотреть пазуху, края соустья, выводное отверстие слезно-носового канала.
Под контролем операционного микроскопа вывихивают нижнюю носовую раковину с помощью зеркала Киллиана, резецируют стенку носового хода в необходимых пределах и освобождают пазуху от патологического содержимого.
Если поражение обширное, тяжелое и подозревается, что патологическое содержимое удалено не полностью или имеются некротические изменения кости, пазуху можно вскрыть и через клыковую ямку, поскольку оба доступа вполне совместимы и не противопоставляются друг другу.
Однако у детей нерационально производить экстраназальное вскрытие пазухи, так как возможны нарушения чувствительности зубов, растяжения нижнеорбитального нерва, появление резко выраженной припухлости щеки и др. Вместо многократной пункции верхнечелюстной пазухи целесообразно использовать постоянно действующие дренажи (чаще из аллопластических материалов).
Дренажные трубки (шунты) вводят детям любого возраста и взрослым через иглу Куликовского, иногда под контролем хирургической оптики под местным или общим обезболиванием. Через них систематически осуществляют промывание пазух, вводят растворы антибиотиков.Шунт вводят в верхнечелюстную пазуху под нижней носовой раковиной, для лучшей фиксации — до упора в дно пазухи.
Метод лечения с помощью шунтов более щадящий, чем другие хирургические методы. При хорошей фиксации самопроизвольного отхождения шунтов не наблюдается, имеющаяся на шунтах нарезка гарантирует их удержание в нижнем отделе латеральной стенки носа после ввинчивания.
Введение шунта значительно упрощается при применении операционного микроскопа. У детей раннего возраста целесообразнее использовать трубки из фторопласта-4, полиэтилена. Трубки и шунты находятся в верхнечелюстной пазухе до 10 дней (до выздоровления).
Удобно вводить трубку в пазуху по желобоватому зонду или вместе с ним под контролем хирургической оптики.
Источник: http://www.minclinic.ru/LOR/nose/hronicheskij_gaimorit.html
Хроническое воспаление верхнечелюстной пазухи
- Хронический гайморит
- Этиология и патогенез
- Клиника
- Диагностика.
- Лечение.
Хронический гайморит
(Sinuitis maxillaries chronica) — хроническое воспаление слизистой оболочки верхнечелюстной пазухи. Как правило, является продолжением острого процесса.
Острый воспалительный процесс в пазухе более 4 нед следует считать затяжным, а если оно не заканчивается к концу 6 нед, заболевание уже перешло в хроническую форму.
Наиболее часто встречаются гнойная, гнойно-полипозная, полипозная формы хронического гайморита, реже катаральная, пристеночно-гиперпластическая, аллергическая, некротическая.
Этиология и патогенез
во многом сходны с таковыми у острого синусита. В плане диагностики и лечения важно подчеркнуть, что в основе хронического гайморита лежит обструкция естественного соустья верхнечелюстной пазухи с нарушением дренажа пазухи и последующей колонизацией бактериальной флорой.
При посеве аспиратов из пазухи выделяется S. pneumoniae, H. influenzae (характерные и для острого синуита), P. aeruginosa, S. aureus, S. epidermidis, анаэробы и/или грамотрицательные палочки. Большую роль в возникновении стойких форм гайморита играет грибковая флора.
Наиболее распространенными возбудителями в этом случае являются Aspergillus, Phycomycetes, Cladosporium и др. Относительно часто встречаются полимикробные ассоциации.
Существенное значение в развитии хронического гайморита имеет сочетание неблагоприятных факторов внешней среды: переохлаждение, частые простудные заболевания, профессиональные факторы.
Индивидуальные анатомические особенности полости носа, такие как искривление и шипы перегородки носа, гипертрофия носовых раковин, полипозный этмоидит и др., вызывающие нарушение носового дыхания и блокирование области остиомеатального комплекса, также способствуют возникновению хронического гайморита.
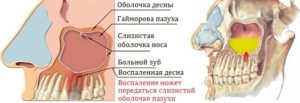
В детском возрасте хроническое воспаление верхнечелюстной пазухи, так же как и у взрослых, является результатом острого заболевания, при этом аденоиды и аденоидит играют отягощающую роль в этиологии и патогенезе гайморита. Особенностью заболевания в детском возрасте являются более выраженные реактивные процессы со стороны слизистой оболочки верхнечелюстной пазухи и полости носа.Существенную роль в возникновении хронического гайморита играют заболевания зубов, а также оперативные вмешательства на зубах и альвеолярном отростке верхней челюсти, сопровождающиеся перфорацией и инфицированием пазухи. Гайморит данной этиологии называют одонтогенным.
В происхождении одонтогенного гайморита ведущее значение имеет анатомическая близость дна верхнечелюстной пазухи к верхушкам корней второго малого коренного, первого и второго больших коренных зубов, которые отделены от дна пазухи тонкой прослойкой костной ткани и слизистой оболочкой. Воспалительные процессы в области верхушек указанных зубов могут беспрепятственно распространяться на верхнечелюстную пазуху и инфицировать ее.
При набухании и закупорке слизистых желез пазухи могут образовываться истинные (ретенционные) кисты и псевдокисты. Истинная киста имеет внутреннюю выстилку из цилиндрического эпителия, тогда как при псевдокистах внутренняя эпителиальная выстилка отсутствует.
Эти кисты могут исчезать после ликвидации воспалительного процесса. Истинные кисты могут достигать больших размеров и давить на стенки пазухи, вызывая трофические нарушения, а затем и рассасывание кости с образованием костного дефекта.
Основным симптомом таких кист является головная боль различной интенсивности.
Клиника
зависит от формы воспаления пазухи. Наиболее частыми признаками хронического гайморита являются длительные слизистые или слизисто-гнойные выделения из носа на стороне поражения или с обеих сторон, затруднение носового дыхания, периодические головные боли ограниченного или диффузного характера, чувство тяжести и болезненности в области проекции пазухи.
При двусторонних процессах, особенно полипозных, понижается обоняние (гипосмия) вплоть до полной его потери (аносмия). Затрудненное носовое дыхание влечет за собой сухость во рту, снижение работоспособности, периодическую заложенность в ушах, возможно понижение слуха.
В период ремиссии общее состояние и самочувствие больного вполне удовлетворительны, наступает определенное привыкание к патологическим явлениям, и в этот период больные редко обращаются за помощью. Во время обострения хронического процесса могут повышаться температура тела, ухудшаться самочувствие, усиливаться головные боли и гнойные выделения из носа.
Появление болезненной припухлости мягких тканей лица на стороне поражения указывает на осложненное течение заболевания.
Хронический гайморит, как правило, сочетается с воспалением клеток решетчатого лабиринта, что может обусловливать соответствующую симптоматику.При передней риноскопии обычно наблюдают стекание слизисто-гнойных выделений из-под средней носовой раковины, которое может усиливаться при наклоне головы в противоположную сторону, как и при остром гайморите, наличие гнойного отделяемого на дне и стенках полости носа, гиперемия слизистой оболочки, анатомические изменения различных участков остиомеатального комплекса. Более информативен осмотр с помощью эндоскопа, позволяющий под увеличением детализировать наличие предрасполагающих факторов и признаки воспаления в области соустья пазухи.
Диагностика
Диагноз ставится на основании результатов комплексного общеклинического и местного обследования, в том числе и эндоскопического. Обязательной является обзорная рентгенография околоносовых пазух, а более информативным является КО ОНП.
В некоторых случаях производится диагностический прокол с контрастной рентгенографией пазухи. Учитывая рецидивирующий характер процесса, взятое при пункции содержимое пазухи направляют на исследование флоры и чувствительность к антибиотикам.
Лечение.
Различные формы хронического воспаления в верхнечелюстной пазухе требуют индивидуального лечебного подхода.
При катаральной, серозной, экссудативной (аллергической), знойной и вазомоторной формах хронического гайморита начинают с консервативного лечения.
При продуктивных, алътеративных, сметанных формах показано хирургическое лечение. Наличие орбитальных и внутричерепных осложнений являются показанием для экстренного оперативного вмешательства.
Грипп и хронические заболевания, Хронический гиперпластический ларингит, Хронические специфические воспалительные заболевания печени, Хронический пульпит, обострение. Внутрипульпарная гранулема.
Ретроградный пульпит, Синдром умственной отсталости с ломкой Х-хромосомой, Хроническая поверхностная диффузная стрептодермия (streptodermia chronica diffusa superficialis), Хронические миелоишемии, Рассеянный склероз: хроническая усталость, Хронический облитерирующий бронхиолит. Клиника. Диагностика. Лечение., Хронический гепатит
Источник: http://medsait.ru/bolezni-uha-gorla-i-nosa/hronicheskoe-vospalenie-verhnechelyustnoj-pazuhi
Хронический верхнечелюстной синусит (гайморит)
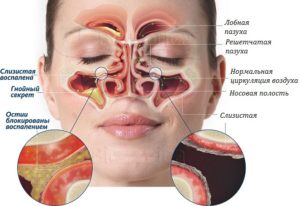
Хронический верхнечелюстной синусит (гайморит) может протекать в разных формах. В период обострения заболевания пациенты жалуются на затруднённое дыхание и выделения из носа, которые могут быть слизистыми или гнойными. При своевременном обращении к ЛОР-врачу и назначении грамотной терапии, прогноз на выздоровление благоприятный.
Причины возникновения и течение болезни
Верхнечелюстной синусит бывает:
- катаральным;
- гнойным;
- пристеночно-гиперпластическим;
- полипозным;
- фиброзным;
- кистозным;
- аллергическим.
В качестве возбудителя заболевания выступает кокковая флора, чаще всего стрептококк. В последнее время в качестве возбудителей стала выступать грибковая микрофлора, анаэробы, вирусы.
Отмечают также рост различного вида агрессивных ассоциаций, которые повышают степень болезнетворности возбудителей.
Из-за перехода воспалительного процесса в хроническую форму происходит обструкция (закрытие) выводного отверстия пазухи (соустья) и нарушается дренажно-вентиляционная функция, что приводит к накоплению в пазухе экссудата и воспалительный процесс обостряется.
Развитию заболевания способствуют:
- деформации перегородки носа;
- синехии (патологические сращения в полости носа);
- аденоиды;
- агрессия патогенных микроорганизмов, а также формирование их ассоциаций.
Предрасполагают к развитию этого заболевания следующие факторы:
- неполное излечение острого ринита;
- аллергия;
- снижение местного и общего иммунитета;
- нарушение микроциркуляции слизистой оболочки и проницаемости сосудов и тканей.
Клиническая картина
В основном в период обострения пациенты жалуются на затруднения при дыхании носом и выделения из носовой полости, которые могут быть слизистыми, слизисто-гнойными или гнойными.
Гнойная форма заболевания сопровождается жалобами на неприятные ощущения в области клыковой ямки и корня носа со стороны воспаленной верхнечелюстной пазухи. В некоторых случаях боль может отдавать в надбровную или височную область.
Головная боль в период обострения чаще всего носит разлитой характер, напоминая невралгию тройничного нерва. Нередко отмечается гипосмия или аносмия (снижение или потеря обоняния).
Довольно редко бывают случаи закрытия носослезного канала, и тогда наблюдается слезотечение из глаза.
Верхнечелюстной синусит часто бывает двухсторонним. В период обострения наряду со всеми признаками этого заболевания отмечается общая слабость, недомогание, высокая (фибрильная) температура (38-390С).
Диагностика
Физикально-инструментальные обследования вместе с лучевой диагностикой (компьютерная и магнитно-резонансная томография) и тщательным анализом жалоб ЛОР пациента позволяют поставить правильный диагноз.
Отличать верхнечелюстной синусит нужно в первую очередь от невралгии тройничного нерва, при которой боль появляется внезапно и носит «жгучий» характер.
В пользу синусита свидетельствует появление полоски гноя под средней раковиной, после введения на зонде сосудосуживающих препаратов или преобладание боли в области пазухи без выделений из носа.
Лечение
В процессе лечения необходимо восстановить дренажно-вентиляционную функцию пазухи, удалить болезнетворное отделяемое и стимулировать восстановительные процессы.
Для достижения успеха назначается антибиотики широкого спектра действия (амоксициллин, аугментин, панклав и др), противовоспалительный препараты, сосудосуживающие капли в нос, антигистаминные препараты, пункции вехнечелюстной(ных) пазух до чистых промывных вод, либо промывания околоносовых пазух методом перемещения жидкости (вакуум-дренаж). Если эффект от назначенного лечения не наступает в течение недели, следует продолжить лечение вплоть до хирургического в ЛОР-отделении больницы.
Если промывные воды при пункции верхнечелюстной пазухи имеют белый, темно-коричневый или черный цвет, можно заподозрить грибковое поражение верхнечелюстной пазухи. В этом случае необходимо отменить антибиотики и провести противогрибковое лечение.
При подозрении на анаэробную природу процесса, который характеризуется неприятным запахом отделяемого, отрицательным результатом при бактериологическом исследовании содержимого, следует проводить оксигенацию (метод лечения кислородом под высоким давлением) просвета пазухи.В случае необходимости длительного дренирования нужно установить дренаж в пазуху и через него ежедневно (до 3-х раз в день) ее промывать.
В случае сильной локальной боли, которая подтверждена рентгенологическим исследованием, и неэффективностью консервативного лечения в течение 3-х суток, а также при появлении признаков осложнений показано немедленное направление в ЛОР-стационар, чтобы провести хирургическую санацию пазухи.
Прогноз
При соблюдении стандартов лечения и вовремя начатом лечении прогноз благоприятный.
ЛОР лечение (программы и схемы)
- Обострение хронического гнойного оперированного гайморита
Справочник ЛОР болезней
Острые синуситы
Острый синусит – это воспаление слизистой оболочки, возникшее в одной или нескольких околоносовых пазухах.
Острый верхнечелюстной синусит (гайморит)
Острым верхнечелюстным синуситом называют острое воспаление слизистой оболочки верхнечелюстной пазухи.
Острый фронтит
Острый фронтит – это острое воспаление слизистой оболочки лобных пазух. Причиной возникновения острого фронтита может быть острый ринит или этмоидит, острые респираторные заболевания, переохлаждение организма, общая вирусная инфекция.
Актуальные ЛОР статьи
Лечение хронического гайморита, обострений
Залог успешного избавления от гайморита — своевременное обращение к лор-специалисту, который предложит эффективный курс лечения хронического заболевания. Самолечение и народные рецепты не помогут.
Можно ли вылечить гайморит без прокола? Да — эффективное лечение в ЛОР-клинике
Безусловно, на сегодняшний день самый популярный и эффективный метод лечения гайморита, не прибегая к проколу, — вакуумное промывание пазух антисептическим раствором (метод «кукушка»). Другая альтернатива пункции — использование ЯМИК-катетера.
Лечение двухстороннего гайморита у ребенка
Очаг воспаления при двухстороннем гайморите располагается сразу в обеих пазухах, поэтому заболевание протекает тяжелее. И чем раньше вы начнёте лечение, тем быстрее достигнете лечебного эффекта.
ЛОР Зайцев В.М. в СМИ
Канал СПАС — Программа «Здоровье души и тела» Россия 1 — Программа «О самом главном»
Эфир от 11 октября 2016 года. Тема передачи — Носить ли шапку зимой?
Россия 1 — Программа «О самом главном»
Эфир от 20 января 2016 года. Тема передачи — Гайморит: Симптомы и лечение
Источник: https://dr-zaytsev.ru/lor_disease/zabolevaniya-okolonosovykh-pazukh/KHronicheskiy-verkhnechelyustnoy-sinusit.html
Гайморит хронической стадии
Как и все болезни ЛОР-органов, воспаление верхнечелюстных пазух — гайморит — при неправильном лечении или неадекватном иммунном ответе может хронизироваться.
Хронический гайморит вызывает постепенные, но неуклонные изменения в слизистой оболочке и костной ткани пазух, в связи с чем могут нарушаться многие протекающие в организме процессы.
Навсегда избавиться от заболевания довольно сложно, и часто для этого приходится пройти не один курс лечения в домашних условиях или в больнице.
Особенности заболевания
Гайморит (максиллит или верхнечелюстной синусит) в большинстве случаев вначале проявляется в острой форме. Воспалительный процесс в придаточных пазухах носа может быть вызван бактериальной или вирусной инфекцией при ОРВИ, гриппе, кори, прочих заболеваниях. Но нередко под влиянием ряда факторов острый гайморит осложняется различными патологиями или переходит в хроническую форму.
Хронический гайморит представляет длительно текущее (от 6 недель) воспаление околоносовых гайморовых синусов (пещерок, сообщающихся с полостью носа), которое заключается в поэтапной смене периодов обострений и ремиссий. Хронический гайморит почти всегда вызван неспецифической бактериальной микрофлорой, лишь изредка он провоцируется аллергенами, грибами или специфическими микробами.
Заболевание приводит к отекам пазух, увеличению продукции слизи, появлению полипов и кист в гайморовых синусах.
В целом, симптомы хронического гайморита вызывают нарушение носового дыхания, которое у больных может быть выражено неодинаково в зависимости от степени запущенности процесса.Хронический гайморит чаще всего возникает в молодом возрасте (20-30 лет), но регистрируется и у детей, и у представителей более старшего поколения. Читайте подробнее о признаках гайморита у детей
Болезнь может существовать в нескольких формах по виду выделений:
- катаральная;
- гнойная;
- слизистая;
- смешанная (признаки болезни сочетают появление слизи и гноя).
Кроме того, патология классифицируется на такие типы:
- некротический гайморит (вызывает отмирание тканей пазухи);
- полипозный и пристеночно-гиперпластический гайморит (сопровождается ростом полипов и других образований в пазухе);
- кистозный гайморит (сопровождается появлением кист);
- аллергический гайморит (его причина — попадание в организм аллергенов);
- хронический одонтогенный гайморит (напрямую связан с существованием больных зубов); Подробнее о симптомах зубного гайморита
- атрофический гайморит (вызывает истончение слизистой оболочки пазух носа).
Причины хронического верхнечелюстного синусита
Чаще всего патология развивается на фоне острого гайморита с затяжным течением, либо из-за частых рецидивов острого верхнечелюстного синусита, а также при неадекватности терапии (например, в домашних условиях исключительно народными средствами). Кроме того, признаки болезни могут возникать при прочих протекающих заболеваниях, среди которых встречаются:
- аллергический ринит;
- хронический катаральный ринит;
- хронические синуситы других локализаций;
- опухоли, кисты, полипы носа и носовых пазух;
- аденоиды;
- пульпиты, кисты, периодонтиты и прочие болезни премоляров, моляров верхней челюсти;
- гранулема корня зуба;
- грибковые болезни ЛОР-органов.
Факторами, способствующими возникновению и хронизации гайморита, являются:
- искривление носовой перегородки;
- узость носовых ходов;
- слишком тесное касание средней носовой раковины и латеральной стенки носа;
- иммунодефициты;
- нарушение местного иммунитета носа и носоглотки;
- сахарный диабет;
- бронхиальная астма;
- рефлюкс-эзофагит.
Если во время острого гайморита создаются неблагоприятные условия для вытекания слизи и гноя из воспаленной пазухи, то даже при проведении системной антибактериальной терапии на слизистой оболочке могут оставаться скопления бактерий.
Сама слизистая пазух становится более восприимчивой к развитию воспалений (снижается местный иммунитет). Под воздействием переохлаждения, вирусной инфекции, травмы носа и других событий происходит очередное обострение заболевания, которое сменяется ремиссией после курса лечения.
Как правило, со временем хронический гайморит становится двухсторонним, даже если вначале патология охватывала только одну гайморову пазуху.
Признаки и симптомы заболевания
Обычно вне обострения хронический гайморит протекает стерто, без ярких клинических проявлений. Это вызывает затруднения диагностики и затягивание с терапией. Основные признаки болезни во время ремиссии, степень выраженности которых может быть разной:
- частая заложенность носа, порой только с одной стороны;
- периодическое появление насморка, плохо реагирующего на использование капель;
- тупые, ноющие боли в области лба, щек, глаз, зубов, висков (чаще — в подглазничной зоне);
- дискомфорт при моргании в глубине глаза, который проходит в горизонтальном положении человека;
- подкашливание из-за раздражения глотки стекающей слизью;
- нарушение работоспособности, хроническая усталость;
- изменение слуха и обоняния;
- по утрам симптомы хронического гайморита могут проявляться припуханием век, небольшим отеком щек.
При зубном (одонтогенном) гайморите признаки болезни могут возникать без предшествия острого эпизода.
Например, если вялотекущая инфекция в зубе существует длительно, бактерии постоянно попадают в полость пазухи и вызывают хронический воспалительный процесс с отеком и появлением небольшого количества гноя и слизи.
Если же гайморова пазуха была повреждена во время стоматологических манипуляций, то через небольшой промежуток времени возникает острый одонтогенный гайморит, который затем с большой долей вероятности хронизируется.
Во время обострения хронического гайморита, которое способно возникать после нахождения на сквозняке, холоде, вдыхании загазованного и запыленного воздуха и т. д., симптомы заболевания становятся более серьезными:
- тяжесть, распирание в глазах;
- головная боль, отдающая в зубы, скулы стреляющего характера;
- густые слизисто-гнойные выделения из носа;
- стекание желто-зеленых выделений по задней стенке глотки;
- опухлость области пазухи;
- боль в ушах;
- иногда — сильный кашель;
- неприятный запах из носа;
- повышение температуры тела;
- общее недомогание, плохое самочувствие, симптомы интоксикации.
У людей с хронической формой верхнечелюстного синусита рецидив патологии практически всегда появляется после перенесенного ОРВИ и гриппа, что следует учитывать и сразу обращаться за помощью к специалисту.
Возможные осложнения
При неправильно проведенной терапии заболевания, при игнорировании лечения антибиотиками в домашних условиях или при отказе от помещения в стационар последствия гайморита могут быть весьма серьезными.
Осложнения при хроническом гайморите еще более вероятны, чем при остром типе заболевания.
Особенно часто они появляются, если хроническое воспаление и отек нарушают отток слизи и гноя из пораженной пазухи, что почти всегда сопровождается мигренеподобной головной болью на фоне повышения внутричерепного давления.Среди самых распространенных осложнений хронического верхнечелюстного синусита — хронический отит, конъюнктивит, воспаление зрительного нерва, ухудшение зрения (вследствие постоянного давления на нерв), при склонности к развитию бронхиальной астмы — появление ее первых эпизодов. Встречаются и более тяжелые осложнения заболевания:
- поражение сердца, почек;
- менингит;
- энцефалит;
- тромбоз вен глазницы;
- абсцессы, флегмоны орбиты, века и других мягких тканей;
- остеомиелит.
При ослабленном иммунитете подобные последствия гайморита — не редкость. Предотвратить их можно только при раннем и правильном лечении обострений патологии антибиотиками, а во время ремиссии — проведением курсов терапии в домашних условиях гомеопатией, иммуномодуляторами и прочими назначенными врачом средствами.
Диагностика хронического гайморита
После обращения пациента к отоларингологу, проведения тщательного опроса и сбора анамнеза болезни врач назначает выполнение основного метода диагностики хронического гайморита — рентгенографии.
В современных клиниках эту недорогую, но не всегда эффективную процедуру (в частности, при легкой форме болезни снимки могут не всегда точно отражать протекающие процессы) заменяют на компьютерную томографию носа, носовых пазух и носоглотки.
КТ позволяет не только детально рассмотреть верхнечелюстные пазухи, но и выявить причину хронического гайморита.
При необходимости больному может быть рекомендовано уточняющее обследование для выявления типа заболевания и степени его запущенности, а также для диагностики состояния иммунной системы:
- эндоскопическое исследование;
- тесты на аллергены (кожные пробы или анализы крови);
- общий анализ крови;
- биохимия крови;
- иммунограмма;
- бак исследование отделяемого из носа для выявления возбудителя;
- диафаноскопия;
- пункция гайморовой пазухи;
- биопсия (при подозрении на опухолевые процессы).
Хронический гайморит дифференцируют с аллергическими проблемами носа и пазух, с некоторыми иммунными заболеваниями, вазомоторный ринитом.
Консервативное и оперативное лечение
Навсегда и полностью вылечить хронический гайморит и избавиться от его симптоматики практически невозможно, если причина развития болезни так и будет оставаться в неизменном виде. Поэтому важно начать терапию в домашних условиях или в больнице с устранения патогенетических факторов — скорректировать проблемы иммунитета, удалить аденоиды, исправить аномалии строения носа и т. д.
При экссудативных формах заболевания (гнойная, слизистая) возможно проведение консервативной терапии, лечения антибиотиками, физиотерапии. При продуктивных формах (с наличием кист, полипов) чаще всего планируется хирургическое лечение хронического гайморита.
При обострении патологии всегда назначается терапия антибиотиками. Чаще всего подбираются препараты из группы фторхинолонов (Ципролет, Моксифлоксацин), либо из группы цефалоспоринов (Цефикс, Супракс).
С целью санирования очагов хронической инфекции может быть рекомендовано орошение горла и носа местными антибиотиками (Биопарокс), а также терапия антибиотиками в каплях и спреях для носа комбинированного действия (Полидекса, Изофра).Параллельно обязательно применяют местные средства-муколитики для разжижения слизи, например, Ринофлуимуцил, Синуфорте, а также частые промывания носа растворами морской воды (Салин, Физиомер).
Прочие консервативные методы терапии, которые применяются без прокола пазухи или после такового:
- витаминотерапия (прием витаминно-минеральных комплексов);
- санаторно-курортное лечение;
- физиотерапия — соллюкс, УВЧ, диатермия, электрофорез, дарсонвализация, спелеотерапия, магнитотерапия, ультрафонофорез, лазерное облучение;
- промывание околоносовых пазух с растворами антисептиков (Фурацилин, Мирамистин, Диоксидин) с помощью аппарата «кукушка»;
- использование назальных глюкокортикостероидов (Авамис, Назонекс);
- курсовое применение капель с сосудосуживающим эффектом (Санорин, Виброцил, Тизин);
- прием антигистаминных средств от отека носа и носовых пазух (Кларитин, Супрастин, Тавегил);
- введение в носовые пазухи протеолитических ферментов;
- лечение гомеопатией (Синупрет), иммуномодуляторами (Имудон, ИРС-19, Рибомунил).
Зачастую при обострении болезни приходится проводить пункцию гайморовой пазухи — прокол с последующим дренированием и промыванием полости. Это необходимо для нормализации выведения гноя и слизи, а также для более точного, «прицельного» введения лекарств в гайморов синус.
Если консервативное лечение хронического гайморита в домашних условиях или в стационаре не приносит эффекта, и рецидивы болезни все-таки имеют место, планируется хирургическое вмешательство.
Оно с большей долей вероятности позволит избавиться от болезни, но только при условии сопутствующей коррекции причин синусита.
Операции при гайморите могут включать удаление кист, полипов, иссечение прочих разросшихся, атрофированных, некротизированных участков, расширение соустья пазух или носовых ходов, исправление перегородки носа. В некоторых случаях приходится делать гайморотомию — удаление пораженной пазухи.
Избавление от болезни народными средствами
Если терапия проводится в домашних условиях, это совершенно не означает, что нужно пользоваться только народными методами и забывать про лекарства. В обязательном порядке терапия должна включать те способы и препараты, которые назначил врач, и с его согласия она может дополняться народными средствами:
Вне обострения болезни хорошие результаты дает прогревание носа в домашних условиях. Проще всего применять вареные яйца, которые обворачивают тряпочкой и прикладывают к области пазух на 10-20 минут. Повторяют терапию раз в день в течение 10 дней.
Можно использовать против гайморита ингаляции с настойкой прополиса. В 500 мл горячей воды вливают 2 ложки настойки, дышат над паром 10 минут дважды в день 7 дней.
Еще один рецепт терапии хронического синусита народными средствами: смешивают поровну сок алоэ и мед, закапывают в нос по 5 капель трижды в сутки не менее 14 дней.Следующий рецепт: взять корень цикламена, прокрутить его через мясорубку. Затем отжать сок, смешать его с фурацилином в ампулах (1:4). В нос капать такие капли необходимо 7 дней трижды в день по 2 капли.
Разогреть на огне морскую соль, всыпать ее в мешочек, туда же положить мелко нарезанный зубчик чеснока. Приложить мешочек с солью и чесноком к пораженной пазухе, прогреть ее до остывания соли. Применять этот метод раз в день 10 дней. Узнайте другие рецепты прогревания носа солью
Профилактика заболевания
Острый гайморит — распространенная болезнь, поэтому для недопущения ее хронизации нужно соблюдать такие правила и рекомендации:
- раннее начало лечения острых заболеваний носа, носоглотки;
- при необходимости — удаление аденоидов, исправление дефектов строения носа;
- санирование всех очагов инфекции в области ЛОР-органов;
- здоровый образ жизни;
- питание с достаточным количеством витаминов;
- недопущение заражения гриппом, ОРВИ;
- закаливание;
- прием иммуномодуляторов (по назначению врача);
- прогулки на воздухе;
- использование бытовых увлажнителей.
И в заключении доктор Комаровский опишет, чем именно отличается острый гайморит от хронического воспалительного процесса.
Источник: http://LorHealth.ru/nos/gajmorit/xronicheskij.html