Артрит: синдром соударения
Содержание
Импинджмент синдром плечевого сустава: причины, диагностика, лечение
Строение плечевого сустава позволяет свободное движение практически во всех плоскостях. Это необходимо, чтобы наши руки взаимодействовали с окружающей средой во всей зоне видимости. Состояние, при котором сухожилия вращающей манжеты плеча зажаты, а движения в плечевом суставе вызывают боль — получило название импинджмент синдрома.
Вращающая манжета плеча представляет собой группу из четырех мышц и трех костей, которые соединены между собой. Сухожилия мышц формируют вращательную манжету. На одном конце мышцы прикреплены в к лопатке (к верхней части, называемой акромионом), с другой стороны они прикрепляются к верхнему концу плечевой кости.
Когда мышцы и сухожилия не могут легко скользить, сухожилие и субакромиальная сумка становятся раздраженными, воспаленными и отечными, вызывая боль.
Симптомы
Тест на наличие импинджмент синдрома
Болезненность, ограничение движения в суставе, как правило, являются типичными симптомами синдрома соударения или импинджмент синдрома. Этому состоянию, чаще всего, предшествует травма плеча, после которой развивается отек и воспалительный процесс в субакромиальной сумке (бурсе).
Импинджмент синдром, кроме синдрома соударения, называют еще субакромиальным бурситом, по локализации основных пораженных структур.
Другие признаки импинджмент синдрома:
- Боль или слабость, когда рука поднята над головой или отведена от туловища;
- Напряжение мышц при повороте или подъеме руки;
- Невозможность спать на боку (на стороне поражения) из-за боли;
- Один из верных признаков синдрома соударения — резкая боль при попытке достать что-то из заднего кармана.
Слабость и неспособность поднять руку может свидетельствовать о том, что ротаторная манжета фактически разорвана.
Причины и факторы риска
Одной из частых причин возникновения импинджмент синдрома является индивидуальная особенность анатомического строения, при которой бурса более компактна, ригидна или кости плечевого соединения более крупные, чем обычно. Разворот костей плечевого отдела, величина и функциональность просветов для скольжения сухожилий важны в определении опасности развития развития бурсита.
Без травмирующих факторов особенности анатомии никак не сказываются на работе сустава. Но даже при небольшом отеке сухожилий или бурсы появляются симптомы и боль.
Таким образом, факторы, которые повышают риск развития синдрома соударения являются:
- Травмы плечевого сустава;
- Повышение физической нагрузки на плевые суставы;
- Спортивные занятия, такие как теннис, плавание, бейсбол и футбол, которые включают повторяющиеся движения руки и плеча;
- Возраст. Люди от 50 лет или старше, более склонны к развитию синдрома соударения, чем молодые;
- Костные шпоры, образовавшиеся в результате нарушений двигательного режима, напряжения и износа структур.
Почему возникает проблема
Как правило, промежуток между акромионом и вращающей манжетой достаточно свободный, что сухожилия легко скользили под акромион при поднятии руки. Но каждый раз во время поднятия присутствует немного трения и защемления бурсы, даже при нормальном строении костей и связок. Это трение или ущемление называется соударением.
Ущемление происходит, в какой — то степени, в плече у любого здорового человека. День за днем, деятельность, которая связана с подъемом руки выше уровня плеч вызывает соударение.
Обычно это не приводит к какой- то боли или нарушениям. Но постоянная работа с поднятыми руками над головой, повторение метательных действий или повторяющихся движений плеча могут вызвать проблему.
Тогда возникает раздражение или повреждение вращающей манжеты сухожилия.
Если какое-либо действие уменьшает объем пространства между акромионом и сухожилиями манжеты ротатора, то признаки синдрома соударения нарастают.
Костные шпоры уменьшают пространство, доступное для бурсы и движения сухожилий под акромионом. Они обычно вызваны износом сустава между ключицей и лопаткой (акромиально – ключичным суставом).Если акромион слишком наклонен вниз и, тем самым, уменьшает пространство между собой и вращающей манжетой, риск развития импинджмент синдрома увеличивается.
Сопутствующие заболевания
Из заболеваний, при которых может развиться импинджмент синдром плечевого сустава, стоит отметить:
- Системные заболевания, при которых развиваются воспалительные процессы в суставах (ревматизм, ревматоидный артрит и др);
- Остеопороз. Деформация костной ткани, в том числе и позвоночника, способствует нарушению конфигурации суставов и сочленений практически по всему опорно-двигательному аппарату;
- Нарушения осанки, которые также сказываются на объеме движений в суставах конечностей;
- Остеохондроз.
Своевременная профилактика изменений в позвоночнике и суставах помогает предотвратить такие осложнения процессов, как синдром соударения.
Диагностика
Какие анализы назначит врач?
Диагнозы бурсит или тендинит, как правило, ставятся на основании истории болезни, физического осмотра, лабораторных анализов на предмет воспалительного процесса.
- Врач задаст подробные вопросы о деятельности пациента и работе, потому что соударение часто связано с нагрузкой на структуры плеча и акромиально-ключичного сустава;
- Рентгенологическое обследование выявляет нарушения в строении и положении акромиона или костные шпоры вокруг сустава;
- Магнитно — резонансная томография (МРТ) рекомендуется, если врач подозревает изменения в хрящевых тканях или разрыв сухожилий и вращающей манжеты.
Лечение
Лечение синдрома соударения может варьироваться от простого домашнего лечения, приема препаратов и местных средств, и вплоть до госпитализации в хирургическую клинику.
Нехирургическое лечение
Обычно начинают с назначения нехирургического или консервативного лечения:
- Противовоспалительные препараты. Кроме борьбы с воспалением они имеют обезболивающий эффект и назначаются курсом на время обострения;
- Местное лечение с обезболивающими средствами также облегчит боль и воспаление;
- Термпроцедуры, такие как согравание или лед в острый период следует проводить только после обследования и определения точной причины болей;
- Инъекция гормонов (например, кортизона) в сустав назначают, чтобы снять сильный болевой синдром и купировать выраженное воспаление. Эффекты стероидов являются временными, но могут хорошо помочь на несколько месяцев;
- Лечебная физкультура и растягивания назначают в процессе лечения, чтобы восстановить полный диапазон движения плеча. Повышение прочности и координации в мышцах позволит плечу двигаться без ущемления сухожилий или бурсы под акромионом;
- По рекомендации доктора применяют кинезитерапию и хондропротекторы.
В зависимости от степени изменений в суставе, упражнения по укреплению мышц и сухожилий плеча могут занять несколько месяцев.
Физиотерапия
Физиотерапевтическое лечение назначают и в процессе лечения обострений, и в послеоперационный период. Электрофорез, фонофорез, миостимуляция, лимфодренаж, фармакопунктура – распространенные виды воздействия, которые назначают доктора.
Возможно и применение таких методов, как ударно-волновая терапия и лазерное воздействие.
Хирургическое лечение
Назначают при выраженных изменениях тканей, которые в свою очередь основаны на анатомических нарушениях структур акромиально-ключичного сочленения.
Цель хирургического вмешательства – обеспечить свободное скольжение вращательной манжеты. Самая щадящая операция это субакромиальная декомпрессия, которая проводится артроскопически.
Восстановительный период после артроскопического лечения при импинджмент синдроме плеча занимает около 1 месяца.
Другие виды операций подразумевают коррекцию анатомических структур: удаление выступающей части акромиона или ключицы, резекцию субакромиальной сумки или карако-акромиальной связки.
о причинах и механизме возникновения импинджмент синдрома плечевого сустава:
После операции
Реабилитация после операции на плече бывает довольно медленным процессом. Сеансы физиотерапии и ЛФК проводятся в течение нескольких недель, а полное восстановление займет несколько месяцев.
Очень важно получить в результате движения плеча в полном объеме. Однако, это должно быть сбалансировано с защитой от возможной травматизации мышц и тканей. Структуры должны быть готовы не только к движениям во всех направлениях, но и достаточно для этого укреплены:
- Иммобилизация плеча назначается, чтобы поддержать и защитить его в течение нескольких дней после операции;
- Лед и процедуры электростимуляции используются в течение первых нескольких сеансов терапии, чтобы помочь контролировать боль и отек после операции;
- Также используется массаж и другие виды физиолечения, чтобы облегчить мышечные спазмы и боль;
- Восстановление происходит быстрее после простой процедуры артроскопии.
Упражнения для восстановления функций
Лечение начинают с определения диапазона движений в упражнениях и постепенно в приводят к активному растягиванию и укреплению. Пациенту просто нужно быть осторожным, не делать слишком много и слишком быстро.
Медленнее протекает восстановление после открытой операции, в которой были сокращены или уменьшены структуры плеча.
Упражнения начинают с пассивных движений. Во время пассивных упражнений плечевой сустав двигается, но мышцы остаются расслабленными. Врач мягко перемещает сустав и постепенно растягивает руку. Также врач ЛФК дает советы как проводить такие упражнения дома.
Активная терапия начинается от четырех до шести недель после операции. В этот период можно использовать мышечную силу для движений руки. При работе мышц нужно соблюдать осторожность в отношении заживающих тканей.
Следующий этап упражнений — примерно через шесть недель. Этот цикл направлен на улучшение прочности и контроля ротаторов и мышц вокруг лопатки. Это помогает плечу плавно перемещаться при любых движениях.
Источник: http://spinaisustav.ru/impindzhment-sindrom-plechevogo-sustava/
Импинджмент синдром плечевого сустава: лечение и упражнения
Импинджмент синдром представляет собой состояние, при котором возникает соударение костей, образующих сустав. Это ограничивает движения в конечности и происходит по причине нарушения анатомических соотношений между суставными поверхностями.
Наиболее часто подобная патология встречается в плечевом, тазобедренном и голеностопном суставе, что обусловлено особенностями их строения. Несмотря на значительные нагрузки, синдром соударения коленного сустава практически не встречается. Такое заболевание может приводить к стойкому ухудшению качества жизни пациентов, что предполагает активные врачебные вмешательства.
Причины и механизм развития
Нормальный объем и амплитуда движений обеспечиваются благодаря правильной форме суставных поверхностей. Если на одной из них формируется костный нарост – это будет изменять моторную функцию сустава, что выявляется, как правило, в крайних положениях конечности. Наиболее частыми причинами такого состояния могут быть:
- Аномалии и особенности строения костей.
- Травмы конечностей.
- Неправильно сросшиеся переломы.
- Повышенная нагрузка на суставы.
- Воспалительный процесс (артриты).
- Образование остеофитов при артрозе.
Поскольку при синдроме соударения возрастает давление на хрящ, то повышается риск артроза, происходит разрастание мягких тканей. Может наблюдаться ущемление суставной капсулы, связок, менисков. Формируется замкнутый круг, при котором амплитуда движений со временем становится все меньше.
Важно не допустить развития заболевания, обратив внимание на факторы риска, так как лечить его будет гораздо сложнее.
Симптомы
Проявления импинджмент синдрома зависят от того, какой сустав вовлечен в патологический процесс. Степень воздействия неблагоприятных факторов зачастую определяет выраженность и длительность симптоматики, а также восприимчивость к терапии. Общими симптомами при соударении суставных поверхностей будут:
- Боль в крайнем положении конечности.
- Невозможность совершить движение в полном объеме.
- Щелчки в суставе.
Чем больше времени прошло с момента появления первых симптомов, тем интенсивнее будет лечение. Поэтому необходимо вовремя обращаться к врачу.
Плечевой сустав
Одним из наиболее распространенных является импинджмент синдром плечевого сустава. Это происходит при уменьшении высоты субакромиального пространства и истончении так называемой вращательной (ротаторной) манжеты, которая образована сухожилиями подлопаточной, надостной и подостной мышц.
Развитие синдрома соударения сопровождается разлитой ноющей болью в области плеча, которая усиливается при подъеме руки. Иногда патология сопровождается острым болевым синдромом, особенно при заведении кисти за спину в направлении ягодичной области.
Далее формируется тугоподвижность сустава, усиливающаяся при прогрессировании болезни. Если пациент испытывает слабость в мышцах при поднятии руки – это может говорить о повреждении сухожилий ротаторной манжеты.
Тазобедренный сустав
При импинджмент синдроме тазобедренного сустава происходит соударение края вертлужной впадины с головкой или шейкой бедра. Это сопровождается болью в паху с распространением по наружной поверхности до коленного сустава. Проявления особенно заметны в крайних положениях бедренной кости.
В зависимости от расположения костных разрастаний, могут страдать отдельные движения: сгибание, разгибание, отведение, ротация. Во время осмотра врач определит вид патологии и поставит предварительный диагноз.
Схожие проявления могут наблюдаться и при других заболеваниях, поэтому важно четко дифференцировать патологию.
Голеностопный сустав
Определив, в каком положении стопы наблюдается соударение костей – крайнем разгибании или сгибании – говорят о переднем или заднем импинджмент синдроме. При этом наблюдается нарушение соотношения между различными участками большеберцовой и таранной кости.
Синдром переднего соударения характеризуется болью при крайнем разгибании стопы, а задний импинджмент проявляется затруднением сгибания.
В обоих случаях ограничение движений может принимать стойкий характер, если заболевание не было распознано вовремя. При врачебном осмотре пациента просят сесть на корточки или стать на носочки.
Возникновение боли в одном из положений говорит о виде соударения.
Диагностика
Подтвердить диагноз синдрома соударения в суставах можно на основании дополнительных методов. Если после клинического осмотра остаются недостаточно ясными вид патологии и ее стадия, это можно уточнить с помощью таких обследований:
- Рентгенографии.
- Компьютерной томографии.
- Магнитно-резонансной томографии.
- УЗИ суставов.
- Артроскопии.
Такие методы играют большую роль в дифференциальной диагностике заболеваний костно-суставного аппарата, что немаловажно при импинджмент синдроме.
Лечение
Лечить синдром соударения начинают с консервативных методов, постепенно наращивая их интенсивность. И только в случае их малой эффективности предлагают хирургический путь решения проблемы. В комплексе лечебных мероприятий присутствуют:
- Медикаментозная терапия.
- Физиопроцедуры.
- Массаж.
- Лечебная гимнастика.
- Оперативное лечение.
Выбор терапевтической стратегии – задача врача. Нельзя доверяться непрофессионалам, и, тем более заниматься самолечением.
Медикаментозное лечение
Лекарственные средства назначаются с целью купирования острых симптомов, снятия воспаления, улучшения микроциркуляции в пораженной области. Для достижения выраженного эффекта сначала применяют препараты в инъекциях, а затем переходят на прием таблеток или использование мазей. Применяют такие группы препаратов:
- Обезболивающие и противовоспалительные.
- Гормоны.
- Средства, улучшающие кровообращение.
- Хондропротекторы.
Дозировку и курс приема определяет лечащий врач. Во избежание ухудшения состояния и нежелательных эффектов настоятельно рекомендуется воздержаться от самостоятельного применения медикаментов.
Физиотерапия
Использование средств физического воздействия в комбинации с препаратами позволяет достичь более стойкого и выраженного лечебного эффекта. Правда, нужно помнить, что многие из процедур имеют свои противопоказания, особенно для людей с сопутствующими заболеваниями. К наиболее распространенным при синдроме соударения относят такие методы:
- Электрофорез лекарств.
- Магнитотерапия.
- Лазерное лечение.
- Ударно-волновая терапия.
- Парафино- и грязелечение.
Опытный физиотерапевт поможет подобрать комплекс процедур, которые помогут быстрее избавиться от мучительных проявлений болезни.
Массаж
Использование различных техник массажа позволяет улучшить кровообращение в тканях, оказывает согревающий и успокаивающий эффект. Такое воздействие хорошо комбинируется с другими реабилитационными мероприятиями. Используют такие элементы массажа:
- Поглаживание.
- Растирание.
- Разминание.
- Валяние.
- Вакуумные техники.
В зависимости от локализации импинджмент синдрома, возможны определенные особенности выполнения тех или иных массажных движений. Однако, общие правила массажа остаются прежними.
Лечебная гимнастика
Большое значение в лечении синдрома соударения в суставах занимают упражнения лечебной гимнастики. Они должны выполняться только после стихания острых проявлений болезни. Вначале упражнения проводятся под контролем врача, а далее можно приступать и к домашним тренировкам.
При поражении плеча рекомендуют:
- Покачивание рукой в стороны.
- Держа в руках натянутое полотенце, поднимать рук вверх, в стороны.
- Стоя у гимнастической стенки, пытаться достать руками максимально высокую ступеньку.
- Изометрические упражнения с гантелями для укрепления мышц вращательной манжеты.
При поражении тазобедренного сустава проводят такие упражнения:
- Лежать на спине с согнутыми ногами в коленных суставах, не отрывая стопы от поверхности пола. Отводить и приводить бедра, постепенно увеличивая амплитуду.
- Лежать на спине с прямыми ногами, одну из которых приподнять, совершая покачивающие движения в стороны с максимальной амплитудой.
- Сидя на стуле, наклониться вперед, коснувшись пальцами рук стопы.
- Стоя и удерживаясь за спинку стула, совершать взмахи ногой вперед-назад с увеличением амплитуды.
Лечебная гимнастика должна проводиться регулярно и длительно – только так можно рассчитывать на успех реабилитационных мероприятий.
Операция
Если результат консервативных методов неудовлетворителен, лечение импинджмент синдрома проводят хирургическим путем. Широкой популярностью пользуются артроскопические операции. Они малоинвазивны, а потому имеют низкий риск нежелательных эффектов, обеспечивают более быстрое восстановление и возврат пациента к активной жизни.
С помощью микрохирургических инструментов проводится резекция остеофитов и патологически измененных тканей. Операция проводится под рентген-контролем. После успешного хирургического лечения пациенты ощущают увеличение объема движений и исчезновение боли.
Синдром соударения нуждается в своевременном и качественном лечении. Только так можно сохранить двигательную активность и качество жизни.
Кинезиотейпирование при импичмент-синдроме плечевого сустава.
Источник: https://MedOtvet.com/bolezni-kostei/chto-takoe-impindzhment-sindrom-plechevogo-golenostopnogo-i-tazobedrennogo-sustavov.html
Лечение импинджмент-синдрома плечевого сустава
Боли в области плеча наблюдаются в любом возрасте. В последние годы в практике ортопедов-травматологов все чаще встречается диагноз импинджмент-синдром. Широко распространен он и в мировой медицине под названием impingement syndrome. Что это за патология, и какие причины приводят к ее появлению?
Определение
В переводе с английского impingement – это столкновение, соударение. Что может сталкиваться в области плеча?
Плечевой сустав устроен достаточно сложно. Его костная часть представлена головкой плечевой кости и блюдцеобразной суставной впадиной лопатки. Так как поверхности этого сочленения слишком различаются по площади, в плече повышен риск подвывихов и вывихов.
Дополнительную стабилизацию сустава обеспечивает специальная мышечная манжетка – вращательная, или ротаторная. Она представлена целой группой глубоких мышц, чьи сухожилия предотвращают выскальзывание головки плеча из полости сочленения. Ротаторная манжетка располагается между головкой плечевой кости и акромионом – длинным отростком лопатки, который подвижно соединен с ключицей.
У здорового человека подакромиальное пространство достаточно просторное для беспрепятственных движений рук.Но иногда, вследствие различных болезней, высота этого пространства уменьшается и происходит столкновение акромиона с головкой плеча, приводящее к травматизации вращательной манжетки. Это состояние в травматологии определяют как импинджмент-синдром. Также его можно встретить под другими названиями:
- Плечелопаточный периартрит.
- Плечелопаточный болевой синдром с тугоподвижностью плеча.
- Синдром сдавления коротких ротаторов плеча.
- Субакромиальный конфликт.
Поскольку большинство людей – правши, импинджмент-синдром правого плеча встречается гораздо чаще. Хотя может быть и двусторонняя локализация или поражение левого плечевого сустава. Какие причины этого состояния?
Причины
У импинджмент-синдрома плеча много причин. Изменение формы акромиона и уменьшение субакромиального пространства лежит в основе этого состояния. К патологическим процессам, наиболее часто вызывающим развитие impingement syndrome, относятся:
- Физическая работа, при которой руки постоянно находятся в поднятом положении. Это чаще встречается у строителей, плотников, штукатуров, столяров, монтажников. Также в группу риска входят учителя.
- Спортивная деятельность с характерными движениями рук – ударами или бросками. К синдрому соударения приводят занятия боксом и восточными единоборствами, большим теннисом, гандболом и волейболом, метание ядра.
- Неврологические проблемы – нейропатия подлопаточного нерва.
- Разрушение – надрыв или разволокнение сухожилия двуглавой мышцы плеча.
- Патология позвоночника – грыжи шейного отдела на уровне C3 – C5.
- Краевые костные разрастания – остеофиты в области лопатки и акромиона.
- Последствия травм руки – нарушение срастания переломов в области больших бугорков плеча.
- Индивидуальные особенности строения акромиона – крючковидная или изогнутая его форма.
Какие клинические проявления позволят врачу заподозрить импинджмент-синдром плеча?
Симптомы
По одним лишь симптомам даже опытному врачу установить окончательный диагноз невозможно. Но определиться с предполагаемой болезнью по характерным жалобам пациента в случае импинджмент-синдрома несложно. Чаще всего это состояние будет проявляться следующими типичными признаками:
- Боль.
- Нарушение движений руки.
Болевой синдром
В зависимости от стадии заболевания, болеть плечо будет по-разному. Вначале это тупая, ноющая боль разлитого характера, которая значительно усиливается, если поднять руку выше головы. Болезненные ощущения часто бывают и в покое, особенно ночью.
Однако своего пика боли достигают, если отвести плечо под определенным углом – от 70 до 120°.
Именно в этом положении высота субакромиального пространства минимальна, и в случае импинджмент-синдрома боль не заставит себя ждать. Однако если продолжать отведение руки, вскоре все неприятные ощущения полностью исчезнут. Этот характерный симптом получил название болезненной средней дуги отведения.
Нарушение подвижности
В начале болезни выраженной тугоподвижности плеча не будет. Можно отметить некоторое ограничение активных движений руки, но связано это с щажением больного плеча. Однако в дальнейшем ситуация ухудшается.
При опускании руки можно услышать отчетливые щелчки. По мере прогрессирования болезни отведение и сгибание плеча существенно ограничивается, вплоть до его полной невозможности на поздних стадиях.
Иногда пациенты жалуются на мышечную слабость при попытке поднять руку. Это может говорить о разрыве вращательной манжетки плеча вследствие ее хронической травматизации.
На поздних стадиях болезни симптоматика выражена очень ярко.
Стадии impingement syndrome
Традиционно в течении этого патологического процесса принято выделять три стадии. Эта классификация была разработана доктором Neer C.S. в конце двадцатого века, но и в настоящее время ее активно используют травматологи-ортопеды:
- Первая стадия обычно встречается в молодом возрасте, в период от 20 до 40 лет. Проявляется она умеренной болью после физических нагрузок. В ротаторной манжетке на этой стадии можно обнаружить отек и кровоизлияния.
- При прогрессировании болезни отмечается переход во вторую стадию. Ротаторная манжетка из-за постоянных механических травм утолщается. В ней развивается фиброз, к которому присоединяются воспалительные процессы в сухожилиях – тендиниты. Обычно вторая стадия встречается в молодом и среднем возрасте – от 30 до 50 лет. Наилучший эффект в этой ситуации демонстрирует хирургическое лечение.
- В отсутствие лечения заболевание переходит в третью стадию. Для нее характерны разрывы как ротаторной манжетки, так и сухожилия бицепса. Также в сочленении можно обнаружить сформированную костную шпору. Так как мышцы плеча – короткие ротаторы – в этом периоде дегенеративно изменены, они становятся не в состоянии обеспечивать динамическую стабильность сустава. Постоянные травмы приводят к воспалению и дегенерации не только сочленения, но и расположенных рядом мягких тканей. Такую клиническую и рентгенологическую картину можно увидеть у пациентов средней и старшей возрастной группы – в 30–70 лет.
Как подтвердить impingement syndrome?
Диагностика
Окончательный диагноз устанавливается на основании данных клинического осмотра и проведенных тестов, а также заключении рентгенографии, КТ и МРТ. Характерной особенностью синдрома является высокая диагностическая ценность клинического обследования, иногда она даже превышает информативность МРТ.
Для подтверждения можно провести специальный тест НИРА. В подакромиальную сумку вводится анестетик лидокаин. Исчезновение при этом болезненных ощущений в плече служит доказательством импинджмент-синдрома.
Из инструментальных методов широко распространены следующие исследования:
- ультразвуковое;
- рентгенологическое;
- МРТ.
Наиболее точную информацию о состоянии плечевого сустава и прилежащих структур дает артроскопия, однако этот метод сопряжен с повышенным риском осложнений и проводится только при наличии показаний.
Лечение
Возможна ли терапия при установлении такого диагноза? Как лечится импинджмент-синдром плеча? Если заболевание обнаружено на ранней стадии, травматологи рекомендуют начать с консервативных методов. Ход лечения:
- В первую очередь необходимо бороться с болевым синдромом. Для этой цели используются нестероидные противовоспалительные средства в виде мазей, гелей, таблеток, свечей или уколов. Если их эффект оказывается недостаточным или кратковременным, врачи прибегают к тяжелой артиллерии – гормональным препаратам. Такая терапия дает хорошие результаты с длительным эффектом, но риск побочных действий существенно выше.
- Из вспомогательных методов широко используется физиотерапия – лечение магнитом, ультразвуком, местное введение лекарств путем электрофореза.
- Независимо от того, какой консервативный метод выбран в качестве основного, он обязательно дополняется лечебной физкультурой. Она направлена на укрепление мускулатуры плеча и руки.
- Если консервативная терапия не дает ожидаемых результатов в течение 3–5 месяцев, травматологи рекомендуют оперативное вмешательство. Как правило, речь идет о диагностической артроскопии, во время которой одновременно проводится коррекция нарушений – устранение остеофитов, восстановление сухожилий, изменение формы акромиона.
Но не все пациенты доверяют традиционной медицине. Некоторые опасаются серьезных вмешательств из-за риска побочных действий. Возможна ли альтернативная терапия?
Народная медицина
Импинджмент-синдром плечевого сустава можно лечить при помощи методов народной медицины. Но нужно понимать, что речь идет исключительно о симптоматической терапии – с целью уменьшения воспаления и боли. При лечении субакромиального конфликта чаще всего используют:
- Противовоспалительные чаи. Хорошим эффектом обладают настой ромашки и тысячелистника, чай из брусники и шиповника, листьев смородины.
- Прикладывание листьев капусты или подорожника непосредственно к пораженному очагу.
- Различные компрессы. С этим методом следует быть осторожным, так как можно усугубить воспалительный процесс. Состав компресса должен обязательно согласовываться с лечащим врачом.
- Лечение медом. Его можно наносить тонкой пленкой на больную область.
Но все же методы народной медицины не способны заменить традиционную медицину и навсегда избавить пациента от болезни. Они могут использоваться только как дополнительное средство лечения.
Источник: http://MoySkelet.ru/ruki/plecho/lechenie-impindzhment-sindroma-plechevogo-sustava.html
Диагностика импинджмент синдрома на снимках МРТ и КТ плечевого сустава
- Редко под клювовидным отростком лопатки.
- Боль в плечевом суставе при отведении и подъеме руки в связи с несоответствием между доступным пространством и объемом движения
- В 90% случаев импинджмент синдром субакромиальный
- Поражение сухожилия надостной мышцы
- Ущемление сухожилия надостной мышцы между крышей субакромиального пространства и большим бугорком при отведении и поднятии плеча
- Форма акромиального отростка.
- Подакромиальные остеофиты или остеофиты в латеральной части ключицы.
- Акромиальная кость.
- Бурсит, (пери-)тендинит.
- Высокое расположение головки плечевой кости.
- Уменьшение перфузии сухожилия.
- Выраженное клювовидное поражение подлопаточной мышцы (клювовидное столкновение).
- I тип: плоский.
- II тип: искривление (закругление).
- III тип: крючковидный.
- Тилы II и III часто сочетаются с ущемлением
- Акромион с наклоном менее 75° также сочетается с импинджментом плечевого сустава.
I стадия: отек и кровоизлияние в целостную мышцу (обычно у пациентов в возрасте до 25 лет).
II стадия: тендинит и фиброз вращательной манжеты; утолщение субакромиальной сумки (пациенты в возрасте 25-40 лет),
III стадия: разрыв вращательной манжеты (обычно в возрасте после 40 лет).
Методы выбора
- рентгенологическое исследование, МРТ.
Что покажут рентгеновские снимки плечевого сустава при импинджмент синдроме
- Проекции: прямая, аксиальная и выходная (оценка формы акромиального отростка), возможна проекция Роквуда
- Формирование новой костной ткани
- Остеофиты (костные выросты) на верхней поверхности акромиона
- Дегенеративные изменения большого и малого бугорка (уплощение и склероз)
- Кальцинаты в месте прикрепления вращательной манжеты (кальцинирующий тендинит)
- Уменьшение акромиально-плечевого расстояния (норма менее 10 мм)
- Может определяться акромион.
а, b Столкновение плечевого сустава.
(а) Столкновение плечевого сустава в течение длительного времени. Образование подакромиального остеофита со смешанным склеротическим/кистозным изображением большого бугорка.
(b) Кальцинаты в месте отхождения клювовидно-акромиальной связки вызывают четкую проекцию на передний край акромиального отростка.
Форма акромиального отростка, (а) Плоский.
(b) Искривленный, (с) Крючковидный.
Что покажут снимки МРТ плечевого сустава при импинджмент синдроме
- Подакромиальный бурсит: острый выпот, двойной слой жировой ткани при хроническом бурсите
- Деградация акромиально-ключичного сустава, особенно гипертрофия капсулы
- Акромиальная кость
- Форма акромиального отростка
- Выявление изменений кости вдоль переднего края акромиального отростка и сопутствующих изменений вращательной манжеты
- При наличии артрита акромиально-ключичного сустава возможны признаки отека.
Клинические проявления
Типичные проявления синдрома столкновения плеча:
- Диффузный болевой синдром в области плеча и слабость плечевого су¬става, особенно при отведении и наружной ротации
- Отсутствие травмы в анамнезе
- Ночной болевой синдром
- Пассивные движения обычно менее болезненные, чем активные движения.
Методы лечения импинджмент синдрома
- Консервативное: пассивная физиотерапия, НПВС, иммобилизация плечевого сустава, подакромиальные инъекции глюкокортикоидов.
- Хирургическое: расширение субакромиального пространства (акромиопластика).
Течение и прогноз
- При отсутствии лечения импинджмент синдрома обычно развивается разрыв вращательной манжеты.
Что хотел бы знать лечащий врач
- Предрасполагающие факторы
- Дифференциальная диагностика.
Какие заболевания имеют симптомы, схожие с импинджмент синдромом
Подвывих
— Ушиб в типичном месте
— Поражение Хилла-Сакса
— Возможно поражение суставной губы
Неоплазия
— Объемное образование кости
Патология шейного отдела позвоночника
— Рентгенологическое исследование шейного отдела демонстрирует дегенеративные изменения позвоночника
Кальцинирующий тендинит
— Отложения кальция
Советы и ошибки
Недостаточно точное выявление изменений в шейном отделе позвоночника.
Источник: https://mritest.ru/article/Povrezhdenie_svjazok/Sindrom_stolknovenij
Ревматоидный артрит
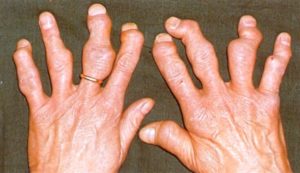
Ревматоидный артрит — системное заболевание соединительной ткани с прогрессирующим симметричным поражением синовиальных суставов по типу эрозивно-деструктивного полиартрита и системным поражением внутренних органов.
Эпидемиология
Распространенность составляет 0,6-1,5%. Женщины болеют чаще в 2-5 раз.
Этиология
- Экзогенные: вирусы (парвовирус В19, ретровирусы, вирус Эпштейна-Барра), бактерии (микоплазма, микобактерии, кишечные бактерии), токсины, курение.
- Эндогенные: коллаген типа II, стрессорные белки и др.
- Неспецифические: травма, аллергены и др.
- Генетические факторы: носители определенных антигенов главного комплекса гистосовместимости HLA-DR1, HLA-DR4 и др.
Патогенез
Нарушения супрессорных механизмов приводят к изменениям толерантности Т- и В-лимфоцитов к аутоантигенам. Снижается функциональная активность регуляторных Т-клеток – CD4+ и CD25+.
Развивающееся аутоиммунное воспаление более всего поражает ткани суставов и приводит к деструкции хряща и субхондральной кости с пролиферацией синовиоцитов и неоангиогенезом.
Наибольшее участие в воспалении принимают такие цитокины, как ФНО-ɑ, ИЛ-6, ИЛ-1, γ-интерферон, простагландины.
Классификация
Основные формы: преимущественно суставная; суставно-висцеральная форма — с поражением РЭС, легких, сердца, сосудов, глаз, почек, нервной системы.Клинико-иммунологическая характеристика: серопозитивный, серонегативный РА; особые клинические формы: синдром Фелти, болезнь Стилла взрослых; вероятный ревматоидный артрит.
Течение: быстро прогрессирующий, медленно прогрессирующий РА.
Степень активности
0-ремиссия. Скованности, гипертермии, припухлости суставов нет, СОЭ не более 12 мм/ч, С-протеин не определяется.
1-я степень активности – скованность суставов проходит через 30 минут после вставания с постели, гипертермия, экссудативные изменения незначительны, СОЭ до 20 мм/ч, С-протеин-+.
2-я степень активность – скованность суставов проходит к 12 часам, местная гипертермия и экссудативные изменения выражены умеренно, СОЭ до 40 мм/ч, С-протеин ++.
3-я степень активности – скованность выражена в течение всего дня, сочетается с местной гипертермией, экссудативными изменениями в суставах, СОЭ выше 40 мм/ч, С-протеин +++ и более.
По степени тяжести ревматоидный артрит подразделяют на:
«Легкий» -Артралгии
- Припухлость/болезненность 3-5 суставов
- Внесуставные проявления отсутствуют
- РФ отсутствует или выявляется в низких титрах
- СОЭ и / или СРБ в пределах нормы или умеренно изменены
- Отсутствие патологических изменений при рентгенологическом исследовании
«Умеренно тяжелый» — Артрит 6-20 суставов
- Отсутствие внесуставных проявлений (в большинстве случаев)
- РФ выявляется в высоких титрах
- СОЭ и /или СРБ стойко изменены
- При рентгенологическом исследовании остеопения, умеренное сужение межсуставных щелей, небольшие единичные эрозии
«Тяжелый» — Артрит более 20 суставов
- Быстрое развитие нарушений функции суставов
- Стойкое значительное увеличение СОЭ и СРБ
- Анемия, связанная с хроническим воспалением
- Гипоальбуминемия
- РФ выявляется в высоких титрах
- При рентгенологическом исследовании быстрое появление новых эрозий
- Экстраартикулярные проявления присутствуют
Рентгенологические признаки
В первой стадии отмечается только околосуставной остеопороз,Во второй — сужение суставной щели и единичные эрозии.Третья стадия характеризуется выраженным сужением суставной щели, множественными эрозии и подвывихи.
В четвертой стадии определяется костный анкилоз, суставная щель не определяется.
Функциональная недостаточность
1-я степень — трудоспособность сохранена; 2-я степень — профессиональная трудоспособность утрачена, но сохранена возможность самообслуживания; 3-я степень – утрачена способность к самообслуживанию.
Варианты начала заболевания
Постепенное нарастание боли и скованности (в течение месяца) в мелких периферических суставах (лучезапястных, проксимальных межфа-ланговых, пястно-фаланговых, голеностопных и плюснефаланговых) – примерно в половину случаев.
Моноартрит коленных или плечевых суставов с последующим быстрым вовлечением в процесс мелких суставов кистей и стоп.
Острый моноартрит крупных суставов, напоминающий септический или микрокристал-лический артрит, который сочетается с теносиновитом, бурситом и подкожными (ревматоидными) узелками.
«Палиндромный» ревматизм, характеризующийся множественными рецидивирующими атаками острого симметричного полиартрита суставов кистей, реже коленных и локтевых суставов. Атаки длятся несколько часов или дней и заканчиваются полным выздоровлением.
Рецидивирующий бурсит и теносиновит, особенно часто в области лучезапястных суставов, проявляющийся синдромом запястного канала.
Острый полиартрит с множественным поражением мелких и крупных суставов, с выраженными болями, диффузным отеком и ограничением подвижности у лиц пожилого возраста.
Генерализованная полиартралгия или симптомокомплекс, напоминающий ревматическую полимиалгию (обычно в пожилом возрасте).
Особые формы РА
Синдром Фелти. РА в сочетании с лимфааденопатией, спленомегалией, гиперспле-низмом (лейкопения, тромбоцитопения, анемия). РА с псевдосептическим синдромом.
Высокая лихорадка гектического типа с ознобами, проливными потами, гепато – и спленомегалией, лимфааденопатией, анемией, геморрагическим синдромом, кожными сыпями. Артриты с поражением запястных, плечевых, тазобедренных суставов. Висцериты: кардит, гломерулонефрит, полисерозит и др.
Часто положительный LE-феномен. Выявляются ревматоидным фактор, антитела к ДНК.
Юношеский РА:
— полиартикулярный – чаще поражаются коленные, голеностопные, лучезапястный, тазобедренные суставы, шейный отдел позвоночника, височно-челюстные, крестцово-подвздошные сочленения.
Локальные нарушения роста (микрогнатия, брахидактилия и др.). Гломерулонефрит с изолированным мочевым синдромом, иногда амилоидоз. Ревматоидный фактор выявляется в 10-20% случаев;.
— олигоартикулярный, с поражением менее четырех суставов, как правило, крупных, симметричных. Возможны висцериты, передний увеит. Лабораторные показатели меняются мало. РФ, как правило, отсутствует;
— синдром Стилла – высокая лихорадка, пятнисто-папулезная сыпь на туловище и проксимальных отделах конечностей при повышении температуры тела, генерализованная лимфааденопатия, гепатомегалия, перикардит, гломерулонефрит, артралгии, затем полиартрит (через несколько недель или месяцев). Высокий лейкоцитоз, высокая СОЭ. Ревматоидный фактор, как правило, отсутствует.
Синдром Стилла у взрослых (16-35 лет):
- пусковой механизм – носоглоточная инфекция;
- лихорадка ремиттирующего типа, не уступающая антибиотикам, НПВП и даже малым дозам ГЛ; макуло-папулезная сыпь;
- артралгии, миалгии;
- артриты лучезапястных, запястных, предплюсневых, плечевых, тазобедренных суставов; поражение шейного отдела позвоночника;
- лимфаденопатия, спленомегалия;
- висцериты (редко);
- повышение СОЭ, острофазовых показателей; РФ, АНФ отсутствуют.
Внесуставные проявления
Конституциональные симптомы: генерализованная слабость, недомогание, похудание, субфебрильная лихорадка.Сердце: перикардит, васкулит, гранулематозное поражение клапанов сердца.
Легкие: плеврит, интерстициальное заболевание легких, облитерирующий бронхиолит, ревматоидные узелки в легких (синдром Каплана).
Кожа: ревматоидные узелки, утолщение и гипотрофия кожи, васкулит (дигитальный артериит с развитием гангрены пальцев, сетчатое ливедо, микроинфаркты в области нотевого ложа).Нервная система.
Компрессионная нейропатия, симметричная сенсорно-моторная нейропатия, множественный мононеврит (васкулит), цервикальный миелит.Глаза. Сухой кератоконъюнктивит, эписклерит, склеромаляция, периферическая язвенная кератопатия.Почки. Амилоидоз, васкулит, нефрит.
Кровь. Анемия, тромбоцитоз, нейтропения.
Диагностические критерии РА. Американская ревматологическая ассоциация, 1987
- утренняя скованность не менее 1 часа
- артрит 3х или более суставов
- артрит суставов кисти
- симметричный артрит
- ревматоидные узелки
- ревматоидный фактор в сыворотке крови (титр 1/4 и выше): на ранних стадиях заболевания (до 6-ти месяцев ) определяется только в синовиальной жидкости; через 6 месяцев — в крови.
- рентгенологические изменения
Лабораторная и инструментальная диагностика
- Лейкоцитоз, тромбоцитоз
- Увеличение СОЭ, СРБ
- Гипоальбуминемия
- Увеличение уровня РФ, анти-ЦЦП антител, антинуклеарных антител (при тяжелом течении), Ig G, M, A (изменения неспецифичны)
- Определение антигена гистосовместимости HLA-DR4 (прогнозирование тяжелого течения РА с быстрым развитием эрозивных изменений в суставах)
- МРТ суставов – раннее выявление синовита, эрозий, остеонекроза
- УЗИ суставов – ранняя диагностика эрозий.
Лечение РА
Цели терапии:
- уменьшение симптомов (недомогание боли, отек и скованность суставов);
- предотвращение деструкции, нарушений функции и деформации суставов;
- сохранение качества жизни;
- достижение клинической ремиссии;
- увеличение продолжительности жизни.
Фармакологические методы лечения
- Симптоматическая терапия.
- НПВП
- Глюкокортикостероиды
- Локальная (внутрисуставная) терапия глюкокортикостероидами.
- Базисная противовоспалительная терапия.
Нестероидные противовоспалительные средства:
Неселективные ингибиторы циклооксигеназы (ЦОГ):
- Диклофенак 50 мг 2–3 р/сут
- Ибупрофен 0,8 г 3–4 р/сут
- Напроксен 500–750 мг 2 р/сут
- Кетопрофен 50 мг 2–3 р/сут
- Индометацин 25–50 мг 3 р/сут
- Пироксикам 10–20 мг 2 р/сут
Селективные ингибиторы ЦОГ-2:
- Мелоксикам 7,5–15 мг/сут
- Нимесулид 0,1–0,2 г 2 р/сут
- Целекоксиб 0,1 г 2 р/сут.
Источник: http://saipfer.com/archives/315