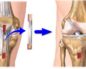
КОНСОЛИДИРУЮЩИЙ СИНТЕЗИРОВАННЫЙ ПЕРЕЛОМ ОДЫЖЕК ПРАВОЙ ГОЛЕНИ
Содержание
Консолидированный перелом: что это такое, лечение, последствия
Что представляет собой консолидированный перелом? Об этом мы поведаем в рассматриваемой статье. Также вы узнаете о том, как происходит срастание переломов, почему восстановление пациента может замедлиться и как происходит лечение травм.
Основная информация
Консолидированный перелом — такой диагноз ставят многим пациентам, получившим травму. Но далеко не все больные знают, что означает это заключение.
Увидев такое странное словосочетание в своей медицинской книжке, большинство людей находятся в полном недоумении. Чаще всего этот термин ассоциируется с какой-либо серьезной патологией. Однако перелом консолидированный не представляет собой ничего страшного.
Что такое перелом?
Хирург, травматолог – это те специалисты, к которым обращаются люди с переломом кости.
Перелом – частичное или же полное нарушение целостности костных тканей, которое возникло при нагрузке, в несколько раз превышающей прочность поврежденного участка скелета. Такое патологическое состояние может возникать не только из-за получения травмы, но и в результате различных болезней, которые сопровождаются значительными изменениями в прочностных свойствах костей.
Обратившись в бесплатный или платный травмпункт, пациент с травмой сразу же получает лечение. Оно зависит от степени тяжести перелома, которая, в свою очередь, обусловлена размерами сломанных костей, а также их числом.Следует особо отметить, что множественные переломы трубчатых костей (крупных) очень часто приводят к травматическому шоку и развитию сильной кровопотери. Однако, вовремя обратившись в бесплатный или платный травмпункт, таких патологий можно избежать. Кстати, больные после получения подобных травм восстанавливаются очень медленно. Их период выздоровления может занять несколько месяцев.
Консолидированный перелом — что такое?
Термин «консолидация» имеет латинское происхождение. Он состоит из двух слогов, которые переводятся как «вместе» и «укрепляю». Другими словами, консолидация означает: объединение, укрепление, интеграция или сплочение чего-либо.
Так что это — консолидированный перелом? Специалисты утверждают, что это медицинский термин, который обозначает уже сросшийся перелом с образованием костной мозоли.
Идеальное и полное срастание травмированного скелета происходит в следующих случаях:
- при хорошей фиксации сломанных костей;
- при полном и идеальном сопоставлении костных отломков;
- при восстановлении кровообращения в зоне повреждения костей;
- при восстановлении или сохранении иннервации в зоне повреждения костных тканей.
Вторичное срастание
Вторичное срастание переломов с образованием хрящевой мозоли происходит при:
- неполном сопоставлении частей костных отломков;
- плохой фиксации перелома;
- относительной подвижности костных фрагментов;
- несвоевременной иммобилизации;
- нарушении кровообращения, а также иннервации в зоне перелома кости.
Почему перелом не срастается?
Хирург, травматолог – именно эти специалисты могут ответить на вопрос о том, почему в некоторых случаях перелом кости не срастается. Согласно их мнению, такое явление имеет несколько причин. Представим их прямо сейчас:
- нарушение иммобилизации кости (поврежденной), а также смещение ее элементов относительно друг друга;
- неполное или неправильное сопоставление костных фрагментов;
- нарушение иннервации в области перелома и местного кровообращения.
Травматолог на дом выезжает лишь в крайне тяжелых случаях. При этом очень важно, чтобы специалист был грамотным.
Ведь при серьезных переломах необходимо так совместить поврежденные костные ткани, чтобы произошла их полная консолидация. Однако следует отметить, что такое срастание зависит не только от квалификации доктора.
Ведь в процесс регенерации должны быть включены и все слои костных тканей (например, эндоост, периост и гаверсовы каналы).
Нельзя не сказать и о том, что совместно с естественными физиологическими процессами восстановления целостности скелета также происходит рассасывание посттравматической гематомы. Кстати, костная мозоль при регенерации имеет вид небольшого веретенообразного утолщения.
Периоды образования и слои костной мозоли
Консолидированный перелом ребер и других частей скелета – довольно распространенное явление. В процессе восстановления костей образуется костная мозоль.
Такая регенерация проходит в три периода:
- развитие воспаления (асептического) в месте перелома;
- процесс костеобразования;
- перестройка костной мозоли.
Таким образом, в месте травмы у человека происходит интенсивное размножение клеток гаверсовых каналов и эндооста, а также соединительной ткани и надкостницы. Этот процесс приводит к тому, что на участке перелома образуется костная мозоль. Она состоит их четырех слоев:
- параоссальный;
- интермедиарный;
- периостальный;
- эндостальный.
Спустя 5-6 дней после непосредственного получения травмы дефект между костными отломками начинает заполняться фибробластами, клетками остеобластов и мелкими сосудами, которые образуют собой остеоидную ткань.
Также следует отметить, что выделяются 3 стадии образования костной мозоли. К ним относят:
- фиброзную;
- хрящевую;
- костную.
Как долго образуется костная мозоль?
Формирование костной мозоли – довольно длительный процесс. Сроки ее образования таковы:
- Первичная (длится 4-5 недель).
- Вторичная (спустя 5-6 недель).
Следует также отметить, что мозоль в месте перелома подвергается перестройке в течение нескольких лет. Происходит это вследствие того, что остеобласты способствуют рассасыванию концов костных отломков, фрагментов и осколков, а также ликвидируют избыточное образование мозольного вещества.
В том случае если травматолог, на дом вызванный, а также сам пациент создали все оптимальные условия для срастания костных элементов, то происходит консолидация перелома (в течение нескольких недель или месяцев).
Как долго срастаются кости? Согласно утверждениям специалистов, чем старше человек, тем хуже происходит его восстановление. Например, перелом шейки бедра может приковать старика к постели, спровоцировав такие осложнения, как застойная пневмония, тромбоэмболия легочной артерии, пролежни и прочие.
Почему замедляется консолидация?
Далеко не всегда и не у всех людей костные переломы срастаются быстро и без каких-либо последствий. В некоторых случаях консолидация травмированного участка значительно замедляется. С чем связано такое явление?
К общим причинам замедленного срастания костей относят следующие:
- сахарный диабет, тонкие кости, нарушение рабаты паращитовидных желез;
- пожилой возраст, женский пол, киста яичника, неправильное питание;
- истощение, многоплодная беременность, стрессы;
- низкий рост, прием некоторых лекарственных средств, дисменорея;
- онкология, курение, удаленные яичники, трансплантация внутренних органов и прочее.
Что касается местных причин, то к ним относят:
- попадание инфекции в рану;
- нарушение кровообращения;
- сильное размозжение мягких тканей при травме;
- множественные переломы;
- попадание инородных предметов в рану;
- интерпозиция тканей и прочее.
Что делать при переломе и как добиться быстрого срастания костей? В первую очередь необходимо обратиться к доктору. При смещении костей врач должен их вправить и зафиксировать в этом положении посредством наложения гипса.
Что делать при переломе, кроме обращения в травмпункт? Чтобы перелом срастался быстрее, специалисты рекомендуют принимать анаболические гормоны и мумие. Также допустимо физиолечение и воздействие на травму электромагнитным полем.
Последствия неправильного лечения
Консолидированный перелом — это наилучший исход травмы человека. Однако следует отметить, что при отсутствии должного лечения консолидация может не произойти или замедлиться.
Специалисты утверждают, что признаками медленного срастания костной ткани являются следующие состояния:
- подвижность (патологическая) костей в месте перелома;
- сильные боли в области повреждения;
- щель между костными отломками, заметная при рентгенологическом обследовании.
Также следует отметить, что в детском возрасте процесс восстановления и регенерации поврежденной костной ткани происходит быстрее и легче, нежели у пожилых и взрослых людей. Очень часто неправильное срастание скелета приводит к образованию ложного сустава. Такие сочленения могут породить ряд серьезных проблем со здоровьем, а также причинять эстетический дискомфорт.
Источник: http://fb.ru/article/248971/konsolidirovannyiy-perelom-chto-eto-takoe-lechenie-posledstviya
Что такое консолидированный перелом?
Перелом, имеющий код по МКБ-10 Т02, является следствием частичного или полного нарушения целостности кости, причиной которого выступает воздействие большой нагрузки, которая значительно превышает прочность травмируемого участка. В медицинской практике есть такое понятие, как консолидированный перелом. Что оно обозначает, предстоит выяснить в этой статье.
Для термина «консолидация» характерно латинское происхождение. Первая половина слова переводится как «вместе», а вторая – «укрепляю». То есть под консолидированным переломом понимают уже сросшийся перелом с формированием костной мозоли.
Процесс консолидации
Переломы самых разных частей тела – ребер, позвоночника, голени, пяточной кости и других – являются довольно частым явлением, и сращение ткани костей у всех осуществляется по-разному.
Многое зависит от характера и тяжести травмы, времени обращения к врачу, возраста пациента и других факторов. У детей травмы подобного рода заживают быстрее, да и с осложнениями они сталкиваются намного реже, чем пожилые люди.
Последних такая травма, как перелом шейки бедра, надолго может приковать к кровати и привести к летальному исходу.
Процесс образования костной мозоли
В первый момент после травмы человек чувствует сильную боль. При открытом переломе можно невооруженным глазом увидеть отломки торчащей кости, что нередко приводит к шоку и потере сознания.
При закрытом переломе такого не наблюдается, но место увечья сильно отекает, так как происходит нарушение целостности сосудов крови и окружающих тканей. После оказания первой помощи, вправления костных отломков и наложения гипса начинается процесс воссоздания костной ткани, который проходит 4 стадии:
- Стадию аутолиза. Вместе с отеком соседних тканей сразу после травмы активизируется деятельность лейкоцитов. Они стекаются к району увечья, запуская процесс аутолиза отмерших клеток. Через 3–4 дня эта стадия доходит до своей биохимической кульминации.
- На стадии пролиферации в человеческом организме активно размножаются клетки костной ткани, вырабатываются биологически активные компоненты, которые позволяют безошибочно построить минеральную часть кости. Нередко место повреждения сначала покрывается хрящевой тканью, и только спустя некоторое время она наполняется большой концентрацией микроэлементов, которые обеспечивают создание полноценной костной мозоли.
- Для стадии перестройки костной ткани характерно постепенное возобновление иннервации и восстановление снабжения кровью травмированного участка кости. Большое количество небольших по размеру костных балок используется для формирования полновесного костного вещества.
- На последней стадии кость восстанавливает свою структуру полностью. Костные балки изменяют свое направление и локализуются в соответствии с линией воздействия силовых нагрузок на кость. Заключительный этап процесса – продуцирование надкостницы с прорастанием в нее кровеносных сосудов. Полностью восстанавливаются морфофункциональные черты кости.
Для успешной консолидации перелома важно, чтобы обновление происходило с включением всех слоев костного эпителия: эндооста, периоста, гаверсовых каналов. С точки зрения физиологии, процессы рекуперации монолитности кости происходят с резорбцией и частичным обызвествлением образовавшейся после травмы гематомы.
Особенности и сроки процесса консолидации
Схема сроков процесса консолидации и нетрудоспособности
В целом через 5–6 дней после увечья, составляющие остеоидной ткани – фибробласты, мелкие сосуды, клеточная ткань остеобластов и другие – наполняют дефект между двумя костными обломками.
На образование первичной костной мозоли уходит 4–5 недель, а вторичной – 5–6 недель.
Однако архитектурная реструктуризация костной мозоли продолжается в течение нескольких лет, во время которых концы осколков, отломков и частей подвергаются рассасыванию остеобластами. Одновременно с этим нивелируется избыточное продуцирование костной мозоли.
При соблюдении хороших условий сращения костных отломков консолидированный перелом образуется в течение целесообразного для этого вида травмы срока.
Как правило, этот процесс занимает от нескольких недель до нескольких месяцев.
В частности, на срастание костей голени уходит 3 месяца, как и на регенерацию целостности костей при компрессионном переломе позвоночника, а перелом шейки бедра может занять 6 месяцев.
Нарушение процесса консолидации
К сожалению, в силу целого ряда причин консолидация перелома может нарушиться.
Немаловажную роль в этом деле могут сыграть различные заболевания, например, сахарный диабет, неправильное питание и вредные привычки, пожилой возраст и дисменорея у женщин.
Это то, что касается общих причин, а к местным относят отягощение перелома обильным размозжением мягких тканей, попаданием в рану инфекции или инородных тел, нарушением кровообращения и др.
К признакам замедленного формирования костной мозоли относят:
- неестественную подвижность костных элементов в месте травмы;
- боль в районе повреждения;
- видимую на рентгене щель между фрагментами кости.
Условия успешной консолидации
Консолидированный перелом образуется в каждом индивидуальном случае по-своему. Успех лечения во многом будет зависеть от того, как точно больной будет соблюдать рекомендации врача. При переломах ребер пострадавшему накладывают гипс, рекомендуют пить препараты от кашля, выполнять лечебную гимнастику, посещать электрофорез и УВЧ.
Травма позвоночника лечится только в условиях стационара. Перелом консолидируется в течение 12–14 недель и очень важно в это время пренебрегать любыми физическими нагрузками: не выполнять наклонов, поворотов, не поднимать тяжести и соблюдать постельный режим. Кроме того, рекомендовано носить корсет.
При переломе лодыжки лечение осуществляется в несколько стадий: на 4–5 неделе с голеностопа снимают гипсовый сапожок, но только с тыльной и подошвенной частей. Рекомендуют выполнять конечностью специальные упражнения, а на 6–8 неделе убирают остатки гипса и советуют жить полноценной жизнью, используя конечность по прямому назначению.
На сращение перелома надколенника может уйти 2,5 месяца и более. При травме лучевой кости очень важно вовремя устранить смещение и обездвижить конечность на 6–9 недель, обеспечив постоянное наблюдение специалиста.Как видно, процесс этот индивидуальный и зависит от многих факторов, а значит, главное при получении травмы – не тянуть время и не заниматься самолечением. Последствия могут быть весьма плачевными. Нередко формируется ложный сустав, который требует повторной операции и нового курса реабилитации.
Источник: http://bezperelomov.com/obshee/konsolidirovannyj-perelom.html
Что такое консолидированный перелом: лечение, сроки срастания
Люди, которые хоть раз в жизни сталкивались с переломами, знают и о процессе их консолидации. Перелом называют консолидированным, если при его сращении образовалась костная мозоль. В разных ситуациях может быть быстрая или замедленная консолидация переломов. Скорость выздоровления зависит от многих причин и факторов.
Получение травмы и дальнейшее восстановление
Переломы можно получить при падениях, в ДТП и в других ситуациях, когда кость подвергается большой нагрузке. Помимо того, их появлению способствуют такие заболевания, как сифилис, остеопороз, туберкулез, остеомиелит и наличие метастаз.
Распространенные причины
Основными причинами образования переломов являются:
- Хрупкость костной ткани, вызванная различными тяжелыми заболеваниями.
- Неправильное выполнение физических упражнений во время занятий спортом.
- Сильный удар.
- Падение. От высоты падения зависит степень тяжести и характер перелома.
- Чихание может вызвать перелом ребер (симптомы перелома ребер).
- Преклонный возраст. В пожилом возрасте значительно снижается прочность костей. Даже небольшая травма может привести к тяжелому перелому.
По медицинской статистике порядка 20% людей, обращающихся в травмпункт, страдают от переломов, которые бывают 2-х типов:
- Закрытые переломы. Их можно диагностировать, сделав рентген поврежденной части тела.
- Отрытые переломы. Определяются уже при визуальном осмотре. На травмированном участке тела можно увидеть осколки кости, а у потерпевшего возникают сильные боли, которые могут привести даже к болевому шоку и обмороку.
Метод лечения травмы, ее тяжесть и скорость восстановления кости зависит от нескольких факторов: места перелома, степени его тяжести, присутствия кровоизлияний и повреждений мягких тканей.
Процесс восстановления
После того как пострадавшему была оказана первая помощь, вправлены обломки кости и наложен гипс, костная ткань начинает восстанавливаться. Процесс консолидации переломов делится на 4 стадии:
- Аутолиз. Лейкоциты активизируются и скапливаются на месте повреждения. Их работа состоит в запуске аутолиза отмерших клеток. Процесс занимает от 74 до 96 часов.
- Пролиферация. На этой стадии клетки костной ткани размножаются. В организме человека начинают вырабатываться биологически активные вещества, воссоздающие минеральную часть травмированной кости. В некоторых случаях вначале поврежденный участок покрывает хрящевая ткань. После этого там скапливается большое количество микроэлементов, обеспечивающих образование костной мозоли.
- Перестройка костной ткани. Иннервация начинает восстанавливаться, а место повреждения – вновь снабжаться кровью. Костное вещество формируется из небольших, но многочисленных костных балок, которые помогают кости правильно срастись.
- Восстановление структуры кости. Направление костных балок изменяется, они располагаются по линии воздействия физической нагрузки на кость. После этого начинается формирование надкостницы, которая прорастает в кровеносные сосуды.
Консолидация перелома пройдет успешно, если в процесс обновления будут включены все слои костной ткани: гаверсовы каналы, периост и эндоост.
Длительность лечения
Точное время консолидации перелома назвать невозможно. Срок полного восстановления сломанной кости зависит от состояния здоровья пострадавшего и места повреждения.
Основные сроки
Небольшие кости (ребра, пястные кости верхних конечностей, фаланги пальцев) срастаются за несколько недель. Максимальное время консолидации перелома – месяц.
При переломах ключиц, костей плеча, рук и ступней полное выздоровление наступает через 2-3 месяца. Процесс консолидации несложного перелома ног займет от трех до четырех месяцев. Сроки консолидации при переломе бедренной кости немного больше.
Самой серьезной травмой считают перелом тазобедренной кости. Ее консолидация длиться не менее 6 месяцев. Однако этот процесс может растянуться на несколько лет.
Таблица сроков консолидации (сращения)
Конечно, процесс выздоровления зависит от многих факторов, но существует и таблица, которая содержит приблизительные данные о сроках консолидации. Ее легко можно найти в интернете (см. на рисунке выше).
Биологический процесс консолидации является естественным для человеческого организма. После перелома, кость начинается срастаться, не зависимо от того какое у пострадавшего состояние здоровья, принимает ли он какие-либо витамины и медицинские препараты.
Как ускорить выздоровление
Кость может консолидироваться быстрее, если принимать определенные лекарственные препараты, стимулирующие регенерацию костного эпителия и ускоряющие процесс образования костной мозоли.
Одним из рекомендованных препаратов является «Остеогенон». В его составе содержится оссеин, кальций, фосфор и коллагены. Эти компоненты способствуют увеличению скорости консолидации кости. Кальций укрепляет костную ткань, а фосфор не дает ему оседать в других органах.
Не стоит самостоятельно лечить консолидирующий перелом. Необходимо заранее посоветоваться с лечащим врачом, так как некоторые лекарства замедляют процесс восстановления костной ткани. Для ускорения процесса консолидации нельзя употреблять алкоголь и курить.Желательно употреблять в пищу рыбные блюда, капусту, шпинат, кисломолочные и молочные продукты. В рацион больного должны быть включены блюда, богатые кальцием, цинком, фосфором и магнием. Если эти микроэлементы в достаточном количестве присутствуют в человеческом организме, значит процесс образования качественной костной мозоли будет идти быстрее.
Замедление процесса
В некоторых ситуациях процесс консолидации перелома может быть замедлен или нарушен. Неправильно сросшийся перелом доставит в дальнейшем пострадавшему массу неудобств. Есть общие и местные причины, которые могут замедлить восстановление костной ткани:
- Серьезные заболевания.
- Наличие вредных привычек.
- Неправильное питание.
- Женская дисменорея.
- Преклонный возраст.
- Попадание инфекции или чужеродных тел в рану.
- Сильные повреждения мягких тканей.
- Нарушение кровообращения.
Главные признаки того, что у пациента замедлился процесс образования костной мозоли:
- На рентгеновском снимке между костными фрагментами видна щель.
- Болевые ощущения в месте травмы.
- Элементы кости в области перелома неестественно подвижны.
Если процесс лечения будет нарушен, то могут возникнуть осложнения. Неконсолидированный или частично консолидированный перелом приведут к тому, что пациенту может потребоваться дополнительное оперативное вмешательство и назначение нового курса реабилитации.
Принципы лечения
Что такое консолидированный перелом знают многие. Но как можно ускорить процесс заживления костных тканей? Прежде всего, пациенту должна быть оказана квалифицированная медицинская помощь и проведено дальнейшее лечение. Для ускорения восстановления костных тканей и функций травмированных конечностей медицинские препараты можно совмещать с методами народной медицины.
Основные правила
Чтобы лечение прошло успешно, а кость полностью восстановилась, необходимо:
- Своевременно и грамотно оказать пострадавшему первую помощь.
- Подтвердить перелом, сделав рентгеновский снимок.
- Правильно вправить обломки кости и зафиксировать их.
- Во время лечения следовать указаниям врача, выполнять все необходимые процедуры.
- Обеспечить неподвижность пациента.
В самом начале лечения, до появления отека, необходимо вправить и сопоставить костные обломки. Место травмы обезболивают, чтобы расслабить его. После сопоставления фрагментов кости перелом нужно зафиксировать при помощи гипсовой повязки, скелетного вытяжения, повязки из термопластических материалов или вытяжения липким пластырем.
Народные средства
Прежде всего необходимо включить в свой рацион продукты, в составе которых присутствуют витамины групп D, К, С и В. Помимо правильного питания, народная медицина рекомендует пользоваться после снятия гипса специальными мазями, делать компрессы и пить отвары, которые можно изготовить самостоятельно:
- Принимать мумие при переломах костей натощак в таблетированной или порошковой форме в течение 10 дней.
- 50 гр. свежей травы лугового василька залить литром кипятка, дать настоятся 2 часа. Выпивать по стакану отвара 2 раза в день.
- Залить 300 мл кипятка 2 ст.л. подорожника и травы будры. Через полчаса использовать настой как компресс на консолидированном переломе.
- 50 гр. корня окопника залить кипятком, довести его до состояния кашицы. Перед сном этой смесью надо смазать место травмы, забинтовать и оставить до утра.
- В ступке растереть 15 гр. медного купороса, 50 мл оливкового масла (можно использовать растительное), 20мл смолы ели и одну луковицу. Полученную смесь необходимо томить 15 минут на маленьком огне. Мазь способствует заживлению нарывов и улучшению кровоснабжения.
- Измельчить ветки можжевельника и его иголки. Смешать их со сливочным маслом (пропорция 1 к 1) и поставить в духовку. Через 3-4 часа мазь необходимо процедить и использовать для массажа в течение всего процесса лечения.
Источник: https://PerelomaNet.ru/perelomy/konsolidirovannyj-perelom.html
Перелом консолидированный или костная мозоль
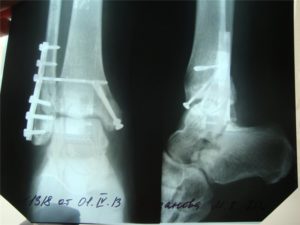
Когда при лечении перелома в месте нарушения целостности кости образуется костная мозоль, то такой перелом называют консолидированным. Другими словами, консолидированный перелом – это сращенный перелом. Заживление идет по плану, предусмотренному самой природой.
Основные признаки консолидации: отменное сопоставление сращенных костей, высокая прочность вновь образованной костной ткани, полноценное кровообращение в месте травмы, полное восстановление чувствительности.
Состояние кости, когда нарушается целостность ее тканей, называется переломом. Он бывает частичным и полным. Это происходит при оказании на нее чрезмерной физической нагрузки, получении травмы, сильном сдавливании.
К факторам, которые способствуют нарушению целостности, относятся остеопороз, остеомиелит, раковые метастазы из других органов, туберкулез, сифилис.
Классификация
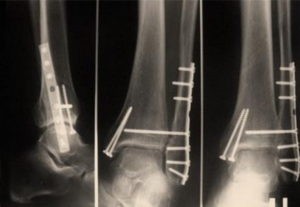
Консолидированный перелом на рентгене
Переломы различают:
- Открытые и закрытые. Открытые переломы видны сразу, без дополнительных методов исследований, закрытые определяются на рентгенограмме.
- Со смещением отломков и без смещения.
- По локализации: диафизарные, метафизарные, эпифизарные.
- По высоте перелома: в верхней, средней и нижней трети.
- Многооскольчатые и крупнооскольчатые.
- По плоскости излома: поперечные, винтообразные, косые, продольные.
Мозоль
При наступлении перелома в первую очередь проводят репозицию сломанной кости, то есть сопоставляют осколки друг к другу, затем обеспечивают иммобилизацию этой области для достижения правильного и скорейшего заживления. Необходимо сохранить подвижность пораженной конечности во избежание атрофии мышц и нарушения кровоснабжения в месте травмы.
Костная мозоль образуется при одновременном участии в процессе регенерации всех слоев костной ткани. Посттравматическая гематома, образованная в области перелома, подвергается неполному обызвествлению. Костная мозоль имеет форму веретена.
Для полноценного срастания необходимо создания следующих условий: полная репозиция отломков, адекватная иммобилизация сломанного и прилегающих участков кости, восстановление кровоснабжения в очаге поражения, обеспечение иннервации в зоне перелома. Тогда происходит полное срастание кости. При несоблюдении указанных правил в месте срастания образуется хрящевая мозоль.
Сращивание
Иммобилизация ноги при переломе
Процесс заживления кости проходит в три этапа. В области перелома нарушается кровоснабжение окружающих тканей. В этом очаге образуется отек, развивается воспалительный процесс не связанный с патогенными микроорганизмами, появляется гематома.
Затем начинается процесс регенерация кости. Остеобласты быстро размножаются, увеличивая количество костных клеток в области дефекта, заполняя свободное пространство. От качества репозиции кости зависит скорость его заживления и развитие или отсутствие осложнений.
Перестройка кости, в процессе которой начинается ее сращивание. На месте перелома формируется остеоидная ткань. Она переходит в хрящевую ткань. В хрящевой ткани откладываются соли кальция, которые превращают хрящ в костную ткань.
Это образовался консолидированный перелом, или по-другому – костная мозоль. Костная мозоль является признаком скорого полного восстановления.
Процесс образования мозоли происходит в два этапа: первичная образуется за 4–5 недель, вторичная за 5–6 недель.
Время, в течение которого заживает консолидированный перелом, зависит от величины сломанной кости и общего состояния организма пострадавшего. Это может занять по от одного месяца до полугода.
Лечение
Для благополучного исхода перелома кости в лечении требуется соблюдать определенную последовательность действий:
Репозиция костных отломков
- Обезболивание места перелома.
- В первую очередь уточняют наличие самого перелома, подтверждая диагноз проведением рентгена поврежденной области.
- Репозиция отломков кости.
- Иммобилизация поврежденного участка.
- Сопутствующая медикаментозная терапия, способствующая скорейшему заживлению.
- Своевременное проведение лечебных мероприятий, направленных на восстановление кости.
- Обеспечение хорошего, адекватного кровоснабжения и восстановления иннервации при их нарушении.
Обезболивание (НПВС, наркотические анальгетики) – необходимо для снятия болевых ощущений.
При открытых переломах проводят обработку кожного покрова в месте повреждения, и назначают прием антибиотиков во избежание инфицирования раны.
Назначение препаратов с содержанием глюкозамина и хондроитина. Они активируют пролиферацию хрящевых клеток в период заживления. Чаще всего назначают Терафлекс, Хондроитин и Остеогенон. Они способствуют восстановлению минерального состава костной ткани в мозоли, что приводит к быстрейшему срастанию кости.
Препараты кальция показаны пациентам подросткового возраста, женщинам во время беременности, в климактерическом периоде, пожилым людям. Когда препараты с содержанием кальция противопоказаны, назначают прием витамина Д.Иммуномодуляторы, они стимулируют иммунные процессы в организме человека. Показаны пациентам с открытыми переломами, получившим тяжелые и множественные травмы. Препараты – иммуномодуляторы: Левамизол, Пирогенал, Тималин, Румалон.
Анаболики: Метандростенолон, Ретаболил. Улучшают регенеративные процессы в пораженном участке.
Физиотерапия после снятия гипса: УВЧ, электрофорез с солями кальция.
Препараты наружного применения для нормализации кровообращения в очаге поражения, применяются после снятия гипса: Троксевазин, Гепариновая мазь, мазь окопника, масляная эмульсия золотого уса, масло пихты.
Осложнения
Не всегда процесс заживления кости проходит идеально. Тогда либо происходит вторичное сращение и образуется хрящевая мозоль вместо костной, либо кость не срастается. Такие ситуации встречаются тогда, когда не создаются условия для правильного срастания дефекта. К осложнениям также относится замедление консолидации и образование ложного сустава между отломками.
Источник: https://nogi.guru/travmy/perelom/konsolidirovannyj.html
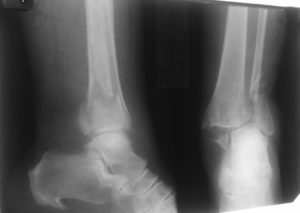
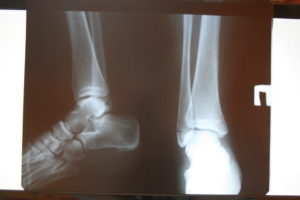
Реабилитация после перелома лодыжки
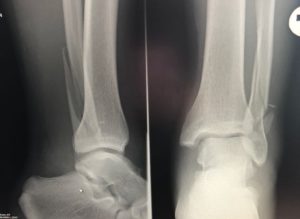
Перелом лодыжки является одним из самых распространенных видов повреждений в травматологии. Он возникает как следствие движений чрезмерной амплитуды или нефизиологического направления (переразгибание, чрезмерное сгибание внутрь, наружу).
Несколько слов об анатомии
Лодыжки – это дистальные (нижние) окончания малоберцовой и большеберцовой костей.
Выделяют латеральную (нижний край малоберцовой кости) и медиальную лодыжку (нижний край большеберцовой кости), вместе с таранной костью они являются составными частями голеностопного сустава.
Отдельно дистальные эпифизы малоберцовой и большеберцовой костей называют лодыжечной вилкой. Вместе с сухожилиями и таранной костью они образуют кольцо, которое выполняет функцию стабилизации голеностопного сустава.
Клиническая картина
Перелом лодыжки сопровождается болью в области голеностопного сустава и нарушением его функции.
Во время перелома пациент ощущает резкую боль в области голеностопного сустава.
При визуальном осмотре сустав увеличен в объеме, деформирован, в мягких тканях может появиться гематома. При открытом переломе наблюдается повреждение кожного покрова. Практически всегда образуется рана, в которой может быть видна костная ткань.
При пальпации появляется острая болезненность, патологическая подвижность, а в определенных случаях и крепитация отломков.
Диагностика
Диагноз перелома лодыжки ставится из совокупности данных опроса, осмотра и диагностики.
Для определения наличия перелома и его характера необходимо провести диагностические исследования, первым из которых является рентгеноскопия. Рентгеновский снимок выполняют в двух проекциях: боковой и передне-задней.
Дополнительными методами исследования сустава является сонография (ультразвуковое исследование), артрография и артроскопия.
Классификация переломов лодыжек
- по характеру возникновения: супинационный и пронационный;
- изолированный (латеральной – наружной или медиальной – внутренней лодыжки);
- множественный (двухлодыжечный, трехлодыжечный – с отрывом заднего края большеберцовой кости);
- с сопутствующим повреждением связок;
- по повреждению кожного покрова: закрытый, открытый;
- по смещению костных отломков: со смещением, без смещения;
- по нарушению целостности лодыжечного кольца, образованного лодыжечной вилкой и связками: стабильный или нестабильный.
Стабильный перелом ограничивается переломом одной лодыжки. Нестабильный перелом – это двух- или трехлодыжечный перелом, а также перелом одной лодыжки с разрывом связок. Этот вид повреждения обычно сочетается с наружным подвывихом стопы.
Лечение
Основным методом лечения таких переломов является применение консервативных методик.
Ни в коем случае не стоит доверять вправление вывиха спины или ручной репозиции отломков непрофессионалу, это может привести к возникновению множества осложнений.
В первую очередь всем пациентам проводится обезболивание, а дальнейшая тактика зависит от характера перелома.
- При наличии изолированного перелома или перелома без смещения отломков пациенту производят иммобилизацию.
- При сопутствующем перелому вывихе стопы ее вправляют с одновременным удержанием костных отломков в правильном положении.
- Еще одним методом консервативного лечения перелома является его вытяжение с последующей коррекцией.
- При наличии смещения костных отломков производится ручная репозиция или оперативное вмешательство с фиксацией отломков пластинами или винтами.
Иммобилизация
При переломах лодыжек без смещения на пораженную конечность накладывается одна из двух гипсовых лонгет:
- U-образная, идущая от верхней трети голени по ее наружно-боковой поверхности к голеностопному суставу, затем – по подошвенной части стопы с переходом на внутренне-боковую область голени до ее верхней трети. Лонгет фиксируется бинтом или гипсовыми кольцами.
- Лонгетно-циркулярная (по типу сапожка) накладывается от верхней трети голени до кончиков пальцев и тщательно моделируется по ноге пациента.
После наложения гипсовой повязки проводится контрольное рентгенологическое исследование. Оно помогает определить, не произошло ли смещение костных отломков во время жесткой фиксации голени.
Через несколько дней после наложения повязки к гипсу прикрепляется стремя или каблук, которые помогают правильно перераспределять нагрузку на пораженную конечность и разгружать область перелома.
Сроки иммобилизации:
- одна лодыжка без смещения отломков: 1 месяц;
- одна лодыжка со смещением отломков: 6 недель;
- двухлодыжечный перелом: 2 месяца;
- двухлодыжечный перелом с подвывихом стопы: 12 недель;
- трехлодыжечный перелом: 10 недель;
- трехлодыжечный перелом с разрывом связок: 12 недель.
Пациент является нетрудоспособным на срок от двух до четырех месяцев.
Реабилитация
Во время нахождения пациента в лежачем положении необходимо обеспечивать пораженной конечности возвышенную позицию для улучшения оттока крови и лимфы.
Современные подходы к реабилитации сводятся к максимально раннему ее началу (непосредственно после травмы) и окончанию после полного восстановления функции конечности. При соблюдении этих условий пациент может достаточно быстро начать обычную для него бытовую и трудовую жизнь.
Необходимо помнить о том, что мультидисциплинарный всесторонний подход к лечению позволяет сократить сроки реабилитации и раньше вернуться к привычному ритму существования.
Сочетание медикаментозного лечения, физиотерапии, специальной физкультуры и массажа снимут воспалительные явления, улучшат кровообращение, ускорят рассасывание отека, увеличат мышечную силу, ускорят восстановление тканей, укрепят сустав и помогут избежать возможных осложнений.
Восстановление после переломов лодыжек осуществляется в 3 этапа.
Первый этап: иммобилизация и дозированная нагрузка (10—14 дней)
Задача на этом этапе заключается в профилактике возможных осложнений, улучшении кровообращения в области перелома и снижении интенсивности болевого синдрома.
- При изолированном переломе одной из лодыжек без смещения костных отломков дозированную нагрузку разрешают спустя 1 неделю.
- При изолированном переломе одной из лодыжек со смещением костных отломков дозированную нагрузку разрешают через 2 недели.
- При лечении перелома хирургическим методом с фиксацией костных отломков металлоконструкциями нагрузка возможна спустя 3 недели.
- При трехлодыжечном переломе дозированную нагрузку разрешают через 6—8 недель.
ЛФК
Возможны пассивные движения непосредственно после операции/иммобилизации.
Через 1—3 дня после остеосинтеза можно выполнять активные движения конечностью и начинать ходить с помощью костылей без задействования травмированной ноги.
В сроки, указанные выше, можно начинать частично нагружать пораженную конечность.
В любом случае вопрос о времени расширения двигательного режима решается коллегиально хирургом, реабилитологом, физиотерапевтом, врачом ЛФК и, при необходимости, другими специалистами.
Физиотерапия
Физиотерапию назначают с первого дня после перелома (операции).
Через сухую гипсовую повязку можно проводить лечение электрическим полем УВЧ, магнитотерапией, лазеротерапией и ультрафиолетовым облучением. Причем лазеротерапию проводят как в красном спектре (при этом в гипсе вырезаются окошки по размеру излучателя), так и в инфракрасном диапазоне (контактно через повязку).
Ранее противопоказанием к УВЧ-терапии являлось наличие металлоконструкций в области проведения процедуры, сегодня есть опыт, позволяющий проводить лечение и при имеющихся металлических деталях с условием, что силовые линии проходят вдоль них (тангенциальное расположение излучателей). При использовании аппарата внешней фиксации излучатели устанавливаются между внешними опорами и кожным покровом. Существуют научные работы, доказывающие, что перегрева металлоконструкций не происходит.
Второй этап: ограниченный двигательный режим
Пациент передвигается с помощью костылей, затем без них.
Задачей данного этапа реабилитации является улучшение питания тканей, ускорение процессов регенерации и образования костной мозоли.
ЛФК
На этом временном промежутке реабилитации необходимо восстанавливать функции малоподвижного голеностопного сустава.
Для этих целей помимо комплекса упражнений следует использовать дополнительное оборудование и механотерапию: работать с опорой стопы на качалку, перекатывать палку, бутылку, мяч, цилиндры, заниматься на велотренажере и ножной швейной машинке, использовать другие методики.
Обоснованы упражнения в бассейне: вода, уменьшая вес, помогает выполнять движения в большем объеме, укреплять мышечный корсет и сосудистую систему.
Необходимо восстанавливать правильный стереотип шагания, для этих целей применяется тренажер роботизированной ходьбы.Для правильного распределения нагрузки при передвижениях рекомендуется ношение индивидуальных супинаторов, которые подберет ортопед.На этом этапе должна восстановиться полная амплитуда движений в голеностопном суставе.
Физиотерапия
Для улучшения трофики тканей и ускорения процесса консолидации перелома назначается магнитолазерная терапия, магнитотерапия, инфракрасное облучение и массаж, при наличии аппарата внешней фиксации – сегментарный массаж.
После внутреннего остеосинтеза при отсутствии противопоказаний целесообразно назначать водолечение (жемчужные, кислородные ванны, подводный массаж) и тепловые процедуры (парафин, озокерит).
Стоит заметить, что опасения травматологов относительно возможного перегрева металлоконструкций при проведении процедур тепловой терапии парафином, озокеритом и грязями не обоснованы. Доказано, что существует система терморегуляции организма, которая позволит перераспределить тепло по тканям, а не накапливаться в области металлических деталей.
Помимо этого, применяется электрическое поле УВЧ в импульсном режиме, высокоинтенсивная магнитотерапия (магнитостимуляция), электростимуляция.
При наличии у пациента болевого синдрома можно назначать электротерапию (ДДТ, СМТ, электрофорез).
Нельзя
При металлоостеосинтезе противопоказано назначение ультразвуковой терапии и индуктотермии, т. к. ультразвуковые колебания создают эффект кавитации на границе сред кость-металл с формированием нестабильности.
К тому же переменное магнитное поле высокой частоты (индуктотермия) может вызывать перегрев металлоконструкций и резорбцию (поглощение) в костной ткани с формированием нестабильности в области прилегания металла к кости.
Третий этап: реабилитация остаточных явлений
Когда перелом консолидирован, можно расширять двигательный режим: заниматься на беговой дорожке в режиме быстрой ходьбы, в тренировки добавлять подскоки и вести привычную бытовую активность.
Голеностопный сустав при этом необходимо фиксировать эластичным бинтом или использовать специализированные ортезы для разгрузки и удержания сустава в физиологическом положении.
В обувь рекомендуется положить стельку-супинатор для профилактики развития плоскостопия.
Физиотерапия
На этом периоде назначается по показаниям: тепловые процедуры (парафин, озокерит, грязи), КУФ, дарсонвализация, ультразвуковая терапия, лазеротерапия, электротерапия (в том числе стимуляция), ванны (включая подводный массаж), лечебный массаж.
Полная нагрузка на конечность разрешается в среднем через 10 недель в зависимости от вида перелома, наличия осложнений и сопутствующих патологий.
Если у пациента установлен аппарат внешней фиксации, то после его снятия нагрузку на конечность следует снизить на 1/3 с последующим постепенным ее увеличением в течение 2—3 недель. Это обеспечит плавную адаптацию травмированной ноги к привычной до травмы нагрузке без риска возникновения возможных осложнений.В случае медленного срастания перелома возможно применение экстракорпоральной ударно-волновой терапии.
Противопоказания для массажа и физиотерапии
При наличии у пациента следующих состояний назначать физиотерапию не стоит, поскольку возможен риск развития осложнений:
- общее тяжелое состояние пациента;
- нестабильный перелом;
- кровотечения и склонность к ним;
- наличие новообразований;
- декомпенсация хронических заболеваний;
- острые патологии;
- психические заболевания, затрудняющие контакт с пациентом;
- патологии крови;
- гнойный процесс без оттока содержимого;
- относительное противопоказание: беременность.
Осложнения перелома лодыжки
На разных стадиях перелома возможно развитие осложнений, внимательное отношение к пациенту (или к себе самому) позволит предупредить усугубление состояния или купировать на ранних стадиях:
- нагноение послеоперационной раны;
- травмирование во время операции сосудов, мягких тканей;
- формирование артроза;
- послеоперационные кровотечения;
- некроз кожи;
- эмболия;
- замедленная консолидация;
- неправильное срастание перелома;
- формирование ложного сустава;
- подвывих стопы;
- посттравматическая дистрофия стопы;
- тромбоэмболия.
Осложнения при правильном лечении встречаются нечасто, многое зависит от самого пациента: от точного выполнения полученных от врачей инструкций, правильно выстроенного реабилитационного процесса и двигательного режима.
Итак, на каждом этапе комплекс реабилитационных мероприятий при условии его правильного формирования может привести к более быстрому и действенному выздоровлению пациента с переломом лодыжки.
Лечебная гимнастика после перелома лодыжки:
Источник: http://physiatrics.ru/1000285-reabilitaciya-posle-pereloma-lodyzhki/