Контроль первой и второй фазы МЦ — гормоны
Содержание
Зачем проверяют гормоны первой фазы
Гормоны первой фазы отвечают за разрастание внутреннего слоя матки (эндометрия). Они помогают созреть фолликулу в яичнике, в котором находится яйцеклетка. О том, какие анализы покажут изменения при гормональном сбое, что нужно учитывать при обследовании, а также как расшифровать полученные результаты, узнайте подробнее из нашей статьи.
Что происходит в первой половине цикла
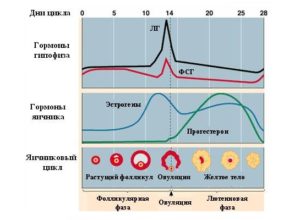
С наступлением первого дня менструального кровотечения начинается фолликулярная фаза. Ее назвали так потому, что в яичнике происходит образование и созревание фолликулов, один из которых является доминантным, то есть главным. Он содержит яйцеклетку. Таким преимуществом обладает имеющий на своей поверхности максимальное число рецепторов (воспринимающих белков) к гормону фоллитропину.
Он продолжает вырабатывать эстрогены на всем протяжении 1 фазы, тогда как менее активные фолликулы отмирают.
В матке после менструального отторжения внутреннего слоя начинается усиленное восстановление – пролиферация (деление клеток с утолщением эндометрия). При 28 дневном цикле первая фаза примерно составляет 2 недели.
Все эти процессы обеспечивают и регулируют:
- гипоталамический гонадолиберин (поступает в гипофиз по воронке, в крови не появляется);
- гипофизарные гонадотропины – лютеинизирующий, фолликулостимулирующий;
- яичниковые эстрогены (в основном эстрадиол).
Из этих всех гормонов в первой фазе цикла постепенно повышается уровень фолликулостимулирующего и эстрадиола под его влиянием. Все остальные, в том числе и женский стероид – прогестерон, остаются низкими вплоть до наступления овуляции. После разрыва фолликула и выхода яйцеклетки начинается овуляторная фаза, а первая (эстрогенная, фолликулярная) завершается.
Рекомендуем прочитать статью о том, что важно знать перед сдачей анализов на гормоны. Из нее вы узнаете об общих рекомендациях перед сдачей анализов на гормоны, подготовке к взятию крови и о том, что делать категорически нельзя.
А здесь подробнее об анализах на женские гормоны.
Какие гормоны сдают в первой фазе
При диагностике нарушений менструального цикла, а также бесплодии, планировании беременности в первой фазе нужно оценить эстрогенный фон организма. Для этого проводится анализ крови на эстрадиол.
Так как на его продукцию прямое влияние оказывают гормоны гипофиза, то целесообразно провести определение:
- фолликулостимулирующего,
- лютеинизирующего,
- пролактина.
Нарушение содержания эстрадиола бывает на фоне заболеваний щитовидной железы, надпочечников. Если у женщины есть соответствующие клинические проявления гормонального сбоя, или необходимо определение причины бесплодия, то в дополнение к основным анализам гинеколог может рекомендовать сдавать и другие гормоны, среди которых:
Оптимальным периодом для проведения лабораторной диагностики является промежуток с 3 по 5-6 день цикла.
Перед обследованием за 5-7 дней важно обсудить с врачом принимаемые медикаменты, биодобавки, возможность использования противозачаточных таблеток.Они могут влиять на достоверность показателей.
За сутки не рекомендуется:
- горячая ванна, сауна;
- массаж грудной клетки или физиотерапия;
- физическое, эмоциональное перенапряжение;
- начало диеты, переедание, прием алкоголя.
Вне зависимости от того, какие гормоны сдают, анализы крови проводят строго натощак, в утреннее время и после 8-10 часов перерыва в приеме пищи. Обычная питьевая вода не ограничивается.
В день обследования до посещения лаборатории не разрешены занятия спортом, курение, сексуальные контакты, диагностические исследования (например, УЗИ, рентген).
Норма в показателях гормонов
Для женщин детородного возраста средние значения нормальных показателей указаны в таблице.
| Название гормона | Уровень в крови |
| Эстрадиол | 12,5-165 пг/мл |
| Фолликулостимулирующий | 1,35-9,9 мЕД/мл |
| Лютеинизирующий | 2,4-12,5 мЕД/мл |
| Пролактин | 101-195 мЕД/мл |
Нужно учитывать, что в некоторых лабораториях могут быть использованы свои методики исследования и реактивы, для которых нормы гормонов в первой фазе будут немного отличаться от приведенных. Для того, чтобы избежать неправильной оценки данных, рекомендуется все повторные анализы сдавать в одном и том же учреждении.
Причины отклонения в первой фазе менструального цикла
Наиболее существенными нарушениями, которые важны для постановки диагноза, является снижение или повышение концентрации в крови фолликулостимулирующего гормона и эстрадиола. Все остальные показатели будут указывать на причины их изменений.
Повышенный уровень
Фоллитропин возрастает при таких состояниях у женщин:
- возрастное угасание функции яичников, а также синдром их преждевременного истощения;
- опухолевое и кистозные изменения половых желез, гипофиза;
- врожденные генетические отклонения;
- облучение, применение противоопухолевых средств;
- инфекции, травмы, отравление, в том числе и алкогольное.
Высокие показатели эстрадиола бывают при новообразованиях яичников, эндометриозе. Одно из заболеваний характеризуется длительной задержкой фолликула в яичнике. Этот синдром называется фолликулярной персистенцией и возникает при нехватке лютеинизирующего гормона.
Эстрогенный фон возрастает и при бесконтрольном применении гормональных препаратов для лечения климакса или передозировки в ходе программ по искусственному оплодотворению. Причиной нарушений бывает повышенная функция щитовидной железы.
Проявлениями избыточного содержания эстрогенов чаще всего являются обильные менструации, мажущие выделения между очередными месячными, напряженность и боль в молочных железах. Возможна отечность и депрессивные состояния.
Низкие показатели
Образование фоллитропина тормозят:
- гипофизарная недостаточность, она бывает у женщин, в том числе и после тяжелых родов;
- воспаления и сосудистые нарушения в гипофизарно-гипоталамической области;
- операции, травмы;
- усиленное выделение пролактина;
- снижение функции гипоталамуса при хромосомной аномалии – синдроме Каллмана;
- повышенный уровень эстрогенов, тестостерона;
- опухоли яичников, надпочечников, гипофиза;
- синдром поликистоза яичников.
Эстрогенная недостаточность сопровождается задержкой, уменьшением объема менструации. При выраженном дефиците эстрадиола появляется слабость, приливы жара, потливость, колебания настроения, сухость во влагалище. Нехватка основного гормона первой фазы менструального цикла бывает вызвана:
- возрастным угасанием работы яичников, менопаузой;
- облучением желез, операциями и травматическими повреждениями, новообразованиями;
- устойчивостью яичниковой ткани к действию фоллитропина;
- генетическими нарушениями развития половой системы;
- хроническими воспалениями, инфекциями;
- нарушением работы гипофиза, гипоталамуса;
- циррозом печени;
- недостаточностью гормональной активности гипофиза, щитовидной железы.
Рекомендуем прочитать статью о витаминах для гормонального фона женщины. Из нее вы узнаете о причинах для нормализации гормонального фона у женщин, витаминах для восстановления, что такое циклическая витаминотерапия, диете для нормализации гормонального фона.
А здесь подробнее о гормональном фоне у женщин.
Гормоны первой фазы цикла готовят фолликул к овуляции. Этот период продолжается около 2 недель, начиная с 1 дня менструации. Его регулируют фоллитропин гормон гипофиза и эстрадиол.
Для диагностики нужно их определение в крови, а также показателей лютропина, пролактина, функции щитовидной железы, надпочечников.
Полученные данные помогают установить причину бесплодия или нарушений менструального цикла.
Смотрите на видео о менструальном цикле:
Источник: https://endokrinolog.online/gormony-pervoj-fazy/
Анализы на гормоны: от «А» до «Я»
Гормоны – это биологически активные вещества, которые продуцируются различными железами эндокринной системы, после чего поступают в кровь. Они влияют на работу всего организма, во многом определяя физическое и психическое здоровье человека. Анализы на гормоны помогают существенно прояснить клиническую картину заболевания и предотвратить его развитие.
Конечно, не каждая патология требует срочной сдачи таких анализов, тем более что человеческий организм производит десятки видов гормонов, каждый из которых имеет свою «сферу влияния».
Гормональные анализы: когда и зачем они назначаются?
Уровень гормонов чаще всего определяют в крови, реже – в моче. Исследования на гормоны могут быть назначены, например, в следующих случаях:
- нарушения в развитии тех или иных органов;
- диагностика беременности;
- бесплодие;
- беременность с угрозой выкидыша;
- дисфункция почек;
- нарушения обмена веществ;
- проблемы с волосами, ногтями и кожей;
- депрессивные состояния и другие психические проблемы;
- опухолевые заболевания.
Направление на анализ могут дать педиатр, терапевт, эндокринолог, гинеколог, гастроэнтеролог, психиатр.
Подготовка к сдаче анализов на гормоны
Какие же правила следует соблюдать при сдаче крови на анализ уровня гормонов, чтобы результаты оказались максимально точными? Необходимо воздерживаться от употребления пищи в течение 7–12 часов до забора крови. На протяжении суток до исследования должны быть исключены алкоголь, кофе, физические нагрузки, стрессы, сексуальные контакты.
Возможность приема медикаментов в этот период следует обсудить с врачом. При исследовании гормонального статуса женщинам важно знать, в какой день цикла следует сдавать анализы. Так, кровь на фолликулостимулирующий, лютеинизирующий гормоны и пролактин сдается на 3–5 дни цикла, на тестостерон – на 8–10, а на прогестерон и эстрадиол – на 21–22 дни.
Если вы сдаете суточную мочу, следует строго придерживаться схемы ее сбора и соблюдать условия хранения.
Общие принципы проведения и расшифровки анализа
Кровь для исследования берется из вены утром натощак. Период исследования составляет, как правило, 1–2 дня. Полученный результат сравнивается врачом с нормами концентрации гормона, разработанными с учетом пола, возраста пациента и других факторов. Изучить эти нормы может и сам больной.
Методы лабораторной диагностики
Решить, какие именно анализы надо сдавать на гормоны, может только специалист (эндокринолог, гинеколог, терапевт, гастроэнтеролог и т.д.) по результатам осмотра. Причем количество анализов соизмеримо с числом гормонов, а их в организме более 100. В статье мы рассмотрим лишь самые распространенные виды исследований.
Оценка соматотропной функции гипофиза необходима людям, у которых наблюдаются гигантизм, акромегалия (увеличение черепа, кистей рук и ног) или карликовость. Нормальное содержание соматотропного гормона в крови составляет 0,2–13 мЕд/л, соматомедина-С – 220–996 нг/мл в возрасте 14–16 лет, 66–166 нг/мл – после 80 лет.
Патологии гипофизарно-надпочечниковой системы проявляются в нарушении гомеостаза организма: повышении свертываемости крови, усилении синтеза углеводов, снижении белкового и минерального обмена. Для диагностики таких патологических состояний необходимо определить содержание в организме следующих гормонов:
- Адренокортикотропный гормон отвечает за пигментацию кожи и расщепление жиров, норма – менее 22 пмоль/л в первой половине дня и не более 6 пмоль/л – во второй.
- Кортизол – регулирует обмен веществ, норма – 250–720 нмоль/л в первой половине дня и 50–250 нмоль/л во второй (разница концентрации должна составлять не менее 100 нмоль/л).
- Свободный кортизол – сдается при подозрении на наличие болезни Иценко-Кушинга. Количество гормона в моче составляет 138–524 нмоль/сутки.
Эти анализы часто назначаются эндокринологами при ожирении или недостатке веса, их сдают, чтобы определить, есть ли серьезные гормональные сбои и какие именно.
Нарушение работы щитовидной железы проявляется повышенной раздражительностью, изменением массы тела, повышением артериального давления, чревато гинекологическими заболеваниями и бесплодием.
Какие анализы следует сдавать на гормоны щитовидной железы, если обнаружено хотя бы несколько из вышеназванных симптомов? В первую очередь речь идет об исследовании уровня трийодтиронина (Т3), тироксина (Т4) и тиреотропного гормона (ТТГ), которые регулируют обменные процессы, психическую деятельность, а также функции сердечно-сосудистой, половой и пищеварительной систем. Нормальные показатели гормонов выглядят так:
- Т3 общий – 1,1–3,15 пкмоль/л, свободный – 2,6–5,7 пмоль/л.
- Т4 общий – 60–140 нмоль/л, свободный – 100–120 нмоль/л.
- ТТГ – 0,2–4,2 мМЕ/л.
- Антитела к тиреоглобулину – до 115 МЕ/мл.
- Антитела к тиреопероксидазе – 35 МЕ/мл.
- T-Uptake – 0,32–0,48 единиц.
- Тиреоглобулин – до 55 нг/мл.
- Антитела к микросомальному антигену тиреоцитов – менее 1,0 Ед/л.
- Аутоантитела к рецепторам тиреотропного гормона – 0–0,99 МЕ/л.
Сбои в регуляции обмена кальция и фосфора приводят к остеопорозу или усилению минерализации костей. Паратиреоидный гормон способствует всасыванию кальция в кишечном тракте, а также реабсорбции в почках. паратгормона в крови взрослого человека – 8–24 нг/л.
Кальцитонин способствует отложению кальция в костях, замедлению его всасывания в ЖКТ и усилению экскреции в почках. Норма содержания кальцитонина в крови – 5,5–28 пкмоль/л.
Рекомендуется сдавать кровь на анализы подобного типа при начинающемся климаксе, поскольку женщины в этот период наиболее подвержены остеопорозу.
В организме любого человека продуцируются и мужские, и женские гормоны. Правильный их баланс обеспечивает устойчивость работы репродуктивной системы, нормальные вторичные половые признаки, ровное психическое состояние. Выработка тех или иных половых гормонов может нарушаться в силу возраста, вредных привычек, наследственности, эндокринных заболеваний.
Дисфункции репродуктивной системы , обусловленные гормональными сбоями, приводят к мужскому и женскому бесплодию, а также провоцируют выкидыши у беременных женщин. При наличии подобных проблем сдают кровь на анализ женских гормонов, таких как:
- Макропролактин – норма для мужчин: 44,5–375 мкМЕ/мл, для женщин: 59–619 мкМЕ/мл.
- Пролактин – норма составляет 40 до 600 мЕд/л.
- Гипофизарные гонадотропные гормоны и пролактин – до менопаузы соотношение равно 1.
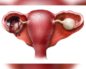
- Фолликулостимулирующий гормон: его содержание в фолликулиновой фазе в норме составляет 4–10 ЕД/л, в период овуляции – 10–25 ЕД/л, в во время лютеиновой фазы – 2–8 ЕД/л.
- Эстрогены (норма в фолликулиновой фазе – 5–53 пг/мл, в период овуляции – 90–299 пг/мл и 11–116 пг/мл – во время лютеиновой фазы) и прогестины.
- Лютеинизирующий гормон – норма в фолликулиновой фазе – 1–20 ЕД/л, в период овуляции – 26–94 ЕД/л, во время лютеиновой фазы –0,61–16,3 ЕД/л.
- Эстрадиол – норма в фолликулиновой фазе – 68–1269 нмоль/л, период овуляции – 131–1655 нмоль/л, во время лютеиновой фазы – 91–861 нмоль/л.
- Прогестерон – норма в фолликулиновой фазе – 0,3-0,7 мкг/л, период овуляции – 0,7–1,6 мкг/л, во время лютеиновой фазы 4,7–8,0 мкг/л.
Оценка андрогенной функции производится при бесплодии, ожирении, повышенном холестерине, выпадении волос, юношеских прыщах, снижении потенции. Итак:
- Тестостерон – нормальное содержание у мужчин – 12–33, у женщин – 0,31–3,78 нмоль/л (далее по списку первый показатель является нормой для мужчин, второй – для женщин).
- Дегидроэпиандростерон-сульфат – 10–20 и 3,5–10 мг/сутки.
- Глобулин, связывающий половые гормоны, –13–71 и 28–112 нмоль/л.
- 17-гидроксипрогестерон– 0,3–2,0 и 0,07–2,9 нг/мл.
- 17-кетостероиды: 10,0–25,0 и 7–20 мг/сутки.
- Дигидротестостерон – 250–990 и 24–450 нг/л.
- Свободный тестостерон – 5,5–42 и 4,1 пг/мл.
- Андростендион – 75–205 и 85–275 нг/100 мл.
- Андростендиол глюкуронид – 3,4–22 и 0,5–5,4 нг/мл.
- Антимюллеров гормон – 1,3–14,8 и 1,0–10,6 нг/мл.
- Ингибин В – 147–364 и 40–100 пг/мл.
Диагностика диабета и оценка эндокринной функции поджелудочной железы необходимы при болях в животе, тошноте, рвоте, наборе лишнего веса, сухости во рту, кожном зуде, отеках. Ниже приведены названия и нормативные показатели гормонов поджелудочной железы:
- С-пептид – 0,78-1,89 нг/мл.
- Инсулин – 3,0–25,0 мкЕД/мл.
- Индекс оценки инсулинорезистентности (HOMA-IR) – менее 2,77.
- Проинсулин – 0,5–3,2 пмоль/л.
Мониторинг беременности проводится для того, чтобы предотвратить патологии развития и гибель плода. В женской консультации при постановке на учет подробно рассказывают, какие анализы на гормоны необходимо провести и для чего следует сдавать кровь на анализ гормонов при беременности. В общем случае исследуются:
- Хорионический гонадотропин (ХГЧ) – его концентрация зависит от срока беременности: от 25–200 мЕд/мл на 1–2 неделе до 21 000–300 000 мЕд/мл на 7–11 неделях.
- Свободный b-ХГЧ – от 25–300 мЕд/мл на 1–2 неделях беременности до 10 000–60 000 мЕд/мл на 26–37 неделях.
- Эстриол свободный (Е3) – от 0,6–2,5 нмоль/л на 6–7 неделях до 35,0–111,0 нмоль/л на 39–40 неделях.
- Ассоциированный с беременностью плазменный белок А (PAPP-A) – тест делается с 7-й по 14-ю неделю, норма – от 0,17–1,54 мЕд/мл на 8–9 неделях до 1,47–8,54 мЕд/мл на 13–14 неделях.
- Плацентарный лактоген – от 0,05–1,7 мг/л на 10–14 неделях до 4,4–11,7 мг/л на 38 неделе.
- Пренатальный скрининг трисомий 1 триместра (PRISCA-1) и 2 триместра беременности (PRISCA-2).
Сбои в работе симпатоадреналовой системы следует искать при наличии панических атак и других вегетативных расстройств. Для этого нужно сдать кровь на анализ и проверить, какие гормоны из списка вышли за пределы нормы:
- Адреналин (112–658 пг/мл).
- Норадреналин (менее 10 пг/мл).
- Метанефрин (менее 320 мкг/сутки).
- Дофамин (10–100 пг/мл).
- Гомованилиновая кислота (1,4–8,8 мг/сут).
- Норметанефрин (менее 390 мкг/сутки).
- Ванилилминдальная кислота (2,1–7,6 мг/сут).
- 5-оксииндолуксусная кислота (3,0– 15,0 мг/сутки).
- Гистамин плазмы (меньше 9,3 нмоль/л).
- Серотонин сыворотки крови (40–80 мкг/л).
Состояние ренин-ангиотензин-альдостероновой системы , которая отвечает за поддержание объема циркулирующей крови, позволяют оценить такие гормоны, как альдостерон (в крови) – 30–355 пг/мл и ренин (в плазме) – 2,8–39,9 мкМЕ/мл в положении пациента лежа и 4,4–46,1 мкМЕ/мл – стоя.
Регуляция аппетита и обмена жиров осуществляется при помощи гормона лептина, концентрация которого в крови в норме достигает 1,1–27,6 нг/мл у мужчин и 0,5–13,8 нг/мл у женщин.
Оценка состояния инкреторной функции ЖКТ проводится посредством определения уровня гастрина (менее 10–125 пг/мл) и гастрина-17 стимулированного (менее 2,5 пмоль/л)
Оценка гормональной регуляции эритропоэза (образования эритроцитов) производится на основании данных о количестве эритропоэтина в крови (5,6–28,9 МЕ/л у мужчин и 8–30 МЕ/л у женщин).
Решение о том, какие анализы необходимо сдать на гормоны, должно приниматься на основе имеющейся симптоматики и предварительного диагноза, а также с учетом сопутствующих заболеваний.
Источник: https://www.pravda.ru/navigator/analizy-na-gormony.html
Что такое фолликулярная фаза? На какой день цикла начинается?
Женский менструальный цикл условно разделяется на несколько частей. Каждая из них отвечает за определенные процессы репродуктивной системы. Фолликулярная фаза включает в себя, как правило, первые две недели цикла. Она характеризуется подготовкой всех органов к процессу овуляции.
- Что это?
- На какой день цикла начинается и сколько дней длится?
- Норма гормонов в фолликулярной фазе
- Как проявляется недостаточность фолликулярной фазы?
- Можно ли забеременеть в фолликулярную фазу?
Что это?
Фолликулярная фаза получила такое название благодаря структурным компонентам яичника — фолликулам. Они располагаются в его корковом слое. Под влиянием гормонов фолликулы увеличиваются в своих размерах после окончания менструации. Затем из них определяется доминантный. В нем зреет яйцеклетка, которая в будущем должна оплодотвориться.
Фолликулярная фаза цикла характеризуется процессом подготовки половых органов к овуляции. От того, насколько верно будут осуществляться все процессы этого периода, зависит, фертильность женщины.
Главным двигателем процесса созревания яйцеклетки выступает гормон ФСГ. Он провоцирует рост фолликулов, тем самым, делая зачатие возможным.
Наравне с фолликулами увеличивается и эндометрий. Он представляет собой структурную поверхность, располагающуюся в области матки.Эндометрий важен в процессе прикрепления эмбриона. В первую половину цикла он достигает необходимых размеров, а после овуляции уплотняется и готовится к принятию плодного яйца. Если зачатия не происходит, то функциональный слой эндометрия отторгается во время месячных.
ВАЖНО! Скудные или обильные месячные могут свидетельствовать о проблемах репродуктивной системы.
Любые отклонения процессов репродуктивной системы приводят к нарушению характера менструаций. Вслед за этим начинаются сложности с зачатием. Но бывает и так, что женщина продолжает менструировать в соответствии с нормами, при наличии заболеваний. Поэтому определить имеющуюся проблему можно будет только с помощью комплексного обследования.
На какой день цикла начинается и сколько дней длится?
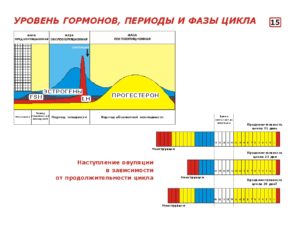
Моментом отсчета начала фолликулярной фазы считается первый день менструального цикла. Он характеризуется появлением первых кровянистых выделений. Продолжается этот период, вплоть до наступления овуляции.
У женщин со стандартным циклом в 28 суток, моментом перехода в следующий этап считается 14–15 день. В других случаях период созревания яйцеклетки может быть короче или длиннее и колебаться в пределах 7–22 дней.
На процессы, происходящие в женском организме, огромное влияние оказывают гормоны. Они тесно связаны друг с другом. Если присутствуют отклонения в количестве одного из них, изменениям подвергнутся и другие гормоны. Все гормоны вырабатываются в гипофизе. К действующим гормонам первой фазы относят:
- ФСГ.
- Пролактин.
- Эстрадиол.
- ЛГ.
Процесс созревания яйцеклетки происходит под влиянием гормона ФСГ. Параметрами нормы считаются показатели 1,37 до 9,90 мМЕд/мл.
На выработку ФСГ может повлиять избыточный рост пролактина. При завышенных результатах, развитие яйцеклетки замедляется. Овуляция в этом случае оттягивается или совсем не наступает. Норма пролактина в фолликулярной фазе находится в промежутке от 109 до 557 мЕд/мл.
Нужное количество эстрадиола формируется при наличии баланса между ФСГ, ЛГ и пролактина. Под его воздействием увеличивается толщина эндометрия. Это позволит эмбриону беспрепятственно прикрепиться к поверхности матки. Результаты анализа в данном случае должны соответствовать норме – от 68 до 1269 пмоль/л.
ЛГ в первой половине цикла присутствует в организме в небольшом количестве. Его увеличение наблюдается незадолго до выхода яйцеклетки в брюшную полость. От количества гормона зависит успешность зачатия. Идеальными параметрами в первой фазе считаются цифры от 1,68 до 15 единиц.
НА ЗАМЕТКУ! В конце первой стадии цикла наблюдается резкий выброс гормона ЛГ. Он может сопровождаться появлением большого количества слизистых выделений.
Нарушения выработки гормонов могут привести к недостаточности фолликулярной фазы цикла. Это чревато развитием разных форм бесплодия. Причин у такого явления может быть огромное множество. К основным симптомам патологии относят следующее:
- наличие задержек;
- обильные кровянистые выделения в середине менструального цикла;
- невозможность зачатия;
- отсутствие признаков овуляции по УЗИ;
- признаки мультифолликулярных яичников.
Лечение заболеваний, вызванных гормональными нарушениями, происходит с использованием медицинских препаратов. При поликистозе очень часто назначается лапароскопическая операция. В этом случае недостаток гормонов вызван утолщенными стенками яичников, которые не выпускают яйцеклетку. Это препятствует завершению первой стадии цикла.
СПРАВКА! Нарушения роста фолликулов могут быть вызваны стрессовыми ситуациями и неприятными событиями в жизни женщины.
Многие женщины задаются вопросом, можно ли забеременеть в начале цикла. В данном случае многое зависит от продолжительности роста фолликулов.
Далеко не у всех женщин репродуктивная система соответствует общепринятым параметрам нормы. Существует такой термин, как ранняя овуляция. Она может происходить на 7–11 день менструального цикла.
Следовательно, забеременеть в эти дни возможно. Но фактически этот период уже будет считаться овуляторным.Беременность без овуляции невозможна. Яйцеклетка выходит из яичника и встречается со сперматозоидом — происходит оплодотворение. На этом этапе действует овуляторная фаза. Затем наступает лютеиновая.
Зачатие всегда происходит только после выхода яйцеклетки.
Но половой акт, осуществленный в первой половине цикла, может приводить к успешному зачатию, поскольку сперматозоид способен находиться в организме женщины до 7 суток.
НА ЗАМЕТКУ! Ведение персонального календаря менструаций позволит врачу определить характер возможной проблемы.
Контроль разных стадий менструального цикла помогает в процессе установления причин отсутствия беременности. Как правило, они кроются в нарушениях гормональной системы или других явлениях, препятствующих осуществлению овуляции.
Источник: https://rebenok.online/planirovanie-beremennosti/ovulyaciya/faza-mc/follikulyarnaya.html
Анализ крови на гормоны
СВАО ВАО ЮВАО ЮАО ЮЗАО ЗАО ЦАО СЗАО САО 01 02 03 05 06 07 08 09 1 0 1 1 1 2 14 18 15 16 17 Бабушкинская Проспект Мира Первомайская Бауманская Павелецкая Теплый Стан Шипиловская Пражская Академическая Университет Баррикадная Речной Вокзал Октябрьское Братиславская Таганская Академика Янгеля Октябрьское поле
Анализ крови на гормоны – это лабораторное исследование, способное показать состояние многих органов и систем организма.
Гормоны представляют собой биологически активные вещества, вырабатываемые железами внутренней секреции. гормонов в крови по сравнению с другими компонентами незначительно, однако их влияние на организм велико. Гормоны регулируют все биохимические процессы в организме, в том числе процессы роста, развития, размножения, обмена веществ.
Разные гормоны могут выполнять одну и ту же функцию, дополняя действие друг друга, могут вызывать противоположный эффект. В норме в организме поддерживается гормональный баланс – некое равновесие, обеспечиваемое концентрацией гормонов в крови.
Отклонение от этого равновесия сразу же сказывается на организме и приводит к развитию заболеваний.
Анализ крови на гормоны позволяет выявить нарушения гормонального баланса, установить причину заболевания и выработать правильный курс лечения. Анализ на гормоны используется в эндокринологии, гинекологии, урологии, андрологии, невропатологии, гастроэнтерологии, онкологии, а также врачами других специальностей.
Когда назначается анализ крови на гормоны?
Гормональный анализ, как правило, проводится при подозрении на нарушение функции желез внутренней секреции или при выявленном увеличении размеров желез.
Показаниями к сдаче анализа на женские половые гормоны (эстрогены) являются:
Показаниями к сдаче анализа на мужские половые гормоны (андрогены) являются:
- подозрение на развитие опухолевых процессов;
- нарушение функции яичников;
- нарушение работы почек;
- избыточный вес (ожирение);
- бесплодие;
- угревая сыпь;
- у женщин – избыточный рост волос на теле.
Гормональный анализ назначается при беременности в случае подозрений на патологическое развитие плода. Анализ на гормон ХГЧ (хорионический гонадотропин человека), вырабатываемый клетками оболочки зародыша, позволяет выявить беременность уже на 6-10-й день после оплодотворения.
Анализ крови на гормоны при планировании беременности
Очень важно сдать анализ крови на гормоны при планировании беременности. Своевременная оценка гормонального фона позволит избежать возможных проблем.
Основные гормоны, которые проверяются при планировании беременности:
- ФСГ (фолликулостимулирующий гормон) – у женщин отвечает за рост яйцеклетки (фолликула) в яичнике. У мужчин входит в число основных половых гормонов, регулирующих репродуктивную функцию.
- ЛГ (лютеинизирующий гормон) – у женщин обеспечивает завершение созревание яйцеклетки в фолликуле и последующую овуляцию (разрыв фолликула и выход яйцеклетки). У мужчин – влияет на созревание сперматозоидов.
- Пролактин – стимулирует лактацию после родов. При беременности снижает выделение ФСГ. Если же беременности нет, повышенное количество пролактина может привести к патологическому дефициту ФСГ и препятствовать зачатию.
- Эстрадиол – воздействует на все половые органы женщины.
- Прогестерон (гормон беременности) – вырабатывается после созревания яйцеклетки. Без этого гормона оплодотворенная яйцеклетка не может прикрепиться к матке. Недостаток прогестерона может спровоцировать выкидыш.
- Тестостерон – это мужской половой гормон, повышенное количество тестостерона у женщин может привести к выкидышу, а пониженное у мужчин – к снижению качества спермы.
- ДЭА-сульфат (ДЭА-с или ДЭАС) – в организме женщин вырабатывается в малых количествах. Повышенная концентрация этого гормона может привести к бесплодию.
- Гормоны щитовидной железы. Нарушение функции щитовидной железы также может стать причиной бесплодия.
Как сдавать кровь на гормоны. Расшифровка результатов анализа
Для анализа на гормоны используется кровь из вены.
В зависимости от клинических признаков, указывающих на определённую патологию, обычно назначается анализ с тестами на конкретные гормоны.
Наиболее полную картину состояния здоровья можно получить, сдав анализ на следующие гормоны.
Гормоны щитовидной железы:
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях. Нормальные значения: 2,6 — 5,7 пмоль/л.
- Т4 (тироксин) свободный – стимулирует синтез белков.
Нормальные значения: 0,7-1,48 нг/дл.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний. Нормальные значения: 0-4,11 Ед/мл.
- Некоторые другие.
Гормоны гипофиза:
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Нормальные значения: 0,4-4,0 мЕд/л. Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
- ФСГ (фолликулостимулирующий гормон).
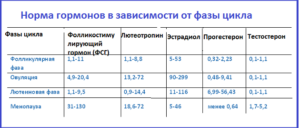
Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 3,35-21,63 мЕд/мл; II фаза – 1,11-13,99 мЕд/мл; постменопауза – 2,58-150,53 мЕд/мл; девочки до 9 лет 0,2-4,2 мЕд/мл. У мужчин – 1,37-13,58 мЕд/мл.
- ЛГ (лютеинизирующий гормон).
Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 2,57-26,53 мЕд/мл; II фаза – 0,67-23,57 мЕд/мл; постменопауза – 11,3-40 мЕд/мл; девочки до 9 лет — 0,03-3,9 мЕд/мл. У мужчин – 1,26-10,05 мЕд/мл.
- Пролактин. Основная функция – стимулирование развитие молочных желез и лактации.
Нормальные значения: у женщин (от первой менструации до менопаузы) – 1,2-29,93 нг/мл; у мужчин – 2,58-18,12 нг/мл. Повышенная концентрация пролактина называется гиперпролактинемией. Различают физиологическую и патологическую гиперпролактинемию.
Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников. Нормальные значения: 9-52 пг/мл.
- Некоторые другие.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц.
Нормальные значения: у мужчин — 4,94-32,01 нмоль/л, у женщин – 0,38-1,97 нмоль/л.
- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками.
Нормальные значения прогестерона у женщин зависят от фазы менструального цикла: I фаза – 1,0-2,2 нМ/л; II фаза — 23,0-30,0 нМ/л; для постменопаузы – 1,0-1,8 нМ/л. Аналогично для эстрадиола: I фаза — 198-284 пМ/л: II фаза — 439-570 пМ/л; для постменопаузы – 51-133 пМ/л.
Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов. Диапазон нормальных значений для концентрации данного гормона: 3591-11907 нмоль/л; у женщин – 810-8991 нмоль/л. Однако это общая картина, при обработке данных анализа надо также учитывать возраст пациента.
- Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс. Нормальные значения: для детей до 16 лет – 3-21 мкг/дл, у взрослого человека — 3,7-19,4 мкг/дл.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме.
Нормальные значения: 35 — 350 пг/мл.
Подготовка к анализу на гормоны
Количество гормонов в крови зависит от времени суток, так как существует суточный ритм секреции (выделения гормонов). Кровь на гормональный анализ следует сдавать утром, натощак.
У женщин гормональный фон также зависит от стадии менструального цикла. Наиболее благоприятным для анализа являются 5-7 дни цикла, считая с первого дня менструации.
Накануне анализа нельзя принимать алкоголь, следует также избегать повышенных физических нагрузок и стрессовых ситуаций. В течение часа перед сдачей анализа желательно не курить.
За неделю до анализа необходимо прекратить приём гормональных лекарственных препаратов. Если Вам назначен приём лекарств, обсудите это с врачом, возможно сдачу анализа придётся отложить.
Где сдать анализ крови на гормоны в Москве
Сдать анализ крови на гормоны в Москве Вы можете в поликлиниках АО «Семейный доктор». В нашей сети Вы можете сдать анализ крови на гормоны в выходные и праздничные дни. По результатам анализов Вас проконсультируют врачи-эндокринологи и гинекологи-эндокринологи.
fdoctor.ru использует cookies. Правила использования.
Источник: https://www.fdoctor.ru/health/analysis/analiz_krovi_na_gormony/