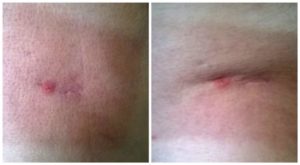
после вскрытия парапроктита, беспокоит переодически шишка возле шрама
Содержание
Лечение парапроктита после операции (вскрытия) | Процесс востановления
Парапроктит — это острое воспалительное заболевание в области заднего прохода, вследствие которого развивается гнойный абсцесс. Считается довольно распространенным проктологическим недугом и уступает место лишь геморрою, колиту и анальным трещинам. Согласно статистике, мужчины более подвержены развитию этой болезни, нежели представительницы слабого пола.
Причиной развития такого опасного заболевания является попадание инфекции на слизистую оболочку прямой кишки.
Основные пути проникновения патогенных микроорганизмов: через поврежденную слизистую оболочку прямой кишки, при анальных трещинах, гематогенным и лимфатическим путем (через кровь или структурные элементы лимфатической системы), а также из соседних органов в том случае, если они поражены воспалительным процессом.
Основными признаками наличия гнойного воспаления в области заднего прохода являются:
- повышение температуры, дрожь (озноб);
- общее недомогание, чувство слабости, недостаток жизненных сил;
- боли в районе промежности, заднего прохода, которые могут становиться еще сильнее после акта дефекации;
- при хроническом течении болезни развивается свищ (свищевой ход);
- если абсцесс располагается в подкожной клетчатке, наблюдается болезненный инфильтрат (скопление клеточных элементов, крови и лимфы).
Особенности проведения операции по поводу парапроктита
Считается, что единственный возможный способ лечения такого интимного заболевания — это оперативное вмешательство, направленное на поиск абсцесса, его вскрытие, эвакуацию гноя, иссечение пораженной крипты и гнойного канала, а также устранение связи с прямой кишкой. Существует несколько разных типов проведения подобных операций, целью которых является удаление параректального абсцесса.
Вид оперативного вмешательства определяет врач в каждом конкретном случае исходя из состояния больного и стадии болезни. Каждая операция обязательно состоит из вскрытия гнойника и его дренирования.
После этого могут быть проведены лигирование, сфинктеротомия или полное иссечение свища с последующим перемещением слизистой оболочки с целью предотвращения попадания инфекции из толстой кишки.
После окончания операции остается лишь пройти правильную реабилитацию, направленную на полное восстановление после перенесенного хирургического лечения парапроктита. Отзывы по разным типам операции можно найти на различных форумах. Однако все же не стоит пренебрегать мнением лечащего врача.Обратите внимание, что только своевременное оперативное лечение может в той или иной степени гарантировать полное выздоровление. Лечение парапроктита без операции всегда эффективно на ранних стадиях болезни. В более запущенных случаях есть риск развития хронического течения болезни, которое характеризуется попеременными улучшениями и обострениями.
Период восстановления
Как было сказано выше, после завершения операции наступает не менее важный период реабилитации. Очень важно правильно организовать этот процесс — от него зависит успех дальнейшего выздоровления. Лечение парапроктита после операции — обязательный этап, через который должен пройти каждый пациент.
После окончания действия наркоза человек начинает чувствовать боли в области удаления свища или гнойного абсцесса. Для уменьшения болей назначают разные обезболивающие лекарственные препараты.
Бывает такое, что у больного наблюдается повышение температуры тела, и состояние несколько ухудшается. В случае наличия высокой температуры врач должен провести тщательный осмотр раны, ее содержимого, возможных выделений.
В некоторых случаях может понадобиться лечение антибактериальными препаратами.
Итак, что в себя включает реабилитация больного после удаления гнойного абсцесса или свища в области анального отверстия:
- ежедневные перевязки раны с применением антисептиков (бетадина, хлогексидина);
- использование антибактериальных мазей на область раны, например, левомеколь. Это делают для предотвращения развития бактериального осложнения;
- для ускорения заживления раны после удаления свища или гнойника применяют специальные средства для быстрой регенерации поврежденных тканей (например, метилурациловую мазь);
- врач проводит регулярное наблюдение за процессом заживления раны, путем ее раскрытия. Важный момент: заживление должно проходить изнутри по направлению наружу. Такое мероприятие довольно неприятно и может вызвать сильную боль. Для устранения боли назначают местные или системные обезболивающие средства;
- назначают различные физиопроцедуры, направленные на устранение болей, ускорение заживления раны после удаления свища или абсцесса, а также предотвращения развития повторного воспаления. В таком случае часто назначают: магнитотерапию и ультрафиолетовое облучение;
- после удаления свища при хроническом парапроктите может быть назначен курс слабительных, а также диета, действие которой направлено на послабление стула.
Согласно отзывам, в послеоперационный период может наблюдаться уплотнение или выделения из раны, сопровождающееся сильными болями и дискомфортом. Такое состояние требует немедленного осмотра у специалиста.
Отзывы людей, переживших оперативное вмешательство по поводу парапроктита, уверяют, что нередко наблюдается отсутствие эффекта после удаления свища (хронического параректального абсцесса). В таком случае необходимо проведение повторной операции. Однако, как правило, не ранее чем через год.
Согласно отзывам больных, которых после операции мучили постоянные боли, наблюдалось уплотнение и признаки воспаления, им была назначена консервативная антибиотикотерапия. А в случае отсутствия эффекта пациенты были снова направлены на повторную операцию.
Образование: Окончил Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Лечебный факультет. Проходил курсы по повышению квалификации. Первичная специализация — по колопроктологии при ГНЦ колопроктологии. Работал в Городском научно-практическом центре колопроктологии Санкт-Петербурга.
Опыт работы: Врач-проктолог. Опыт врачебной практики – 25 лет. Автор более 40 статей на медицинскую тематику. Постоянный участник конференций и симпозиумов, где освещаются проблемы современной медицины.
Обеспечивает высококвалифицированную диагностику и лечение многих болезней: геморроя, анальных трещин, различных заболеваний толстой кишки, успешно диагностирует на ранних стадиях новообразования перианальной области и прямой кишки. Также проводит обследования детей.Загрузка…
Источник: https://ogemorroe.ru/paraproktit-lechenie-posle-operatsii
Операция при парапроктите: всегда ли показано хирургическое лечение, проведение, реабилитация
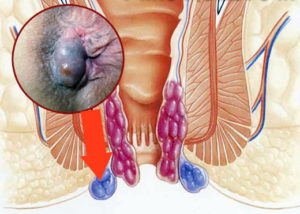
Парапроктит – это гнойное воспаление клетчатки, окружающей прямую кишку. Инфекция может попасть туда как гематогенным путем (с током крови), но чаще всего это прямое попадание ее из прямой кишки через естественные ходы – крипты.
Крипты – это кармашки в стенке прямой кишки, в которые открываются протоки анальных желез. Наружный конец крипты имеет выход в околопрямокишечную клетчатку. Поэтому при некоторых обстоятельствах (снижение иммунитета, микротравмы, запоры) инфекция из прямой кишки напрямую попадает в эту клетчатку.
виды парапроктита
Клетчаточных пространств, окружающих прямую кишку, несколько. Поэтому парапроктиты бывают разные:
- Подкожные (инфильтрат располагается непосредственно под кожей в области ануса).
- Подслизистые (располагаются под слизистой оболочкой в стенке кишки).
- Седалищно-прямокишечные.
- Тазово-прямокишечные.
Подразделяются парапроктиты также на острые и хронические.
Тактика лечения при развившемся парапроктите
Парапроктит (особенно острый) – это абсолютное показание для операции.
Острый парапроктит – это гнойное воспаление тканей. Любой гнойный очаг в организме может разрешиться несколькими исходами:
- Самый благоприятный: гной сам находит выход наружу, очаг опорожняется, рана заживает, происходит самоизлечение.
- Гной выходит не наружу, а внутрь, распространяется по тканям, расплавляя все окружающие ткани и органы, попадая в кровь и распространяясь по всему организму. Прогноз неблагоприятный.
- Гнойный очаг опорожняется не полностью, часть его инкапсулируется, создается хронический очаг с постоянным рецидивированием.
- Гной может выйти и полностью, но ход, по которому он вышел наружу, не заживает, по нему также постоянно попадает внутрь инфекция из окружающей среды. В результате – также хронический воспалительный процесс.
Так вот, первый самый благоприятный исход при нелеченом парапроктите возможен только в 10-15% случаев. Это информация для тех, кто отказывается от операции в надежде, что «все пройдет».
Поэтому при установлении диагноза острого парапроктита медлить с операцией нельзя.
Какие могут быть последствия, если парапроктит вовремя не прооперировать
Последствия при отказе от вмешательства и самостоятельных попытках лечения парапроктика без операции следующие:
- Проникновение воспаления на более глубокие участки клетчатки с развитием флегмоны.
- Тазовый пельвиоперитонит.
- Проникновение инфекции в брюшную полость с развитием перитонита.
- Сепсис.
- Гнойное расплавление органов таза – стенок прямой кишки, мочевого пузыря, мочеиспускательного канала, половых органов.
- Тромбоз и тромбофлебит тазовых вен.
- Исход в хронический парапроктит.
Этапы операции при остром парапроктите
- Вскрытие и очищение гнойного очага.
- Устранение соединения гнойного очага с прямой кишкой.
Если выполнены оба этапа, можно говорить о радикальной операции, полное выздоровление при этом наступает в 80-85%.
Однако не всегда можно выполнить радикальную операцию одномоментно. Вскрытие гнойного очага при парапроктите должно проводиться как можно раньше, это экстренная ситуация, такое вмешательство проводится в ближайшем хирургическом стационаре.
Иссечение же гнойного хода и пораженной крипты требует мастерства хирурга-колопроктолога, должно проводиться в специализированном проктологическом отделении. Зачастую второй этап операции проводится через некоторое время после выполнения первого.
Общее представление об операции
Вскрытие острого парапроктита – это экстренная операция, проводимая по жизненным показаниям. Поэтому подготовка к ней минимальна, и противопоказание только одно – крайне тяжелое состояние пациента.
Вскрытие парапроктита проводится, как правило, под общей или эпидуральной анестезией, так как для нее требуется максимальное мышечное расслабление.
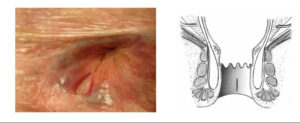
Проще всего вскрывать гнойники при поверхностных парапроктитах – подкожном и подслизистом. Они также наиболее легко диагностируются – достаточно общего осмотра и ректоскопии (осмотра прямой кишки при помощи ректального зеркала).
Разрезы, применяемые при остром парапроктите: 1 – перианальный абсцесс; 2 – позадипрямокишечный; 3 – ишиоректальный
При подкожном парапроктите производится полулунный разрез вокруг ануса в месте наибольшей флюктуации и просвечивания гноя.
Гной выпускается, разрушаются все перемычки, разделяющие гнойную полость на несколько отделов. Гнойная полость максимально очищается, промывается антисептиками и антибиотиками, рана дренируется.
Возможна тампонада с антисептическими мазями (Левосин, Левомеколь, мазь Вишневского).
При высокой квалификации хирурга может одномоментно проводиться второй этап: иссечение гнойного хода, который идет в прямую кишку. Для этого в рану вводится пуговчатый зонд, с помощью которого находят ход. Со стороны прямой кишки по месту выступающего конца зонда находят пораженную крипту. Ее иссекают до здоровых тканей. Швы на стенку кишки, как правило, не накладываются.
При неуверенности хирурга второй этап операции можно отсрочить на 1-2 недели (это срок, в который гнойная рана максимально очистится и начнет заживать, но еще возможно будет найти ее внутреннее отверстие в стенке прямой кишки. К тому же неграмотное одномоментное иссечение наружного сфинктера может привести к его недостаточности в послеоперационном периоде.При подслизистых парапроктитах разрез производится со стороны прямой кишки. Сначала проводят пальцевое исследование и осмотр прямой кишки в зеркалах. В место наибольшего выпячивания вводят иглу для пункции.
При получении гноя проводят в этом месте разрез. Затем корнцангом проходят тупо в полость гнойника, при необходимости разрез расширяют.
Во вскрытый абсцесс вводят резиновый дренаж, конец его выводят через анальное отверстие наружу.
Наибольшие трудности представляет операция при седалищно-прямокишечных, тазово-прямокишечных и позадипрямокишечных парапроктитах. Гной при этих формах локализуется глубоко. Глубокие формы парапроктита не всегда быстро диагностируются. Для уточнения диагноза и точной локализации иногда требуется КТ или МРТ тазовой области.
Выбор метода доступа при таких парапроктитах всегда представляет трудность для хирурга. Здесь возможен чрезкожный доступ и опорожнение гнойника с последующим иссечением гнойного хода или же вскрытие абсцесса только со стороны прямой кишки.
Производят ревизию свищевого хода. При транссфинктерном его расположении производят его рассечение в полость прямой кишки по зонду, как и при подкожном парапроктите.
При экстрасфинктерном расположении свищевого хода обычно производят его иссечение с частичной сфинктеротомией (рассечение сфинктера) или устранение свищевого хода лигатурным методом.
Суть лигатурного метода – в свищевой ход вводится прочная нить. Разрез продлевается таким образом, чтобы нить разместилась по передней или задней средней линии сфинктера. Нить завязывается.В последующем каждые 2-3 дня при перевязке нить затягивается все туже, что приводит к постепенному пересечению сфинктера и ликвидации свищевого хода.
Такое постепенное, а не резкое рассечение сфинктера позволяет избежать формирования его недостаточности после операции.
Хронический парапроктит
Хронический парапроктит возникает после самопроизвольно вскрывшегося или неадекватно леченого парапроктита. В 10-15% случаев он может возникнуть и после правильного адекватного дренирования острого парапроктита.
Собственно хронический парапроктит – это свищ, проходящий в мягких тканях околопрямокишечной области. Он может быть полным (с двумя выходными отверстиями – в коже промежности и в стенке прямой кишки) и неполным (одно отверстие наружное или внутреннее). Он также может быть с множественными ответвлениями и множественными отверстиями.
Наличие свища предполагает постоянное попадание в него инфекции из окружающей среды и постоянное рецидивирование воспаления в околопрямокишечной клетчатке.
Лечение хронического парапроктита – оперативное. Операция может быть как экстренной (при обострении заболевания), так и плановой.
Наиболее благоприятно для прогноза провести плановую операцию при подостром течении после некоторой подготовки (противооспалительная и антибактериальная терапия). Не рекомендовано проводить операцию в период стойкой ремиссии, так как внутреннее отверстие свища в это время может быть не найдено.
Виды операций при хроническом парапроктите
Основная цель хирургического вмешательства при хроническом парапроктите – это ликвидация свищевого хода. Объем операции зависит от расположения свища.
Для точной локализации отверстий свищевых ходов используются красители (метиленовый синий), введенные в рану. Иногда применяется рентгеноконтраст с проведением рентгенографии.
Виды операций при хроническом парапроктите:
- Рассечение свища.
- Иссечение свища.
- Лигатурный метод.
- Пластические операции.
- Лазерная облитерация свища.
- Облитерация свища коллагеновой нитью.
При транссфинктерном расположении свища возможно рассечение свищевого хода из просвета прямой кишки или иссечение его (операция Габриэля) на всем протяжении с последующим полным или частичным ушиванием раны.
При экстрасфинктерном расположении свища (после тазово-прямокишечных или седалищно-прямокишечных парапроктитов) производится иссечение свища с дозированной сфинктеротомией или же лигатурный метод.
Пластические операции предполагают иссечение свища с закрытием его внутреннего отверстия лоскутом слизистой оболочки кишки.Новые методы – лазерная коагуляция свищевого хода или пломбирование его коллагеновой нитью – возможны, если свищевой ход имеет несложную прямолинейную форму.
После операции
После операции по поводу острого или хронического парапроктита важно соблюдать некоторые правила. Первые несколько суток, даже после вскрытия поверхностных парапроктитов, желательно провести в стационаре. Назначаются антибиотики, обезболивающие препараты. Ежедневно выполняются перевязки, они могут быть достаточно болезненными.
Диета сразу после операции назначается бесшлаковая – манная или рисовая каша на воде, паровые тефтели, отварная рыба, паровые омлеты. Необходима задержка стула на 2-3 дня после операции.
Через 2-3 дня при отсутствии самостоятельного стула ставится очистительная клизма. Очень важно предупредить как запоры, так и поносы. Нормальный стул никак не влияет на заживление раны. Постепенно в рацион добавляются печеные яблоки, отварные овощи, отвар из сухофруктов, молочнокислые продукты. Важно выпивать не менее 5 стаканов жидкости в сутки.
Абсолютно исключаются острые, соленые блюда, алкоголь. Следует воздержаться от сырых овощей и фруктов, бобовых, сдобы, цельного молока, газированных напитков.
При нормальном течении послеоперационного периода через несколько дней пациент может быть отпущен домой. Дальнейшие перевязки он может проводить сам. Обычно они заключаются в обработке раны перекисью водорода, затем промывание ее антисептиком (раствором хлоргексидина, мирамистина или фурациллина) и накладывание стерильной салфетки с антибактериальной мазью.
После каждого стула необходим тщательный туалет промежности, желательны сидячие ванночки и новая перевязка. При задержке стула возможно применение микроклизм.
Первое время из раны будет вытекать гнойное содержимое, сукровица. Необходимы будут гигиенические прокладки. Со временем отделяемого из раны станет все меньше и меньше.
Период нетрудоспособности после неосложненной операции – около 8-10 дней. Полное заживление гнойной раны обычно происходит через 3-4 недели.
Также пациент предупреждается, что в течение 1-2 месяцев после операции может сохраняться частичная недостаточность анального жома. Это может проявляться в периодическом недержании газов и жидкого стула. Для профилактики назначается специальная гимнастика для сфинктера.
Не медлите с обращением к врачу
Зачастую при появлении боли в заднем проходе пациенты не спешат к врачу из-за стеснения показывать доктору свои интимные места. Занимаются самолечением, покупая в аптеках мази и свечи от геморроя, применяют сомнительные рецепты из интернета. Все это только усугубляет положение и может привести к осложнениям.
К тому же все это время приходится терпеть действительно очень сильную и нарастающую боль. По отзывам пациентов, перенесших операцию, после вскрытия гнойника дикая боль уходит почти сразу.
Суммируя все вышесказанное, нужно сказать сомневающимся и стесняющимся: при появлении боли в заднем проходе в сочетании с лихорадкой и общим недомоганием нужно как можно раньше обратиться к врачу, желательно к хирургу-колопроктологу.Парапроктит – грозное заболевание, сложное для лечения даже в начальных стадиях. Последствия могут быть необратимыми.
Стоимость операции при парапроктите
Вскрытие и дренирование абсцесса околокишечной клетчатки могут провести экстренно и бесплатно в любом хирургическом отделении. Конечно, желательно даже в экстренной ситуации попасть в специализированное отделение, где могут одномоментно выполнить и радикальную операцию – то есть ликвидацию гнойного хода.
При невозможности это сделать, придется делать повторную операцию иссечения крипты уже в отделении колопроктологии.
Цены в платных клиниках:
- Вскрытие абсцесса – от 5000 руб.
- Радикальная операция при остром парапроктите – от 16000 руб.
- Иссечение свища прямой кишки – от 12000 руб.
- Иссечение хронического парапроктита лазером – от 15000 руб.
Источник: http://operaciya.info/abdominal/paraproktit/
Последствия парапроктита
Парапроктит считается распространенным заболеванием. Основными симптомами недуга являются воспалительный процесс, боль внизу живота, головная боль, уплотнение. Диагностировав парапроктит, лечение заключается в применении хирургических методов. Но основное лечение на этом не прекращается, необходимо восстановление.
Парапроктит после операции
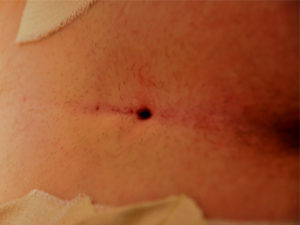
Во-первых, нужно прислушиваться к рекомендациям врача после проведения операции. Действие анестезии проходит после того, как пациент проснулся. Рана может вызывать чувство дискомфорта, боль. Если боль очень сильная, врач назначает обезболивающие препараты. Как выглядит послеоперационная рана можно увидеть на фото.
Многие задаются вопросом, сколько времени должно пройти после проведения операции, чтобы можно было кушать и пить. Пить и есть можно через несколько часов после проведения вмешательства. Должна соблюдаться диета, ведь пища не должна быть тяжелой. Она заключается в запрете на жаренные и соленые блюда, исключите острую пищу, продукты, вызывающие газообразование.
Рана после вмешательства нуждается в повязке, которую можно снять на следующий день. При этом пациент может испытывать боль. Если стул через 2-3 дня не восстановился, доктор может назначить очистительную клизму.
Точно ответить на вопрос, сколько пациент будет находиться в стационаре затруднительно. Срок может колебаться от нескольких дней до пары недель.
Сколько потребуется времени зависит от сложности вмешательства и состояния пациента.
Послеоперационное лечение острого парапроктита
Послеоперационное лечение острого парапроктита заключается в соблюдении следующих мер:
- Ежедневно рану перевязывают, применяя при этом антисептические препараты и антибактериальные мази. Нельзя допускать, чтобы рубец стал шире. Метилурацил способствует тому, что рана быстрее заживает, но может остаться шрам. Во время каждой перевязки доктор внимательно следит за тем как заживает рана, как бы немного «раскрывает» ее для того, чтобы она заживала снизу. Эта процедура может вызвать боль, тогда назначаются обезболивающие лекарственные препараты.
- Физиотерапевтические процедуры. Врач выбирает сам процедуру для каждого пациента. Курс лечения от 5-ти дней до 2-ух недель.
Послеоперационное лечение хронического парапроктита
Лечение хронического парапроктита обычно плановое, поэтому осложнения встречаются гораздо реже. Реабилитация в послеоперационный период схожа с лечением после проведения вмешательства при остром парапроктите и заключается в следующем:
- Перевязки делают ежедневно с применением антисептиков и антибактериальных лекарственных препаратов.
- Если в ране после проведения операции сильный воспалительный процесс, врач может назначить антибиотики.
- Соблюдение диеты, а также, если стул не восстановился, врач может назначить слабительные препараты или очистительную клизму. Диета заключается в употреблении продуктов, способствующих нормализации стула и его размягчению. Ограничение употребления сырых овощей и фруктов.
Лечение в домашних условиях
Даже после того, как пациента выписали из стационара, лечение на этом не останавливается, ведь пациент нуждается в том, чтобы уход за раной был ежедневным. Во-первых, перевязки необходимо и дальше продолжать. Как правильно делать перевязки можно посмотреть на фото.
Уход за раной не отличается сложностью, но требует стерильности. Для того, чтобы самостоятельно сделать перевязку, потребуется бинт или марля, которые нужно сложить в несколько раз, антисептический препарат и мази, не допускающие развитие бактерий.
Марлю смачивают раствором антисептика и очищают рану, которая должна подсохнуть перед тем, как начать обработку антибактериальной мазью. Повязка накладывается сверху раны. После каждого опорожнения кишечника желательно промывать рубец антисептиками.
Кровь после проведения операции, которая сочится из раны, это нормальное явление. А вот если началось кровотечение – немедленно обратитесь к врачу.
Диета после операции
Диету индивидуально для каждого больного подбирает лечащий врач. Она предусматривает полное отсутствие острой, кислой и соленой пищи в ежедневном рационе. Из фруктов можно есть только печеные яблоки.
Основная пища после операции это:
- рисовая или манная каша, приготовленная на воде
- котлеты на пару
- отварные рыба или мясо
- омлет из яичных белков
Очень важно пить больше жидкости. Больной должен выпивать не менее 5-ти стаканов воды в день. На все интересующие вопросы «сколько нужно соблюдать диету» или «сколько времени потребуется для заживления раны» лучше искать ответы у лечащего врача, а не в Интернете.
Рецидивирующий парапроктит
У некоторых пациентов после уже перенесенной острой формы заболевания, через определенный временной промежуток может наступить рецидив парапроктита. После того, как свищ зажил, между периодами обострения пациенты не чувствуют никакого дискомфорта.
Однако у некоторых пациентов в месте, где раньше был свищ, остаются инфильтраты, которые могут не выдавать себя болевыми ощущениями или чувством дискомфорта. В том, месте, где раньше был свищ, может вновь начаться повторный воспалительный процесс.
Обострение может наступить даже после того, как произошло полное заживление раны, а при хронической форме парапроктита — если есть свищ. Перед процессом обострения отделение гноя становится меньше или же может прекратиться вовсе. Свищ может даже покрыться корочкой, больной может подумать, что свищ начал заживать.
Но в том месте, где раньше был свищ, увеличивается уплотнение. Больного начинает беспокоить сильная боль. И эта боль с каждый разом нарастает. Больной жалуется на отсутствие аппетита и сна, повышается температура тела. После того, как гнойник прорвался, обострение проходит.Для того, чтобы не допустить рецидива заболевания, нужно стараться не переохлаждаться, правильно питаться, нормализировать работу желудочно-кишечного тракта, укреплять иммунитет и не поднимать тяжелые предметы.
Осложнения при отказе от лечения
Если неправильно или несвоевременно начать лечить парапроктит, последствия могут быть неутешительны.
Осложнения, с которыми может столкнуться больной – незарастающий гнойный свищ, воспалительный процесс, недержание газов или кала, летальный исход.
Для того, чтобы не спровоцировать осложнения, необходим комплексный подход к лечению. А соблюдение профилактических мер поможет предотвратить нежелательные последствия.
Источник: https://www.blogoduma.ru/posledstvija-paraproktita
Как распознать гнойный парапроктит и что предпринять для успешного выздоровления
Гнойный парапроктит представляет инфекционное заболевание около кишечной клетчатки. Заболевание может быть острой или хронической формы и иметь различную степень распространения.
Хроническое течение склонно осложняться образованием свищей по ходу которых происходит отток экссудата при формировании новых очагов воспаления.
Острый парапроктит характеризуется формированием гнойного очага внутри кишечной клетчатке и требует серьезного лечения у специалиста.
Причины заболевания
Учитывая, что острый парапроктит носит воспалительный характер и характеризуется формированием гнойника, причиной болезни будут патогенные микроорганизмы:
- кишечная палочка;
- стафилококк;
- стрептококк;
- анаэробные микроорганизмы.
Поражение клетчатки бактериями происходит через различные травмы и воспаления прямой кишки и анального отверстия.
Возможно проникновении патогенных микробов с кровотоком из удаленных очагов инфекции (из фурункула, воспаленных миндалин, гнойных ран).
Помимо инфицирования развитию острого гнойного парапроктита способствуют следующие факторы:
- нарушение опорожнения кишечника;
- трещины заднего прохода, геморроидальные узлы и шишки;
- заболевания эндокринной системы (СД);
- болезни сосудистой сети (атеросклероз);
- общее истощение организма при частых инфекционных процессах, алкоголизме, наркомании или приверженности к диетам (особенно голодовкам).
Важно. Парапроктит – это всегда вторичный процесс, возникший на фоне какого-либо заболевания. Лечение изолированно от первопричины заболевания не эффективно, выздоровление будет носить лишь временный характер. В первую очередь должна быть выявлена причина и устранено исходное заболевание.
Симптоматика гнойного парапроктита будет напрямую зависеть от локализации патологического очага и степени выраженности заболевания.
- Подкожный проявляется ярко выраженной пульсирующей болью в области заднего прохода, гиперемия в локализации гнойника. Любое движение, а особенно дефекация причиняют невыносимую боль;
- подслизистый располагается в более глубоких слоях и повторяет симптоматику подкожного абсцесса, однако болезненность немного ниже;
- ишиоректальный локализуется над мышцей, приподнимающей анус. Глубокое расположение выражается в смазанной клинической картине: боль притуплена и проявляется в момент испражнения, местные симптомы (гиперемия и припухлость) проявляются лишь спустя 5-6 дней от момента формирования абсцесса;
- пельвиоректальный – глубоко расположенный очаг плохо поддается диагностики. Боль определяется внизу живота. Спустя 10 дней от начала болезни возникает нарушение мочеиспускания и дефекации. Ярко выражены симптомы общей интоксикации организма;
- некротический процесс опасен быстрым распространением воспаления, сопровождающийся отмиранием ткани. Ярко выражены местные симптомы воспаления и общая интоксикация;
- хронический характеризуется волнообразным течением где определяются периоды выздоровления и формирования нового очага. Отсутствие лечения приводит к формированию свища после парапроктита через ход которого наблюдается постоянное выделение небольшого количества каловых масс, смешанных с гноем и кровью.
Форма парапроктита напрямую зависит от локализации гнойного очага и имеет определенную клиническую картину
Помимо общих симптомов формирование очага воспаления в кишечные клетчатки сопровождается общими признаками интоксикации:
- гипертермия (повышение температуры может превышать 38 градусов при формировании абсцесса, при не осложненном процессе не превышает 380);
- нарушение работоспособности, развитие слабости и сонливости, потеря аппетита;
- болевые ощущения в локализации гнойника заднего прохода, чем ближе расположен процесс к поверхности, тем более выражен синдром;
- гиперемия при поверхностных формах.
Важно. Наибольшую опасность для жизни больного представляют пельвиоректальный и ишиоректальный абсцессы в силу стертой клинической картины и глубокого расположения.
Диагностика
Точный диагноз острого парапроктита может установить только врач. При подозрении на воспалительный процесс ректальной области следует обратиться в ближайшую больницу, можно в приемный покой хирургического отделения.
Диагноз ставится на основании осмотра (применяется пальцевое исследование прямой кишки).
Для уточнения локализации, распространенности и глубины расположения гнойника используют ультразвуковую диагностику и рентген с контрастным веществом.
Помимо характера самого гнойника определяется наличие свищей и дополнительных очагов воспаления.
При выраженном болевом синдроме осмотр проводится при местном обезболивании.
После остановки диагноза врач определяет методику вскрытия гнойника и дальнейшую тактику ведения.
Гнойник в заднем проходе подлежит обязательному вскрытию сразу после его выявления.
Хирургическое лечение
Целью хирургического вмешательства будет вскрытие гнойника, дренирование раны и иссечение обнаруженных свищевых ходов. После операции оставляется открытая рана до полного заживления клетчатки, что позволяет предупредить развитие свища. Предпочтительнее обратиться к хирургу-проктологу, если есть такая возможность.
После операции назначается лечение антибиотиками и перевязки с применением антисептиков до полного восстановления тканей.
Послеоперационное лечение
Лечение острого парапроктита требует терпения и внимательного отношения к здоровью пациента и доктора, работающих совместно на благо выздоровления. Проведение операции не дает гарантию полного выздоровления. Процесс может рецидировать даже при успешном исходе. В период реабилитации необходимо соблюдать диету, обеспечивающую правильную работу кишечника и отсутствие запоров.
Принимать антибактериальные препараты, тщательно следить за состоянием ректальной области. Проводить тщательный туалет после сна и каждой дефекации, применять ванночки, назначенные врачом. В позднем восстановительном периоде выполнять специальные упражнения, улучшающие кровообращение.
При возникновении осложнения или повторного воспаления проводится повторная операция по вскрытию гнойника и очищению очага воспаления. При повторах патологического процесса назначается иммуномодулирующая терапия.
Консервативные методы терапии
При раннем определении заболевания и невыраженном очаге воспаления возможно консервативное лечение.
Назначается антибиотикотерапия, препараты противовоспалительного характера, сидячие ванночки с противовоспалительным и обезболивающим действием. Методы физиотерапии. Однако даже своевременно начатое полноценное лечение не дает гарантии выздоровления. При отсутствии эффективности принятых мер будет проведено хирургическое вскрытие и очищение гнойника после формирования абсцесса.
Инфицировании клетчатки приводит к формированию гнойника (парапроктиту) при отсутствии лечения которого формируется свищ (при самопроизвольном вскрытии абсцесса)Важно. Самолечение воспаления около кишечной клетчатки не допустимо. Консервативное лечение возможно только в условиях стационара под строгим контролем специалиста.
Народные методы
Народные методы лечения рекомендуется использовать только в период подготовки к операции при хроническом парапроктите. Назначается врачом для снижения воспаления.
- Настойка или отвар календулы. Настойка принимается по 20-30 капель в сутки. Отвар используется для сидячих ванночек и внутрь. На стакан кипятка 1 чайная ложка травы, принимать трижды в день;
- Сидячие ванночки с мумие, готовится путем растворения 10 таблеток в 5 л воды. Мумие обладает антибактериальными свойствами, иммунно-укрепляющим и противовоспалительным;
- Для ванночек также используется морская соль (2 столовые ложки на 5 литров воды.
Важно. Применение ванночек высокой температуры при воспалительных реакциях не допустимо. Прогревание очага воспаления способствует его распространению и прорыву, что является причиной формирования свища.
При выборе растительного средства противовоспалительного действия следует помнить. При наличие аллергической реакции препарат принимать не допустимо.
Возможные осложнения парапроктита
Отсутствие полноценного лечения гнойного парапроктита может нанести серьезный вред здоровью человека, вплоть до летального исхода, особенно при развитии на фоне серьезных нарушений иммунного ответа.
Отсутствие хирургического вскрытия гнойника ректальной области неизбежно приведет к формированию свища (при самопроизвольном вскрытии процесса) или более серьезному осложнению – флегмоне.
Свищ после парапроктита склонен к хроническому рецидивирующему процессу. Постоянное инфицирование полости свища и загрязнение каловыми массами приводит к постоянному воспалению склонному осложняться образованием рубцов на протяжении хода.
В тяжелых случаях происходит деформация вовлеченных тканей, что приводит к недержанию кала.
Наиболее опасны глубоко расположенные очаги воспаления, способные осложняться перитонитом, представляющим опасность для жизни больного.
На фоне сопутствующих тяжелых заболеваний внутренних органов и при болезнях эндокринной системы возможно заражение крови (сепсис), состояние развивающееся молниеносно с летальным исходом.
Совет. При первых симптомах парапроктита: боль в области заднего прохода на фоне повышения температуры тела следует незамедлительно обратиться к хирургу-проктологу или приемный покой хирургического профиля. Парапроктит — это серьезное заболевание, требующее быстрого хирургического разрешения.
Прогноз
Прогноз зависит от стадии заболевания и локализации гнойника. При раннем и полноценном лечении не осложненного острого парапроктита заканчивается полным выздоровлением.
Запущенные, осложненные и хронические формы заболевания склоны рецидировать, особенно это относится к лечению свищей, сформированных после парапроктита.
Тяжелое течение болезни требует серьезных затрат энергии и огромных усилий для полного выздоровления.
Иногда такое лечение может затягиваться на несколько лет и оканчиваться выздоровлением или формированием осложнений, нарушающих качество жизни больного.Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
Источник: http://ozhivote.ru/gnoynyiy-paraproktit/
Парапроктит
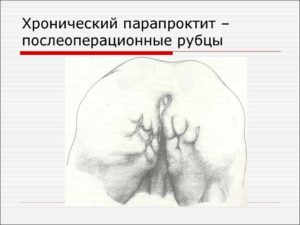
Парапроктит – заболевание, характеризующееся воспалением и нагноением окружающих прямую кишку тканей в результате проникновения бактериальной инфекции из просвета прямой кишки через анальные железы дна морганиевых крипт в глубокие слои параректальной области. В современной проктологии парапроктит разделяют на острый (впервые выявленный) и хронический (длительно существующий, рецидивирующий). Хронический парапроктит является результатом недостаточного или неправильного лечения острого парапроктита.
Хронический парапроктит обычно охватывает морганиевую крипту, пространство между внутренним и внешним сфинктерами и околопрямокишечную клетчатку.
Результатом длительно существующего хронического парапроктита такого масштаба может быть параректальные свищи прямой кишки (патологические каналы, соединяющие прямую кишку с кожей или близлежащими полыми органами).
Выявление параректального свища говорит об имевшем место остром парапроктите.
Причины парапроктита
Возбудителем инфекции чаще всего является смешанная флора: стафилококки и стрептококки, кишечная палочка. В некоторых случаях может отмечаться специфическая инфекция: клостридии, актиномикоз, туберкулез. Специфический парапроктит встречается не чаще, чем у 1-2 % больных.
Развитию парапроктита способствует снижение иммунных свойств организма, общее истощение, хронические заболевания органов и систем, острая или хроническая инфекция пищеварительного тракта, специфические инфекционные заболевания, расстройства стула (запоры или поносы), проктологические патологии (проктит, геморрой, анальная трещина, криптит, папиллит).
Парапроктит в зависимости от локализации и распространенности процесса подразделяется на подкожный парапроктит (параректальный абсцесс), интрасфинктерный, ишиоректальный и пельвиоректальный парапроктиты. Подкожный парапроктит характеризуется гнойным расплавлением подкожной клетчатки в перианальной области. Этот вид парапроктита наиболее легко поддается излечению и имеет самый благоприятный прогноз.
При интрасфинктерном парапроктите воспаление затрагивает ткани анального сфинктера, при ишиоректальном парапроктите гнойный процесс локализуется в подвздошно-прямокишечной ямке. Воспаление при пельвиоректальном парапроктите развивается внутри малого таза.
Симптомы парапроктита
Острый парапроктит проявляется характерными для местного гнойного воспаления симптомами, болью, гиперемией, гипертермией и отеком тканей, гноетечением. В отличие от неспецифической аэробной флоры, анаэробные микроорганизмы способствуют не гнойному расплавлению, а некротической деструкции тканей.
Преобладание гнилостное анаэробной флоры способствует развитию гнилостного парапроктита, который характеризуется масштабным поражением, высокой скоростью деструкции тканей и выраженной интоксикацией.
При неклостридиальном анаэробном парапроктите зачастую в патологический гнойный процесс вовлекаются мышцы и фасциальные структуры.
Хронический парапроктит является результатом недолеченного острого парапроктита, поэтому симптоматика его чаще всего повторяет таковую острого парапроктита, однако их выраженность обычно меньше.При хроническом парапроктите зачастую развивается параректальный свищ, который проявляется выделениями в область промежности сукровицы или гноя.
Постоянные выделения способствуют раздражению кожи промежности и возникновению зуда.
Хорошо дренируемый (имеющий свободный выход для гноя) параректальный свищ обычно не беспокоит пациента болью или дискомфортом. Болевой симптом характерен для неполного внутреннего свища. При этом боль усиливается во время дефекации и стихает после нее (это связано с улучшением дренирования свища в момент растяжения анального клапана).
Клинические признаки параректального свища проявляются волнообразно, стихая и вновь обостряясь.
Это связано с периодической закупоркой свищевого просвета, формированием гнойного абсцесса, после вскрытия которого наступает облегчение. Самостоятельно свищ не заживает, гнойные процессы в нем продолжаются.
Если в гнойном отделяемом появились примеси крови, необходимо произвести исследования на предмет злокачественного образования.
Осложнения
Наиболее опасным осложнением острого парапроктита является проникновение гнойного процесса в заполненном клетчаткой пространства малого таза, а также гнойное расплавление всех слоев кишечной стенки выше аноректальной линии. При этом происходит выход каловых масс в параректальную клетчатку, поражая близлежащие органы и угрожая выходом инфекции в кровяное русло (развитием сепсиса).
Анатомическая близость тазовой брюшины делает возможным распространение инфекции с развитием перитонита. Соседство тазовой клетчатки с забрюшинной позволяет прорваться гною в забрюшинное пространство. Такое распространение гнойного процесса характерно для пожилых и ослабленных лиц при позднем обращении к врачу.
Помимо прочего, парапроктит может осложниться прорывом абсцесса в прямую кишку, влагалище, на кожу промежности. Обычно после спонтанного вскрытия гнойника без осуществления мер по дренированию формируется свищевой ход. Если свищ не сформировался, но очаг инфекции сохранился, то со временем происходит рецидив – формирование нового гнойника.
Продолжительное существование свища прямой кишки, тем более имеющего сложную структуру канала (участки инфильтрации, гнойные полости), способствует значительному ухудшению общего состояния больного. Хроническое течение гнойного процесса ведет к рубцовым изменениям, деформации области анального канала, прямой кишки.Деформация приводит к тонической недостаточности анального сфинктера, неполному смыканию анального прохода, подтеканию кишечного содержимого.
Другим частым осложнением хронического парапроктита является патологическое рубцевание (пектеноз) стенок анального канала и снижение их эластичности, что приводит к нарушениям опорожнения кишечника.
Продолжительно существующий свищ (более 5 лет) может озлокачествляться.
Для предварительной диагностики парапроктита врачу-проктологу достаточно данных опроса, осмотра и физикального обследования. Характерные клинические признаки: лихорадка, местная болезненность, симптомы гнойного воспаления.
Ввиду крайней болезненности процедур, пальцевое исследование заднего прохода и методы инструментальной диагностики проктологических заболевания (аноскопия, ректороманоскопия) не производятся.
При исследовании крови отмечаются признаки гнойного воспаления: лейкоцитоз с нейтрофилезом, повышение СОЭ.
Острый парапроктит в основном приходится дифференцировать от нагноившейся тератомы околопрямокишечной клетчатки, опухолей прямой кишки и окружающих ее тканей, абсцесса дугласова пространства.
Необходимость производить дополнительные исследования для дифференцирования парапроктита от других заболеваний обычно возникает в случае высокого расположения гнойника (в малом тазу или подвздошно-прямокишечной ямке).
Хронический парапроктит диагностируют, осматривая промежность, задний проход, производя пальцевое исследование анального канала. При обнаружении свища производят зондирование его хода.В качестве инструментальной диагностики применяется ректороманоскопия, аноскопия, фистулография — если свищ расположен высоко, имеются обильные выделения и происходит баллотирование (колебание) зонда в канале.
Применяется также ультрасонография.
Сформировавшийся параректальный свищ необходимо дифференцировать от кисты околопрямокишечной клетчатки, остеомиелита терминальных отделов позвоночника, туберкулезного свища, эпителиального копчикового хода и свищей у пациентов с болезнью Крона. Для дифференциального диагноза значимы данные анамнеза, лабораторные исследования, рентгенография малого таза.
Лечение парапроктита
Заболевание требует хирургического лечения. Сразу после установления диагноза острого парапроктита необходимо произвести операцию по вскрытию и дренированию гнойного очага.
Поскольку расслабление мышц и качественное обезболивание являются немаловажными факторами, необходима полная анестезия операционной зоны.
Операцию проводят в настоящее время под перидуральной или сакральной анестезией, в некоторых случаях (при поражении брюшной полости) дают общий наркоз. Местную анестезию при вскрытии параректальных абсцессов не производят.
Во время операции находят и вскрывают скопление гноя, откачивают содержимое, после чего находят крипту, являющуюся источником инфекции, и иссекают ее вместе с гнойным ходом. После полного удаления очага инфекции и качественного дренирования полости абсцесса можно рассчитывать на выздоровление. Наиболее сложной задачей является вскрытие гнойника, располагающегося в полости малого таза.
При хроническом парапроктите сформировавшийся свищ необходимо иссекать. Однако оперирование по поводу удаления свища в период активного гнойного воспаления невозможно. Сначала производят вскрытие имеющихся абсцессов, производят тщательное дренирование, только после этого можно удалять свищ.
В случае имеющихся в канале инфильтрированных областей, в качестве предоперационной подготовки назначают курс противовоспалительной и антибактериальной терапии, нередко сочетающийся с методами физиотерапевтического воздействия.
Оперативное вмешательство для удаления свищевого хода желательно провести как можно быстрее, поскольку рецидив воспаления и нагноения может произойти достаточно быстро.
В некоторых случаях (старческий возраст, ослабленный организм, тяжелые декомпенсированные заболевания органов и систем) операция становится невозможной.
Однако в таких случаях желательно консервативными методами произвести лечение патологий, улучшить состояние пациента и тогда произвести операцию.В некоторых случаях, когда при длительной ремиссии происходит смыкание свищевых ходов, операцию откладывают, поскольку становится проблематично четкое определение подлежащего иссечению канала. Оперировать целесообразно, когда имеется хорошо визуализируемый ориентир – открытый свищевой ход.
Прогноз и профилактика
После своевременного полного хирургического лечения острого парапроктита (с иссечением пораженной крипты и гнойного хода в прямую кишку) наступает выздоровление. При отсутствии лечения или недостаточном дренировании, неудалении источника инфицирования, происходит хронизация парапроктита и формирование свищевого хода.
Иссечение свищей, располагающихся в нижних частях околокишечного пространства, как правило, также ведет к полному выздоровлению.
Более высоко расположенные свищи чаще всего могут быть удалены без осложнений, но иногда длительно существующие свищевые ходы способствуют распространению вялотекущего гнойного воспаления в труднодоступные анатомические образования малого таза, что ведет к неполному удалению инфекции и последующим рецидивам. Обширный продолжительный гнойный процесс может спровоцировать рубцовые изменения в стенках анального канала, сфинктерах, а также спаечные процессы в малом тазу.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_proctology/paraproctitis


