Роговичная патология
Содержание
Патологии роговицы: причины, симптомы, лечение — Полезная информация
Роговой оболочкой, или роговицей, называют переднюю выпуклую прозрачную часть глаза, обеспечивающую светопреломление. Для безошибочного выполнения своих функций она должна быть прозрачной. Поэтому любые повреждения, вызывающие помутнение роговицы, существенно ослабляют зрение.
Что называют патологиями роговицы?
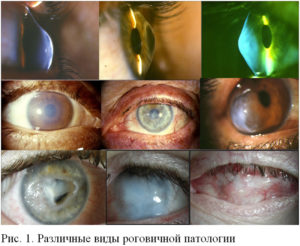
Патологии роговицы, которые составляют четвертую часть всех заболеваний глаз, являются основными причинами снижения остроты зрения и слепоты. Они характеризуются большим разнообразием.
К ним принадлежат:
- кератиты;
- дистрофии;
- злокачественные образования (встречаются редко);
- нарушения формы и размеров.
В большинстве случаев диагностируются кератиты – воспалительные процессы в роговице. Кератит может быть бактериальными, вирусным, грибковым, туберкулезным, сифилитическим, герпетическим, бруцеллезным, малярийным, аллергическим, инфекционно-аллергическим, обменным, нейропаралитическим.
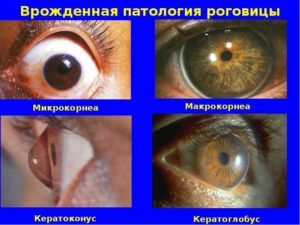
К дистрофическим патологиям роговицы принадлежат кератомаляция, кератоконус, кератоглобус, эмбриотоксон, буллезнаякератопатия, эрозии, рубцы. Микрокорнеа и макрокорнеа – болезни, изменяющие размер роговой оболочки.
Кератомаляция характеризуется «молочным» помутнением роговицы, которое в течение суток может захватить все ее слои. При этом роговая оболочка разрушается, что приводит к выпадению внутренних структур глаза. Все процессы происходят совершенно безболезненно.
Кератоконус – наследственная болезнь, вызывающая истончение и дистрофию роговицы (она вместосферической становится конической), что приводит к необратимым искажениям в оптической системе глаза.
Кератоглобус – генетически обусловленное заболевание, при котором наблюдается шарообразное выпячивание всей роговицы вперед.
Эмбриотоксон – помутнение роговой оболочки в виде кольца, напоминающее старческую дугу.
Микрокорнеа – патологическое состояние, при котором диаметр роговицы существенно (более чем на миллиметр) уменьшается. Для макрокорнеа, наоборот, характерно увеличение роговицы (более чем на миллиметр). Эти две болезни могут привести к повышению внутриглазного давления и развитию глаукомы.
Нередко наблюдается совместное поражение роговицы и конъюнктивы, что приводит к развитию кератоконъюнктивитов.
Причины патологии роговицы
Все патологические изменения роговицы подразделяются на врожденные (первичные) и приобретенные (вторичные). Врожденные аномалии обычно дают о себе знать в детском возрасте и быстро прогрессируют.
В зависимости от причины они могут быть воспалительными и дистрофическими.
Патология роговицы может развиваться в результате воздействия разнообразных факторов:
- генетических особенностей;
- инфекционных заболеваний;
- бытовых и производственных травм;
- термических и химических ожогов;
- офтальмологических операций;
- экологических условий;
- дефицита витаминов в рационе;
- недостатка слезной жидкости;
- образования злокачественных опухолей;
- болезни матери во время беременности;
- возрастных изменений;
- несоблюдения правил применения контактных линз (постоянное ношение приводит к гипоксии – дефициту кислорода, что становится причиной помутнения и разрушения роговой оболочки).
Признаки аномалии роговицы
Патологические изменения в роговице сопровождаются:
- светобоязнью;
- слезотечением;
- выделением гноя;
- нарушением прозрачности роговицы;
- покраснением глаза;
- неконтролируемым сокращением глазных мышц;
- болью и жжением;
- ощущением соринки в глазу;
- ослаблением зрения.
Со временем эпителий начинает разрушаться и отслаиваться, формируя эрозии и язвы.
Любое заболевание роговой оболочки сопровождается образованием инфильтрата, который может исчезнуть бесследно либо оставить после себя помутнение.
В зависимости от степени помутнения различают:
- Облачко – слабое сероватое помутнение, не имеющее резких границ. Простым глазом его заметить почти невозможно. Чтобы обнаружить облачко, используют боковое освещение или щелевую лампу.
- Пятно роговицы – помутнение беловатого или сероватого цвета. Его легко можно увидеть невооруженным глазом.
- Бельмо – хорошо заметный белый рубец, внутрь которого прорастают сосуды.
Диагностика патологий роговицы
Чтобы не допустить серьезных последствий, необходимо правильно диагностировать болезнь и назначить адекватное лечение.
Для постановки диагноза пациента направляют на:
- офтальмометрию;
- кератографию;
- кератометрию;
- электроретинографию;
- рефрактометрию;
- тонометрию;
- оптическую когерентную томографию;
- лазерную доплерометрию;
- биомикроскопию.
Лечение патологии роговицы
При патологиях роговицы возможно медикаментозное лечение, физиотерапевтическое и хирургическое.
Медикаментозное лечение патологий роговицы включает применение:
- антибактериальных препаратов – при инфекционных заболеваниях;
- местных глюкокортикостероидов (мазей, глазных капель, искусственных слез) –подавляют воспалительные процессы;
- иммунодепрессивных средств – необходимы при системных поражениях соединительной ткани, приводящих к истончению и изъязвлению роговицы;
- лекарств, улучшающих трофику роговицы;
- медикаментов, способствующих регенерации эпителия.
Возможно также использование физиотерапевтических процедур: электрофореза, лазеротерапии.
Но в большинстве случаев консервативная терапия, а также коррекция зрения с помощью очков и контактных линз оказываются бесполезными. Поэтому врач прибегает к хирургическому лечению, которое может проводиться путем кератэктомии или кератопластики.
Кератэктомия применяется только для удаления небольших поверхностных помутнений роговицы, расположенных точно в центре роговицы.
В основном применяют кератопластику. Она предполагает частичную или полную замену поврежденных слоев роговой оболочки трансплантатом, полученным от донора либо искусственным. В результате хирургического вмешательства устраняются дефекты роговицы, восстанавливаются ее форма, свойства и работоспособность.Операция рекомендуется при кератоконусе, дистрофических поражениях, тяжелых травмах, термических и химических ожогах.
Различают несколько разновидностей кератопластики:
- сквозная – заменяют все слои роговицы;
- передняя послойная – трансплантат устанавливают только в передние слои;
- задняя послойная – пересадка производится только в задних слоях.
Чаще всего операцию проводят с помощью лазера. Лазерный луч делает точные разрезы на роговицах донора и пациента, что гарантирует отсутствие ошибок, сводит к минимуму болезненные ощущения и продолжительность реабилитационного периода.
Оперативная офтальмология в основном применяет фемтосекундный лазер, названный так за свою скорость (одна фемтосекунда равняется 10-12 секундам). Он способствует образованию микропузырьков, состоящих из углекислого газа и воды. Под воздействием пузырьков ткань роговицы мягко разъединяется и делает разрез, который точно соответствует необходимой форме и размерам.
Кератопластика выполняется в амбулаторных условиях с применением общего или местного наркоза. После операции пациент возвращается домой.
Швы снимают спустя 6-12 месяцев после проведения операции. Реабилитация занимает около года. Из-за того, что в роговице отсутствуют сосуды, она быстро подвергается патологическим процессам и медленно восстанавливается.
В 90% случаев после кератопластики удается вернуть прозрачность роговице и существенно улучшить зрение.
Источник: https://optic-center.ru/articles/patologii-rogovitsy-prichiny-simptomy-lechenie/
Заболевания роговицы
Роговица представляет собой наружный слой, покрывающий глазное яблоко спереди. Благодаря особому строению, он выполняет несколько важных для органов зрения функций: обеспечивает правильную фокусировку лучей на хрусталике, механически защищает внутреннюю среду глаза, служит фильтром от УФ-излучения. Заболевания роговицы непременно отражаются на качестве зрения.
Несмотря на то что роговица прозрачна (в отличие от склеры, которая порывает заднюю часть глазного яблока) и кажется довольно простой по строению, на самом деле она состоит их нескольких функциональных слоев. Различают три основных слоя и два более тонких, которые находятся между ними.
Успешно функционировать роговице помогает слезная жидкость, которая постоянно омывает ее снаружи. При каждом моргании слезы равномерно распределяются по поверхности, обеспечивая ее чистоту и гладкость. Увлажнённая роговица лучше противостоит внедрению инфекции и быстрее регенерирует.
Заболевания роговицы глаза могут возникнуть по ряду причин:
- Травма – при незначительных повреждениях или царапинах она обычно заживает сама по себе. Более глубокие повреждения приводят к рубцеваниям и дальнейшему помутнению этой оболочки, что вызывает снижение зрения. При глубокой травме пациент испытывает боль, раздражение и воспаление в глазу, чувствительность к свету, видение становится размытым, может возникнуть тошнота, общая слабость.
- Аллергия – роговица как самый наружный слой является местом контакта глаза с аллергенами, именно здесь происходит реакция иммунного воспаления. Особенно это актуально при весенних поллинозах. Симптомы заболевания включают покраснение, зуд, жжение, обильное слезотечение и отек роговицы.
- Неинфекционное воспаление, которое обуславливается незначительной травмой, контактными линзами, подобранными не по размеру, или их слишком длительным ношением.
- Инфекционное воспаление – бактерии, вирусы, грибки или паразиты делают инфекционные кератиты наиболее распространёнными заболеваниями роговицы.
- Сухость глаз – недостаточное количество слезной жидкости при заболевании слезных железок приводит к тому, что роговичный слой пересыхает, становится восприимчивым к повреждениям и инфекции. Наиболее ярким симптомом данного состояния является ощущение постороннего тела или песка в глазах. Также глаза болят и краснеют, возможно появление патологического отделяемого.
Все патологии роговицы можно объединить в несколько групп: кератиты, дистрофии, нарушения геометрии и размеров, новообразования.
Кератиты
Воспаление роговицы может спровоцировать бактериальная, вирусная или грибковая инфекция.
Классификация достаточно обширная и включает:
- способ распространения (экзогенный или эндогенный);
- течение (острое и хроническое);
- глубину поражения (поверхностное и глубокое);
- характер воспаления (гнойное и негнойное);
- область поражения (центральная, периферическая);
- форму (точечную, монетовидную, веткообразную);
- исход (с васкуляризацией и без).
Кератит обычно протекает с корнеальным синдромом:
- присутствуют светобоязнь, слезотечение, блефароспазм;
- расширение кровеносных сосудов лимба, которое проявляется в виде венчика фиолетового оттенка вокруг роговицы;
- помутнение роговицы, утрата блеска, образование инфильтрата, чей цвет зависит от этиологии заболевания;
- снижение чувствительности роговицы;
- образование язвочек и некротических областей на поверхности внешнего слоя.
Исход заболевания зависит от глубины поражения. При поверхностных кератитах возможно самоизлечение без образования дефекта.
Глубокие кератиты оставляют после себя сращения (синехии), рубцы, области стойкого помутнения (бельмо).
Крайне неблагоприятным последствием кератита являются перфорации роговицы, проникновение инфекции во внутренне пространство глазного яблока и развитие эндофтальмита, вторичной глаукомы.
Герпетический кератит
На фото некротизирующий герпетический кератит до и после лечения
Это одна из самых распространённых вирусных инфекций глаза. Может возникнуть от первичного заражения вирусом простого герпеса или рецидива дремлющей инфекции. Протекает по типу эпителиального кератита с изъязвлением и васкуляризацией роговицы, снижением ее чувствительности. Обычно страдают не только глаза, но и слизистые других частей тела.На роговице появляются точечные серовато-белые пузырьки с инфильтратами, которые могут вскрываться и обнажать изъязвления, происходит диффузное помутнение роговицы. Точечные повреждения могут сливаться, образуя разветвленную картину «древовидного» кератита. При углублении поражения кератит становится дисковидным, а дефекты с поверхности пропадают.
Глубокий герпетический кератит обычно сопровождает иридоциклит (воспаление радужной оболочки и цилиарного тела). Такие заболевания имеют упорное и длительное течение. Лечение основывается на противовирусной и патогенетической терапии.
В ход идут мази и капли с ацикловиром, его системные формы, а также патогенетические препараты интерферона и других иммуностимуляторов.
Образовавшиеся язвочки можно обрабатывать 1% спиртовым раствором бриллиантового зеленого и репаративными средствами – Солкосерилом, Актовегином, Корнерегелем. Обезболивание проводится каплями с противовоспалительным действием – Диклофенак, Наклоф, Диклоф, Индоколир. Аллергические проявления устраняются антигистаминными каплями.
Герпетическая инфекция роговицы может стать причиной нейрогенного кератита, так как вирус герпеса поражает волокна тройничного нерва. Развивается нервнопаралитический кератит, проявляющийся в отсутствии чувствительности роговицы.
Бактериальный кератит
Извне роговица сталкивается с различными бактериальными агентами. Кератит наиболее часто вызывают пневмококки, диплококки, стафилококки, стрептококки, гонококки, синегнойная палочка.
Под их действием происходит повреждение роговицы, которое имеет вид ползучих язв. Они распространяются по поверхности роговицы и в ее толщу.
Это происходит довольно быстро и, например, при синегнойном кератите вся роговица может быть охвачена патологическим процессом в течение двух дней.
Симптомы кератита проявляются наличием иридоциклита, гипопиона ( нагноение) и специфических язв. При отсутствии лечения через некоторое время происходит перфорация роговицы, инфекция проникает глубоко внутрь глазного яблока, повышается риск развития эндофтальмита.При синегнойной этиологии характерно развитие хемоза роговицы с отслойкой внешнего слоя, который может затем свисать лоскутами. Присутствует плотный гнойный инфильтрат, после прорыва образуется крупная язва. На ее месте развивается некроз, приводящий к гибели всего глазного яблока.
Лечение проводится активными в отношении возбудителя антибиотиками. После уменьшения инфильтрации добавляют противовоспалительные средства и препараты, способствующие регенерации. Для предупреждения перфорации проводят упреждающую кератопластику.
Краевой кератит
Заболевание роговицы может иметь и менее распространённый характер. Так называемые краевые кератиты проявляются точечными инфильтратами по периферии. Они возникают на фоне заболеваний слезных органов, век или конъюнктивы. Отсутствие лечения в конечном итоге может стать причиной стойкого помутнения участков роговицы или образования обширного бельма.
Терапия направлена на первичное заболевание, может в зависимости от возбудителя включать противовирусные, противогрибковые или антибактериальные препараты. Для лучшего заживления добавляют восстанавливающую терапию.
Заболевания, вызванные грибками, называются кератомикозами. Обычной причиной заболевания выступает гриб кандида, пенициллины, цефалоспориум. Могут возникать на фоне антибиотикотерапии или угнетенного иммунитета.
Внешне микозы проявляются рыхлым серовато-белесым инфильтратом, сосуды вокруг полнокровны, роговица отечна, по ее поверхности образуются небольшие помутнения.
В местах наибольшей активности грибков появляются язвы, которые имеют хронический характер.
Терапия специфическая, противогрибковыми препаратами, например, амфотерицином В, натамицином, нистатином.Перорально назначают Флуконазол, Интраконазол. Лечение длительное, так как должно охватить весь цикл развития грибков.
Паразитарные заболевания
Они вызываются простейшими акантамебами, которые могут попасть на поверхность глаза с пресной или морской водо. Наиболее подвержены риску заражения люди, пользующиеся контактными линзами. Течение заболевания длительное, нередко осложненное вторичной бактериальной или вирусной инфекцией.
Сопровождается сильной болью и хемозом роговицы, образованием язв с возможным прободением. Лечат заболевание специфическими препаратами – хлоргексидином и полигексаметилен бигуанидом, антибиотиками-аминогликозидами (гентамицин, тобрамицин) с добавлением раствора кетоконазола или миконазола.
Туберкулез
Это заболевание обычно носит односторонний характер и протекает в форме диффузного воспаления. Очаг инфекции находится в другом органе, а возбудитель попадает в глаза с током крови. Поражение крупноочаговое, затрагивающее все слои роговицы.
На поверхности образуются язвы без склонности к слиянию. Обычная локализация – в центральной области. Чувствительность роговицы нарушена мало. Туберкулез протекает длительно с периодами ремиссии и обострения со стойким снижением остроты зрения.
Туберкулезный кератит
Язвы, дошедшие до глубоких слоев роговицы, могут вызвать ее прорыв и ущемление радужки. Дальнейшее заживление протекает с образованием синехий и обширного бельма. Редко развивается явление панофтальмита. Терапия продолжительная (до 8 месяцев) специфическая, антитуберкулезными препаратами – Фтивазидом, Тубазидом, ПАСКом, Стрептомицином.
Дистрофии
Дистрофии характеризуются локальным или тотальным помутнением этого слоя. Это состояние может быть врожденное или приобретенное. Как правило, помутнение протекает по двухстороннему типу, прогрессирует медленно, не имеет влияния на другие органы и системы. Симптоматика у заболеваний различного вида приблизительно сходна:
Герпетический кератит глаза
- рецидивирующие эрозии;
- сильная боль;
- светобоязнь;
- затрудненное зрение.
Дегенерации роговицы могут локализоваться послойно.
Изменения в верхнем эпителиальном слое вызывают атрофию клеток по типу ленты. Лентовидная дегенерация является следствием иридоциклита, хориоидита, травмы.
Ниже лежащие слои остаются прозрачными, а на поверхности глаза видно помутнение, которое имеет довольно четкие границы и в виде полосы проходит по экватору глазного яблока. Эта область шероховата из-за отложения солей, и закрывание век вызывают болезненные ощущения.
Лечение производится микрохирургическим удалением помутневшего слоя или же заключается в полной кератэктомии. После операции назначается восстановительная терапия трофическими средствами.
Помутнение стромального слоя обычно протекает по неопределённой причине. Картина болезни характеризуется утончением периферической области роговицы и формированием в этом месте желобка.
Также заметно прорастание кровеносных сосудов и образование небольших желтоватых помутнений в толще роговицы. Она теряет идеальную сферичность и развивается астигматизм.
Лечение направлено на иссечение желобка и коррекцию астигматизма линзами или лазерной операцией.
Дистрофия также может протекать по решетчатому типу. Помутнения в виде нитей или звездочек образуются на фоне системного амилоидоза или других генетически обусловленных заболеваний.
Скопление помутнений значительно снижает зрение.
Медикаментозное лечение требуется на уровне клеточного метаболизма, микрохирургически возможно удаление областей помутнения при глубокой кератопластике или эксимерлазерной кератэктомии.
Помутнения внутреннего слоя роговицы возникают при его отеке, который придает обычно прозрачному слою вид матового стекла.
Отечность развивается при гибели эндотелиальных клеток, которые отводят внутриглазную жидкость. Главный симптом – ухудшение зрения – усиливается после пребывания в положении лежа на спине.
Также присутствуют светочувствительность и ощущение постороннего предмета в глазах.Исходом длительного течения эндотелиальной дистрофии может стать пропотевание жидкости во внешний слой и образование на его поверхности изъязвлений. Лечение направлено на «иссушение» эндотелиального слоя путем применения растворов высокой осмолярности. Более радикальный подход подразумевает кератотрансплантацию.
Офтальмология рассматривает еще одну патологию как проявление дистрофии, и это кератоконус. Заболевание получило свое название из-за характерного вида, который принимает роговица.
Вследствие дегенеративных процессов происходит ее истончение и выпячивание, по форме напоминающее конус.
Это значительно меняет сферическую геометрию роговицы и делает невозможным правильный фокус лучей и, соответственно, нарушает зрение, вызывает близорукость и астигматизм. Причины заболевания точно не установлены, часто имеет место наследственный фактор.
Кератоконус
Лечение заключается в ношении специальных корректирующих линз. Со временем линзы могут вызывать рубцевания на роговице, поэтому может потребоваться ее трансплантация.
Также кератоконус можно отнести к группе заболеваний, которые характеризуются изменением нормальной геометрии и размеров внешней оболочки.
Наряду с мегалокорнеа и микрокорнеа (больший или меньший диаметр роговицы, не соответствующий возрастной норме), а также кератоглабусом (равномерное выпячивание покровного слоя).Опухолевые процессы роговицы очень редко возникают самостоятельно. В большинстве случаев новообразование вторично по отношению к опухоли лимба, склеры или реснитчатого тела. Так могут распространяться папиллома, эпителиома, факоматоз, карцинома, дермоиды.
Алиментарные кератиты
Заболевания роговицы могут носить не инфекционный характер. Так называемые авитаминозные кератиты возникают при недостатке питательных веществ, а именно витамина А, С, РР, группы В.
Роговица теряет прозрачность и гладкость, выглядит тускло, покрывается матовыми белесыми бляшками. Происходит ее ороговение и отслойка эпителия. Из-за появления неровностей ухудшаются преломляющие свойства роговицы, ее сухость приводит к образованию микротрещин и проникновению инфекции.
Изменения обратимы и при введении нужных витаминов оболочки восстанавливаются, также большое значение имеет профилактика вторичной инфекции.
Важно отметить, что заболевания роговицы ни в коем случае не должны лечиться самостоятельно. Их диагностику и терапию нужно доверить только профессиональному врачу, так как исходом часто бывает утрата зрения.
Источник: https://glaziki.com/zdorove/zabolevaniya-rogovicy
Заболевания роговицы глаза: диагностика и лечение. Хирургическое лечение заболеваний
Роговица — прозрачная, бессосудистая оболочка глазного яблока, являющаяся продолжением склеры. Благодаря ей свет может попадать в более глубокие слои глаза.
Роговица выглядит как вогнуто-выпуклая линза диаметром около 10 миллиметров. Отличается низкой температурной, но высокой тактильной и болевой чувствительностью.
Болезни роговицы составляют одну четвертую часть от всех глазных заболеваний. Опасность заболеваний роговицы глаза в том, что без соответствующего лечения человек может быстро потерять зрение!
Роговица глаза состоит из 5 слоев:
- поверхностный слой состоит из клеток плоского эпителия, который является продолжением конъюнктивы (отличается высокой ранимостью);
- пограничная передняя пластинка слабо прикреплена к эпителию, поэтому при малейших отклонениях быстро отторгается. При повреждении клеток не восстанавливается, а быстро мутнеет;
- строма — самая толстая оболочка роговицы, содержит около 200 слоев коллагеновых фибрилл, между которыми находится соединительный компонент мукопротеид;
- десцеметовая оболочка — задняя пограничная пластинка (бесклеточный слой), из которой формируются все клетки роговицы;
- эндотелий — внутренняя часть оболочки, предохранящая строму от влаги в глазу.
Функции роговицы:
- защита глаза (роговица достаточно прочная и умеет быстро восстанавливаться);
- преломление света (роговица является частью оптической системы глаза, благодаря сферичности и прозрачности она проводит и преломляет лучи света);
- поддержание формы глаза.
При повреждении роговица начинает мутнеть, что приводит к снижению зрения. В роговице быстро начинаются и долго продолжаются воспалительные процессы.
Заболевания роговицы глаза
Заболевания роговицы глаза могут быть как приобретенными, так и врожденными.
Виды заболеваний роговицы:
- травмы;
- кератиты;
- нарушения величины и формы оболочки роговицы;
- дегенеративные и дистрофические поражения и др.
Травмы
Повреждение роговицы может произойти в процессе попадания инородного предмета в глаз.
Это могут быть песчинки, металлические стружки, деревянные щепки. По степени проникновения различают глубокие и поверхностные травмы.
При поверхностной травме инородные предметы находятся в наружных слоях глаза и роговицы, а при глубоких травмах — в глубине глазного яблока. В некоторых случаях при травмировании глаза развивается эрозия роговицы.На нашем сайте вы можете найти более полную информацию о диагностике травмы глаза и методах удаления инородного тела.
Кератит
Кератит — один из самых распространенных заболеваний роговицы глаза, ведущий к помутнению роговицы и к ухудшению зрения. Кератит вызывают инфекции из соседних оболочек. Врачи выделяют следующие виды этой патологии:
- кератиты эндогенные (развиваются на фоне инфекционных и системных заболеваний);
- кератиты экзогенные (инфекции, ожоги, травмы).
При кератите могут наблюдаться следующие симптомы: сильное слезотечение, непереносимость яркого света, блефароспазм, чувство инородного тела в глазу.
Более подробно о кератите читайте здесь.
Нарушение величины и формы оболочки
Можно выделить следующие заболевания роговицы глаза, связанные с изменением ее формы и величины.
Мегакорнеа — генетическое заболевание, при котором роговица становится больше обычного, ее размер достигает 10 мм.
Микрокорнеа — роговица, наоборот, слишком маленького, около 5 мм, размера. Это ведет к уменьшению глазного яблока. При этом состоянии развивается помутнение роговицы и глаукома.
Кератоглобус — врожденное шаровидное выпячивание роговицы вследствие нарушения развития мезодермальной ткани. Воспаление начинает проявляться уже в детском возрасте, сочетается с миопией и астигматизмом. Роговица становится выпуклой на всем протяжении, наблюдается увеличение ее диаметра.
Кератоконус — наследственное заболевание, при котором изменяется форма роговицы, она становится конической. Это происходит в результате истончения центра оболочки роговицы и потери упругости передней камеры глаза.
Патология возникает в 11-12 лет и сопровождается астигматизмом, который не поддается лечению. При данном заболевании постоянно меняются степень и оси астигматизма, поэтому необходимо каждый раз заново подбирать линзы. При сильном развитии кератоконуса линза уже не может удерживаться на роговице.
В случае сильной степени кератоконуса и кератоглобуса показано оперативное лечение по удалению части роговицы — сквозная субтотальная кератопластика.
Дистрофия роговицы
Дистрофия роговицы — врожденное заболевание, сопровождающееся быстрым развитием и помутнением роговицы. Врачи выявляют несколько форм: пятнистые, узловые, решетчатые, смешанные дистрофии и т.д.
Дистрофия роговицы может быть первичной и вторичной. При первичной дистрофии заболевание обычно захватывает оба глаза, развивается достаточно медленно, поэтому трудно выявляется.
Вторичная дистрофия обычно односторонняя и развивается на фоне травм, заболеваний или офтальмологических операций.
При этой патологии ухудшается чувствительность роговицы глаза.
При микроскопической диагностике роговицы глаза в середине роговицы могут наблюдаться незначительные помутнения в виде полос и небольших пятен. Глубокие слои эпителия оказываются незатронутыми.
Если патология проявилась в подростковом возрасте, то к 40 годам возникают близорукость, блефароспазм и светобоязнь.
Диагностика патологии роговицы
Диагностика заболеваний роговицы глаза включает в себя следующие методики:
- биомикроскопия глаза;
- кератопография;
- конфокальная микроскопия.
Хирургическое лечение заболеваний роговицы глаза
Хирургическое лечение роговицы может происходить с помощью нескольких методов, о которых мы расскажем более подробно.
Крослинкинг роговицы — операция, предназначенная для лечения кератонуса. При этой манипуляции срезается верхний слой роговицы, затем глаза облучаются ультрафиолетом, обрабатываются антибактериальными каплями. В течение 3 дней после операции необходимо постоянно носить специальные линзы.
Кератэктомия — удаление небольших поверхностных помутнений центральной части роговицы. Проводится хирургическая операция, возможно лазерное лечение эрозии роговицы. Образовавшийся дефект после операции зарастает самостоятельно.
Кератопластика (пересадка роговицы) применяется в следующих случаях:
- при нарушении прозрачности роговицы;
- при астигматизме;
- при травме глаза, остром кератоконусе, кератите и др.;
- для укрепления тканей роговицы и улучшения условий для последующей оптической кератопластики.
Существуют 2 методики кератопластики: послойная и сквозная.
Послойная кератопластика проводится при поверхностных помутнениях роговицы. Поверхностную часть роговицы срезают и замещают трансплантатом аналогичных формы, размера и толщины.
Сквозная кератопластика заключается в иссечении и замещении всех слоев роговицы. В зависимости от иссечения разделяют частичное иссечение (участок меньше 2-4 мм), субтотальную кератопластику (более 5 мм) и тотальную операцию (вся роговица).
Кератопротезирование — замена мутной роговицы биологически инертным пластическим материалом.
Источник: https://www.mediccity.ru/directions/623
Повреждение роговицы глаза — виды патологий, как правильно лечить?
Роговица – наружная оболочка и передняя часть глазного яблока, которая является светопреломляющим элементом человеческого оптического аппарата.
Эта оболочка имеет вид выпукло-вогнутой (внутрь) линзы и состоит из стромы и особых фибробластов – телец роговицы. Впереди стромы лежит передняя пластинка (боуменова оболочка).
Заднюю поверхность и граничащую переднюю камеру глаза покрывает задняя пластинка (десцементова оболочка).
Повреждение роговицы глаза
Повреждение роговицы глаза – опасная патология, способная привести к необратимым последствиям. В статье мы разберемся, что делать при таком недуге.
Строение роговицы
Всего роговица состоит из шести слоёв, каждый из которых выполняет определённую функцию и играет роль в патогенезе повреждений.
Роговица глаза человека (строение и формы)
- Передний эпителий. Отвечает за механическую защиту, доставку кислорода в роговичные оболочки; регулирует поступление в глаза жидкости.
- Боуменова мембрана. Выполняет защитную и питательную функцию, но при повреждении не восстанавливается.
- Строма. Содержит клетки, способствующие восстановлению наружных структур глаза.
- Слой Дюа – тонкий, высокопрочный, недавно открытый слой, объясняющий некоторые заболевания (например, водянку роговицы).
- Десцементова оболочка. Отделяет строму от эндотелия. Эластична и устойчива, поэтому не даёт распространяться повреждению на глубокие структуры глаза.
- Эндотелий. Поддерживает прозрачность роговицы, предупреждает скапливание жидкости и отёк, играет питательную роль. При повреждении плохо восстанавливается.
Роговица состоит из нескольких слоев, каждый из которых выполняет определенную функцию
Несмотря на то, что роговичная оболочка считается самой прочной оболочкой глаза и рецепторная часть оптического анализатора снабжена защитными механизмами, роговица очень часто подвергается повреждениям.
Наружный эпителий богат нервными окончаниями и представляет собой рефлексогенную зону. При попадании инородной частицы активируются корнеальные рефлексы (закрытие век) и обильная слезоточивость. К счастью, на роговице наибольшая концентрация рецепторов боли, но она не способна воспринимать тепло и глубокое давление.
Кроме того, наружный эпителий восстанавливается благодаря низлежащей базальной мембраны, однако другие структуры регенерируются трудней. Кроме того, при повреждении иннервации роговицы (например, нарушение целостности чувствительного нерва либо полулунного ганглия) роговичный эпителий дегенерирует.
Поэтому некоторые повреждения требуют серьёзной профессиональной помощи.
Повреждение роговицы глаза
Этиология
Самыми распространёнными причинами поражения роговицы являются следующие.
- Высыхание глаз. Может быть результатом инфекций, аллергических реакций, воздействия кондиционера и банального изнурения за компьютером. Признаками синдрома сухости глаза могут быть чувство жжения и песка в глазах, покраснение глаз, снижение остроты зрения. Чаще всего данный синдром наблюдается у лиц, которые носят контактные линзы. Может возникнуть в связи с применением препаратов группы антидепрессантов и оральных контрацептивов. Поскольку слеза выполняет антибактериальную функцию и способствует механической защите от инородных тел, при сухости возникает риск занесения инфекций. Инородные тела сложнее удаляются сами по себе. Для лечения такой патологии применяют глазные капли, но сначала следует избавиться от фактора, который способствует сухости. Помимо закапывания, необходимо мыть руки, увлажнять воздух и ограничивать время нахождения за компьютером, если это возможно. Для улучшения иннервации и поддержания корнеального рефлекса рекомендовано применять витамины группы В.
Синдром сухого глаза
- Чрезмерное излучение (радиоактивное, ультрафиолетовое). Например, ультрафиолет нарушает антиоксидантный аппарат роговицы. Значительная часть лучей поглощается стромой, но если по какой-то причине строма тоньше нормы (постоперационно, при кератоконъюнктивите), то риск патологии при хронических воздействиях УФ значительно возрастает (например, фотокератит).
Фотокератит – солнечный ожог роговицы
- Инфекционные заболевания. Конъюнктивит – собирательное название, которое объединяет воспалительные процессы конъюнктивы (тонкая прозрачная плёнка, секретирующая компоненты слезы). Может быть вирусной, бактериальной либо вызванной токсическими веществами. При сочетании конъюнктивита с воспалением роговицы патология называется кератоконъюнктивитом. Эти болезни чреваты появлением язв, инфильтратов, зуда. Сопровождаются болезненностью. Исключением является токсический конъюнктивит, для которого не характерны воспаление, боль и зуд. Лечение зависит от этиологии.
Виды конъюнктивита
- Травма. Чаще всего травмы бывают незначительными, но в некоторых случаях могут привести к отслоению сетчатки.
- Врождённые дефекты структурного белка – коллагена.
- Механическое воздействие попавших в глаз частиц.
Существует множество причин повреждения роговицы глаза
Обширные травмы могут охватывать не только роговицу, но и другие структуры глаза. Диагностику повреждений других анатомических составляющих проводят стандартными инструментальными методами. Вышеперечисленные факторы способствуют повреждению роговичной оболочки глаза.
Ранения
Повреждение роговицы может быть результатом непроникающих и проникающих ранений.
Непроникающие ранения не достигают глубоких глазных оболочек – проникающие же могут повредить другие структуры глаза и привести к переходу жидкости передней камеры глаза в рану.
Тяжёлые случаи чреваты выпадением хрусталика и оболочек глазного яблока. Первая помощь при ранениях заключается в закапывании в глаз антибактериальных средств и в наложении повязки.
Ранения – одна из причин повреждения глаза
При проникающих ранениях сгустки крови устранять нельзя. В них могут содержаться повреждённые оболочки глаза. Профессиональное лечение может быть консервативным, если повреждение несерьёзное.
Могут применяться контактные линзы для герметизации ранения и предотвращения выпадения внутренних структур глаза. Хирургический метод предполагает наложение швов. Прогноз благоприятный.Редко могут возникнуть осложнения после проведённого лечения:
Вторичная глаукома
- энофтальм;
- гемофтальм (кровь в стекловидном теле);
- панофтальм (тотальное гнойное воспаление всех структур глаза);
- катаракта (помутнение хрусталика);
- помутнение роговицы (бельмо);
- нейроретинопатия в результате металлоза из-за оставленных в роговице частиц металла. (нейроретинопатия – одновременное поражение сетчатки и зрительного нерва невоспалительного генеза);
- фибринозно–пластический иридоциклит (тяжёлое осложнение проникающих ранений; иридоциклит – воспаление цилиарного тела и радужной оболочки);
- отслоение сетчатки.
Отслойка сетчатки глаза
Фибринозно–пластический иридоциклит может привести к внезапному ухудшению зрения даже на здоровом глазе. Для предотвращения такого случая проводится энуклеация – удаление поражённого глазного яблока.
Попадание инородных тел
Инородными телами, попавшими на роговицу, могут быть соринки, стружки и т. д. Чужеродный предмет может оставаться на поверхности либо проникнуть в глубокие слои, их попадание на роговицу приводит к царапинам, травмам, которые могут проявляться следующими симптомами:
- слезоточивость;
- жжение;
- покраснение;
- боль;
- размытость изображения;
- пятно на роговице.
Из-за попадания инородных тел на роговицу может возникнуть жжение, покраснение, боль
Необходимо быстрое и профессиональное извлечение инородных предметов, поскольку они могут привести к кератиту (воспалению роговицы) и гнойным язвам.
Особенно быстро важно удалить тела, продукты распада которых моментально вступают в химическую реакцию со структурами глаза и вызывают образование инфильтратов (например, железные или свинцовые частицы).
Поверхностные тела можно доставать амбулаторно, например, с помощью чистого влажного тампона. Стационарно с помощью специального копья или стерильного шприца достают инородные частицы из средних слоёв.
Оперативное вмешательство необходимо при попадании инородного тела в глубокие слои. Особого внимания требует постоперационный период. Для предотвращения воспалительных осложнений врач назначает противовоспалительную терапию, при необходимости – антибиотикотерапию.
Биомикроскопическое исследование глаз пациентки
Через сутки множественные плотные инфильтраты были отчетливо видны
Эрозии роговой оболочки
Эрозии роговицы представляют собой поверхностные дефекты оболочки и образуются в результате механических повреждений травм, ожогов, воспалительных изменений роговицы. Эрозия проявляется следующими симптомами:
- слезотечение;
- фотофобия (повышенная чувствительность к свету);
- блефароспазм;
- пятно на роговице;
- перикорнеальная инъекция (раздражение глубоких сосудов).
Блефароспазм
При осмотре эрозии могут представлять собой отёчные, помутневшие овальные дефекты. Прогноз благоприятный и эрозии быстро заживают, если не произошло инфицирования.
Эрозии роговицы – одна из причин проблем с глазами
Ожоги
Ожоги роговичной оболочки могут быть следующего характера.
- Химические.
- Термические.
- Лучевые.
Химические ожоги делятся на кислотные и щелочные. Особо опасными они могут быть при воздействии щелочами, поскольку те полностью нарушают структурную целостность клеток ткани и проникают глубже кислот. Термические ожоги характеризуются тем, что обычно поражают не только оболочки глаза, но и кожу вокруг, тогда как химические чаще всего локальные.
Ожоги – опасное повреждение роговицы
Ожоги чреваты развитием воспалительных процессов во всех структурах глаза. Возможны серьёзные осложнения. От глубины и тяжести поражения зависит степень ожога. Выделяют 4 степени.
| Первая степень | Наблюдается эрозия роговицы. Веки отёчны, характерно локальное покраснение. Возможно небольшое помутнение роговицы. |
| Вторая степень | Эрозии и помутнения более значительны. Появляются волдыри на коже, образуется белая плёнка. Первая и вторая степени относятся к лёгким степеням ожога. |
| Третья степень | Роговица полностью теряет свою прозрачность из-за инфильтраций. Некрозу подвергаются кожа век и конъюнктива. Средняя степень ожога. |
| Четвертая степень | Некрозу подвержены все оболочки глаза и структуры, окружающие глаз вплоть до мышц и костей. Тяжёлая степень. |
Химические ожоги
Лечение ожогов зависит от степени. Ожоги могут осложниться помутнениями роговицы и хрусталика, вторичной глаукомой, поражением сетчатки и сосудистой оболочки. Тяжёлые осложнения устраняются оперативным путём: кератопластикой и кератопротезированием.
Первая помощь и лечение
Повреждениям роговицы чаще всего подвержены дети и люди, чья профессия связана с повышенным риском травматизма глаз. Особая бдительность родителей и соблюдение техники безопасности при любой деятельности являются первичными мерами для профилактики поражения роговицы.
Однако если предотвратить повреждение не удалось, грамотная экстренная помощь может значительно снизить риск дальнейших осложнений. Первым делом необходимо оценить степень и характер поражения.
Если в глаз попало инородное тело и оно находится на поверхностных слоях, можно попытаться вытащить его самостоятельно: промыть глаз чистой водой либо использовать влажные чистые тампоны или платок.
Глаз промывается водой
Извлекать крошащиеся материалы необходимо с особой осторожностью. При этом рекомендовано закапать противовоспалительное средство, нижнее веко обработать тетрациклиновой мазью. Стационарно при первичном некрозе поражённый участок промывают. Назначают антибактериальную терапию.При остром воспалении для лечения применяют противовоспалительные и дезинтоксикационные средства, антиоксиданты, витамины. Антигипоксическая и противовоспалительная терапии применяются при нарушениях васкуляризации и трофических нарушениях.
Лизисная и десенсибилизационная терапии эффективны для поздних осложнений.
Чаще всего от повреждения роговицы страдают люди, чья профессия связана с какими-либо опасностями для глаз
Первая помощь при резаной ране подразумевает закрытие и закрепление чистой повязки, а также иммобилизация второго глаза для предотвращения одновременных движений глаз. После этого необходимо как можно быстрее доставить пострадавшего в медицинское учреждение.
При получении травмы тупым предметом рекомендуется прикладывание повязок, предварительно смоченных в холодной воде.
Первая медицинская помощь при ожогах глаз
При химическом ожоге глаз первым делом промывают водой и нейтрализуют вещество, которое вызвало повреждение.
Нельзя самостоятельно извлекать металлические тела и любые частицы, которые проникли в глубокие слои. Длительность восстановления и лечения роговицы зависит от тяжести и характера поражения.
При попадании инородного тела либо при наличии воспаления применяют анестетики; мази, способствующие быстрому восстановлению дефектов в оболочке. Тяжёлые повреждения требуют оперативных вмешательств и постоперативного лечения антибиотикотерапией для предотвращения осложнений.
В среднем, реабилитация занимает от недели до двух, если пострадавший своевременно обратился за помощью к офтальмологу либо травматологу.Не стоит пытаться самостоятельно избавиться от проблемы
Подводим итоги
Повреждение роговицы – опасная проблема, которая при отсутствии должной и своевременной терапии может привести к страшным последствиям – даже к слепоте. Именно поэтому сразу после повреждения глаза не стоит пытаться излечить себя самостоятельно, а нужно незамедлительно обратиться в медицинское учреждение, где окажут квалифицированную помощь и спасут здоровье глаз пациента.
Источник: https://linzopedia.ru/povrezhdenie-rogovicy-glaza.html