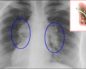
Актиномикоз легких
Актиномикоз легких: почему возникает и как лечить
Актиномикоз легких представляет собой микотическое поражение легочной ткани, вызванное лучистыми грибками Actinomicetes.
Актиномицеты постоянно находятся в ротовой полости и верхних дыхательных путях у здорового человека, но в обычных условиях болезнь не вызывают.
Они распространены повсеместно, например, в почве их количество составляет около 65 % всех микроорганизмов. Считается, что лучистые грибки имеют свойства как грибов, так и микробов.
Они быстро приспосабливаются к условиям окружающей среды, устойчивы к ультрафиолетовому облучению и умеренному температурному воздействию.
Предрасполагающие факторы
Возбудитель болезни — условно патогенные грибки Actinomicetes.
Актиномикоз является неконтагиозным заболеванием и развивается только при снижении общей резистентности. Этому способствуют:
Проникновение возбудителя болезни в паренхиму легких может осуществляться аэрогенным путем, реже – через кровь или лимфу. В месте его внедрения образуется гранулема специфического характера.
В патологическом очаге скапливаются клетки иммунной системы, происходит интенсивный фагоцитоз. Однако его процесс не завершается, и макрофаги погибают. Вокруг них создаются гранулемы второго и третьего порядка.Это приводит к облитерации мелких бронхов в зоне поражения и разрастанию соединительной ткани.
Классификация
В клинической практике выделяют три основные формы актиномикоза:
- Бронхиальная.
- Бронхопульмональная.
- Плевропульмональная.
Любая из них может развиваться в результате первичной трансбронхиальной инвазии актиномицет или формироваться на фоне хронической патологии бронхолегочной системы (вторичный актиномикоз).
Виды первичного актиномикоза:
- бронхиальный (протекает в виде хронического бронхита);
- инфильтративно-легочный;
- солитарный (специфическая гранулема образуется на фоне обтурированного бронхиального сегмента);
- легочно-плевральный (поражает легкие, плевру и грудную стенку);
- долевой (поражается доля легкого);
- распространенный.
Клиническая картина
Данная патология имеет длительное течение с чередование периодов ремиссии и обострения.
При локализации патологического процесса в центральной части легкого клиническая картина является достаточно скудной:
- У таких лиц часто повторяются острые респираторные инфекции с сухим кашлем.
- Иногда при кашле отделяется мокрота с примесью крови.
Постепенно заболевание прогрессирует и появляется:
- субфебрильная температура;
- боль в грудной клетке, не имеющая четкой локализации;
- слабость;
- повышенная утомляемость;
- потеря массы тела;
- снижение аппетита.
Если актиномикомы располагаются субплеврально, то болезнь имеет более тяжелое течение:
- Боль в грудной клетке, усиливающаяся при кашле и глубоком дыхании, иногда становится мучительной.
- По вечерам температура тела достигает высоких цифр.
По мере прогрессирования болезни симптомы нарастают:
- кашель становится надсадным с отделением слизисто-гнойной мокроты;
- больные худеют (вплоть до кахексии);
- по ночам их беспокоят проливные поты;
- появляется выраженная бледность кожных покровов;
- половина грудной клетки на стороне поражения уменьшается в размерах и отстает в акте дыхания.
При длительном существовании специфические гранулемы могут нагнаиваться и абсцедироваться, что проявляется резким ухудшением самочувствия больных и гектической лихорадкой. Прорыв содержимого абсцесса может осуществляться в крупный бронх или полость плевры.
- В первом случае отходит большое количество мокроты с характерным запахом земли и привкусом меди.
- Во втором случае развивается пиопневмоторакс с колабированием части легкого.
С течением времени патологический процесс при актиномикозе способен распространяться на мягкие ткани грудной стенки, образуя там абсцессы и инфильтраты, а также грудину, ребра и позвонки. Нередко актиномикомы появляются и в других органах, чаще в сердце и головном мозге.
Диагностика
Подтвердить диагноз поможет рентгенография органов грудной клетки.
Поставить диагноз «актиномикоз» не так просто, как может показаться на первый взгляд. Врач может заподозрить его у больного на основании клинических проявлений и данных объективного обследования. Для подтверждения диагноза необходимы:
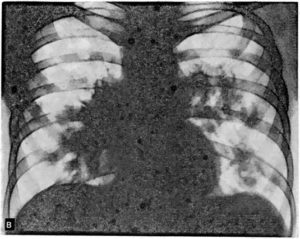
Рентгенологические данные могут иметь определенные различия и зависят от формы и стадии болезни:
- При центральной локализации патологического процесса на рентгенограмме выявляются прикорневые инфильтраты разного размера.
- При субплевральных очагах выявляется только утолщение участка плевры.
- В стадии инфильтрации над поверхностью легких определяется снижение прозрачности легочного рисунка, затем плотность затенения возрастает, и становится виден инфильтрат неправильной формы с размытыми контурами и радиальной тяжистостью по периферии.
- Стадия абсцедирования характеризуется наличием очагов деструкции в пораженном легком с перифокальным воспалением и усилением легочного рисунка в здоровом легком.
- Нередко после прорыва абсцесса в паренхиме легких формируются плевролегочные полости с горизонтальным уровнем жидкости.
Нахождение мицелия актиномицет в мазках из гнойного отделяемого имеет большое значение для постановки диагноза, в том время как его выявление в мокроте не может подтвердить актиномикоз, так как в нее попадают и сапрофиты из ротовой полости.
Дифференциальная диагностика актиномикоза проводится с:
Лечение
Лечение актиномикоза должно начинаться как можно раньше. Это поможет избежать деструктивных изменений легочной ткани (хронических абсцессов, кист, бронхоэктазов, плеврально-легочных полостей) и пневмофиброза.
Основными направлениями лечения актиномикоза легких являются:
- Полноценное и высококалорийное питание.
- Назначение специфических иммунологических препаратов – актинолизата и актиномицетной поливалентной вакцины.
- Антибактериальная терапия (для подавления бактериальной флоры).
- Санация трахебронхиального дерева.
- Дренирование гнойных очагов.
- Дезинтоксикационная терапия.
- Применение иммуномодуляторов.
- Физиотерапия.
- Хирургическое вмешательство (выполняется после стабилизации процесса с целью ликвидации остаточных явлений актиномикоза).
Прогноз относительно выздоровления у больных актиномикозом благоприятный при условии своевременного выявления болезни и адекватного лечения. После окончания курса лечебных мероприятий больные находятся на диспансерном наблюдении в течение 2 лет, а при сопутствующем туберкулезе или сахарном диабете еще более длительный период.
Заключение
Применение современных методов лечения актиномикоза обеспечивает полное выздоровление пациента. Однако длительное течение болезни не проходит бесследно. У многих из них остаются необратимые изменения в легочной ткани, которые не всегда возможно удалить хирургическим путем.
Специалист клиники «Московский доктор» рассказывает об актиномикозе:
Оценка статьи: (проало 1, рейтинг: 5,00 5)
Загрузка… Поделись в соцсетях
Источник: https://otolaryngologist.ru/3741
Актиномикоз
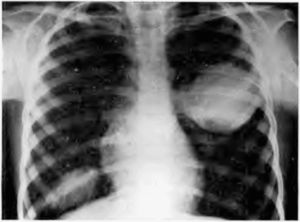
Актиномикоз заболевание, имеющее инфекционную природу. Возбудителями болезни являются лучистые грибы актиномицеты. Если они проникают в организм человека, у последнего на коже появляются нагноения (абсцессы), выпуклые круглые гранулемы и свищи. В данной статье мы расскажем, что такое актиномикоз, о причинах его возникновения и возможных факторах риска.
Причины и факторы риска
Возбудитель актиномикоза — микроорганизмы рода Actinomyces. В окружающей среде они встречаются в загрязненной почве, застарелом сене/соломе или растениях. В организм человека лучистые грибы могут попасть одним из следующих способов:
- с некачественной или плохо обработанной термически пищей;
- при вдыхании;
- через небольшие раны и повреждения на коже.
После попадания в организм актиномицеты далеко не всегда вызывают воспаление. В большинстве случаев они остаются на слизистой оболочки ротовой полости или глаз и питаются отмершими клетками. К актиномицету приводят предшествующие воспалительные процессы в органах дыхания, ротовой полости или ЖКТ.
Заражение кожи может быть первичным или вторичным. В первом случае актиномицеты проникают в организм через раны и другие повреждения. При вторичном инфицировании заражение кожи происходит от миндалин, молочной железы, лимфатических узлов и т.п.
Виды актиномикоза
Заболевание может развиваться на любом участке кожи или внутренних тканей. В зависимости от этого выделяют несколько типов заболевания:
- актиномикоз кожи. Грибы проникают под кожу через различные повреждения и вызывают выраженные изменения покровов. Внешние изменения, происходящие с эпидермисом, заметны невооруженным глазом: тело покрывается выпуклыми узелками, которые затем становятся глубоко залегающими инфильтратами. По мере развития болезни последние образовывают свищ и вскрываются. Чаще всего происходит поражение шейно-лицевой области. В этом случае патогенные микроорганизмы поражают подкожно-жировой слой, кожа становится синевато-красной, плотной и блестящей. Со временем свищи размягчаются, из них выделяется жидкий гной. Актиномикоз кожи становится хроническим, поражает внутренние органы, может привести к летальному исходу;
- актиномикоз полости рта. Это хроническое заболевание, поражающее преимущественно людей среднего и старшего возраста. Причиной часто становятся первичные патологии, ослабляющие местный иммунитет. К ним относятся кариес, зубной камень, налет, болезни десен, актиномикоз миндалин. Поражение происходит в том случае, если слизистая оболочка ротовой полости нарушается. В этом случае актиномицеты внедряются в ткани и провоцируют актиномицет челюстно-лицевой полости. Воспалительный процесс распространяется на костную ткань, и она начинает отмирать. Симптомы болезни развиваются постепенно: вначале гранулемы находятся глубоко в слизистой оболочке, затем в полости рта появляются гноящиеся фистулы. Далее возникают признаки интоксикации: незначительное повышение температуры, общая слабость, головная боль;
- актиномикоз легких. Поражает нижнюю часть легких. Клиническое течение и симптомы схожи с пневмонией. У человека наблюдается выраженная гипертермия (повышение температуры тела), влажный кашель с кровью, упадок сил, усиленное потоотделение. Дыхание заболевшего человека становится тяжелым, при прослушке врачи обнаруживают хрип. В дальнейшем актиномикоз легких прогрессирует, поэтому лечение рекомендуется начинать еще на 1-ой стадии болезни;
- актиномикоз печени. Поражение данного органа является вторичным. В первую очередь актиномицеты проникают в кишечник, аппендикс и прямую кишку. После этого по венам микроорганизмы достигают печени и вызывают ее поражение. Очаги поражения выглядят как серовато-белые массы и внешне напоминают метастазы раковых опухолей. Сопутствующие симптомы: сильная лихорадка, потливость, головная боль, истощение. При диагностике наблюдается увеличение печени.
Специалисты рекомендуют обращаться в больницу при первых признаках болезни. Так вы сможете облегчить течение актиномикоза и предотвратить тяжелые последствия.
Диагностика актиномикоза
Самый распространенный метод диагностики грибковых заболеваний — микроскопическое исследование соскоба или слизистого отделяемого.
Однако в случае актиномикоза применение этого способа не всегда оправдано, так как актиномицеты встречаются в организме здоровых людей. Для обследования берут отделяемое из свищей при поражении кожи.
Если в больницу поступает пациент с инфицированием внутренних органов, диагноз ставится с помощью пункции, которая проводится через кожу.
После первичной диагностики врачи выявляют вид актиномицетов. Для этого проводится специальная процедура — реакция иммунофлуоресценции (РИФ). Проходит все в несколько этапов:
- Делается соскоб биологического материала с мочеполового тракта, после чего подготавливается мазок. В отдельных случаях исследуется слизистое отделяемое или кровь пациента.
- Мазок обрабатывается специальными антителами, которые помогают обнаружить антиген.
- Если антигены в мазке присутствуют, антитела связываются с ними. Это дает специфическое свечение, которое выявляется через люминесцентный микроскоп. Как только данное свечение обнаружено, врач становит диагноз «актиномикоз».
Преимущество РИФ — высокая скорость исследования. К недостаткам относится относительная неточность (80%), поэтому одной реакции иммунофлуоресценции недостаточно. Для окончательного подтверждения диагноза назначается бактериологический посев.
Микроорганизмы, взятые из биологического материала, помещаются в специальную среду. В течение 2-х недель наблюдается скорость роста колоний актиномицетов и их чувствительность к антибиотикам. Окончательные результаты обычно готовы через 14 дней.
Лечение актиномикоза
Лечить актиномикоз необходимо комплексно. Процесс включает в себя прием этиотропных антибиотиков, иммуномодуляторов и других препаратов. В запущенных случаях допустимо хирургическое вмешательство. При терапии актиномикоза соблюдаются следующие принципы:
- при назначении этиотропных препаратов учитывается чувствительность лучистого грибка и бактериальной флоры, которая присоединилась в процессе болезни. Если антибиотики назначаются без учета данных факторов, бактерии приобретают резистентность (устойчивость) к прописанным препаратам. Естественная микрофлора подавляется, из-за чего иммунитет больного ослабляется еще сильнее;
- введение антибактериальных препаратов должно быть парентеральным. Это способ, при котором желудочно-кишечный тракт минуется, что выгодно отличает такое использование лекарств от их традиционного применения. Делается это с помощью инъекции или ингаляции. При запущенном и тяжелом течении заболевания применяется комбинация из разных препаратов;
- дополнительный аспект при лечении актиномикоза — иммунотерапия. Данный терапевтический метод помогает увеличить эффективность от использования антибиотиков и снизить выраженность побочных эффектов. В процессе иммунотерапии применяется Актинолизат — культуральная жидкость самолизирующихся (растворяющихся) актиномицетов. Применяется непосредственно при лечении актиномикоза и считается одним из наиболее эффективных лекарственных средств.
В процессе лечения рекомендуется принимать продукты, богатые йодом: морскую капусту, морепродукты, репчатый лук, говядину и йодированную соль. Для поддержания иммунитета подойдут природные антибиотики: лук, чеснок, мед, мята, розмарин. Также можно применять луковый сок местно для смазывания свищей.
Макропрепараты при лечении актиномикоза
Для борьбы с лучистым грибком и бактериями применяются лекарственные препараты тетрациклинового ряда, бензилпенициллин, фторхинолы и макролиды. Подбор соответствующего средства определяется видом актиномикоза и разнообразными факторами. Препараты для борьбы с болезнью:
- актиномикоз лицевой и шейной зоны лечится Флемоклавом или Амоксиклавом в сочетании с пенициллинами. Врач назначает 2,4 г средства 3 раза в день. Курс лечения — до 7 дней, после чего доза уменьшается в 2 раза. С новой дозировкой препараты нужно принимать еще 1 неделю. Если патология затрагивает область груди и легких, терапевтический курс составляет не менее 3-х недель;
- для повышения клеточного иммунитета применяется Актинолизат. После его введения выраженность воспалительной реакции уменьшается, а защитные силы организма становятся значительно выше. Актинолизат вводится в организм больного внутримышечно 3 раза в неделю. Допустимая доза — 3 миллилитра. Курс лечения определяется состоянием пациента и может составлять 10, 20 или 25 инъекций. При необходимости терапевтический курс повторяется через месяц;
- в качестве вспомогательных препаратов врачи прописывают витаминные комплексы, растворы для дезинтоксикации, калия йодид;
- для нейтрализации аллергических реакций назначаются Супрастин, Тавегил, Диазолин и другие антигистаминные (противоаллергические) препараты;
- стимуляция иммунного ответа проводится с помощью инъекций экстракта алоэ или аутогемотерапии — подкожное введение собственной крови пациента, предварительно взятое из вены. Курс — 4 процедуры. Проводится 1 раз в неделю;
- свищевые ходы промываются антисептическими растворами. Также применяются местные препараты (крема и мази) содержащие противогрибковые и антибактериальные действующие компоненты. Для быстрого заживления ран в послеоперационный период назначаются: Винилин, Метилурацил, Солкосерил. Бактерицидными свойствами обладает и лампа, используемая для кварцевания. Рекомендуется применять данный метод в период острого воспаления;
- скопление отмерших клеток, крови и лимфы устраняется электрофорезом с применением Лидазы и Йода. Для усиления эффекта рекомендовано воздействие ультразвука. Врач назначает курс из 25 ежедневных процедур.
Хирургическое лечение проводится наряду с консервативной терапией. Помощь хирурга заключается во вскрытии абсцессов и флегмон с дальнейшим промыванием и откачиванием гнойного содержимого. В запущенных случаях применяется иссечение спаек.
Источник: https://GribokTela.ru/mikoz/actinomycosis.html
Актиномикоз легкого
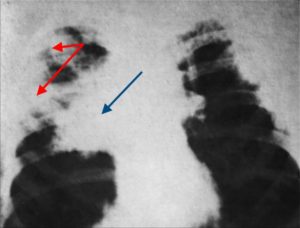
Название данного заболевания говорит само за себя. Актиномикоз – инфекционный процесс, вызванный лучистыми грибами. Их называют – актиномицетами.
Инфекция сама по себе передается воздушно-капельным и гематогенным путем. Грибок заносится в легкие током крови. Он может проникать в другие органы и ткани. Повреждаются обычно нижние отделы легкого. Но в одном случае из шести.
Заболевание проходит три стадии. В каждой – свои характерные симптомы. На начальной стадии болезни симптомы незначительные. Напоминают пневмонию, либо бронхит. Отмечается:
— одышка;
— гипертермия;
— потливость;
— боль
— кашель
На второй стадии образуются инфильтраты. Третья стадия наиболее тяжелая по течению. Появляется свищ – это пространство, через которое выходит гной.
Любая из перечисленных стадий отличается характерным только для нее течением. Только, к сожалению, на последней стадии можно определить актиномикоз легких. Чтобы узнать более подробно о симптомах данного заболевания, обращайтесь на сайт: bolit.info
перейти наверх
Диагностика
Как было сказано выше, при актиномикозе легкого на начальной стадии, сложно поставить диагноз. Если же вторая или третья стадия, то проводят лабораторные, бактериологические и инструментальные исследования. А именно:
— исследование мокроты;
— анализ крови;
— рентгенография;
— лабораторные тесты
При исследовании в мокроте обнаруживаются грибы. Это наиболее точная диагностика заболевания. Анализ крови покажет лейкоцитоз. Большое количество лейкоцитов, вызывающих воспалительный процесс. Рентгенография определит изменения в ребрах и бронхах. Лабораторные тесты расскажут о патологическом процессе в организме.
перейти наверх
Часто данный вид грибов проникает в организм из полости рта или миндалин. Как быть в данном случае? Обязательны профилактические мероприятия, касающиеся гигиены. Важно соблюдать чистоту и бережно относится к зубам и слизистой рта. Необходима консультация отоларинголога и стоматолога.
Образование грибов в полости рта может быть вызвано нарушение микрофлоры кишечник. Кишечник отвечает за иммунитет. Если же иммунитет ослаблен, то здоровая микрофлора становится нездоровой. Полезные бактерии становятся агрессивными. Как быть? В этом случае поможет неспецифическая профилактика, а также иммунные препараты. Закаливание, спорт, здоровое питание, исключение стрессовых ситуаций.
перейти наверх
У взрослых
Актиномикоз легких может поразить и мужчин, и женщин. У взрослых данное заболевание проявляется чаще, чем у детей. Как же лечить заболевание? Прежде всего, медикаментозная терапия, а именно, антибиотики. Антибиотики ряда пенициллинов.
Как известно, антибиотики нарушают естественную микрофлору кишечника. Поэтому нужна иммунотерапия. Гемотрансфузия используется также при актиномикозе. Переливание крови с йодистым калием. Хирургическое лечение применяется в случае осложнений, а именно абсцесса легких.
перейти наверх
У детей
Распознать болезнь у детей непросто. Дети болеют в редких случаях. Но, если же, заболевание появилось, то выявить его достаточно сложно. Слизистая рта и шея – достоверные показатели актиномикоза легких. В чем это проявляется? Дело в том, что причиной болезни могут быть грибковые заболевания других органов.
Допустим, шея и слизистая покрыта гнойным содержимым. В этом случае путь проникновения инфекции через лимфу и кровь. Лечение такое же, как у взрослых. Предполагает прием антибиотиков, переливание, витамины и полноценное питание.
перейти наверх
Прогноз
Прогноз при актиномикозе достаточно сложный. Дело в том, что при своевременном медикаментозном лечении возможно выздоровление. Но, как по-разному это проявляется?
Необходимо определить чувствительность грибов к ряду пенициллинов. Тогда лечение будет оправданным. Если же консервативно вылечить не удалось, тогда применяем хирургическое вмешательство. Чаще лечение заканчивается благоприятно. Не леченый актиномикоз приводит к неблагоприятному исходу.
перейти наверх
Исход
По статистике в 90% случаев исход болезни заканчивается хорошо. Правильное, комплексное лечение поможет справиться с недугом. Однако, даже после выздоровление, больные находятся на учете. Длительность наблюдения составляет в среднем 1-2 года. Если же после операции возникли осложнения необходимо их устранить. Продолжается курс лечебной терапии.
У всех организм разный и как проявит себя то, или иное заболевание, не знает никто. Заболевание легких – серьезная угроза здоровью человека. Грибковые поражение на первый взгляд безобидны, но они способны вызывать необратимые явления в организме.
перейти наверх
Продолжительность жизни
Люди с актиномикозом легких могут прожить достаточно долго при условии реабилитации. Продолжения курса лечебной терапии способствует увеличению продолжительности жизни.
Диспансеризация в течение определенного времени необходима в данном случае. Препараты, используемые в лечении, играют большую роль. Если возникла непереносимость какого-либо лекарственного средства, то можно заменить.
Использование современных препаратов допускается в лечении актиномикоза. Этот факт, безусловно, поможет продлить жизнь пациента, заболевшего грибковым поражением легких. Лечитесь и будьте здоровы!
Источник: http://bolit.info/aktinomikoz-legkogo.html
Актиномикоз

Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов.
Актиномикоз может поражать не только кожу, но и внутренние органы.
Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода.
По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости.
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов.
Актиномикоз может поражать не только кожу, но и внутренние органы.
Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды.
Причины возникновения актиномикоза
Возбудители актиномикоза — грибы рода Actinomyces часто встречаются в природе. Они могут находиться на почве, растениях, сене или соломе. В организм человека актиномицеты проникают через поврежденную кожу, при вдыхании или с пищей.
В большинстве случаев они не вызывают заболевания, а живут на слизистых глаз или ротовой полости в качестве сапрофитной флоры. Воспалительные процессы во рту, желудочно-кишечном тракте или органах дыхания могут привести к переходу актиномицетов в паразитическое состояние с развитием актиномикоза.
Актиномикоз также встречается у сельскохозяйственных животных. Однако заражение человека от животных или больных актиномикозом людей не происходит.Актиномикоз кожи может возникать первично при проникновении актиномицетов через ранки и другие повреждения на коже. Вторичное поражение кожи развивается изнутри, при переходе инфекции из подлежащих тканей (миндалины, зубы, лимфатические узлы, мышцы, молочная железа) и внутренних органов.
Классификация актиномикоза
В зависимости от локализации патологического процесса при актиномикозе выделяют следующие формы:
- шейно-челюстно-лицевая;
- торакальная;
- абдоминальная;
- кожная;
- мочеполовая;
- актиномикоз суставов и костей;
- актиномикоз ЦНС;
- актиномикоз стопы (мицетома, мадурская стопа)
Длительность инкубационного периода при актиномикозе точно не известна. Заболевание характеризуется длительным и прогрессирующим течением и может продолжаться 10-20 лет. В начальном периоде у пациента сохраняется нормальное самочувствие, но при поражении внутренних органов состояние становиться тяжелым, возникает кахексия.
Актиномикоз кожи наиболее часто поражает подчелюстную, крестцовую область и ягодицы. Он характеризуется появлением в подкожной клетчатке уплотнений и синюшно-багровой окраской кожи над ними.
Уплотнения имеют шаровидную форму и практически не вызывают болезненных ощущений. Вначале они очень плотные, затем размягчаются и вскрываются с образованием плохо заживающих свищей. В гнойном отделяемом свищей может быть примесь крови.
Иногда в нем присутствуют желтые крупинки — друзы актиномицетов.
Актиномикоз кожи бывает 4 видов. При атероматозном варианте, который встречается в основном у детей, инфильтраты напоминают атеромы.
Бугорково-пустулезный актиномикоз начинается с образования в коже бугорков, переходящих в глубокие пустулы, а затем и свищи. Для гуммозно-узловатого варианта характерно образование узлов хрящевой плотности.
Язвенный актиномикоз, как правило, развивается у ослабленных пациентов. При нем стадия нагноения инфильтрата заканчивается некрозом тканей и образованием язвы.
Шейно-челюстно-лицевой актиномикоз распространен больше других и встречается в нескольких формах: с поражением межмышечной клетчатки (мышечная форма), подкожной клетчатки или кожи.
Процесс может распространяться по лицу и шее, захватывая губы, язык, проникая в гортань, трахею и глазницу.При мышечной форме характерный инфильтрат наиболее часто образуется в области жевательных мышц, вызывая тризм и приводя к асимметрии лица.
Торакальный актиномикоз начинается с симптомов простуды: общая слабость, субфебрилитет, сухой кашель. Затем кашель становиться влажным, выделяется слизисто-гнойная мокрота, имеющая вкус меди и запах земли.
Постепенно актиномикотический инфильтрат распространяется от центра на грудную стенку и выходит на кожу, образуя при этом свищи, идущие от бронхов.
Такие свищи могут открываться не только на поверхности грудной клетки, но и в области поясницы и даже бедра.
Абдоминальный актиномикоз часто имитирует острую хирургическую патологию (кишечную непроходимость, аппендицит и т. п.).
Он распространяется на кишечник, печень, почки, позвоночник и может дойти до передней стенки живота с образованием открывающихся на коже кишечных свищей. Актиномикоз прямой кишки протекает с клинической картиной парапроктита.
Актиномикоз мочеполовых органов — редкое заболевание, которое чаще возникает вторично при переходе инфекции из брюшной полости.
Актиномикоз суставов и костей обычно возникает при распространении процесса из других органов. Поражение суставов не сопровождается значительным нарушением их функции, а актиномикоз костей протекает по типу остеомиелита. Распространение инфильтрата до поверхности кожи приводит к образованию свищей.Мицетома начинается с появления на подошве нескольких плотных «горошин», кожа над которыми постепенно приобретает буро-фиолетовую окраску. Количество уплотнений увеличивается, возникает отечность, изменяется форма стопы и образуются гнойные свищи.
В процесс могут вовлекаться сухожилия, мышцы и кости стопы.
При развитии характерной клинической картины актиномикоза диагностика не вызывает затруднений. Однако важно поставить правильный диагноз еще в начальном периоде актиномикоза. Обнаружение актиномицетов в мокроте, мазках из зева или носа не имеет диагностической ценности, поскольку наблюдается и у здоровых людей.
Поэтому для исследования берут отделяемое свищей или проводят чрезкожную пункцию пораженного органа. Обычная микроскопия исследуемого материала может выявить друзы актиномицетов, что позволяет быстро поставить предварительный диагноз актиномикоза.
Последующее проведение реакции иммунофлуоресценции (РИФ) со специфическими антигенами направлено на определение вида актиномицетов.
Сложности составляют те случаи актиномикоза, при которых друз нет в исследуемом материале, что наблюдается в 75% заболевания. В таких случаях единственный надежный способ диагностики — это посев гноя или биопсийного материала на среду Сабура.
Полное и достоверное исследование посева на актиномикоз может занять более 2-х недель. Но уже через 2-3 дня при микроскопии можно обнаружить характерные для актиномикоза колонии.
При исследовании посева обязательно учитывается рост сопутствующей микрофлоры и ее чувствительность к антибиотикам.Серологическая диагностика актиномикоза, к сожалению, не является достаточно специфичной. А методы ПЦР-исследований в отношении этого заболевания находятся пока в стадии разработки.
Лечение актиномикоза
Лечение актиномикоза проводят внутримышечным и подкожным введением актинолизата. Совместно с этим проводится антибиотикотерапия, направленная на подавление сопутствующей флоры и предупреждение вторичного инфицирования. Как и любая хроническая инфекция актиномикоз требует дополнительной дезинтоксикационной и общеукрепляющей терапии.
К физиотерапевтическому лечению, которое используется при актиномикозе, относится УФО кожи в области поражения, местный электрофорез актинолизата и йода. При образовании абсцессов необходимо их вскрытие. Также может потребоваться хирургическое лечение свищей, дренирование плевральной полости или брюшной полости. В некоторых случаях при больших поражениях легких проводят лобэктомию.
Прогноз и профилактика актиномикоза
При отсутствии специфического лечения актиномикоз внутренних органов может привести к летальному исходу. Наиболее легкой формой считается шейно-челюстно-лицевой актиномикоз. После выздоровления пациентов возможно развитие рецидивов.
Специфической профилактики актиномикоза нет. К неспецифической профилактике можно отнести соблюдение гигиены, предупреждение травмирования кожи, своевременное лечение зубов, воспалительных заболеваний ротовой полости, миндалин, органов дыхания и желудочно-кишечного тракта.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_dermatologia/actinomycosis
Актиномикоз легких
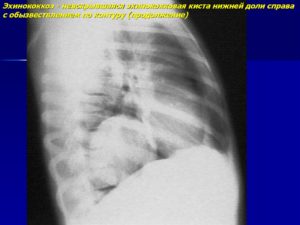
Возбудители болезни относятся к пневмомицетам и занимаютпромежуточное положение между бактериями и грибами. Актиномицетывыделяют из почвы, воды; известна пораженность некоторых видовживотных.
Человек заражается спорами актиномицетов аэрогенным,алиментарным путями и при контакте с зараженной почвой или водой.Заболевание часто встречается в весенне-летний период. Мужчины болеют в3 раза чаще, чем женщины.
Актиномикоз широко распространен в различныхстранах.
Патогенез и патологическая анатомия актиномикоза легких
Заболевание возникает в результате экзогенного инфицирования ивследствие активизации эндогенной инфекции (сапрофитирующих ворганизме человека актиномецитов).
Развитию болезни способствуетпонижение иммунологической резистентности на фоне хроническихзаболеваний, применения цитостатиков, глюкокортикостероидов и иныхиммуносупрессороз, после беременности и родов, а также травматизациятканей.
Из очагов первичной локализации возбудители гематогенно илилимфогенно распространяются в различные органы, обусловливаявозникновение метастатических очагов актиномикоза. В развитии болезниимеют значение специфическая сенсибилизация к актиномицетам иприсоединение гноеродной флоры.
Патоморфологической основой актиномикоза являетсяспецифическая гранулема — актиномикома, начальная стадия которойформируется из молодой соединительной ткани и полинуклеаров.
По мереразвития в центральной части гранулемы возникает некроз, наблюдаетсяфиброз окружающих тканей, появляются ксантомные клетки. Рубцовая тканьпронизана гнойниками и напоминает губку.
В дальнейшем появляютсяэпителиокидные клетки, лимфоциты и плазмоциты, происходит гиалинизациярубцов.
В центральной части актиномикомы можно обнаружить друзыактиномицетов, окруженные лейкоцитами и подвергающиеся в дальнейшемфагоцитозу, кальцинозу или превращению в стекловидные шары.
Клиника актиномикоза легких
Единой классификации актиномикоза не создано. Инкубационный периодболезни составляет от нескольких дней до ряда лет. Различают первичныйи вторичный актиномикоз с локализацией процесса в легких (10—20%),желудочно-кишечном тракте, мочеполовых органах, центральной нервнойсистеме, костях, в коже или имеющие генерализованный характер.
В случае центральной локализации очага в легких(бронхо-пульмональная форма) клинические проявления могут бытьнехарактерными и маловыраженными. По мере прогрессирования болезнипоявляются кашель, тупые боли в области груди, неправильная лихорадка,повышенная потливость. В дальнейшем выделяется слизисто-гнойнаямокрота, часто с прожилками крови, содержащая плотные зерна—друзыактиномицетов.
При субплевральной локализации актиномикомы(плевро-пульмональная форма) клинические признаки появляются рано ивыражены более ярко: отмечаются боли в груди соответственнолокализации очага, чаще в боковых отделах и подлопаточной области,усиливающиеся при кашле и глубоком вдохе, а также при передвижениибольного; характерны сухой мучительный кашель, неправильная лихорадка.При аускультации выявляются шум трения плевры, сухие и разнокалиберныевлажные хрипы. По мере формирования абсцесса состояние больныхухудшается, они теряют массу тела. После прорыва абсцесса в просветбронха выделяется обильная слизисто-кровянистая мокрота с плотнымизернами-друзами. В случае прорыва абсцесса в плевральную полостьразвивается осумкованный плеврит. Возможно поражение средостения споследующим распространением воспаления в забрюшинное пространство.Могут наблюдаться абсцессы в мягких тканях грудной клетки, остеолизиси периоститы ребер и позвонков с последующим образованием свищей, изкоторых выделяется густой гной с плотными зернами. Наблюдается гнойноепоражение молочной железы, перикарда и сердца.
Рентгенологическое исследование в ранней стадии выявляеточаговые инфильтраты вокруг бронхов и сосудов, увеличениемедиастинальных лимфатических узлов и содружественное поражение реберили позвонков; характерно уплотнение плевры. Процесс можетограничиваться одним сегментом или захватывать целую долю. Течениеболезни длительное, при отсутствии лечения развиваются кахексия ианемизация больных.Диагноз актиномикоза основан на выявлении характерныхклинико-инструментальных признаков болезни и дополняется выявлениемдруз актиномицетов в мокроте или гнойном отделяемом из свищей приисследовании нативных препаратов и при окраске их по Цилю — Нильсену.Серологическая диагностика разработана недостаточно. Дифференциальныйдиагноз проводят с туберкулезом легких, опухолями и инымипневмомикозами.
Профилактика актиномикоза легких не разработана.
Лечение актиномикоза легких
Основой терапии актиномнкоза является иммуноантибиотикотерапия.Больным назначают поливалентную актиномицетную вакцину, вводимуювнутрикожно пли внутримышечно в постепенно возрастающих дозах напротяжении 1—3 мес.
в виде повторных курсов с интервалами 1 мес.Одновременно применяют сульфаниламидные препараты (сульфидин,сульфапиридин и др.), а в период обострения — антибиотики. Показаныгемотрансфузии, назначение биогенных стимуляторов.
По показаниямприменяют хирургическое лечение.
Получить консультацию Специалиста
Источник: http://meddovidka.ua/content/view/1513/
Актиномикоз

ПУЛЬМОНОЛОГИЯ — EURODOCTOR.ru – 2008
Этиология и эпидемиология актиномикоза легких
Возбудители болезни относятся к пневмомицетам и занимают промежуточное положение между бактериями и грибами. Актиномицеты выделяют из почвы, воды; известна пораженность некоторых видов животных.
Человек заражается спорами актиномицетов аэрогенным, алиментарным путями и при контакте с зараженной почвой или водой. Заболевание часто встречается в весенне-летний период. Мужчины болеют в 3 раза чаще, чем женщины.
Актиномикоз широко распространен в различных странах.
Патогенез и патологическая анатомия актиномикоза легких
Заболевание возникает в результате экзогенного инфицирования и вследствие активизации эндогенной инфекции (сапрофитирующих в организме человека актиномецитов).
Развитию болезни способствует понижение иммунологической резистентности на фоне хронических заболеваний, применения цитостатиков, глюкокортикостероидов и иных иммуносупрессороз, после беременности и родов, а также травматизация тканей.
Из очагов первичной локализации возбудители гематогенно или лимфогенно распространяются в различные органы, обусловливая возникновение метастатических очагов актиномикоза. В развитии болезни имеют значение специфическая сенсибилизация к актиномицетам и присоединение гноеродной флоры.
Патоморфологической основой актиномикоза является специфическая гранулема — актиномикома, начальная стадия которой формируется из молодой соединительной ткани и полинуклеаров.
По мере развития в центральной части гранулемы возникает некроз, наблюдается фиброз окружающих тканей, появляются ксантомные клетки. Рубцовая ткань пронизана гнойниками и напоминает губку.
В дальнейшем появляются эпителиокидные клетки, лимфоциты и плазмоциты, происходит гиалинизация рубцов.
В центральной части актиномикомы можно обнаружить друзы актиномицетов, окруженные лейкоцитами и подвергающиеся в дальнейшем фагоцитозу, кальцинозу или превращению в стекловидные шары.
Клиника актиномикоза легких
Единой классификации актиномикоза не создано. Инкубационный период болезни составляет от нескольких дней до ряда лет. Различают первичный и вторичный актиномикоз с локализацией процесса в легких (10—20%), желудочно-кишечном тракте, мочеполовых органах, центральной нервной системе, костях, в коже или имеющие генерализованный характер.
В случае центральной локализации очага в легких (бронхо-пульмональная форма) клинические проявления могут быть нехарактерными и маловыраженными.
По мере прогрессирования болезни появляются кашель, тупые боли в области груди, неправильная лихорадка, повышенная потливость.
В дальнейшем выделяется слизисто-гнойная мокрота, часто с прожилками крови, содержащая плотные зерна—друзы актиномицетов.При субплевральной локализации актиномикомы (плевро-пульмональная форма) клинические признаки появляются рано и выражены более ярко: отмечаются боли в груди соответственно локализации очага, чаще в боковых отделах и подлопаточной области, усиливающиеся при кашле и глубоком вдохе, а также при передвижении больного; характерны сухой мучительный кашель, неправильная лихорадка. При аускультации выявляются шум трения плевры, сухие и разнокалиберные влажные хрипы. По мере формирования абсцесса состояние больных ухудшается, они теряют массу тела. После прорыва абсцесса в просвет бронха выделяется обильная слизисто-кровянистая мокрота с плотными зернами-друзами. В случае прорыва абсцесса в плевральную полость развивается осумкованный плеврит. Возможно поражение средостения с последующим распространением воспаления в забрюшинное пространство. Могут наблюдаться абсцессы в мягких тканях грудной клетки, остеолизис и периоститы ребер и позвонков с последующим образованием свищей, из которых выделяется густой гной с плотными зернами. Наблюдается гнойное поражение молочной железы, перикарда и сердца.
Рентгенологическое исследование в ранней стадии выявляет очаговые инфильтраты вокруг бронхов и сосудов, увеличение медиастинальных лимфатических узлов и содружественное поражение ребер или позвонков; характерно уплотнение плевры. Процесс может ограничиваться одним сегментом или захватывать целую долю. Течение болезни длительное, при отсутствии лечения развиваются кахексия и анемизация больных.
Диагноз актиномикоза основан на выявлении характерных клинико-инструментальных признаков болезни и дополняется выявлением друз актиномицетов в мокроте или гнойном отделяемом из свищей при исследовании нативных препаратов и при окраске их по Цилю — Нильсену. Серологическая диагностика разработана недостаточно. Дифференциальный диагноз проводят с туберкулезом легких, опухолями и иными пневмомикозами.
Профилактика актиномикоза легких не разработана.
Лечение актиномикоза легких
Основой терапии актиномнкоза является иммуноантибиотикотерапия. Больным назначают поливалентную актиномицетную вакцину, вводимую внутрикожно пли внутримышечно в постепенно возрастающих дозах на протяжении 1—3 мес.
в виде повторных курсов с интервалами 1 мес. Одновременно применяют сульфаниламидные препараты (сульфидин, сульфапиридин и др.), а в период обострения — антибиотики. Показаны гемотрансфузии, назначение биогенных стимуляторов.
По показаниям применяют хирургическое лечение.
Прогноз при актиномикоае легких серьезный.
ПОМОЩЬ в ОРГАНИЗАЦИИ ЛЕЧЕНИЯ — 8 (495) 66 44 315
Хотите стать сильнее?
В знании сила:
Источник: http://villaanna.com.ru/aktinomikoz-legkih