Гистероскопия (продолжение…)
Особенности проведения процедуры резектоскопии миомы матки
ВАЖНО ЗНАТЬ! Единственное средство от МИОМЫ и его профилактики, рекомендованное Натальей Шукшиной! Читать далее…
В последнее время появилось много новых диагностических процедур и современных методов лечения, которые позволяют в короткие сроки без особого вреда для здоровья человека обнаружить и вылечить сложнейшие патологии. Резектоскопия – это новая методика проведения хирургических операций на детородном органе. Но как проходит процедура, может ли она помощь в удалении миомы матки, как правильно подготовиться к операции?
Что такое резектоскопия?
Резектоскопия – это проведение разного рода хирургических вмешательств внутри детородного органа посредством специальных инструментов, которые вводятся внутрь через естественные половые пути.
При этом не нужно проводить вскрытие брюшной полости и нарушать целостность организма пациентки.
Резектоскопию относят к малоинвазивным операциям, в результате реабилитационный период значительно укорочен.
Сравнение резектоскопии и гистероскопии
Резектоскопия матки – это своеобразное продолжение гистероскопии, отличие заключается в конечном результате процедур.
Гистероскопия – это больше диагностическая процедура, цель ее проведения заключена в осмотре внутренней оболочки матки. Если говорить простыми словами, то данная процедура необходимо для получения информации о заболевании пациентки, чтобы в дальнейшем подобрать самый верный способ терапии.
Резектоскопия – это хирургическое вмешательство. Его назначают для того, чтобы взять небольшой участок ткани матки для дальнейшего исследования, к примеру если у женщины обнаружена опухоль. Также ее используют для удаления полипов миомы и других образований. Таким образом, можно сказать, что эта процедура используется я в качестве диагностики и лечения.
Как правильно подготовиться к процедуре?
Готовиться к резектоскопии нужно также как к любой другой операции. Проводят процедуру только в стенах больницы, и после нее пациентка еще несколько дней находится под наблюдением врачей.
Подготовка к процедуре начинается с детального разговора женщины с врачом.
В процессе данной беседы хирург объясняет пациентке, зачем нужно проводить операцию и в чем преимущества данной процедуры от обычного полостного вмешательства.
Женщина во время этого разговора может задать все интересующие ее вопросы, ведь часто именно правильный настрой пациентки играет важную роль в ходе операции и дальнейшем восстановлении.
Также перед проведением операции рекомендуется пройти ряд исследований:
- общий анализ мочи и крови;
- бактериологический посев из половой системы;
- биохимический состав крови, проверяют свертываемость;
- обследование крови на выявление половых инфекций: гепатиты, сифилис, ВИЧ.
Перед тем как идти на операцию за сутки до нее не рекомендуется употреблять алкогольные напитки. За 6 часов до начала процедуры отказаться от приема пищи и питья, кишечник опустошить и не принимать никаких лекарственных препаратов.
Как проходит резектоскопия матки?
Это хирургическое вмешательство проводится под общей анестезией. В качестве диагностики она дает наилучшую картину:
- при новообразованиях (миомы и рак);
- бесплодие, которое связано с тем, что маточные трубы непроходимы;
- неправильное развитие детородного органа и половой системы, которое тяжело диагностировать.
В качестве оперативного вмешательства процедура позволяет провести:
- удаление полипов;
- полное удаление нефункциональной внутриматочной спирали;
- биопсию новообразования внутри и за пределами органа;
- резекцию спаек после операций и перегородки;
- катетеризацию труб матки при помощи тефлоновой канюли, чтобы вернуть полную или частичную проходимость маточных труб;
- удаление субмукозногомиоматозного узла;
- прижигания эндометрия, такой подход позволяет сохранить детородный орган.
Внутрь матки естественным путем вводят операционный тубус, который представляет собой трубку большого диаметра, а уже через него вводят генератор и телескоп для осмотра. Дальше если необходимо доктор может воспользоваться и другими инструментами: режущая петля прямая и угловая, коагуляционный (для остановки кровотечения), роликовый, режущий электрод.
На сегодняшний день большой популярностью стали пользоваться различные лазерные и электрохирургические методики.
Но в самых тяжелых случаях доктор может добавить к резектоскопии еще и лапароскопический контроль, с его помощью можно лучше наблюдать за ходом проведения операции.
Его вводят в область матки через стенку брюшной полости, но благодаря такой процедуре в некоторых тяжелейших случаях удается решить все проблемы со здоровьем женщины без удаления детородного органа.
В каких случаях нельзя проводить процедуру?
Каждой женщине нужно помнить и о том, что у каждой операции, будь она самой щадящей, есть свои противопоказания, резектоскопия не исключение. Не рекомендуется проводить операцию при таких состояниях:
- кровотечение из матки;
- локальные и генерализованные инфекции;
- желанное зачатие;
- пролапс матки;
- подтвержденный рак детородного органа;
- увеличение матки, размерами как на 10-недельную беременность.
Послеоперационный период и возможные осложнения
Сразу после проведения операции пациентке нужно находиться в спокойном состоянии, больше лежать и не делать резких движений. Через пару суток женщину выписывают, и реабилитация проходит в домашних условиях. Она должна неукоснительно соблюдать все рекомендации лечащего врача, обязательно пройти курс антибактериальной терапии.
Если у пациентки повысится температура, появятся боли в нижней части живота или другие неприятные симптомы, то женщина должна срочно обратиться к доктору.
Что касается осложнений, если вовремя не помощь женщине могут случиться и более серьезные последствия, такие как перфорация детородного органа, инфекционные процессы или обильное маточное кровотечение.Обо всех нюансах проведения операции и последствиях доктор должен рассказать женщине еще до начала процедуры. Пациентка должна понимать, что ее бездействие во время появления любого дискомфорта в животе может привести к непоправимым осложнениям, а в самых тяжелых случаях даже к летальному исходу.
По секрету
- Невероятно… Можно вылечить миому и другие опухоли навсегда!
- Это раз.
- Без приема антибиотиков!
- Это два.
- Результат за неделю!
- Это три.
Перейдите по ссылке и узнайте как это сделала Наталья Шукшина!
Важно знать! ×
Источник: http://aginekolog.ru/zdorove/matka/rezektoskopiya-miomy-matki.html
Гистероскопия. Ответы на часто задаваемые вопросы
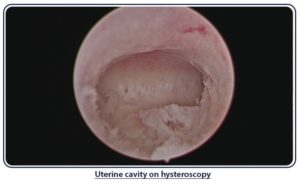
Гистероскопия – это осмотр полости матки с помощью прибора гистероскопа, позволяющего рассмотреть под увеличением внутреннюю слизистую оболочку. Во время обследования можно взять на анализ образцы тканей, чтобы исключить рак и другие опасные заболевания.
Метод отлично подходит для молодых пациенток, страдающих подслизистой миомой матки, которая плохо диагностируется. Теперь опухоль можно обнаружить и убрать на ранней стадии, сохранив женщине возможность родить детей. Распространение гистероскопии позволило снизить количество поздних обращений по поводу рака матки.
Давно ли гистероскопия применяется в медицине
Впервые процедура была выполнена в начале девятнадцатого века. Техника ее проведения выглядела иначе, но общим осталось одно – возможность получить изображение полости матки.
Сегодня процедура выполняется с применением современного оборудования. Наличие визуализации позволило существенно снизить риски осложнений во время хирургических вмешательств. С появлением новых аппаратов уверенно растет и профессионализм специалистов, что позволяет выполнять сложные медицинские манипуляции с минимальными негативными последствиями.
Как делают гистероскопию
Процедура проводится амбулаторно. Шейка матки обрабатывается антисептическими средствами и фиксируется. Затем во внутриматочное пространство закачивается воздух или жидкость.
После этого внутрь органа вводится прибор гистероскоп, снабженный источником света и дающий многократное увеличение. С его помощью можно хорошо разглядеть внутреннюю поверхность полости матки.
Изображение, получаемое с помощью камеры, расположенной на гистероскопе, передаётся на монитор. Так врач может контролировать ход проведения процедуры и видеть патологические процессы, проходящие внутри матки.
Во время гистероскопии можно удалить полипы, взять образец ткани на исследование, провести диагностическое выскабливание.
СТОИМОСТЬ УСЛУГ ГИНЕКОЛОГА-ХИРУРГА в Университетской клинике
| Гистероскопия диагностическая с наркозом, биопсией эндоцервикса и эндометрия и гистологическим исследованием. | 18200 руб. |
| Гистероскопия лечебная с наркозом (гистерорезектоскопия, полипэктомия, гистологическое исследование эндоцервикса и эндометрия). | 18200 руб. |
| Удаление внутриматочной спирали с наркозом при отсутствии проводных нитей под контролем гистероскопии. | 12000 руб. |
| Удаление кист влагалища, включая анестезию или наркоз. | 18500 руб. |
| Вакуум при замершей беременности (до 12 недель) с наркозом и гистологическим исследованием. | 12000 руб. |
| Раздельное диагностическое выскабливание с наркозом гистологическим исследованием под контролем гистероскопа. | 12000 руб. |
Какие бывают гистероскопы
Все модели гистероскопов можно условно разделить на два типа – гибкие и жесткие. Для выполнения лечебных вмешательств рекомендованы аппараты с жесткой рабочей частью с оптикой 30 градусов, укомплектованные насадками, диаметр которых может превышать 6 мм.
Системы с гибкой оптикой не дают возможности проводить диагностическую гистероскопию внутри матки. У них значительно меньше срок службы, а изображение имеет низкое качество. Поэтому применяется такая техника очень ограниченно.
Что такое хирургическая гистероскопия
Это устранение патологий, обнаруженных во время диагностики. Если врач обнаружит патологический очаг в ходе диагностической процедуры, он может сразу провести оперативное вмешательство, избежав необходимости второй операции. При этом манипуляционные принадлежности вводятся через рабочий канал того же гистероскопа.
Что может сделать врач во время гистероскопии
- Удалить полипы, миомы или другие доброкачественные новообразования, обнаруженные в матке.
- Убрать спайки, рубцовую ткань и врождённые перегородки, которые приводят к изменениям в менструальном цикле, бесплодию и невынашиванию беременности.
- Определить причину обильных или длительных менструаций, а также кровотечений в середине цикла. Обязательно проведение процедуры при наличии кровянистых выделений в периоде менопаузы. Удаление эндометрия при этом обеспечивает остановку сильного маточного кровотечения.
Чем гистероскопия лучше других методов диагностики патологий матки
По сравнению с другими, более инвазивными методиками, процедура обладает рядом достоинств:
- сокращение времени восстановления;
- недлительное пребывание пациентки в клинике;
- возможность провести процесс амбулаторно, без госпитализации;
- отсутствует необходимость в обезболивающих средствах после операции.
Насколько безопасна гистероскопия
Любые хирургические действия могут вызвать осложнения. Риски минимальны при диагностической процедуре и существенно возрастают при удалении больших узлов миомы матки. Немаловажными являются подготовка гинеколога, анестезиолога и наличие необходимого оборудования.
Метод дает осложнения в менее чем 1% случаев, которые включают в себя:
- воспаление;
- сильное кровотечение;
- риски, связанные с анестезией;
- образование внутриматочных спаек;
- реакция на вещество, используемое для расширения матки;
- травма шейки матки, матки, кишечника или мочевого пузыря.
В какие сроки выполняется обследование
Проведение операции рекомендовано в первую фазу цикла – в первую неделю после окончания месячных. В этот период проще получить четкую визуализацию полости за счет отсутствия эндометрия, что особенно важно при полипах, миоме, спайках.
Если гистероскопия назначена для определения причины кровотечения, то день менструального цикла значения не имеет. При бесплодии решение о сроке проведения принимает врач гинеколог-эндокринолог.
Что надежнее при гистероскопии – местная анестезия или общий наркоз
Анестезия для гистероскопии может быть местной и общей.
Тип используемой анестезии определяется в зависимости от цели. Офисная процедура предполагает местное обезболивание, все остальные виды требуют общей анестезии.
При адекватном обезболивании во время процедуры пациентка не чувствует боли. Восстановление проходит быстро – уже через 2 часа можно покинуть клинику.
Источник: https://unclinic.ru/gisteroskopija-otvety-na-chasto-zadavaemye-voprosy/
Гистероскопия и ее последствия
Время чтения: ~9 минут Елена Смирнова 25129
Эндоскопические методы исследования являются одним из самых развивающихся направлений диагностической медицины, позволяющим не только визуально оценить состояние обследуемого органа, но и произвести различные хирургические манипуляции с минимальным ущербом для организма.
Гистероскопия, как один из видов малоинвазивного вмешательства, значительно расширила возможности диагностики внутриматочных патологий, обнаружение которых с помощью других диагностических методов представлялось довольно затруднительным.
В связи с тем, что проведение любых эндоскопических манипуляций с целью исследования или лечения нередко сопровождается незначительным повреждением тканей, последствия гистероскопии также зависят от целей вмешательства и объемов проводимых хирургических манипуляций.
Гистероскопия
Гистероскопия представляет собой способ визуального обследования полости матки, осуществляемого через естественные половые пути с помощью гистероскопа.
Гистероскоп является многофункциональным оптическим прибором, в конструкции которого предусмотрен канал для введения хирургических инструментов, благодаря чему появляется возможность не только выявлять имеющиеся патологии, но и выполнять различные хирургические манипуляции:
- выскабливание полости матки;
- удаление небольших доброкачественных новообразований (полипов эндометрия, субмукозных миом);
- разделение фиброзных образований (синехий);
- восстановление проходимости маточных труб;
- удаление вросших фрагментов внутриматочного контрацептива (спирали);
- прижигание очагов эндометриоза;
- выполнение биопсии.
Диагностический и операционный гистероскопы отличаются толщиной рабочей части
Проведение
В зависимости от целей проведения процедуры, одним из этапов гистероскопии является увеличение проходимости шейки матки с помощью поэтапного введения в цервикальный канал расширителей Гегара.
При этом сугубо диагностические манипуляции могут проводиться без предварительного расширения шейки гистероскопом, имеющим толщину не более 3 мм.
Использование гистероскопа, имеющего в структуре операционный канал для введения хирургических инструментов, требует значительной дилатации цервикального канала (до 9-10 мм).
В зависимости от типа используемого оборудования, оперативное вмешательство может осуществляться следующими способами:
- резекция — в этом случае нарост или новообразование срезают с помощью так называемых «ножниц» или режущих инструментов другой формы;
- электрорезекция — предусматривает довольно большой набор инструментов (петли, ролики, шарики), действие которых основано на электровыпаривании тканей, что позволяет целенаправленно удалять патологические образования;
- лазерная резекция с коагуляцией — существенным преимуществом таких инструментов является коагуляция тканей после осуществления резекции, что существенно снижает риск развития кровотечения.
Проведение диагностической гистероскопии
Последствия
В связи с тем, что гистероскопия, несмотря на относительную безопасность, является хирургическим вмешательством, после ее проведения могут возникнуть определенные последствия, способные доставить некоторый дискомфорт пациентке.
Однако следует различать последствия, являющиеся нормальной реакцией организма на врачебные действия (искусственное расширение шейки матки, выскабливание и т.д.
) и осложнения, вызванные некорректными действиями врача, особенностями организма или несоблюдением пациенткой послеоперационных рекомендаций.
Боль
Болевые ощущения после процедуры являются совершенно естественной реакцией на хирургические манипуляции. Как правило, боль носит спазмический характер и является следствием повышения сократительной активности мышечного слоя матки и насильственного расширения цервикального канала. Нередки также жалобы на ноющую боль в области поясницы.
Интенсивность и длительность проявления болевых ощущений зависит от болевого порога конкретной пациентки и целей гистероскопии. Если гистероскопия проводилась исключительно в целях диагностики, то восстановление занимает не более 4-6 часов, выполнение же даже незначительных хирургических манипуляций может вызвать более длительные болевые ощущения, успешно купируемых с помощью анестетиков.
Важно! Независимо от характера проводимой гистероскопии, болевые ощущения не должны длиться более 7 дней (оптимально 2-3 дня).
Внутримышечная инъекция баралгина поможет устранить болевые ощущения
Незначительные мажущие выделения являются нормой даже после диагностической гистероскопии. Не должно быть обильных выделений и после резекции полипозных образований.
Появление сукровицы после гистероскопии, а затем слизистых выделений может свидетельствовать о незначительных повреждениях слизистой поверхности шейки матки или являться следствием оперативных действий по удалению новообразований или забора образца тканей на биопсию.Если по медицинским показаниям проводилось диагностическое выскабливание, то количество крови после процедуры, а также длительность кровотечения не должны иметь существенных отличий от менструации и завершится в соответствующие сроки, то есть через 4-7 дней.
Температура после гистероскопии не должна превышать порога 37º- 37,2º.
Как правило, подобная реакция организма на вмешательство встречается у достаточно большого процента женщин и отличается от температуры, связанной с осложнениями тем, что возникает в тот же день и повторяется в вечернее время в течение 2-3 дней.
Температура, вызванная воспалительными процессами или другими осложнениями, характеризуется превышением порога в 37,2º, отсутствием привязки ко времени суток и возникает, как правило, через 2-3 дня после гистероскопии.
Осложнения
Несмотря на относительную безопасность процедуры, нельзя исключать вероятность развития осложнений, условная классификация которых подразделяет их на два вида:
- хирургические;
- физиологические.
Лапароскопия или гистероскопия — что лучше?
К хирургическим следует отнести все осложнения, связанные с некорректным проведением процедуры вследствие непрофессионализма врача или особенностей организма пациентки. Перечень патологий, возникших в результате гистероскопии, включает в себя:
- перфорацию стенки матки или цервикального канала. Как правило, подобное осложнение имеет место в случаях резекции стенки матки с помощью элктрорезектоскопа или лазера, например, для удаления глубоко расположенной миомы. Лечение после гистероскопии включает в себя восстановление повреждений с помощью одновременного проведения лапароскопии и гистероскопии;
- повреждение кишечника в результате перфорации мышечного слоя матки;
- кровотечение. Возникает в результате повреждения во время операции, крупного кровеносного сосуда;
- воздушную эмболию, вызванную проникновением пузырьков газа в кровеносное русло. Как правило, воздух проникает в полость матки через трубки, подающие промывную жидкость во время операции;
- анестезиологические осложнения. Являются следствием аллергической реакции на наркоз.
Важно! Применение электро- или лазерной резекции с коагуляцией сводит риск развития кровотечения к минимуму, благодаря способности «спаивать» сосудистое русло сразу же после иссечения ткани.
Все осложнения хирургического характера предупреждают тщательным соблюдением всех норм и правил выполнения операции
Послеоперационные осложнения физиологического характера подразделяются на следующие виды. Ранние — воспалительные процессы (эндометрит, параметрит, аднексит).
Поздние — деформация стенки матки вследствие удаления крупной миомы, рецидивирующий рост удаленных ранее новообразований и эндометриоз.
Удаленный эндометрий после операции может попасть в брюшную полость вследствие перфорации стенки матки или через фаллопиевы трубы.
Если полип после удаления снова вырос, это может свидетельствовать либо о неполном его удалении во время операции, либо о гормональных нарушениях в организме женщины. В качестве лечения в этом случае назначают гормональные препараты. Характерной особенностью эндометрия является его способность приживаться на ближайших органах, образуя в процессе разрастания эндометриозные кисты.
Восстановление
Период восстановления полностью зависит от тяжести проведенного вмешательства и заканчивается в период роста нового эндометрия, свидетельствующего о начале нового менструального цикла.
Наиболее распространенный вопрос, задаваемый после гистероскопии – «Через сколько дней ждать менструаций?» В случае если процедура носила диагностический характер, регенерация поврежденных тканей не занимает много времени, поэтому начало следующего цикла должно произойти в положенное время.
Если же целью гистероскопии было восстановление функциональных способностей матки и лечебная процедура выполнялась в общепринятые сроки (на 5-11 день от начала цикла), то может иметь место задержка менструаций. Если в ходе гистероскопии производилось выскабливание полости матки, то первым днем цикла следует считать день, следующий за днем проведения операции.
Неотъемлемой частью лечения после гистероскопии является прием антибиотиков и антибактериальных препаратов широкого спектра действия
Рекомендации
Большое значение для скорейшего восстановления организма имеет соблюдение рекомендаций в послеоперационный период после гистероскопии. Список рекомендаций включает в себя то, что можно и что нельзя делать после процедуры:
- для предупреждения инфицирования следует воздерживаться от половой жизни в течение месяца;
- не следует купаться, полностью погружаясь в ванну, париться в бане или сауне, так как перегрев может спровоцировать кровотечение или воспалительный процесс;
- тщательно соблюдать правила личной гигиены, используя при этом моющие средства с нейтральным РН;
- исключить прием препаратов, влияющих на свертываемость крови (аспирин, обезболивающие, содержащие аспирин);
- после гистероскопии нельзя заниматься спортом, включающим интенсивные силовые нагрузки, поднятие тяжестей. Аэробные физические нагрузки разрешены по прошествии 2-3 недель после операции;
- тщательно следить за работой кишечника, предупреждая с помощью коррекции рациона возможные запоры, так как потуги при дефекации способны нарушить процесс восстановления повреждений матки;
- необходимо как можно чаще совершать акт мочеиспускания (не терпеть), так как полный мочевой пузырь препятствует сокращению стенок матки и ухудшает ее кровоснабжение;
- нельзя плавать в бассейне, так как существует риск проникновения инфекции;
- загорать следует, строго дозируя время пребывания на солнце для предупреждения перегрева.
Важно! Ограничение также накладывают на применение внутривлагалищных тампонов, которые не только препятствуют нормальному оттоку крови и слизи, но и не позволяют оценить качество выделений (вид, запах), что может стать причиной несвоевременного обращения к врачу в случае развития осложнений.
Антибактериальные свечи Тержинан желательно применять за 1-2 дня до процедуры, с целью снижения риска инфицирования
Через какое время после гистероскопии можно планировать беременность? Если процедура проводилась с целью диагностики, то забеременеть с большой долей вероятности можно уже в следующем месяце. Однако если производились даже небольшие хирургические манипуляции, то организму требуется значительно больше времени на восстановление.
При планировании беременности следует учитывать следующие факты:
- регулярность менструального цикла;
- отсутствие воспалительных заболеваний;
- отсутствие рецидивирующего развития патологических образований, удаленных во время операции.
При положительных результатах наступление беременности возможно уже через 3 месяца. Однако оптимальным сроком, позволяющим полностью восстановить репродуктивные функции организма после гистероскопии, считается 6 месяцев.
Эко
Необходимость проведения гистероскопии перед тем как делать ЭКО, является спорным.
Ввиду того, что процедура ЭКО является достаточно сложной в плане забора материала и подготовки пациентки, риск прерывания беременности вследствие возникновения возможных травм от предшествующей диагностической процедуры достаточно высок.
Однако учитывая тот факт, что к ЭКО прибегают женщины, безуспешно пытавшиеся забеременеть достаточно длительное время, прохождение гистероскопии позволит выявить и устранить любые структурные деформации матки (спайки, перегородки), препятствующие внедрению плодного яйца в эндометрий и последующему его развитию.
По статистике, опыт неудачного ЭКО имеют гораздо больший процент женщин, не проходивших гистероскопию (12%), в то время как женщины, подвергшиеся хирургическому лечению внутриматочных патологий с помощью гистероскопии и сделавшие ЭКО, имеют лишь 5% неудач.
Проведение гистероскопии перед ЭКО поможет создать идеальные условия для зарождения будущей жизни
Во всех случаях по истечении определенного периода времени необходимо сделать УЗИ и пройти полное обследование для сведения риска преждевременного прерывания беременности к минимуму.
Невозможно со 100% уверенностью гарантировать положительный исход процедуры ЭКО, но если после гистероскопии шансы женщины родить собственного ребенка значительно повышаются, этот шанс имеет право на существование.
Гистроскопия сегодня является наиболее информативным методом выявления внутриматочных патологий, средняя стоимость которого колеблется в ценовом диапазоне от 3 000 до 60 000 рублей в зависимости от применяемого оборудования, целей процедуры и престижа клиники. Соблюдение рекомендаций после гистероскопии поможет избежать развития осложнений, свести к минимуму последствия и в короткий срок восстановить здоровье.Источник: https://diametod.ru/endoskopiya/gisteroskopiya-posledstviya
Гистероскопия – что это за метод диагностики и как она проводится
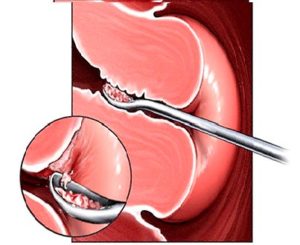
Применение эндоскопического оборудования, а также одноименных методов во многих областях практической медицины, в том числе и гистероскопии в гинекологии, значительно повысило качество диагностических исследований и эффективность лечения. Гистероскопия — это малоинвазивный метод визуального осмотра полости матки и состояния ее внутренней поверхности посредством оптической системы — гистероскопа.
Что такое гистероскоп и как он работает
Краткая информация об этом помогает понять суть и возможности, получаемые в результате использования метода.
Гистероскоп представляет собой небольшой корпус прямоугольной формы с двумя кранами, соединенными со шлангами для подачи жидкости или газа под давлением, и их отвода.
Эти среды дают возможность решить определенные задачи: улучшить обзор, повысить возможность манипуляций за счет увеличения полости матки, отмыть слизь и сгустки крови.
Корпус соединен с внешним тубусом (полая трубка), в который помещается внутренний тубус с окуляром, осветительной и телескопической системами, которые позволяют осуществлять осмотр полости матки «глазом».
В некоторых моделях имеется канал для введения инструментов (ножницы, жесткие и гибкие биопсийные и захватывающие щипцы, электроды, лазерный световод), предназначенных для небольших манипуляций — удаление маленьких полипов, взятие материала для биопсии.
В зависимости от используемых оптических систем прибора можно осуществлять общий (без увеличения) или панорамный обзор с увеличением в 20 раз.
С помощью первого врач может составить общее представление о внутреннем состоянии матки и определить участки, подлежащие более детальному исследованию с помощью увеличения.Существуют тубусы с оптической системой увеличения в 60 и 150 раз (микрогистероскопы), позволяющие видеть изменения в строении слизистой оболочки и ее клеток, уточнять степень развития и характер патологических участков, проводить дифференциальную диагностику клеток, подозрительных на раковое перерождение.
Виды гистероскопов и их применение
По степени функциональности производятся два основных вида гистероскопа, предназначенные как для диагностических исследований, так и для хирургических операций малого объема — эластичный, или гибкий (гистерофиброскоп) и жесткий. Гистерофиброскоп более удобный в осуществлении манипуляций, но хрупкий и относительно дорогой.
Гистсероскоп с жестким тубусом
Гибкий гистероскоп
Наиболее часто в диагностике используются приборы с жестким тубусом. По техническим характеристикам предлагаются телескопы с внешним диаметром 4 мм и углами обзора 300 и 00, 120 и 700. Для нерожавших и молодых женщин существуют приборы с диаметром 3 мм и углами обзора 300 и 00. Выпускаются и приборы с диаметром 1 и 2 мм.
Специальную группу гистероскопов составляют гистерорезектоскопы с Г-образными и шаровыми однополярными электродами, подсоединящимися к электрогенератору.
Гистерорезектоскопы с наружным диаметром 7 мм предназначены для осмотра и осуществления под визуальным контролем небольших хирургических вмешательств, не требующих значительного расширения канала шейки матки (цервикальный канал).
Гистерорезектоскопы с диаметром 9 мм применяются для удаления субмукозных миом, множественных крупных полипов, прижигания значительных по площади внутренних эндометриоидных очагов, разделения грубых фиброзных синехий (спаек), для катетеризации маточных труб и т. д.
Для облегчения проведения внутриматочных манипуляций и подробного документирования процедуры большинство моделей гистероскопов снабжаются видеокамерой, с помощью которой осуществляется качественная передача изображения осматриваемых отделов матки и положения инструментов на экран монитора.
В связи с наличием значительного числа пациентов с бесплодием, большое значение приобрела гистероскопия перед ЭКО с проведением биопсии слизистой оболочки. ЭКО (экстракорпоральное оплодотворение) представляет собой введение в полость матки предварительно оплодотворенной яйцеклетки.
Для обеспечения эффективного ее внедрения в эндометрий и прикрепления к стенке матки необходимо исключить или устранить имеющиеся для этого препятствия в виде полипов, эндометриоза, синехий, внутриматочной перегородки, лигатур, оставшихся после кесарева сечения и вышедших в полость матки, воспалительных процессов эндометрия и труб, субмукозных узлов и т. д.Таким образом, в зависимости от цели применения гистероскопию условно подразделяют на:
- диагностическую;
- хирургическую;
- контрольную, проводимую для проверки результатов лечения;
- как один из элементов программ подготовки к ЭКО.
Как проводится гистероскопия
Процедура проводится на гинекологическом кресле в стандартном положении.
После налаживания анестезиологом системы капельного введения необходимых растворов и препаратов для введения пациентки в наркоз, гинеколог обрабатывает наружные половые органы, влагалище и шейку матки дезинфицирующим раствором.
Затем производит постепенное расширение цервикального канала посредством введения в него металлических расширителей разного диаметра. Этот этап наиболее болезненный и может приводить к неблагоприятным рефлекторным реакциям организма. Поэтому процедура проводится обязательно под наркозом.
Вид наркоза
Под каким наркозом делают гистероскопию зависит только от решения анестезиолога. На это влияют много факторов:
- предполагаемые объем и время проведения процедуры с учетом опыта гинеколога;
- общее состояния пациента;
- наличие у него сопутствующих заболеваний;
- возможность развития аллергических и анафилактических реакций на наркотические и другие препараты;
- ожидаемые осложнения по ходу выполнения гистероскопии и наркоза, в том числе, кровотечение, электролитные расстройства и нарушения баланса жидкости в организме, в связи с длительным промыванием полости матки растворами.
Чаще всего гистероскопия проводится под общим внутривенным наркозом с индивидуальным подбором наркотических и анальгетических средств, а при наличии противопоказаний к нему — под масочным наркозом.
Но в редких случаях, при потенциальной возможности серьезных осложнений, связанных с процедурой или наркозом, или предположении о длительном проведении гинекологических манипуляций не исключается и принятие анестезиологом решения о проведении эндотрахеального наркоза, спинальной или эпидуральной анестезии.
Независимо от вида наркоза или анестезии, постоянно осуществляется мониторирование дыхания, сердечной деятельности и насыщения крови кислородом с помощью специальных мониторов.
Последовательность проведения манипуляции
После обработки дезинфицирующим раствором гистероскоп под контролем зрения или изображения на мониторе вводят в расширенную жидкостью или газом полость матки, осматривают ее содержимое и величину, форму и рельеф стенок, состояние области входа (устья) в маточные трубы. При этом обращается внимание на рельеф, цвет и толщину слизистой оболочки матки (эндометрия), соответствие ее сроку менструально-овариального цикла, на наличие каких-либо патологических изменений и образований.
При обнаружении инородных тел (остатки плодного яйца, вросшие фрагменты внутриматочной спирали) они удаляются спомощью зажима, введенного через канал гистероскопа. Область «подозрительных» на атипическое перерождение участков подвергается прицельной биопсии биопсийными щипцами для последующего гистологического исследования.
В конце процедуры гинеколог обычно проводит «раздельное» выскабливание полости и шейки матки, после чего анестезиолог выводит пациентку из состояния наркоза и наблюдает за ней при отсутствии наркозных осложненийв течение 2-х часов.
Когда лучше делать гистероскопию и некоторые ее последствия
Сроки проведения диагностической процедуры зависят от цели. Для женщин репродуктивного возраста наиболее оптимальный период — это период с шестого по девятый день после менструации.
Это время, когда слизистая оболочка наиболее тонкая, что в значительной степени облегчает ее осмотр и диагностику.
В постменопаузе, во время менопаузы, а также при наличии экстренных показаний проводить гистероскопию можно в любое время при отсутствии выраженных кровотечений.
Если планируете беременность
При планировании беременности день выполнения гистероскопии ориентировочно считается первым днем последней менструации.
Поэтому беременность после гистероскопии может наступить уже в следующем после процедуры месяце, особенно если она осуществлялась просто в диагностических целях или сопровождалась устранением незначительных патологических изменений. Однако если проводились серьезные манипуляции, лучше воздержаться от беременности в течение полугода.
О чем свидетельствует повышенная температура после манипуляции?
Если возникает повышение температуры после гистероскопии на 3-й – 4-й день, а иногда и сразу же на следующий день, что встречается в 0,2% всех случаев, – это может быть свидетельством обострения хронического воспалительного процесса. Чаще он возникает при обострении сактосальпинкса — хронического воспаления в маточных трубах, сопровождающегося скоплением в них жидкого серозного содержимого.
Температура может также повышаться и после гистероскопичесого удаления множественных полипов или субмукозного миоматозного узла, а также выскабливания матки. Это происходит в результате формирования естественного асептического воспаления.
Удаленные остатки плодного яйца, оставшиеся после самопроизвольного или медицинского аборта, инородные тела в виде вросшей внутриматочной спирали или ее фрагментов, длительное время находящиеся в полости матки также могут быть причиной повышения температуры после их удаления во время гистероскопии.Выделения – когда стоит бить тревогу?
После проведения процедуры нормальными считаются кровянистые мажущие и затем слизистые выделения в течение 2-3 дней, если процедура была диагностической или сопровождалась удалением полипа и даже субмукозного узла.
Кровотечение на протяжении 4-6 дней, сравнимое с менструальным, возможно в том случае, если одновременно проводилось диагностическое выскабливание. Более длительные и обильные кровотечения, а также слизисто-гнойные выделения после гистероскопии, особенно сопровождающиеся повышением температуры, являются признаком осложнений. В этих случаях необходимо немедленное обращение к лечащему врачу.
Подготовка к гистероскопии
Основной план подготовки пациентки, независимо от цели гистероскоспии, включает:
- Обычный гинекологический осмотр, в том числе и влагалищное бимануальное исследование.
- Проведение инструментальных и лабораторных исследований.
- Консультацию терапевта.
- Осмотр анестезиологом и дополнительная консультация других специалистов (по усмотрению анестезиолога) для уточнения наличия сопутствующих заболеваний и их характера.
- Непосредственную подготовку пациентки к проведению процедуры.
Инструментальные исследования:
Обязательные анализы перед гистероскопией следующие:
- Общие клинические анализы крови и мочи.
- Анализы на RW, ВИЧ, на наличие антигенов гепатита“B”, антител к гепатиту “C”.
- Биохимические анализы крови на содержание глюкозы, билирубина, печеночных трансаминаз.
- тромбоцитов в крови, протромбиновое время и время свертываемости крови.
- Мазок из канала шейки матки на цитологию.
- Мазок из влагалища для определения степени чистоты и характера микрофлоры.
Гистероскопия приравнивается к операции и требует соответствующей подготовки самой пациентки. В этих целях ей рекомендуется накануне процедуры в обед принимать только легкоперевариваемые продукты, не вызывающие газообразования.
На ужин нельзя принимать пищу, но возможно и даже необходимо употребление жидкости по мере возникновения потребности в ней — пить только слабо заваренный чай и негазированную воду. На ночь надо провести очистительную клизму.
Утром в день процедуры: нельзя принимать пищу и любую жидкость, нежелательно курить, необходимо повторно провести очистительную клизму.
Соблюдение всех правил подготовки значительно уменьшает риски возникновения осложнений во время гистероскопии и наркоза, а также в посленаркозном периоде.
Источник: https://ginekolog-i-ya.ru/gisteroskopiya.html
Гистероскопия — что это?
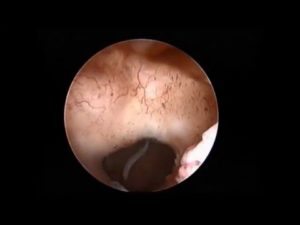
Детальное изучение с дальнейшим лечением полости матки с применением современного оптического оборудования считается одной из лучших методик. Для достижения успеха в лечении любого заболевания необходимо иметь точный диагноз, который будет влиять на выбор методики лечения.
Гистероскопия матки что это такое? Именно такой вопрос можно услышать под женской консультацией. Это методика малоинвазивного типа, позволяющая провести обследование полости матки. Данная методика предполагает использование специального оборудования – гистероскопа. Кроме того, учитывая всю специфику процедуры, врачи также могут проводить некоторые хирургические манипуляции.
Гистероскопия – это один из наиболее современных способов лечения репродуктивной системы женщины. Достаточно часто при посредстве именно этого метода удается достигнуть положительных результатов.
Гистероскопия что это такое в гинекологии? Еще один вопрос, который интересует многих. Прежде всего, следует отметить, что метод считается передовым, так как он имеет высокую эффективность.
Один из наиболее современных способов лечения репродуктивной системы женщины-гистероскопия
Показания к проведению процедуры
Если исходить из специфики и предназначения процедуры, она имеет показания:
- нарушения в менструальном цикле;
- подозрения на патологические образования в матке (миома, спайки);
- бесплодие или преждевременное прерывание беременности;
- диагностика злокачественных образований.
Существует две разновидности гистероскопии:
- диагностическая;
- хирургическая.
Техника выполнения процедуры проводится в несколько этапов:
- Прежде чем приступить к выполнению процедуры, необходимо подготовить организм. В частности речь о подготовке кишечника, бритье внешних половых органов. Манипуляция обязательно должна проводится на голодный желудок.
- Пациентке обязательно вводится общий наркоз.
- Пациентка размещается в гинекологическом кресле. Наружные половые органы должны обрабатываться специальным раствором. Передняя часть шейки подлежит накладыванию пулевых щипцов и дальнейшему подтягиванию ее на себя. Затем, производится зондирование необходимого участка матки.
- По завершению зондирования начинается расширение цервикального канала. Расширители должны вводится аккуратно.
- Аппарат соединяется с промывной системой. Последняя обязательно должна быть стерильной. Сам гистероскоп вводится за внутренний зев матки и только тогда приступают к обследованию. После общего осмотра тубус аппарата продвигают ко дну матки, где происходит продолжение осмотра. В несколько этапов проводится техника выполнения процедуры
Диагностическая
Диагностическая гистероскопия проводится с применением видеоэндоскопической системы.
В состав такой системы кроме главного аппарата входит световой источник, специальная помпа и, конечно же, монитор.
Такая установка дает возможность выводить изображение на монитор с последующим его анализом. Кроме того, все данные записываются, что позволяет их еще раз проанализировать при необходимости.
Данный тип диагностики используется исключительно в целях обследования и служит для подтверждения патологических состояний.
Хирургическая
Главной целью метода является проведение не просто обследования, а еще и реализация определенных манипуляций, которые производятся только в гинекологическом кресле. В большинстве случаев процедура предусматривает применение общего наркоза.
После действия наркоза аккуратно расширяют цервикальный канал с дальнейшим вводом гистероскопа в матку. По завершению осмотра начинают проводить хирургические манипуляции, при необходимости. Обычно делают выскабливание, берут пробы, удаляют полипы.
С какой целью проводится гистероскопия матки?
Главной целью процедуры является выявление и возможное лечение патологических или физиологических изменений женской репродуктивной системы.
Выявление и возможное лечение патологических изменений является главной целью процедуры
Благодаря гистероскопии можно выявить такие изменения:
- травмированный эндометрий;
- наличие сгустков крови;
- изменения в сосудах матки;
- аномалия матки;
- атрофия эндометрия;
- очаги кровоизлияния;
- присутствие полипов;
- дистрофические изменения;
- участки с мертвыми тканями;
- наличие воспалительных процессов.
Перед ЭКО
Достаточно часто женщины интересуются эффективна ли гистероскопия перед эко. Отзывы об этой процедуре говорят о многом. Учитывая факт необходимости проведения ЭКО, следует понимать, что гистероскопия может показать многие проблемы, которые не были выявлены при помощи других процедур. Методика дает прекрасные результаты и не отличается особой сложностью в проведении.
Как правило, в данной ситуации процедура обязательна при наличии подозрения на маточный фактор бесплодия. Гистероскопия может быть не только методом диагностики, а еще и лечебной методикой.
После родов
Необходимость в проведении гистероскопии после родов может возникнуть только в случае наличия осложнений в состоянии матери, которые могут иметь проявления в виде:
- наличия остатков ткани плаценты, которые подлежат удалению;
- несостоятельности маточного шва после кесарева сечения;
- эндометрита;
- наличия в матке очага воспаления.
Источник: https://mesyachnye.info/stati/gisteroskopiya


