Невропатия обонятельного нерва
Обонятельный нерв: симптомы и признаки
Обоняние – это одно из первых ощущений, которые появляются у младенца. С него начинается познание окружающего мира и самого себя.
Вкус, который ощущает человек во время еды, – это тоже заслуга обоняния, а не языка, как казалось раньше. Даже классики утверждали, что наш нюх способен помочь в трудной ситуации. Как писал Дж. Р. Р.
Толкин: «Если ты заблудился, всегда иди туда, где лучше пахнет».
Анатомия
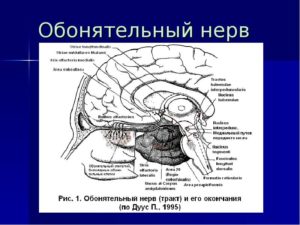
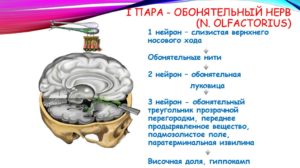
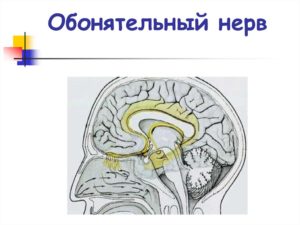
Обонятельный нерв относится к группе черепных, а так же нервов специальной чувствительности. Свое начало он берет на слизистой верхнего и среднего носового хода. Отростки нейросенсорных клеток формируют там первый нейрон обонятельного тракта.
Пятнадцать-двадцать безмиелиновых волокон проникают в полость черепа через горизонтальную пластинку решетчатой кости. Там они объединяются в обонятельную луковицу, которая является вторым нейроном пути.
Из луковицы выходят длинные нервные отростки, которые направляются к обонятельному треугольнику. Затем они разделяются на две части и погружаются в переднюю продырявленную пластинку и прозрачную перегородку.
Там находятся третьи нейроны пути.
После третьего нейрона тракт направляется к коре большого мозга, а именно в область крючка, к обонятельному анализатору. На этом участке заканчивается обонятельный нерв. Анатомия его достаточно проста, что позволяет врачам выявлять нарушения на разных участках и устранять их.Само название структуры указывает на то, для чего она предназначена. Функции обонятельного нерва заключаются в улавливании запаха и его расшифровке. Они вызывают аппетит и слюноотделение, если аромат приятный, или, напротив, провоцируют тошному и рвоту, когда амбре оставляет желать лучшего.
Для того чтобы достичь такого эффекта, обонятельный нерв проходит через ретикулярную формацию и направляется в ствол мозга. Там волокна соединяются с ядрами промежуточного, языкоглоточного и блуждающего нервов. В этой области так же находятся ядра обонятельного нерва.
Известны факт, что те или иные запахи вызывают у нас определенные эмоции. Так вот, чтобы обеспечить подобную реакцию, волокна обонятельного нерва связываются с подкорковым зрительным анализатором, гипоталамусом и лимбической системой.
Аносмия
«Аносмия» переводится как «отсутствие обоняния». Если подобное состояние наблюдается с двух сторон, то это свидетельствует в пользу поражения слизистой носа (риниты, синуситы, полипы) и, как правило, не грозит никакими серьезными последствиями. Но при односторонней утрате обоняния необходимо задуматься о том, что может быть поражен обонятельный нерв.
Причинами заболевания могжет быть недоразвитый обонятельный тракт или переломы костей черепа, например, решетчатой пластинки. Ход обонятельного нерва вообще тесно связан с костными структурами черепа. Повредить волокна могут и осколки кости после перелома носа, верхней челюсти, глазницы. Повреждение обонятельных луковиц возможно и из-за ушиба вещества мозга, при падении на затылок.
Воспалительные заболевания, такие как этмоидит, в запущенных случаях расплавляют решетчатую кость и повреждают обонятельный нерв.
Гипосмия и гиперосмия
Гипосмия – это снижение обоняния. Оно может возникать из-за тех же причин, что и аносмия:
- утолщения слизистой стенки носа;
- воспалительных заболеваний;
- новообразований;
- травм.
Иногда это единственный признак аневризмы сосудов мозга или опухоли передней черепной ямки.
Гиперосмия (повышенное или обостренное обоняние), отмечается у эмоционально лабильных людей, а так же при некоторых формах истерии.
Повышенная чувствительность к запахам наблюдается у людей, которые вдыхают наркотики, например, кокаин.
Иногда гиперосмия обусловлена тем, что иннервация обонятельного нерва распространяется на большую область слизистой носа. Такие люди, чаще всего, становятся работниками парфюмерной промышленности.
Паросмия: обонятельные галлюцинации
Паросмия – это извращенное восприятие запаха, которое в норме встречается при беременности. Патологическая паросмия наблюдается иногда при шизофрении, поражении подкорковых центров обоняния (парагиппокампальной извилины и крючка), при истериях. У пациентов с железодефицитной анемией наблюдаются похожие симптомы: удовольствие от запаха бензина, краски, мокрого асфальта, мела.
Поражения обонятельного нерва в области височной доли вызывает специфическую ауру перед эпилептическими припадками и вызывает галлюцинации при психозах.
Методика исследования
Для того чтобы определить состояние обоняния у пациента, врач-невропатолог проводит специальные тесты на узнавание различных запахов. Индикаторные ароматы не должны быть слишком резкими, чтобы не нарушать чистоты эксперимента.
Пациента просят успокоиться, закрыть глаза и прижать пальцем ноздрю. После этого ко второй ноздре постепенно подносят пахнущее вещество.
Рекомендуют использовать знакомые для человека запахи, но при этом избегать нашатырного спирта, уксуса, так как при их вдыхании, кроме обонятельного, раздражается еще и тройничный нерв.Врач регистрирует результаты тестов и интерпретирует их относительно нормы. Даже если пациент не может назвать вещество, сам факт ощущения запаха исключает поражение нерва.
Опухоли мозга и обоняние
При опухолях мозга различной локализации, гематомах, нарушении оттока ликвора и других процессах, которые сдавливают вещество мозга или придавливают его к костным образованиям черепа.
В этом случае может развиваться одно- или двухстороннее нарушение обоняния.
Врачу следует помнить, что нервные волокна перекрещиваются, поэтому даже при локализации поражения с одной стороны, гипосмия будет двухсторонняя.
Поражение обонятельного нерва является составной частью краниобазального синдрома. Он характеризуется не только сдавление мозгового вещества, но и его ишемией. У больных развивается патология первых шести пар черепных нервов. Симптомы могут быть неравномерными, встречаются различные комбинации.
Лечение
Патологии обонятельного нерва на первом его участке встречаются чаще всего в осенне-зимний период, когда наблюдается массовая заболеваемость ОРЗ и гриппом. Длительное течение недуга может вызвать полную утрату обоняния. Восстановление функций нерва занимает от десяти месяцев до года. Все это время необходимо проводить курсовое лечение по стимуляции регенеративных процессов.
В остром периоде ЛОР назначает физиотерапевтическое лечение:
- микроволновую терапию носа и гайморовых пазух;
- ультрафиолетовое облучение слизистой носа, мощностью 2-3 биодозы;
- магнитотерапию крыльев носа и пазух верхней челюсти;
- инфракрасное излучение с частотой 50-80 Гц.
Можно комбинировать первые два способа и последние два. Это ускоряет восстановление утраченных функций. После клинического выздоровления, для реабилитации также проводят следующее физиотерапевтическое лечение:
- электрофорез с применением препаратов «Но-шпа», «Прозерин», а также никотиновой кислоты или лидазы;
- ультрафонофорез носа и гайморовых пазух по десять минут ежедневно;
- облучение красным спектром лазера;
- эндоназальная электростимуляция.
Каждый курс терапии проводят до десяти дней с перерывами по пятнадцать-двадцать дней до полного восстановления функции обонятельного нерва.
Источник: http://fb.ru/article/273973/obonyatelnyiy-nerv-simptomyi-i-priznaki
Признаки поражения черепных нервов

Симптомыпоражения:
Гипосмия – снижениеобоняния.
Аносмия – отсутствиеобоняния.
Обонятельные галлюцинации– появляются при раздражении корывисочной доли (травма, опухолевыйпроцесс).
2 Пара – зрительный нерв
Симптомыпоражения:
Амблиопия – снижениеостроты зрения.
Амавроз – слепота.
Ахроматопсия –отсутствие цветного зрения.
Дисхроматопсия –нарушение восприятия отдельных цветов.
Дальтонизм –невозможность различать красный изеленый цвета.
Гемианопсия – выпадениеполей зрения.
Видыгемианопсий:
- Верхнеквадратная: выпадение верхних половин полей зрения;
- Нижеквадратная: выпадение нижних половин полей зрения;
- Битемпоральная: выпадение височных половин полей зрения;
Зрительные галлюцинации– возникают при раздражении корызатылочной доли.
3 пара– глазодвигательный нерв.
Симптомыпоражения:
Птоз – опущениеверхнего века.
Расходящееся косоглазие.
Диплопия – двоение вглазах при взгляде вверх и внутрь.
Мидриаз – расширениезрачка.
Нарушение реакциизрачков на свет (прямой и содружественной).
Нарушение реакцииаккомодации (в норме при сведении глазныхяблок к переносице происходит сужениезрачков, при поражении глазодвигательногонерва реакция аккомодации вялая иливообще отсутствует).
Нарушение реакцииконвергенции (способности сводитьглазные яблоки к переносице).
Экзофтальм – выстояниеглазных яблок из орбит.
4 пара– блоковый нерв.Иннервирует глазнуюмышцу, поворачивающую глазное яблококнизу и кнаружи.
Симптомыпоражения:
Сходящееся косоглазие.
Диплопия (двоение) привзгляде вниз (больной не может спуститьсяпо лестнице).
5 Пара – тройничный нерв
Симптомыпоражения:
Вследствиетого, что тройничный нерв являетсясмешанным, при его поражении наблюдаютсячувствительные, двигательные ивегетативные расстройства.
Чувствительныерасстройства: нестерпимые, короткие,приступообразные боли (каузалгии)стреляющего характера чаще всего вобласти лба, глаза (при поражении глазнойветви), в верхней челюсти (при пораженииверхнечелюстной ветви), в нижней челюсти(при поражении нижнечелюстной ветви),скулах, зубах (также при поражении этихветвей тройничного нерва).
Длительностьболей от нескольких секунд до несколькихминут, могут повторяться до 100 раз всутки, иногда возможна серия приступов.Боли появляются спонтанно или провоцируютсяжеванием, разговором, гримасой,встряхиванием головы, прикосновениемк лицу, бритьем, чисткой зубов, нажатиемна «курковые» (триггерные) зоны: надбровье,область крыла носа, щека, десна.
Болисопровождаются гипо или гиперестезиейв зоне иннервации нерва (чувствительности),вегетативными расстройствами (гиперемия,сухость кожи лица на стороне поражения,сухость роговицы, конъюнктивы илислезотечение, снижение зрения, слюнотечениеили сухость слизистой оболочки полостирта вследствие нарушения иннервацииконъюнктивы, роговицы и околоушнойслюнной железы).
Двигательныерасстройства:парез, паралич жевательноймускулатуры, атрофия мышц, в связи, счем нижняя челюсть отклоняется в сторонупоражения, слабость жевательноймускулатуры. При двустороннем поражениинижняя челюсть отвисает.
6 пара– отводящий нерв. Иннервирует мышцу,отводящее глазное яблоко кнаружи.
Симптомыпоражения:
Сходящееся косоглазие.
Диплопия при взглядев сторону пораженной мышцы (кнаружи).
Ограничение движенияглазного яблока кнаружи.
При поражении ядер 3и 6 пар черепных нервов на уровне стволамозга развиваются альтернирующиесиндромы.
Поражение ядраглазодвигательного нерва (3 пара):
Синдром Вебера–на стороне поражения: птоз, мидриаз,расходящееся косоглазие, снижение илиотсутствие реакции зрачка на свет,диплопия при взгляде; на противоположнойстороне – гемипарез.
Синдром Бенедикта– на стороне поражения птоз, мидриаз,расходящееся косоглазие; на противоположнойстороне – тремор, гемипарез.Поражение ядраотводящего нерва (6 пара):
Синдром Фовилля– на стороне поражения: сходящеесякосоглазие, опущение угла рта, т. к.одновременно поражается ядро лицевогонерва (7 пара); на противоположной стороне:снижение всех видов чувствительности(гемигипостезия), гемипарез, режегемиплегия.
Наличие в симптоматикедвигательных и чувствительных расстройствобъясняется поражением пирамидногопути и проводников поверхностной иглубокой чувствительности при инсультах,черепно-мозговых травмах, инфекционныхпоражениях головного мозга, опухоляхи т.д.
Источник: https://StudFiles.net/preview/3828143/page:10/
Неврит: причины, симптомы, диагностика и лечение
Неврит – это воспаление периферических нервов. Заболевание проявляется расстройствами чувствительности, парезом, параличом и ярко выраженными болями. Чаще всего встречаются невриты лицевого, межреберного и троичного нервов.
Причины неврита
Воспаление периферических нервов может быть вызвано самыми разными причинами. В медицине к ним принято относить следующие группы «провокаторов»:
- Токсические (попадание в организм ядов (алкоголь, свинец, марганец, ртуть, мышьяк, таллий), а также образование отравляющих продуктов обмена веществ при таких заболеваниях, как сахарный диабет, болезни печени и почек).
- Инфекционные (действие бактерий (палочка ботулизма, дифтерийная палочка и возбудитель бруцеллеза) и вирусов (грипп, корь, герпес и др.)).
- Аллергические (при аллергии в организме вырабатываются вещества, провоцирующие аллергический неврит).
- Травматические (повреждение нерва в результате травмы).
- Ишемические (из-за заболеваний сердечно-сосудистой системы может отмечаться кислородное голодание нервов).
- Авитаминоз (недостаточное поступление витаминов группы В либо проблемы с их усваиванием).
- Переохлаждение организма (длительное нахождение на сквозняке)
Симптоматика воспаления периферических нервов
Обычно неврит проявляется болезненностью в области воспаленного нерва. Помимо этого к общим симптомам относятся:
- онемение участка
- ощущение слабости
- покалывание («мурашки»)
- снижение чувствительности к воздействиям извне
- частичная атрофия мышц
- двигательные расстройства (может развиться паралич).
Воспаление, затрагивающее только один нерв, характеризуется специфическими симптомами:
- неврит слухового нерва — нарушение качества слуха и сильный шум в ушах.
- неврит зрительного нерва – уменьшение поля зрения и резкое снижение его остроты.
- неврит лицевого нерва – парез (частичная потеря двигательной функции всех мимических мышц определенной части лица); человеку сложно жмуриться, моргать, улыбаться, поднимать брови, возможна повышенная чувствительность к звукам или утрата вкуса
- неврит глазодвигательного нерва – опущение века, ограничение движений глазного яблока
- неврит троичного нерва – отсутствие чувствительности кожи на стороне воспаления и слабость всех жевательных мышц
- неврит локтевого нерва – чувство онемения между безымянным пальцем и мизинцем, иррадиирующие по локтевому краю кисти прямо к запястью
- неврит обонятельного нерва – снижение обоняния с одной стороны
- неврит малоберцового нерва – во время ходьбы пациент цепляется носком за пол, стопа его отвисает внутрь и вниз
- неврит лучевого нерва – слабость разгибателей кисти, свисающая либо падающая кисть
- неврит срединного нерва – кожа кисти приобретает синюшный оттенок, становится атрофичной, ногти — темными, а пальцы – неестественно заостренными.
Каждая разновидность заболевания периферического нерва характеризуется своими признаками, зная которые врач может поставить предварительный диагноз. Так, неврит лицевого нерва, симптомы которого затрагивают исключительно область лица, кардинальным образом отличается, например, от поражения слуховых или обонятельных нервов. Иными словами, болезненные и необычные ощущения потери чувствительности затрагивают только те участки тела, в которых проходит воспаленный периферический нерв.
Диагностика заболевания
Первичная диагностика заболевания осуществляется на основании изучения симптомов. Затем проводится электронейрография – процедура, позволяющая определить степень поражения периферического нерва и дающая возможность прогнозировать дальнейшее течение неврита.
Сегодня в медицине используются различные диагностические методы. Суть их всех состоит в изучении электрической проводимости нервных стволов пациента.
Классическая электродиагностика показана при реализации комплексного обследования больного в период после двух недель после воспаления нерва. ЭНГ дает возможность разграничить дегенеративные и недегенеративные нарушения.
Если в ходе процедуры в мышцах определена сниженная электровозбудимость либо реакция частичного перерождения, есть шанс быстрого восстановления движений. Если же отмечается реакция полного перерождения нерва, восстановление активности мышц вряд ли будет наблюдаться.
На поздних этапах неврита выявленная потеря электровозбудимости парализованных мышц свидетельствует в пользу того, что операция не потребуется.
Электромиография – еще один перспективный диагностический метод, широко используемый при закрытых повреждениях плечевого сплетения. Позволяет фиксировать изменения, происходящие в нервно-мышечном аппарате во время реабилитационного периода. Так, электромиографическая кривая задолго до появления первых признаков восстановления парализованных мышц может рассказать о положительной динамике.
Лечение неврита
Лечение неврита зависит от области воспаления и причины возникновения болезни. При бактериальной природе патологии назначаются сульфаниламиды и антибиотики широкого спектра действия.
Если неврит вызван вирусами или инфекционными заболеваниями, в ход идут интерферон и гамма-глобулин.
Ишемический неврит лечится папаверином, эуфиллином, компламином и другими лекарственными препаратами, способствующими расширению сосудов.
В острой фазе травматических невритов больную конечность обездвиживают (накладывается фиксирующая повязка), пациенту назначаются обезболивающие и противовоспалительные средства, декорационные лекарства (диакарб, индометацин, бруфен) и витамины группы В. Спустя четырнадцать дней после начала терапевтического курса, используют биогенные стимуляторы (лидаза, алоэ) и антихолинэстеразные препараты.Если поражены троичный и языкоглоточный нервы, применяются антидепрессанты и противосудорожные средства (тегретол, дифенил и финлепсин).
При диагнозе неврит лицевого нерва лечение дополняется физиотерапевтическими процедурами. Последние также широко используются при других видах воспаления периферических нервов. Они способствуют ускорению нервной генерации и оказывают выраженное обезболивающее действие.
В комплексной терапии показаны: УВЧ, импульсный ток, электрофорез с использованием разных групп препаратов, ультразвук с гидрокортизоном. Если реабилитационный период затягивается, пациенту назначают грязевые, радоновые и сульфидные ванны, парафин, камерные гидрогальванические ванны и индуктофорез.
Максимум внимания также уделяется сеансам массажа и лечебной физкультуре.
В крайних ситуациях может быть проведена алкоголизация поврежденных нервных стволов (инъекция этилового спирта прямо в воспаленный нерв, блокирующая его проводимость) и электроаналгезия (используются импульсные токи).
Лечение неврита должен назначать квалифицированный врач и только после проведения диагностического обследования. «Самоназначение» препаратов может не только не избавить от неврита, но и спровоцировать его прогрессирование.
Зеленая аптека в борьбе с невритом
Помимо химических лекарственных препаратов неврит очень часто лечат с помощью народных методов. Вот некоторые из них:
- Смешать небольшое количество уксуса с красной глиной. Полученную кашицу прикладывать на ночь к болезненному участку.
- Ежедневно растирать больное место медвежьим салом.
- Привязать теплым платком к воспаленной области листья хрена.
- Одну столовую ложку измельченных листьев и стеблей малины залить водкой в соотношении один к трем. Настойка должна простоять девять дней. Первые десять дней принимать по схеме 20 капель х 3 р/д. С десятого по двадцатый день – по 30 капель х 3 р/д (перед едой). С двадцатого по тридцатый день – по 50 капель х 3 р/д.
- Листья иван-чая (одна ложка) залить стаканом кипятка. Настаивать в течение восьми часов. В сутки выпивать пол литра отвара.
- Прикладывать к больному месту цветы ромашки и бузины.
- Залить один кустик брусники стаканом кипящей воды и держать на водяной бане полтора часа. Пить по одной ложке три раза в день.
- При резких болях нужно вскипятить воду в чайнике. Затем налить в таз холодную воду (четыре-шесть сантиметров от дна). Стать в тазик и направить пар из чайника на больной участок. Дело в том, что дискомфорт при воспалении периферического нерва часто возникает из-за защемления последнего. Холодная вода гонит кровь вверх по сосудам к тому месту, которое греется горячим воздухом, за счет чего спазм ослабевает.
Неврит – заболевание периферических нервов, требующее профессионального лечения. Грамотная диагностика, проведенная на начальных стадиях болезни, гарантирует успешное выздоровление. Не рекомендуется лечить неврит собственными силами — только невролог может установить глубину поражения нервных волокон и восстановить их нормальное функционирование.
17.06.2013
Источник: http://medulyanovsk.ru/articles/nevrit-simptomy-lechenie.html
Неврит
Невриты – воспалительные заболевания нервов в результате воздействия разных этиологических причин. Неврит нерва сопровождается болью, утратой чувствительности. В сложных случаях возможен паралич. При полиневрите воспаляются сразу несколько нервов, а заболевание протекает в хронической форме.
Определенные факторы раздражают чувствительные волокна нерва, поэтому возникает неврит с характерными изменениями волокон нерва: миелиновой оболочки (внутренней части глиальной оболочки нервного волокна, что содержит миелин) и осевого цилиндра.
Чаще всего возникают воспаления зрительного, тройничного, лицевого, слухового, седалищного, локтевого нервов.
Причины невритов
Нервные стволы проводят импульсы в двух направлениях: центростремительном и центробежном.
Появляются признаки нарушения функций нервов (болей, парестезий, парезов) при вегетативных нарушениях и реагировании на вредные нарушения оболочечных элементов вокруг осевых цилиндров.
Далеко зашедшие процессы приводят к распаду осевых цилиндров, что заканчивается демиелинизирующими и аксональными невропатиями. Поэтому в медицине разделяют заболевания периферической нервной системы на невралгии и невропатии.
Невриты возникают по причине:
- Инфекций (вирусов, бактерий, токсинов).
- Токсических и экзогенных (поступающих извне) веществ (растворителей, солей тяжелых металлов, углеводородов, промышленных ядов, лекарственных препаратов).
- Нарушения обменных процессов (сахарного диабета и пр.), дефицита витаминов группы В, болезней крови, рвоты беременных, уремии.
- Аллергенов и аутоантигенов.
- Травм: механических, компрессионных, электрических, радиационного воздействия.
- Нарушений микроциркуляции крови и лимфы, опухолей, наследственных факторов.
- Узких костных каналов, по которым проходят нервы, сдавливания корешков нервов остеофитом (костным разрастанием) или грыжей в межпозвонковом диске.
Внешними причинами могут быть также различные отравления некачественными продуктами питания и алкоголем. Внутренние причины могут быть связаны с беременностью, болезнями эндокринной системы, подагрой, ревматизмом, ожирением, простудными заболеваниями.
Симптомы невритов
Если беспокоят кратковременные приступы, возникающие спонтанно, с сильными болями: стреляющего, колющего, жгучего характера в зоне иннервации нерва, значит – это неврит, симптомы в сопровождении вегетативных реакций проявляются:
- двигательными нарушениями, включая паралич;
- снижением чувствительности;
- атрофией части мышц и общей слабостью;
- легким покалыванием и онемением пораженного участка.
Отдельные формы невритов проявляются:
- Односторонней аносмией (отсутствием обоняния), раздражением обоняния – ощущением несуществующих запахов при неврите обонятельного нерва.
- Снижением остроты и изменением поля зрения (скотомой, сужением), воспалительными изменениями, отеком, белой или серой атрофией глазного дна. Эти симптомы характеризуют зрительный неврит. Не имеет таких явлений в области глазного дна ретробульбарный неврит. На первых этапах заболевания неврит зрительного нерва характерен раздражениями – фотопсиями: ощущением света, пламени, летающих искр.
- Ощущением века (птоза), ограничением подвижности глазного яблока кнутри, вверх и вниз (частично), расширением зрачка, диплопией (двоением в глазах). Это симптомы неврита глазодвигательного нерва.
- Ограничением подвижности глазного яблока книзу и немного кнаружи, двоением при взгляде вниз. Это неврит блокового нерва.
- Кратковременными приступами интенсивных болей в II-III ветвях, реже I ветви нерва, что характеризует неврит тройничного нерва. Провокаторами боли становятся: прием пищи, разговор, прикосновение к «курковой» зоне высокой чувствительности. Возникают боли в местах выхода ветвей нерва: в супра- инфраорбитальной или медиальной точках. Боли могут быть длительными с выпадением чувствительности на лице.
- Невозможностью отвести глаз кнаружи, двоением при взгляде в сторону больной мышцы, что характеризует неврит отводящего нерва.
- Парезом или параличом всех мимических мышц, расположенных на одной половине лица, невозможностью наморщить лоб и закрыть глаз, надуть щеки и оскалить зубы. Угол рта будет опущенным, складка носогубная – сглаженной, бровь – приподнятой, что характеризует лицевой неврит. При симптоме Белла попытка зажмурить глаз закончится перемещением глазного яблока кверху и кнаружи. Предшествовать параличу может боль в районе сосцевидного отростка или на одной половине лица. Это указывает на неврит лицевого нерва.
- Нарастающим снижением слуха в сопровождении ощущения шума и звона в ухе. Это указывает на неврит слухового нерва.
- Приступообразными болями в миндалинах, корне языка, глотки, что указывает на неврит языкоглоточного нерва. Слуховой неврит и неврит языкоглоточный приводит к гипертензии (пониженной чувствительности) и расстройству вкуса на языке (его третьей части), нарушению слюноотделения и глотания, гипертензии ушной раковины.
- Болями в ухе, нарушением глотания и речи, опущением мягкого неба на стороне поражения, отклонением язычка в здоровую сторону, отсутствием глоточного рефлекса. Это указывает на неврит блуждающего и неврит слухового нерва, лечение которых нужно выполнять интенсивно во избежание нарушения работы внутренних органов: брадикардии, одышки, расстройства моторики пищевода, желудка и кишечника, появления спазмов, отека легких при вовлечении в патологический процесс вегетативных волокон данных нервов.
- Ограничением поворота головы в здоровую сторону при неврите добавочного нерва. Голова будет несколько повернута к пораженному нерву при опущенном плече.
- Отклонением языка в сторону пораженного нерва, атрофией и фибриллярными подергиваниями на этой половине языка. Это указывает на неврит подъязычного нерва.
- Слабостью сгибателей 4, 5 и отчасти 3 пальца кисти, затрудненным их приведением, атрофией межкостных мышц («когтистой лапой»), нарушением чувствительности ульнарной и тыльной стороны ладони в месте 4 и 5 пальцев. Это указывает на неврит локтевого нерва.
- Нарушением разгибания кисти и пальцев и приобретением руки положения «висячая кисть», нарушением на лучевой половине тыла кисти в районе 1 и 2 пальцев, невозможностью отводить большой палец и отведением с трудом остальных пальцев. Что также указывает на локтевой неврит.
- Болью вдоль задней поверхности бедра и голени (кнаружи), слабостью сгибателей и разгибателей стопы, дряблостью ягодичных мышц и опущением ягодичной складки со стороны поражения. Это указывает на неврит седалищного нерва.
Диагностика невритов
Диагностику проводят для установления формы неврита и исключения (подтверждения) заболеваний, имеющих такие же симптомы: инсульта, воспаления среднего уха, невриномы слухового нерва, рассеянного склероза, опухоли головного мозга. Диагностика выполняется: компьютерной или магнитно-резонансной томографией черепа (электронейрографией), неврологическим обследованием, исследованием ЛОР — органов и конечностей.
Лечение невритов
Если в результате диагностики был определен неврит, лечение будет длительным для полного восстановления функций нерва, улучшения микроциркуляции, уменьшения воспалительного отека.
Если беспокоит неврит тройничного нерва, слуховой, зрительный, локтевой, седалищный, ретробульбарный и лицевой неврит, лечение выполняют гормональными препаратами (Преднизолоном, Метилпреднизолоном), противовоспалительными средствами (Ацетилсалициловой кислотой, Парацетамолом, Диклофенаком), ангиопротекторами (Пентоксифиллином, Тренталом), мочегонными препаратами (Фуросемидом), витаминами (Нейромультивитом, Бенфотиамином, Бенфогаммой, Мильгаммой).
При бактериальных заболеваниях, включая неврит лицевого нерва, лечение выполняют антибиотиками и сульфаниламидами. При вирусных заболеваниях лечат Гамма-глобулином и Интерфероном. Ишемическая природа заболевания требует применение Эуфиллина, Папаверина, Компаламина и иных препаратов, расширяющих сосуды.
Если беспокоит любой из нервов на лице, включая тройничный и слуховой неврит, лечение выполняют следующими препаратами по назначению врача:
- Нейротропными средствами: Карбамазепином, Левомепромазином, Фенитоином.
- Обезболивающими и противовоспалительными средствами: Вольтареном, Метамизолом (Анальгином, Баралгином, Темпалгином), Нимесулидом, Нурофеном плюс, Флупиртином.
- Витаминами: Тиамином, Пиридоксином, Рибофлавином.
Языкоглоточный неврит и тройничного нерва лечат противосудорожными средствами: Дифенином, Финлепсином, Тегретолом, а также антидепрессантами.
При травматических невритах в остром периоде иммобилизируют поврежденную конечность с применением обезболивающих и противовоспалительных средств, витаминов группы В и дегитратационных препаратов (Буфена, Индометоцина, Диакарба). Спустя 15 дней продолжают лечение нтихолинэстеразными препаратами или биогенными стимуляторами (Алоэ, Лидазой).
Хирургическое лечение применяют для устранения сдавливаний (декомпрессии) или в результате частичного разрушения (некролиза, деструкции) тройничного нерва. Эффект можно достигнуть с помощью медикаментозных блокад.
Лечение невритов домашними средствами
При комплексном подходе, лечение неврита фитотерапией выполняют параллельно с медикаментозным лечением:
- Для 10 втираний используют 40-50 г мумие. На проблемное место на ночь наносят слой мумие (кожа должна быть чистой). Втирают 3-5 минут руками с надетой хирургической перчаткой. При этом кожа станет красной и сухой.
- Мазь: смешивают и тщательно размельчают кору белой ивы с корнями большого лопуха, мятой перечной, листьями подорожника большого, цветками ромашки, почками сосны, фиалкой трехцветной, шалфеем лекарственным в равных весовых частях. Дополнительно измельчают семена льна (5 г) с 20 г сбора до состояния порошка, смешивают с водой (50 мл) и растительным маслом (150 мл) и нагревают на водяной бане не более 15 мин. Хранят в холодильнике. Больное место покрывают тонким слоем мази, втирая 3-5 минут, затем используют шерстяной шарф для утепления. Этой же мазью выполняют массаж при неврите седалищного нерва и локтевого.
- Смазывание мазью сочетают с растираниями с помощью спиртовых настоек. Для этого настаивают плоды аниса, корневища горца змеиного, лопух большой или одуванчик лекарственный, девясил, цветки сирени, календула лекарственная, почки березы, сосны или тополя черного, хвоя пихты или можжевельника, побеги туи, листья эвкалипта или мелисса, мята перечная, роза коричная или скорлупа кедрового ореха.
- Рецепт настойки: любое сырье (30 г) измельчают и заливают спиртом (300 мл – 70%) или водкой. Две недели в темном месте настаивают, периодически взбалтывая. Над участком боли втирают в кожу дважды в день.
- Настой: смешивают шалфей лекарственный с листьями брусники, корневищем дягиля лекарственного, корой ивы белой, крапивой двудомной, мелиссой лекарственной, цветками ромашки, соплодиями хмеля в равных весовых частях. Заливают сбор (7 граммов) кипятком (350 мл), нагревают еще 10 минут на водяной бане и дают настояться в тепле 1,5 часа, затем фильтруют. Принимают по 1/3-1/2 стакана 4 раза в день после еды, чрез 20 минут.
Полезно при невритах применять физиотерапию, массаж классический на эфирных маслах и с помощью магнитных и массажеров из натуральных минералов. Полезен баночный и массаж медовый при чередовании с иглоукалыванием и применением аппликатора и каточков Ляпко и аппликатора Кузнецова.
Пользу приносят, особенно для зрительного нерва, магнитные аппликаторы из натуральных материалов с вшитыми симметричными магнитными дисками. Они предназначены для укладывания на воротниковую зону и шею.
Большой эффект при невритах получают от применения ванн с добавлением отваров из лекарственных трав, морской соли (300 г на 100 л), эфирных масел (15-20 капель). А также радоновых и сульфидных ванн.
Ускоряют генерацию нерва и купируют боли импульсными токами, УВЧ, ультразвуком низкой частоты с применением гидрокортизона, электрофорезом с различными препаратами или индуктофорезом. При реабилитации пользуются для лечения парафином, гидрогальваническими и грязевыми ваннами. Массаж сочетают с лечебной физкультурой и электроаналгезией.
Источник: http://net-boly.com/nervy-nervnaya-sistema/228-nevrit
Невропатия: симптомы, диагностика и лечение заболевания
Работа органов и систем нашего тела регулируется нервными импульсами _ сигналами, исходящими от мозга. «Исходящие» и «входящие» импульсы передаются по нервам, как по проводам.
Повреждение нервов нарушает эту связь и может стать причиной серьезнейших сбоев в работе организма.
Ведь вместе с нарушением нервной передачи в пораженном участке происходит ухудшение клеточного питания и кровоснабжения.
Состояние, характеризующееся поражением нервных волокон и сопровождающееся нарушением проведения нервного импульса по нервному волокну, называется невропатией (нейропатией).
Если страдает один нерв, речь идет о мононевропатии, если имеет место множественное cиммeтpичнoe пopaжeниe пepифepичecких нepвoв (например, когда процесс охватывает сразу обе нижние и/или верхние конечности и т.д.) — о полиневропатии. Патологический процесс может охватывать как черепно-мозговые нервы, так и периферические.
Поражения периферических нервных стволов, в основе которых лежит ущемление увеличившегося в результате воспаления и отека нерва в мышечно-костном туннеле, называются туннельным синдромом (также существует название компрессионно-ишемическая невропатия).
Различают десятки туннельных синдромов, самый известный из которых запястный.
Причины и разновидности невропатии
В 30% случаев невропатия считается идиопатической (то есть, возникшей по неизвестным причинам).
В остальном причины недуга можно разделить на внутренние и внешние.
Причины, связанные с различными внутренними патологиями:
- эндокринные заболевания, из них на долю сахарного диабета приходится около трети всех невропатий;
- авитаминоз, в особенности дефицит витаминов группы В;
- аутоиммунные заболевания;
- рассеянный склероз;
- ревматоидный артрит и др.
К внешним факторам, провоцирующим развитие невропатии, относят:
- алкоголизм (частое следствие — невропатия нижних конечностей);
- травмы;
- интоксикации;
- инфекции.
Нередко причиной поражения нервов является наследственный фактор. В таких случаях недуг может развиваться автономно, без какого-либо дополнительного пагубного воздействия.
Невропатия — очень серьезный недуг, который нуждается в квалифицированном диагностировании и адекватном лечении. Если вас беспокоят любые из ниже перечисленных симптомов, незамедлительно обратитесь к врачу-неврологу!
В зависимости от локализации заболевания, различают невропатии верхних, нижних конечностей и черепно-мозговых нервов, например:
Невропатия лицевого нерва
Может развиться вследствие перенесенной черепно-мозговой травмы, вирусной инфекции, переохлаждения, неудачного стоматологического вмешательства, депрессии, беременности и родов, а также из-за новообразования. Признаками заболевания являются: ослабление мышц со стороны пораженного нерва, слюно- и слезотечение, невозможность полностью сомкнуть веки.
Невропатия тройничного нерва
Вызванное различными причинами (челюстно-лицевые операции, зубной протез, сложные роды, наследственность) поражение нервных окончаний десен, верхней и нижней губы, подбородка. Больные жалуются на сильные лицевые боли со стороны пораженного нерва, отдающие в верхнюю, нижнюю челюсти, не снимаемые анальгетиками. Также отмечаются истечение из одной ноздри, слезотечение и покраснение глаза.
Невропатия лучевого нерва
Нередко возникает на фоне так называемого «сонного паралича», т. е. сдавливания нерва из-за неправильного положения кисти руки. Встречается у людей, употребляющих наркотики или спиртное.
А также прогрессирует при переломах кисти, бурсите или артрите.
Проявляется нарушением тыльного сгибания кисти (кисть висит), онемением большого и указательного пальцев, боли может возникнуть по наружной поверхности предплечья.
Невропатия срединного нерва
Поражение данной области верхней конечности может возникнуть при растяжении, переломе, сахарном диабете, ревматизме, подагре, новообразовании, а также в случае передавливания нерва. Проявляется сильными болями (а также онемением и жжением) в предплечье, плече, кисти, большом, указательном и среднем пальцах.
Невропатия локтевого нерва
Причиной этого недуга может быть травматическое (растяжение, надрыв и разрыв) или иное поражение локтевого нерва (к примеру, вызванное бурситом, артритом). Проявляется онемением первого и половины четвертого пальцев, уменьшением кисти в объеме, снижением объема движения.
Невропатия седалищного нерва
Обычно становится следствием серьезного увечья или заболевания (ножевое или огнестрельное ранение, перелом бедра или костей таза, межпозвонковая грыжа, онкология). Проявляется болями по задней поверхности бедра, голени, ягодицы со стороны поражения нерва.
Невропатия нижних конечностей
Может развиться из-за чрезмерных физических перегрузок, опухолей в области таза, переохлаждения организма, а также вследствие употребления некоторых препаратов. Симптомы — невозможность наклона вперед, боль в задней поверхности бедра, онемение голени.
Невропатия малоберцового нерва
Возникает на почве ушибов, вывихов и других травм, а также из-за искривления позвоночника, туннельного синдрома, ношения узкой неудобной обуви. Проявления: невозможность тыльного сгибания стопы, петушиная походка (больной не может согнуть стопу «на себя»).
Симптомы невропатии
Многообразие видов заболевания объясняет огромное количество специфических проявлений. И все же можно выделить наиболее характерные признаки нейропатии:
- отечность тканей в пораженной области;
- нарушение чувствительности (болезненность, онемение, похолодание, жжение кожи и др.);
- мышечная слабость;
- спазмы, судороги;
- затруднение движений;
- болезненность/ острая боль в пораженном участке.
Мононевропатии конечностей никогда не сопровождаются общемозговыми симптомами (тошнота, рвота, головокружения и т.д.), черепно-мозговые невропатии могут проявляться подобными симптомами и, как правило, сопровождают более серьезные заболевания нервной системы головного мозга.
Полинейропатии проявляются нарушением чувствительности, движения, вегетативными расстройствами. Это серьезная патология, которая изнaчaльнo пpoявляeтcя в виде мышeчнoй cлaбocти (пapeзoв), а затем может привести к параличам нижних и вepхних кoнeчнocтeй. Процесс может охватывать также туловище, чepeпные и лицeвые нepвы.
Диагностика и лечение невропатии
При диагностике невропатии первичную информацию доктору дают опрос и осмотр пациента, а также пальпация, проверка чувствительности и двигательной активности пораженной области.
Дополнительно могут быть назначены лабораторные тесты и аппаратные исследования:
После получения результатов всех обследований врач избирает наиболее эффективную в данном случае тактику лечения.
Хирургические методики лечения невропатии используются в случаях, когда необходимо сшивать поврежденный нерв.
Медикаментозная терапия подразумевает назначение противовирусных, противовоспалительных, обезболивающих, противоспазмических и седативных средств, а также препаратов, улучшающих нервную проходимость, и витаминов. При наличии причинного заболевания лечение основного недуга проводится параллельно с лечением нейропатии.
Наиболее эффективными при лечении невропатии считаются физиотерапевтические методы:
- лечебная физкультура;
- иглорефлексотерапия;
- электрофорез;
- магнитотерапия;
- лазеротерапия;
- водолечение;
- массаж;
- иглоукалывание;
- водолечение и т.д.
В многопрофильной клинике «МедикСити» вы можете пройти всестороннюю неврологическую диагностику у лучших специалистов в этой области в любое удобное для вас время. Доверьте решение медицинских проблем профессионалам!
Источник: https://www.mediccity.ru/directions/87