Вздутие прямой кишки
Причины и лечение вздутия кишечника у взрослых
Вздутие кишечника — такое состояние знакомо многим людям. У одних оно возникает в результате серьезных заболеваний органов пищеварения, у других — в силу потребления некачественных или способствующих вздутию продуктов. Повышенное газообразование появляется после праздников, когда человек съел больше, чем всегда.
Вздутие кишечника характеризуется не только увеличением живота в размерах, но и рядом неприятных ощущений: бурления, болей, резей. Это состояние очень характерно для младенцев. Их кишечник еще не сформировался до конца, и нужно предпринимать определенные меры, чтобы наладить его работу. Это довольно естественное явление. Но не менее часто газы мучают взрослых, вполне здоровых людей.
Причины неприятности
Постоянное вздутие мешает человеку вести нормальный образ жизни. Симптомы появляются в результате:
Пища задерживается в желудке, не имея возможности нормально перевариваться, возникают газы, чувство распирания. Метеоризм хоть и естественное явление, но чаще он является причиной заболеваний ЖКТ.
Среди недугов, которые сопровождают вздутие и рези в животе, — запор. Он частый спутник и хронического панкреатита. Это заболевание проявляется, когда в организме не хватает необходимых ферментов, которые вырабатывает поджелудочная железа. Такой процесс сопровождают сильное вздутие живота и повышенное газообразование после каждого приема пищи.
Симптомы вздутия кишечника проявляются и при его непроходимости. Газы не могут нормально отходить из-за присутствия в кишечнике инородного тела или опухоли, полипов, иных новообразований.Вздутие кишечника происходит и по причине синдрома раздраженного кишечника, поскольку и при таком состоянии нарушается двигательная активность этого органа. Люди, у которых диагностируют непереносимость лактозы (она содержится в молоке и молочных продуктах), страдают от метеоризма.
Вздуваться желудок и кишечник могут вследствие поедания продуктов, способствующих газообразованию. Среди них:
- бобовые культуры (фасоль, горох, чечевица);
- копчености;
- капуста;
- редис и редька;
- яблоки;
- сливы;
- виноград;
- семечки, орехи;
- сладости;
- изделия из дрожжевого теста.
Нежелательно есть блюда, которые могут вызвать запор. Стоит исключить из рациона рис, фастфуд, сладости, манную кашу, крепкие бульоны, чай, шоколад, макароны.
Наиболее яркие и скрытые симптомы метеоризма
Вздутие живота характеризуется резями, чувством сдавливания в нижней части брюшины, болями в правом или левом боках, ощущениями распирания. Если метеоризм сильный, человек чувствует будто сейчас лопнет.
При вздутии могут наблюдаться и отрыжка, изжога, неприятные ощущения в пищеводе. Газы образуются и не дают покоя пациенту, если он в период приема пищи заглатывает слишком много воздуха. Начинается икота и вздутие.
Нередко плохое пережевывание пищи приводит к чувству дискомфорта не только в желудке, но и в кишечнике. При этом человек ощущает присутствие «камня», от которого невозможно избавиться.
Большое потребление сильногазированных напитков вызывает вздутие, поскольку газы не могут быстро выйти и начинают мучить человека. Когда в желудке происходит брожение, пациент, принимающий газированные напитки, может чувствовать не простую отрыжку, а с отвратным привкусом.
Больной чувствует, что кишечник опорожняется не до конца. Ему и не хочется в туалет, но он приходит к выводу, что может наступить запор, поскольку каловые массы довольно плотные и выходят в небольших количествах. Изо рта дурно пахнет.
Кожа больного приобретает неестественно желтый цвет. Появляются высыпания. Иногда болезненность при метеоризме проявляется у пациента не только внизу живота, но и в задней части. Это говорит о застаивании газов именно в том районе кишечника.
Если женщина желает сесть на диету, стоит делать это постепенно, поскольку отказ от некоторых продуктов вызывает неправильное пищеварение и повышенное газообразование. Среди симптомов не только характерные рези, но и бессонница, тревожность, хроническая усталость, раздражительность.
Как заставить работать кишечник?
Вздутия кишечника лечение в домашних условиях предполагает полный отказ от продуктов, которые вызывают брожение и метеоризм. Желательно пропить курсом активированный уголь. Дозировку назначит доктор. Для этого нужно обратиться к гастроэнтерологу, пройти обследование.
Принимать рекомендовано и ряд препаратов, которые снижают газообразование, схлопывают пузырьки в животе. Среди таких лекарств:
- Мотилиум;
- Домперидон;
- Эспумизан
Хорошо налаживает пищеварение, помогает избежать интоксикации и повышенного газообразования Полисорб. Этот препарат выпускается в виде порошка, из которого готовят суспензию. Количество принимаемого внутрь лекарства зависит от массы тела. Прежде чем лечить вздутие, нужно проконсультироваться с врачом и пройти тщательное обследование.
На период лечения стоит отказаться от потребления яиц, сладостей, фасоли. Любое средство от метеоризма не справится с проблемой, если больной продолжит неправильно питаться и не откажется от продуктов, вызывающих метеоризм и запор.
Если вздутие кишечника — следствие аллергии на какую-либо еду, важно выявить этот компонент пищи и отказаться от него. Когда очень хочется съесть этот продукт, стоит делать это понемногу и редко. Так советуют специалисты, которые считают, что симптомы и лечение метеоризма — довольно распространенное явление при непереносимости той или иной пищи.
Людям, склонным к повышенному газообразованию, не стоит принимать содовую воду от изжоги. Это лекарство вызывает метеоризм. Человек, пьющий содовую, провоцирует химическую реакцию с выделением углекислоты. Неминуемо состояние, когда желудок и кишечник будут распирать газы.Запор, который пациент лечит слабительными препаратами, уйдет, но при этом стоит пить еще и те лекарства, которые помогают избавиться от вздутия.
Домашнее лечение народными средствами
Как лечить метеоризм, начавшийся внезапно? При этом человек не может срочно обратиться к доктору, а скорую помощь по этому поводу не вызывают. С неприятностью можно справиться самостоятельно.
Важно отказаться от приема пищи и пить чистую или минеральную воду без газа. На следующий день рекомендовано есть лишь рисовую кашу, сваренную на воде с добавлением небольшого количества соли, желательно в небольших количествах, иначе это приведет к возникновению запора.
Вместо обычного чая нужно заваривать себе травяной чай. Такие настойки избавят от чувства дискомфорта и тяжести в животе. Важно полностью пересмотреть рацион. Предпочесть телятину, курицу, индейку.
В супы лучше добавлять крупы, а не фасоль или горох. Необходимо отказаться от употребления грибных бульонов и супов. Нежелательно есть борщ. В него по рецепту добавляется капуста.
Не стоит при готовке делать луковую зажарку на постном масле.
Как можно меньше стоит пить молока. Принятый на ночь стакан этого напитка пациентом, который страдает метеоризмами и запорами, испортит сон. Не нужно есть много сыра, особенно твердых сортов.
Полезно готовить чаи с добавлением следующих трав:
- ромашки;
- зверобоя;
- мяты;
- мелиссы с пустырником.
Стоит по назначению врача купить в аптеке сбор, способствующий оптимальному выведению кала. Он содержит один из этих компонентов: лопух, фенхель, тмин, укроп, петрушку, кардамон, имбирь, золототысячник.
Важно постоянно следить за ощущениями в животе при приеме новых продуктов или блюд. Если минут через 5–10 наступил дискомфорт, вплоть до болей и тяжести, стоит вычеркнуть такую еду из списка покупаемых в магазине.
Ряд упражнений, помогающих при устранении вздутия
Самочувствие пациента улучшится, если помимо препаратов от газообразовани, он будет предпринимать дополнительные меры. Среди них физические упражнения, которые направлены на скорейшее избавление от вздутия и газов.
Ежедневно, прямо с утра, в качестве зарядки необходимо выполнять приседания, поднимания ног, наклоны в разные стороны. Начинать следует с самых маленьких нагрузок, увеличивая с каждым днем.
Необходимо заняться и плаванием, сочетая его со спортивной ходьбой, утренними пробежками. Такие процедуры очень полезны пациентам любого возраста, которые страдают повышенным газообразованием и запорами. Недаром врачи говорят: движение — жизнь и отличное самочувствие!
Важно знать
Прием пищи должен осуществляться в спокойной обстановке, без спешки. Продукты следует хорошо готовить, не есть их в сыром виде. Важно тщательно пережевывать пищу.
Есть мнение специалистов о том, что каждый кусочек, прежде чем проглотить, необходимо прожевать тщательно. Для этого стоит совершить ровно 33 жевательных движения.
Только в этом случае переваривание будет оптимальным, а стул регулярным и правильным.
Питаться желательно дробно и часто, до 6 раз в день. Обязательно делать это дома. А если обедать приходится на работе, лучше взять с собой заранее приготовленные блюда и съесть в положенное время. Прием пищи должен осуществляться по часам. Рекомендовано завтракать, обедать, полдничать и ужинать в одно и то же время. Стоит отказаться от перекусов и ночных супов.Прием лекарств от вздутия необходимо осуществлять под строгим контролем врача. Нельзя заниматься самолечением. Если доктор прописал индивидуальную дозировку, стоит ее придерживаться, не превышая количество препарата.
Самое безопасное лекарство — активированный уголь. Он хорошо помогает пациентам, страдающим вздутием, которое является следствием панкреатита. При усилении симптомов этого заболевания важно срочно обратиться к доктору, обследоваться.
Хорошее средство от запора и вздутия — сок сырой тыквы. Его стоит готовить самостоятельно, посредством соковыжималки. На день хватит 300 мл. На следующие сутки рекомендован свежий сок.
Желательно периодически применять и еще одно народное средство: сок алоэ с медом. Снадобье принимают на ночь. Наутро обеспечен хороший стул и отсутствие газообразования. Рекомендовано смешать 3 части сока алоэ с 1 частью меда. Это избавит и от застоя желчи в организме.
Итак, появление тяжести в животе, ощущение дискомфорта и вздутия свидетельствуют о том, что человек испытывает симптомы метеоризма. Устранять эту неприятность важно комплексно.
Главное — пересмотреть рацион и убрать из него продукты, вызывающие повышенное газообразование. Следующий шаг — посещение специалиста и полное обследование. Метеоризм — следствие ряда заболеваний внутренних органов.
Если начать их лечить, можно избавиться от запоров, излишнего газообразования.
Источник: https://kiwka.ru/kishechnik/vzdutie.html
Вздутие кишечника: причины и лечение у взрослых, профилактика
Газообразование в кишечнике – естественный процесс, который происходит в организме здорового человека.
В норме человек не ощущает при этом какого-либо дискомфорта, но вследствие ряда причин газы могут образовываться слишком активно и самочувствие ухудшается.
Повышенным газообразование может считаться в тех случаях, когда освобождение газов происходит более 25 раз в день при норме около 10-14. Какие же причины вызывают данное явление и как избавиться от проблемы?
Вздутие кишечника: причины и лечение у взрослых
Причины и симптомы повышенного образования газов
Газы, образующиеся в кишечнике, представляют собой метан, углекислый газ, сероводород и водород. Они обеспечивают нормальную перистальтику, помогают пище продвигаться по кишечнику и выводятся с помощью отрыжки или через прямую кишку, а незначительное их количество всасывается в кровоток.
Газы в кишечнике
При чрезмерном газообразовании возникает явление, которое принято называть вздутием живота – он становится твердым, увеличивается в размерах, а у человека наблюдается отрыжка, отхождение газов с неприятным запахом, урчание и дискомфорт.
Иногда вздутие сопровождается тошнотой, болезненными спазмами, общей слабостью и тяжестью в животе, но обычно все неприятные симптомы исчезают после дефекации.
Причины чрезмерного газообразования могут быть непатологическими, то есть теми, которые не связаны с заболеваниями внутренних органов, или патологическими. В первую категорию входят следующие факторы:
- нарушение режима питания (человек перекусывает на ходу, плохо пережевывает пищу, ест слишком быстро, переедает);
- употребление вредных продуктов или тех, которые вызывают образование газов – капуста, бобовые культуры, сдобные продукты, жирные блюда;
- устранение изжоги с помощью соды;
- частое потребление газированных напитков;Заболевания, которые способствуют повышенному газообразованию
- привычка жевать жвачку, сосать леденцы или грызть семечки;
- курение и злоупотребление алкогольными напитками;
- чрезмерные физические нагрузки;
- продолжительный прием некоторых лекарственных препаратов (противовоспалительные средства, антибиотики, слабительные);
- стрессовые ситуации – во время стрессов у некоторых людей нарушается нормальная перистальтика кишечника;
- менструация или беременность.
Употребление вредной пищи — одна из возможных причин
В вышеперечисленных случаях газообразование и метеоризм не требуют медицинской помощи – достаточно скорректировать образ жизни и рацион питания.
При развитии заболеваний и патологий пищеварительной системы, которые часто выступают причинами вздутия живота, без врачебной консультации не обойтись, иначе неполадки в организме могут вызвать неприятные последствия.
Чаще всего газообразование, вызванное патологическими причинами, сопровождается другими неприятными симптомами и проявлениями.
Таблица. Причины вздутия кишечника, симптомы.
| Дисбактериоз (нарушение баланса между полезной и патогенной микрофлорой кишечника) | Легкий дискомфорт в животе, каловые массы желтоватого или зеленоватого цвета, рвота, лихорадка и сильные спазмы отсутствуют |
| Язвенные поражения желудка и двенадцатиперстной кишки | Изжога, боли, нарушение дефекации |
| Холецистит | Горький привкус во рту, изжога (при повышенной выработке кислоты или наличии камней), температура |
| Воспалительные процессы кишечника, динамическая непроходимость | Отхождение газов, запор, тошнота и рвота |
| Панкреатит | Интенсивные боли в животе, тошнота, жидкий стул, отвращение к жирным продуктам |
| Инфекционные болезни кишечника (заражение бактериями, болезнь Крона, неспецифический язвенный колит) | Болезненность в области живота, частый жидкий стул, тошнота и рвота, повышение температуры (часто до высоких цифр) |
| Механическая непроходимость (спайки, опухоли, стеноз) | Бледность кожи, приступообразные боли, спутанность сознания, обмороки, распирание в животе |
| Глистная инвазия | Понос, дискомфорт в животе, зуд и жжение в заднем проходе |
| Сосудистая непроходимость | Неприятные ощущения в животе, понос с примесями крови в каловых массах |
Сосудистая кишечная непроходимость
Чем опасно вздутие живота?
Само по себе вздутие живота нельзя назвать заболеванием, поэтому прямой угрозы жизни или здоровью оно не представляет. Но заболевания и патологии, которые сопровождаются данным явлением, могут вызывать серьезные осложнения – например, кишечная непроходимость представляет собой опасную патологию, требующую немедленного хирургического вмешательства.
Вздутие живота
Кроме того, постоянное газообразование может вызывать сбои в пищеварительной системе, ухудшение всасывания питательных веществ, снижение тонуса кишечника и развитие гнилостных процессов в кишках.
Неприятности с пищеварением оказывают негативное влияние на работоспособность, внешний вид и психоэмоциональный фон человека: больной становится раздражительным, быстрее устает, кожа становится землистой и загрязненной, волосы – тусклыми и ломкими.
Что делать при симптомах вздутия?
Что делать при вздутии живота
Если вздутие живота наблюдается редко и имеет точные причины (например, возникает после обильной трапезы, употребления определенных продуктов и т. д.), у больного не должно возникать серьезных опасений.
В случаях, когда данное состояние сопровождает человека на протяжении долгого времени, рекомендуется как можно скорее обратиться к врачу.
Чтобы установить причину газообразования, больному нужно будет пройти ряд исследований, включая анализ крови, кала, УЗИ и рентген брюшной полости, гастроскопию желудка. Комплексная диагностика поможет поставить точный диагноз и назначить адекватное лечение.
Рентген органов брюшной полости
Лечение вздутия живота: общие рекомендации
Чтобы устранить вздутие живота и газообразование, в первую очередь, следует нормализовать режим питания.
Пищу следует принимать в одно и то же время, причем трапезы должны быть полноценными (первое, второе), пережевывать ее тщательно, не разговаривая и не отвлекаясь на посторонние занятия. Еду нельзя запивать водой, это тоже может спровоцировать повышенное газообразование.
Из рациона лучше исключить цельное молоко, заменив его кисломолочными продуктами, жирное мясо, субпродукты, сдобные хлебобулочные изделия, горох, гречку, газированные напитки, шоколад и кофе.
Цельное молоко нужно исключить из рациона
Кроме того, нужно ограничить потребление сырых овощей и фруктов – несмотря на то, что они содержат витамины и микроэлементы, подобные продукты вызывают брожение в кишках. Предпочтительно употреблять их в термически обработанном виде – отваривать, запекать, готовить на пару.Ограничьте употребление сырых овощей и фруктов
Чтобы нормализовать процессы пищеварения, нужно по возможности отказаться от тяжелых физических нагрузок, особенно после еды, вести активный образ жизни и исключить вредные привычки.
Лечение вздутия медикаментозными препаратами
Для устранения вздутия живота применяются несколько групп медикаментозных средств, которые снимают неприятные симптомы и улучшают самочувствие больного.
- Пеногасители. Механизм действия лекарственных средств основывается на осаждении слизистой пены, в которой находятся пузырьки воздуха, вызывающие дискомфорт. После приема препарата воздух выводится из кишечника через слизистую оболочку. Пеногасители не вызывают привыкание, нетоксичны, и могут использоваться даже в детском возрасте. В число наиболее эффективных препаратов входят «Эспумизан», «Редугаз», «Симетикон».
«Редугаз»
- Пробиотики. В данную категорию входят средства, которые заселяют микрофлору полезными микроорганизмами и подавляют рост вредоносных бактерий. Обычно используются для устранения дисбактериоза и последствий приема антибиотиков. Самые известные препараты-пробиотики – «Хилак форте», «Линекс», «Йогулакт», «Бифидумбактерин».
«Линекс»
- Энтеросорбенты. Медикаментозные средства, которые впитывают избыток газов в кишечнике вместе с токсинами и вредными веществами. Недостаток препаратов заключается в том, что вместе с газами они выводят полезные элементы, поэтому энтерособенты не рекомендуется принимать в течение долгого времени. К данной группе препаратов относятся уголь белый и черный, «Энтеросгель», «Полисорб», «Смекта».
«Полисорб»
- Ферментативные препараты. Применяются при недостаточной выработке ферментов поджелудочной железы, устраняют неприятные симптомы переедания. В перечень подобных медикаментозных средств входят «Креон», «Фестал», «Панкреатин».
«Панкреатин»
- Антагонисты дофамина. Препараты, блокирующие деятельность особых рецепторов и улучшающие перистальтику кишечника. Эффективно устраняют тошноту, отрыжку и боли в животе, обеспечивают нормальную дефекацию и отхождение газов. Самые распространенные лекарства из данной категории – «Домперидон», «Мотилиум».
«Мотилиум»
Перед приемом любого из вышеперечисленных препаратов необходимо проконсультироваться с врачом и внимательно ознакомиться со списком противопоказаний и побочных эффектов.
Не стоит забывать, что все медикаментозные средства, использующиеся при вздутии живота, устраняют только симптомы, но не причину неприятных ощущений.
При серьезных заболеваниях и патологиях они способны смазать клиническую картину заболевания и усложнить постановку диагноза.
Лечение вздутия живота народными средствами
Помимо лекарственных средств, повышенное газообразование и метеоризм можно лечить с помощью народных рецептов, которые действуют не менее эффективно, чем аптечные препараты.
- Отвар укропа. Средство, которое применяется для устранения колик в животе у младенцев, можно использовать и у взрослых. Столовую ложку семян растения залить пол-литра воды, прокипятить, настоять 3 часа, принимать по 170 мл после еды. Вместо обычного укропа можно использовать сладкий укроп.
Отвар укропа
- Картофельный сок. Сок сырого картофеля хорошо устраняет газообразование и метеоризм. Очищенные и промытые корнеплоды натереть на терке, отжать стакан сока и пить ежедневно по несколько столовых ложек. После приема средства нужно полежать 10-15 минут, курс лечения составляет не более 10 дней.
- Настой корней одуванчика. Взять 2 столовых ложки измельченного сырья на литр кипятка, оставить на несколько суток, после чего профильтовать и пить перед каждой трапезой.
Корни одуванчика
- Семена моркови. Морковь и ее семена способствуют нормализации пищеварения и устранению неприятных симптомов вздутия. Семена растения перемолоть на кофемолке, принимать ежедневно по 1/3 столовой ложки 2-3 раза в день, или использовать в качестве приправы для блюд.
- Травяной сбор. Наиболее эффективен при метеоризме травяной сбор, состоящий из валерианы, фенхеля и мяты в пропорциях 1:1:2. Компоненты необходимо смешать, взять две столовых ложки сбора, запарить стаканом кипятка и настоять три часа. Принимать средство по полстакана дважды в день.
Фенхель
Вместо чая и кофе при вздутии живота рекомендуется пить отвары ромашки, мяты, корня валерианы, зверобоя, а также добавлять в блюда пряности и специи, которые уменьшают газообразование – в их число входят петрушка, тмин, имбирь, кардамон.
Так как регулярное вздутие живота может указывать на серьезные заболевания пищеварительной системы и внутренних органов, самолечение способно усугубить состояние больного, поэтому при появлении характерных симптомов следует проконсультироваться с врачом.
Источник: https://stomach-info.ru/bolezni-kishechnika/disbakterioz/vzdutie-kishechnika-prichiny-i-lechenie-u.html
Опухоли прямой кишки
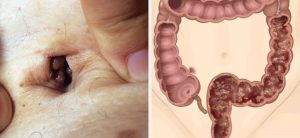
Опухоли прямой кишки представляют собой гетерогенную группу новообразований, различных по гистоструктуре, темпам роста и клиническому течению, развивающихся в дистальном сегменте толстого кишечника. Наиболее серьезной проблемой считается рак прямой кишки, уровень смертности при котором один из самых критических в мире.
В последнее время заболеваемость раком прямой кишки выросла в несколько раз. Распространенность опухолей ректального отдела составляет около 35-40% от всех новообразований кишечника. Патология чаще выявляется у возрастных пациентов, в основном болеют жители высокоразвитых стран Северной Америки, Западной Европы, Австралии, России.
Изучением особенностей развития опухолевых процессов прямой кишки занимаются специалисты в сфере клинической онкологии и проктологии.
Причины
Основными причинами развития опухолей прямой кишки являются предраковые заболевания, единичные и множественные полипы кишечника, хронические запоры, пролежни и язвы прямой кишки, нарушения иммунной системы, негативное влияние канцерогенов и генетические факторы.
У большинства больных раком данной локализации наблюдается иммунный дисбаланс, при котором клетки противоопухолевого иммунитета перестают функционировать должным образом. В результате происходит образование и дальнейшее размножение опухолевых клеток. Иммунный механизм развития опухолей прямой кишки, как правило, сочетается с другими механизмами канцерогенеза.
В частности, большую роль в формировании онкологического процесса играет хроническое воспаление кишечника.
К предраковой патологии кишечника относят такие распространенные болезни, как проктит, геморрой, анальная трещина, парапроктит, проктосигмоидит, неспецифический язвенный колит и болезнь Крона.
Важную роль в развитии опухолей играют канцерогены, такие как нитриты, промышленные яды, химикаты, радиация, насыщенные жиры, различные вирусы и так далее.
Одним из важнейших факторов появления опухолей прямой кишки является наследственная предрасположенность: повышенный риск заболеваемости отмечается у людей, ближайшие родственники которых имеют колоректальный рак.
Опухоли прямой кишки могут иметь доброкачественный или злокачественный характер. Доброкачественные новообразования включают эпителиальные, неэпителиальные опухоли и карциноид. Эпителиальные новообразования представлены полипами, ворсинчатыми опухолями и семейным диффузным полипозом толстого кишечника.
Выделяют следующие виды полипов прямой кишки: железистые и ворсинчато-железистые (аденопапилломы, аденомы); милиарные (гиперпластические); фиброзные; ювенильные (кистозно-гранулирующие). За полип может быть принята подслизистая карциноидная опухоль прямой кишки.Ворсинчатая опухоль характеризуется множественными сосочковыми разрастаниями ректального эпителия, представленными либо отдельным узлом на ножке, либо достаточно обширным участком неоплазии, поражающим значительную часть прямой кишки.
Такая опухоль имеет очень высокий потенциал малигнизации и поэтому подлежит радикальному удалению в кратчайшие сроки после выявления.
Неэпителиальные новообразования прямой кишки встречаются крайне редко, они развиваются из мышечной, жировой, нервной и соединительной ткани, сосудов системы крово- и лимфообращения.
Эти новообразования обычно локализуются в подслизистом или мышечном слое, под серозной оболочкой, а в тех участках, где она отсутствует – распространяются на окружающую параректальную клетчатку.
Среди доброкачественных опухолей прямой кишки неэпителиальной природы чаще всего диагностируют фибромы, миомы, липомы, кавернозные ангиомы, нейрофибромы, лимфангиомы.
Карциноид представляет собой нейроэндокринное новообразование, продуцирующее гормоноподобные вещества (серотонин, простагландины, гистамин и другие). Клиника определяется веществом, которое выделяет опухоль, и его концентрацией. Карциноид требует оперативного лечения.
Злокачественные опухоли прямой кишки также разделяются на эпителиальные (рак: железистый — аденокарцинома, плоскоклеточный, перстневидно-клеточный, солидный, скирр, смешанный; меланома, меланобластома) и неэпителиальные (лейомиосаркома, лимфома, ангиосаркома, неврилеммома, рабдомиома и неклассифицируемые опухоли). Около 70% опухолей прямой кишки представлены раком. По характеру роста опухолевого узла выделяют эндофитные, экзофитные, диффузные опухоли и плоскоклеточный рак кожи анального отверстия и заднего прохода. В 85% случаев рак локализуется в ампулярной части прямой кишки.
Симптомы опухолей
Доброкачественные опухоли прямой кишки зачастую протекают бессимптомно, особенно при их небольших размерах. Если новообразование имеет крупные размеры, то оно манифестирует кишечной непроходимостью и незначительными кровянистыми выделениями из анального отверстия.
Доброкачественные новообразования обычно не нарушают общего состояния больного и не сопровождаются обильными выделениями из прямой кишки, хотя развитие воспалительного процесса на фоне множественного полипоза может приводить к появлению хронических кровотечений, поносов с выделением большого количества окрашенной кровью слизи, анемизации пациента, нарастанию общей слабости и истощения. Полипы, расположенные в области анального сфинктера, могут выпадать наружу и ущемляться.
Злокачественные опухоли прямой кишки на ранних стадиях развития могут никак не проявляться. Ситуация усложняется еще и тем, что многие больные зачастую не придают должного внимания симптомам.
У большинства пациентов, у которых диагностируется рак прямой кишки, имеется хроническая проктологическая патология, например, геморрой, анальная трещина, свищи прямой кишки или парапроктит. Данные заболевания имеют схожую с опухолями клиническую симптоматику.Поэтому пациенты могут воспринимать клинику рака прямой кишки как очередные проявления своей хронической болезни. В основном люди обращаются в больницу только при наличии серьезных симптомов.
Опухоли прямой кишки проявляются выделениями из анального отверстия, симптомами раздражения кишечника, нарушением проходимости каловых масс и признаками ухудшения общего состояния. Выделения могут быть слизистыми или кровянистыми. При низкой локализации опухоли выделения имеют вид алой крови.
Если новообразование находится в ампулярном, среднем и верхнем сегменте прямой кишки или в ректосигме, то характерны слизисто-кровянистые выделения во время дефекации. Симптомом раздражения ректального отдела кишечника является приступообразная боль. Также больных может беспокоить дискомфорт внизу живота и ощущение сдавливания кишечника.
Пациенты отмечают появление ложных позывов на дефекацию.
Вначале заболевание может проявляться расстройством стула, за которым следует кишечная непроходимость. Опухоли прямой кишки крупных размеров, напротив, манифестируют преимущественно запорами. Болезнь часто сопровождается такими симптомами, как вздутие кишечника и болезненное урчание.
Если у больного развилось нарушение проходимости кишки, его беспокоит задержка стула и отхождения газов, интенсивные боли по ходу кишечника, рвота и др. При прогрессировании рак прямой кишки проявляется общими симптомами, такими как немотивированная общая слабость, бледность кожных покровов, снижение работоспособности, уменьшение массы тела вплоть до кахексии, снижение аппетита.
Также при этом заболевании часто наблюдается длительно персистирующая субфебрильная температура.
Для раннего выявления рака прямой кишки очень важно знать все возможные клинические проявления болезни. Ранние признаки злокачественных опухолей прямой кишки в основном неспецифичны. Они могут наблюдаться при многих других заболеваниях.
Однако длительное сохранение таких симптомов, как общая слабость, субфебрилитет, запоры и дискомфорт в прямой кишке, должно насторожить пациента и доктора.Выделение крови при дефекации и признаки кишечной непроходимости свидетельствуют о поздних стадиях заболевания.
Злокачественная опухоль прямой кишки нередко осложняется такими угрожающими для жизни состояниями, как прорастание новообразования в окружающую клетчатку и соседние органы, перфорация опухоли с развитием парапроктита, флегмоны малого таза либо пельвиоперитонита, профузное кровотечение и обтурационная кишечная непроходимость.
Диагностика
Несмотря на доступность опухолей прямой кишки для визуализации, их диагностика на сегодняшний день чаще всего является запоздалой. Комплексное обследование пациента с подозрением на данную патологию заключается в сборе клинических данных (жалобы, семейные анамнез, пальцевое исследование, осмотр в зеркалах), проведении инструментальных и различных лабораторных методов исследования.
Из инструментальных методик наибольшее значение имеют ректороманоскопия с биопсией, патогистологическим и цитологическим исследованием тканей; УЗИ и КТ для оценки распространенности процесса, визуализации метастазов; обзорная рентгенография ОБП, ирригоскопия; лапароскопия для визуализации и удаления внутрибрюшинных метастазов. Лабораторная диагностика включает общеклинические анализы крови, кала, мочи, биохимический скрининг, пробы на скрытую кровь.
Лечение опухолей прямой кишки
Выбор тактики ведения пациентов с новообразованиями данной локализации является прерогативой хирурга-онколога и проктолога. Для лечения опухолей прямой кишки используются хирургические, лучевые и медикаментозные методики. Лечение доброкачественных опухолей прямой кишки заключается в резекции новообразования. При этой группе заболеваний химиотерапия и лучевая терапия не назначается.
Основной метод лечения злокачественных опухолей прямой кишки — оперативное вмешательство, в ходе которого с опухолью удаляются все близлежащие лимфоузлы.
Принцип оперативного вмешательства определяют с учетом степени прогрессирования процесса. Если патологический процесс перешел на близлежащие ткани и органы, то хирурги используют комбинированные оперативные техники.
Хирургические операции при опухолях прямой кишки должны быть радикальными.
Важную роль в лечении злокачественных опухолей прямой кишки играет лучевая терапия.
Ее используют в том случае, если новообразование прорастает в мышечную оболочку кишечника или же метастазирует в регионарные лимфоузлы.
Лучевую терапию можно проводить непосредственно перед операцией для профилактики рецидивов опухолевого процесса. Максимальная очаговая доза облучения при раке прямой кишки составляет 45 Гр.
Химиотерапия используется при незначительном прогрессировании болезни.
Она проводится либо до вмешательства для уменьшения размеров образования (неоадъювантное лечение), либо после операции для снижения риска возникновения послеоперационных рецидивов (адъювантное лечение).Для терапии злокачественных форм применяется 5-фторурацил в сочетании с оксалиплатином или фолиновой кислотой. В ряде случае химиотерапию комбинируют с лучевой терапией для получения лучшего результата в достижении ремиссии.
Прогноз и профилактика
На прогноз выживаемости при злокачественных опухолях прямой кишки в основном влияет уровень распространенности онкологического процесса. На начальных стадиях рака 5-летняя выживаемость больных составляет 95-100%. Однако, на 4-й стадии болезни в течение года выживает только 10% пациентов.
Если у пациента обнаружены отдаленные метастазы, то средняя продолжительность его жизни составляет 10 месяцев. Признаком хорошего прогноза при раке кишечника является отсутствие рецидивов на протяжении 4 лет после проведенного оперативного лечения.
При доброкачественных новообразованиях прямой кишки прогноз, как правило, благоприятный.
Профилактика опухолей прямой кишки предполагает отказ от приема алкоголя и курения, а также соблюдение правильного питания, которое включает большое количество овощей и фруктов, а также своевременное лечение предопухолевых состояний. Лицам, относящимся к группе риска, показано регулярное прохождение медосмотра с выполнением эндоскопии кишечника и исследованием кала на скрытую кровь.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_proctology/rectal-tumor
Вздутие кишечника: причины, симптомы и лечение
Вздутие живота (точнее, вздутие кишечника) – это скопление большого количества газов в просвете кишечника. В норме у каждого человека в желудочно-кишечном тракте имеется газообразное содержимое.
Увеличенное по каким-либо причинам количество газов вызывает вздутие, вспучивание различных отделов кишечника, проявляющееся увеличением объема живота и рядом других симптомов. Вызвать данное состояние могут как хронические заболевания, так и временные проблемы в организме.
Отчего может произойти скопление газов и вздутие у тех, кто страдает заболеванием желудочно-кишечного тракта и у здоровых людей:
- при потреблении большого количества вызывающих брожение продуктов (бобовых, черного хлеба, сдобы, картофеля, капусты, винограда, чернослива и других);
- при потреблении большого количества газированных напитков;
- при одновременном употреблении «несовместимых» продуктов (например, фруктов во время основного приема пищи);
- при употреблении пищевой соды в качестве «средства от изжоги», провоцирующего повышенное образование газов;
- при быстром поглощении пищи, во время которого происходит заглатывание воздуха;
- при употреблении большого количества тяжелой, жирной пищи, требующей длительного времени переваривания;
- при внезапном резком изменении рациона (например, в случае отказа от мясных продуктов, при переезде в другую местность);
- при переедании.
Вздутие после приема пищи
Часто у здоровых людей происходит интенсивное вздутие кишечника непосредственно после еды.
Избыточное газообразование провоцирует употребление значительного количества молочных продуктов, в частности, цельного молока, свежих овощей и фруктов, гороха, фасоли, бобов, всех видов капусты, картофеля в любом виде, орехов и семечек, свежего белого и черного хлеба, выпечки, сладостей. Патологические процессы, способствующие скоплению газов и вздутию живота:
- аллергические реакции на пищевые продукты;
- паразитарные заболевания (глистные инвазии);
- дисбактериоз;
- острые расстройства пищеварения – диспепсии и кишечные инфекции;
- хронический панкреатит (ферментная недостаточность);
- хронические заболевания желудка – гастриты;
- хронические заболевания кишечника – энтериты, колиты, энтероколиты;
- гепатиты и нарушения нормального оттока желчи из-за проблем с желчным пузырем (дискинезии, желчнокаменная болезнь);
- геморрой;
- запоры, в том числе из-за непроходимости кишечника;
- непереносимость лактозы (отсутствие гормона лактазы);
- «раздраженный кишечник»;
- нарушение кишечного кровообращения;
- целиакия или глютеновая болезнь (неспособность кишечника к расщеплению глютена);
- снижение тонуса кишечной мускулатуры.
Симптомы вздутия кишечника
Газы, в большом количестве скапливаясь в петлях кишечника, вызывают чувство распирания, тяжести, боли различного характера: ноющие, колющие, режущие, схваткообразные. Живот увеличивается в объеме и выглядит как «раздутый». Вздутие может сопровождаться урчанием в животе, отрыжкой, тошнотой, снижением аппетита, неприятным запахом изо рта.
Из-за давления кишечника на диафрагму могут возникать боли в сердце, учащенное сердцебиение, нарушения сердечного ритма, одышка. При постоянном вздутии вероятно появление головных болей, нарушений сна, расстройств настроения, общей слабости.
Со стороны желудочно-кишечного тракта возможны и поносы, и запоры. Газы могут отходить часто с громкими звуками, доставляя неудобства, но могут и задерживаться в кишечнике, все больше его раздувая.
Нежелательные последствия вздутия кишечника:
- стойкое нарушение работы пищеварительной системы;
- скопление продуктов гниения и брожения в нижних отделах кишечника;
- негативные изменения в работе соседних органов;
- недостаточная всасываемость полезных для организма веществ;
- интоксикация организма продуктами гниения и брожения;
- ухудшение общего состояния;
- раздражительность, депрессивные состояния.
Что делать при постоянном вздутии живота?
Если длительное вздутие сопровождает стойкий запор – это повод обратиться за немедленной медицинской помощью, так как налицо клиническая картина кишечной непроходимости. Врач-хирург либо исключит данное заболевание, либо назначит срочное оперативное лечение. Если непроходимость только формируется, доктор может назначить и консервативное лечение, но под медицинским наблюдением.
Постоянное вздутие после приема пищи возникает при панкреатите, дисбактериозе и гельминтозах (при наличии кишечных глистов). В этом случае следует проводить лечение основного заболевания – подобрать совместно с лечащим врачом подходящее лекарственное средство для постоянного приема (как при панкреатите) или временного лечения (как при дисбактериозе или глистной инвазии).
Как лечить вздутие кишечника?
В первую очередь выясняется причина вздутия. При патологии оказывается медицинская помощь и назначается соответствующая терапия. Если госпитализация не требуется, в домашних условиях следует отрегулировать рацион питания.
Полезным будет разгрузочный день, когда в рационе присутствует только отварной рис и несладкий черный или зеленый чай. Рис делится на несколько порций, которые следует съедать через определенные временные промежутки, например, через каждые 3 или 4 часа. Последний прием пищи – не позднее 19 часов.
В дальнейшем из меню исключаются продукты и напитки, ведущие к образованию и скоплению газов. Хлеб следует употреблять вчерашний, желательно из муки грубого помола, включить в рацион кисломолочные продукты, улучшающие работу кишечника.
Мясные блюда следует готовить из нежирного легкого мяса птицы (курицы, индейки), телятины. Кроме диеты, назначаются лекарства от вздутия кишечника для облегчения отхождения газов:
- пеногасители (Эспумизан);
- ферментные препараты (Панкреатин, Мезим, Креон);
- энтеросорбенты (Смекта, уголь активированный, Полисорб, Полифепан);
- пробиотики (Линекс, Хилак-форте, Бифидумбактерин);
- ветрогонные средства растительного происхождения (отвар плодов укропа).
Если имеются боли в кишечнике, дополнительно назначаются спазмолитики (Но-шпа, Дротаверин). При кишечных инфекциях показаны антибактериальные препараты (антибиотики) с учетом чувствительности микроорганизма, вызвавшего заболевание; при глистных инвазиях – антигельминтные средства.
При отсутствии противопоказаний для усиления перистальтики кишечника и быстрейшего отхождения газов рекомендуется ежедневное выполнение физических упражнений. Полезными будут приседания, поднимание ног, наклоны туловища, подъем и опускание корпуса из положения лежа, «велосипед» ногами и другие упражнения. Физзарядку лучше делать утром и вечером.
Источник: https://mojkishechnik.ru/content/vzdutie-kishechnika-prichiny-simptomy-i-lechenie


