Хронический панкреатит
Хронический панкреатит
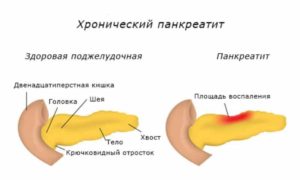

Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции.
При обострении хронического панкреатита возникает боль в верхних отделах живота и левом подреберье, диспепсические явления (тошнота, рвота, изжога, вздутие живота), желтушность кожных покровов и склер. Для подтверждения хронического панкреатита проводится исследование ферментов пищеварительной железы, УЗИ, РХПГ, биопсия поджелудочной железы.
Основные принципы терапии включают соблюдение диеты, прием медикаментов (спазмолитиков, гипосекреторных, ферментных и др. препаратов), при неэффективности – оперативное лечение.
Хронический панкреатит – это воспалительное заболевание поджелудочной железы длительного рецидивирующего течения, характеризующееся постепенным патологическим изменением ее клеточной структуры и развитием функциональной недостаточности.
В гастроэнтерологии на долю хронического панкреатита приходится 5-10 % всех заболеваний органов пищеварения.
В развитых странах в последнее время хронический панкреатит «молодеет», если ранее он был характерен для лиц 45-55 лет, то теперь пик заболеваемости у женщин приходится на 35-летний возраст.
Мужчины страдают хроническим панкреатитом несколько чаше, чем женщины, за последнее время доля панкреатита на фоне злоупотребления алкоголем возросла с 40 до 75 процентов среди факторов развития этого заболевания.
Также отмечен рост возникновения злокачественных новообразований в поджелудочной железе на фоне хронического панкреатита.Все чаще отмечают прямую связь хронических панкреатитов с повышением заболеваемости сахарным диабетом.
Причины
Так же как и в случае острого панкреатита, основными причинами развития хронического воспаления поджелудочной железы являются злоупотребление алкоголем и желчекаменная болезнь.
Алкоголь является непосредственно токсическим для паренхимы железы фактором. При желчекаменной болезни воспаление становится результатом перехода инфекции из желчных протоков в железу по сосудам лимфатической системы, развитием гипертензии желчевыводящих путей, либо непосредственным забросом желчи в поджелудочную железу.
Другие факторы, способствующие развитию хронического панкреатита:
- стойкое повышение содержания ионов кальция в крови;
- муковисцидоз;
- гипертриглицеринэмия;
- применение лекарственных средств (кортикостероиды, эстрогены, тиазидные диуретики, азатиоприн);
- продолжительный стаз секрета поджелудочной железы (непроходимость сфинктера Одди вследствие рубцовых изменений дуоденального сосочка);
- аутоиммунный панкреатит;
- генетически обусловленный панкреатит;
- идиопатический панкреатит (неясной этиологии).
Хронический панкреатит классифицируют:
- по происхождению: первичный (алкогольный, токсический и др.) и вторичный (билиарный и др.);
- по клиническим проявлениям: болевой (рецидивирующий и постоянный), псевдотуморозный (холестатический, с портальной гипертензией, с частичной дуоденальной непроходимостью), латентный (клиника невыраженная) и сочетанный (выражено несколько клинических симптомов);
- по морфологической картине (кальцифицирующий, обструктивный, воспалительный (инфильтративно-фиброзный), индуративный (фиброзно-склеротический);
- по функциональной картине (гиперферментный, гипоферментный), по характеру функциональных нарушений могут выделять гиперсекреторный, гипосекреторный, обтурационный, дуктулярный (секреторную недостаточность также делят по степени выраженности на легкую, среднюю и тяжелую), гиперинсулинизм, гипоинсулинизм (панкреатический сахарный диабет);
Хронический панкреатит различают по тяжести течения и структурных нарушений (тяжелый, средней степени тяжести и легкий). В течение заболевания выделяют стадии обострения, ремиссии и нестойкой ремиссии.
Симптомы хронического панкреатита
Зачастую первоначальные патологические изменения в тканях железы при развитии хронического панкреатите протекают без симптомов. Либо симптоматика слабовыражена и неспецифична. Когда возникает первое выраженное обострение, патологические нарушения уже довольно значительны.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части живота, в левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца.
Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами.
Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи. На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией.
Для уточнения диагноза гастроэнтеролог назначает лабораторные исследования крови, кала, методы функциональной диагностики.
Общий анализ крови в период обострения, как правило, показывает картину неспецифического воспаления.
Для дифференциальной диагностики берут пробы на активность ферментов поджелудочной железы в крови (амилаза, липаза). Радиоиммунный анализ выявляет повышение активности эластазы и трипсина.Копрограмма выявляет избыток жиров, что позволяет предположить ферментную недостаточность поджелудочной железы.
Исследовать размер и структуру паренхимы поджелудочной железы (и окружающих тканей) можно с помощью УЗИ органов брюшной полости, КТ или МРТ поджелудочной железы.
Сочетание ультразвукового метода с эндоскопией – эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри. Также дает дополнительную информацию о проходимости желчевыводящих путей рентгенологическое исследование.
При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.
Осложнения
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественный новообразования поджелудочной железы.
Лечение хронического панкреатита
Лечение осуществляется консервативно или хирургическим путем в зависимости от тяжести течения заболевания, а также от присутствия или развития осложнений.
Консервативная терапия включает в себя следующие составляющие
- Диетотерапия. Больным хроническим панкреатитом в период тяжелого обострения рекомендовано воздержаться от энтерального питания, при стухании назначают диету № 5Б. При хроническом панкреатите употребление алкоголя категорически запрещено, из рациона убирают острую, жирную, кислую пищу, соленья. При панкреатите, осложненном сахарным диабетом, – контроль сахаросодержащих продуктов.
- Обострение хронического панкреатита лечат так же, как и острый панкреатит (симптоматическая терапия, обезболивание, дезинтоксикация, снятие воспаления, восстановление пищеварительной функции).
- Для панкреатитов алкогольного генеза отказ от употребления спиртосодержащих продуктов является ключевым фактором лечения, в легких случаях приводящим к облегчению симптоматики.
Показаниями к хирургическому лечению хронического панкреатита могут стать гнойные осложнения (абсцесс и флегмона), обтурация желчных и панкреатических протоков, стеноз сфинктера Одди, выраженные тяжелые изменения в тканях железы (склероз, обызвествления), кисты и псевдокисты поджелудочной железы, тяжелое течение, неподдающееся консервативной терапии.
Хирургические операции при хроническом панкреатите:
- сфинктеротомия при закупорке сфинктера Одди;
- иссечение камней в протоках поджелудочной железы при конкрементной обтурации;
- вскрытие и санация гнойных очагов (абсцессов, флегмон, кист);
- панкрэктомия (полная или частичная);
- вазэктомия, спланхэктомия (операции иссечения нервов, регулирующих секрецию железы), частичное иссечение желудка (резекция);
- удаление желчного пузыря при осложнениях со стороны большого желчного протока и желчного пузыря;
- техники создания окружных желчных оттоков для снятия нагрузки с основных панкреатических протоков (вирсунгодуоденостомия и др.).
Профилактика
Меры первичной профилактики:
- ограничение употребление алкоголя, рациональное питание, сбалансированная диета без приступов переедания, ограничение в жирной пище, углеводистых продуктах;
- отказ от курения;
- употребление достаточного количества воды (не менее полутора литров в сутки);
- достаточное количество витаминов и микроэлементов в рационе;
- своевременное обращение к врачу по поводу нарушений работы ЖКТ, адекватное и полное лечение болезней органов пищеварения.
Для профилактики обострений хронического панкреатита необходимо соблюдать все рекомендации врача по режиму питания и образа жизни, регулярно (не реже 2-х раз в год) проходить обследование. Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
Прогноз
При следовании рекомендациям по профилактике обострений хронический панкреатит протекает легко и имеет благоприятный прогноз выживаемости.
При нарушении диеты, приеме алкоголя, табакокурении и неадекватном лечении прогрессируют дистрофические процессы в ткани железы и развиваются тяжелые осложнения, многие из которых требуют хирургического вмешательства и могут привести к летальному исходу.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/chronic-pancreatitis
Хронический панкреатит


Хронический панкреатит – это воспаление тканей поджелудочной железы, которое сопровождается нарушением внутренней структуры органа, болью в животе и проблемами с пищеварением. Среди всех заболеваний органов ЖКТ частота хронического панкреатита составляет от 5,1 до 9%, а в последние несколько десятилетий статистика заболеваемости панкреатитом в нашей стране выросла в два раза1.
Хронический панкреатит – коварная болезнь, во многом из-за своего рецидивирующего характера. Пациентов часто беспокоят периоды обострения, сопровождающиеся сильной болью, тошнотой, рвотой.
Откуда берется хронический панкреатит? Что вызывает болезнь и можно ли с ним бороться? Давайте попробуем разобраться.
Симптомы хронического панкреатита
Симптомы хронического панкреатита могут различаться в зависимости от стадии (ремиссия или обострение), формы течения и физического состояния пациента. Основные признаки болезни следующие:
- острая боль без четкой локализации. Болевой синдром может ощущаться в правом подреберье, верхней или средней части живота и распространяться на спину. У многих пациентов боль возникает сразу после приема пищи, особенно, если в рационе содержались жирные, копченые или острые блюда;
- учащенный жидкий стул – один из главных признаков расстройства пищеварения. Проблемы с пищеварением при хроническом панкреатите вызваны нехваткой ферментов;
- тяжесть в животе, тошнота, которые также указывают на недостаток пищеварительных ферментов;
- нарастающее чувство голода, мышечная дрожь, слабость, холодный пот;
- интоксикация, проявляющая себя в лихорадке, хронической усталости, чувстве общего недомогания2.
Причины хронического панкреатита
Одна из самых распространенных причин хронического панкреатита – неправильное питание и нездоровый образ жизни.
Постоянные переедания, злоупотребление жирной пищей и алкоголем вызывают закупорку выводных протоков поджелудочной железы.
Суженные выводные протоки провоцируют скопление и преждевременную активацию пищеварительных ферментов. В результате поджелудочная начинает фактически переваривать сама себя, формируется воспаление3.
Кроме того, к хроническому панкреатиту могут привести следующие факторы:
- язва двенадцатиперстной кишки, желудка и энтерит. Хроническое воспаление слизистой оболочки желудочно-кишечного тракта затрудняет выделение поджелудочного сока, что часто служит причиной хронического панкреатита;
- желчнокаменная болезнь. Камень после выхода из желчного пузыря вызывает закупорку общего протока и развивается воспаление поджелудочной железы;
- генетическая предрасположенность;
- токсическое воздействие лекарственных препаратов4.
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать:
- внешний смотр больного. О хроническом панкреатите могут свидетельствовать посиневшие участки кожного покрова на передней и боковой стенке живота. У некоторых пациентов становятся заметными ярко-красные пятна кожных покровов на груди и спине. Прощупывание может выявить болезненность в левом подреберье и верхней трети живота;
- общий и развернутый анализ крови, который показывает наличие воспалительного процесса, исходя из увеличения концентрации лейкоцитов;
- лабораторный анализ крови на предмет выявления панкреатических ферментов;
- ультразвуковое исследование. В некоторых случаях УЗИ может выполняться через стенки желудка и двенадцатиперстной кишки, что существенно увеличивает точность обследования. Подобный метод носит название эндоУЗИ и сочетает в себе возможность эндоскопической и ультразвуковой диагностики ЖКТ;
- компьютерная томография: применяется для определения осложнений панкреатита, связанных с уплотнением поджелудочных тканей5.
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами:
- употребление алкоголя. Даже небольшое количество употребленного спиртного может спровоцировать переход болезни в острую фазу;
- нарушение режима питания, переедание, большое количество жирных, жареных, острых блюд в меню.
Спровоцировать обострение хронического панкреатита у взрослых могут и другие факторы, например, хронический стресс, физическое переутомление, отравление или токсическое воздействие некоторых медицинских препаратов6.
Обострение болезни проявляется такими симптомами:
- приступ острой или тупой боли в области подреберья. Болезненные ощущения распространяются на подлопаточную область или всю спину;
- прогрессирующая диарея. В таком случае кал имеет характерный жирноватый блеск. В каловых массах часто наблюдаются непереваренные остатки пищи;
- возникновение специфической горечи в полости рта, тошноты и снижение аппетита;
- белесоватый налет на поверхности языка;
- потеря массы тела7.
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Лечение хронического панкреатита
Ответ на вопрос «как вылечить хронический панкреатит» даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает:
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен быть лишен жирных и острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 «голодных» дней пациента переводят на специальную диету;
- основная терапия. В данном случае речь идет о приеме препаратов следующего типа: спазмолитики и анальгетики, антисекреторные и дезинтоксикационные лекарственные средства. Лечение проводят под наблюдением врача с точным соблюдением указаний;
- прием ферментных препаратов, которые облегчают процесс пищеварения при экзокринной недостаточности поджелудочной железы. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон®;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача8.
Что делать, если обострение панкреатита застигло внезапно, а Скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой.
Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике.
И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли9.
Препарат Креон® 10000 и Креон® 25000 при хроническом панкреатите
Воспаление поджелудочной железы неминуемо вызывает дефицит пищеварительных ферментов, что выражается в виде боли в животе, жидкого стула, тяжести в животе. При хроническом панкреатите препарат Креон® 10000 и Креон® 25000 помогает восполнить недостаток этих веществ, нормализуя расщепление и усвоение пищи.
Креон® 10000 и Креон® 25000 отличается от остальных ферментных средств уникальной формой выпуска . Активное вещество препарата – натуральный панкреатин – содержится в большом количестве минимикросфер, заключенных в желатиновую оболочку.
Быстро растворяясь в желудке, оболочка высвобождает сотни минимикросфер, которые тщательно перемешиваются с пищей и одновременно с ней поступают из желудка в кишечник, в кишечнике минимикросферы активируются помогая расщеплению и лучшему усвоению питательных веществ10.
Ферментотерапия помогает снять некоторые неприятные симптомы хронического панкреатита, предотвратить дефицит витаминов в организме и улучшить общее самочувствие.Креон® 10000 и Креон® 25000 отличается широким спектром действия и может применяться не только при панкреатите, но и при других состояниях, сопровождающихся экзокринной недостаточностью поджелудочной железы, например, после операции на поджелудочной железе, хроническом гастродуодените, язвенной болезни двенадцатиперстной кишки, нарушении моторики органов пищеварения (СРК), онкологических заболеваниях.
Материал разработан при поддержке компании Эбботт в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу
1. Хронический панкреатит . И.В. Маев. Учебное пособие, Моска, ВУМНЦ, 2003.
2. Ивашкин В.Т. Краткое руководство по гастроэнтерологии. / Под редакцией В.Т.Ивашкина, Ф.И.Комарова, С.И. Рапопорта. М.: ООО «Изд. дом» М-Вести, 2001.
3. Ивашкин В.Т. и соавт. О классификации хронического панкреатита // Клиническая медицина. 1990. — № 10.
4. Маев И.В., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. — М.: ОАО Издательство «Медицина», 2005.
5. Дегтярёва И.И. Панкреатит. Киев: Здоров'я, 1992.
6. Комаров Ф.И., Гребне А.Л. Хронический панкреатит. //Руководство по гастроэнтерологии. 1996. — Т.З.
7. Коротько Г.Ф. Регуляция секреции поджелудочной железы. //Рос. журн. гастроэнтерол., гепатол. и колопроктол., 1999.
8. Минушкин О.Н., Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. //Consilium medicum. Приложение. Вып. №1. 2002.
9. Окороков А.Н. Хронический панкреатит. Диагностика болезней внутренних органов. 2002. — Т.1.10. Инструкция по медицинскому применению препарата КРЕОН® 10000 от 03.05.2017.
Источник: https://kreon.ru/poleznaya-informatsiya/khronicheskiy-pankreatit/
Хронический панкреатит — симптомы и лечение, диета, препараты
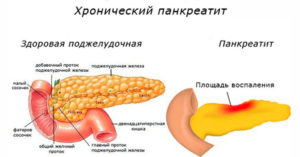
Рубрика: Живот, пищеварение
Многие знают о том, что острый панкреатит — это тяжелое и опасное заболевание. Как ни странно, после единственного приступа острого панкреатита большинство пациентов выздоравливает, и, если они придерживаются после этого здорового образа питания — этот неприятный эпизод так и остается единственным в их жизни.
Но, чаще всего, различные погрешности в питании, и сопутствующие заболевания органов пищеварения и гепатобилиарной зоны приводят к тому, что периодически «дает о себе знать» болями и нарушением функций поджелудочная железа, а хронический панкреатит у взрослых является все более распространенным заболеванием.
Хронический панкреатит очень коварен — этот процесс «уродует» железистую ткань, приводит к ее сморщиванию, образованию различных кист, перерождению самих ацинусов, выделяющих ценный панкреатический сок. Они рубцуются, замещаются соединительной тканью, возникают различные сужения выводных протоков в железе, формируются конкременты (камни).
Эта болезнь может протекать и с минимальными клиническими признаками, и с регулярными тяжелыми приступами, а также маскируясь под различные заболевания органов пищеварения, которые протекают с болью, либо нарушением переваривания пищи. Наконец, она «тянет» за собой развитие и другой патологии — хронического холецистита, частого спутника хронического панкреатита.
Познакомимся поближе с этим заболеванием. Основной нашей задачей будет научиться правильно лечить обострения, а также вообще научиться избегать их. Ведь если человек с хроническим заболеванием не имеет никаких его признаков, и при этом живет полноценной жизнью, то можно смело приравнять это к здоровому образу жизни.
Хронический панкреатит — что это такое?
Хронический панкреатит — это целая группа длительно текущих болезней, поражающих поджелудочную железу, с прогрессированием различных воспалительных изменений (очаговых, сегментарных, или диффузных). Основным патоморфологическим признаком хронического воспаления является изменение в структуре панкреацитов, их атрофия, замещение на межклеточный матрикс, или фиброзную соединительную ткань.
В результате нарушается протоковая система и выведение панкреатического сока, а также страдает островковый аппарат, который вырабатывает инсулин.
Поэтому при диффузном поражении поджелудочной железы возникает истинная недостаточность инсулина, и может развиться сахарный диабет первого типа, при котором пациенту нужно будет постоянно вводить инсулин. Можно также указать на то, что весьма частой причиной развития такого диабета является ушиб железы при тупой травме живота во время автодорожной аварии.
Отличие от острого панкреатита
Как и любой хронический процесс, хронический панкреатит отличается от острого следующими показателями:
- волнообразным течением, с периодами обострений и ремиссий;
- более «терпимой» картиной обострений, при которой болевой синдром, конечно, не такой сильный, как при остром панкреатите;
- преимущественным развитием фиброза в ткани железы.
О последнем факте нужно сказать особо. В том случае, если речь идет об остром процессе, то ведущими повреждающими факторами являются аутолиз, или самопереваривание, когда панкреатический сок устремляется ретроградно в ткани железы и начинает ее «растворять». Затем присоединяется гибель ее тканей, возникает некроз, который может быть различным — жировым или геморрагическим.
Именно при этих процессах и возникает нестерпимая, опоясывающая боль и все симптомы острого панкреатита. Затем некротизированные очаги расплавляются, часто присоединяется вторичная инфекция, образуются кисты, и иногда спустя 2-3 недели после приступа острого панкреатита приходится оперировать пациента по поводу образования абсцессов поджелудочной железы, или флегмоны забрюшинной клетчатки.
А при хроническом панкреатите процесс идет плавно, но основным фактором повреждения является не омертвение, а перерождение, и замещение нормальных клеток на фиброзную ткань. Фиброз — это рубец, «мертвая», плотная ткань. Так, исходом хронического гепатита является фиброз печени (цирроз), исходом многих болезней легких (эмфизема) является фиброз легких, или пневмосклероз.
Причины возникновения хронического панкреатита
В МКБ-10 можно черным по белому прочитать, что есть «хронический алкогольный панкреатит», и далее — «другие формы». Алкоголь является главной причиной возникновения хронического воспаления этого органа, особенно крепкий и некачественный.
Чем выше уровень потребления алкоголя в стране, тем выше заболеваемость хроническим панкреатитом. Вообще, от 6 до 9% всех пациентов гастроэнтеролога наблюдаются с этим диагнозом, а средняя общемировая заболеваемость за последние годы выросла вдвое.
При этом в России прирост был не вдвое, а вдесятеро, и современные показатели по России впятеро превышают среднеевропейские. К другим, неалкогольным причинам возникновения хронического панкреатита относят:
- нарушение оттока желчи, ее заброс в железу (билиарные формы);
- при нарушениях обмена (диабете, гемохроматозе, гиперпаратиреозе, выраженной гиперхолестеринемии);
- при инфекциях и паразитарных инвазиях;
- при побочном воздействии лекарственных препаратов;
- наконец, возникают, но редко аутоиммунные и идиопатические формы.
Выше мы писали, что это заболевание протекает волнообразно. Обострения, вызванные погрешностями в диете и употреблением алкоголя, сменяются периодами ремиссии, или затихания активного воспаления. Как проявляется обострение заболевания?
Симптомы обострения хронического панкреатита у взрослых
Пациент «со стажем» имеет чутьё, которое безошибочно говорит ему, какие продукты не стоит употреблять и в каких застольях не стоит участвовать. Но, «и на старуху бывает проруха». Поэтому спустя 30-40 минут у пациента появляется выраженная боль в животе, которая, хотя и не достигает такой силы, как при остром панкреатите, может сопровождаться тошнотой, рвотой, вздутием живота.
https://www.youtube.com/watch?v=0TUzrBR-JFo
Классическими симптомами обострения хронического панкреатита являются:
- Тупая, ноющая боль в эпигастрии, а также в левом или правом подреберье;
- Появление опоясывающей боли при тотальных, диффузных процессах;
- Усиление болей после употребления алкоголя и погрешностей в питании;
- Тошнота, либо скудная рвота. Как правило, рвота никогда не бывает такой изнуряющей, как при остром панкреатите, пациентам можно пить воду;
- Возникает расстройство кишечника: появляется чередование запоров с поносами;
- Возникает стеаторея и креаторея. Первое обозначает недостаток переваривания жиров, а второе — белков. В результате возникает жирный кал, который плохо смывается в унитазе, в котором при микроскопии можно найти практически непереваренные частицы мяса;
- Нечасто, но может возникать желтушность. Она как раз свидетельствует о том, что уплотненная, воспаленная и рубцово-измененная головка железы сдавливает общий желчный проток, в который в норме попадает и желчь, и панкреатический сок. В результате возникает подпеченочная, или механическая желтуха;
- Постепенно снижается масса тела, а в период ремиссии она вновь восстанавливается. Это является прямым результатом внешней секреторной недостаточности и мальабсорбции (недостатком всасывания). Также к этому приводит боязнь пациента принимать пищу вследствие ожидания болей, поэтому к недостаточному пищеварению присоединяется и вынужденное голодание.
Мы уже упоминали о сахарном диабете. В период обострения могут возникать усугубление инсулиновой недостаточности и возникать повышение уровня сахара крови.
Что касается периода ремиссии, то, при классической, начальной стадии хронического поражения поджелудочной железы человек полностью может забыть о том, что недавно у него было обострение. Все симптомы неприятного самочувствия и нарушенного пищеварения исчезают и, спустя некоторое время, «плохое кажется сном».
В итоге пациент сам не верит в то, что «пара стопок водки с острой и горячей закуской» может принести ему вред. Как следствие, возникает погрешность в диете, и приходит расплата. Как же лечить периоды обострения хронического панкреатита у взрослых, и какие меры можно принять в домашних условиях?
Лечить хронический панкреатит нужно всю оставшуюся жизнь — это совершенно неизбежный факт, и с этим нужно смириться. Как поступать при сильных болях? Ведь не секрет, что обострение хронического панкреатита может закончиться приступом острого, с развитием панкреонекроза.Неотложная помощь
Требуется полный отказ на сутки — двое от пищи, а в первые сутки лучше воздержаться и от воды. В последующие сутки можно употреблять обычную воду. Можно пить минеральную, но только полностью негазированную. Как известно, газ способствует выработке желудочного сока, а это усиливает панкреатическую секрецию. Задача этого же этапа состоит в том, чтобы полностью дать успокоиться железе.
- Для этого пациенту кладут на живот пузырь со льдом. Это позволяет снизить активность ферментов и снизить возможные повреждения.
Спазмолитики и противорвотные
Для купирования болевого синдрома, при лечении хронического панкреатита в домашних условиях, можно использовать только миотропные спазмолитики, которые расслабляют гладкие мышцы, ликвидируют спазмы сфинктеров, и позволяют активному панкреатическому соку покинуть железу и попасть в просвет кишечника. Это «Но-шпа», папаверин и другие препараты.
Категорически запрещается употреблять обезболивающие, типа «Кетанова». Ведь острая боль в животе может быть симптомом, например, перфорации язвы желудка, при которой нужна срочная операция, а болеутоляющие препараты создадут ложное благополучие и приведут к осложнениям.
Можно использовать «Церукал», «Метаклопрамид», снижающие позывы к рвоте и уменьшающие тошноту. Нужно помнить, что они действуют на рвотные центры головного мозга, а вовсе не на желудочно-кишечный тракт.
Диета
Диета при хроническом панкреатите является краеугольным камнем всего лечения. Если подобрать правильные продукты и режим питания, то можно полностью избежать обострений, и сохранить качество жизни, избежав расстройств пищеварения и появления диабета на долгие годы. Ведущими принципами диеты являются:
- Полный отказ от алкоголя и курения (сглатывание табачной слюны);
- Отказ от жареных, острых, пряных, жирных, копченых блюд, сала, консервов, солений, маринадов, приправ, тугоплавких жиров, кислых блюд, ягод, морсов, шипучих лимонадов и газированных напитков;
- Ограничение кисломолочных продуктов с повышенным содержанием кальция;
- Ограничение употребления клетчатки, особенно при длительном стаже заболевания. Клетчатка инактивирует ферменты, а на фоне слабости пищеварения это усиливает брожение и гниение в кишечнике;
- Полезно дробное питание малыми порциями, но часто, употребление легкоусвояемых белков и растительных масел, отварные и паровые блюда, употребление овощей.
Как показывает клиническая практика, почти 80% всех обострений происходит вследствие нарушений диеты в периоды праздничных застолий (например, на Новый год) — это, в свою очередь, вызвано растормаживанием поведения после того, как пациента уговорили «выпить рюмочку полезного вина». После даже единственной порции качественного алкоголя можно получить серьезное и тяжелое обострение.
Блокаторы желудочной секреции
Для снижения выработки пищеварительных соков начинают с желудка. Для этого назначают омепразол (блокаторы протонного насоса), а также блокаторы Н2 — рецепторов. В результате снижается и выработка панкреатического сока.
Параллельно назначают обволакивающие («Фосфалюгель») и другие препараты.
Ферменты
Наряду с диетой являются препаратами для пожизненного применения. Их употребляют во время еды, облегчая переваривание. Это «Креон», «Фестал», «Энзистал», «Панкреатин-Форте», «Панзинорм» и другие препараты.
Витамины и эубиотики
Длительное расстройство пищеварения при неэффективном лечении хронического панкреатита приводит к тому, что в толстом кишечнике возникает гниение и брожение, гибнут нормальные микробы. Возникает авитаминоз и дисбактериоз. Применяют «Хилак-форте», «Линекс», «Бактисубтил».
Критерием эффективности является нормализация стула, исчезновение дискомфорта и вздутия.
Операция при хроническом панкреатите
В некоторых случаях, проводят операции и при хроническом панкреатите. Показаниями является камень в Вирсунговом протоке, выраженное сужение протока, его рубцовый стеноз, а также тяжелые болевые формы, при которых неэффективно консервативное лечение.
В таких случаях проводится, например, резекция поджелудочной железы, или лапароскопическая резекция чревных нервов. В последнем случае, возникает прерывание чувствительных восходящих путей вегетативной иннервации, что приводит к уменьшению степени выраженности болевого синдрома.
Прогноз лечения
Как и при многих других болезнях, прогноз лечения хронического панкреатита у взрослых определяется выраженностью и длительностью заболевания. И даже не боль определяет прогноз, а степень выраженности ферментативной и эндокринной недостаточности.
Правильное чередование обострений и спокойных ремиссий продолжается около 10 лет. При этом пищеварение в период ремиссий полностью компенсированно. Через десять лет клиническая картина меняется: боли становятся все реже, а нарушение пищеварения — все сильнее, и периоды ремиссии также сопровождаются вздутием живота, поносом, признаками авитаминоза и дисбактериоза.
Присоединяются моторно-эвакуаторные расстройства кишечника, нарушается перистальтика. В итоге развивается выраженное истощение и снижение иммунитета, которое может сочетаться с тяжелой степенью инсулиновой недостаточности. В итоге человек становится инвалидом.
Для того чтобы не прогрессировала стадия хронического нарушения пищеварения, нужно уже в начале заболевания, когда появились обострения и ремиссии, просто не доводить до них дело. Вы уже умеете различать, в каком случае возникает, и какими симптомами проявляется обострение хронического панкреатита у взрослых, и какое лечение требуется.Следите за своим питанием и будьте здоровы!
Источник: https://zdravlab.com/hronicheskij-pankreatit-simptomy-lechenie-dieta/
Хронический панкреатит поджелудочной железы
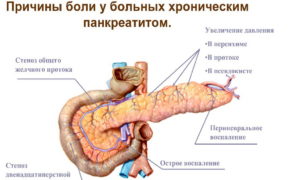
Хронический панкреатит — это нарушение, при котором в тканях поджелудочной железы в результате воспаления появляются необратимые повреждения. Это распространенное заболевание, которое может развиваться у людей любого возраста и пола, но чаще всего наблюдается у взрослых мужчин в возрасте от 40 до 55 лет.
За последние десятилетия количество людей больных хронической формой намного увеличилось. Кроме того, причиной болезни в 75% случаев сейчас является алкоголь, тогда как раньше алкогольный панкреатит занимал только 40% всех случаев.
Заболевание развивается в течение нескольких лет и характеризуется сменой периодов обострения и затихания болезни. Очень часто при хроническом панкреатите симптомы болезни выражены незначительно или вообще отсутствуют. Основной этап лечения заключается в соблюдении специальной диеты и правильного питания в моменты обострения и ремиссии.
Причины
Что это такое? В причинах хронического панкреатита в индустриально развитых странах ведущую роль играет чрезмерное употребление алкоголя. Значительно реже причинами данного страдания являются желчнокаменная болезнь и ее осложнения (холедохолитиаз, стриктура большого дуоденального сосочка).
Патогенез заболевания недостаточно изучен, хотя в настоящее время твердо установлено, что его ключевым звеном является замещение эпителиальной ткани ацинусов поджелудочной железы соединительной тканью. По данным научных работ последнего десятилетия, немаловажная роль принадлежит также цитокинам (медиаторам воспаления).
По степени тяжести хронический панкреатит делят на три формы:
- Тяжелое течение: частые и длительные обострения (более 5 раз в год) с сильным болевым синдромом. Масса тела резко снижена вплоть до истощения, причиной которого служат панкреатические поносы. Присоединяются осложнения — сахарный диабет, стеноз двенадцатиперстной кишки в следствие увеличенной головки поджелудочной железы.
- Средней тяжести: обострения 3-4 раза в год, протекают длительно с выраженным болевым синдромом, в анализе кала — повышение жиров, мышечных волокон, белка, масса тела может снижаться, внешнесекреторная функция железы может быть снижена.
- Легкое течение: обострения происходят редко (1-2 раза в год), непродолжительны, боли выражены не значительно, легко купируются, снижение массы тела не происходит, внешнесекреторная функция железы не нарушена.
Хронический панкреатит встречается у 0,2-0,6% людей. При этом количество больных неустанно увеличивается, что связывают с ростом алкоголизма.
Острая и хроническая форма
Различают два основных типа заболевания – острый и хронический.
В большинстве случаев острый панкреатит возникает на фоне злоупотребления алкоголем, желчнокаменной болезни (до 30% случаев), а также вследствие отравления (интоксикации), вирусного заболевания или операции на желудочно-кишечный тракт. Острый панкреатит может возникнуть также как обострение хронического панкреатита.
В свою очередь, без надлежащего лечения панкреатит острой формы может перейти в хронический панкреатит поджелудочной железы.
Однако хронический панкреатит может возникнуть и как самостоятельное заболевание, без предварительной острой фазы. В этом случае причинами хронического панкреатита могут послужить, прежде всего, заболевания желчевыводящих путей – холецистит (воспаление желчного пузыря), дискинезия желчевыводящих путей, желчнокаменная болезнь.
Симптомы хронического панкреатита
Хронический панкреатит протекает с периодами обострения, когда активизируются симптомы болезни в виде боли, тошноты, расстройства пищеварения и других, и ремиссии, когда пациент чувствует себя удовлетворительно.
Основным симптомом хронического панкреатита является сильная боль. Ее локация зависит от места поражения поджелудочной железы — это может левое или правое подреберье или боли под ложечкой (под ребрами посередине).
Обычно боль возникает через 40 минут или час после еды, особенно если пища была слишком жирная или острая. Боль может усиливаться в положении лежа, а также отдавать в левую лопатку или плечо, низ живота или область сердца. Часто единственное положение, в котором может находиться больной — сидя с наклоном вперед.
- Если поражена вся поджелудочная железа, то боль в виде «пояса» обхватывает всю верхнюю часть живота.
- При поражении головки поджелудочной железы боль возникает в области правого подреберья.
- При поражении тела железы боль возникает в подложечной области.
- Если поражен хвост поджелудочной железы, тогда боль ощущается в левом подреберье или слева от пупка.
При поражении поджелудочной железы снижается выработка пищеварительных ферментов, нарушается работа всей пищеварительной системы. Поэтому тошнота, отрыжка и изжога — симптомы, которые всегда сопровождают хронический панкреатит.
Обострение хронического панкреатита
В период обострения хронический панкреатит обретает симптомы острого панкреатита, поэтому лучше всего лечить его в условиях стационара, под наблюдением специалистов. Симптомы при обострении могут быть ярко выраженными или, напротив, стертыми.
Пациент обычно жалуется на боли в эпигастральной области или в правом подреберье, которые могут возникать как после еды, так и на голодный желудок. Возможны проявления диспепсии (вздутие живота, понос, урчание в животе, тошнота).
При осмотре врач отмечает появление белого налета на языке, снижение массы тела. Кожа пациента сухая, шелушится. В области живота возможно появление красных пятен, возможно появление подкожных кровоизлияний по бокам живота.
Диагностика
Для оценки функционирования поджелудочной железы применяются копрологические тесты с Эластазой-1 (норма — более 200 мкг/г кала). Вследствие поражения инкреторного аппарата данной железы у больных примерно в трети случаев развиваются нарушения углеводного обмена.
Для дифференциальной диагностики часто в медицинской практике используются УЗИ и рентгенологические исследования.
Осложнения
Ранними осложнениями хронического панкреатита поджелудочной железы являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественный новообразования поджелудочной железы.
Прогноз
Строгое соблюдение режима питания и диеты, полное воздержание от приема алкоголя, строгое следование рекомендациям по медикаментозному лечению значительно уменьшают частоту обострений, переводят процесс в редко рецидивирующий вариант с медленным прогрессированием. У части больных возможно добиться заметной и стойкой ремиссии.
Для хронического панкреатита характерно прогрессирующее течение, однако прекращение воздействия причинных факторов и адекватная терапия замедляют прогрессирование болезни, значительно улучшают качество жизни больных и прогноз.
Лечение хронического панкреатита
В большинстве случаев при хроническом панкреатите лечение состоит из нескольких методов, оказывающих комплексное действие:
- диета;
- устранение болевого синдрома;
- восстановление процесса пищеварения, устранение ферментной недостаточности поджелудочной железы;
- остановка воспалительного процесса;
- восстановление тканей поджелудочной железы;
- профилактика осложнений.
В этом перечне рассмотрен своеобразный стандарт лечения хронического панкреатита поджелудочной железы, которого придерживаются все доктора. Могут отличаться только лекарственные препараты, при их выборе учитываются индивидуальные особенности организма пациента.
Хирургия
Больным с хроническим панкреатитом, как правило, не показано оперативное вмешательство.
Однако при выраженной боли, не поддающейся лечению лекарственными препаратами, и особенно при псевдотуморозной форме хронического панкреатита, рекомендуется операция – сфинктеротомия (рассечение и расширение выводного отверстия протока поджелудочной железы).
Лечение обострения хронического панкреатита
Когда воспаление обостряется, больному показана срочная госпитализация. Первые дни после приступа пациент может употреблять только не газированную щелочную воду.
Внутривенно вводят анальгетики и препараты, снимающие мышечный спазм. Поскольку панкреатит в острой стадии часто сопровождается многократной рвотой и поносом, большие потери жидкости компенсируют капельницами из физраствора.
Схема лечения хронической формы предусматривает полное голодание в период обострения болезни. В связи с этим внутривенно вводят раствор глюкозы.
В качестве медикаментозного лечения назначают также ферменты, если тип панкреатита гипосекреторный. В случае избыточного выброса ферментов поджелудочной железой, назначают препараты для снижения секреторной функции. Препараты для лечения во многом определяются типом болезни. Поэтому только лечащий врач может назначить те или иные медикаменты.
Стандарты лечения хронического панкреатита в стадии обострения неизменны и действенны. Три принципа, которыми долгие годы руководствуется медицина, — голод, холод и покой – это те «три кита», на которых держится успешное лечение этой болезни.
После нормализации состояния лечащий врач должен больному строгую диету, которую страдающий панкреатитом человек должен соблюдать постоянно.
Диета
Для того чтобы поджелудочная железа могла нормально справляться со своими функциями, больному хроническим панкреатитом необходимо соблюдать диету. Лечебное питание — важная часть комплексной терапии не только при остром панкреатите, но и при хроническом.
В первую очередь правильная диета способствует устранению факторов, которые могут спровоцировать обострение хронического панкреатита (спиртные напитки, курение, кофе, жирная или жареная пища, копчености, различные закваски, острые продукты, шоколад и другие).
Запрещаются рыбные, грибные или мясные бульоны. Питаться необходимо маленькими порциями (не более 300 г на один приём), низкокалорийной пищей, 5-6 раз в день. Нельзя употреблять еду холодной или сильно горячей.Пить воду, которая нейтрализует кислотность в желудке (Боржоми, Ессентуки №17). Ограничение суточного употребления жира, до 60 г в сутки, углеводов до 300-400 г в сутки, белков 60-120 г в сутки. Ограничение потребления соли в сутки до 6-8 г.
Народные средства
Наиболее распространено и доступно лечение панкреатита народными средствами, но даже в этом случае изначально нужна профессиональная консультация врача.
- Золотой ус. Для приготовления отвара потребуется один лист длиной 25 см, или 2 листа по 15 см. Их следует измельчить и залить 0,7 л воды. Далее средство на четверть часа помещается на тихий огонь, после чего настаивается в течение дня в теплом месте. Принимают по 25 мл теплого отвара в период ремиссии заболевания.
- Картофель и морковь. Для приготовления вам нужно пять небольших картофелин и две средних морковки. Овощи следует вымыть в холодной воде, но не чистить. Главное — удалите из картофеля все глазки и помойте еще раз. Выдавите сок из овощей. У вас должен получится стакан сока, если вышло меньше, добавьте овощей в такой же пропорции. Эту лечебную смесь нужно пить в течение недели. Делайте это перед обедом один раз день. Потом сделайте промежуток на неделю и снова повторите лечение. Лечение панкреатита этим способом состоит из трех курсов.
- Промытый и залитый водой овес настаивается около 24 часов, затем высушивается и измельчается в муку. Далее мука разводится с водой, кипятится 3-5 минут и настаивается 20 минут. Готовый кисель принимается ежедневно в теплом свежем виде.
- Смешайте вместе по 3 ст. л. травы зверобоя, пустырника, добавьте 6 ст. л. сухих цветков бессмертника. Все хорошенько перемешайте. Затем 1 ст. л. травы залейте 1 ст. кипящей воды, накройте крышкой, укутайте, оставьте на 40-50 мин. Процедите, пейте по 1 ст. перед едой, за полчаса. Но не более 3 раз за сутки. Народное лечение продолжайте в течение 2 месяцев.
- Нам потребуется полынь горькая, корень лопуха, корень девясила, цветки календулы, аптечной ромашки, трава зверобоя, сушеницы болотной, трехраздельной череды, лекарственного шалфея и полевого хвоща (по 10 граммов каждого ингредиента). Все компоненты измельчаются и тщательно высушиваются. Далее 2 ст. ложки сбора заливают 250 мл кипятка, прогревают под закрытой крышкой на водяной бане порядка полчаса и 10 минут настаивают, после чего процеживают и доводят до 250 мл кипяченой водой. Принимать травяную смесь нужно три раза в день по половине стакана за полчаса до еды.
При подозрении на развитие острого панкреатита домашнее лечение не допустимо, так как такие действия могут спровоцировать возникновение различных осложнений.
Источник: http://simptomy-lechenie.net/xronicheskij-pankreatit-podzheludochnoj-zhelezy/