Ампутация нижних конечностей
Ампутация нижних конечностей в борьбе за жизнь пациента
Ампутация ноги – вынужденная мера, применяющаяся в крайних случаях, когда восстановление функции поражённой конечности не представляется возможным. Пациенту после такой операции приходится заново научиться самостоятельно передвигаться и пройти процесс адаптации в социальной, а также трудовой среде.
В каких случаях ампутация – единственный выход?
К ампутации нижних конечностей прибегают только при отсутствии результата назначенного лечения либо при сложных травматических повреждениях функциональных тканей органа. Во всех остальных ситуациях врачи используют любые возможности для сохранения ноги пациента, так как подобная операция приводит к инвалидности и сложной психофизиологической реабилитации.
Причины, приводящие к ампутации ног
Наличие явно выраженных нарушений в ногах – угроза для здоровья и жизни организма из-за риска интоксикации продуктами распада тканей. Часто при запущенных или тяжёлых заболеваниях ампутация бедра, голени или стопы – единственно возможное решение. А также потерять конечность или часть её можно в автомобильных или железнодорожных происшествиях.
Кроме травм, ампутации нижних конечностей приходится производить при осложнениях болезней сосудов, приводящих к ишемии и гангрене, а также сахарного диабета. В половине случаев атеросклероза сосудов ног развивается критическая ишемия, ведущая к влажной гангрене. И как результат – отсечение части ноги.
А с диабетом ситуация обстоит ещё более плачевно – 2/3 удаления участков ноги приводят осложнения этой болезни. Из-за постоянного нарушения кровотока возникают гангрены и трофические язвы. Вследствие «диабетической стопы» проводится ампутация ноги при сахарном диабете 10-20 пациентам из тысячи.Важно! В отдельных случаях неквалифицированная или не вовремя оказанная медицинская помощь может стать причиной развития осложнений в итоге приводящих к ампутации. Поэтому при отёке, изменении цвета кожных покровов, отсутствии чувствительности конечности следует срочно обратиться к врачу.
Показания к удалению участка ноги
Врачебные рекомендации по ампутации ноги разделяются в зависимости от тяжести состояния пациента на абсолютные и относительные. К первому виду причисляют показания, при которых симптоматика и статус критические, и требуют срочной операции. К ним относятся:
- Гангрена;
- Травма ноги с отрывом или размозжением органа;
- Тромбоз артерии, приведший к омертвению тканей;
- Сепсис и крупные инфицированные раны, вызывающие вторичные кровотечения;
- Необратимая ишемия мышц с нарушением кровообращения и функции конечности.
Важно! Использование кровоостанавливающего жгута свыше трёх часов опасно омертвением тканей и единственным выходом для предотвращения интоксикации организма и гибели больного станет ампутация.
В перечень относительных показаний входят состояния пациента, подразумевающие ампутирование части ноги, но при них учитывается общий статус больного. Выделяются следующие патологии:
- Злокачественные опухоли;
- Тяжёлые формы флегмоны, артрита, остеомиелита;
- Незаживающие трофические язвы с обширной поверхностью;
- Деформации ног, врождённые пороки развития и параличи;
- Сложная травма ноги в случае неэффективной операции.
Особенности ампутации при различных поражениях ног
От совокупности факторов, определяющих сложность и характер патологии, зависят уровень, способ и вид хирургического вмешательства. А также влияет на принятие решения состояние больного. Применение наиболее подходящих для иссечения методов позволяет сохранить больше здоровой ткани и создать оптимальные условия для последующей реабилитации.
Виды ампутаций
Операции по иссечению нежизнеспособного участка ноги разделяют по количеству проведённых хирургических вмешательств:
- На первичное – ампутация в результате патологических процессов;
- Вторичное (реампутацию) – устранение ошибок и недочётов первичной для улучшения процесса реабилитации и протезирования.
Важно! Главный принцип ампутации в сохранении максимального функционирования конечности, сформирование культи, удовлетворяющей инструкции протеза и снижение болевого синдрома.
Техники проведения ампутации
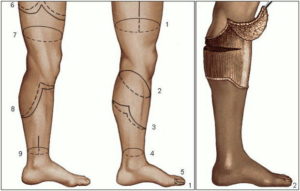
Для ампутирования применяется несколько способов, отличающихся по методикам рассечения мягких и костных тканей, приводящих к формированию различного вида культи. От её формы будет зависеть выбор протеза и функции конечности. Для удаления мягких тканей применяют круговой и лоскутный способ.
Круговой метод
Кожа и ткани отсекаются перпендикулярно кости. Используется крайне редко — при нём невозможно сформировать полноценную культю. Применяется такая ампутация ноги при гангрене, анаэробных инфекциях – при неотложной операции.
Этот метод позволяет произвести иссечение на участках, где кость погружена в мягкие ткани – чаще всего это ампутация бедра. Круговой метод может проводиться одним, двумя или же тремя движениями и каждое имеет свои особенности:
- Одномоментное (гильотинное) иссечение – отделение тканей вокруг кости, и затем здесь же распиливается кость. Техника используется для экстренных операций, от которых зависит жизнь больного. После неё приходится проводить вторичную ампутацию для исправления недостатков культи.
- Двухмоментное иссечение выполняется в два захода. Изначально отсекается кожа и фасция, затем кожа в зоне операции натягивается и смещается к проксимальной части конечности. При втором заходе отсекаются мышцы. Минус метода – образование кожных фрагментов на культи, подлежащих удалению.
- Трехмоментное конусно-круговое иссечение — техника в три захода, применяемая на части ноги, где в мягких тканях находится одна кость. Сначала отсекается кожа и фасция. После, мышцы по краю кожи. И третьим заходом ампутируют глубокие мышцы по уровню натянутой кожи. Этот способ был создан Н.И. Пироговым и стал незаменимым в полевых условиях при развитии газовой гангрены, когда невозможно было проводить плановые операции. Минус метода — крупные рубцы на опорной плоскости культи, форма опила кости в виде конуса и необходимость повторной операции.
Информация! Костно-пластическая ампутация голени по Пирогову, предложенная учёным ещё в 1852 году и сейчас считается непревзойдённой и широко используется в современной медицине.
Лоскутный метод
Самый часто применяемый способ, позволяющий создать наиболее функциональную и соответствующую для протеза культю. Лоскутное иссечение разделяется на:
- Однолоскутное, где обработанные части кости и ткани накрываются одним куском кожи и фасцией. Кожный кусок выкраивается в форме языка и фиксируется так, чтобы рубец размещался дальше от опоры культи.
- Двухлоскутное – раневая поверхность закрывается двумя кусками кожи, сформированными с противоположных сторон ноги.
Уровни ампутации
В зависимости от поражения ноги выделяют уровни, определяющие размер удаляемой части. Для иссечения на конкретном уровне применяются адаптированные методики с наименьшими потерями для больного и формированием удобной для протезирования культи.
Удаление пальца
В результате осложнений, вызванных патологиями сосудов и сахарным диабетом, часто развиваются трофические язвы и гангрены, из-за опасности которых приходится удалять участок ноги. Уровень иссечения устанавливается из расчёта их распространения. Ампутация пальца ноги при сахарном диабете — одна из наименее травмирующих и не требующих протезирования операция.
Иссечение стопы
При ампутации пальцев стопы дополнительно удаляется и часть стопы, что впоследствии может изменить походку и понадобится время для реабилитации и привыканию к обуви.
Для этой операции используются две техники — ампутация стопы по Шарпу и по Шопару. Удаление части стопы по Шарпу используется при гангрене при наличии удовлетворительного кровотока в органе.
При технике Шопара делают два надреза в зоне плюсневых костей и позже их удаляют.
Ампутация голени
Ампутирование голени применяется, если в стопе отсутствует кровообращение, а в голени – удовлетворительный кровоток. Метод – лоскутный, выкраивается два куска, распиливаются мало и большеберцовые кости, удаляется камбаловидная мышца. Рубец создаётся на передней части культи, что способствует раннему протезированию.
Операция по ампутации бедра
Ампутация выше колена очень снижает функциональность конечности. Показание для такой операции (если это не травма) – нарушение кровообращения в голени.
Ампутации бедра по Гритти-Шимановскому, или иссечения по Альбрехту используются при реамптуациях вследствие создания порочной культи.
Подобная ампутация бедра не применяется при мышечной ишемической болезни и тяжёлых сосудистых осложнениях облитерирующего атеросклероза.
Осложнения после операции
Одним из первых осложнений могут стать подкожные гематомы в культи. Для их предотвращения устанавливают дренажные трубки на 3-4 дня, что способствует оттоку крови.
Есть риск развиться мышечной контрактуре – для избегания накладывают лонгету, используют прикроватный щит и ранние упражнения.
Физические упражнения обязательны, даже когда произведена ампутация ноги выше колена.
Также в последующее время могут произойти:
- Нагноение раны;
- Предынфарктное состояние;
- Некроз тканей;
- Тромбоэмболия;
- Фантомные боли;
- Отеки;
- Келлоидные рубцы;
- Госпитальная пневмония.
Важно! Грамотно выполненная ампутация, соответствующее антибактериальное лечение и ранняя активность пациента существенно снижают риски развития необратимых последствий.
Восстановительный процесс после ампутации
Реабилитация после ампутации ноги включает в себя два основных момента – подготовку культи к ношению протеза и послеоперационное восстановление. Они зависят от многих факторов – от качества проведённого иссечения, состояния организма и назначенного лечения.
Подготовка к протезированию
Одна из распространённых проблем – порочные патологии культи. Это происходит при ошибках операции, трофических нарушениях и вторичном заражении. К порокам культи относят нестабильность и контрактуру сустава, некачественно обработанный опил, срастание мышц с рубцом, боли и спайки в рубце. В подобных случаях и при других нарушениях выполняется реампутация.
Уход за культей
Надлежащий уход за культей – верный путь к быстрой реабилитации. Вначале её обрабатывают и накладывают повязки. Чтобы избежать вторичной инфекции, применяются антибактериальные препараты.
После затягивания раны нужно регулярно принимать контрастный душ и наносить на кожу детский крем. Для снижения послеоперационного отёка культи накладывается бандаж, эластичный бинт и назначается лимфодренажный массаж.
После прохождения отёка переходят к ЛФК.
Важно! Благоприятному восстановлению способствуют три фактора – правильно созданная культя, реабилитация и качественный протез.
Реабилитационные методы после операции
Для профилактики тромбоза и улучшения кровообращения назначается приём сосудорасширяющих препаратов и физиотерапия. На следующий день после ампутации проводится первое занятие ЛФК. Крайне важно при прохождении реабилитации заниматься дыхательной и фантомно-импульсной гимнастикой, при которой больной мысленно производит движения ампутированным суставом.
Общая физкультура укрепляет мышцы пресса, но. Их тонус и движения подготавливают к ношению протеза. Тренировка культи обеспечивает готовность к опорным нагрузкам. Заниматься ЛФК можно только при правильно сформированной культе, отсутствии рубцов и нормально функционирующей ткани. Такие упражнения помогают избавиться от контрактуры.
Не стоит забывать о положительном настрое пациента — его желание адаптироваться в социальной среде, что в первую очередь повлияет на результаты реабилитационного процесса. А также о помощи и психологической поддержке со стороны близких и родственников.
Источник: https://posle-operacii.ru/sustavi-kosti-mishci/amputatsiya-nizhnih-konechnostej
Как проводят ампутацию нижних конечностей? Показания, виды, возможные осложнения
Ампутация конечностей – это крайняя мера, на которую врачи идут с целью спасти жизнь пациенту. Удаление нижней конечности проводят только в тех случаях, когда восстановить функции пострадавшей ноги невозможно.
Показания к ампутации
Абсолютные показания к ампутации:
- травмы с сопутствующим отрывом (полным или частичным) и размозжением конечности;
- инфекционные поражения конечности с последующим отмиранием тканей;
- гангрена;
- тромбоз артерии;
- ишемия мышц.
Относительные показания:
- раковые процессы, с невозможностью локального иссечения опухоли;
- трофические язвы;
- патологии развития врожденного характера, паралич;
- обширные травмы нижних конечностей при условии несостоятельности реконструктивного вмешательства.
Виды ампутации
Операции по иссечению части конечности разделяют на два вида (по количеству суммарных хирургических вмешательств).
Первичная
К первичной ампутации прибегают в случае необратимых и угрожающих жизни пациента процессах в тканях. Решение о необходимости удаления нижней конечности врач принимает на месте, сразу после поступления пострадавшего в больницу.
Если есть хоть какая-то вероятность благоприятного исхода событий при условии сохранения конечности, хирург пытается избежать ампутации. Но при угрозе сепсиса (разрывы связок и множественные переломы костей) оставлять ногу просто опасно.
Вторичная
Вторичную ампутацию проводят после операции первичного порядка. Суть вторичного вмешательства заключается в исправлении ошибок первичного вмешательства или подготовки к дальнейшему установлению протеза, а также облегчении процессов заживления и реабилитации.
ВНИМАНИЕ! Вторичную ампутацию называют также реампутацией.
Подготовка к ампутации
В большинстве случаев ампутация ноги происходит в экстренном порядке. Очень важно провести обезболивание конечности, чтобы во время хирургических манипуляций у человека не возникло болевого шока. Сильные неприятные ощущения в процессе ампутации усложняют реабилитацию и провоцируют возникновение фантомных болей.
Неотложные операции проводят под интубационным наркозом. А ампутации планового порядка подразумевают индивидуальную стратегию, при которой врач подбирает методы обезболивания исходя из состояния и особенностей пациента.
Техники проведения ампутации
По способу работы с тканями ампутацию делят на несколько видов. От того, каким способом будут иссечены мягкие ткани, зависит форма культи, функциональность конечности и дальнейший выбор протеза.
1. Круговая техника. К круговой ампутации прибегают только в случае развития гангрены и инфекционных поражениях анаэробного типа, когда время играет решающую роль в борьбе за жизнь пациента. Ткани разрезают перпендикулярно кости, из-за чего сформировать культю правильно просто невозможно. В результате возникает необходимость реампутации. Круговой метод может быть выполнен:
- гильотинным иссечением (рассечение тканей вокруг кости и последующее распиливание кости);
- двухмоментным иссечением (первым этапом рассекается кожа и фасция, затем крайнюю кожу стягивают к проксимальной области конечности и вторым этапом удаляют мышечную ткань);
- конусно-круговым иссечением трехмерного типа (в первую очередь хирург иссекает кожу и фасцию, после этого отсекают мышцы, сообщенные с кожей, и в последнюю очередь рассекают глубокие мышцы по границе натянутой кожи).
2. Лоскутная техника. Лоскутный метод является предпочтительным, т.к. позволяет сформировать правильно функционирующую культю. Иссечением может быть:
- однолоскутным (часть кожи иссекают в форме языка, после чего лоскут фиксируют в области спиленной кости, закрывая фрагментом кожи и фасции рану);
- двухлоскутным (усеченную конечность перекрывают двумя лоскутами кожи, иссеченными с противоположных сторон).
3. Ситуативная техника. Метод подразумевает сочетание различных техник с целью формирования культи при крайне тяжелых повреждениях конечности.
Укрытие культи
Способы обработки кости:
- надкостничный (спиленную кость перекрывают надкостницей);
- безнадкостничный (надкостница иссекается по краю культи);
- пластический (спиленный край кости перекрывают костным фрагментом пациента, обеспечивая опорную поверхность культи).
Способы укрытия культи:
- миопластическая техника (спиленную кость закрывают мышцами, которые затем сшивают);
- фасциопластическая техника (лоскут, перекрывающий рану, формируют из кожи, подкожной клетчатки и фасции);
- периопластическая техника (лоскут включает в себя надкостницу);
- костно-пластическая техника (лоскут включает в себя костный фрагмент, покрытый надкостницей).
Уровни ампутации
Размер пораженной площади определяет уровень ампутации. Во время удаления конечности хирург должен придерживаться конкретных уровней. Это позволяет сформировать удобную для протезирования культю.
Иссечение пальца
В результате гангрен и трофических язв (при сахарном диабете и заболеваниях сосудов) возникает опасность распространения инфекции на верхние уровни. Удаление пальца – это минимально травмирующая операция, не нарушающая функциональности конечности.
Иссечение стопы
При ампутации пальцев хирург может принять решение удалить часть стопы (при обширной площади поражения тканей). Протезирования после операции не требуется, но пациенту приходится заново выстраивать стратегию походки и привыкать к обуви. При удалении стопы применяют техники Шопара и Шрапа.
Иссечение по голени
Удаление фрагмента ноги по уровню голени необходимо при нарушении кровотока в стопе и сохранении нормального кровообращения в голени.
Хирург формирует два лоскута кожи, распиливает малые и большие берцовые кости, затем иссекает камбаловидную мышцу. Рубец переносят на переднюю поверхность культи, чтобы облегчить процесс реабилитации.
Мягкие ткани сшивают без натяжения, укрывая спиленный участок кости.
Иссечение по уровню бедра
Ампутация конечности выше уровня коленного сустава проводится при нарушении кровотока в области голени или при обширных повреждениях в результате травмы. Операция сопряжена с потерей функциональности сформированной культи. Спиленные кости закругляют рашпилем, а ткани сшивают слоями.
Удаление участка ноги выше колена проводят по методикам Гритти-Шимановского и Альбрехта.
Восстановительный процесс после ампутации
Реабилитационный процесс включает в себя:
- подготовку конечности к протезированию (реампутация и формирование культи посредством удаления рубцов и лишних кожных лоскутов);
- установку протеза и его корректировку под пациента;
- социальную, психологическую и трудовую адаптацию человека после ампутации.
Уже через 6–8 недель после операции можно подобрать протез для временного замещения конечности. Передвижение с помощью протеза причиняет боль, но неприятные ощущения имеют временный характер.
Человек должен научиться заново ходить, распределяя вес тела иначе, чем до ампутации.
Чтобы вернуть мышечный тонус и приобрести навыки ходьбы, пациент занимается на тренажерах и проходит физиотерапевтический курс.
Калечащие операции сопряжены с сильным стрессом. Всем больным показана работа с психологом, который поможет преодолеть ощущение неполноценности и минимизировать вероятность развития затяжных депрессивных состояний. Позитивный настрой и поддержка близких людей в послеоперационный период очень важна для быстрого восстановления пациента.
Ежедневно специалисты проводят осмотр культи, обрабатывают швы и меняют бинты. Гипсовую повязку снимают через неделю после операции. К моменту формирования рубца пациенту подбирают компрессионный чехол, который помогает придать конечности подходящую для протезирования форму.
Выписка возможна на 12-15 день после операции. Пациент при этом самостоятельно проводит контроль состояния культи и гигиенические процедуры.
Возможные осложнения
Ампутация – это тяжелая операция, которая может привести к осложнениям в виде:
- инфицирования;
- восходящего некроза (при гангренах);
- инфаркта;
- тромбоэмболии;
- нарушения кровообращения мозга;
- пневмонии госпитального типа;
- обострения патологий желудочно-кишечного тракта.
Специфические осложнения
Фантомные боли – это синдром, при котором человек чувствует удаленную часть конечностей, испытывая неприятные ощущения. Специалисты считают, что причиной фантомных болей является повреждение нервных стволов.
Контрактура может возникнуть в результате неправильно проведенной операции, отсутствии активности со стороны пациента и нарушения правил ухода за культей. В результате происходит ограничение движений в суставе, и протезирование становится невозможным.
Источник: https://medoperacii.com/orto/amputaciya-nizhnih-konechnostey.html
Как избежать ампутации ног при атеросклерозе нижних конечностей
страницаОчищение организмаКровь
Ампутация нижних конечностей при атеросклерозе – это оперативное вмешательство, при котором удаляется поврежденная нога на уровне верхней трети бедра. Хирурги стараются избежать радикальной меры, но в тяжелых, запущенных случаях без операции не обойтись.
Причины и признаки заболевания
Атеросклероз на ногах называется облитерирующим. Он часто сочетается с атеросклерозом коронарных, церебральных сосудов. К предрасполагающим факторам относятся:
- Вредные привычки (злоупотребление алкоголем, курение).
- Высокий уровень холестерина крови.
- Отягощенный наследственный анамнез.
- Малоподвижный образ жизни.
- Постоянные стрессовые ситуации.
- Наличие сердечно-сосудистых, эндокринных заболеваний: артериальной гипертензии, ишемической болезни, сахарного диабета, гипотиреоза.
- Лишний вес.
- Обморожения, травмы, ожоги нижних конечностей.
- Пожилой возраст.
Клиническая картина проявляется:
- больной начинает прихрамывать, возникает быстрая усталость при ходьбе;
- во время движения икроножные, бедренные мышцы сильно болят;
- кожные покровы нижних конечностей становятся бледными с синюшным оттенком;
- в состоянии покоя появляется онемение, похолодание ног.
В каких случаях показана ампутация конечностей
Постоянно появляются новые методы консервативного и хирургического лечения. Некрэктомия при хронической ишемии нижних конечностей не отходит на задний план. Каждый четвертый случай заболевания требует оперативного вмешательства. Показания к ампутации при атеросклерозе нижних конечностей:
- Развитие на ногах влажной или сухой гангрены.
- Отсутствие эффективности от медикаментозного, оперативного лечения на сосудах.
- Прогрессирование заболевания после неэффективной реваскуляризирующей операции.
- Четвертая стадия облитерирующего атеросклероза (необратимые ишемические процессы).
Как избежать ампутации
Игнорировать проблему нельзя. У трети пациентов без своевременного лечения болезнь заканчивается летальным исходом. Проще предотвратить развитие атеросклероза, чем бороться с осложнениями.
Меры профилактики атеросклероза нижних конечностей:
- ограничить прием жирной пищи, сладостей, жирных молочных продуктов;
- контролировать уровень холестерина, сахара крови (дважды в год сдавать общий анализ крови, липидный комплекс);
- скорректировать вес (нормальный индекс массы тела = 18,5-24,99);
- избавиться от вредных привычек;
- носить обувь комфортную, по размеру, соответствующую сезону;
- порезы, травмы, ожоги, ссадины ног обрабатывать своевременно антисептиками, антибактериальными мазями;
- избегать переохлаждения конечностей;
- заниматься спортом, физическими нагрузками. Ежедневные прогулки на воздухе значительно снижают риск развития заболевания;
- при наличии сахарного диабета, гипертонической болезни и других системных заболеваний обращаться за помощью к врачу, лечить и не запускать патологический процесс. Высокое артериальное давление и повышенные сахара — главные причины инсультов, тромбозов, инфарктов.
Правильное лечение поможет избежать нежелательных последствий, сохранит долгую жизнь.
Виды антитромботической терапии при атеросклерозе ног
Благодаря развитию современной медицины, атеросклероз нижних конечностей в зависимости от стадии, длительности процесса лечится медикаментами или хирургически. Главное — убрать провоцирующие факторы (не курить, соблюдать диету). В борьбе с заболеванием помогут антитромбоцитарные препараты и здоровый образ жизни.
Консервативное лечение
- Нормализация уровня холестерина крови. Назначают гиполипидемические препараты (Ловастатин, Аторвастатин, Симвастатин). Применяют одну таблетку на ночь в течение всей жизни. Стоимость некоторых статинов высокая, но они не дают прогрессировать хронической ишемии.
- Антигипертензивные препараты.
Повлияв на артериальную гипертензию, можно предупредить осложнения.
- Антитромботическая терапия при атеросклерозе ног представлена аспирином, клопидогрелем. Первый нужно осторожно использовать людям с язвенной болезнью желудка (вызывает кровотечения). Второй имеет меньше противопоказаний, но не радует стоимостью.
Антитромбоцитарная терапия профилактирует развитие атеросклероза, тромбозов, инфарктов, инсультов. Антиагреганты продлевают жизнь на долгие годы.
- Антикоагулянты назначаются для профилактики тромбоза вен нижних конечностей, тромбоэмболии легочной артерии. Антитромботическим эффектом обладает Варфарин и Аценокумарол.
Врач после детального обследования назначает препараты, влияющие на свертываемость крови.
- Ангиопротекторы для улучшения микроциркуляции (пентоксифиллин).
Эндоваскулярное лечение
Если у больного атеросклеротическое повреждение небольшого участка сосуда, рекомендовано эндоваскулярное лечение. Процедура проводится в рентгеноперационной.
В стерильных условиях хирург прокалывает бедренную или подмышечную артерию, вводит в нее катетер. Направляет его к патологической области под контролем рентгена.
Артериографическое исследование помогает уточнить уровень, степень окклюзии, протяженность патологического процесса.
В патологический артериальный участок вводят специальный проводник. По нему устанавливается баллон-катетер. Потом раздувают несколько раз баллон в суженном месте. Атеросклеротические бляшки вдавливаются в стенку артерии, сосудистый просвет увеличивается. В конце манипуляции делают контрольную артериографию. Существует две ситуации: завершение процедуры и установка стента.
Первая происходит, когда после манипуляции артериальный просвет удовлетворительного диаметра. Вторая — пораженный участок сужен, закрыт. Тогда ставят стент, который не дает артерии спадаться. После восстановления просвета, инструменты удаляются из сосуда. Накладывается асептическая давящая повязка на полдня. Пациент должен придерживаться постельного режима до следующего утра.Загрузка …
Лазерное лечение
Физиотерапевтическое процедуры рекомендовано проводить дважды в год для предупреждения рецидивов заболевания. Научно доказано, что лазерное облучение улучшает микроциркуляцию, работу тромбоцитов, эритроцитов при атеросклерозе нижних конечностей.
Повышает поступления кислорода, обменные процессы, снижает уровень холестерина, глюкозы. Облучение не приносит вреда здоровью. Под действием лазерного излучения уменьшаются ишемические проявления заболевания.
Через пару сеансов исчезает болевой и отечный синдром, регрессируют холестериновые бляшки.
Положительные моменты лазерной терапии:
- снимает воспаление;
- проходит боль;
- повышается устойчивость организма к внешним факторам;
- под действием лазера разрушаются атеросклеротические бляшки;
- лучевое воздействие очищает кровь от патологических веществ.
Можно ли облучать пораженный участок, решает только врач!
Хирургическое лечение
При отсутствии эффекта от консервативной, лазерной, эндоваскулярной терапии убирают бляшки на нижних конечностях с сосудов при атеросклерозе хирургическим путем. От степени патологического процесса зависит вид операции на сосудах. При лечении проводят хирургические вмешательства:
- Удаление сосудистого участка с холестериновой бляшкой.
- Протезирование суженой области артерии. На месте пораженного сосуда устанавливается протез.
- Создание дополнительных анастомозов, шунтов. Кровь течет в обход окклюзионного участка артерии.
- Если после использования всех видов лечения атеросклероз прогрессирует, ампутация ноги остается единственным способом лечения. Операция имеет два вида: низкая, высокая. В первом случае проводят резекцию пальцев ног, стопы, голени. Во втором — ногу ампутируют выше колена.
Облитерирующий атеросклероз – коварная болезнь, очистить от нее организм непросто. Без лечения развиваются тяжелые осложнения. После ампутации больной остается инвалидом пожизненно.
При наличии сопутствующих заболеваний (сахарного диабета, гипертонической болезни) риск смерти увеличивается. Отсутствие вредных привычек, ежедневный уход за ногами, ограничение животных жиров помогут избежать развития заболевания.
Когда болезнь настигнет, меры профилактики помогут предотвратить его прогрессирование.
Статья была одобрена редакцией Ссылка на основную публикацию
статьи:
(1 5,00 из 5)
Загрузка…
Источник: https://toxikos.ru/ochishhenie-organizma/krov/ateroskleroze-amputatsiya-nog
Когда проводят ампутацию нижних конечностей?

Ампутацией называют усечение конечности на протяжении кости. Это очень серьезное хирургическое вмешательство, которое навсегда меняет жизнь человека. Но в некоторых случаях это единственный шанс спасти жизнь.
Показания к ампутации
Очень часто удаление нижних конечностей, особенно выше колена, проводится из-за повреждения сосудов, гангрены, в том числе как следствие непрофессиональной медицинской помощи. Этот способ хирургического лечения применяют только тогда, когда все методы исчерпаны.
Абсолютные показания:
- необратимая ишемия тканей, сопровождающаяся контрактурой мышц, когда нарушено кровообращение и движение ноги. Это состояние еще называют «трупным окоченением»;
- травматический отрыв конечности (травма, ожог, закупорка кровеносных сосудов, поражение сосудов из-за диабета);
- фиксация кровоостанавливающего жгута более чем на 3 часа (операцию проводят без его снятия, в противном случае возникнет высокий риск смертности из-за токсического шока и почечной недостаточности);
- развившаяся газовая гангрена конечности, в том числе как осложнение заболеваний сосудов;
- сепсис, обширные инфицированные раны, которые вызывают повторные кровотечения из крупных сосудов (при условии, что другие методы лечения не эффективны);
- размозжение ноги с повреждением магистральных сосудов, нервов, обширной областью мягких тканей, синдром длительного сдавливания.
Остеосинтез бедра
Пожилым людям после 60 лет и детям до 1 года при таких проблемах практически всегда назначается ампутация. Если речь идет о тяжелом переломе, то современная медицина имеет все ресурсы для их эффективного лечения.
Например, остеосинтез бедра даст возможность надежно зафиксировать фрагменты кости после травмы и обеспечить ее правильное срастание.
Важную роль в этом играет качество процедуры репозиции, ведь именно от сопоставления кости зависит результат.
Относительные показания:
- раневая инфекция по типу газовой флегмоны;
- хронический воспалительный процесс в ноге (туберкулез кости, хронический остеомиелит);
- злокачественные опухоли;
- врожденные или посттравматические деформации ноги;
- прогрессирующие трофические язвы, плохо поддающиеся лечению.
Противопоказаниями к проведению такого вмешательства является травматический шок.
Техники проведения вмешательства
Факторы, которые определяют уровень ампутации ноги, индивидуальны.
На выбор влияет характер ишемии тканей (острая, хроническая, прогрессирующая), наличие трофической язвы, гангрены, выраженность инфекционного процесса, степень артериальной недостаточности, возраст, степень сахарного диабета, наличие интоксикации. Если проблема заключается только в суставе, решить ее поможет эндопротезирование с обязательной реабилитацией.
Ампутации классифицируют по разным критериям:
- срочность (экстренная как первая хирургическая помощь и срочная, когда есть угроза жизни пациенту, например, гангрена, плановая или повторная, во время которой корректируют культю, устраняют пораженные участки);
- показания (абсолютные и относительные);
- по форме рассечения мягких тканей (круговая, лоскутная).
Именно последний параметр определяет технику проведения операции.
Круговая
Круговая ампутация
Конечность выше колена или на более низком уровне в районе голени могут удалить круговым способом, когда рассечение мягких тканей производится в плоскости, перпендикулярной продольной оси ноги.
Он может быть одно-, двух-, трехмоментным (в зависимости от схемы движений хирурга).
Сюда относят и гильотинную ампутацию, при которой хирург рассекает все ткани одним циркулярным движением и на этом же уровне перепиливает кость.
Главный недостаток последней технологии – формирование конической культи, неподходящей для протезирования, повторная операция обязательна.
Круговая ампутация используется не только для нижних конечностей, но и плеча, бедра на уровне средней трети. Ее главные преимущества: техническая простота, быстрота выполнения.
Но недостатки значительно выше, в частности, это формирование рубца на опорной поверхности культи. Кроме этого, для ее создания необходим более высокий уровень усечения кости.
Лоскутная
Способы этой техники разделяют на одно- и двулоскутные. Суть операции заключается в том, чтобы кроме удаления конечности накрыть площадь культи лоскутами здоровой кожи. Если они содержат фасцию – соединительную оболочку под подкожной клетчаткой, ампутация считается фасциопластической. Это обеспечит хорошую подвижность рубца и максимально эффективную работу мышц, координацию движений.
Лоскутная ампутация
При этом рубец уже не формируется на опорной поверхности, кожа может выдерживать большие нагрузки, а хирург получает возможность смоделировать правильную форму культи. Если конечность удалена на уровне сустава, когда кости вычленяются и рассекаются только мягкие ткани, операцию называют экзартикуляцией.
Линии ампутации нижних конечностей могут быть такими: выше колена, до таза (гемипельвэктомия означает удаление не трети конечности, а всей ноги с частью таза), удаление, вычленение бедра, стопы, голени, как правило, на уровне средней трети, стопы.
Послеоперационный период
Активность пациента во время раннего послеоперационного периода обеспечивает не только более эффективную реабилитацию организма, но и подготовку к самостоятельной ходьбе.
Врачи рекомендуют садиться и вставать на второй день после операции. В дальнейшем пациент пользуется костылями с упором на предплечье и ходунками.
Совет: не стоит выбирать подмышечные костыли, ведь они вызывают хроническую травматизацию сосудов, нервов из-за высокого давления на ткани.
На 5-7 день можно передвигаться на коляске, а с 8-10 понемногу ходить. Ранний восстановительный период длится 10 дней, его главная цель – заживление раны. Чтобы избежать натяжения кожи над костным опилом, на усеченную конечность налаживают гипсовую лонгету.
Нелишней будет после такой операции помощь психолога
Швы снимают на 10-12 день и слабо перевязывают рану. Потом для подготовки к протезированию, предотвращения отека используют тугое бинтование эластичным бинтом. Избежать его поможет компрессионный трикотаж, лимфодренирующий массаж.цель позднего послеоперационного периода — это развитие мышечной силы. И тут практически все зависит от целеустремленности и мотивации пациента. Подготовка к протезированию считается завершенной, если культя полностью зажила, на ней нет свищей, рубцов, восстановилось движение сустава, а пациент развил нужную мышечную силу.
Совет: во время подготовки к протезированию запрещено интенсивно делать упражнения нижнего конца культи на упор.
Возможные осложнения
Первое осложнение, с которым может столкнуться пациент после операции — это образование подкожных гематом на ноге. Чтобы избежать их, нужно вовремя остановить кровотечение во время ее проведения, установить дренажные трубки для отсасывающего промывания раны. Их фиксируют в среднем на 3-4 суток.
Еще одна частая проблема – мышечная контрактура. Ее устраняют наложением гипсовой лонгеты, использованием накроватного щита, ранними упражнениями движений культи в суставе. Упражнения обязательны, даже если нога удалена выше колена. Кроме этого, может возникнуть отек культи, гангрена, фантомная боль, келоидные рубцы, повреждение нервов.
Успех реабилитации во многом зависит от профессионального консультирования, поддержки близких и желания пациента вернутся к полноценной жизни. Врачи с первых дней ориентируют его на ведение активного образа жизни.
Особенности подготовки к протезированию
Одна из главных проблем, с которыми сталкивается пациент перед протезированием, это порочные болезни культи. Они диагностируются примерно у 70%.
Возникают такие дефекты из-за технических погрешностей во время операции, трофических нарушений, по причине развития вторичной инфекции.
К порокам относят нестабильность сустава усеченной конечности, необработанный опил кости, прикрепление мышц к кожному рубцу, спаянные и болезненные рубцы, не поддающиеся разработке контрактуры суставов и другие нарушения.
Протезирование ноги
Самые частые послеампутационные болезни культи, в том числе выше колена, это фантомные боли, неврит, нарост на поверхности костной ткани, остеомиелит (гнойное воспаление) культи, трофические язвы, лигатурные свищи.
В процессе протезирования и на раннем этапе пациенты страдают от опрелости, мацерации (нарушение целостности) кожи, ее гнойных поражений, аллергии, хронического венозного застоя, воспаления слизистых сумок суставов.
Коррекция возможна только путем реампутации с пересадкой кожи.
Совет: хорошие результаты восстановления обеспечивают три фактора: правильно сформированная культя, качественный протез и программа реабилитации.
Методы реабилитации пациента после ампутации
Физиотерапия (магнитотерапия, использование ультрафиолетовых лучей, оксигенобаротерапия), прием специальных препаратов, расширяющих сосуды, препятствующих образование тромбов, кровезаменителей является хорошей профилактикой тромбоза и улучшают микроциркуляцию крови. Это помогает избежать инфицирования и повторного развития гангрены.
На второй день после операции проводят первое реабилитационное занятие ЛФК – лечебной физической культуры. Очень важна дыхательная и фантомно-импульсивная гимнастика, когда пациент мысленно делает движения в отсутствующем суставе.
Общетонизирующие упражнения укрепляют мышцы ног, брюшного пресса, а их изометрические напряжения и движения культей подготовят пациента к протезированию, в том числе если была произведена ампутация выше колена, в районе голени.
Тренировка культи дает возможность подготовить ее опорную поверхность к нагрузкам. Равномерное распределение давления массы тела минимизирует возникновение осложнений. Упражнения можно делать только при условии правильной формы культи, без рубцов с хорошо функционирующей тканью. Также они помогут снизить влияние контрактуры (ограничение объема движения сустава).Упражнения рекомендуют делать по 10 раз в несколько подходов в течение дня.
Активно используются такие приемы, как поднятие-опускание оперированной ноги в положении лежа, под углом, «мостик», тренировка мышц внутренней стороны бедра.
Это поможет нормализовать мышечный тонус культи, восстановить подвижность сустава, подготовить определенные сегменты мышц к механическому воздействию элементов протеза, даже при ампутации выше колена.
Ампутация после гангрены или травмы навсегда меняет ход жизни пациента, но не останавливает его. Современная медицина предоставляет много возможностей для адаптации человека к новым условиям и телу. Качественная реабилитация поможет восстановить организм и подготовить его к протезированию, что вернет утраченную возможность свободно передвигаться.
Советуем почитать: эндопротезирование коленного сустава
Внимание! Информация на сайте представлена специалистами, но носит ознакомительный характер и не может быть использована для самостоятельного лечения. Обязательно проконсультируйтесь врачом!
Источник: http://VseOperacii.com/oda/amputaciya-nogi.html