Бронхоэктатическая болезнь: причины, симптомы, диагностика и лечение
Бронхоэктатическая болезнь

Бронхоэктатическая болезнь – это заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве.
Основным проявлением бронхоэктатической болезни является постоянный кашель, сопровождающийся выделением гнойной мокроты. Возможно кровохарканье и даже развитие легочного кровотечения.
Со временем бронхоэктатическая болезнь может приводить к дыхательной недостаточности и анемии, у детей — к отставанию в физическом развитии.
Диагностический алгоритм включает физикальное обследование пациента, аускультацию легких, рентгенографию органов грудной полости, бронхоскопию, анализ мокроты, бронхографию, исследование ФВД. Лечение бронхоэктатической болезни направлено на купирование гнойно-воспалительного процесса внутри бронхов и санацию бронхиального дерева.
Бронхоэктатическая болезнь (БЭБ) – заболевание, характеризующееся необратимыми изменениями (расширением, деформацией) бронхов, сопровождающимися функциональной неполноценностью и развитием хронического гнойно-воспалительного процесса в бронхиальном дереве. Видоизмененные бронхи носят название бронхоэктазов (или бронхоэктазий).
Бронхоэктатическая болезнь встречается у 0,5-1,5 % населения, развиваясь преимущественно в детском и молодом возрасте (от 5 до 25 лет). Заболевание протекает в виде рецидивирующих бронхолегочных инфекций и сопровождается постоянным кашлем с мокротой.
Поражение бронхов при бронхоэктатической болезни может ограничиваться одним сегментом или долей легкого либо быть распространенным.
Причины
Причиной первичных бронхоэктазов служат врожденные пороки развития бронхов – недоразвитие (дисплазия) бронхиальной стенки. Врожденная бронхоэктатическая болезнь встречается гораздо реже приобретенных бронхоэктазов.
Приобретенные бронхоэктазы возникают в результате частых бронхолегочных инфекций, перенесенных в детском возрасте – бронхопневмонии, хронического деформирующего бронхита, туберкулеза или абсцесса легкого.
Иногда бронхоэктатическая болезнь развивается вследствие попадания инородных тел в просвет бронхов.
Патогенез
Хроническое воспаление бронхиального дерева вызывает изменения в слизистом и мышечном слоях бронхов, а также в перибронхиальной ткани. Становясь податливыми, пораженные стенки бронхов расширяются.
Пневмосклеротические процессы в легочной ткани после перенесенных бронхитов, пневмоний, туберкулеза или абсцесса легкого приводят сморщиванию легочной паренхимы и растяжению, деформации бронхиальных стенок.
Деструктивные процессы также поражают нервные окончания, артериолы и капилляры, питающие бронхи.
Веретенообразные и цилиндрические бронхоэктазы поражают крупные и средние бронхи, мешотчатые – более мелкие. Неинфицированные бронхоэктазы, немногочисленные и небольшие по размерам, могут длительное время не проявлять себя клинически.С присоединением инфекции и развитием воспалительного процесса бронхоэктазы заполняются гнойной мокротой, поддерживающей хроническое воспаление в видоизмененных бронхах. Так развивается бронхоэктатическая болезнь.
Поддержанию гнойного воспаления в бронхах способствует бронхиальная обструкция, затруднение самоочищения бронхиального дерева, снижение защитных механизмов бронхолегочной системы, хронические гнойные процессы в носоглотке.
Согласно общепринятой классификации бронхоэктазы различаются:
- по виду деформации бронхов – мешотчатые, цилиндрические, веретенообразные и смешанные;
- по степени распространения патологического процесса — односторонние и двусторонние (с указанием сегмента или доли легкого);
- по фазе течения бронхоэктатической болезни – обострение и ремиссия;
- по состоянию паренхимы заинтересованного отдела легкого – ателектатические и не сопровождающиеся ателектазом;
- по причинам развития – первичные (врожденные) и вторичные (приобретенные);
- по клинической форме бронхоэктатической болезни – легкая, выраженная и тяжелая формы.
- Легкая форма бронхоэктатической болезни характеризуется 1-2 обострениями за год, длительными ремиссиями, в периоды которых пациенты чувствуют себя практически здоровыми и работоспособными.
- Для выраженной формы бронхоэктатической болезни характерны ежесезонные, более длительные обострения, с отделением от 50 до 200 мл гнойной мокроты в сутки. В периоды ремиссий сохраняется кашель с мокротой, умеренная одышка, снижение трудоспособности.
- При тяжелой форме бронхоэктатической болезни наблюдаются частые, продолжительные обострения с температурной реакцией и кратковременные ремиссии. Количество выделяемой мокроты увеличивается до 200 мл, мокрота часто имеет гнилостный запах. Трудоспособность во время ремиссий сохранена.
Симптомы бронхоэктатической болезни
Основным проявлением бронхоэктатической болезни служит постоянный кашель с отхождением гнойной мокроты с неприятным запахом. Особенно обильным выделение мокроты бывает по утрам («полным ртом») или при правильном дренажном положении (на пораженном боку с опущенным головным концом).
Количество мокроты может достигать нескольких сотен миллилитров. В течение дня кашель возобновляется по мере накопления в бронхах мокроты.
Кашель может приводить к разрыву кровеносных сосудов в истонченных бронхиальных стенках, что сопровождается кровохарканьем, а при травмировании крупных сосудов – легочным кровотечением.
Хроническое гнойное воспаление бронхиального дерева вызывает интоксикацию и истощение организма.
У пациентов с бронхоэктатической болезнью развивается анемия, похудание, общая слабость, бледность кожных покровов, наблюдается отставание физического и полового развития детей.
Дыхательная недостаточность при бронхоэктатической болезни проявляется цианозом, одышкой, утолщением концевых фаланг пальцев рук в виде «барабанных палочек» и ногтей в форме «часовых стеклышек», деформацией грудной клетки.
Частота и длительность обострений бронхоэктатической болезни зависят от клинической формы заболевания. Обострения протекают в виде бронхолегочной инфекции с повышением температуры тела, увеличением количества отделяемой мокроты. Даже вне обострения бронхоэктатической болезни сохраняется продуктивный влажный кашель с мокротой.Осложненное течение бронхоэктатической болезни характеризуется признаками тяжелой формы, к которым присоединяются вторичные осложнения: сердечно-легочная недостаточность, легочное сердце, амилоидоз почек, печени, нефрит и др. Также длительное течение бронхоэктатической болезни может осложняться железодефицитной анемией, абсцессом легких, эмпиемой плевры, легочным кровотечением.
Диагностика
При физикальном исследовании легких при бронхоэктатической болезни отмечается отставание подвижности легких в дыхании и притупление перкуторного звука на пораженной стороне.
Аускультативная картина при бронхоэктатической болезни характеризуется ослабленным дыханием, массой разнокалиберных (мелко-, средне- и крупнопузырчатых) влажных хрипов, обычно в нижних отделах легких, уменьшающихся после откашливания мокроты.
При наличии бронхоспастического компонента присоединяются свистящие сухие хрипы.
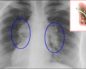
На прямой и боковой проекции рентгенограммы легких у пациентов с бронхоэктатической болезнью обнаруживаются деформация и ячеистость легочного рисунка, участки ателектазов, уменьшение в объеме пораженного сегмента или доли.
Эндоскопическое исследование бронхов – бронхоскопия – позволяет выявить обильный, вязкий гнойный секрет, взять материал на цитологию и баканализ, установить источник кровотечения, а также провести санацию бронхиального дерева для подготовки к следующему диагностическому этапу – бронхографии.
Бронхография (контрастное рентгенологическое исследование бронхов) является самым достоверным диагностическим методом при бронхоэктатической болезни. Она позволяет уточнить степень распространенности бронхоэктазов, их локализацию, форму.
Бронхография у взрослых пациентов проводится в под местной анестезией, у детей – под общим наркозом. С помощью введенного в бронхиальное дерево мягкого катетера происходит заполнение бронхов контрастным веществом с последующим рентгенологическим контролем и серией снимков.
При бронхографии выявляется деформация, сближение бронхов, их цилиндрические, мешотчатые или веретенообразные расширения, отсутствие контрастирования ветвей бронхов, расположенных дистальнее бронхоэктазов.
Для диагностики степени дыхательной недостаточности пациенту с бронхоэктатической болезнью проводят исследования дыхательной функции: спирометрию и пикфлоуметрию.
Лечение бронхоэктатической болезни
В периоды обострений бронхоэктатической болезни основные лечебные мероприятия направлены на санацию бронхов и подавление гнойно-воспалительного процесса в бронхиальном дереве. С этой целью проводится антибиотикотерапия и бронхоскопический дренаж.
Применение антибиотиков возможно как парентерально (внутривенно, внутримышечно), так и эндобронхиально при проведении санационной бронхоскопии. Для лечения хронических воспалительных процессов бронхов применяют цефалоспорины (цефтриаксон, цефазолин, цефотаксим и др.
), полусинтетические пенициллины (ампициллин, оксациллин), гентамицин.
При бронхоэктатической болезни дренаж бронхиального дерева осуществляется также приданием пациенту положения в кровати с приподнятым ножным концом, облегчающего отхождение мокроты. Для улучшения эвакуации мокроты назначаются отхаркивающие средства, щелочное питье, массаж грудной клетки, дыхательная гимнастика, ингаляции, лекарственный электрофорез на грудную клетку.
Часто при бронхоэктатической болезни прибегают к проведению бронхоальвеолярного лаважа (промывания бронхов) и отсасыванию гнойного секрета с помощью бронхоскопа. Лечебная бронхоскопия позволяет не только промыть бронхи и удалить гнойный секрет, но и ввести в бронхиальное дерево антибиотики, муколитики, бронхолитики, применить ультразвуковую санацию.Питание пациентов с бронхоэктатической болезнью должно быть полноценным, обогащенным белком и витаминами. В рацион дополнительно включаются мясо, рыба, творог, овощи, соки, фрукты. Вне обострений бронхоэктатической болезни показаны занятия дыхательной гимнастикой, прием отхаркивающих трав, санаторно-курортная реабилитация.
При отсутствии противопоказаний (легочного сердца, двусторонних бронхоэктазов и др.) показано хирургическое лечение бронхоэктатической болезни — удаление измененной доли легкого (лобэктомия). Иногда оперативное лечение бронхоэктатической болезни проводится по жизненным показаниям (в случае тяжелого, непрекращающегося кровотечения).
Прогноз и профилактика
Оперативное удаление бронхоэктазов в ряде случаев приводит к полному выздоровлению. Регулярные курсы противовоспалительной терапии позволяют достичь длительной ремиссии.
Обострения бронхоэктатической болезни могут возникать в сырое, холодное время года, при переохлаждении, после простудных заболеваний. При отсутствии лечения бронхоэктатической болезни и ее осложненном варианте течения прогноз неблагоприятен.
Тяжелое длительное течение бронхоэктатической болезни приводит к инвалидизации.
Профилактика развития бронхоэктатической болезни предполагает диспансерное наблюдение пульмонолога за больными с хроническими бронхитами и пневмосклерозом, их своевременное и адекватное лечение, исключение вредных факторов (курения, производственных и пылевых вредностей), закаливание. С целью предупреждения обострений бронхоэктатической болезни необходима своевременная санация придаточных пазух носа при синуситах и полости рта при заболеваниях зубо-челюстной системы.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/bronchiectasis
Бронхоэктатическая болезнь: причины, симптомы, диагностика, лечение и прогнозы

Бронхоэктатическая болезнь (или бронхоэктазия) – это приобретенное заболевание, сопровождающееся необратимыми структурными изменениями (расширением, деформацией) и хроническим гнойным процессом в бронхах. Наиболее часто данная патология поражает нижние отделы дыхательных путей, а нарушение строения бронхов может затрагивать один сегмент или долю легкого, либо быть диффузным.
Данное заболевание протекает на фоне рецидивирующей бронхолегочной инфекции, и его основными симптомами являются кашель и гнойная мокрота.
По данным статистики, бронхоэктатическая болезнь чаще развивается в детском или молодом возрасте (от 5 до 25 лет) и ею болеет около 1-1,5% населения.
В данной статье расскажем о причинах и симптомах патологии, а также о методах диагностики и лечения болезни. Поговорим и о последствиях.
Причины и классификация
Частые бронхиты повышают риск развития бронхоэктатической болезни.
Причины развития бронхоэктатической болезни и появления деформированных участков бронхов еще не до конца выяснены, но были установлены те факторы, которые в большинстве случаев провоцировали данную бронхолегочную патологию.
К причинам появления бронхоэктазов (участков деформации бронхов) относят:
- врожденную предрасположенность к дисплазии бронхов;
- частые бронхиты и пневмонии;
- туберкулез;
- абсцесс легкого;
- инородные тела;
- экспираторный стеноз трахеи и бронхов;
- аллергический бронхопульмональный аспергиллез;
- синдром Мунье-Куна;
- синдром Вильямса-Кемпбелла;
- муковисцидоз и др.
Вышеописанные заболевания и состояния существенно ухудшают механизмы отхождения мокроты из дыхательных путей, а инфицирование различными инфекциями (Pseudomonas aeruginosa, Staphylococcus aureus, Haemophilus influenzae, Moraxella catarrhalis, Streptococcus pneumoniae и др.) сопровождается заполнением бронхов вязким секретом. Скопившаяся в бронхиальном дереве мокрота может вызывать расширение и последующее рубцевание (деформацию) бронхов.
При обследовании выявляются такие бронхоэктазы:
- цилиндрические;
- веретенообразные;
- мешотчатые;
- смешанные.
При отсутствии инфицирования эти участки деформации бронхов могут ничем себя не проявлять, но при внедрении патогенного микроорганизма полости полностью заполняются гнойным содержимым и проявляют себя длительно текущим хроническим воспалением. Таким образом начинает свое развитие бронхоэктатическая болезнь, которая усугубляется обструкцией и затрудненным самоочищением бронхиального дерева.
По степени тяжести пульмонологи выделяют четыре формы данного заболевания (по Ермолаеву):
- легкую;
- выраженную;
- тяжелую;
- осложненную.
Также бронхоэктазии классифицируют по распространенности патологического процесса:
- правосторонние;
- левосторонние.
Для более детального уточнения локализации патологических очагов указывается сегмент легкого. Наиболее часто бронхоэктазы локализируются в базальном или язычковом сегменте левого легкого или в базальном сегменте или средней доле правого легкого.
Симптомы
Основной жалобой пациентов во время обострения бронхоэктатической болезни является кашель с отделением гнойной мокроты. Количество секрета может быть различным и зависит от стадии заболевания. В некоторых тяжелых случаях из бронхов может отделяться около 30- 300 (иногда до1000) мл гнойного содержимого.
Собранная в банку мокрота больного с бронхоэктатической болезнью имеет свойство расслаиваться со временем. Верхний слой содержит примеси слюны и представляет собой вязкую слизистую жидкость, а нижний состоит из гнойного секрета. Именно количество нижнего слоя может определять интенсивность воспалительного процесса.
Наиболее обильно мокрота отделяется утром (сразу после пробуждения) или при так называемых дренажных положениях тела (поворот на здоровый бок, наклон корпуса тела вперед и др.).
При прогрессировании заболевания мокрота приобретает гнилостный запах и становится все более зловонной.
Многие пациенты жалуются на частый неприятный запах изо рта, одышку и усиление кашля при попытке изменения положения тела.
При обострении заболевания гнойное воспаление в бронхах сопровождается интоксикацией организма, и у больного появляются такие симптомы:
- слабость;
- быстрая утомляемость;
- потливость;
- повышение температуры тела (до 38-39 °C);
- озноб.
У больного при аускультации (прослушивании) выслушивается жесткое дыхание и большое количество хрипов, которые особенно выражены в утренние часы. Также у пациентов может наблюдаться снижение температуры тела до субфебрильных цифр после отхождения большой порции мокроты.
При прогрессировании заболевания кашель может приводить к кровохарканью. Больные могут жаловаться на тупые боли в области груди и поражения придаточных пазух носа.
При начальных (легких) стадиях заболевания внешний вид больных обычный, но при нарастании тяжести бронхоэктатической болезни цвет лица приобретает землистый оттенок, и оно становится одутловатым.
У таких пациентов наблюдаются пальцы в виде барабанных палочек и ногти, напоминающие своей формой часовые стекла.Также длительная гнойная интоксикация организма и гипоксемия могут приводить к появлению диффузного цианоза.
Диагностика
Информативный метод диагностики бронхоэктазов — рентгенография органов грудной клетки.
Диагностическое обследование при бронхоэктатической болезни всегда включает комплекс различных мероприятий:
- сбор анамнеза;
- аускультация;
- физикальное исследование;
- рентгенография;
- бронхография (основной метод);
- бронхоскопия;
- бактериологическое исследование мокроты;
- цитологическое исследование мокроты;
- спирометрия;
- пикфлоуметрия;
- компьютерная томография.
В качестве дополнительных методов обследования больному могут назначаться:
- анализ на хлориды пота;
- анализ для выявления ревматоидного фактора;
- тестирование на аспергиллезные преципитины;
- иммунологический анализ крови и др.
Лечение
Подбор тактики лечения бронхоэктатической болезни зависит от стадии и тяжести заболевания.
В периоде обострения основная цель терапии направлена на устранение гнойного воспаления бронхиального дерева и санацию бронхов. Для этого больному назначаются антибактериальные и противомикробные препараты:
- полусинтетические пенициллины: Оксациллин, Метициллин и др.;
- цефалоспорины: Цефазолин, Цефтриаксон, Цефотаксим и др.;
- Гентамицин;
- сульфаниламидные препараты: Сульфадиметоксин, Бисептол и др.
Они могут вводиться внутривенно, внутримышечно и эндобронхиально (во время проведения лечебной бронхоскопии).
Также для бронхоскопического дренирования, кроме антибиотиков, могут применяться протеолитические ферменты (Химотрипсин, Рибонуклеаза, Трипсин), Диоксидин, муколитики (Бромгексин, Ацетилцистеин и др.).
Вначале заболевания данные процедуры проводят 2 раза в неделю, а далее они могут применяться 1 раз в 6-7 дней.
Такая лечебная бронхоскопия позволяет промыть стенки бронхов, удалить гнойный секрет и доставить лекарственные средства непосредственно в очаги бронхоэктазий.
Для максимально продуктивно выведения мокроты пациентам назначаются:
- отхаркивающие средства;
- массаж;
- ингаляции;
- дыхательная гимнастика;
- обильное щелочное питье;
- электрофорез и др.
После устранения воспаления больному рекомендуется прием лекарственных препаратов для повышения иммунитета (Метилурацил, Ретаболил или Нерабол, витамины группы В и высокие дозы аскорбиновой кислоты). В стадии стойкой ремиссии крайне желательно проводить курсы санаторно-курортного лечения (Евпатория, Ялта, Сочи, Алупка и др.).
Радикальное хирургическое лечение бронхоэктатической болезни показано в тех случаях, когда после резекции участков тканей легких возможно сохранение достаточной дыхательной функции. Показанием к нему могут стать и состояния, сопровождающиеся массивным легочным кровотечением. В таких случаях выполняется бронхиальная эмболизация и проводится симптоматическое лечение.
При односторонних бронхоэктазиях в процессе операции удаляются пораженные отделы легкого (в крайних случаях может выполняться пневмоэктомия).
В случае двухстороннего поражения бронхиального дерева возможность выполнения хирургического вмешательства определяется анализом данных по каждому клиническому случаю.Состояние больных после подобных операций в большинстве случаев существенно улучшается, а дальнейшее диспансерное наблюдение, противорецидивное лечение и профилактические меры позволяют добиваться полного выздоровления.
Прогнозы и осложнения
Пневмоторакс — одно из грозных осложнений бронхоэктатической болезни.
Бронхоэктатическая болезнь протекает длительно и чаще обостряется в весенне-осенний период. Ее рецидивы провоцируются инфекционными заболеваниями дыхательных путей или переохлаждениями.
Отсутствие адекватной терапии и длительное тяжелое течение бронхоэктатической болезни дает крайне неблагоприятные прогнозы и приводит к инвалидизации больного. Она может осложняться такими тяжелыми заболеваниями и состояниями:
При адекватном лечении прогнозы такой патологии могут быть благоприятными. Эффективные курсы профилактики противовоспалительными препаратами и санаторно-курортное лечение могут приводить к стойким и длительным ремиссиям, а хирургическое лечение (удаление) бронхоэктазов в ряде случаев гарантирует полное избавление от этого недуга.
К какому врачу обратиться
Больных с бронхоэктазами лечит пульмонолог, операции проводит торакальный хирург. В диагностике и лечении важную роль играет врач-эндоскопист, проводящий бронхоскопию. Для подбора антибиотиков, способных победить хроническое гнойное воспаление, необходима консультация инфекциониста. В лечении пациента также участвует врач-физиотерапевт.
Рассказывают об этой болезни и в популярной передаче о здоровье:
: ( — 1, 5,00 из 5)
Загрузка…
Источник: https://myfamilydoctor.ru/bronxoektaticheskaya-bolezn-prichiny-simptomy-diagnostika-lechenie-i-prognozy/
Бронхоэктатическая болезнь: причины, симптомы, диагностика и лечение
Бронхоэктатическая болезнь – это заболевание при котором происходят необратимые изменения (деформация, расширение) бронхов, вместе с ним развивается хронический гнойно-воспалительный процесс в бронхах или хроническая пневмония.
Измененные бронхи называют бронхоэктазами. Одним из симптомов бронхоэктатической болезни является постоянный кашель, который сопровождается выделением гнойной мокроты. В некоторых случаях наблюдается кровохарканье и даже развитие кровотечения в легких.
По МКБ-10 заболеванию присвоен код J47.
Самостоятельность болезни долгое время не признается многими врачами. Процесс расширения бронхов возможен при многих патологиях. Поэтому бронхоэктазии как осложнения на фоне другого заболевания, считаются вторичными. Первичные же бронхоэктазии – это морфологический субстрат патологии, подразумевающий у больного полный комплекс симптомов.
Причины
На сегодняшний день причины не выяснены до конца. Вирусы и бактерии, вызывающие ОРВИ и ОРЗ, которые в свою очередь осложняются бронхоэктазией, являются причиной косвенной. ОРВИ и ОРЗ лечатся обычно до полого выздоровления.
Обостряют заболевания инфекционные возбудители. Так что главную роль играет генетическая неполноценность бронхиального дерева. Под неполноценностью понимается тонкость бронхиальных стенок, неразвитая гладкая мускулатура и ткань, недостаток механизмов защиты и т.д.
Механизм развития
В основе заболевания лежит нарушение проходимости бронхов, то есть их дренаж. Формируется обтурационный ателектаз. То есть именно на фоне ателектаза и нарушения проходимости бронхов начинается процесс развития бронхоэктатической болезни.
Схематичная иллюстрация бронхоэктатической болезни
Также прослеживается тесная связь бронхоэктазии и болезнями верхних дыхательных путей. Примерно половина всех пациентов имеют весь букет, так как происходит постоянное взаимное заражение одного органа от другого.
При данном заболевании нарушается кровообращение. В несколько раз увеличивается просвет артерий. В результате этого артериальная кровь с силой сбрасывается в артерии легких, и начинает развиваться легочная гипертензия.
Классификация
Выделяют следующие виды бронхоэктазов:
- Цилиндрические;
- Тракционные.
А также:
- Связанные с ателектазом
- Не связанные с ателектазом.
В соответствии с клиническим течением выделяют четыре формы заболевания:
- легкая;
- выраженная;
- тяжелая;
- осложненная;
- односторонняя;
- двусторонняя бронхоэктазия.
Кроме этого, при обследовании указывается фаза заболевания:
Осложнение заболевания:
- легочная и сердечная недостаточность;
- амилоидоз;
- эмфизема и др.
Из всех пациентов большую часть составляют мужчины (65%). Бронхоэктатическая болезнь диагностируется в возрасте от 5 до 25 лет. Но вот дату начала болезни установить почти невозможно, потому что первые признаки не запоминаются больным. Чаще всего источником становится перенесенная в детстве пневмония.
Симптомы
Список симптомов харрактерных бронхоэктатической болезни:
- Пациенты жалуются на кашель с гнойными выделениями, особенно по утрам. Иногда кашель сопровождается гнилостным запахом, но это при более тяжелых формах.
- Возможно харканье кровью и даже кровотечение легких;
- Почти треть всех пациентов страдают одышкой;
- У многих заболевание проходит на фоне грудной боли;
- Периоды обострения характеризуются повышенной температурой, вялостью, общим недомоганием, раздраженностью.
При продолжительной болезни может наблюдаться задержка физического развития и полового созревания подростков. Очень редко (по сравнению с тем, что было несколько десятилетий назад) наблюдается деформация пальцев.
Диагностика
Для выявления бронхоэктатической болезни используют:
Физикальное обследование – обычно обнаруживает ограниченную подвижность диафрагмы.
Аскультативное исследование – выявляет хрипы и жесткость дыхания.
Рентгенограмма – покажет наличие заболевание по рисунку, особенно боковому, по уменьшенному объему и уплотнению тени больных участков легкого. Междолевые границы смещены к пораженным частям. Еще одним важным признаком является переход тени средостения к зоне поражения и оголение противоположного края позвоночника.
Бронхография (основной метод) – контрастирование проводится совместно с бронхографией. Но перед этим производится тщательная санация дерева и купирования гнойного процесса. В процессе бронхографии расширяются бронхи с 4 по 6. Бронхоскопия позволяет оценить заполненность гноем бронхов.
Функциональное обследование – позволяет выявить нарушение вентиляции. Без должного лечения начинаются необратимые процессы, которые можно было бы избежать при помощи операции.
⚠️ Обострение болезни приходится на весну и осень. У многих, перенесших в раннем возрасте пневмонию раза два, потом в течение нескольких лет никаких симптомов не наблюдается, но в 14 лет и позднее заболевание начнет проявляться все чаще и чаще.
У многих пациентов болезнь носит локальных характер. Поражаются сегментарные части левого легкого и середина правого. Однако с течением времени болезнь распространяется и заполняет большую площадь.
Помимо этого развивается обструктивный бронхит, следствием которого является развитие дыхательной недостаточности. А отсюда – другие болезни.
И все же с развитием медицины в последнее время течение болезни значительно облегчено.
Лечение
Главную роль играет консервативная методика лечения бронхоэктазов. Но она показана пациентам с несложной формой заболевания, с локальным течением болезни, пациентам, которым нельзя сделать операцию.
Если стадия начальная, лечение позволяет предотвратить осложнения и поддерживать состояние в стадии относительного благополучия на протяжении долгого времени, по возможности, позволяет добиться полного выздоровления.
✅ Если же невозможна операция, то консервативная методика предупреждает прогрессирование болезни.
Консервативное
Консервативное лечение начинается с санации бронхиального дерева, которая предусматривает полное очищение от гнойной массы, потом обезвреживание микрофлоры при помощи антисептиков, антибиотиков и других средств.
Санация делится на активную и пассивную:
- Под активной санацией подразумевается аспирация бронхов, промывание и введение лекарства.
- Пассивная санация – это прием отхаркивающих средств. Но вместе с этим не последнее место занимает дыхательная гимнастика, массаж грудной клетки, правильное питание, богатое витаминами.
✍️ При лечении детей отоларингологи санируют верхние дыхательные пути.
Антибактериальная методика также активно применяется при лечении бронхоэктатической болезни. Она проходит в виде инъекций при явных признаках инфекции. Это может быть повышенная температура или интоксикация. Обычно применятся антибиотики: ампициллин, метициллин, метациклин, гентамицин, тобрамицин, фурацилин, фурагин и др.
Больным в стадии ремиссии показан санаторий.
Во время лечения пациент должен находиться в сухом, проветриваемом помещении, получать качественно питание. В стадии обострения должен соблюдаться постельный режим.
Хирургическое
Для хирургического вмешательства подойдет возраст от 14 до 18 лет. После 45 количество пациентов, которым можно провести хирургическое лечение, значительно сокращается. Перед операцией проводится тщательное обследование пациента.
При достаточно выраженном заболевании удаляют пораженные отделы, но с условием обеспечения достаточного объема дыхания.
Применяется пневмонэктомия, паллиативная резекция легкого. Чаще всего после операбельного вмешательства при должном уходе состояние больного идет на значительное улучшение.
Процент смерти после операции на сегодняшний день в России составляет 1%. Но это не значит, что 99% становятся здоровыми.
Примерно половина пациентов чувствует себя хорошо и больше в больницу с подобным диагнозом не обращается. Около 12 % случаев остается неудовлетворительными.
У остальных же наблюдается более или менее заметное улучшение. Причины неудовлетворительных результатов могут быть разные.
Факторы риска:
- Неверное определение участка поражения;
- Оставление измененного участка;
- Техническая ошибка во время операции;
- Послеоперационное осложнение;
- Отрицательные последствия дренажа.
В идеале профилактика должна предупредить развитие болезни в раннем возрасте. Это прерогатива собственно педиатрии.
Народные средства
Народные методы играют важную роль в лечении как вспомогательные средства:
- В качестве вспомогательных средств в лечении часто применяют фитотерапию;
- Ингаляция с использованием масел зверобоя, мяты, пихты и др;
- Не менее трех раз в год специалисты советуют поддерживать организм при помощи витаминов. Они есть каждой аптеке на любой вкус и карман;
- Хорошее действие оказывает чеснок. Входящие в его состав компоненты проходят по бронхам и полностью обеззараживают их. Такие же вещества есть в составе соснового, эвкалиптового, мятного масел;
Настойки из травяных сборов
Рекомендуется три раза в день принимать настойку из эвкалипта и травяной сбор, состоящий из девясила, анисовых плодов, календулы, шалфея, зверобоя, мяты и других полезных трав.
Все компоненты заливают кипятком, греют 15 минут, охлаждают, процеживают и принимают четыре раза ежедневно после приема пищи. Сбор принимается месяц с отдыхом в 15 дней.
[attention type=yellow]Далее принимается другой сбор: по две столовые ложки корня алтея, фенхеля и солодки. Аналогично его принимают месяц. А через 15 дней отдыха снова первый сбор.
[/attention]
Немаловажную роль в лечении и профилактике заболевания играет закаливание организма. Оно должно быть выбрано, исходя из индивидуального состояния человека. Особенно важно закаливать растущий организм. Это могут быть прогулки на свежем воздухе в легкой одежде, занятия гимнастикой на воздухе, водные процедуры.
Инвалидизация
В период болезни пациент считается временно нетрудоспособным. При обострениях пациенту противопоказаны профессии, связанные с применением физической силы и нервным напряжением. Если наблюдается харканье кровью, то больному назначают 3 группу инвалидности.
Если фазы обострения часты, наблюдается легочное кровотечение, почечная и легочная недостаточность, то назначают 2 группу инвалидности.
Соответственно, 1 группа ставится, если обострение не снимается, кровотечение не прекращается, постоянная интоксикация.
Бронхоэктатическая болезнь: причины, симптомы, диагностика и лечение

Бронхоэктатическая болезнь – это заболевание при котором происходят необратимые изменения (деформация, расширение) бронхов, вместе с ним развивается хронический гнойно-воспалительный процесс в бронхах или хроническая пневмония.
Измененные бронхи называют бронхоэктазами. Одним из симптомов бронхоэктатической болезни является постоянный кашель, который сопровождается выделением гнойной мокроты. В некоторых случаях наблюдается кровохарканье и даже развитие кровотечения в легких.
По МКБ-10 заболеванию присвоен код J47.
Самостоятельность болезни долгое время не признается многими врачами. Процесс расширения бронхов возможен при многих патологиях. Поэтому бронхоэктазии как осложнения на фоне другого заболевания, считаются вторичными. Первичные же бронхоэктазии – это морфологический субстрат патологии, подразумевающий у больного полный комплекс симптомов.
Причины
На сегодняшний день причины не выяснены до конца. Вирусы и бактерии, вызывающие ОРВИ и ОРЗ, которые в свою очередь осложняются бронхоэктазией, являются причиной косвенной. ОРВИ и ОРЗ лечатся обычно до полого выздоровления.
Обостряют заболевания инфекционные возбудители. Так что главную роль играет генетическая неполноценность бронхиального дерева. Под неполноценностью понимается тонкость бронхиальных стенок, неразвитая гладкая мускулатура и ткань, недостаток механизмов защиты и т.д.
Механизм развития
В основе заболевания лежит нарушение проходимости бронхов, то есть их дренаж. Формируется обтурационный ателектаз. То есть именно на фоне ателектаза и нарушения проходимости бронхов начинается процесс развития бронхоэктатической болезни.
Схематичная иллюстрация бронхоэктатической болезни
Также прослеживается тесная связь бронхоэктазии и болезнями верхних дыхательных путей. Примерно половина всех пациентов имеют весь букет, так как происходит постоянное взаимное заражение одного органа от другого.
При данном заболевании нарушается кровообращение. В несколько раз увеличивается просвет артерий. В результате этого артериальная кровь с силой сбрасывается в артерии легких, и начинает развиваться легочная гипертензия.
Классификация
Выделяют следующие виды бронхоэктазов:
- Цилиндрические;
- Тракционные.
А также:
- Связанные с ателектазом
- Не связанные с ателектазом.
В соответствии с клиническим течением выделяют четыре формы заболевания:
- легкая;
- выраженная;
- тяжелая;
- осложненная;
- односторонняя;
- двусторонняя бронхоэктазия.
Кроме этого, при обследовании указывается фаза заболевания:
Осложнение заболевания:
- легочная и сердечная недостаточность;
- амилоидоз;
- эмфизема и др.
Из всех пациентов большую часть составляют мужчины (65%). Бронхоэктатическая болезнь диагностируется в возрасте от 5 до 25 лет. Но вот дату начала болезни установить почти невозможно, потому что первые признаки не запоминаются больным. Чаще всего источником становится перенесенная в детстве пневмония.
Симптомы
Список симптомов харрактерных бронхоэктатической болезни:
- Пациенты жалуются на кашель с гнойными выделениями, особенно по утрам. Иногда кашель сопровождается гнилостным запахом, но это при более тяжелых формах.
- Возможно харканье кровью и даже кровотечение легких;
- Почти треть всех пациентов страдают одышкой;
- У многих заболевание проходит на фоне грудной боли;
- Периоды обострения характеризуются повышенной температурой, вялостью, общим недомоганием, раздраженностью.
При продолжительной болезни может наблюдаться задержка физического развития и полового созревания подростков. Очень редко (по сравнению с тем, что было несколько десятилетий назад) наблюдается деформация пальцев.
Диагностика
Для выявления бронхоэктатической болезни используют:
Физикальное обследование – обычно обнаруживает ограниченную подвижность диафрагмы.
Аскультативное исследование – выявляет хрипы и жесткость дыхания.
Рентгенограмма – покажет наличие заболевание по рисунку, особенно боковому, по уменьшенному объему и уплотнению тени больных участков легкого. Междолевые границы смещены к пораженным частям. Еще одним важным признаком является переход тени средостения к зоне поражения и оголение противоположного края позвоночника.
Бронхография (основной метод) – контрастирование проводится совместно с бронхографией. Но перед этим производится тщательная санация дерева и купирования гнойного процесса. В процессе бронхографии расширяются бронхи с 4 по 6. Бронхоскопия позволяет оценить заполненность гноем бронхов.
Функциональное обследование – позволяет выявить нарушение вентиляции. Без должного лечения начинаются необратимые процессы, которые можно было бы избежать при помощи операции.
⚠️ Обострение болезни приходится на весну и осень. У многих, перенесших в раннем возрасте пневмонию раза два, потом в течение нескольких лет никаких симптомов не наблюдается, но в 14 лет и позднее заболевание начнет проявляться все чаще и чаще.
У многих пациентов болезнь носит локальных характер. Поражаются сегментарные части левого легкого и середина правого. Однако с течением времени болезнь распространяется и заполняет большую площадь.
Помимо этого развивается обструктивный бронхит, следствием которого является развитие дыхательной недостаточности. А отсюда – другие болезни.
И все же с развитием медицины в последнее время течение болезни значительно облегчено.
Лечение
Главную роль играет консервативная методика лечения бронхоэктазов. Но она показана пациентам с несложной формой заболевания, с локальным течением болезни, пациентам, которым нельзя сделать операцию.
Если стадия начальная, лечение позволяет предотвратить осложнения и поддерживать состояние в стадии относительного благополучия на протяжении долгого времени, по возможности, позволяет добиться полного выздоровления.
✅ Если же невозможна операция, то консервативная методика предупреждает прогрессирование болезни.
Консервативное
Консервативное лечение начинается с санации бронхиального дерева, которая предусматривает полное очищение от гнойной массы, потом обезвреживание микрофлоры при помощи антисептиков, антибиотиков и других средств.
Санация делится на активную и пассивную:
- Под активной санацией подразумевается аспирация бронхов, промывание и введение лекарства.
- Пассивная санация – это прием отхаркивающих средств. Но вместе с этим не последнее место занимает дыхательная гимнастика, массаж грудной клетки, правильное питание, богатое витаминами.
✍️ При лечении детей отоларингологи санируют верхние дыхательные пути.
Антибактериальная методика также активно применяется при лечении бронхоэктатической болезни. Она проходит в виде инъекций при явных признаках инфекции. Это может быть повышенная температура или интоксикация. Обычно применятся антибиотики: ампициллин, метициллин, метациклин, гентамицин, тобрамицин, фурацилин, фурагин и др.
Больным в стадии ремиссии показан санаторий.
Во время лечения пациент должен находиться в сухом, проветриваемом помещении, получать качественно питание. В стадии обострения должен соблюдаться постельный режим.
Хирургическое
Для хирургического вмешательства подойдет возраст от 14 до 18 лет. После 45 количество пациентов, которым можно провести хирургическое лечение, значительно сокращается. Перед операцией проводится тщательное обследование пациента.
При достаточно выраженном заболевании удаляют пораженные отделы, но с условием обеспечения достаточного объема дыхания.
Применяется пневмонэктомия, паллиативная резекция легкого. Чаще всего после операбельного вмешательства при должном уходе состояние больного идет на значительное улучшение.
Процент смерти после операции на сегодняшний день в России составляет 1%. Но это не значит, что 99% становятся здоровыми.
Примерно половина пациентов чувствует себя хорошо и больше в больницу с подобным диагнозом не обращается. Около 12 % случаев остается неудовлетворительными.
У остальных же наблюдается более или менее заметное улучшение. Причины неудовлетворительных результатов могут быть разные.
Факторы риска:
- Неверное определение участка поражения;
- Оставление измененного участка;
- Техническая ошибка во время операции;
- Послеоперационное осложнение;
- Отрицательные последствия дренажа.
В идеале профилактика должна предупредить развитие болезни в раннем возрасте. Это прерогатива собственно педиатрии.
Народные средства
Народные методы играют важную роль в лечении как вспомогательные средства:
- В качестве вспомогательных средств в лечении часто применяют фитотерапию;
- Ингаляция с использованием масел зверобоя, мяты, пихты и др;
- Не менее трех раз в год специалисты советуют поддерживать организм при помощи витаминов. Они есть каждой аптеке на любой вкус и карман;
- Хорошее действие оказывает чеснок. Входящие в его состав компоненты проходят по бронхам и полностью обеззараживают их. Такие же вещества есть в составе соснового, эвкалиптового, мятного масел;
Настойки из травяных сборов
Рекомендуется три раза в день принимать настойку из эвкалипта и травяной сбор, состоящий из девясила, анисовых плодов, календулы, шалфея, зверобоя, мяты и других полезных трав.
Все компоненты заливают кипятком, греют 15 минут, охлаждают, процеживают и принимают четыре раза ежедневно после приема пищи. Сбор принимается месяц с отдыхом в 15 дней.
[attention type=yellow]Далее принимается другой сбор: по две столовые ложки корня алтея, фенхеля и солодки. Аналогично его принимают месяц. А через 15 дней отдыха снова первый сбор.
[/attention]
Немаловажную роль в лечении и профилактике заболевания играет закаливание организма. Оно должно быть выбрано, исходя из индивидуального состояния человека. Особенно важно закаливать растущий организм. Это могут быть прогулки на свежем воздухе в легкой одежде, занятия гимнастикой на воздухе, водные процедуры.
Инвалидизация
В период болезни пациент считается временно нетрудоспособным. При обострениях пациенту противопоказаны профессии, связанные с применением физической силы и нервным напряжением. Если наблюдается харканье кровью, то больному назначают 3 группу инвалидности.
Если фазы обострения часты, наблюдается легочное кровотечение, почечная и легочная недостаточность, то назначают 2 группу инвалидности.
Соответственно, 1 группа ставится, если обострение не снимается, кровотечение не прекращается, постоянная интоксикация.
Источник: https://VashOrganism.ru/bronhojektaticheskaja-bolezn/
Бронхоэктатическая болезнь — причины, симптомы, диагностика, лечение

К группе нагноительных процессов в легких близко примыкают бронхоэктазы — расширения бронхов, возникающие в результате сочетанного поражения бронхов и легочной ткани. В одних случаях это заболевание является основным, ведущим, вызывающим изменения во всем организме, поэтому его следует называть бронхоэктатической болезнью.
В других случаях расширение бронхов не представляет собою самостоятельного заболевания, а лишь является следствием различных патологических процессов в бронхах и легких — и для них можно сохранить старое название бронхоэктазы или бронхоэктазии, хотя в каждом конкретном случае довольно трудно провести грань между бронхоэктатической болезнью и бронхоэктазами.
Впервые бронхоэктазы как самостоятельная болезнь были описаны в 1819 году Лаэннеком, и с этого времени началось клиническое изучение этого заболевания.
Причины бронхоэктазов
Само название «бронхоэктазы» далеко не исчерпывает сущности патологического процесса, так как помимо перемен в бронхах имеются изменения в легочной ткани, а нередко и плевре.
Следует различать приобретенные и врожденные бронхоэктазы. Приобретенные бронхоэктазы встречаются значительно чаще врожденных и возникают обычно после перенесенных очаговых пневмоний различной этиологии (гриппозных, коревых, коклюшных и др.), в особенности после повторных пневмоний на протяжении немногих лет.
Однако наличия только остаточных явлений после очаговых пневмоний еще мало для возникновения расширения стенок бронхов; фактором, способствующим растяжению бронхиальной стенки, является еще и хронический бронхит, при котором кашлевые толчки на протяжении месяцев или даже лет способствуют развитию бронхоэктазов.
Основным патогенетическим фактором является уменьшение эластичности самой стенки бронхов и увеличение ее податливости; этому способствует повышение экспираторного давления — в частности, при кашле.
Имеют значение и оказывают влияние хронические рубцующиеся воспалительные процессы в легких вокруг бронхов, а также организующиеся плевриты.
Безусловно, в развитии бронхоэктазов имеет значение и ряд функциональных факторов в виде бронхоспазмов.
Следовательно, в возникновении бронхоэктазов ведущая роль принадлежит сочетанию двух факторов — остаточным явлениям после перенесенных очаговых пневмоний и наличию бронхитов и перибронхитов, изменяющих эластичность бронхиальных стенок.
Патологическая анатомия
Следует различать 2 главных формы расширений бронхов — цилиндрическую и мешотчатую; при цилиндрических бронхоэктазах имеется равномерное расширение бронха, стенки которого большею частью утолщены и гипертрофированы; окружающая легочная ткань нормальная или фйброзно изменена.
Мешотчатые бронхоэктазы обычно преимущественно развиваются в измененной легочной ткани; они бывают различной величины — до куриного яйца; стенки их чаще резко атрофированы, окружающая легочная ткань сморщена, атрофирована. Слизистая оболочка расширенных бронхов бывает утолщена, инфильтрирована, а в дальнейшем — атрофична.
Сосуды подслизистой ткани нередко аневризматически расширены и могут служить источником кровотечений.
Помимо цилиндрической и мешотчатой форм бронхоэктазов, бывают и смешанные формы, получившие название веретенообразных; слизистая оболочка их чаще атрофирована, реже гипертрофирована, иногда появляются изъязвления или полипозные разрастания, служащие источником кровотечений. Вокруг бронхоэктазов имеются ателектатические или эмфизематозные участки легочной ткани; иногда в сморщенной легочной ткани находятся отдельные «бронхоэктатические каверны».
Симптомы заболевания
Начальная стадия бронхоэктатической болезни нередко проходит почти бессимптомно, но затем главной жалобой больных является упорный кашель, нередко приступами. Мокрота часто с примесью крови, а в отдельных случаях могут быть периодические кровохарканья с выделением чистой крови.
При так называемых сухих бронхоэктазах даже в далеко зашедших случаях мокроты выделяется обычно мало, но зато часто бывают кровохарканья, что и заставляет больных обращаться за медицинской помощью. Помимо перечисленных жалоб, больные бронхоэктатической болезнью жалуются на периодические повышения температуры, слабость, быструю утомляемость, иногда одышку.
При осмотре обычно обнаруживают на руках и даже ногах пальцы в виде барабанных палочек и ногти в виде часовых стеклышек, что чаще наблюдается в стадиях выраженного заболевания; в этих случаях могут быть нерезко выраженные деформации грудной клетки, что связано с наличием легочного фиброза.
Может наблюдаться небольшой цианоз лица и конечностей. Перкуссия, за исключением умеренного тимпанита, обусловленного наличием сопутствующей эмфиземы легких, характерных изменений не дает; ое дрожание чаще не изменено.
Со стороны сердечно-сосудистой системы особых отклонений от нормы не наблюдается; в периоды обострений пульс обычно учащается, усиливается одышка, увеличивается цианоз.
Диагностика
Диагноз бронхоэктатической болезни является трудным. В дополнение к клиническим данным следует широко использовать рентгенологическое исследование и, в частности, бронхографию.
На рентгенограмме в отдельных случаях можно видеть дорожки, соответствующие ходу бронхов, что при наличии соответствующей клинической картины дает возможность Предположить наличие цилиндрических бронхоэктазов. Мешотчатые бронхоэктазы нередко дают круглые или овальные тени, иногда расположенные рядом в виде ячеек, напоминающих пчелиные соты.
Наиболее точные результаты дает бронхография, получившая за последние 40 лет широкое распространение. С этой целью вводят в бронхиальное дерево контрастное вещество — в частности, йодолипол (раствор йода в маковом масле), йодипин, броминол и др.
; эти вещества хорошо переносятся больными и дают хорошую контрастность в рентгеновом изображении.
Цилиндрические бронхоэктазы при бронхографии дают более широкие линейные тени, чем нормальные бронхи, а мешотчатые бронхоэктазы дают круглые или овальные, наполненные контрастным веществом тени.
Бронхография является одним из наиболее точных методов диагностики бронхоэктатической болезни, весьма ценным дополнением к клиническим методам исследования и безусловно необходима в случаях, когда речь идет о необходимости оперативного вмешательства.
Исследование мокроты обнаруживает слизисто-гнойный характер ее, нередко с примесью крови. При «сухих» бронхоэктазах мокрота бывает в небольшом количестве, но с примесью крови; в большинстве случаев мокроты бывает много — иногда до 0,5 л и больше; часто она трехслойная, с запахом.
В крови — нейтрофильный лейкоцитоз, в особенности при обострении заболевания, нередко сдвиг лейкоцитарной формулы влево; РОЭ обычно ускорена.
Пальцы в виде барабанных палочек были описаны еще Гиппократом, и до сих пор во французской литературе они называются пальцами Гиппократа.
Следует подчеркнуть, что пальцы в виде барабанных палочек могут наблюдаться и при других хронических заболевания органов дыхания, хронической сердечно-сосудистой недостаточности, при затяжном септическом эндокардите и иногда даже у здоровых людей, но их наличие наиболее типично для бронхоэктатической болезни.
Осложнения бронхоэктатической болезни
Одним из частых осложнений бронхоэктатической болезни является эмфизема легких; вследствие нарушения бронхиальной проходимости происходит растяжение альвеол, облитерация сосудов, гибель эластических элементов легочной ткани и исчезновение альвеолярных перегородок с развитием пневмосклероза; возникает нарушение газообмена в легких, что ведет к появлению цианоза и усилению одышки. В дальнейшем в связи с гибелью альвеол и облитерацией кровеносных сосудов малого круга возникает легочно-сердечная недостаточность со всеми вытекающими отсюда последствиями.
Нередко в воспалительный процесс вовлекается плевра, особенно при периферических бронхоэктазах, и развиваются плевральные сращения, которые вызывают появление болей и приводят к уменьшению амплитуды дыхательных движений, что, в свою очередь, способствует застою мокроты и затрудняет ее удаление.
Грозным осложнением является развитие эмпиемы плевры.
Описано такое тяжелое осложнение, как абсцесс мозга, который возникает, по-видимому, эмболическим путем, что, однако, не всеми признается.
Из других осложнений, встречающихся примерно в 5-7% случаев, является развитие амилоидоза внутренних органов — в частности, амилоидного нефроза; это осложнение часто возникает незаметно для больного; его всегда необходимо иметь в виду и тщательно следить за мочой больного, так как первым проявлением амилоидоза чаще всего бывает появление белка в моче.
Лечение бронхоэктатической болезни
В начальных периодах заболевания, когда нет еще выраженных явлений интоксикации организма, показаны общие гигиенические мероприятия: свежий, чистый воздух для больного, полноценное питание с достаточным количеством белков и витаминов и ограничение количества вводимой жидкости.
Для облегчения отхаркивания мокроты больным рекомендуют принимать такое положение, при котором содержимое расширенных бронхов лучше всего может опорожняться, — положение на боку, на животе, на спине с приподнятым ножным концом кровати, коленно-локтевое положение и пр.
Показано применение антибиотиков и сульфаниламидов во время обострения и различных симптоматических средств.
В дальнейших периодах бронхоэктатической болезни в связи со значительным развитием инфекции в бронхах и выраженными явлениями интоксикации следует применять все средства, указанные в разделе лечения абсцессов и гангрены легких.
Основные мероприятия должны быть направлены на борьбу с инфекцией и на восстановление бронхиальной проходимости — улучшения оттока содержимого расширенных бронхов; с этой целью показаны интратрахеальное введение антибиотиков и отсасывание гноя из бронхов при помощи бронхоскопа.
При подозрении на развитие амилоидоза необходимо широко применять гепатотропные препараты (камполон, антианемин) и витамин В13.
При односторонних бронхоэктазах и общем удовлетворительном состоянии больного ставится вопрос о хирургическом лечении — оперативном удалении пораженных долей или целого легкого. Опыт последних лет показал хороший и стойкий терапевтический эффект после лобэктомий и пневмонэктомий, в особенности у лиц молодого возраста.
Профилактика
Для предупреждения развития бронхоэктатической болезни необходимо тщательное лечение пневмоний до их полной ликвидации и борьба с хроническими бронхитами с применением как медикаментозных средств, так и различных физиотерапевтических мероприятий; показаны климатическое лечение в районах с теплым, сухим климатом, борьба с профессиональными вредностями («пылевые» профессии), полное запрещение курения, лечебная физкультура, общее закаливание организма. Предупреждение инфекций еще в детском возрасте также является профилактикой бронхоэктатической болезни.
medlibera.ru
Источник: https://medlibera.ru/bolezni-organov-dykhaniya/bronkhoektaticheskaya-bolezn
https://VashOrganism.ru/bronhojektaticheskaja-bolezn/
Основным патогенетическим фактором является уменьшение эластичности самой стенки бронхов и увеличение ее податливости; этому способствует повышение экспираторного давления — в частности, при кашле.
Цилиндрические бронхоэктазы при бронхографии дают более широкие линейные тени, чем нормальные бронхи, а мешотчатые бронхоэктазы дают круглые или овальные, наполненные контрастным веществом тени.
Описано такое тяжелое осложнение, как абсцесс мозга, который возникает, по-видимому, эмболическим путем, что, однако, не всеми признается.
https://medlibera.ru/bolezni-organov-dykhaniya/bronkhoektaticheskaya-bolezn