Патология слезоотводящих путей
Заболевания слезных органов. Диагностика и лечение

Слезные органы — система придаточного аппарата глаза, которая предохраняет глаза от высыхания, производит слезную жидкость и отводит ее в полость носа.
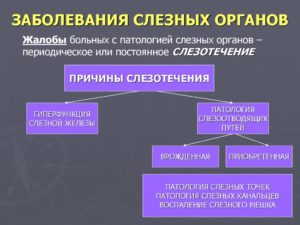
Слезные органы делятся на слезопроизводящие (слезосекреторные) и слезоотводящие.
Слезопроизводящий канал состоит из основной слезной железы и нескольких дополнительных, находящихся в конъюнктивальном мешке.
В слезотоводящие пути входят: слезные точки, слезное озеро, слезный ручей и другие образования, по которым движется слеза, прежде чем попасть в носовую полость.
Для чего нужны слезы?
С помощью слез можно не только выразить свое эмоциональное состояние, в первую очередь, они нужны нам для защиты глаз. Тонкий слой слезной пленки покрывает поверхность роговицы и делает ее идеально прозрачной и гладкой, предохраняя глаза от высыхания.
В основе слезы находится антибактериальный фермент — лизоцим, помогающий очищению конъюнктивального мешка от мелких инородных тел и микроорганизмов.
В обычном состоянии для увлажнения глаза требуется маленькое количество слезы — 0,4-1 мл в сутки, ее производят дополнительные конъюнктивальные железы.
Крупные слезные железы начинают работать при появлении дополнительных раздражителей: при сильной боли, эмоциональном напряжении, попадании инородного тела на конъюнктиву или роговицу.А также при слишком ярком свете, воздействии дыма и отравляющих веществ.
Расстройства слезных желез
Расстройства слезной железы проявляются в повышенном слезоотделении (гиперфункции) или в недостаточной выработке слезной жидкости (гипофункции).
Усиленное слезоотделение может появиться из-за яркого света, сильного ветра, холода и других внешних раздражителей или в результате нарушений иннервации глаза. Характерный признак патологии слезоотводящих путей — усиленное слезотечение (эпифора).
Гипофункция слезных желез (или «синдром сухого глаза») — одно из проявлений синдрома Шегрена. Также встречается при эндокринных, аутоиммунных заболеваниях, у пациентов находящихся на заместительной гормональной терапии, у людей, длительно работающих за монитором, у курильщиков.
Дакриоцистит
Воспаление слезного мешка (дакриоцистит) — заболевание, которое появляется при непроходимости носослезных канальцев, что приводит к скапливанию и размножению патогенных организмов и появлению воспалительных реакций.
Воспаление слезного мешка может быть острым и хроническим.
Причины заболевания
В связи с особенностями строения слезных протоков, данная патология чаще всего встречается у новорожденных. У взрослых заболевание появляется намного реже, причем у женщин чаще, чем у мужчин.
Основные причины воспаления слезного мешка:
- сахарный диабет;
- бактериальные и вирусные инфекции;
- врожденное сужение слезных протоков.
- травмы глаза или носовой пазухи
- перегрев организма или его переохлаждение;
- инородное тело в глазу;
- воспалительные заболевания, сопровождающиеся отеком носа;
- длительное пребывание в пыльном помещении;
- снижение иммунитета.
Симптомы воспаления слезного канала
Об остром дактриоцистите говорят следующие признаки:
- отечность век, сужение щели глаза, из-за чего человеку сложно видеть;
- покраснение в зоне слезного мешка;
- повышение температуры тела;
- быстрая утомляемость, слабость, интоксикация организма;
- болезненность тканей вокруг глаза, острая боль при касании.
В начале заболевания в области слезного мешка образуется плотная, красного цвета, болезненная припухлость. Затем она размягчается, и на ее месте появляется гнойник.
В запущенных случаях может образоваться флегмона слезного мешка. Ее главный признак — сильный отек в районе слезного мешка и окружающих тканей. Флегмона очень опасна, поскольку существует вероятность распространения инфекции на соседние области и мозг!
Иногда дакриоцистит может осложниться формированием свища, патология становится хронической.
Хронический дактриоцистит проявляется следующими симптомами:
- постоянное слезотечение с присутствием гноя;
- набухшие веки, переполненные кровью,
- при надавливании на область слезного мешка выделение гноя увеличивается;
- при внешнем осмотре можно увидеть продолговатую припухлость у внутреннего угла глаза.
В запущенной форме воспаления слезного канала кожа на веках становится тонкой, дряблой, легко растягивается. Частые воспалительные процессы в области век, слезоотводящих путей приводят к формированию стеноза и заращению слезных протоков.
Диагностика дактриоцистита
После визуального осмотра, врач-офтальмолог может назначить пациенту следующие исследования:
Лечение воспаления слезного канала
Лечение слезного канала зависит от степени выраженности воспалительной реакции. Назначается местная и, по необходимости, общая антибактериальная терапия.
Воспаленный слезный канал промывают специальным раствором с дезинфицирующими свойствами.
Дальнейшее лечение будет зависеть от формы заболевания, причины патологии и возраста пациента.
При запущенном воспалении слезного канала могут потребоваться следующие методы оперативного вмешательства:
- Бужирование — расширение слезных каналов с помощью специального инструмента. Данный метод применяется при частых рецидивах заболевания, а также с диагностической целью, для выявления места обтурации или сужения носолезных путей.
- Дакриоцистомия — формирование дополнительного сообщения между слезным каналом и слизистой оболочкой носа. Благодаря этому улучшается отток слезы и уменьшается воспаление.
Дакриоаденит
Дакриоаденит — это острое или хроническое воспаление слезной железы. Визуально отмечается припухлость верхнего века. У детей-дошкольников отмечается острая форма заболевания, появляющаяся в результате детских инфекций (скарлатина, корь, паротит).
У взрослых людей дакриоаденит встречается редко, в основном на фоне гриппа, ангины, ревматизма, брюшного тифа. Обычно протекает в хронической или подострой форме.
Симптомы дакриоаденита:
- гиперемия, утолщение, болезненность верхней части верхнего века;
- отечность в области слезной железы;
- головная боль, повышение температуры тела;
- возможное появление лимфаденита или флегмоны.
Острый дакриоаденит возникает в виде осложнений после общих заболеваний: гриппа, пневмонии, ангины, кори, скарлатины, и т.д. Заболевание бывает односторонним и двусторонним.
Болезнь начинается с сильного покраснения и припухлости в верхней, наружной части века. Характерны сухость в глазу, боль, повышенная температура тела, птоз, опущение глазного яблока вследствие отека. Если поднять верхнее веко, можно увидеть значительный отек слезной железы. Как правило, острая форма заболевания длится 10-15 дней.
При хронической форме дакриоаденита слезная железа несколько отечна и увеличена в размере, при пальпации безболезненна. Также может наблюдаться небольшой птоз глаза, легкая гиперемия конъюнктивной оболочки, слезопродукция в норме, движения глаза не нарушены. Болезнь может развиваться в течение нескольких месяцев.
Диагностика заболевания
Исследование данной патологии глаз начинается с внешнего осмотра в кабинете офтальмолога.
При острой форме заболевания возможны следующие методы диагностики:
- биомикроскопия глаза;
- визометрия;
- тонометрия.
Для изучения хронической формы добавляются следующие исследования:
- МРТ или КТ (чтобы выяснить природу опухоли века или слезной железы);
- УЗИ глаза.
В некоторых случаях возможно назначение таких дополнительных методов, как проба Манту, рентген грудной клетки, биопсия слюнной железы или легочной ткани.
Лечение дактриоаденита
Лечение острой формы заболевания проводят чаще всего терапевтическими методами, включающими в себя назначение противовоспалительных средств, анальгетиков, антибактериальных препаратов, а также физиотерапевтических процедур (УВЧ, «сухое тепло»).
При образовании абсцесса слезной железы применяются хирургические вмешательства, подразумевающие вскрытие абсцесса и дезинфицирование раны.
Терапия хронической формы дакриоаденита направлена на борьбу с основным заболеваниям. Внутрь или внутримышечно назначаются антибиотики и другие препараты.
Лечение воспалений слезных путей и слезной железы следует доверять лишь опытным специалистам. Только они могут выявить причины патологии и назначить адекватную терапию.Источник: https://www.mediccity.ru/directions/625
Слезоотводящие пути: строение, функции и лечение

Слезоотводящая система глаза – это весьма непростой аппарат, предназначенный для отвода слезы, накопившейся в конъюнктивальном мешке.
Процесс движения слезной жидкости по слезовыводящим каналам при отсутствии патологий глаза занимает около 10-ти минут. Этого времени вполне достаточно, чтобы жидкость из слезного озера переместилась в слезной мешок и достигла носовой полости.
Что такое слезоотводящие пути?
Слезоотводящие пути – система анатомических образований, благодаря которой слезной ручей движется в конъюнктивальном мешке и перемещается в носовую полость. Структурный элемент состоит из слезного озерца, слезного ручья, слезных точек и носослезного канальца. На дне озерца размещено слезное мясцо.
Поочередно опишем непосредственные составляющие рассматриваемой анатомической структуры:
- слезные точки (7,9) – места входа в канальцы. Место их локации – стык хрящевого и кожного отрезка века (тупой угол);
- вертикальная составляющая канальца. Простирается на 1,5 мм, потом сгибается, образуя угол 90 градусов и трансформируясь в горизонтальный участок;
- горизонтальная часть канальца. Имеет продолжительность в 10 мм и соприкасается со слезным мешком;
- слезный мешок (11). Размещен вне орбитальной зоны, в слезной ямке – костной выемке на месте пересечения слезного костного элемента и лобного отростка верхнего челюстного ряда. В нижней области структурный компонент переходит в носослезное канальце;
- носослезный проток (12). Выходит под нижней носовой раковиной и переходит в костный канал. Длина канальца – 14-20 мм. Выход протока – это округлое образование, находящееся в сантиметре от переднего края нижней пазухи носа.
Слезные канальцы выступают в качестве составляющей части придаточного аппарата органа зрения и выполняют следующие функции:
- защищают глаз от воздействия внешней среды;
- предупреждают высыхание наружного покрова глазного яблока и роговицы;
- отводят слезную жидкость.
Патологические процессы, сопровождающиеся поражением слезоотводящей системы, протекают на фоне проявлений следующих симптомов:
- недостаток или избыток выделяемой слезной жидкости;
- отек и краснота внутреннего края органа зрения;
- боль при давлении на слезный мешок;
- выделение патологической слизи при касании к слезному мешку;
- замедление Веста пробы.
Описанная клиническая картина обычно наблюдается, когда слезоотводящие пути имеют какие-либо аномалии в развитии, в числе которых:
- перемещение или увеличение количества слезных точек;
- сужение слезной точки;
- выворот слезной точки;
- непроходимость носослезного канальца;
- воспаление слезного канала;
- повреждение канальца и пр.
Диагностика
В случае подозрения на развитие патологий локальной области прибегают к назначению следующих диагностических процедур:
- Проведение пробы Ширмера (выявление объема продуцируемой слезы).
- Взятие носовой и канальцевой пробы с применением красящего пигмента. В процессе диагностики производится оценка проходимости слезных путей.
- Ультразвуковое исследование органа зрения и прилегающих структурных элементов.
Пораженные слезные канальцы лечат офтальмолог и ринолог даже при невыясненном происхождении болезни. Часто связное звено заболеваний определимо лишь посредством проведения тестовой консервативной терапии слезного пути или влияния на слизистую носовой полости.
Наличие патологии носовой полости не при любых обстоятельствах свидетельствует о риногенной природе поражения слезного канала.
Хирургическое вмешательство при поражении локальных структур предусматривает проведение операций на веках, слезном мешке, расширение или частичное удаление лобно-носового канала.
Большая часть хирургических манипуляций осуществляется офтальмологом методом наружного сечения в зоне слезного мешка. Иногда пациента оперирует ринолог.
В последнем случае создается доступ к слезноносовому канальцу и мешку.
Таким образом, рассматриваемая структурная единица представляет собой совокупность анатомических образований, ответственных за отвод слезной жидкости. Помимо основной функции, канальца выполняют и защитную, а также предохраняют глаз от пересыхания. Поражения анатомических структур в большинстве случаев имеют риногенный характер.
Алексей РазумовПрактикующий врач-офтальмолог. Имею высшее медицинское образование, закончил ординатуру по направлению «Офтальмология». Люблю посещать профильные конференции и читать научную литературу. Являюсь автором публикаций и статей на сайте www.zrenimed.com. Основные увлечения это изучение новых исследований в области офтальмологии, семейная психология, плавание, большой теннис.
5 из 5:
/ 2
Пожалуйста оцените статью:
Загрузка…
Источник: https://www.zrenimed.com/stroenie-glaza/slezootvodyashie-puti
Патологии системы отведения слезы у животных – ИВЦ МВА

Илья Юрьевич Морозов – к.в.н., ветеринарный врач-офтальмолог, микрохирург ИВЦ МВА.
Сокращения: НСК — носослезный канал.
Введение
Самая частая жалоба, с которой обращаются на прием к ветеринарному офтальмологу владельцы животных — это слезотечение.
Слезотечение (эпифора) – патологическое состояние, при котором слеза выходит из конъюнктивального мешка на наружную поверхность века, сопровождающееся увлажнением кожи и шерсти вокруг глаза (рис.
1) Слезотечение сопровождает практически любую офтальмологическую патологию и является лидирующим симптомом среди всех жалоб.
Оно может быть односторонним или двусторонним, может быть на протяжении всей жизни (или ее длительного периода) или возникнуть недавно, быть обильным или быть совсем незначительным.Рис. 1. Слезные дорожки.
Причин для слезотечения много. Все причины слезотечения делятся на проблемы, связанные с повышенной продукцией слезы (раздражение) и проблемы, связанные с оттоком слезы, а также может встречаться идиопатическая эпифора (к ней больше склонны собаки).
Слезные железы
Слезные железы глаза выполняют ряд наиважнейших функций, которые отвечают за поддержание нормальной и постоянной работы роговицы. Одной из функций слезных желез является формирование пленки, покрывающей роговицу (Рис.2).
Рис. 2. Строение слезной пленки А, Поверхностный липидный слой; В, водный слой; С, внутренний слизистый слой.
Основная слезная железа вырабатывает собственно слезную жидкость (70%), имеющую серозный характер. Дополнительная слезная железа, находящаяся в толще третьего века и также учувствует в выработке слезы (30%).
Рис. 3. Система выработки и отведения слезы.
Как же функционирует система отведения слезы у собак?
Жидкость основной слезной железы смешивается с жидкостью железы третьего века, слизистыми выделениями бокаловидных клеток конъюнктивы и секретом тарзальных желез.
Затем с помощью век слеза равномерно распределяется по поверхности глазного яблока и стекает вниз, собираясь в нижнем конъюнктивальном своде (под нижним веком).
Затем оттекает через верхнюю и нижнюю слезные точки по слезным канальцам в слезный мешок, после чего по носослезному каналу попадает в носовые ходы или ротовую полость.
Причина нарушения работы слезоотводящей системы:
- атрезия слезных точек;
- непроходимость слезных канальцев;
- дакриоцистит;
- непроходимость носовой части НСК.
Атрезия слезных точек
Заращение слезных точек может быть, как врожденным, так и приобретенным. Для кошек часто причиной являются осложнения различных вирусных заболеваний (ринотрахеит).
У собак часто встречается атрезия нижней слезной точки, особенно у американских кокер-спаниелей, бедлингтон терьеров, золотистых ретриверов, пуделей и самоедов. У некоторых животных одна рабочая слезная точка достаточно хорошо справляется с отведением слезы.
При отсутствии двух слезных точек отведение слезы становится невозможным и развивается эпифора.
Рис. 4. Хирургический метод открытия слезных точек.
Непроходимость слезных канальцев
Данная патология может возникнуть если в слезных канальцах скапливаются слизь и бактерии, что вызывает воспалительный процесс. Также часто причиной становится герпесвирусная инфекция кошек, в результате которой наблюдается сужение просвета канальцев. Реже у животных мы наблюдаем сужение слезных канальцев в результате термических и химических ожогов.
Дакриоцистит
Воспаление слезного мешка часто бывает односторонним. Вызывается вирусом герпеса, попаданием инородных тел, воспалением или опухолями. Проявляется слезотечением, гнойными истечениями в медиальном углу глаза.
Дакриоцистит часто встречается у кроликов, и связан со стоматологическими проблемами.
Непроходимость НСК
Причинами развития стеноза или непроходимости носослезного канала являются: породная предрасположенность, вирусные, хламидийные, бактериальные коньюнктивиты, дакриоциститы, врожденное отсутствие или анатомическая узость устья и шейки носослезных каналов, повреждения и травмы слезоотводящей системы.
Лечение и диагностика
Для диагностики патологии системы отведения слезы у животных применяется:
1. Биомикроскопия (микроскопия глаза)
Детальное изучение структур глаза, проводимое с помощью специального оптического прибора – щелевой лампы
Рис. 5. Биомикроскопия щелевой лампой.
2. Тесты
а) Тест с флюоресцеином
Специальный офтальмологический тест, который применяется в офтальмологии для оценки целостности роговицы глаза, наличия дефектов эпителия роговицы. Данный тест позволяет детально изучить наличие дефектов роговицы их масштаб и глубину.
Рис. 6. Флуоресцеиновый тест при освещении с кобальтовым синим фильтром.
б) Тест Джонса
Специальный офтальмологический тест, применяемый для оценки проходимости, стеноза, атрезии носослезного канала. При проведении данного теста в конъюнктивальный мешок вносят офтальмологический краситель и оценивают его прохождение, о чем свидетельствует окраска носа у животного.
Данное исследование играет важную роль при патологиях слезоотводящих путей, дакриоциститах. Эта диагностика применяется у всех видов животных: собаки, кошки, грызуны, птицы и др.
Основными показаниями к данному тесту являются дакриоциститы, эпифора (слезотечение), конъюнктивиты, блефариты, покраснения.
Различают:
Тест Джонс 1 – оценка проходимости красителя за промежуток времени естественным путем со слезой;
и Тест Джонс 2 – определение стеноза канала, при этом краситель вносится через глазную канюлю под давлением.
3. Промывание системы слезовыделения
В полость конъюнктивы закапывают несколько капель местного анестетика. Промывание осуществляется изотоническим раствором хлорида натрия посредством металлической канюли и шприца объемом 5-10 мл. Интерпретация результатов.
- При нормальной проходимости каналов даже от легкого нажатия на поршень шприца жидкость свободно изливается из носа.
- При вытекании жидкости из отверстия того же слезного канала, в который введена канюля, диагностируется стеноз внутреннего отдела канала.
- Если жидкость мгновенно вытекает из противоположной слезной точки, это говорит о стенозе (сращении) устьев слезных каналов или о стенозе носослезного протока.
- Если жидкость начинает вытекать из противоположной слезной точки, спустя несколько секунд, или при повышении давления на поршень шприца, это свидетельствует о стенозе носослезного протока. При этом в промывной жидкости может отмечаться примесь крови или гноя.
Если жидкость появляется из носа при значительном усилении давления на поршень шприца, можно говорить о неполном заращении (стенозе) носослезного протока.
Рис. 7. Промывание слезных канальцев.
4. Бужирование системы слезовыделения
Бужирование проводится при подозрении на непроходимость системы слезовыделения (верхняя и нижняя слезные точки, слезный мешок, носослезный канал), при атрезии или рубцовом перерождении слезных точек, дакриоцистите, инородных телах в системе слезовыделения.
При отсутствии нормального тока жидкости производится введение проводника следующим путем: нижняя слезная точка — слезный мешок — носослезный ход – ноздря, или верхняя слезная точка — слезный мешок — носослезный ход — ноздря. Одновременно проводится расширение или реконструкция слезных точек в случае их малого калибра или отсутствия таковых.
Процедура проводится под легкой общей анестезией.
Рис. 8. Бужирование системы слезовыделения.
Терапевтический курс лечения включает:
- антибактериальные капли (тобрекс, ципролет и т. д.);
- противомикробные мази (эритромициновая, тетрациклиновая и т. д.);
- системную антибактериальную терапию (цефалоспорины, аминогликозиды, пенициллины).
Непроходимость НСК вызывает хронические конъюнктивиты, язвенные блефариты, требующие периодической антимикробной и противовоспалительной терапии. Если стеноз связан со срастанием или закупоркой носослезного канала, то возможно проведение хирургического бужирования канала с последующей гигиенической обработкой глаз.
Вернуться к списку
Источник: http://vetacademy.ru/lechenie/stati/patologii-sistemy-otvedeniya-slezy-u-zhivotnykh/
Заболевания слезных путей

Наиболее характерная жалоба при патологии слезоотводящих путей – слезотечение. Слезотечение хотя и не ведет к слепоте, но является заболеванием, сильно беспокоящим больного, оно часто лишает его возможности работать.
Для определения причины слезотечени необходимо выяснить:
- является ли оно постоянным или беспокоит пациента только на ветру и на морозе;
- мешает ли оно выполнению пациентом своей работы;
- давность слезотечения (чем больше срок нарушения слезоотведения, тем больших изменений в слезных путях следует ожидать).
- имеется ли гнойное отделяемое и когда оно появилось,
- были ли в прошлом повторяющиеся флегмоны слезного мешка и проводилось ли ранее какое-либо лечение.
При опросе обращают внимание на наличие других заболеваний:
- глазных,
- ЛОР-органов (особенно воспалительных),
- общих заболеваний, наличие которых может вызвать рефлекторное слезотечение.
При осмотре области глазных щелей обращают внимание на:
- наличие слезостояния,
- положение и тонус нижнего века,
- правильность роста ресниц,
- положение и величину слезных точек,
- состояние кожных покровов,
- наличие фистул и выпячиваний в области слезного мешка,
- наличие отделяемого в конъюнктивальной полости и из слезных точек при надавливании на область слезного мешка.
Дальнейшие диагностические приемы выясняют функцию слезоотведения, дают основные сведения для диагностики места поражения в слезных путях.
Методы диагностики слезоотводящих путей:
Диагностические зондирование и промывание слезоотводящих путей производятся для определения места препятствия слезооттоку и установления их пассивной проходимости для жидкости.
Необходима консультация оториноларинголога — исследовать полость носа, так как ее состояние может влиять на слезоотведение в силу тесной связи носа и околоносовых пазух с носослезным протоком и слезным мешком.
Зачастую показано рентгенографическое исследование слезоотводящих путей с использованием контрастных средств — дакриоцистография.
Этот метод дает представление об уровне препятствия слезооттоку, форме, размерах и положении слезного мешка, его взаимоотношениях с окружающими тканями, наличии в нем новообразований, рубцовых изменений, свищей и дивертикулов. Особенно важно это знать при травматическом дакриоцистите.При необходимости используется КТ, МРТ исследование.
Дакриоцистит
Дакриоцистит – воспалительный процесс в слезном мешке, развивающийся на фоне облитерации или стеноза носослезного канала.
При этом нарушается процесс слезоотведения, что приводит к скоплению слезы в слезном мешке, ее застою и инфицированию.
Проявляется дакриоцистит постоянным слезотечение, слизисто-гнойным отделяемым из глаза, покраснением и отеком слезного мясца, конъюнктивы, припухлостью в проекции слезного мешка, локальной болезненностью.
Предрасполагающими факторами к развитию дакриоцистита служат сахарный диабет, снижение иммунитета, профессиональные вредности, резкие перепады температур.
Многие офтальмологи и ринологи показали неоспоримую связь патологии слезоотведения с патологией полости носа и околоносовых пазух (в 76% случаев дакриоцистита).
Наиболее частой находкой были субатрофический ринит, вазомоторный ринит и искривления носовой перегородки.
Виды дакриоцистита:
- Острый дакриоцистит — возникает припухлость, покраснение кожи внутреннего угла глаза, резкая болезненность, возможно повышение температуры тела. Эта форма дакриоцистита лечится консервативно- используются антибиотики, компрессы местно. При распространении процесса (абсцесс, флегмона) производится хирургическое вскрытие и дренирование полости. В дальнейшем требуется плановая операция –дакриоцисториностомия.
- Хронический дакриоцистит. Отмечается постоянное стойкое слезотечение и на улице, и дома. Постепенно появляется гнойное отделяемое из глаза, возможно безболененное припухание области слезного мешка. Лечение только хирургическое- дакриоцисториностомия.
Хирургическое лечение
Основной хирургический метод лечения это дакриоцисториностомия. Смысл операции в формировании нового сообщения между полостью носа и слезным мешком и восстановить естественный отток слезы из глаза.
Классический метод операции — наружная дакриоцисториностомия. Операция изобретена еще в 19 веке и несмотря на высокую эффективность, этот метод достаточно трудоемок для хирурга, травматичен для пациента, и их результат не всегда удовлетворяет в косметическом плане.
В современной офтальмологии получил широкое распространение малоинвазивный метод лечение дакриоцистита – эндоскопическая лазерная дакриоцисториностомия (ТЛЭД) с проведением через оба слезных канальца в полость носа силиконовую нить.
Эта операция производится без разреза кожи, кости и выгодно отличается простотой образования соустья, быстрым исполнением. Операция выполняется под эндоскопическим контролем с помощью лазерного луча.
Силиконовые нити оставляют в полости носа на 2-4 месяца.
Ввиду малой травматичности операция может выполняться амбулаторно или в условиях дневного стационара. Внедрение в практику, наряду с традиционными методами хирургического лечения патологии слезоотведения, новых щадящих технологий с применением лазеров и полимерных материалов позволяет добиться хороших результатов в лечении больных со слезотечением.Источник: http://www.rkob.ru/zabolevaniya-sleznykh-putej-b
Дакриоцистит новорожденных: симптомы, лечение и причины возникновения
Дакриоцистит – это воспалительное заболевание слезного мешка, связанное с непроходимостью носослезного протока.
Дакриоцистит новорожденных – достаточно часто встречаемая патология слезоотводящих путей у детей грудного возраста. Обнаруживается в 1–6 % случаев и требует немедленного лечения.
Дакриоцистит может быть врожденным, проявляясь в первые недели жизни, и приобретенным, возникающим в более поздние сроки в связи с воспалительными заболеваниями или травмами орбиты, лица и носа и околоносовых пазух.
Осложняясь абсцессом или флегмоной слезного мешка, дакриоцистит при отсутствии адекватного лечения может привести к стенозу и даже заращению слезного мешка.
Данное заболевание может сочетаться с врожденной патологией и аномалиями развития носа и глаза.
Причины дакриоцистита новорожденных
Дакриоцистит возникает из-за непроходимости слезного протока.
В основе заболевания – отсутствие сообщения между слезным каналом и полостью носа из-за слизистой пробки или соединительно-тканной перепонки, которая должна разрываться при первом крике новорожденного ребенка.
Кроме того, важную роль играют особенности строения слезовыводящих путей и носа у детей – узкий носослезный канал, малая высота носовой полости, куда открывается канал, складчатость слизистой оболочки, толстые носовые раковины, узкие носовые ходы.
Все перечисленные факторы приводят к задержке слезной жидкости в слезном канале, присоединении патогенной инфекции и развитию сначала катарального, а затем и гнойного воспаления слезного мешка.
Симптомы дакриоцистита новорожденных
Через несколько дней после рождения у ребенка появляется слезотечение, слезостояние, создается впечатление, что глазное яблоко имеет мокрый вид. Через некоторое время в уголках глаза можно обнаружить обильной слизистое, а затем и гнойное отделяемое.
Возникает тяжелый гнойный конъюнктивит с угрозой перехода воспалительного процесса на роговицу с развитием бактериального кератита. При надавливании на слезные точки века выделяется гной.
Развивается гидропс слезного мешка – припухлость и покраснение кожи над ним.
Диагностика дакриоцистита новорожденных
Как правило, она не вызывает трудностей у квалифицированного офтальмолога.
Для назначения препаратов, которые наиболее эффективно будут бороться с патогенными микроорганизмами, берется отделяемое из глаза на флору и чувствительность бактерий к антибиотикам. Ребенок направляется на консультацию оториноларинголога, рентгенологическое исследование околоносовых пазух и слезоотводящих путей.
Лечение дакриоцистита новорожденных
Консервативное лечение заключается в назначении антибиотиков в каплях и антисептических растворов с одновременным проведением массажа слезного мешка.
Последний мама может проводить ребенку самостоятельно после инструкций врача. Не стоит применять Альбуцид, который, кристаллизуясь в конъюнктивальной полости, доставляет ребенку еще большее беспокойство.
Антибиотики в мазях тоже не желательны, т. к. они могут закупорить слезные точки.
Техника массажа слезного мешка при дакриоцистите новорожденных
В глаз закапывается капля 0,02 %-ного раствора фурацилина, который можно приготовить в домашних условиях, растворив таблетку препарата (0,02 г) в 100 мл кипяченой теплой воды. Затем мизинцем руки нужно, достаточно сильно надавливая, провести снизу вверх в проекции слезного мешка, которая находится на боковой стенке носа.
Таким образом из слезного канала выдавливается гнойного содержимое. Из конъюнктивальной полости его необходимо убрать ваткой, смоченной раствором фурацилина, и закапать препарат еще раз. Далее, надавливая мизинцем, проводим сверху вниз по области слезного мешка. Подобную манипуляцию (надавливать пальцем, проводя сверху вниз) нужно сделать 8–10 раз.
В целом массаж необходимо делать 5–6 раз в сутки, в промежутках закапывать антибактериальные капли, назначенные врачом. Естественно, что палец, которым производится массаж, должен быть с коротким ногтем, чтобы не поранить ребенка. А для лучшего скольжения на кончик пальца можно нанести небольшое количество крема.
Пальцевое надавливание приводит к повышению гидростатического давления в слезном мешке, благодаря чему пленка, закрывающая выводной проток слезного канала, разрывается.
При отсутствии эффекта от массажа, проводимого регулярно в течение 1–2 недель, показано промывание слезоотводящих путей, которое проводится врачом в лечебном учреждении.
Под местной капельной анестезией коническим зондом расширяется нижняя слезная точка, в которую при помощи тупоконечной канюли, подсоединенной к шприцу, вводится 0,02 %-ный раствор фурацилина под небольшим давлением. Если в слезном мешке имеется гной, то он через нос или верхнюю слезную точку выходит наружу.
Данная процедура повторяется 2–3 раза в течение недели. В большинстве случаев наступает стихание воспалительного процесса, что предотвращает необходимость в дальнейших вмешательствах.
Однако если улучшение состояния ребенка не наступило и патологические симптомы не купировались, показано зондирование слезно-носового канала.Манипуляция проводится под местной капельной анестезией после предварительного расширения нижней слезной точки коническим зондом.
Цилиндрический зонд вводится горизонтально по нижнему слезному канальцу, после чего переводится вертикально и продвигается вниз через слезный мешок в полость носа, перфорируя нерассосавшуюся мембрану.
Если зондирование не дало эффекта, то после достижения ребенком двухлетнего возраста проводится оперативное лечение – дакриоцисториностомия.
Дакриоцистит новорожденных требует немедленного лечения ввиду большого риска развития таких осложнений, как флегмона слезного мешка, флегмона орбиты, хронический гнойный конъюнктивит, кератит, язва роговицы. Своевременное обращение к врачу и грамотное лечение – залог быстрого избавления от этой опасной патологии.
К какому врачу обратиться
При патологии глаз у ребенка необходимо проконсультироваться с офтальмологом. Кроме того, ребенка осматривает ЛОР-врач.
: ( — 1, 5,00 из 5)
Загрузка…
Источник: https://myfamilydoctor.ru/dakriocistit-novorozhdennyx-simptomy-lechenie-i-prichiny-vozniknoveniya/