Синдром короткой кишки
Синдром короткой кишки
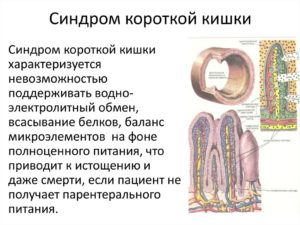
Синдром короткой кишки – симптомокомплекс, возникающий после удаления (резекции) отделов тонкого кишечника, а точнее, более 25% его длины, или при снижении его функциональных способностей до минимума.
Заболевание характеризуется нарушением функций пищеварения: мальабсорбцией (изменением процесса всасывания пищи), мальдигестией (неполноценным перевариванием пищи), трофологической недостаточностью (дисбалансом между количеством поступающих элементов и потребностью в них).
На клинические проявления влияет множество факторов: возраст пациента, протяженность удаленного сегмента, наличие сопутствующей патологии и т. п.
Синдром короткой кишки – это тяжело протекающее состояние, которое в случае резекции большей части кишечника приводит к трагическому исходу.
Ведение таких больных требует комплексного подхода, в котором принимают участие разные специалисты: гастроэнтерологи, хирурги, диетологи, социальные работники, психологи.
О распространенности синдрома трудно судить, но основываясь на статистике заболеваемости в европейских странах, он встречается в соотношении 2:1 000 000 населения.
Причины синдрома короткой кишки
Основная причина возникновения синдрома короткой кишки – это оперативное вмешательство, связанное с удалением протяженного участка тонкого кишечника.
Чаще всего резекция производится по поводу болезни Крона, новообразований, непроходимости кишечника, ишемии, травмы, лучевого энтерита, атрезии или заворота кишечника, некротического энтероколита.
Выделяют несколько видов резекции тонкого кишечника, влияющих на степень тяжести синдрома короткой кишки и клинические проявления: ограниченное удаление с сохранением илеоцекального клапана, обширная экстирпация подвздошной кишки и начального отдела толстой кишки, полное удаление тонкого и толстого кишечника.
Физиология тонкого кишечника
Тонкий кишечник – это отдел пищеварительной системы, состоящий из трех сегментов: 12-перстной, тощей и подвздошной кишки.
Важнейшие функции органа – всасывание питательных веществ, продвижение содержимого (перистальтика), формирование иммунитета, образование пищеварительных соков и гормонов.
Начальные отделы отвечают за поступление питательных веществ, резорбцию (обратное поглощение) воды и микроэлементов. В дистальных сегментах в основном происходит всасывание солей желчных кислот и витамина В12.
Длина кишечника у новорожденного составляет примерно 2,5 м, у взрослых – 3,5 – 6 м, при этом площадь поверхности равна 3300 см2.
Но истинная всасывающая поверхность органа в несколько раз больше за счет многочисленных складочек, микроворсинок и ворсинок (примерно 2 000 000 см2). На границе с толстой кишкой находится илеоцекальный клапан.
Он выполняет барьерную функцию: увеличивает время прохождения содержимого пищеварительного тракта и препятствует проникновению микроорганизмов из толстого кишечника в тонкий.
Механизмы формирования клинических проявлений синдрома короткой кишки связаны с нарушением функций тонкого кишечника, а также с локализацией и длиной дефекта. Резекция значительно сокращает всасывательную поверхность.
Помимо этого, она приводит к ускорению движения химуса (содержимого) по пищеварительному тракту, поэтому уменьшается и время его соприкосновения со слизистой оболочкой.Именно эти факторы способствуют развитию признаков синдрома короткой кишки и его осложнений.
В гастроэнтерологии выделяют 3 стадии синдрома короткой кишки. Непосредственно после хирургической процедуры развивается острый послеоперационный период, который длится несколько недель или месяцев.
Для него характерно появление частого жидкого стула, обезвоживания, вызванного потерей большого количества жидкости, серьезных изменений метаболизма, а также психических и неврологических расстройств.
Пациенты жалуются на постоянную слабость, сонливость.
Постепенно происходит восстановление функций пищеварительной системы и наступает период субкомпенсации: нормализуется стул, обмен веществ, но при этом сохраняется ломкость ногтей и волос, сухость кожных покровов; развивается анемия, организм испытывает дефицит минералов и витаминов, вес практически не прибавляется. Весь второй период длится около года.
Последняя фаза синдрома короткой кишки – адаптация организма: она наступает спустя несколько лет после хирургической процедуры; ее длительность зависит от индивидуальных особенностей пациента, объема оперативного вмешательства и других факторов (возраст больного, сопутствующие заболевания и пр.).
Клинические признаки зависят от степени тяжести синдрома короткой кишки. При легкой степени пациенты испытывают боль в области живота, диарею, метеоризм (усиленное газообразование), анемию, снижение массы тела в пределах нескольких килограммов.
Средняя степень синдрома короткой кишки характеризуется выраженными симптомами: частым жидким стулом (5-7 раз в день), значительным уменьшением массы тела, стойкой анемией, недостатком витаминов, развитием неприятных осложнений (желчных и почечных камней, язв в пищеварительном тракте и др.).
Тяжелая степень синдрома короткой кишки — самая неблагоприятная; она проявляется изнуряющей диареей (примерно 15 раз в сутки), сильным похудением, стойкими нарушениями метаболизма, анемией, неврологическими и психическими расстройствами.
Диагностические мероприятия при синдроме короткой кишки включают тщательный опрос пациента и его внешний осмотр, а также проведение дополнительных методов обследования: анализа кала и крови, рентгенографии с исследованием пассажа бария по тонкому кишечнику, гастродуоденоскопии, колоноскопии и т. д.
Врач обязательно уточняет, когда сделана операция и по каким причинам. При пальпации обнаруживается вздутие и болезненность в области живота; при осмотре отмечается сухость кожи и слизистых оболочек, их бледность, отеки.
Общий и биохимический анализы крови выявляют анемию (снижение числа эритроцитов и гемоглобина), признаки воспаления (рост СОЭ и лейкоцитов), недостаток витаминов, минералов и белка. Копрограмма позволяет обнаружить в кале непереваренные частицы пищи и жиры.Также назначают рН-метрию желудочного секрета, так как в большинстве случаев увеличивается образование соляной кислоты.
Инструментальное обследование (УЗИ, КТ или МСКТ органов брюшной полости, обзорную рентгенографию) при синдроме короткой кишки проводят с целью обнаружения осложнений, развившихся на фоне патологии.
Лечение синдрома короткой кишки
Цель терапии синдрома короткой кишки – обеспечить полноценное поступление питательных веществ, воды, микроэлементов, минимизируя парентеральный способ питания.
Адекватное ведение больных позволяет предупредить развитие последствий, связанных с кишечной недостаточностью, и повысить уровень жизни.
Лечебные мероприятия при синдроме короткой кишки напрямую зависят от стадии процесса, его локализации и степени тяжести.
При сохранении длины тонкого кишечника более 1,8 м остается возможность орального питания, но укорочение пищеварительной трубки до 0,6-1,8 м подразумевает периодическое применение парентерального (внутривенного) питания в течение 1-2 месяцев.
Принимать пищу нужно часто и маленькими порциями; показано употребление соков, мясных бульонов, молочных продуктов (но осторожно, так как они могут усугубить диарею) и исключение из рациона жареного, соленого и пряного.
Считается, что энтеральное питание при синдроме короткой кишки способствует ускорению процессов адаптации кишечника, о чем свидетельствуют многочисленные исследования.
Если же сохранилось меньше 60 см кишечника, то проводят длительное парентеральное питание с контролем концентрации микроэлементов, углеводов, белков, жиров и витаминов в крови.Лечебные мероприятия при синдроме короткой кишки подразумевают прием лекарственных препаратов: противодиарейных, антацидов для снижения кислотности желудочного сока, ингибиторов протонной помпы для сокращения выработки желудочного секрета, средств для усиления всасывания желчных кислот, поливитаминов, антибиотиков.
Хирургическое лечение используют только при продолжительном и тяжелом течении патологии и неэффективной консервативной терапии.
Выполняется формирование новых барьерных клапанов, может быть проведена трансплантация части кишки, образование антиперистальтических сегментов путем разворачивания отдельных участков тонкого кишечника.
Эти операции довольно результативны, но иногда непредсказуемы, так как могут вызвать развитие осложнений (заворот кишки, стриктуры и т. п.). Поэтому их назначают только после того, как убедятся в отсутствии механизмов адаптации.
Осложнения и прогноз синдрома короткой кишки
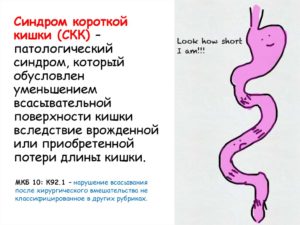
Дисфункция пищеварительной системы, помимо вышеперечисленных симптомов, вызывает развитие гиповитаминоза и камнеобразования в желчном пузыре и в почках, активное размножение кишечной микрофлоры, образование язв пищеварительного тракта, изменение всасывания медикаментов, метаболический ацидоз (рост концентрации молочной кислоты в крови). Эти процессы ухудшают общее состояние пациента. Но адекватное лечение и постоянное динамическое наблюдение у гастроэнтеролога позволяют добиться хороших результатов, ускорить адаптацию организма, снизить риск трагического исхода и негативных последствий.
Профилактических мероприятий, направленных на предупреждение синдрома короткой кишки, не существует. При выполнении резекции тонкого кишечника должны выбираться наиболее щадящие методы оперативного вмешательства.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_gastroenterologia/short-bowel-syndrome
Лечение синдрома короткой кишки
Комплекс заболеваний, провоцирующих дисфункцию некоторых отделов кишечника и вызванных хирургическим удалением части органа, называют синдромом короткой кишки (СКК).
Патология приводит к дисбалансу между уровнем важных веществ и потребностью в них. СКК ухудшает общее состояние организма и может стать причиной летального исхода.
Поэтому важно вовремя провести адекватную терапию и регулярно наблюдать за динамикой изменений в работе кишечника.
Причины формирования недуга
Первопричиной, вызывающей синдром короткой кишки, является хирургическое вмешательство, представляющее собой удаление части тонкого кишечника. Такую манипуляцию проводят в случае следующих патологий:
- гранулематозное воспаление отделов пищеварительного тракта;
- непроходимость кишечника;
- радиационный энтерит;
- ишемическая кишечная болезнь;
- повреждение кишечника вследствие травмы живота;
- опухоли;
- заворот кишечника;
- болезни органов ЖКТ.
Признаки синдрома короткой кишки у детей чаще всего проявляются в первые дни после рождения и возникают на фоне следующих факторов:
- порок развития брюшной стенки;
- заворот среднего отдела кишечника;
- врожденная аномалия развития толстой кишки;
- язвы и некрозы кишечных стенок.
Некротизирующий энтероколит у новорожденных является причиной СКК и представляет собой острое воспаление ЖКТ. Он может спровоцировать инфаркт кишечной стенки. Эта патология обычно возникает у младенцев, рожденных раньше срока, и связана с внутриутробным инфекционным поражением.
Физиология тонкого кишечника
Существенно увеличивают площадь тонкой кишки маленькие ворсинки. Через их поверхность всасывается большое количество питательных веществ и воды.
Отсутствие части отдела кишечника приводит к сокращению числа этих ворсинок. Как следствие, развивается недостаток витаминов и минералов.
Неусвоенные вещества, вода и полезные элементы поступают в толстую кишку и в жидком виде выводятся из организма.
Со временем организм привыкает к этим условиям. Он компенсирует нехватку количества ворсинок их высотой. В итоге функция кишечника восстанавливается, но для этого должно пройти определенное время.
Признаки патологии
Существует три формы расстройства в зависимости от тяжести симпотмов:
- Легкая. Течение СКК сопровождается метеоризмом, диареей и болевыми ощущениями в животе. Происходит незначительное снижение веса.
- Средняя. При этой степени тяжести больной жалуется на диарею, плохое состояние волос и кожи, у него снижается масса тела. На этой стадии у человека могут развиваться такие осложнения, как камни в желчном пузыре и почках, язва желудка.
- Тяжелая. Считается самой неблагоприятной формой патологии. Пациент мучается от частой диареи, у него резко снижается вес, развивается анемия, куриная слепота, остеопороз. У человека происходит тяжелое нарушение вещественного обмена, наблюдается ряд неврологических и психических патологий. Его кожа имеет бледный цвет и шелушится.
Иногда заболевание сопровождается синдромом приводящей петли. Он представляет собой состояние, при котором желчь скапливается в отделе кишечника и выплескивается наружу под воздействием неблагоприятных факторов. Человека при этом беспокоят боль в животе и области правого подреберья, рвота, общая слабость.
Особенно ярко проявляется патология у детей. Если терапевтические мероприятия были подобраны грамотно, тяжесть симптомов постепенно снижается, нормализуются стул и обменные процессы.
Диагностика
Диагностические методы основаны на сборе анамнеза и оценке данных внешнего осмотра. Врач обращает особое внимание на следующие признаки:
- состояние и цвет кожи;
- выраженные отеки;
- боль в брюшной области при пальпации;
- вздутие живота.
Также назначают общий и биохимический анализы кровяной жидкости. При патологии результат покажет пониженное количество железосодержащего белка и эритроцитов, а уровень лейкоцитов будет увеличен.
Биохимия устанавливает присутствие симптомов дисфункции почек, дает информацию о количестве элементов. В случае запущенной формы проводят анализ крови для выявления заражения инфекциями.
Лабораторное исследование кала показывает наличие непереваренной пищи и жиров.
К инструментальным методам относятся:
- Рентгенография. Позволяет исследовать отделы тонкого кишечника с помощью сульфата бария, который пациент принимает внутрь перед процедурой.
- Обследование органов брюшной полости с помощью ультразвука. Позволяет рассмотреть внутреннюю структуру и контуры органов, определить скопление жидкости, наличие воспалений и новообразований.
- ФЭГДС. Представляет собой осмотр верхних отделов ЖКТ с помощью фиброэндоскопа. Процедуру проводят на голодный желудок под местной анестезией.
На фоне синдрома короткого кишечника возникают другие осложнения, которые выявляются с помощью следующих процедур:
- КТ;
- рентгенография;
- мультиспиральная КТ.
Большое значение в постановке диагноза имеет информация о том, когда и почему была сделана операция на тонкой кишке.
Эффективные способы лечения
Лечение патологии требует консультации нескольких специалистов: хирурга, диетолога, психотерапевта, гастроэнтеролога. Главной целью терапии является достаточное поступление в организм воды, элементов, питательных веществ при условии минимального вливания через вену. Лечение синдрома короткой кишки включает следующие мероприятия:
- Прием медикаментов. Обычно доктор назначает антациды («Холестирамин», «Имодиум»), противодиарейные лекарства, антибиотики для предотвращения инфекции («Амоксициллин» и «Омез»), ингибиторы протонного насоса. Обязательно прописывают витаминные комплексы и препараты, стимулирующие работу кишечника.
- Операция. Хирургическое вмешательство необходимо в случае длительного и тяжелого течения патологии, а также при неэффективности медикаментозного лечения. Операция помогает восстановить проходимость проблемного участка. Реабилитация больного протекает быстрее, если во время резекции хирург сохраняет как можно больше сантиметров жизнеспособной кишки.
Определенных мер профилактики, способных предотвратить развитие синдрома, не существует.
Для минимизации вреда выбирают самые щадящие методы хирургического вмешательства.
Возможные последствия
Синдром тонкой кишки вызывает серьезные осложнения, ухудшающие общее состояние пациента. К ним относятся:
- Гиповитаминоз. Острый дефицит необходимых веществ может привести к переломам костей, внутренним кровотечениям, снижению репродуктивной функции у женщин.
- Метаболический ацидоз представляет собой повышение концентрации молочной кислоты в организме.
- Дисбактериоз кишечника. Нарушение баланса между вредной и полезной микрофлорой приводит к активному распространению микробов в кишечнике.
- Язвенная болезнь желудка образуется на фоне воспаления и гибели клеток эпителия.
Эти последствия ведут к проблемам со здоровьем и вызывают серьезные патологические процессы, от которых больной может умереть, если не оказать ему своевременную медицинскую помощь.
Соблюдение диеты
Все пациенты синдромом укороченного кишечника должны соблюдать определенную диету, предусматривающую следующие рекомендации:
- Необходимо пить больше натуральных соков, употреблять нежирные бульоны, чтобы восполнять запас жидкости.
- Важно включить в рацион сыры нежирных сортов.
- С молочной продукцией следует быть аккуратнее. Она может усилить диарею.
- Нужно отказаться от жарки продуктов, острых специй и солений.
- Питаться лучше небольшими порциями.
- Пищу необходимо готовить на пару без добавления специй.
Почти в половине случаев парентеральную диету требуется соблюдать пожизненно. Особенно это касается больных, у которых тонкая кишка имеет длину менее 100 см.
Рацион подростка должен быть богат полисахаридами, которые присутствуют в кашах, киселях, картофельном пюре.
Прогноз
Выживаемость пациентов с синдромом укороченной кишки и тяжесть последствий зависят от многих причин, к которым относятся:
- сложность и вид хирургического вмешательства;
- наличие других заболеваний;
- эффективность работы оставшегося участка кишечника;
- осложнения после операции;
- образ жизни;
- соблюдение диеты.
Сложно давать точные прогнозы относительно заболевания. На сегодняшний день трансплантация кишки сопровождается выживаемостью больных в течение года в 80% случаев. Степень проявления синдрома у новорожденных после проведенной операции значительно снижается, однако точно сказать, сколько проживет ребенок, нельзя.
Несмотря на определенную стабилизацию состояния больных, достичь улучшения работы оставшегося участка тонкой кишки или повысить ее эффективность не удается. Поэтому важно вовремя выявлять симптомы патологических причин синдрома короткой кишки, соблюдать все предписания доктора и регулярно проходить обследования органов ЖКТ.
(1 5,00 из 5)
Загрузка…
Источник: https://ProSindrom.ru/gastroenterology/sindrom-korotkoj-kishki.html
Синдром короткой кишки у ребенка: лечение и прогноз для жизни
Синдром короткой кишки – тяжелое патологическое состояние, возникающее после хирургического удаления части кишечника. Нарушается переваривание и усвоение пищи. Развивается обезвоживание, дефицит питательных веществ, микроэлементов и витаминов. В странах Европы синдром короткой кишки встречается у 4 детей из 1 млн.
Причины
Операцию, после которой развивается синдром короткой кишки, делают в следующих случаях:
- Врожденные пороки развития кишечника – протяженные участки сужения тонкой и толстой кишки.
- Некротический энтероколит – язвенно-некротическое поражение кишечной стенки с нарушением ее целостности и выходом содержимого в брюшную полость. Болеют в основном недоношенные младенцы.
- Кишечная непроходимость – у детей до 2 лет из-за анатомических особенностей часто развивается заворот кишок, инвагинация (внедрение одного участка кишки в другой). В старшем возрасте кишечная непроходимость возникает из-за спаечного процесса в брюшной полости
- Тяжелая форма болезни Гиршпрунга – врожденное недоразвитие или отсутствие нервных сплетений, обеспечивающих продвижение пищевого комка по кишечнику.
- Тромбоз сосудов брыжейки – образование тромбов в кровеносных сосудах кишечника с последующим некрозом кишки.
- Новообразования – доброкачественные или злокачественные опухоли кишечника у детей старшего возраста.
- Травмы живота – удары, сдавление, открытые раны живота с повреждением кишечника.
У 51% детей патологии предшествуют 2-3 операции.
Имеются ли у вас заболевания кишечника? — Пройти онлайн тест!
Симптоматика
Выраженность симптомов зависит от объема проведенной операции и времени, прошедшем после нее.
Желудочно-кишечные проявления
- частый жидкий пенистый стул с сальным блеском;
- периодические боли в животе;
- вздутие, урчание живота;
- жажда.
Общие проявления
- недостаток веса;
- отставание в развитии;
- бледность, вялость;
- сухость кожи и слизистых оболочек;
- ломкость и выпадение волос;
- повышенная кровоточивость;
- расстройство зрения.
Стадии болезни
Кишечник должен адаптироваться к работе в новых условиях. Этот процесс растягивается на 1-4 года и проходит три стадии:
- Острая – наступает сразу после операции и длится до 3 месяцев. Состояние ребенка тяжелое, симптомы ярко выражены. Без медицинской помощи он может погибнуть.
- Субкомпенсация – до года. При грамотном лечении нарушенные функции постепенно восстанавливаются, состояние улучшается, увеличивается вес.
- Адаптация – 3-4 года. Площадь поверхности оставшейся кишки увеличивается, активизируется всасывание. Нормализуется обмен веществ.
Загрузка …
Диагностика
Дети с синдромом короткой кишки должны быть обследованы в условиях хирургического отделения. Сам диагноз не вызывает затруднений. Задача врача – оценить степень нарушения функций кишечника, чтобы определить тактику лечения.
Расспрос и осмотр
Врач выясняет у ребенка или его родителей жалобы, уточняет, когда была операция на кишечнике, знакомится с медицинскими документами. Затем измеряет рост, вес, индекс массы тела, оценивает состояние кожи и слизистых оболочек, выявляет признаки обезвоживания.
При пальпации живота врач определяет вздутие и зоны болезненности, выслушивает кишечные шумы.
Лабораторные исследования
- Общий анализ крови – признаки анемии.
- Общий анализ мочи – повышение удельного веса, ацетон, следы белка.
- Биохимия крови – нарушение электролитного состава, повышение печеночных ферментов, снижение уровня белка, липидов.
- Контроль суточного объема мочи и стула – у малышей взвешивают подгузники.
- Анализ кала на углеводы – оценивают усвоение углеводов.
- Копрограмма – общий анализ кала. Показывает степень переваривания различных компонентов пищи.
- Водородный дыхательный тест – определяют концентрацию водорода в выдыхаемом воздухе. Анализ показывает активность полезных бактерий в кишечнике.
Лечение
После постановки диагноза сведения о ребенке с синдромом короткой кишки заносят в общероссийский онлайн реестр. Лечение проводят в многопрофильном центре. С ребенком работает детский гастроэнтеролог, хирург, диетолог, психолог.
Консервативная терапия
В первую очередь таким пациентам нужно обеспечить постоянный доступ в вену для инфузионной терапии. Ставят стандартные или более современные туннелируемые катетеры, порт-системы. Через них вводят растворы лекарственных препаратов и парентеральное питание.
Питание
На начальном этапе лечения питание вводят только внутривенно: растворы аминокислот, жировые эмульсии, растворы глюкозы, витамины. Необходимый объём и скорость инфузии рассчитывают индивидуально.
При улучшении самочувствия постепенно добавляют жидкие смеси для питания внутрь (энтеральные). Их вводят через зонд или гастростому (отверстие в стенке желудка).
В дальнейшем, если позволяет длина оставшейся кишки, полностью переходят на энтеральное питание. У новорожденных и грудных детей возможно использование грудного молока с препаратами, содержащими лактазу.
При нормальном темпе физического развития и удовлетворительном состоянии кишечника осторожно вводят прикорм по возрасту.Некоторым пациентам приходится продолжать внутривенное питание и в домашних условиях. В этом случае перед выпиской родителей обучают технике процедуры: объясняют, как ухаживать за катетером, подключать и отключать систему.
Внутривенные лекарственные препараты
Для коррекции обмена веществ и профилактики осложнений назначают следующие лекарства:
- растворы электролитов;
- препараты железа;
- гепарин для профилактики образования тромбов;
- антибиотики.
Препараты для приема внутрь
Добавляют после стабилизации состояния и введения энтерального питания:
- Лоперамид – тормозит двигательную активность кишечника, уменьшает понос.
- Блокаторы протонного насоса (Омепразол, Лансопразол, Рабепразол) – после удаления части кишечника увеличивается риск образования язв, поэтому назначают лекарства, снижающие продукцию соляной кислоты в желудке.
- Ферменты (Креон) – улучшают процесс переваривания.
- Пробиотики – препараты, содержащие полезные бактерии. Уменьшают понос, улучшают переваривание пищи.
Хирургическая терапия
Пациентам с тяжелым синдромом короткой кишки показаны реконструктивные восстановительные операции. Используют следующие методики:
- Поперечная энтеропластика – на стене кишки делают несколько поперечных разрезов, которые затем сшивают в продольном направлении. При этом кишка удлиняется примерно на 60%.
- Удлинение и сужение кишки – кишку разрезают на лоскуты в продольном направлении, из каждого формируют трубку и сшивают их между собой.
Иногда требуется несколько таких операций. При неэффективности реконструктивных вмешательств показана трансплантация тонкой кишки.
Прогноз
Даже при своевременной и адекватной медицинской помощи смертность при синдроме короткой кишки достигает 37,5%. Пациенты погибают от инфекционных осложнений и грубых нарушений обмена веществ. На результаты лечения влияют следующие факторы:
- Объем предшествующей операции – чем меньше длина оставшейся кишки, тем хуже прогноз.
- Возраст ребенка – у детей раннего возраста заболевание протекает тяжелее, чаще развиваются осложнения. Однако в дальнейшем из-за интенсивного роста кишечника адаптация у них идет лучше.
- Наличие сопутствующей патологии – у детей с синдромом короткой кишки часто имеются множественные аномалии развития.
После восстановительных операций на кишечнике 70% детей удается перевести с внутривенного питания на полное энтеральное.
Источник: https://ProKishechnik.info/zabolevaniya/sindrom-korotkoj-kishki.html
Cиндром короткой кишки: почему возникает и как лечить
Синдром короткой кишки – это сложный комплекс симптомов, сопровождающий заболевания, связанные с укорочением тонкого кишечника. Это осложнение различных патологий, как врожденных, так и приобретенных, которое в значительной степени может влиять на качество и продолжительность жизни больного.
Причины синдрома короткой кишки
Хирургические вмешательства, проводимые по поводу заболеваний кишечника, в результате могут привести к развитию синдрома короткой кишки.
Данная патология может быть врожденной, в таких случаях она обычно диагностируется в первые дни жизни новорожденного, наиболее часто к появлению этого симптомокомплекса приводит атрезия кишечника.
У взрослых причиной развития синдрома короткой кишки является хирургическое удаление, или исключение из процесса пищеварения, ее большого участка. Чаще всего такое оперативное вмешательство необходимо при следующих патологиях:
- болезнь Крона;
- опухоли кишечника (и доброкачественные, и злокачественные);
- лучевой энтерит – побочный эффект лучевой терапии при опухолях, расположенных в малом тазу;
- кишечная непроходимость;
- ишемия и некроз кишечника в результате нарушения кровоснабжения;
- травмы живота, при которых необходимо удаление участка кишки.
Симптомы
Степень выраженности симптомов зависит от того, какой участок тонкого кишечника удален, а также от его длины. Если проведена резекция менее 100 см органа, то она считается частичной или ограниченной. При обширной резекции удаляется более 100 см кишки. В любом случае уменьшается всасывающая поверхность тонкого кишечника и возникает синдром мальабсорбции.
В течении этой патологии выделяют несколько стадий:
- Острый период (длится около 2 месяцев после рождения больного ребенка или оперативного лечения у взрослых). У пациентов наблюдается обильная диарея, в результате чего организм теряет воду, электролиты, питательные вещества и витамины. Из-за этого могут наблюдаться тяжелые нарушения в работе сердца, почек, печени, головного мозга и других органов. Пациенты стремительно теряют массу тела, их беспокоит выраженная мышечная слабость, нередко на фоне электролитных нарушений возникают судороги, иногда даже наблюдаются расстройства сознания. Больной в течение всего этого периода должен находиться в стационаре, обеспечить более менее полноценное восполнение потерь нутриентов при такой ситуации в домашних условиях невозможно. В противном случае быстро наступает полиорганная недостаточность и летальный исход.
- Период адаптации наступает спустя пару месяцев после операции и длится около года. В организме человека механизмы адаптации развиты достаточно хорошо, и кишечник – не исключение. За этот период оставшаяся часть кишки максимально, насколько это возможно, берет на себя функции удаленного участка. Постепенно налаживаются процессы переваривания и всасывания питательных вещества, стул урежается и становится более оформленным, но часто все равно остается жидким, восстанавливается работа других внутренних органов, замедляется или останавливается потеря веса. Однако анемия и симптомы витаминной недостаточности могут сохраняться. Восстановление пищеварения во многом зависит от того, какой участок кишки был удален и от его протяженности, если удалена почти вся тонкая кишка, то оставшийся участок не сможет даже частично удовлетворять потребности организма.
- Период стабилизации состояния наступает спустя 1-2 года после рождения ребенка с патологией или операции у взрослого. В этом периоде состояние пациентов близко к удовлетворительному, однако в большинстве случаев у взрослых сохраняется низкая масса тела, а дети очень медленно набирают вес. Могут иметь место анемии и витаминная недостаточность, требующие медикаментозной коррекции. У некоторых пациентов со временем возникают осложнения в виде желчнокаменной и мочекаменной, язвенной болезни, энтериты и колиты. Это связано с нарушением обменных процессов и пассажа пищи по желудочно-кишечному тракту.
Лечение синдрома короткой кишки
На сегодняшний день «золотого стандарта» для лечения этой патологии нет. Трансплантация тонкого кишечника пока не может считаться успешной, так как показатели выживаемости и продолжительности жизни после этой операции не высоки.
В некоторых случаях проводятся операции с целью увеличения времени прохождения пищи по тонкому кишечнику (сужение и удлинение кишки, формирование искусственного клапана, создание участков «обратной перистальтики» путем разворачивания участка кишки).
Однако возможности хирургов ограничены большим количеством противопоказаний к таким вмешательствам и высокими рисками послеоперационных осложнений.
Тем не менее, сейчас такие пациенты не обречены, как несколько десятилетий назад. Современные технологии помогли обеспечить максимально полноценное питание больных, поэтому качество и продолжительность их жизни значительно возросли.
Лечение в данном случае – очень сложный и, как правило, дорогостоящий процесс.
На ранних этапах после операции больные обеспечиваются парентеральным питанием, проводится регидратация с поддержанием нормального уровня электролитов в крови.
Кроме того, пациентам необходим ряд препаратов, действие которых направлено на подавление гиперсекреции желудка, противодиарейные средства, антибиотики, ферменты и др.
В дальнейшем пациенты постепенно переводятся на энтеральное питание специальными смесями, а затем на обычное, со строгим соблюдением диеты.
В некоторых случаях специальные смеси, содержащие расщепленные белки и жиры, необходимы больным пожизненно, так как даже самое полноценное естественное питание не может обеспечить потребности организма.Также всем пациентам рекомендуется прием поливитаминных препаратов, при сохраняющейся анемии – препараты железа и витамин В12.
Даже если спустя какое-то время после операции произошло восстановление функции кишечника, нарушение диеты, инфекционные заболевания, стрессовые ситуации могут привести к возобновлению диареи и, как следствие, электролитных расстройств.
Диета при синдроме короткого кишечника
Питание человека с таким диагнозом должно быть дробным (до 10 раз в сутки), порции — небольшими, рацион — сбалансированным, с повышенным содержанием белка.
Даже при полной внешней адаптации к особенностям пищеварительного тракта пациентам необходимо постоянное соблюдение диеты.
Питание должно быть частым, иногда до 10 раз в сутки, поначалу, возможно, потребуются и ночные приемы пищи, есть нужно маленькими порциями. Суточная калорийность рациона определяется индивидуально, в зависимости от того, какую массу тела необходимо поддерживать.
Больным требуется повышенное содержание белка, среднее количество углеводов и ограничение суточного потребления жиров до 40-60 г. Конечно, блюда должны быть приготовлены максимально щадящим способом, лучше всего в пароварке. Таким образом пища получается легкоусвояемой и сохраняет больше полезных веществ.
- Исключается жареная, жирная, соленая, острая, маринованная, копченая пища.
- Кроме того, из рациона рекомендуется убрать молочные продукты, содержащие лактозу.
- Также исключаются продукты, богатые оксалатами (шоколад и какао, шпинат, щавель, сельдерей, лук-порей и другая зелень, томаты, свекла, арахис).
Пища должна быть богата пищевыми волокнами, особенно пектином, витаминами, макро- и микроэлементами – это обеспечивается употреблением овощей и фруктов. Очень полезны кисломолочные продукты.
Обязательно нужно соблюдать питьевой режим, в сутки нужно выпивать 1,5-2 литра жидкости в зависимости от массы тела. Пить следует между приемами пищи, понемногу. Некоторым пациентам врачи назначают несколько раз в неделю употреблять специальные растворы для регидратации (Регидрон, Гидровит, Гастролит и др.).
При необходимости пациенту рекомендуется принимать дополнительно энтеральное питание, в тяжелых случаях не обойтись без постоянной парентеральной поддержки.
К какому врачу обратиться
Лечение синдрома короткой кишки – задача гастроэнтеролога. Однако дефицит питательных веществ приводит к поражению всех органов. Именно поэтому больного дополнительно направляют к гематологу, диетологу, кардиологу, нефрологу, неврологу для коррекции появившихся изменений. Также пациент обследуется у хирурга для определения показаний к хирургическому лечению.
Лекция специалиста на тему «Синдром короткой кишки»:
Загрузка…
Источник: https://myfamilydoctor.ru/cindrom-korotkoj-kishki-pochemu-voznikaet-i-kak-lechit/
Признаки развития синдрома короткого кишечника и лечение отклонения

Синдром короткой кишки – симптоматический комплекс, развивающийся как последствие операции на кишечнике (резекции) или как результат дисфункции части органа при врожденных патологиях. Встречается в 2 случаях на миллион. Патология находится на границе нескольких медицинских направлений: хирургии, гастроэнтерологии, диетологии, психологии, социальной работы.
Синдром короткой кишки — редкая и тяжелая патология, имеющая врожденный или приобретенный характер
Понятие о патологии
Синдром короткой кишки – нарушение функциональности желудка после резекции, в ходе которой было удалено более 25% — 75% органа.
После удаления части кишки оставшиеся элементы претерпевают ряд деформаций:
- увеличение в диаметре;
- рост ворсин;
- углубление крипт;
- ускоренный рост клеток эпителия;
- аномально высокая выработка ферментов;
- увеличение скорости всасывания.
Из-за удаления части органа меняется весь процесс пищеварения. Пища усваивается не полностью. Потребность организма в питании осуществляется частично. Что проявляется характерными клиническими симптомами.
При тяжелом течении заболевания пациент жалуется на водянистый и очень частый стул
К причинам патологии относят опухоли, ишемию, врожденные болезни и аномалии, непроходимость, энтерит, травмы.
Формы патологии и стадии
Синдром короткой кишки после резекции кишечника классифицируют по месту проведения манипуляций, что отражено в таблице.
| Проксимальный | Удаление части двенадцатиперстной кишки или начала тощей | Избыточная выработка желудочного сока, нарушение усвоения жиров и витаминов (железа, цинка, кальция), недостаток фолиевой кислоты и ферментов. Велик риск развития язвы. |
| Дистальный | Удаление далеких отделов тощей кишки | Недостаток группы В12. Электролитный и водный дисбаланс. Нарушенное усвоение углеводов, жиров и аминокислот. Риск рефлюкс – заброса из толстого в тонкий кишечник. |
Патология развивается в три стадии. Выделяют период после операции (острый), субкомпенсации (первичное восстановление) и стадию адаптации. Первый этап длится от нескольких недель до нескольких месяцев. Второй – 12 месяцев с момента хирургического вмешательства. Третий – до нескольких лет.
У пациентов с патологией отмечается ухудшение состояния волос и ногтей
По характеру течения выделяют легкую, среднюю и тяжелую форму. Каждой из них соответствует своя выраженность симптомов.
Клиника течения
Синдром короткой кишки у детей чаще носит врожденный характер (болезнь Крона, недоразвитие). Симптомы в детском возрасте те же, но выражены ярче и развиваются быстрее (особенно обезвоживание).
На первой стадии возникает понос до 8 литров в день, отмечаются неврологические нарушения, раздражительность. На второй стадии стул нормализуется, отмечается анемия и авитаминоз, слабость, похудение, сухость кожных покровов, ломкость волос и ногтевых пластин. На последнем этапе адаптации проходят все симптомы, организм привыкает к новому механизму работы ЖКТ.
Исследование крови позволяет выявить пониженный уровень гемоглобина
При легком течении синдрома отмечается небольшое похудение и незначительные признаки анемии, редкий жидкий стул, небольшой метеоризм.
Для средней тяжести характерен ежедневный жидкий стул до 7 испражнений за сутки, заметная и стремительная худоба, последствия анемии и авитаминоза, язвы в желудочно-кишечном тракте и конкременты в выводящих органах.
Тяжелому характеру течения соответствует водянистый стул до 15 испражнений за сутки, заметно выраженное похудение и ухудшение состояния покровов. Внешне проявляется угнетение центральной нервной системы.
Выраженность клиники зависит от веса и возраста пациента, его истории болезни, масштабности поражения кишечника.
Отмечено, что при удалении до 1 метра кишки характер адаптации слабо выраженный, при больших объемах – течение тяжелое. При резекции верхних отделов тонкого кишечника признаки проявляются умеренно, при манипуляциях на нижних участках – сильно.
При внешнем осмотре врач обнаруживает у больного бледность и повышенную сухость кожи
Диагностика
Синдром короткой кишки у новорожденных выявляется в первые пару суток, исходя из анамнеза и осмотра. Как правило, обнаруживается наследственная болезнь (Крона, Гиршпрунга) или укорочение, гастрошизис, стеноз, энтероколит.
Диагностика взрослых также начинается с опроса и осмотра. У этой возрастной категории основная причина синдрома – операции. Выясняется, когда было проведено вмешательство и что из себя представляло. Оценивается продолжительность и выраженность симптомов. Изучается образ жизни больного. Помимо этого, проводятся следующие виды диагностики:
- При прощупывании наблюдается вздутый и болезненный живот. Пациент имеет нездоровый внешний вид: худоба, шелушение и бледность кожного покрова.
- Рентген с барием наглядно показывает проходимость кишечника, скорость пассажа.
Некоторым пациентам необходимо внутривенное введение комплекса питательных веществ
- Анализ крови выявит анемию и воспаление. Это проявляется соответственно заниженным количеством эритроцитов и гемоглобина и ростом лейкоцитов и скорости оседания эритроцитов. С помощью биохимического анализа плазмы можно определить авитаминоз и недостаток питательных веществ, работу почек.
- Анализ кала на предмет непереваренной пищи и жиров.
- Измерение кислотности в желудке. Часто отмечается избыток соляной кислоты.
- Оценить общее состояние организма и выявить нанесенный ущерб помогут диагностические методики типа УЗИ, рентгена, КТ, ФГДС.
- На запущенных стадиях проводят посев крови на сепсис.
В ряде случаев пациентам показано хирургическое лечение
Способы лечения
Синдром короткого кишечника у детей лечится диетой и внутривенным питанием. Назначаются лекарства, устраняющие причину патологии, при необходимости – операция.
Терапия у взрослых зависит от выявленных особенностей течения процесса. Цель лечения – нормализовать работу ЖКТ, восстановить внутренние балансы организма. Используются следующие направления:
- На первой стадии патологии показан прием Регидрона и других средств, восстанавливающих электролитный и водный баланс. Необходимо питание на 3000 ккал в сутки (совокупность орального и внутривенного).
- На втором и третьем этапе показано дробное питание малыми порциями, легкой для усвоения пищей. Необходимо исключить молочную и жирную продукцию, пектин, простые углеводы. Из медикаментов назначают антациды (Имодиум, Холестирамин), гистаминовые блокаторы (Циметидин, Фамотидин). Показано внутривенное введение витаминов и минералов, добавки к пище.
- При необходимости показан прием антибиотиков (Амоксициллин + Омез).
- Терапия, направленная на устранение признаков.
- Иногда необходимо хирургическое вмешательство: операция для устранения затора, формирование клапана для нормализации проходимости, пересадка кишечника или удаление его части.
В видео подробно рассказывается о синдроме короткой кишки:
Осложнения и прогноз
К возможным осложнениям относится авитаминоз, формирование конкрементов, дисбиоз и другие проблемы, вызванные преобладанием патогенных микроорганизмов, язвы, нарушенное всасывание лекарств, избыток молочной кислоты. Нехватка витаминов А, D, К, Е может спровоцировать расстройство зрительного аппарата, ломкость костей, слабость сосудов, бесплодие и слабость мышц.
При корректном и своевременном лечении прогноз благоприятный, осложнения маловероятны. Важно соблюдать предписания врача, проходить диагностику.
В целях профилактики появления синдрома нужно выбирать щадящие операции и проверенных хирургов. Каждый сохраненный при вмешательстве сантиметр подвздошной и тощей кишки, а также илеоцекальный клапан способны минимизировать риски и улучшить ход реабилитации.
Источник: http://kishechnik.guru/zabolevaniya/prochie-bolezni/sindrom-korotkoj-kishki.html