Восстановительное лечение в палатах ранней реабилитации
Центр восстановительной терапии в Москве

В 2015 г. отделение отметило 30-летний юбилей. Время существования отделения – это время непрерывного развития и совершенствования, внедрения новых методов физиотерапевтического лечения.
Значительное расширение возможностей и уровня оказания медицинской помощи позволило создать на базе отделения физиотерапии Центр реабилитации и восстановительного лечения ФНКЦ ФМБА России, в состав которого входят также кабинеты иммерсионной терапии, иглорефлексотерапии, массажа, ЛФК и тренажёрный зал. С 2017 года отделение возглавляет Муханов Виктор Викторович.
В центр восстановительной медицины и реабилитации входит отделение физиотерапии, которое функционирует с первых дней работы больницы.
Первым его руководителем стал заслуженный врач России, кандидат медицинских наук Маркаров Гаврил Суренович. С 2008 г.
по настоящее время отделение возглавляет кандидат медицинских наук, врач высшей квалификационной категории, Заслуженный врач России Дятчина Галина Владимировна.
Отличительные особенности
Физиотерапия представляет собой область медицины, в которой для оздоровления организма используют различные физические факторы. В настоящий момент это самый безопасный метод лечения, дающий наилучший эффект при минимальной нагрузке на организм.
Преимущества физиотерапии:
• уменьшается восстановительный период, так как увеличивается эффект от других лечебных методов;
• не вызывает аллергические реакции;
• активизируется эффект приёма медикаментов;
• обострения при хронических болезнях бывают реже;
• мягкий лечебный эффект.
Отличительные особенности отделения
1.Огромный перечень процедур.
В арсенале отделения представлены как классические, так и самые современные методики лечения: электротерапия, магнитотерапия, светотерапия, структурно-резонансная терапия, рефлексотерапия, иммерсионная терапия (антигравитация), спелеотерапия (соляные пещеры), аэрофитотерапия, водолечение (бассейн, ванны, душ циркулярный, восходящий, нисходящий, гидромассаж), лечебная физкультура, массаж.
2. Удобный график работы отделения: весь день и без выходных дней.
3. Возможность проведения процедур вне стен больницы (предусмотрен выезд сотрудников отделения на дом, в т. ч. за МКАД).
4. Спортсмены сборных команд России по различным видам спорта проходят реабилитацию в стенах нашей больницы, что дало возможность приобрести большие практические навыки восстановления спортсменов в разные сроки лечения — это опыт спортивной реабилитации. Наши сотрудники принимали участие в качестве спортивных медиков в международных соревнованиях.
Приоритетные направления
Виды реабилитации
• Ортопедическая – необходима после хирургических вмешательств, при заболеваниях опорно-двигательной системы, позвоночника, погрешностях осанки.
• Неврологическая – назначается после операций, затрагивающих нервную систему, травм, при нарушении состояния периферической и центральной нервной системы, параличах, парезах, инсультах.
• Кардиореабилитация – назначается при плохой физической подготовке, поражении сосудов, болезнях сердца, после инфарктов.
Описание детализированное:
Основные методы физиотерапевтического лечения
1.
Электротерапия (электролечение) — применение с лечебно-профилактическими и реабилитационными целями электрических токов, электрических и электромагнитных полей различных параметров в непрерывном и импульсном (гальванизация, лекарственный электрофорез, электросон, интерференцтерапия, амплипульстерапия (СМТ), дарсонвализация, УВЧ-терапия, сантиметровая терапия, миллиметровая терапия, КВЧ-терапии)
2.Магнитотерапия – метод физиотерапии, в основе которого лежит воздействие на организм магнитными полями различной формы (переменное, бегущее, низкоинтенсивное, импульсное).
3. Светолечение (фототерапия)– применение в лечебных или профилактических целях инфракрасных, видимых и УФ-лучей от искусственных источников, низкоинтенсивного лазерного излучения, генерируемого оптическими квантовыми генераторами.
4.Механотерапия – применение механических факторов: вибрации и ультразвука (массаж, вибровакуум-терапия, ультразвуковая терапия с применением лекарственных препаратов).
5.Гидротерапия — метод физиотерапии, в котором в качестве лечебно-профилактического фактора используется вода (душ Шарко, циркулярный, восходящий; ванны с минеральным и солевым составом, жемчужные; гидромассажные ванны).
6.Термотерапия (теплолечение)- применение с лечебно-профилактическими и реабилитационными целями нагретых сред (парафинотерапия, озокеритотерапия).7. Пелоидотерапия — метод лечения, основанный на применении лечебных грязей минерально-органического происхождения.
8. Галотерапия — немедикаментозный метод лечения, основанный на применении искусственного микроклимата, близкого по параметрам к условиям подземных соляных пещер.
9.Иммерсионная терапия — антигравитационная терапия.
10. Иглорефлексотерапия (иглоукалывание, акупунктура).
Методы физиотерапии применяются с лечебно-профилактическими и реабилитационными целями при:
- заболеваниях сердечно-сосудистой системы (ишемическая болезнь сердца; гипертоническая болезнь; кардиомиопатии);
- бронхолёгочной патологии (хронические заболевания лёгких, бронхиальная астма);
- заболеваниях периферических сосудов, трофических язвах различной этиологии;
- заболеваниях желудочно-кишечного тракта (язвенная болезнь желудка и 12–перстной кишки; хронический гепатит и цирроз печени; неспецифический язвенный колит);
- заболеваниях центральной и периферической нервной системы; нарушении мозгового кровообращения, токсической энцефалопатии, хронической сосудистой энцефалопатии, травме головного и спинного мозга, полинейропатии различного генеза, невритах, невралгиях, демиелинизирующих заболеваниях;
- системных заболеваниях соединительной ткани;
- патологии сетчатки и зрительного нерва;
- заболеваниях эндокринной системы;
- травмах, ранах (в т. ч. в пластической хирургии);
- хронических интоксикациях;
- импотенции, мужском и женском бесплодии;
- хронических заболеваниях мочеполовой системы.
Реабилитация после инфаркта миокарда и операций на сердце
Реабилитация пациентов после инфаркта миокарда делится на три стадии:
1. Больничная,
2. Выздоровления, которая должна проводиться в специальных санаториях или реабилитационных центрах,
3. Поддерживающая – это вся жизнь пациента после выписки.
На больничной стадии физиотерапевтические методы используются очень аккуратно и дозированно. Основная задача – предотвращение увеличения зоны поврежденных тканей, нормализация гемодинамики, ликвидация сердечной недостаточности, регуляция сердечного ритма. Используется электросон, электрофорез гепарина для предупреждения возникновения тромбов.
С 10-х суток после инфаркта уже назначают массаж нижних конечностей, который способствует нормализации оттока венозной крови, улучшает периферическое кровообращение, предупреждает образование тромбов.
Очень важны физиотерапевтические методы на второй стадии реабилитации, которая начинается спустя месяц после инфаркта и длится от 8 до 16 недель. Все меры должны быть направлены на активизацию самовосстановления организма.
В первую очередь следует вводить прогулки, ЛФК, лечебную ходьбу, а также сульфидные, радоновые и углекислые ванны для конечностей, массаж ног. Нагрузки при ходьбе следует увеличивать медленно, повышая темп ходьбы.
В связи с тем, что на данной стадии восстановительные процессы в сердечной мышце еще не закончились и идёт процесс рубцевания, для создания наилучших условий назначается магнитотерапия.
Для восстановления нервной системы показано использование массажа, лечебной гимнастики, гальванических воротников и электрофореза.
Реабилитация после травм
Нахождение в гипсовой повязке на протяжении длительного периода при вывихах и переломах вызывает тугоподвижность сустава. Для того чтобы вернуть суставу подвижность, необходимы специальные процедуры.Главные методы реабилитации после травм:
• лечебная физкультура;
• массаж;
• мануальная терапия;
• физиотерапия;
• механотерапия;
• трудотерапия;
• психотерапия.
Одно из основных мест в реабилитации после травм занимает правильно дозированная физическая нагрузка, стимулирующая восстановительные процессы. Лечебная физкультура уменьшает отрицательное влияние гиподинамии, предупреждает застой венозной крови в тканях и развитие атрофии мышц.
Сочетание ЛФК с мануальной терапией и массажем даёт возможность увеличить амплитуду движений, сделать связки более эластичными, отрегулировать работу мускулатуры.
При переломах костей первые восстановительные процедуры назначают уже на 2–4 сутки после травмы.
Процедуры, проводимые в период образования костной мозоли, начинают через месяц после травмы и продолжают на протяжении 6 недель.
Для улучшения трофики, разработки сустава, профилактики атрофии мускулатуры назначают электрофорез с хлоридом кальция, электростимуляцию, грязевые аппликации, массаж и лечебную физкультуру.
Для восстановления суставов
Физиотерапевтические процедуры назначаются в качестве лечебного и восстановительного метода. Реабилитация с помощью физиотерапии позволяет добиться следующих результатов:
- использование тепла снижает скованность поражённого сустава по утрам,
- с помощью ультразвука можно провести микромассаж больного сустава и прилегающих тканей,
- с помощью электростимуляции улучшается движение крови и лимфы, в сустав поступает больше питательных веществ и кислорода.
Одним из методов восстановления поражённых суставов является мануальная терапия. На сегодняшний день более распространены щадящие методики, которые влияют, в первую очередь, на мягкие ткани, прилегающие к пораженному суставу.
Мануальная терапия активизирует метаболизм, тормозит дегенеративные процессы, снимает боль, ускоряет восстановительные процессы. Этот метод не вызывает осложнения, он безопасен.
Часто сочетается с массажем, который перед сеансом мануальной терапии снимает напряжение и разогревает мускулатуру.
Реабилитация спортсменов
Спортивная реабилитация включает в себя хирургическое, медикаментозное лечение, а также ЛФК, физиотерапию и психотерапию.Лечебная гимнастика в целом схожа с той, которую назначают при обычных травмах, но со вторых-пятых суток можно вводить и идеомоторные тренировки. В ходе подобных занятий спортсмен только представляет себе движения и напряжения в пораженных конечностях, а также тренировки и даже соревнования. Это своего рода аутотренинг. Подобные занятия проводятся два-три раза в день по 15 минут.
В последующем приступают и к изометрическим занятиям, когда в неподвижной конечности напрягаются по очереди разные мышцы.
Прогревания с помощью целебных грязей, парафина, торфа, озокерита улучшают дыхание, расширяют сосуды, снимают воспаление, десенсибилизируют, помогают рассасывать отеки, ускоряют восстановление тканей.
Водолечение также используется очень широко. При этом используют воду различной температуры от холодной (20 градусов) до горячей (от 40 градусов).
Разрабатывать больную конечность начинают после массажа. Полезен также самомассаж.
Для стимуляции мышц используют прерывистый или импульсный гальванический ток, который вызывает ритмические сокращения мускулатуры. Такая стимуляция улучшает кровоток, ускоряет восстановление поражённой конечности. Электростимуляцию используют сразу после снятия гипса или иммобилизующей повязки.
Последний восстановительный период после спортивных травм называется периодом полной функциональной реабилитации. В этот период спортсмен полностью восстанавливает функциональность поражённой конечности и приходит в обычную спортивную форму.
Для этого наряду с уже перечисленными методами используются тренировки с отягощением. Отягощение постепенно усиливается, нагрузка увеличивается.
Физиотерапевтические факторы также используются у здоровых людей. Они существенно повышают адаптационные возможности организма, снимают усталость, восстанавливают силы, обладают антистрессовым воздействием, способствуют нормализации сна и эмоционального фона.Источник: https://fnkc-fmba.ru/otdeleniya/reabilitatsiya/tsentr-vosstanovitelnoy-meditsiny-i-reabilitatsii/
Реабилитация в неврологии

| В руководство включены новые положения и современные технологии восстановительной терапии больных с заболеваниями и травмами нервной системы. Предназначено неврологам, травматологам-ортопедам, физиотерапевтам, специалистам в области лечебной физкультуры. Материалы, изложенные в руководстве, также будут полезны студентам медицинских вузов, слушателям факультетов последипломного образования.В настоящее время достаточно убедительно доказано, что в восстановительном периоде необходима интенсификация функций рабочего состояния (Анохин П.К., Гусев Е.И., Скворцова В.И. и др.). В связи с этим неизмеримо возросла роль активных методов восстановительного лечения. В настоящее время ЛФК, имеющая более чем полувековую историю развития, базируется на прочных позициях, являясь методом активного, неспецифического, патогенетического и профилактического лечения.Именно поэтому она нашла широкое признание и применение в комплексном восстановительном лечении больных с заболеваниями и травмами нервной системы. Процессы адаптации больного к физическим нагрузкам и активному двигательному режиму рассматривают как основную биологическую и физиологическую закономерность, составляющую фундамент ЛФК (Мошков В.Н., Добровольский В.К., Коган О. Г. и др.).Реабилитация в неврологии / В. А. Епифанов, А. В. Епифанов. — М. : ГЭОТАР-Медиа, 2014. -416 с.: ил. — (Библиотека врача-спениа-листа). |
ОГЛАВЛЕНИЕ
Предисловие 6
Глава 1. Организация медико-социальной реабилитации больных
- Определение понятия медико-социальной реабилитации
- Аспекты медико-социальной реабилитации
- Принципы реабилитации
- Этапы реабилитации
- Уровни реабилитации
- Оценка эффективности реабилитационных мероприятий
Часть I. Физиологическая характеристика произвольных движений
Глава 2. Координация физиологических функций как основа управления движениями
Глава 3. Восстановление движений при повреждении нервной системы
- Общеразвивающие упражнения при повреждении нервной системы
Глава 4. Характеристика поступательных движений тела
- Положение центра тяжести тела и его проекции на площади опоры
- Равновесие (вертикальное положение тела, стояние)
- Способы замыкания суставов при вертикальном положении тела (стоянии)
- Колебания тела при вертикальном положении (стоянии)
- Ходьба
Часть II. Механизмы и технологии восстановительного лечения
Глава 5. Саногенетические механизмы при заболеваниях и повреждениях нервной системы
Глава 6. Технологии восстановительного лечения
Система функциональной терапии (лечебная физическая культура)
Глава 7. Система (метод) «проприоцептивного нейромышечного облегчения»
Теоретическое обоснование и основные принципы метода
Технические приемы системы
- Максимальное сопротивление движению
- Чередование антагонистов
- Предварительное растяжение пораженных мышц
- Комплексные двигательные акты
Двигательные схемы (шаблоны) проприоцептивного нейромышечного облегчения Схемы движений верхних конечностей Схемы движений нижних конечностей Схемы движений туловища
Схемы движений «лопатка—таз»
- Схемы движений лопатки
- Схемы движений таза
- Схемы (шаблоны) диагональных движений
- Схемы (шаблоны) движений лопатки
- Схемы (шаблоны) движений таза
Обучение ходьбе
- Приемы сопротивления и растяжения
- Практические занятия по обучению пациентов ходьбе
- Ходьба
- Другие упражнения
Глава 8. Рефлекторные механизмы движения
- Упражнения, направленные на выработку простых двигательных актов
- Упражнения, направленные на торможение патологических позно-тонических рефлексов
- Упражнения, направленные на восстановление равновесия
Глава 9. Дополнительные методы восстановительного лечения
Эрготерапия (трудотерапия)
Физиотерапия
- Механизм действия естественных и преформированных физических факторов на организм человека
Массаж
- Сочетание и комбинирование точечного и линейного массажа с другими видами лечения
Элементы мануальной терапии
Психотерапия (психокоррекция)
Глава 10. Нарушения мозгового кровообращения
Кровоснабжение головного мозга Инсульт
Восстановительное лечение больных, перенесших инсульт
- Восстановительное лечение в отделении интенсивной терапии
- Задачи и средства физической реабилитации
- Восстановительное лечение в палатах ранней реабилитации
- Восстановительное лечение больных на этапе поликлиника—санаторий
Глава 11. Повреждение позвоночника и спинного мозга
Причины повреждений позвоночника и спинного мозга Патофизиологические механизмы повреждений позвоночника и спинного мозга Двигательные расстройства
Восстановительное лечение последствий травм позвоночника и спинного мозга
- Механизмы восстановления функции при повреждениях позвоночника и спинного мозга
- Коррекция неврологических расстройств при повреждении позвоночника и спинного мозга в раннем периоде
- Восстановительное лечение в промежуточном периоде
- Восстановительное лечение в позднем периоде
Глава 12. Неврит лицевого нерва
Мимические мышцы Клинические особенности поражения лицевого нерва
Восстановительное лечение неврита лицевого нерва
Глава 13. Травматические повреждения периферических нервов
Патогенез травматических поражений нервов Общая симптоматика и диагностика повреждений
Восстановительное лечение поврежденных нервов
Глава 14. Закрытые травмы головного мозга
Патогенез закрытых повреждений головного мозга
Клиническая картина и диагностика закрытых повреждений головного мозга
- Сотрясение головного мозга
Восстановительное лечение
Спортивная работоспособность и профилактика черепно-мозговой травмы
Литература
Предметный указатель
Похожие материалы
29 октября 2015
.
Источник: http://paralife.narod.ru/library/yepifanov/reabilitaciya-v-nevrologii.htm
В москве создают трехуровневую систему реабилитации больных
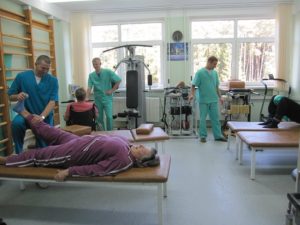
Сергей Собянин осмотрел центр медицинской реабилитации университетской клинической больницы № 2 (УКБ № 2) Первого московского государственного медицинского университета (МГМУ) имени И.М. Сеченова.
«Московская медицина с каждым годом становится более современной и совершенной, но одно из направлений, которое является в настоящее время проблемным, — это система реабилитации. Если первый уровень реабилитации в стационарах, в реабилитационных отделениях поставлен неплохо, то второй уровень, когда идет реабилитация в специализированных центрах, к сожалению, у нас проседает.
Несмотря на то что в Москве сейчас насчитывается около 700 специализированных реабилитационных коек, тем не менее этого недостаточно.
Поэтому мы сегодня работаем над тем, чтобы создать эффективную трехуровневую систему реабилитации больных — от восстановления после сложной операции до амбулаторного лечения, до того момента, когда человек полностью будет чувствовать себя физически хорошо», — сказал Мэр Москвы.
Кроме того, по сравнению с прошлым годом Правительство Москвы в два раза увеличило количество бесплатных путевок в санатории. Если сравнивать с 2009 годом, то их число выросло в четыре раза. В 2018-м пройти курс санаторно-курортного лечения смогут 245 тысяч ветеранов, инвалидов и пенсионеров.
«Кроме того, мы вводим систему паллиативной и патронажной помощи на дому пациентам, которым она требуется уже именно по месту проживания, создавая специализированные бригады врачей, чтобы оказывали такую помощь на дому», — добавил Сергей Собянин.
Современный реабилитационный центр
Университетская клиническая больница № 2 — это крупный современный многопрофильный стационар на 780 коек в составе Первого МГМУ имени Сеченова. В 2017 году там пролечили 26,7 тысячи пациентов.
Они проводили в стационаре в среднем 9,4 суток.
Большинство пациентов УКБ № 2, получающих медпомощь в рамках обязательного медицинского страхования и программы высокотехнологичной медицинской помощи, — жители Москвы.
По словам ректора Первого МГМУ имени И.М. Сеченова Петра Глыбочко, центр рассчитан на пациентов, которые перенесли тяжелые высокотехнологичные операции. «И мы сегодня видим эффект от той терапии: если мы после стационара сразу начинаем реабилитацию, первый-второй этап, то результат будет очень хороший», — добавил он и поблагодарил Мэра Москвы за поддержку проекта.
В больнице оказывают высокотехнологичную медпомощь по направлениям «урология», «колопроктология», «гинекология», «онкология» и «эндокринология».
С 2015 года там активно используют двухконсольную роботическую хирургическую систему DaVinci.
Этот аппарат для проведения хирургических операций используется в онкологии, урологии, колопроктологии, абдоминальной хирургии, торакальной хирургии и гинекологии.
В больнице работают две интегрированные операционные, эндоскопическое отделение, в котором проводятся любые диагностические исследования и лечение органов желудочно-кишечного тракта. Она оснащена комплексом для брахи- и криотерапии опухолей почек и предстательной железы. Активно развиваются лазерные технологии в урологии, роботические и аватар-технологии в реабилитации.
Центр медицинской реабилитации при УКБ № 2 открылся в 2016 году. Он расположен в здании площадью 4,8 тысячи квадратных метров, которое является объектом культурного наследия федерального значения «Клиника глазная и пропедевтическая» и входит в состав ансамбля «Комплекс клиник на Девичьем поле, 1880–1890-е годы, архитектор Быковский К.М.» (улица Большая Пироговская, дом 2, строение 9).Центр специализируется на комплексных программах реабилитации пациентов с заболеваниями опорно-двигательного аппарата (в том числе после высокотехнологичных оперативных вмешательств), центральной и периферической нервной системы, общесоматическими и эндокринными заболеваниями.
В его составе работают отделение медицинской реабилитации на 30 коек, лечебно-диагностическое отделение с консультативными кабинетами, залом для лечебной физической культуры, реабилитационными кабинетами (всего их 40). Есть психотерапевтический кабинет и кабинет эстетической медицины. Кроме того, разработаны индивидуализированные программы лечебного питания.
Центр оснащен современным реабилитационным оборудованием, например роботическим с экзоскелетом для восстановления функций верхних и нижних конечностей, стабилоплатформой, антигравитационной и сенсорной беговыми дорожками, интерактивной системой виртуальной реальности Nirvana. Имеется там и оборудование для функциональной диагностики в кардиологии, а также тренажеры для лечебной физкультуры с системой биологической обратной связи. Есть зона эрготерапии и аппарат для самостоятельного обследования и выявления основных факторов риска.
Для удобства маломобильных пациентов установлены откатные двери, коридоры имеют спланированные углы поворотов для кресел-колясок, а на полу выложена плитка с эффектом антискольжения.
Центр также стал базой кафедры спортивной медицины и медицинской реабилитации лечебного факультета и клиники реабилитации МГМУ имени Сеченова.
Там же работает научно-практический центр традиционных медицинских систем, в котором лечат пациентов и готовят врачей по программам дополнительного профессионального образования по направлениям:
— акупунктура и восточные методики мануальной терапии;
— рефлексотерапия;
— массаж и лечебная гимнастика.
В центре открыто несколько школ для пациентов и их родственников:
— школа профилактики остеопороза и профилактики повторных падений;
— школа для пациентов с сахарным диабетом;
— школа скандинавской ходьбы;
— школа активного долголетия;
— школа здорового питания.
Более 60 процентов пациентов центра являются жителями Москвы. Всего с момента открытия там пролечили 1600 больных.
Медицинская реабилитация в Москве
Медицинская реабилитация — самостоятельный этап лечения. Ее главные задачи — предупреждение и диагностика нарушений функций поврежденных органов, восстановление нарушенных или компенсация утраченных функций, предупреждение инвалидизации и сохранение работоспособности пациента. Санаторно-курортное лечение — отдельное направление медицинской реабилитации.
Обычно потребность в реабилитации возникает у пациентов после перенесенных инсультов, инфарктов, травм, эндопротезирования суставов и ряда других соматических заболеваний. В соответствии с лучшей мировой практикой медицинская реабилитация в Москве проводится в три этапа.
Первый назначают в острый период течения заболевания или травмы в отделениях реанимации и интенсивной терапии, специализированных отделениях стационаров при наличии потенциала и отсутствии противопоказаний к методам реабилитации. Так, реабилитация больных, перенесших инсульт, начинается непосредственно в реанимационных отделениях.
На этом этапе больные восстанавливаются во всепрофильных стационарах города. Это 31 медицинская организация на 4412 специализированных коек, в том числе реанимационных, для больных с инсультами, нейрохирургическими, травматологическими, ортопедическими и неврологическими проблемами.Второй этап — это интенсивная реабилитация в стационарных условиях (реабилитационных центрах, отделениях реабилитации). Она проводится в ранний восстановительный период после перенесенного заболевания или травмы. Профильные пациенты проходят ее в Московском научно-практическом центре медицинской реабилитации, восстановительной и спортивной медицины (на 685 коек) и других стационарах.
Третий этап — это реабилитация в амбулаторных условиях, которая проходит на базе городских поликлиник, а также на дому при наличии реабилитационного потенциала.
Сейчас в 47 поликлиниках и других амбулаторных учреждениях столицы работают 503 подразделения для проведения последнего этапа реабилитации. Это физиотерапевтические и рефлексотерапевтические отделения, отделения лечебной физкультуры (ЛФК), мануальной терапии и массажа.
Помимо этого, после стационарного лечения пациентов при необходимости направляют на долечивание в специализированные санатории.
Обычно это больные после острого инфаркта миокарда, операций на сердце и магистральных сосудах, острого нарушения мозгового кровообращения, операций по поводу язвенной болезни желудка, двенадцатиперстной кишки, удаления желчного пузыря, панкреатита, ортопедических и травматологических операций, а также после пролеченных заболеваний у беременных женщин групп риска и пролеченного сахарного диабета.
Таким образом, медицинская реабилитация начинается с момента поступления пациента в реанимацию или на специализированную койку и при наличии потенциала продолжается на амбулаторном этапе.
Правительство Москвы занимается модернизацией реабилитационной службы. В частности, увеличивается число (происходит перепрофилирование) специализированных реабилитационных коек в городских стационарах. Они появляются и в стационарах дневного пребывания (в кабинетах ЛФК, лечебного массажа и других).
Совершенствуется и маршрутизация пациентов, благодаря которой обеспечивается непрерывность лечения и реабилитации. Кроме того, повышается квалификация специалистов, формируются мультидисциплинарные бригады. Также создаются системы дистанционной реабилитации, а медучреждения дооснащают необходимым оборудованием.Результатом этой программы должно стать качественное совершенствование работы реабилитационной службы, сокращение инвалидизации и улучшение общих результатов лечения пациентов.
245 тысяч путевок: отдых, лечение и реабилитация пенсионеров и инвалидов
Одно из важнейших направлений медицинской реабилитации — это санаторно-курортное лечение. Регулярное прохождение курсов лечения способствует улучшению самочувствия и является эффективным средством профилактики обострения хронических заболеваний.
Право на бесплатные путевки в санатории в Москве есть у федеральных (ветераны войны, ветераны боевых действий, инвалиды) и региональных (труженики тыла, ветераны труда, реабилитированные лица, неработающие пенсионеры, лица, пострадавшие в результате террористических актов, почетные доноры) льготников.
Пациенты с заболеваниями системы кровообращения, органов пищеварения или органов дыхания могут поехать в профильные санатории, расположенные в средней полосе России, Крыму, Подмосковье, Калининградской области, Краснодарском крае и на Северном Кавказе. Проезд к месту лечения и обратно тоже оплачивается городом.
10 января было принято постановление о выделении из резервного фонда 3,5 миллиарда рублей на приобретение дополнительных 122 тысяч путевок в санатории для льготных категорий граждан. Благодаря этому число путевок вырастет со 120 до 245 тысяч. По сравнению с 2009 годом общее количество бесплатных путевок увеличилось практически в четыре раза (на 62,9 тысячи).
Решение об увеличении количества бесплатных путевок для льготников было принято Сергеем Собяниным по просьбе ветеранской общественности.
Источник: https://www.mos.ru/mayor/themes/18299/4533050/
Бесплатные реабилитационные центры инсульта в Москве и области
Естественно, после перенесенного инсульта человека ждет не только длительный процесс лечения, но и длительный реабилитационный процесс, который можно провести как в домашних условиях, так и в специализированных реабилитационных центрах в городе Москва абсолютно бесплатно. Реабилитация проходит обычно в два этапа — первоначально больные находятся в больнице в реанимации, где поддерживают и спасают жизнь человека, в дальнейшем переводят в обычное отделение, где происходит восстановление поврежденных нервных клеток и отделом головного мозга.
Прежде всего реабилитационный период во многом зависит от поддержки родственников, от состояния самого больного и конечно от профессионализма медицинских работников.
В чем заключается проблема?
Слаженная деятельность в организме человека регулируется центральной нервной системой и головным мозгом.
Когда возникает инсульт любого вида питание головного мозга нарушается, кровь с кислородом в меньшей степени поступает в орган, а значит и нервные клетки отмирают и перестают функционировать.
Самым популярным в медицине считается ишемический инсульт, при котором поток крови затрудняется из-за изменения просвета сосудов. Второй вид — геморрагический встречается реже, в этом случае сосуд разрывается и происходит мозговое кровоизлияние.В любом случае повреждается головной мозг и его деятельность. Задача реабилитационных центров — это наладить прежнюю работу организма, то есть сделать упор на восстановление глотания, мочеиспускания, процесс дефекации, восстановить зрение, слух, работу органов чувств и многое другое.
Цели реабилитационных центров
Процесс реабилитации — это длительное явление, которое требует отдачи от пациента и его родственников. Главные цели следующие:
- Восстановление жизни и поврежденных участков головного мозга.
- Процесс восстановление кровотока и мозгового питания.
- Поддержание здоровья пострадавшего.
Список бесплатных реабилитационных центров в Москве
В Москве в настоящий момент открыто множество различных центров, которые восстанавливают человека, перенесшего инсульт. Причем принимают они пациентов как из Москвы, так и из других городов и областей.
Работают в центрах квалифицированные медицинские работники различных специальностей и с хорошим опытом работы. В центры есть возможность госпитализироваться как на платной основе, так и попасть туда бесплатно.
Подробнее о бесплатных центрах реабилитации в Москве.
Клиника восстановительного лечения БиАТи
В Москве это достаточно популярный центр, который принимает на лечение как взрослых, так и детей. В клинике созданы все необходимые условия для пациентов перенесших инсульт. Возможна консультация любых врачей — кардиолога, невролога, эндокринолога и многих других специальностей.
В штате реабилитационного центра огромное количество врачей разных медицинских профилей. Ежегодно они проходят повышение квалификации и совершенствуют свои знания, а значит смогут помочь в любой ситуации. Клиника тесно общается с ведущими специалистами Израиля, поэтому нет необходимости ехать далеко зарубеж, а можно получить консультацию здесь.
Клиника использует индивидуальную методику для каждого пациента.
Расположение клиники — это удобное место, которое находится недалеко от аэропорта Внуково, рядом с метро Тушинская, на улице Циолковского дом 7. Последствия инсульта в клинике излечимы, если действия наступают вовремя, под присмотром лучших специалистов, конечно же необходима поддержка родных и близких людей, как моральная, так и физическая.
В клинике делается упор на восстановление важнейших функций — это речь, движение конечностями, восстановление социального кругозора. При поступлении пациента в центр врачи обязательно досконально изучают всю историю болезни и только после этого планируют индивидуальный подход и лечение.
Упор делается на те способности человека, которые ему необходимы в процессе нормальной жизнедеятельности.
Результаты поразительны — ежегодно клиника выпускает больше 300 человек, которые вернулись к жизни с новыми силами. Программа реабилитации рассчитана на 2 или 3 недели, в зависимости от того, в каком состоянии попал больной. Клиника улучшает следующие показатели:
- Улучшение кровотока в головном мозге.
- Восстановление двигательных особенностей позвоночного столба.
- Восстановление двигательных особенностей верхних и нижних конечностей, а также обучение хождению заново.
- Восстановление речевых функций при помощи врача — логопеда.
Опыт клиники уже более 20 лет и за этот недолгий срок она уже показывает отличные результаты.
Центральная клиническая больница восстановительного лечения
Находится медицинское заведение в Московской области, Солнечногорский район, деревня Голубое дом 4. Ранее её и называли Центр реабилитации «Голубое». Лечение производится как на платной, так и на бесплатной основе.
Попасть на реабилитацию в центр можно в порядке очереди, если говорить про бесплатную основу. Для этого необходимо собрать некоторые документы, чтобы получить квоту и место на реабилитацию.
Направляют туда только от больниц города Москвы, пациентам из других городов попасть бесплатно не получится.
Что касается бесплатного профиля — то здесь услуг не так много, если нужно получить лучшую помощь, то за них придется все-таки заплатить. В штате клиники находятся врачи различных специальностей и профилей, аппаратура современного типа и хорошие условия для проживания.Методы центр практикует различные, например широко используется кинезотерапия и гидрокинезотерапия, во время которых пациенту восстанавливают двигательные функции рук, ног и позвоночного столба. Практикуется массаж и лечебно-физкультурные упражнения, для улучшения работы мышц.
Врачи прекрасно справляются и с восстановление речи, а также занимаются с пациентами и разрабатывают мышление, память и умственную способность. В больнице осуществляется только плановая госпитализация.
Лечебно-реабилитационный центр Минздрава России
Клиника входит в список государственных бюджетных центров, а значит попасть сюда можно поп направлению. Клиника эффективно использует как отечественные, так и западные методики лечения, профилактики и реабилитационных мер.
С инсультом и инфарктом — миокарда врачи сталкиваются здесь ежедневно. Чаще всего к ним обращаются пациенты, которые уже потеряли смысл жизни и это их последняя надежда.
Для больного составляется индивидуальная программа по врачебно-медицинским показаниям и контроль результатов проводится ежедневно.
Данное заведения практикует методы европейских технологий. Мест для пациентов предостаточно, поэтому очереди попасть сюда как таковой нет. Из поликлиники пациент попадает первоначально в стационар, позже в сам центр, далее снова в поликлинику — такой цепочки придерживаются врачи центра.
Медицинские работники ставят перед собой задачу — это комплексный подход с разных сторон, который будет действовать на нарушенную работу организма. Для больных есть возможность попасть в центр по квоте, для этого необходим соответствующий пакет документов по медицинскому профилю.
В клинике используются различные физиотерапевтические процедуры, такие как озонотерапия, грязевые ванны и многое другое.
Месторасположение достаточно удобное — рядом с центром располагается три станции метро. Для каждого заболевания найдется свой метод лечения узкими специалистами, которые на протяжении всего реабилитационного периода найдут индивидуальный подход к каждому.
Клиника «Три сестры»
Расположение клиники прекрасное — рядом лес и различные озеленения, воздух чистый и шикарная природа. Это подмосковье, Щелковский район. Койко — мест здесь мало, в наличии всего 35 одноместных палат, оборудованных по высшему классу, готовые принять новых пациентом.
Родные с легкостью могут отпустить сюда человека, пережившего инсульт. В каждой палате есть тревожные кнопки, на случай повторного проявления заболевания.
Методы индивидуальных программ здесь продолжительные — больному предлагаются различные виды услуг, которые занимают почти целый рабочий день.
На первый план для врачей выходит восстановление двигательный функций и поначалу это лечебно — физкультурные упражнения. В дальнейшем системы поддерживают при помощи иглотерапии. В штате есть врачи, способности которых направлены на восстановление мышления, умственных функций и речевых способностей.Курс лечения составляет три недели, иногда его могут сократить и до двух.
К сожалению родственникам для совместного проживания необходимо будет заплатить 3000 рублей в сутки, а вот для больного есть возможность получить квоту на бесплатную реабилитацию, но к сожалению это длительный процесс, ввиду того, что в центре не так много мест.
Вышеперечисленные клиники являются основными в Москве, в которые есть возможность попасть на бесплатной основе от направления государственного образца.
Источник: http://stopinsult.ru/11267-v-moskve.html
Реабилитация после ишемического инсульта

Ишемический инсульт (ИИ) — заболевание центральной нервной системы, обусловленное уменьшением или прекращением кровотока в определенном участке головного мозга с формированием зоны некроза мозговой ткани, образовавшейся из-за стойких нарушений метаболизма. По механизму развития чаще всего выделяют:
- Атеротромботический ИИ — его причиной становится атеросклероз крупных артерий, который приводит к уменьшению количества поступающей крови (стенозу) или к полному прекращению кровотока (окклюзии) при дестабилизации атеросклеротической бляшки.
- Кардиоэмболический ИИ — возникает в результате формирования в полости сердца эмбола (перекрывающего сосуд вещества). К этому могут приводить нарушения ритма сердца (фибрилляция предсердий) или пороки клапанов сердца (митрального клапана).
- Лакунарный ИИ — развивается из-за закупорки артериол. Их поражение чаще всего связано с наличием у человека сахарного диабета или артериальной гипертонии.
К наиболее частым последствиям относятся: нарушение функции движения конечностей одной половины тела (вплоть до полного паралича), полная или частичная потеря зрения, речевые дефекты, нарушения коммуникативных навыков. Многие пациенты остаются полностью или частично парализованы, теряют возможность самостоятельно обслуживать себя.
Особенности реабилитации после инсульта мозга
цель всех реабилитационных мероприятий — восстановить независимость пациента от окружающих, насколько это возможно, а также помочь ему приспособиться (как физически, так и психологически) к новому состоянию.
Добиться наибольших результатов можно если:
- первая врачебная помощь была оказана оперативно, и реабилитация началась своевременно;
- реабилитационные мероприятия проводятся регулярно. Восстановительная терапия может длиться от нескольких месяцев до 2-3 лет, а ряд процедур (контроль АД, уровня глюкозы крови, профилактические курсы лечения и реабилитации) нужно проходить до конца жизни;
- лечение состоит не из одной-двух, а целого комплекса различных процедур;
- врач учитывает не только последствия инсульта, но и другие показатели, в частности, сопутствующие заболевания, возраст пациента и др.
Реабилитация в остром и раннем восстановительном периодах инсульта
Острейший период (до трех суток)
Инсульт — это критическое состояние, и в первую очередь врачи борются за жизнь пациента, восстанавливают кровообращение головного мозга и стремятся остановить или сократить гибель нейронов, чтобы свести к минимуму количество осложнений и выраженность неврологического дефицита. Для этого непосредственно в область сосудистой катастрофы они вводят лекарственные препараты или могут провести системный тромболизис, направленный на устранение тромба приведшего к закупорке сосуда головного мозга.
Острый период (3-21 суток)
После реанимации больной обычно поступает в специализированное неврологическое отделение для больных с ОНМК, где начинается реабилитация: лекарственные препараты помогают уменьшить отек ткани мозга, нормализовать артериальное давление, вязкость и свертываемость крови, улучшить кровообращение мозга и работу всей сердечно-сосудистой системы, а также предотвратить развитие повторного инсульта. Продолжаются занятия ЛФК и механотерапией, но уже в пассивно-активном режиме, с больным может работать логопед, психолог, эрготерапевт.
Ранний восстановительный период (до полугода)
Когда угроза жизни остается позади, врачи могут оценить величину степени утраты функции головного мозга с использованием специальных методик и шкал, после чего составить программу реабилитации. Специалисты центра «Благополучие» учитывают и степень тяжести заболевания, и возраст больного, и наличие сопутствующих заболеваний, и другие показатели.
Одними из самых эффективных методов реабилитации являются: ЛФК, механотерапия, тренажеры с биологической обратной связью (БОС), физиолечение, массаж. Особая роль отводится специализированному лечению: нейропсихологические занятия позволяют восстановить утраченные высшие корковые функции (память, зрение, внимание, волю).
При речевых и глотательных нарушениях с пациентами работает логопед-афазиолог. Избежать стресса и позволить пациентам поверить в выздоровление или с терпением относиться к состоянию своего здоровья учит психолог.
Не менее важно соблюдать диету: исключить жирные и жареные блюда, мучные изделия, сократить употребление соли и сахара, есть больше фруктов и овощей.
Результаты раннего восстановительного периода зависят не только от тяжести катастрофы и длительности нарушения кровообращения, но и от качества оказанного лечения, квалификации врачей, индивидуальных особенностей больного.
Последующее восстановление после ишемического инсульта
Поздний восстановительный период (6 месяцев — 2 года)
В этот период важно не останавливаться на достигнутом уровне и продолжать терапию — обычно врач корректирует нагрузку и дает свои рекомендации.
Пациент чаще всего уже покидает стационар и продолжает лечение самостоятельно, используя составленную врачом программу и полученные при реабилитации в специализированных учреждениях навыки.
Активно используется арт- и трудотерапия, пациент учится приспосабливаться к своему новому физическому состоянию.
Противопоказания
Все медицинские методики имеют противопоказания, поэтому специалисты «Благополучия» внимательно осматривают каждого пациента. Большой опыт работы, комплексный подход, наличие собственной лаборатории и другие особенности нашего центра позволяют минимизировать риск любых возможных осложнений.
Реабилитация после ишемического инсульта головного мозга в центре «Благополучие»
Сосудистые катастрофы наносят серьезный вред здоровью. Мы не рекомендуем лечиться в санатории после ишемического инсульта — только медицинский реабилитационный центр может обеспечить все условия для максимального полноценного восстановления.
Центр «Благополучие» продуман до мелочей, и это касается не только качества оборудования и квалификации специалистов.
Например, во всех наших помещениях есть пандусы и поручни, дверные проемы достаточно широкие, в каждой палате есть кнопка вызова персонала, а при необходимости мы предоставляем круглосуточную сиделку.
Нам важно, чтобы все больные чувствовали себя комфортно в наших стенах, ведь настроение и психологическое состояние значительно влияет на процесс выздоровления.Мы не просто реабилитируем, мы возвращаем то качество жизни к которому Вы привыкли. Вас выслушаем, поддержим и посоветуем, что делать в трудной ситуации 12\7 по телефону 8 (495) 545-45-85
Источник: https://www.blagorc.ru/services/reabilitaciya/nevrologiya/ishemicheskiy-insult/