Измеряем максимальную объемную скорость выдоха
Пикфлоуметрия при бронхиальной астме

Пройдите тест по контролю над своей астмой— Подробнее ⇒
Пикфлоуметрия – один из лучших методов диагностирования бронхиальной астмы, позволяющий контролировать развитие недуга.
Эта процедура назначается астматикам любого возраста и производится специальным аппаратом – пикфлоуметром. Он фиксирует пиковую скорость выдоха (ПСВ).
Иными словами – максимальную скорость воздушных масс при форсированном выдохе.
Первый пикфлоуметр появился в 1957 г. Его разработчиком был профессор-англичанин В.М. Райт. Аппарат довольно точно определял показатели ПСВ, однако был слишком объемным и не оправданно дорогим.
Понимая, что подобный аппарат должен быть общедоступным, надежным, малогабаритным и легким в использовании, профессор Райт совместно с компанией «Клемент Кларк» начал разрабатывать модель пикфлоуметра для массового выпуска.
Уже в 1975 г. цели были достигнуты, и новая модель получила название Мини-Райт. Ее выпускают и по нынешний день, постоянно дорабатывая и совершенствуя. Современный прибор представляет собой малогабаритный портативный аппарат, собственноручно использующийся больным дома.
Но даже самый усовершенствованный аппарат имеет весомый минус. Выдаваемый параметр ПСВ прямо пропорционально зависит от усилий пациента. Следовательно, его необходимо заранее проинструктировать, как правильно осуществлять форсированный выдох.
С целью уменьшения влияния усилий больного на характеристики ПСВ, процедуру рекомендуют проводить 3 раза подряд, делая недолгую передышку. Из полученных значений необходимо выбрать наибольшее.
Пикфлоуметры бывают нескольких видов и производятся разными компаниями. Измерения идентичным пикфлоуметром одного производителя могут разниться в показаниях более чем на 11%.
Разница кажется не столь большой, но в отдельных случаях может быть очень важна. Поэтому специалисты рекомендуют использовать один и тот жприбор.И даже приходить с ним на прием к врачу для контроля состояния и корректного проведения проб бронхолитических лекарственных средств при бронхиальной астме.
ВАЖНО! Пикфлоуметр – это аппарат исключительно индивидуального назначения и использования, который должен быть чистым.
Показания для проведения пикфлоуметрии
Процедура, как метод диагностирования астмы используется с целью:
- Постановки диагноза и разграничения недугов, которые сопровождаются обструкцией дыхательного тракта.
- Выявления профессиональной формы астмы и установления всех провокаторов болезни (внешние и внутренние факторы влияния).
- Определения уровня тяжести недуга и уровня контроля над ним.
- Определения результативности терапии и своевременного выявления надвигающегося обострения болезни.
Плюсы пользования пикфлоуметром для больного
Пикфлоуметрия с использованием соответствующего аппарата имеет следующие плюсы:
- позволяет качественно контролировать актуальность назначения лекарственных препаратов и проведение терапии в целом;
- при грамотном понимании значений, уменьшает потребность в посещении специалиста;
- предупреждает больного о приближающемся обострении бронхиальной астмы еще до четкой симптоматики, что позволяет вовремя скорректировать лечение.
Правила и рекомендации по проведению пикфлоуметрии
Как говорилось ранее, пикфлоуметрия рекомендована на ежедневной основе каждому больному с бронхиальной астмой.
Основываясь на эпизодических характеристиках, невозможно объективно оценить параметры, поэтому процедуру измерения нужно проводить 2 раза в сутки. Делать это рекомендуют по определенному графику, т.е. в одно и то же время.
Если пациент не использует бронхолитики, то процесс можно проводить утром после пробуждения и вечером перед уходом ко сну. Если бронхолитики все же назначены, то утренний процесс можно также проводить после пробуждения, а вот вечерний следует производить через 3-4 часа после приема препарата.
Ведение дневника пикфлоуметрии
Очень важно записывать все показания в график индивидуального дневника, ведь разница между суточными значениями особо важна для диагностики. В идеале показания должны быть одинаковыми. Это свидетельствует о хорошо контролируемой бронхиальной астме. Если показания слишком разнятся, то астме приписывают статус неконтролируемой.
Важным показателем являются суточные колебания: чем они скудней, тем больше болезнь отступила.
Оценка графика ПСВ исходит из следующих параметров:
- визуальная оценка формы графика (кривая);
- суточное колебание ПСВ;
- определение максимального значения;
- индивидуальный подход к оценке лучшего значения.
ВАЖНО! Правильная оценка записанных в дневнике показаний – важнейшая задача пикфлоуметрии. Редко когда норма пациента сильно отличается от общей нормы. При первом посещении пульмонолога, специалист должен определить норму, при которой симптоматика не проявляется.
Дневник пикфлоуметрии – скачать, распечатать
Опрос: Пользуетесь ли Вы пикфлоуметром и ведете ли дневник?
Техника использования пикфлоуметра
Пикфлоуметрия должна проводиться только стоя, а сам пикфлоуметр нужно держать в горизонтальном положении. Мундштук присоединяется к аппарату, на котором заранее необходимо выставить указатель на нулевую отметку. Прибор необходимо держать так, чтобы пальцы не прикасались к шкале и не прикрывали отверстия с торца.
Далее идет самый важный этап процесса: нужно сделать максимальный вдох, плотно охватить мундштук ртом и сделать быстрый и сильный выдох. Если процедуру делает ребенок, то заранее объясните ему, что он должен как бы дуть на игрушечный ветряк, чтобы тот закружился.
Механизм работы аппарата довольно прост – выдыхаемые воздушные массы давят на клапан, перемещающий по шкале стрелку-указатель, которая отобразит пиковую скорость выдоха. Процесс необходимо повторить трижды и на графике в индивидуальном дневнике отобразить наибольший показатель.
Оценка эффективности пикфлоуметрии
Оценивая эффективность процедуры согласно занесенным в дневник данным, важно учитывать, что пиковая скорость выдоха зависит не только от таких показателей как пол, вес/рост и возраст, но и от образа жизни личности в целом. Так, показатели человека, занимавшегося спортом до болезни, будут очень далеки от значений давно болеющего бронхиальной астмой человека.
При этом их пол, вес/рост и возраст одинаковы. Поэтому врачи и пациенты должны опираться на индивидуальные показатели, зафиксированные при терапии. В период «затишья» значения пиковой скорости выдоха нужно определять на ежедневной основе до трех недель.
С целью лучшего контроля над течением недуга было разработано зонирование графика (красная, желтая и зеленая зоны). Если больной знает собственный лучший результат в период ремиссии, то зоны можно вычислить самостоятельно. Согласно зонированию устанавливаются нижние нормы пиковой скорости выдоха, которые равны 80% и 60% от лучшей характеристики ПСВ при «затишье».
Производя оценку результатов процедуры, можно определить процентную выраженность бронхиальной астмы с помощью характеристик бронхиальной обструкции. При этом, чем больший процент у бронхиальной обструкции, тем больше выражено заболевание. Для тяжелого течения болезни это 25% и больше, для среднего – 15-24%, для слабого – 10-14%.
Пикфлоуметрия: нормы, зонирование и показатели
Самостоятельное вычисление зонирования производится по лучшему показателю пиковой скорости выдоха. Для этого лучшую характеристику необходимо умножить на 0,8.
Любой параметр между лучшей и полученной характеристикой будет отнесен к зеленой зоне, свидетельствующей о том, что астма хорошо контролируется.
Пациент активный, его сон не нарушен, проявлений болезни мало или они отсутствуют. ПСВ ≥ 80%. Суточный разброс показателей не больше 20%.
Нижняя граница желтой зоны равна лучшему результату, умноженному на 0,6. Сама же желтая зона сигнализирует о четком проявлении симптоматики болезни и будет располагаться между ранее подсчитанной нижней характеристикой зеленой зоны и новым результатом.При этом у больного появляется кашель, ночная одышка, тяжесть в грудной клетке. Пациент менее активен, сон его нарушен. Пиковая скорость выдоха 60-80%, а суточный разброс 20-30%.
Необходимо проконсультироваться с лечащим врачом и при необходимости усилить лечение.
Любая характеристика меньше нижней границы желтой зоны будет отнесена к красной зоне, которая свидетельствует о периоде обострения. Уже будет наблюдаться одышка и кашель в покое, будут участвовать вспомогательные мышцы при дыхании. О спокойном сне не может быть и речи. Значение ПСВ меньше 60%, суточный разброс > 30%.
ВАЖНО! Переход характеристик в красную зону требует неотложного применения инструкций лечащего пульмонолога.
Как рассчитывать суточный разброс значений: ПСВ формула
ПСВ вечернее – ПСВ утреннее / 1/2 ПСВ вечернее + ПСВ утреннее x 100
Например: ПСВ вечернее = 600 л/мин, ПСВ утреннее = 400 л/мин.
Расчет: (600-400) / 1/2(600+400) x 100% = 40% суточный разброс.
Помните, что залог успешного контроля над течением бронхиальной астмы – это означает держать пиковую скорость выдоха под контролем, а также неуклонно выполнять все назначения и рекомендации специалиста.
Источник: http://bronhial.ru/vse-pro-astmu/pikfloumetriya-pri-bronxialnoj-astme.html
Пикфлоуметрия — правила и нормы
Очень важная процедура, которой должны уметь пользоваться абсолютно все астматики — это пикфлоуметрия. Мониторинг пиковой скорости выдоха необходим для контроля бронхиальной астмы и оценки эффективности ее лечения. Наверняка каждому астматику, читающему эту статью приходилось пользоваться пикфлоуметром, как минимум, на приеме у врача.
Но стоит прояснить, как правильно проводить пикфлоуметрию в домашних условиях и интерпретировать данные показатели.
Пикфлоуметрия отражает объем воздуха, который бы вы выдохнули из лёгких за 1 минуту с вашей максимальной скоростью и измеряется в л/мин – пиковая скорость выдоха (ПСВ). Также является методом раннего выявления обострения БА.
Пиковая скорость выдоха — объем воздуха, который можно выдохнуть с максимальной скоростью за 1 минуту [л/мин].
Какие нормы у пикфлоуметрии?
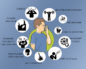
Для каждого человека, в зависимости от пола, возраста и роста этот показатель индивидуальный. Нормы указаны в таблице для мужчин и женщин отдельно. Там вы видите своё нормальное значение, например, для мужчины 30 лет ростом 175 см норма ПСВ будет равна 558 л/мин, ее мы принимаем за 100 %.
Дети до 15 лет:
Каждый рассчитайте свою норму ПСВ и на своём индивидуальном пикфлоуметре поставьте зелёненький флажок на эту цифру.
Далее об индивидуальном пикфлоуметре и цветной шкале
Данная методика носит название «Трехзонная система мониторинга по принципу светофора«.
Она создана для удобства пациента и выставляется на вашем пикфлоуметре 1 раз в 5 лет.
Зелёненький флажок это ваше оптимальное ПСВ в зависимости от параметров. Зелёная зона считается 100-80% от оптимального объема. Если вы постоянно выдуваете 80-100%, то значит бронхиальная астма хорошо контролируется, и базисная терапия подобрана правильно.
Желтенький флажок это 80% от оптимально, а жёлтая зона это от 80 до 60% от должного объема (то есть от жёлтой до красной метки). Говорит о частичном контроле астмы, возможен пересмотр терапии или увеличение дозировок. Является поводом для предостережения.
Зона ниже красного флажка это ПСВ ниже 60% от должного и является поводом обратиться к врачу. Так как есть риски для здоровья. Астма неконтролируемая.
Единичное измерение ПСВ мало что даёт, так как для правильной оценки эффективности базисной терапии необходимо 2-х недельное мониторирование ПСВ утром и вечером с последующим усреднением результатов. Измерение ПСВ за 2 недели отражает вариабельность бронхиальной проходимости в динамике.
Скачать и распечатать дневник пикфлоуметрии pdf
Также на каждом приеме у врача необходимо у всех пациентов с бронхиальной астмой проводить пикфлоуметрию с занесением результатов в амбулаторную карту.
Правила пикфлоуметрии:
Взять пикфлоуметр в руку и в положении стоя или сидя:
- Глубоко вдохнуть, затем обхватить губами мундштук и с максимальной силой выдохнуть в пикфлоуметр. Необязательно выдыхать полностью, так как оценивается максимальная скорость выдоха в первые секунды.
- На шкале смотрим результат, записываем. И так для каждого измерения 3 попытки из которых выбираем лучший результат. Его мы заносим в специальный дневник пикфлоуметрии который представляет собой определенно градуированное поле.
- Таким образом вы ведёте данный дневник 2-3 недели, в период подбора терапии или после ее корректировки или обострения. Результаты снимаются 2 раза в стуки — утром и вечером.
Интерпретация результатов:
- Более 80% (между желтой и зеленой) — удовлетворительный результат.
- 80-60% (между зеленой и красной) — требует особого контроля или коррекции терапии.
- менее 60% (ниже красной) — астма не контролируемая. Может потребоваться госпитализация если есть дыхательная недостаточность.
Такой прибор как пикфлоуметр должен быть у каждого больного с бронхиальной астмой. А контроль пикфлоуметрии и адекватное лечение астмы является некоторой инвестицией в свое здоровье, так как вовремя предпринятые действия не дают прогрессированию заболевания.
Пикфлоуметр OMRON
Для удобства пациентов на сайте есть специальный раздел ПОЛЕЗНЫЕ ДЕВАЙСЫ откуда вы узнаете где приобрести данную аппаратуру для домашнего пользования, как пикфлоуметр и не только. И на что обратить внимание при покупках.
11790
Источник: http://bessudnov.com/zabolevaniya-dyxatelnoj-sistemy/pikfloumetriya
Пикфлоуметрия: что это такое показатели нормы, алгоритм проведения

Пикфлоуметрию (в переводе с английского – «пиковый поток») относят к важнейшему тесту, с помощью которого осуществляется контроль функциональной работы легких и оценка состояния проходимости путей, обеспечивающих доставку воздуха при легочных болезнях, включая бронхиальную астму (БА) и хронический бронхит. Итак, пикфлоуметрия – что это такое?
При заболеваниях легких наибольшая или пиковая скорость выдоха (ПСВ) измеряется специальными портативными приборами – пикфлоуметрами.
Они позволяют контролировать заболевание, проходимость бронхов и получать полноценный мониторинг путем двух основных исследований, как в амбулаторных условиях, так и в домашних.
Возможности теста
Двухразовое (утром и вечером) проведение пикфлоуметрии и составление графика необходимо для диагностических целей, выбора методов лечения бронхита и астмы. Рассматривая возможности теста, можно лучше понять, что такое пикфлоуметрия.
к оглавлению ↑
Показания
С помощью пикфлоуметров:
- Проводят скрининг и выявляют больных с БА.
- Оценивают выраженность бронхиальной обструкции и тяжесть БА.
- Определяют обратимость обструкции бронхов (по степеням).
- Выявляют причины бронхоспазмов.
- Проводят дифференциальное диагностирование БА и иных легочных болезней.
- Проводят мониторинг астмы в амбулатории.
- Наблюдают за тем, как изменяется степень обструкции бронхов за день.
- Дома у больного наблюдают, как прореагирует организм после использования бронходилататоров.
- Проводят мониторинг функциональной работы легких в процессе работы в офисе или на предприятии.
- Прогнозируют обострение БА и планируют терапию.
- Исследуют мониторинг ответа организма на проведенное лечение при обострении БА и реакций, возможных при длительной терапии.
Этот тест необходимо проводить также для детей и взрослых с наличием предпосылок БА или самой болезни: острой или хронической.
Назначается пикфлоуметрия, чтобы:
- Оценить пробную терапию медикаментозных средств, эффект от воздействия которых нарастает через некоторое время.
- Выявить связь характерных признаков астмы со спазмом бронхов. Тогда измеряют пикфлоуметрами пиковую скорость выдоха (ПСВ) в пике приступа и во время ремиссии (без астматических проявлений).
- Подобрать индивидуальный бронхолитический препарат для ингаляции. Измеряется пик-флоу до того, как применить средство и спустя 20 минут после его распыления. Так оценивается воздействие ингаляционного средства на бронхопроходимость.
- Выявить и лечить астматические приступы и приступы кашля при обструкции бронхов.
Измеряется пикфлоуметрия у детей и взрослых, чтобы разобраться со степенью обострения болезни или тяжестью приступа. На графике пикфлоуметрии специалист отметит ухудшение состояния больного и определит методы по улучшению его состояния.
к оглавлению ↑
Что такое спирометрия?
Чтобы выявить на ранних стадиях легочное заболевание, установить бронхоспазм и его причину исследуют функцию внешнего дыхания (ФВД), то есть проводят спирометрию.
К наиболее информативным показателям ФВД относятся:
- объем форсированного выдоха за 1 секунду (ОФВ1);
- форсированная жизненная емкость легких (ФЖЕЛ);
- индекс Тиффно;
- пиковая скорость выдоха (ПСВ);
- дополнительные тесты.
ОФВ1 определяют в течение секунды в процессе форсированного выдоха. При ремиссии показатель будет в норме. При его снижении (ОФВ1 < 1 л) тест становится ненадежным. Поскольку обструкция воздухопроводящих путей наступает в связи со многими заболеваниями, также дают оценку ФЖЕЛ.
ФЖЕЛ – измеряют на максимальном выдохе, объем воздуха, что выдыхают пациенты, зависит от возраста, роста и половой принадлежности больного.
Индекс Тиффно определяет тяжесть обструкции бронхов при соотношении ОФВ1/ФЖЕЛ, степени указывают в процентах:
- норма – 70;
- первая – 65-50;
- вторая – 50-35;
- третья – 90%;
- условная норма: при ПСВ = 80-89%, больного необходимо наблюдать;
- произошло снижение от нормы: при ПСВ = 50-79%, больному необходима усиленная терапия;
- резко снизились показатели от нормы: при ПСВ < 50%, больного следует госпитализировать.
Чтобы рассчитать норму, в течение периода ремиссии проводят несколько измерений. Затем берут среднее ПСВ-значение по формуле:
Суточный разброс = (ПСВ вечером – ПСВ утром): {½ (ПСВ вечером + ПСВ утром)} х 100.
к оглавлению ↑
Проведение спирометрии
Максимальная скорость воздушного потока (ПСВ) определяется пикфлоуметром на первых миллисекундах теста. Процедура проходит в условиях амбулатории. Пациент находится в положении стоя (сидя). Он глубоко вдыхает воздух до конца, а затем коротко, но по максимуму полно выдыхает.
Если ПСВ изменяется, то она не всегда коррелируется с иными измененными показателями ФВД. Возможно недооценивание степени обструкции, если у детей с наличием бронхиальной астмы ПСВ показывает норму. Поэтому для сравнения ПСВ берут более ранние показатели больных.
к оглавлению ↑
Особенности процедуры
ФВД исследуют по утрам на голодный желудок или спустя 1,5 часа после трапезы. Необходимо успокоиться, чтобы не было нервных, физических перенапряжений. Нельзя курить и проходить физиопроцедуры перед тестом. После нескольких дыхательных проб проводят компьютерную обработку и выдают результаты исследования.
При регулярном использовании приборчика диагностируют развитие недуга и определяют раннюю симптоматику ухудшения болезни в ходе лечения. Измеряют показатели один раз утром на протяжении 1 недели. Бронхолитические лечебные средства применяют уже после проведения теста.
Определяют процент минимального от самого наилучшего показателя больного. При дневном разбросе данных > 20% диагностируют бронхиальную астму. Величину отклонений соотносят с тяжестью болезни. Противопоказано проводить спирометрию при наличии заболеваний:
- системы бронхов и легких в сопровождении кашля с обильным выделением мокроты;
- обострений болезней бронхов и легких, приступов астмы;
- инфекционной природы, например, туберкулеза.
Нельзя проводить тест:
- детям младшего возраста;
- людям с нарушенным слухом и психикой;
- больным эпилепсией;
- людям после 75 лет.
к оглавлению ↑
Пробы с бронхолитиком
Нарушенная дыхательная функция эффективно определяется таким тестом, как проба с бронхолитиком. Онаточнее определяет болезнь и даже способствует предотвращению ее распространения.
Важно. ФВД с бронхолитиком – исследование, определяющее характер и степень поражения системы дыхания, масштаб прогрессирующей болезни. Согласно показаниям, организуют соответствующий курс терапии и формируют профилактические мероприятия.
Для бронхорасширяющего эффекта пользуются аэрозольными бронхолитическими средствами:
- веществами с β2 – адреномиметической активностью: Сальбутамолом, Фенотеролом, Адреналина гидрохлоридом;
- М-холиноблокаторами: Атропина сульфатом, Ипратропия бромидом;
- миотропными спазмолитиками: Эуфиллином.
Однако не всегда можно достигнуть расширения бронхов и улучшения дыхательных функций. Поэтому проводят тесты с бронхолитиками, чтобы выяснить восприимчивость организма, уточнить диагноз и назначить схему лечения.
В ходе тестов сопоставляются показания, что получают до применения бронхолитических средств и после них, рассчитывается их процентное соотношение. Если отмечена положительная динамика, тогда реакция считается положительной. Если дыхательная активность не изменилась после введения бронхолитика, отмечают отрицательную динамику, реакцию считают отрицательной.
Если результаты позитивные, речь будет идти о легких формах болезни и несложном лечении или соблюдении мер профилактики. При негативных показаниях назначают комплексное и долговременное лечение серьезных поражений органов дыхания.
Спирография с бронхолитиком (с распылением Беротека или Вентолина) применяется для получения сведений:
- оценки жизненной емкости легких;
- диагностирования ОФВ;
- установления объема (в том числе минутного) и частоты дыхания.
При затяжном кашле, одышке, хрипе и свисте во время дыхания, затруднении дыхания спирография проводится до и после дозированного приема аэрозольного лекарства.
Спирометрия с бронхолитиком проводится на диагностическом приборе с программным обеспечением. Для датчика прибора используются сменные мундштуки одноразового применения. Показатели скорости и объема выдыхаемого воздуха обрабатывает программа компьютера, где выделяются отклонения от нормы.
Первый тест на приборе выполняют с бронхолитиком. Проводят измерение, затем ингаляцию бронхорасширяющим средством, затем снова измеряют. Если изначально первый тест укажет на сужение (спазмирование) бронхов, то после бронхолитика возрастут скорость и объем воздуха при выдохе.
Разницу рассчитает программа, врач –интерпретирует и опишет в заключении. Второй тест проводят до и после дозированной физической нагрузки на велоэргометре с учетом роста, веса и возраста больного.Статья помогла вам?
Дайте нам об этом знать — поставьте оценку
Загрузка…
Источник: http://OPnevmonii.ru/diagnostika/chto-takoe-pikfloumetriya.html
Нормальные показатели спирометрии
Время чтения: ~7 минут Елена Смирнова 29921
Спирометрия относится к разряду диагностик, исследующих состояние легких. Данная процедура используется для оценки, обучения, диагностики больного.
Она позволяет выявить многие легочные патологии, контролирует состояние человека, оценивает эффективность назначенного лечения.
Многих людей интересует вопрос, каковы нормальные показатели спирометрии, на который будет дан подробный ответ в этой статье.
Для чего назначается процедура
Процедура спирометрии, нормальные параметры которой, говорят о здоровье органов дыхания, проводится для определения:
- симптомов ОРЗ;
- нарушенного газообмена;
- физического здоровья пациента;
- правильности проводимой терапии;
- степени бронхообструкции.
Полученные результаты позволяют скорректировать терапевтическую тактику. Если процедура выполняется на начальной стадии заболевания, то у больного повышается шанс на скорейшее выздоровление. Диагностика бронхиальной астмы своевременно определяет признаки болезни и контролирует ее течение.
При ХОБЛ путем проведения спирометрии возможно избежать летального исхода. Для получения наиболее точной картины врач не только оценивает результаты исследования, но и выслушивает жалобы больного. К сведению, при помощи спирометрии оценивается состояние легких спортсменов и курильщиков.
Как получить правильные результаты с первого раза
Для того чтобы исследование дало наиточнейшие результаты, к нему необходимо тщательно подготовиться. Прежде всего процедура должна проводиться натощак. Если проведение спирометрии назначено на дневное время, тогда за 2 часа до исследования допустимо принятие легкого завтрака.
Для получения достоверных результатов необходимо придерживаться перечисленных рекомендаций:
- не следует курить за три часа до процедуры;
- утром не нужно пить кофе или крепкий чай. Вместо этого, можно принять стакан легкого сока;
- бывают случаи, когда необходима отмена утреннего приема лекарств;
- следует одеть максимально удобную для дыхания одежду;
- за 30 минут до проведения исследования больному необходимо расслабиться.
Процедура должна проводиться в спокойном эмоциональном состоянии
Строгого соблюдения рекомендаций специалистов должны придерживаться лица, перенесшие операции на глазах, инфаркт миокарда.
При проведении спирометрии врачом используются следующие параметры:
Показатели нормы пикфлоуметрии
- ЧД. Этот индекс показывает частоту дыхательных движений, совершаемых за 60 секунд. Показатель нормы варьируется около 16-18 ед.;
- ДО, дыхательный объем. Это та воздушная масса, которая попадает в легочную ткань за произведение одного вдоха. Нормой служат показатели от 500 до 800 мл.;
- МОД. Объем дыхания за минуту. Данный показатель обозначает какой объем воздуха проходит по легким, находящимся в спокойном состоянии за 60 секунд. Отражение данного параметра также показывает газообменные процессы в легочной ткани. МОД зависит от психоневрологического состояния пациента на момент исследования, уровня натренированности легких, процессов обмена веществ. Исходя из чего оценка этого показателя отражает состояние легочной ткани лишь в качестве вспомогательного метода исследования;
- показатель средней объемной скорости, СОС. Представляет ту скорость, с которой производится форсированный выдох в середине движения. При помощи данного параметра отражается состояние некрупных дыхательных путей. Он дает большую информацию, в отличие от ОФВ1, позволяет выявить ранее проявление обструктивной патологии.
Показатель жизненной емкости легочной ткани
Показатель жизненной емкости легочной ткани (ЖЕЛ) используется для определения жизненной емкости легких. Это тот воздушный объем, который поступает в орган во время предельно произведенного вдоха по прошествии пикового выдоха. Во время спокойного дыхания используется незначительная часть легочной ткани.
Когда происходит физическая нагрузка после спокойного вдоха, то человеком совершаются дыхательные движения, пользуясь резервным воздушным объемом. Обычно это 1500 мл. После чего, выдыхая обычную норму воздуха, пациент еще выдыхает еще раз по 1500 мл. Получается, что при использовании резервного дыхания, оно становится наиболее глубоким.
ЖЕЛ высчитывается из суммы резервного объема вдоха, до резервного объема выдоха
Показателем нормы является 3500 мл. Данный параметр наиболее ценен для контроля за дыханием. Он варьируется от пола, возраста пациента, его веса, роста. Исходя из чего, измеряя ЖЕЛ, врачу понадобятся более точные данные больного. Средний показатель должен быть около 80% от нормы.
Снижение говорит о легочных заболеваниях, недостаточной двигательной функции легких. Незначительное снижение развивается в результате обструкции бронхов. По прошествии максимального выдоха легочная ткань содержит остаточное количество воздуха. Объем может варьироваться от 800 до 1700 мл. Данные цифры одновременное с показателем ЖЕЛ дают информацию о полном количестве воздуха в легких.
ФЖЕЛ
Форсированный показатель жизненной емкости легочной ткани (ФЖЕЛ) является параметром, определяющим количество ускоренной жизненной емкости легочной ткани. Это то количество воздуха, которое выдыхается при принятии человеком значительного усилия по прошествии глубокого вдоха. Различие между предыдущим параметром заключается в том, что выдох производится наиболее скоро.
ФЖЕЛ показывает состояние трахейной проходимости. На выдохе уменьшается в груди давление, при этом увеличивается сопротивляемость воздушному потоку бронхов.
Исходя из чего возможно, напрягая дыхательную мускулатуру, на максимальной скорости, произвести выдыхание не всего объема, а только некоторой его части.
В это время остаточная часть ЖЕЛ медленно выдыхается при сильной напряженности мышц, участвующих в дыхании.
Если имеется нарушение бронхиальной проходимости, то бронхи начинают сопротивляться воздушному потоку вначале ускоренного выдоха. Причем сопротивление увеличивается к концу его совершения.
Исходя из чего форсировано человеком выдыхается небольшая часть воздуха. Стандартный выдох всего объема легких происходит за 2 сек. при совершении форсированного движения.
При этом ФЖЕЛ варьируется от 90 до 92% от результата ЖЕЛ.
ОФВ1
Для спирометрии также важно знать, каков объем имеет форсированный выдох за секунду (ОФВ1). Это то количество воздуха, которое выдыхается за 1 сек. произведения ускоренного выдоха. К показателям нормы относится граница между 70 до 85% от параметра ЖЕЛ. Если имеется тяжелая обструкция, то граница снижается до 20%. Пониженный параметр говорит о нарушении проходимости бронхов.
Оценка индекса Тиффно
Индекс Тиффно (ИТ) дает оценку типа обструкции. Данное исследование проводится с бронхолитиками. Возрастающий ИТ говорит о причине уменьшенного ОФ1, которая кроется в бронхоспазме.
Отрицательная проба – о наличии других причин, вызвавших обструкцию. Если произошло понижение параметра ОФВ1, при условии нормального ЖЕЛ, то причина обструктивной патологии кроется в ослабленной дыхательной мышце пациента.
У лиц, страдающих бронхиальной астмой, данный параметр снижается до 25%.
Индекс Тиффно рассчитывается по следующей формуле
Если произошло снижение параметра ОФВ1 одновременно с ЖЕЛ, тогда речь идет об обструкции легких. Данная ситуация требует дополнительного измерения остаточного объема легочной ткани.
Этот показатель берется во время произведения бодиплетизмографии. К сведению, норма индекса Тиффно не может точно прогнозировать отсутствие патологии.Данный показать должен одновременно оцениваться с симптоматикой больного.
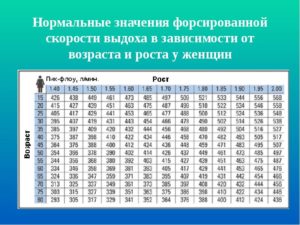
Пиковая скорость воздушного потока
Во время произведения форсированного выдоха фиксируется пиковая скорость воздушного потока, ПОС. Данный параметр показывает, какая объемная скорость имеется у мышечного потока, бронхиальную величину. Показатели нормы находятся в пределах от 25 до 75% в зависимости от состояния пациента.
Важно! Расшифровкой результатов должен заниматься исключительно врач. Он соотнесет данные с клинической картиной пациента.
После спирографии врач изучает нормы процедуры, производит сравнивание с ними полученного результата. Если он отличается от эталона, тогда оценка результатов позволяет выставить точный диагноз. Нормальными считаются следующие показатели спирографии:
- движения дыхания, производимые за 1 минуту, должны быть в пределах 10–20;
- объем дыхания мужчины находится в пределах 300–1200 мл. Женщины имеют показатель, который варьируется около 250–800 мл;
- дыхательный объем за минуту должен находиться в пределах 4–10 л;
- легочная емкость – от 2,5 до 7,5 л;
- параметры индекса Тиффно находятся в пределах 75%;
- форсированный выдох за 1 секунду-больше 70%.
Какие действия пациента приводят к ошибочному результату
Если во время исследования пациент совершал ошибочные действия, то диагностика может показать неверные результаты. При данном развитии событий потребуется необходимость повторения процедуры в условиях стационара.
К наиболее распространенным ошибочным действиям больного относятся:
- преждевременный вдох;
- слабообхватанный ртом мундштук, в результате чего происходит воздушное захватывание;
- ускоренный выдох;
- зажатость губ;
- непродолжительный выдох;
- чрезмерно зажатые зубы;
- выдох, произведенный не на максимальном усилии;
- проявление эмоциональной нестабильности в период обследования;
- неполноценный вдох;
- кашель во время исследования.
Неправильные показатели требуют проведения более тщательной диагностики, поскольку неадекватно назначенная терапия окажет наличие посредственного эффекта.
Результаты исследования детей
Исследование детей до 5-летнего возраста довольно затруднительно. Поскольку они не в состоянии максимально произвести выдох. В связи с чем, получится ненадежная таблица результатов спирографии. Провести обследование можно лишь с 9 лет при условии создания наиболее благоприятной атмосферы. Перед спирометрией ребенок должен четко понимать, что от него требуется, как произвести выдох и вдох.
Обычно производят аналогии с задуванием свечи. Врач должен внимательно смотреть за тем, чтобы ребенок плотно обхватывал мундштук. Расшифровка производится со скидкой на детский возраст.
Применение спирометрии позволяет оценить состояние легочной ткани.
Только при правильно проведенной диагностике можно быть уверенным в достоверности результатов, которые помогут назначить эффективное лечение.
Источник: https://diametod.ru/funkcionalnaya/normalnye-pokazateli-spirometrii
Пневмотахометрия: что это такое, определение, показатели. норма и патология
При подозрении на некоторые заболевания пациентам предлагают пройти определенную медицинскую процедуру. Пневмотахометрия — это исследование проходимости дыхательных путей и бронхов, подразумевающее определение скорости воздушного потока при вдохе и выдохе.
Основные сведения о пневмотахометрии
Исследование методом пневмотахометрии позволяет на ранней стадии выявить нарушенную проходимость в бронхах — как мелких, так и крупных, а также диагностировать бронхиальную астму. Сама процедура напоминает спирограмму выдоха.
Для исследования применяют специальный прибор, называемый пневмотахометром или спирометром. Пациенту предстоит сделать через него с максимальным усилием два вдоха и выдоха. Результат позволяет установить максимальную скорость движения воздуха, а также проходимость бронхов.
При вынесении заключения врач ориентируется на следующие показатели:
- Индекс Тиффно — тест, позволяющий выявить нарушение проходимости. Оптимальный показатель должен составлять как минимум 70%.
- Жизненная емкость легких — объем воздуха, который попадает в легкие при максимальном вдохе и выходит из них при максимальном выдохе. Его получают, суммируя резервный объем вдоха и выдоха и дыхательный объем. В норме ЖЕЛ составляет около 3700 мл.
- Пиковая скорость выдоха, норма — 0,5-1,5 л/с.
- Средняя скорость выдоха в интервале 25-70% от жизненной емкости легких.
- Максимальная скорость воздуха (МОС — 25, 50, 70% жизненной емкости легких).
Все показатели анализируются с учетом индивидуальных особенностей пациента: его возраст, рост и физическая подготовка. Полученные результаты имеют большое значение для диагностики обструкции дыхательных путей.
Получение и интерпретация данных
Процедура получения данных проходит следующим образом:
- Пациент удобно усаживается в кресле, руки складывает на подлокотники.
- Подготавливается к исследованию прибор, на него надевают мундштук. Нос пациента закрывают носовым зажимом.
- После этого пациент должен сделать несколько спокойных вдохов и выдохов, подготовиться к исследованию. Затем он делает форсированный вдох и такой же выдох, без задержки дыхания.
- Затем форсированные вдохи и выдохи повторяются несколько раз.
- Врач анализирует скорость форсированного выдоха по шкале, которая соответствует диаметру пневмотахометра.
Нормальные показатели скорости выдоха составляют 5-8 л/с у мужчин, у женщин — от 4 до 6 л/с. Для детей старше 7 лет разработаны особые показатели, в зависимости от возраста ребенка.
У детей от 7 до 9 лет нормальный показатель скорости движения воздуха при форсированном выдохе составляет 3,3 л/с у мальчиков, и 3,1 л/с у девочек.
У детей 10-12 лет показатель возрастает до 3,7 и 3,8 л/с соответственно, 13-14 лет — 4,3 и 4,8 л/с соответственно.
После определения скорости выдоха по формуле Бадаляна вычисляется должная объемная скорость выдоха. Для этого фактическая емкость легких умножают на 1,2%. Если полученный результат будет составлять менее 85%, врач дает заключение о нарушении проходимости.Возникновение и развитие хронических нарушений выражается снижением показателя скорости. В первую очередь начинают сужаться дистальные, то есть мелкие, бронхи, что проявляется как снижение максимальной объемной скорости воздуха в интервале 50, 75 и 25-75.
При бронхиальной обструкции снижается жизненная емкость легких.
Показания и противопоказания
Показанием к назначению пневмотахометрии считаются любые заболевания дыхательной системы. Процедура необходима для определения патологий, которые сопровождаются появлением некоторых симптомов: одышкаи или долгого кашля.
Тахометрия нужна для контроля пациентов с хронической обструктивной болезнью легких (ХОБЛ) или бронхиальной астмой, особенно в период лечения. Пневмотахометрия — необходимое исследование при определении трудоспособности человека и при подготовке к хирургической операции.
Противопоказаниями к назначению процедуры считают:
- беременность;
- эпилепсию;
- перенесенный менее чем за три месяца до исследования инсульт (геморрагический, ишемический);
- перенесенные менее чем за две недели до тахометрии инфекции дыхательных путей;
- тяжелые нарушения работы дыхательных путей;
- если незадолго до даты процедуры больной перенес инфаркт миокарда;
- гипертонический криз;
- аневризма артерий.
Во время пневмотахометрии может появляться дискомфорт. Если процедура вызывает кашель, ее на некоторое время прерывают и повторяют через несколько минут. Боль в груди, отхаркивание крови служат сигналами к немедленному прекращению тахометрии.
Подготовка к исследованию
Минимум за сутки до проведения процедуры больному предстоит отказаться от курения и спиртных напитков, так как они могут негативно повлиять на конечный результат.
Если пациенту прописан прием бронхолитиков короткого действия, это нужно сообщить врачу. По согласованию с ним за 4 часа до пневмотахометрии прием этих лекарств может быть отменен.
Если пациент вынужден периодически пользоваться ингалятором, его можно взять с собой.
За несколько часов до процедуры рекомендуют успокоиться и побыть немного в спокойной атмосфере. Интенсивные физические упражнения, нагрузки, даже ходьба быстрым шагом могут «сбить» дыхание, что приведет к получению неточных результатов.
Запрещается приходить на процедуру в тесной или некомфортной одежде, так как она будет ограничивать движения грудной клетки.
Как минимум за 2 часа до пневмотахометрии рекомендуется прекратить прием пищи, лучше проходить исследование натощак. С собой пациенту необходимо иметь тканевый или бумажный платочек.
Пневмотахометрия не имеет каких-либо ограничений, ее можно проводить и у детей, и у взрослых. Но чтобы получить точные результаты, важно сообщить основные показатели: вес, рост и возраст. Согласно этим данным, врач подберет показатели нормы и по отклонениям от них выявит нарушения.
Источник: https://pneumonija.com/diagnostics/pnevmotaxometriya-eto.html