не поднимаются пальцы ноги вверх
Не поднимается вверх ступня
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
По сравнению с другими патологиями костно-суставного аппарата нижних конечностей такое заболевание, как полая стопа, встречается намного реже.
Однако оно имеет место в ортопедической практике и диагностируется регулярно, причем частота его не зависит от возраста или пола пациента.
Манифестация патологии провоцируется различными факторами, имеет прогрессирующее течение, но, при правильном и своевременном лечении, прогноз заболевания не станет неблагоприятным.
Причины развития
Понятие «полой стопы» объединяет все состояния, при которых происходит деформация сводов стопы в сторону их увеличения (в отличие от очень распространенного плоскостопия, при котором своды уплощаются). Как известно, ступня – сложное и уникальное образование, которое «несет на себе» всю массу тела, обеспечивает прямохождение человека и всю его разнообразную двигательную активность.
При воздействии некоторых негативных факторов начинается деформация костей, суставов, мышц, связочно-сухожильного аппарата стопы, в результате чего своды резко поднимаются вверх.
Причем преимущественно искривляется продольный свод, менее подвержен деформации свод поперечный.
Полая стопа – это многофакторное заболевание, то есть на его формирование могут повлиять самые разнообразные воздействия как внешней среды, так и особенности самого организма.
Полая стопа может проявиться уже в раннем детском возрасте, что в большинстве случаев определяется наследственной предрасположенностью.
Существуют и несколько других причин, из-за которых заболевание становится приобретенным, причем в самом разном возрасте.
К увеличению сводов могут привести изменения мышечного аппарата или его нервной регуляции, деформации костей, травмы связок или сухожилий.
Все разнообразные причины и предрасполагающие факторы полой стопы можно представить следующим образом:
- врожденные пороки развития структур ступни и наследственные патологии нервной системы (сенсомоторная нейропатия, мышечная дистрофия, полиомиелит, детский церебральный паралич, незаращение срединного шва позвоночника);
- перенесенные инфекции или соматические патологии спинного и головного мозга (менингит, менингоэнцефалит, доброкачественные или злокачественные опухоли);
- травмы костей стопы (преимущественно таранной и пяточной), закончившиеся неправильной консолидацией (сросшиеся неверно);
- глубокие ожоги или обморожения ступней, из-за которых происходит тяжелая деформация мышц, сухожилий и кожного покрова.
Это самые распространенные моменты, которые удается определить в анамнезе у пациентов с полой стопой. Причем иногда констатируется воздействие не одного, а двух факторов. Но нередко, примерно у каждого пятого больного, причину искривления сводов так и не удается уточнить.
Симптомы
Как уже указывалось, полая стопа обладает очень характерным видом: наряду с выгнутыми сводами наблюдается небольшой поворот пяточной кости кнутри и опущение плюсне-фалангового сустава большого пальца. Деформация сводов также может выглядеть по-разному, и, в зависимости от точки наибольшего искривления, врачи-ортопеды осуществляют следующую классификацию заболевания:
- Задний тип полой стопы (пятка максимально опущена и находится ниже пальцев, причина – повышенная функция сгибателей стопы), часто сочетается с вальгусной деформацией.
- Промежуточный тип, развивающийся в результате контрактур (после ожогов или обморожений) мышц подошвы или при укорочении подошвенного апоневроза (при некоторых наследственных болезнях).
- Передний тип характеризуется максимальным опущением пальцев, пятка находится выше них.
При каждом типе патологии вся нагрузка тела распределяется по ступне неравномерно: максимум приходится на пальцы и пятку, а средний отдел становится разгруженным. Из-за этого особенно страдают пальцы; они изгибаются в форме когтей, средние фаланги поднимаются вверх, а ногтевые поджимаются внутрь.
Одновременно с постепенно прогрессирующей деформацией пациент начинает ощущать нарастающий дискомфорт, особенно при ходьбе. Привычная обувь становится неудобной, развивается болевой синдром, формируются «натоптыши».
Причем их расположение весьма характерно: на мизинце и у основания первого пальца.
Ходить становится труднее, быстро появляется утомляемость, а боль ощущается как в месте натоптышей, так и по всей ступне и даже в зоне голеностопного сустава.
В большинстве ситуаций полая стопа является симптомом какой-либо серьезной патологии, чаще всего неврологического характера. При этом ортопеды и неврологи отмечают некоторые нюансы деформации, которые определяются основным заболеванием, и их сочетание с другими патологическими признаками.В частности, при полиомиелите (в нашей стране сейчас диагностируется редко, благодаря системе иммунизации населения) полая стопа (преимущественно передний тип) диагностируется с одной стороны, сопровождается небольшим парезом и эквинусом (опора на носочки стопы).
Это состояние стабильное, без прогрессирования, и сочетается с ослаблением мышечной силы голени.
При приобретенных поражениях головного мозга деформация односторонняя, но мышечный тонус резко повышается, сухожильные рефлексы также максимальны.
Если у ребенка наблюдается врожденная патология, то она «отражается» на обеих ступнях и, как правило, прогрессирует вместе с ростом маленького пациента.
Наследственная сенсомоторная нейропатия проявляется двусторонней деформацией стоп, которая неуклонно увеличивается вместе с атрофией мышечной ткани, начинающейся с нижних конечностей и постепенно распространяющейся на все тело.
В ортопедической практике также известны случаи, когда диагноз полой стопы ставился человеку, не имеющему никаких сопутствующих заболеваний или травм нижних конечностей. Такое явление объясняется наследственной передачей особого гена, определяющего характерную форму ступни. В этих ситуациях деформация всегда не тяжелая и не обладает прогрессирующим течением.
Врач-ортопед во время приема больного прежде всего визуально определяет наличие деформации, ее степень и тип. Уточняет у пациента длительность заболевания, возможные травмы в прошлом, факт сопутствующих болезней. Далее, чтобы обосновать диагноз и исключить другие формы искривления стопы, обязательно назначается дополнительное обследование.
Прежде всего, выполняется рентгенография и плантография. На рентгеновском снимке четко определяется костная структура стопы, следы бывших переломов, наличие выгнутых сводов, кривизну которых можно легко измерить.На плантограмме ясно видно, на какие части ступни приходится вся нагрузка. Так, при небольшой деформации визуализируются отпечатки пальцев и пятки, а наружный край стопы сохранен в виде тонкой линии.
Чем сильнее искривление сводов, тем шире пятка, наружный край не отпечатывается, а рисунок пальцев становится более узким из-за их когтеобразной деформации.
Во многих случаях, чтобы исключить или подтвердить заболевание спинного или головного мозга, пациент проходит развернутое неврологическое обследование. Ему назначается рентгенография, МРТ позвоночника, электромиография (исследование состояния мышечной ткани). Иногда больного дополнительно консультирует онколог.
Лечение
В зависимости от того, какое основное заболевание диагностируется или не выявляется у пациента, врач определяет лечебную тактику.
Как правило, терапия полой стопы – это всегда длительный процесс, в котором комбинируются различные направления.
Если у больного имеется фоновая патология, проявляющаяся деформацией ступни, то осуществляется терапия главного заболевания и одновременно корректируется стопа. В этих случаях лечение полой стопы становится симптоматическим.
В любых ситуациях способ терапии зависит от возраста пациента, выраженности деформации и причин формирования патологии.
Если пациент – ребенок или молодой человек, а полая стопа еще окончательно не зафиксировалась и находится на ранней стадии, то наиболее приемлемым становится консервативный подход.
Если же патология уже оформилась и обладает максимальной выраженностью, то успешным может стать только хирургическое вмешательство.
Консервативное лечение направлено на остановку прогрессирования деформации за счет укрепления костно-мышечного каркаса стопы. Для этого применяются следующие методы:
- массаж и физиотерапия;
- лечебная гимнастика;
- специальная обувь.
Приемы легкого массажа улучшают кровообращение в ступнях, нормализуют состояние нервной регуляции, снимают дневную усталость и уменьшают интенсивность болевого синдрома. Такой же эффект наблюдается и при осуществлении физиотерапевтических мер (тепловые процедуры, электрофорез, грязевые ванны).
Особая роль в лечении полой стопы принадлежит лечебной физкультуре. Упражнения, специально разработанные инструктором для каждого пациента, соответствуют его возрасту и характеру патологии. Они должны выполняться регулярно, на протяжении длительного времени, только так можно будет ожидать положительного результата.
Не менее важен и подбор ортопедической обуви. Все пары обуви, зимнего и летнего назначения, должны быть на низком и широком каблуке, на устойчивой подошве, сама колодка должна хорошо фиксировать ступню.
Чтобы выровнять свод стопы, обязательно ношение ортезов, или специальных стелек. Они всегда изготавливаются индивидуально, в зависимости от степени деформации.Другое ортопедическое приспособление, именуемое брейсами, надевается, как носки, и отлично фиксирует ступню и голеностопный сустав.
Хирургическое лечение может быть как следующим этапом после консервативного, так и единственным способом терапии. Существует несколько видов операций при полой стопе, из которых хирургом выбирается самый оптимальный. В послеоперационном периоде также используется ортопедическая обувь, массаж, физиотерапия, лечебная гимнастика.
Лечение деформации может занять не один год и даже продолжаться всю жизнь. Пациент должен регулярно наблюдаться у ортопеда и у врача-специалиста по основному заболеванию, постоянно носить специальную обувь, заниматься гимнастикой стопы и строго выполнять все остальные назначения. Только при таких условиях полая стопа может остановить свое прогрессирование.
Источник: http://dieta.lechenie-sustavy.ru/gryzha/ne-podnimaetsya-vverh-stupnya/
Не поднимается вверх стопа
Парез стопы – не болезнь, а преимущественно дефект (нарушение), не позволяющий стопе подняться вверх, подошва при ходьбе начинает шлёпать. В народе величают «конской стопой», «паралич стопы», редко «свисающая» стопа.
Болезненному нарушению предшествуют резкие болевые ощущения в области спины, опускающиеся за колени.
Болевые ощущения скоро исчезают, но стопа больше не участвует в движении, начинает свисать во время хождения. Это не болезнь, а скорее, состояние, снижается сила мышц.
Человек начинает высоко приподымать ноги, чтобы пальцы не задевали землю при передвижении.
Бывали случаи, когда нога выворачивалась наружу, внутрь, создавая огромные трудности, значительно возрастал риск падения при прогулках. Больному больно стоять, передвигаться на пятках.
Способы лечения
Неизвестны медикаменты либо приборы, окончательно восстанавливающие и применяющиеся при лечении парезов и параличей. Восстанавливается парез исключительно при воздействии физических факторов. Лечение пареза стопы начинается с лечения причины, спровоцировавшей дефект.
- удалить опухоли;
- удалить гематомы (кровоизлияния);
- срочно удалить гнойники, прекратив инфекционный процесс.
Нормализовать артериальное давление. Начинают лечение с приёма лекарственных средств, влияющих на мозговой кровоток и нормализующих метаболизм, нарушенный заболеванием.
Срочно начать приём антибиотиков при наличии инфекций головного мозга. Для лечения ботулизма принимают сыворотку.
Произвести лечение отравления введением растворов и витаминов группы В, С, А). Электростимуляция разгибателей стопы ноги и выполнение лечебной физкультуры.
Из лекарственных препаратов часто для лечения пареза прописывают:
- «Нейромидин» — применяется при заболеваниях ЦНС;
- «Нуклео ЦМФ Форте» — лечение патологий периферической нервной системы;
- «Келтикан» — препарат для лечения повреждений периферических нервов;
- «Берлитион» — препарат, регулирующий метаболизм.
Хорошо зарекомендовал себя консервативный способ при парезе стопы — ношение гипсовой повязки. Воздействие приводит к тому, что стопа потихоньку, постепенно, примет первоначальное физиологическое положение. Подобный метод рационален и эффективен при парезе если стопа ноги до наложения повязки при осуществлении ручного выправления легко принимает исходное положение.
Упражнения для лечебной гимнастики
Доказала действенность специальная восстановительная гимнастика, упражнения помогают повысить тонус мышц ноги, исправляют существующий дефект, до полного восстановления пациента.
Лечение при плегии (парезе) заключается в комплексном применении массажа, приёме лекарственных препаратов и физиотерапии. В зависимости от выраженной нестабильности стопы требуется разный подход для физиотерапии.
В комплекс ЛФК при парезе включены упражнения, разработанные и построенные на особенных и нестандартных положениях тела либо конечностей с применением различных устройств.
Упражнения, восстанавливающие сгибания стопы с тыльной стороны:
- В основе упражнения заложен рефлекс нахождения положения равновесия. Захворавший человек становится на обе ноги (одну). Другой рукой подстраховывается, придерживаясь за опору. Предписывается максимально отклониться назад, стараясь поддерживать равновесие, инструктор сзади подстраховывает от падения.
- Занятие на велотренажёре. Ноги установить на педали, просто покрутить.
- Упражнение выполняется, стоя на коленях, больной прогибается назад, стараясь удержать равновесие, ягодицы не должны касаться пяток.
- Пациент усаживается на кушетку, ноги произвольно свисают, не дотрагиваясь до пола. Ноги обуты в кеды с прикреплёнными лыжами. Допустимо позади кед прикрепить небольшие грузы. Больной, сидя на кушетке, по очереди сгибает стопы, имитируя ходьбу. В другом случае пациент обязан походить на лыжах, но не скользить.
Упражнения, восстанавливающие сгибания подошв стопы:
- Пациент усаживается на стул, запрокинув ногу на другую, причём сверху находится проблемная нога. Больной разгибает верхнюю конечность, стопу ноги при этом старается согнуть.
- Больной прохаживается в обуви на высоком каблуке (больше 6 см), нагружается икроножная мышца ноги.
- Пациент «едет» на велотренажёре, к педалям прикреплён груз, вес понемногу увеличивается. Соответственно, нагрузка на ноги тоже.
- Попеременно походить на носочках и пяточках.
- Прыжки по очереди на правой, левой ноге.
- Лечь на спину, подтягивать стопы на себя, потом в обратную сторону.
Лечение народными средствами
Известны древние народные рецепты для лечения пареза, направленные на лечение причины заболевания (при парезе). Если не убрать причину пареза, эффекта от применения народных средств не будет.
Лечение глиной: потребуется очищенная плодородная глина без песка и инородных примесей. Встречается в кусках, размельчите до порошкообразного состояния. Порошок просейте сквозь сито. Приступайте к приготовлению раствора.
Растворите 20 граммов порошкообразной глины в 150 граммах тёплой воды. Полученную смесь пьют утром (за 20 минут перед завтраком) на протяжении 14 дней. Утренняя доза равна 2 чайным ложечкам. Затем перерыв на 10 дней, при необходимости курс повторяете.
Употребление смеси рекомендуют сменять приёмом настоек из лекарственных трав.
Совет: начинайте приём с маленькой дозы (половина чайной ложки), доведите до 2-х чайных ложек за день.
Эффективно зарекомендовали при лечении пареза растирки из смеси воды и глины. 2 столовые ложки глины тщательно размешивают со стаканом воды. В составе намочить вату, натирать пострадавшие ноги 20 минут. Процедуру выполнять за день несколько раз. Усиливая результат растирок, добавляют несколько долек измельчённого чеснока.
Целебные свойства глины вытягивают из организма токсины, выводят шлаки, приводя к восстановлению работы клеток организма, помогая эффективно лечиться при парезе.
Лечение травами (настойки, чаи):
- Майоран садовый. Отвар состоит из 400 г кипятка, в который бросили столовую ложку измельчённой травы. Полученный объём настоя делят на четыре части, принимают по половинке стакана перед едой.
- Ромашка садовая. 15 г ромашки прокипятить в воде (объём равен стакану), дать настояться 10 минут. Полученный отвар профильтровать, принимать на протяжении дня по 1/3 стакана за три захода.
- Пион уклоняющийся. Берём чайную ложку корневища растения, заливаем 600 мл кипятка. Дать настояться один час. Принимать по 1 ст.л. 3 раза в день за 15 мин до принятия пищи. Внимание: растение способно вызвать аллергию!
- Шиповник. Стаканом воды заливаем 3 столовые ложки измельчённых корней, плодов растения, кипятим 5 минут. Лечебный отвар профильтровать. Используют как ванны для пострадавшей при парезе ноги.
- Лавр благородный. Оставляем стакан с подсолнечным маслом плюс 30 г лаврового листа в тепле на 60 дней. По истечению указанного срока настой прокипятить. Используется исключительно как масло для массажа. Втирают в ноги (места), затронутые при парезе.
Лечение пареза свежевыжатыми соками
Хорошо зарекомендовали себя овощные соки. К примеру, сок моркови с добавлением шпината либо сока из красного буряка.
Лечение берёзовым соком
Полезным и эффективным средством считается принятие берёзового сока. Рекомендуется употребление не меньше трёх раз в течение дня по 200 мл. Оказывает положительное влияние на нервную систему человека, улучшает работу пищеварительного тракта, ускоряет метаболизм, выводит из организма токсины, провоцирующие воспалительные процессы или отравления.
Лечение козьим молоком
Употребляется отвар из козьего молока и кедровых орешков. Для снадобья 200 г орешков измельчить до структуры порошка, влить стакан молока. На слабеньком огне вскипятить и кипятить до трёх пенок, убирать с огня. Потом в снадобье добавляете 1 ч.л. мёда (пусть молоко немного остынет), уже после полного остывания всыпаете 2 ст.л. зёрен пшеницы. Снадобье употребляется на протяжении суток.
Лечение соками
Для лечения используются сок из одуванчика (цветы, стебель, листья), подорожника (листья, корневище), листьев сельдерея и крапивы. Сок, полученный из каждого растения, поочерёдно пьётся натощак по полстакана с интервалом в час.
Приступать к завтраку показано, спустя час после употребления сока из крапивы. Употребление таких соков выводит шлаки из организма, улучшает пищеварение и положительно действует на метаболизм, ускоряет работу почек и очищает кровь.
Важна очерёдность принятия соков: подорожник, крапива, затем одуванчик и, наконец, сельдерей.
Профилактика пареза
Намного легче предупредить заболевание, чем лечить. В профилактические меры входят:
- занятия спортом;
- ходить пешком, по возможности, босиком;
- проводить на свежем воздухе больше времени;
- полноценный сон (не менее 8 часов);
- избавиться от вредных привычек (бросить курение, злоупотребление алкоголем);
- соблюдать режим питания (2 раза ежедневно);
- следить за рационом питания (увеличить количество фруктов, овощей);
- не допускать переохлаждения;
- не запускать инфекционные заболевания, лечить их вовремя;
- следить за артериальным давлением и контролировать показания;
- выбирать удобную обувь, перестать носить тесные туфли, редко надевать босоножки на высоком каблуке.
А как лечить парез стопы после инсульта, подскажите, что делать с падающей стопой.
Источник: http://otnogi.ru/profilaktika/parez-stopy.html
Последние вопросы неврологу
Дата вопроса: Сегодня, 00:58 | Ответов: 0
Дата вопроса: Вчера, 21:12 | Ответов: 0
Дата вопроса: Вчера, 13:44 | Ответов: 0
Источник: http://auto-ferrum.ru/ne-podnimaetsja-vverh-stopa/
Парез стопы
Парез стопы – не болезнь, а преимущественно дефект (нарушение), не позволяющий стопе подняться вверх, подошва при ходьбе начинает шлёпать. В народе величают «конской стопой», «паралич стопы», редко «свисающая» стопа. Болезненному нарушению предшествуют резкие болевые ощущения в области спины, опускающиеся за колени.
Болевые ощущения скоро исчезают, но стопа больше не участвует в движении, начинает свисать во время хождения. Это не болезнь, а скорее, состояние, снижается сила мышц.
Человек начинает высоко приподымать ноги, чтобы пальцы не задевали землю при передвижении.
Бывали случаи, когда нога выворачивалась наружу, внутрь, создавая огромные трудности, значительно возрастал риск падения при прогулках. Больному больно стоять, передвигаться на пятках.
Способы лечения
Неизвестны медикаменты либо приборы, окончательно восстанавливающие и применяющиеся при лечении парезов и параличей. Восстанавливается парез исключительно при воздействии физических факторов. Лечение пареза стопы начинается с лечения причины, спровоцировавшей дефект.
Хирургическое вмешательство:
- удалить опухоли;
- удалить гематомы (кровоизлияния);
- срочно удалить гнойники, прекратив инфекционный процесс.
Нормализовать артериальное давление. Начинают лечение с приёма лекарственных средств, влияющих на мозговой кровоток и нормализующих метаболизм, нарушенный заболеванием.
Срочно начать приём антибиотиков при наличии инфекций головного мозга. Для лечения ботулизма принимают сыворотку.
Произвести лечение отравления введением растворов и витаминов группы В, С, А). Электростимуляция разгибателей стопы ноги и выполнение лечебной физкультуры.
Из лекарственных препаратов часто для лечения пареза прописывают:
- «Нейромидин» — применяется при заболеваниях ЦНС;
- «Нуклео ЦМФ Форте» — лечение патологий периферической нервной системы;
- «Келтикан» — препарат для лечения повреждений периферических нервов;
- «Берлитион» — препарат, регулирующий метаболизм.
Хорошо зарекомендовал себя консервативный способ при парезе стопы — ношение гипсовой повязки. Воздействие приводит к тому, что стопа потихоньку, постепенно, примет первоначальное физиологическое положение. Подобный метод рационален и эффективен при парезе если стопа ноги до наложения повязки при осуществлении ручного выправления легко принимает исходное положение.
Гипсовая повязка для стопы
Упражнения для лечебной гимнастики
Доказала действенность специальная восстановительная гимнастика, упражнения помогают повысить тонус мышц ноги, исправляют существующий дефект, до полного восстановления пациента.
Лечение при плегии (парезе) заключается в комплексном применении массажа, приёме лекарственных препаратов и физиотерапии. В зависимости от выраженной нестабильности стопы требуется разный подход для физиотерапии.
В комплекс ЛФК при парезе включены упражнения, разработанные и построенные на особенных и нестандартных положениях тела либо конечностей с применением различных устройств.
Упражнения, восстанавливающие сгибания стопы с тыльной стороны:
- В основе упражнения заложен рефлекс нахождения положения равновесия. Захворавший человек становится на обе ноги (одну). Другой рукой подстраховывается, придерживаясь за опору. Предписывается максимально отклониться назад, стараясь поддерживать равновесие, инструктор сзади подстраховывает от падения.
- Занятие на велотренажёре. Ноги установить на педали, просто покрутить.
- Упражнение выполняется, стоя на коленях, больной прогибается назад, стараясь удержать равновесие, ягодицы не должны касаться пяток.
- Пациент усаживается на кушетку, ноги произвольно свисают, не дотрагиваясь до пола. Ноги обуты в кеды с прикреплёнными лыжами. Допустимо позади кед прикрепить небольшие грузы. Больной, сидя на кушетке, по очереди сгибает стопы, имитируя ходьбу. В другом случае пациент обязан походить на лыжах, но не скользить.
Упражнения, восстанавливающие сгибания подошв стопы:
- Пациент усаживается на стул, запрокинув ногу на другую, причём сверху находится проблемная нога. Больной разгибает верхнюю конечность, стопу ноги при этом старается согнуть.
- Больной прохаживается в обуви на высоком каблуке (больше 6 см), нагружается икроножная мышца ноги.
- Пациент «едет» на велотренажёре, к педалям прикреплён груз, вес понемногу увеличивается. Соответственно, нагрузка на ноги тоже.
- Попеременно походить на носочках и пяточках.
- Прыжки по очереди на правой, левой ноге.
- Лечь на спину, подтягивать стопы на себя, потом в обратную сторону.
Лечение народными средствами
Известны древние народные рецепты для лечения пареза, направленные на лечение причины заболевания (при парезе). Если не убрать причину пареза, эффекта от применения народных средств не будет.
Лечение глиной: потребуется очищенная плодородная глина без песка и инородных примесей. Встречается в кусках, размельчите до порошкообразного состояния. Порошок просейте сквозь сито. Приступайте к приготовлению раствора.
Растворите 20 граммов порошкообразной глины в 150 граммах тёплой воды. Полученную смесь пьют утром (за 20 минут перед завтраком) на протяжении 14 дней. Утренняя доза равна 2 чайным ложечкам. Затем перерыв на 10 дней, при необходимости курс повторяете.
Употребление смеси рекомендуют сменять приёмом настоек из лекарственных трав.
Совет: начинайте приём с маленькой дозы (половина чайной ложки), доведите до 2-х чайных ложек за день.
Эффективно зарекомендовали при лечении пареза растирки из смеси воды и глины. 2 столовые ложки глины тщательно размешивают со стаканом воды. В составе намочить вату, натирать пострадавшие ноги 20 минут. Процедуру выполнять за день несколько раз. Усиливая результат растирок, добавляют несколько долек измельчённого чеснока.
Целебные свойства глины вытягивают из организма токсины, выводят шлаки, приводя к восстановлению работы клеток организма, помогая эффективно лечиться при парезе.
Лечение травами (настойки, чаи):
- Майоран садовый. Отвар состоит из 400 г кипятка, в который бросили столовую ложку измельчённой травы. Полученный объём настоя делят на четыре части, принимают по половинке стакана перед едой.
- Ромашка садовая. 15 г ромашки прокипятить в воде (объём равен стакану), дать настояться 10 минут. Полученный отвар профильтровать, принимать на протяжении дня по 1/3 стакана за три захода.
- Пион уклоняющийся. Берём чайную ложку корневища растения, заливаем 600 мл кипятка. Дать настояться один час. Принимать по 1 ст.л. 3 раза в день за 15 мин до принятия пищи. Внимание: растение способно вызвать аллергию!
- Шиповник. Стаканом воды заливаем 3 столовые ложки измельчённых корней, плодов растения, кипятим 5 минут. Лечебный отвар профильтровать. Используют как ванны для пострадавшей при парезе ноги.
- Лавр благородный. Оставляем стакан с подсолнечным маслом плюс 30 г лаврового листа в тепле на 60 дней. По истечению указанного срока настой прокипятить. Используется исключительно как масло для массажа. Втирают в ноги (места), затронутые при парезе.
- Чабрец. Лечебный отвар состоит из столовой ложки травы, залитой 200 мл кипятка. Оставляют настаиваться час, процеживают. Употребляют как обыкновенный чай. Траву из чая прикладывают к поражённым местам (ноги).
- Сосна обыкновенная. Оригинальный рецепт отвара требует 1,5 кг иголочек сосны, можно добавить шишки, веточки. Весь набор заливаете водой (4-5 л), на протяжении 30 мин кипятите. Полученный отвар настаиваете 12 часов, потом добавляют в ванну. Принимать подобные ванны рекомендуют через день, не дольше 30 минут.
Лечение пареза свежевыжатыми соками
Хорошо зарекомендовали себя овощные соки. К примеру, сок моркови с добавлением шпината либо сока из красного буряка.
Лечение берёзовым соком
Полезным и эффективным средством считается принятие берёзового сока. Рекомендуется употребление не меньше трёх раз в течение дня по 200 мл. Оказывает положительное влияние на нервную систему человека, улучшает работу пищеварительного тракта, ускоряет метаболизм, выводит из организма токсины, провоцирующие воспалительные процессы или отравления.
Лечение козьим молоком
Употребляется отвар из козьего молока и кедровых орешков. Для снадобья 200 г орешков измельчить до структуры порошка, влить стакан молока. На слабеньком огне вскипятить и кипятить до трёх пенок, убирать с огня. Потом в снадобье добавляете 1 ч.л. мёда (пусть молоко немного остынет), уже после полного остывания всыпаете 2 ст.л. зёрен пшеницы. Снадобье употребляется на протяжении суток.
Лечение соками
Для лечения используются сок из одуванчика (цветы, стебель, листья), подорожника (листья, корневище), листьев сельдерея и крапивы. Сок, полученный из каждого растения, поочерёдно пьётся натощак по полстакана с интервалом в час.
Приступать к завтраку показано, спустя час после употребления сока из крапивы. Употребление таких соков выводит шлаки из организма, улучшает пищеварение и положительно действует на метаболизм, ускоряет работу почек и очищает кровь.
Важна очерёдность принятия соков: подорожник, крапива, затем одуванчик и, наконец, сельдерей.
Профилактика пареза
Намного легче предупредить заболевание, чем лечить. В профилактические меры входят:
- занятия спортом;
- ходить пешком, по возможности, босиком;
- проводить на свежем воздухе больше времени;
- полноценный сон (не менее 8 часов);
- избавиться от вредных привычек (бросить курение, злоупотребление алкоголем);
- соблюдать режим питания (2 раза ежедневно);
- следить за рационом питания (увеличить количество фруктов, овощей);
- не допускать переохлаждения;
- не запускать инфекционные заболевания, лечить их вовремя;
- следить за артериальным давлением и контролировать показания;
- выбирать удобную обувь, перестать носить тесные туфли, редко надевать босоножки на высоком каблуке.
Берегите ноги!
Источник: https://OtNogi.ru/profilaktika/parez-stopy.html
Ущемление или вывих тазобедренного сустава

В области таза иногда возникают болевые ощущения, причиной которых может быть ущемление нерва, вывих и прочее. Но особенно часто происходит именно защемление, поэтому вопрос о лечении ущемления нерва в тазобедренном суставе стоит очень остро.
Тазобедренный сустав считается сложным и наиболее крупным, так как состоит из множества элементов. Именно он подвергается чрезмерным нагрузкам, обеспечивает активность движений и работоспособность.
В его составе находится несколько костей, которые покрываются хрящевыми тканями, сухожилия, мышцы, связки, синовиальная сумка. Суставная жидкость и многое другое. Каждый отдельный орган выполняет собственную функцию, укрепляя сустав и приводя его в действие.
Например, мышцы тазобедренного сустава человека полноценно окружают этот сустав. Благодаря мышечной системе, люди могут совершать плавные движения, не нарушая структуры суставов. Мышцы бывают разные.
К примеру, поясничная позволяет человеку наклоняться и сгибать бёдра, а ягодичные помогают то же бедро отставлять в сторону. Если задета мышечная система, то и весь тазобедренный сустав перестает нормально функционировать. Следовательно, все элементы взаимосвязаны между собой и работают как один слаженный механизм.
Причины и симптомы защемления нервов
Причинами ущемления нервов в тазобедренном суставе могут служить многие факторы. В первую очередь, это малоподвижность и ожирение, незалеченные травмы и переохлаждение. Кроме того, это может быть наличие остеоартроза, грыжи и любых воспалительных процессов.
Довольно часто защемление происходит и при беременности, так как на позвоночник и тазобедренный сустав ложиться огромная нагрузка.
Также нужно отметить и чрезмерно активный образ жизни, где предусматриваются резкие движения, аневризм кровеносной системы, новообразования и травмирование.
Среди симптоматики можно отметить боли нарастающего характера, чувство онемения, скованность и жжение. Как известно, нервы в тазобедренном суставе бывают различные, поэтому и признаки во многом зависят от места локализации. Итак, симптомы, в зависимости от места нервных образований:
- Самые крупные нервы, это седалищные. Когда они защемляются, сразу же чувствуется онемение в области задних наружных поверхностях голени, бедер и ягодиц. Затем у больного наблюдается отсутствие контроля за выпрямлением ног, то есть они выпрямляются непроизвольно, вследствие чего нарушается походка. Также отмечаются болевые синдромы в жгучей форме, тяжесть в нижних конечностях и даже невозможность пошевелить пальцами ног.
- Когда ущемляется запирательный нерв, пострадавший испытывает неприятные ощущения, боль и онемение во внутренней части бедер. Довольно часто дискомфорт передается на прямую кишку. Становится невозможным отвести ногу в сторону, больно сидеть. А во время ходьбы наблюдается ослабленность мышц.
- Нервы бедренные. В этом случае боль проявляется в верхней области бедер и в зоне под пахом. Кроме того. Болевой синдром передается на поясничный отдел позвоночника, голень. Больному тяжело наклоняться и сгибать нижние конечности в колене.
- Для нижнего ягодичного нерва характерны боли непосредственно в тазобедренном суставе и бедре. Человек не может подпрыгнуть, бежать и подниматься по ступеням.
- Верхние ягодичные нервы. Болевой синдром располагается в ягодицах и пояснице. Пострадавший не может держать свое тело вертикально, поэтому его походка напоминает утиную.
Причины и симптомы вывихов
Вывих тазобедренного сустава происходит реже всего, так как сустав имеет надежное окружение – мышцы, которые фиксируют его. Происходит это в основном при падении с высоты. В этом случае может наблюдаться передний или задний вывих.
Среди симптомов можно отметить деформацию бедра, то есть выпячивание. При переднем вывихе, колено обращается наружу, а при заднем, наоборот, внутрь. Больной испытывает резкую боль, ограниченность движения.
Лечение обычно предусматривает вправление вывихнутого сустава, обезболивание и прием определенных препаратов.
Как лечить ущемление нерва
Лечение ущемления нерва в тазобедренном суставе осуществляется только комплексно. Медикаментозная терапия предусматривает прием обезболивающих препаратов и использование блокад.
Обязательным считается применение нестероидных противовоспалительных средств, хондропротекторов и витаминного премикса. Кроме этого необходимо делать инъекции с витаминами В. Очень важно делать специальные упражнения, посещать массажный кабинет и физиотерапевтический.
При отрицательном результате лечения и в тяжелой степени защемления проводится хирургическое вмешательство.
Специальная гимнастика для тазобедренного сустава
ВНИМАНИЕ! Существуют и определенные правила выполнения зарядки, которых нужно строго придерживаться! Упражнения должны делаться мягко, нужно следить за дыханием и обязательно надо делать самомассаж для разогревания сустава и мышечной системы. В начале гимнастики нагрузки должны быть минимальными. Среди противопоказаний нужно отметить некоторые заболевания сердечно-сосудистого аппарата, грыжу, высокую температуру тела и менструацию.
Итак, упражнения для тазобедренного сустава для выполнения дома:
- Положение «лежа на спине» с согнутыми ногами. Поочередно подтянуть конечности и обхватить колени. Затем нужно прямую ногу приподнять на 30 см вверх, не сгибая в коленях. Конечности приподнимаются поочередно. Количество подходов – 15 раз. Далее нужно ноги согнуть в коленях, развести в сторону и снова свести. Выпрямить ноги, руки опустить вдоль тела. Поднимать голову и плечи вверх. Держать в таком положении 4 секунды.
- Упражнения на боку. В первую очередь нужно отводить прямые ноги в стороны несколько раз. Затем согнуть верхнюю конечность в колене и отвести максимально назад, затем нога подтягивается к груди. Согнуть обе ноги и подтянуть локоть верхней руки к колену нижней конечности. Все упражнения сделать на другом боку.
- Лечь на живот, поднять одну конечность вверх. Потом поменять ноги. Далее нужно упереться на локти и медленно подтянуть сначала одно колено, а затем второе к локтю. После возвращения в исходное положение, повторить упражнение другой конечностью. Развести руки и ноги в стороны максимально широко, при этом поднимая корпус.
- Встаньте на колени и поднимите в таком положении сначала одну ногу, затем вторую. Выпрямить одну конечность и вытянуть назад, после чего сделать то же самое. Ноги попеременно подводить к груди и в стороны.
ВАЖНО! Сегодня можно встретить огромное количество различных упражнений, предназначенных для тазобедренного сустава. Среди них есть множество эффективных. Однако нужно знать, что в каждом конкретном случае комплекс назначается только лечащим доктором! Категорически запрещено приседать, ездить на велосипеде и осуществлять долгие прогулки.
Очень эффективными считаются упражнения Бубновского для тазобедренного сустава. Данная программа имеет стойкий эффект. Его можно применять в домашних условиях, так как зарядка довольно простая. Единственное, условие, это строго соблюдать все требования доктора.
Источник: http://infosustav.ru/ushhemlenie-ili-vyvix-tazobedrennogo-sustava.html
Кривые пальцы на ногах что делать и как выпрямить в домашних условиях
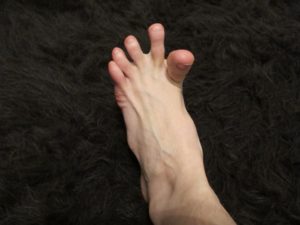
Любая патология доставляет определенные неудобства. Никому не приносит радости искривление пальцев ног, именуемое в медицине бурситом. Ведь это не просто косметический дефект, а сигнал о проблемах с суставами.
Обращение к врачу на ранней стадии повышает шансы остановить деформацию.
Какой специалист подскажет правильный алгоритм действий? Из-за чего кривые пальцы на ногах в первую очередь являются женской проблемой? И что, вообще, провоцирует развитие болезни? Поочередно дадим исчерпывающие ответы на эти и другие вопросы, связанные с данной темой.
Причины деформации пальцев ног
Искривление пальцев на ногах не сугубо женский удел. Развитие патологии грозит и мужчинам. Но представительницы слабого пола более подвержены к деформации стопы из-за стремления выглядеть эффектно на каблуках.
Почему любительницы неудобной обуви страдают чаще, чем те, кто отдает предпочтение комфорту? Дело в том, что кривые пальцы на ногах не появляются внезапно.
В результате частого и длительного давления на стопу пальцы подвергаются чрезмерной нагрузке, что постепенно приводит к отечности и воспалению суставов, а в дальнейшем к бурситу.
Рассмотрим причины изменения формы пальцев ног:
- систематическое ношение обуви на каблуках;
- неудобная обувь, неправильно подобранный размер;
- паралич мышц стопы;
- избыточная масса тела;
- изменение гормонального фона (например, при беременности);
- наследственная предрасположенность.
Спровоцировать искривление могут травмы стопы и голени, а также некоторые болезни. Осложнения такого рода часто возникают при сахарном диабете, псориазе, артрите.
Еще одна распространенная причина – плоскостопие. Прогрессирующий бурсит в данном случае закономерное последствие.
Как распознать искривление на начальном этапе
В большинстве случаев заболевание развивается медленно. Своевременно принятые меры позволяют исправить ситуацию. Но как заметить начало развития патологии, если первые симптомы легко спутать с обычной усталостью ног? Насторожиться заставляют следующие факторы:
- появление мозолей и натоптышей;
- болезненное ощущение при ходьбе и ношении закрытой обуви;
- слегка вывернутый один или несколько пальцев на ноге;
- изменение цвета кожи на одном из пальцев, боль при касании к нему.
Обнаружив хотя бы один из вышеперечисленных признаков, не оставляйте его без внимания в надежде, что все пройдет самостоятельно. Чтобы подтвердить догадки или опровергнуть их, стоит посетить ортопеда. Врач не только поставит диагноз, но и посоветует что делать, чтобы ситуация не усугублялась.
Разновидности искривлений пальцев на ногах
Чтобы правильно назначить лечение, для начала нужно определить разновидность патологии. Уже при визуальном осмотре ортопед может сделать определенные выводы. Но перед началом терапевтических действий стоит сделать рентген, УЗИ, а в случае надобности и МРТ. Возможно, потребуется сдать анализы. Деформация пальцев на ногах бывает нескольких видов.
- Когтеобразная. Расширяется передний отдел стопы, утолщается головка первой плюсневой кости и происходит разрастание косточек. Большой палец постепенно отклоняется, что вызывает боль, характер которой со временем усиливается.
- Вальгусная. Связанная с повреждением сустава и нарастанием на большом пальце костной ткани. Может быть вызвана травмой, постоянным давлением на стопу, чрезмерным сжатием. Вальгусная деформация может привести к перекрещиванию пальцев. Это когда фаланги забираются друг на друга.
- Молоткообразная. Пальцы на ногах в постоянно согнутом состоянии. Начинается с искривления одного пальца, который в итоге вытесняет другие фаланги. Под ними нарастают мозоли, причиняющие массу неудобств. Стопа меняет свою форму, становится трудно ходить.
- Деформация Тейлора. Стопу разворачивает вовнутрь, таким образом, что опора идет на пятый палец. Из-за этого на мизинце формируется шишечка. Присутствует тенденция к увеличению нароста в размере и загрубению.
Есть ли возможность выровнять деформированные фаланги без хирургического вмешательства, во многом зависит от своевременности начатого лечения. В запущенных случаях процесс может быть необратим. Тогда в ход идет скальпель.
Как восстановить прежний вид стопы
Способы лечения подбирает квалифицированный специалист. Кроме консультации ортопеда, может понадобиться визит к физиотерапевту, а также к хиропрактику. Большинство пациентов имеют возможность бороться с заболеванием в домашних условиях.
Если досаждает боль, в первую очередь нужно снять воспаление с помощью аптечных препаратов. Подойдут диклофенак, ибупрофен, кетопрофен. Иногда целесообразно принимать и обезболивающие.
Консервативное лечение начинается с ношения специальных ортопедических стелек. Для разработки сустава понадобится курс массажа. В качестве вспомогательного средства рекомендовано ванночки, компрессы. Они способствуют расслаблению мышц. С этой же целью используются мази.
Лечение включает избавление от натоптышей. Это помогает ослабить неприятные ощущения при ходьбе. Огрубевшая кожа счищается механическим способом, после предварительного размягчения путем размачивания.
Когда дефект уже имеет место, носить узкую и тесную обувь недопустимо. Следует подобрать оптимальный вариант, чтобы было свободно и удобно. Если в горизонтальном положении не затрудняет пошевелить пальцами ног, значит, вы обуты правильно.
Еще один вариант – силиконовые распорки. Ортопедические корректоры исключают трение пальцев, держат их в естественном положении. Допускается использование пластыря.
Но такой метод больше подходит, когда речь идет о патологии одного пальца, к тому же для выравнивания искривлений начальной стадии. Для устранения дискомфорта в запущенных случаях используются шины, изготовленные из пластмассы, дерева или металла.
Ортопед покажет, как правильно их накладывать, чтобы зафиксировать искривленный палец на ноге в максимально правильном положении.
Хорошо помогают регулярные упражнения. Перечислим некоторые возможные варианты:
- Максимально растопырить пальцы ног и удерживать в таком положении 10 секунд. Расслабить стопу, чтобы ушло напряжение, и повторить все заново. Проделать 5 – 10 раз.
- Пальцами рук захватить с двух сторон деформированный палец нижней конечности и выгнуть его в противоположную искривлению сторону. Придержать в таком положении на протяжении 10 секунд, отпустить на несколько мгновений и опять повторить. Так можно проделывать в несколько подходов за день.
- Поставить ноги на твердую поверхность, не отнимая от нее подушечек, максимально приподнять одновременно все пальцы вверх. Затем по очереди опускать пальцы от мизинца до большого и снова поднимать. Чем больше таких похлопывающих движений, тем лучше.
- Пальцы ног выпрямляются насколько позволяет искривление, широко расставляются, и упираются в пол. Задержанные в таком положении фаланги способствуют расслаблению суставов.
- На полотенце ставятся стопы и делаются попытки захватить и смять ткань. Чем удачней захват, тем больше пользы. Таким образом, тренируются мышцы и расслабляются суставы.
- Пальцами ног собираются рассыпанные на полу бусинки или другие мелкие предметы. Собранное забрасывается в приготовленную коробочку. Так укрепляются мышцы, разрабатываются суставы.
Пока сухожилья и суставы остаются податливыми, физическое воздействие может принести желанный эффект. Но есть и противопоказания. При артрите и диабете следует подходить к данному вопросу осторожно. Как выпрямить пальцы на ранних этапах развития патологии, не навредив себе при этом, посоветует физиотерапевт.
Оперативное вмешательство – крайняя мера
Когда бессильна физиотерапия, гимнастика, массаж и прочие методы, а лекарственные препараты приносят лишь временное облегчение, стоит задуматься об операции. Показания к хирургическому вмешательству:
- искривление давнее, развивалось в течение длительного промежутка времени;
- сухожилья и мышцы утратили податливость;
- человек при ходьбе испытывает сильные боли, хромает;
- наблюдается явное прогрессирование патологических изменений.
Выпрямление пальцев оперативным путем считается не очень сложной процедурой. Как правило, пребывание в больнице ограничивается одним днем. Пациента отправляют домой, назначая следующий визит.
Во время восстановления требуются регулярные осмотры. Это длится примерно месяц или чуть больше, в зависимости от сложности операции. Первое время носится повязка, затем подбирается специальная обувь.
Ходьба в послеоперационный период ограничена. Возможно, потребуется дополнительное лечение.
Избежать повторного искривления помогут рекомендации ортопеда. Столкнувшись с бурситом однажды и избавившись от проблемы, придется остерегаться рецидива и беречь ноги. Если четко выполнять все правила, можно продолжать полноценную жизнь. Берегите собственное здоровье!Источник: http://palcyruknog.ru/bolezni/krivye-palsy-na-nogakh.html