отросток из пупка
Папилломы на животе и в пупке. Причины появления и лечение
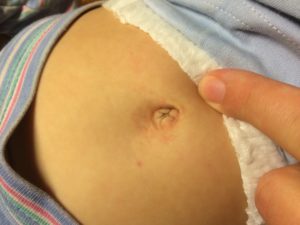
С появлением папилломы на животе сталкивается немало пациентов. Причиной образования наростов на коже живота или в пупке является папилломавирус. Сегодня ученые выделяют около ста штаммов ВПЧ.
Для установления разновидности вируса папилломы человека, который атаковал организм, используется такая методика, как ПЦР (полимеразная цепная реакция).
Такая диагностика позволяет определить степень риска малигнизации образования.
Коварство папилломавируса в его длительном инкубационном периоде. Несколько месяцев, а иногда и лет, человек не подозревает о том, что является носителем вируса. В это время он особо опасен для людей из близкого окружения.
Ведь основные пути заражения:
- Контактный (непосредственное соприкосновение с зараженным человеком или проблемным участком кожи через рукопожатие, объятия);
- Бытовой (несоблюдение гигиенических норм: использование общих полотенец, мочалки, мыла);
- Половой (во время сексуального контакта).
Причины папилломатоза
В «спящем» режиме папилломавирус может никак себя не проявлять. При переходе в активную стадию развития вирус внедряется в ДНК клеток эпителия, вызывая их разрастание и появление наростов.
Активизировать ВПЧ может ухудшение иммунной защиты организма вследствие:
- Перенесенного острого респираторного заболевания;
- Длительного приема стероидных и антибактериальных средств;
- Болезни эндокринной системы;
- Терапия онкозаболеваний;
- Обострение хронических проблем с ЖКТ;
- Гормональные изменения в подростковом возрасте, при беременности и лактации.
Появление кожных дефектов – сигнал организма о сбоях в иммунной системе!
В большинстве случаев папиллома остается исключительно косметической проблемой и не несет угрозы жизни и здоровью человека. Штаммы ВПЧ, провоцирующие новообразования на этих участках тела характеризуются низкой онкогенностью. Однако появление множественных наростов, изменение цвета, болезненность при пальпации или кровотечение – повод для обращения за помощью к врачу.
Классификация папиллом
Папилломы отличаются разнообразием видов. А в области живота и пупка диагностируют:
- Обычные или вульгарные выросты. Внешне напоминают плоский округлый узелок, диаметр которого не превышает пяти миллиметров с ороговевшей чешуйчатой поверхностью;
- Плоские новообразования. Представляют собой уплотнения, ненамного приподнятые над кожным покровом. Часто приводят к воспалительным процессам эпителия, чем доставляют своему «хозяину» дополнительный дискомфорт;
- Акрохорды или нитевидные папилломы. Округлые дефекты, разрастающиеся в длину. Внешне край нароста напоминает разорванную нитку. Не сопровождаются болезненными ощущениями или зудом. Часто повреждаются.
Определить, что за папиллома появилась на коже не трудно с помощью фотографий из интернета. Однако не спешите с выводами. Окончательный диагноз поставит врач-дерматолог.
Стоит ли лечить?
Заметив нарост на животе или в пупке, многие задаются вопросом, нужно ли его удалять.
Большинство пациентов считает, что если новообразование доставляет только моральный дискомфорт, не болит, не зудит, не кровит и не чешется, то избавляться от него не стоит.
Однако появление папилломы свидетельствует об инфицировании ВПЧ, его циркуляции в кровотоке и риске распространения папилломатоза на другие участки кожи. Поэтому врачи рекомендуют избавляться от нароста как можно раньше.
Методы лечения
Терапия папиллом характеризуется комплексным подходом и включает в себя:
- Противовирусную терапию (Ацикловир, Подофиллин, Ганцикловир);
- Прием иммуномодулирующих препаратов (Тимозин, Реоферон, Интерферон);
- Непосредственное выведение новообразования.
Кроме этого врач может прописать курс поливитаминов, расписать сбалансированную диету, порекомендовать умеренные занятия спортом или прогулки на свежем воздухе. Важным при лечении ВПЧ является исключение стрессовых ситуаций, физического переутомления и полноценный отдых.
Способы удаления новообразования в пупке
Специализированные медицинские клиники практикуют такие методики избавления от дефектов кожи:
- Радиоволновая терапия. Бесконтактный метод удаления с помощью аппарата Сургинон;
- Криодеструкция – вымораживания тканей нароста жидким азотом;
- Электрокоагуляция – выжигание новообразования высокочастотным током;
- Лазерная деструкция – послойное выпаривание клеток образования лазерным лучом;
- Хирургическое иссечение – папиллома вырезается с помощью скальпеля;
- Химический метод. Прижигание новообразования входящими в состав аптечных препаратов агрессивными щелочами или кислотами.
Источник: https://papillomam.net/papillomy/po-mestu-poyavleniya/papillomy-na-zhivote-i-v-pupke-prichiny-poyavleniya-i-lechenie
Нарост у пупка
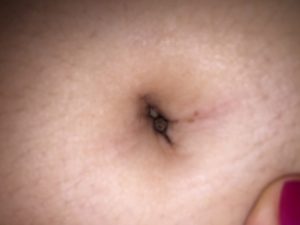
После обрезания пуповины у новорожденного ребенка образуется культя. Если в то место попадает инфекция, ранка заживает и отваливается не так быстро, как при нормальном течении обстоятельств. Иногда возникает нарост у пупка, что приносит некий дискомфорт.
С этой проблемой необходимо обращаться к врачу, так как она может приводить к негативным последствиям. Нарост происходит из-за разрастания грануляционной ткани. Если в нее попадают бактерии, появляются осложнения данного заболевания.
Поэтому важно вовремя определить проблему и обратиться за квалифицированной помощью к врачу.
Нарост у пупка может возникнуть по ряду причин, обусловленных внешним влиянием или внутренними патологиями.
Виды наростов на пупке и их причины
До сих пор неизвестны точные причины появления наростов в пупке. Девочки и мальчики до года подвержены разрастанию грануляционной ткани одинаково. Такая реакция является особенностями адаптации растущего организма, а не инфекционным процессом.
Врачи связывают появление пупочных наростов с широким пупочным кольцом у ребенка. Хоть это явление и считается нормой, после отделения пуповины свободное место начинает заполняться фунгусом.
Врачи считают, что гранулема в области пупка — это заболевание, от которого нужно обязательно избавляться.
Наросты пупка бывают нескольких видов:
- жировик;
- пупочная грыжа;
- злокачественные образования;
- омфалит.
Жировик или липома пупка встречается достаточно редко. Представляет собой доброкачественное образование размером в пару сантиметров, которое похоже на прыщик. Причиной его появления считается закупорка протока сальной железы в области пупка. Для жировика характерным является медленный рост и отсутствие воспалительного процесса.
Грыжа пупка представляет собой выпячивание участков кишечника через пупочное кольцо, которое становится заметнее при кашле или смехе. Самым редким типом уплотнения в пупке считается злокачественное образование, которое развивается из-за метастазирования опухолей других органов. Если ранее указанные проблемы встречаются у взрослых, то омфалит — только у детей.
Возникает эта болезнь из-за инфицирования остатка после обрезания пуповины у новорожденного.
Профессиональная диагностика пупочной грыжи позволяет изучить природу возникновения новообразования.
Диагностика
Диагностируют болезни на осмотре у доктора. Врач должен узнать, когда началось разрастание тканей и какие сопутствующие симптомы присутствуют у больного.
После осмотра сдаются анализы крови с целью обнаружения воспалительного процесса. В запущенных случаях необходимо сделать ультразвуковое исследование и рентген пупка.
К принятию решения по поводу метода лечения следует приступать только после постановки достоверного диагноза.
Новообразований
При обнаружении образования в районе пупка следует обратиться к хирургу. Осмотр может провести и участковый терапевт, который направит на последующее обследование.
Если нарыв подозрительный и есть вероятность его злокачественности, проводить лечение должен только врач-онколог. Чтобы определить тип образования, необходимо сделать УЗИ и рентген. Иногда отправляют на гастроскопию.
После постановки точного диагноза в большинстве случаев проводят хирургическое иссечение.
Фунгуса у ребенка
Чаще всего лечение фунгуса у младенцев проводят в домашних условиях. Основное, за чем необходимо следить, это тщательный уход за ранкой и прижигание образований. Для достижения желательного эффекта повторять процедуры необходимо каждый день. Также для скорейшего заживления важно следить, чтоб наросты не соприкасались с подгузником.
Для устранения фунгуса у ребенка потребуется обрабатывать участок специальными препаратами и тщательней проводить гигиенические процедуры.
| Методы лечения фунгуса у детей | |
| Туалет пупочной ранки | Пупочную рану необходимо тщательно промывать водой каждый день. |
| Антибиотики | При необходимости используют антибактериальные средства в виде мазей, кремов, растворов или спреев. |
| Перекись водорода | В вымытую ранку закапывают раствор перекиси. |
| Зеленка, марганцовка или йод | Обрабатывают нарост дезинфицирующими растворами. |
| «Хлорофиллипт» | Преимущество обработки спиртовым раствором «Хлорофиллипта» или другим бесцветным антисептиком в том, что они не окрашивают кожу. Благодаря этому существует возможность вовремя заметить воспаление. |
| Обычная соль | Дважды в день соль засыпают в ранку, заклеивая ее пластырем. По истечении 30 минут пупок промывают водой. |
Если домашнее лечение консервативными методами не дало результатов, необходимо прибегнуть к оперативному вмешательству.
Пупочной грыжи
Категорически запрещается самостоятельно пытаться избавиться от этого заболевания. Первым делом следует обратиться к врачу, который вправляет грыжи. Если вправить не получается, тогда образование удаляют хирургическим путем. Если пупочная грыжа ущемилась или воспалилась, больному необходима срочная медицинская помощь.
Источник: http://StopRodinkam.ru/obrazovaniya/dopolnitelno/narosty-v-pupke.html
Папилломы фото в пупке — Лечение папиллом
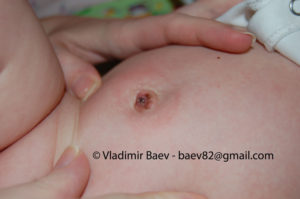
В наши дни, распространены заболевания эпидермиса, это обусловлено плачевной экологической ситуацией, постоянными стрессами и рядом других немаловажных факторов. Очень распространённой болезнью можно назвать мокнущую экзему (лишай).
Наиболее подвержены этому недугу лица, старше 40 лет. Но болеют и люди разных возрастных групп (дети, подростки).
Также в равной степени страдают от этой патологии мужчины и женщины.
Заболевание проявляется настолько специфично, что поставить точный диагноз не составит труда, не проводя специальных диагностических мероприятий.
Виды и проявления вируса папилломы человека
Вирус папилломы характеризуется высокой контагиозностью. Пути его передачи многообразны, что значительно расширяет число людей, входящих в группу риска. Более сотни разновидностей возбудителей папиллом современная медицина разделяет на различные виды, характеризующиеся своими путями передачи, внешними проявлениями и уровнем вреда для здоровья.
Как передается папиллома человека
Заражение вирусом папилломы может происходить при половом контакте, бытовым путем или в процессе родов, при которых патогенные микроорганизмы передаются от матери к ребенку.
Также возможно самозаражение человека одним из вирусов папилломы. Аутоинокуляция может происходить при механических повреждениях кожных покровов или слизистых оболочек, например, при проведении эпиляции.
Папиллома человека у детей
Папилломы у женщин и мужчин, а также у детей поражают все органы с покровным или переходным эпителием. Это могут быть кожные покровы, слизистая оболочка ротовой полости, глотки, дыхательных путей и др. Передача вируса папилломы человека в детском возрасте происходит:
- в период внутриутробного развития плода;
- при прохождении ребенка по родовым путям матери;
- контактно-бытовым путем от родителей к малышу;
- внутри коллектива (детского сада, школы, спортивных и развивающих секций и др.).
Но даже при инфицировании ребенка вирус папилломы из организма может самоустраниться по истечении определенного периода времени. Если этого не произошло сразу, после наступления половой зрелости во многих случаях папилломы на теле и слизистых исчезают.
Папилломы на теле
Наиболее распространенными у детей выступают клинические проявления папилломы человека в виде обычных или вульгарных бородавок. Располагаются они, как правило, на внутренней и тыльной стороне ладоней или в области колен.
Но нередко появление папиллом с выступающей ороговевшей поверхностью на любых участках тела. Они не вызывают дискомфорт и являются безболезненными.
При травмах такие образования могут начать болеть и кровоточить.
.
Болезненные ощущения чаще всего вызывают папилломы на подошвах стоп. При ходьбе они все время подвергаются напряжению и трению.
Образования могут проходить самостоятельно, но даже в таком случае требуют консультации с врачом. Обычно такие папилломы имеют единичную форму.Возле основной бородавки могут появляться дополнительные наросты, отличающиеся меньшими размерами. Врач поможет отличить папиллому от обычной мозоли, и оценит необходимость ее лечения.
Вирус папилломы человека у взрослых
Инфекция (ПВИ), которой вызывается папиллома человека, довольно распространена. Многочисленные исследования показывают, что более 80% молодого населения являются его носителями.
Инфекция, попадая в организм, поражает сквамозный эпителий кожи и может размножаться в нем годами. Различные ее типы, поражающие слизистые оболочки, вызывают появление конъюнктивальных, оральных и генитальных доброкачественных образований.
Симптомы папиллом
При заражении вирус закладывается в организме человека и может не проявляться в течение долгого времени, длительность которого будет полностью зависеть от иммунитета. Если он достаточно сильный, то папиллома проявится лишь в случае его ослабления и в дальнейшем без лечения начнет разрастаться.
В любом случае папиллома даст о себе знать следующими проявлениями:
- Чувство жжения, боли при половом контакте, странные неприятные выделения из влагалища.
- Кондиломы в области гениталий имеют в начальной стадии остроконечную форму, при последующем разрастании она приобретает схожесть с цветной капустой и превращается в многослойное образование – сливную кондилому. Размеры их колеблются от нескольких миллиметров до пары сантиметров.
- Бородавчатые образования. В зависимости от иммунитета они могут появляться и самостоятельно пропадать. Имеют такую же форму, как у кондилом, а цвет сливается с оттенком кожи.
Пути заражения, виды ПВИ и их проявления
Папиллома – это не врожденное заболевание, оно имеет приобретенный характер.
Папилломавирусная инфекция может передаваться:
- при самозаражении. Аутоинокуляция – это инфицирование самого себя в результате неосторожного обращения с колюще-режущими предметами (например, при бритье) и при несоблюдении правил гигиены (например, при эпиляции);
- бытовым путем. Заражение бытовым путем возможно при недостаточном соблюдении гигиены, общем использовании полотенец, гигиенических принадлежностей, обуви;
- при половом контакте. Также очень часто встречается половой путь инфицирования;
- во время родов. Вирус передается при родах от матери новорожденному (0,1% случаев при существовании инфекции у женщины).
Эффективное лечение народной терапией
Папилломы на животе (смотрите фото) диагностируются дерматологом во время визуального осмотра. Однако для подтверждения активности вируса ВПЧ назначается анализ крови.
Самым точным считается анализ ПРЦ, который помогает определить концентрацию разновидность вируса.
Для диагностики злокачественности опухоли может назначаться биопсия нароста, который проверяется на онкологические маркеры.
Лучшим видом лечения папиллом на животе является их хирургическое удаление. Современная медицина предлагает воспользоваться следующими методами:
- Криодеструкция– это воздействие на бородавки жидким азотом. Это вызывает разрушение тканей наростов. Наносить вещество необходимо очень точно, потому что в кожном покрове рубцы и шрамы.
- Термокоагуляция– это сжигание кожных наростов при помощи высоких температур. После прижигания образования на коже остается ожог, который через неделю заживет.
- Лазерное удаление. При помощи лазерного луча специалист иссекает нарост, одновременно прижигая рану. Процесс заживления проходит очень быстро.
- Выжигание радиоволнами.Используются радиоволны определенной частоты. Удаление новообразования проходит очень точно и быстро. Процесс заживления проходит за несколько дней.
- Химическое удаление.Наросты обрабатываются химическими препаратами. Они полностью выжигают ткани образования.
Для лечения папилломы на животе обязательно используются медикаменты:
- Средства, останавливающие размножение ВПЧ. Они также повышают активность иммунной системы.
- Лекарства, в составе которых имеется альфа-интерферон. Они уничтожают вирус и укрепляют иммунитет.
- Иммуномодуляторы.
- Средства, которые подавляют деление зараженных клеток.
Папилломы на животе у ребенка лечатся такими же методами, что и у взрослых людей.
Как избавиться
Сегодня существует много методов избавления от папиллом.
И каждый пациент может подобрать индивидуальную методику удаления, ориентируясь на особенности нароста и финансовые возможности.
При правильно проведенном лечении исчезают сначала внутренние образования, а потом и наружные.
Быстрее всего лечение осуществляется на начальной стадии заболевания.
В домашних условиях
Носителям ВПЧ доступны разнообразные медикаментозные методы лечения, включая удаление образований с помощью настоек, отваров и сока растений.
Существуют рецепты для избавления от папиллом с помощью чистотела, чеснока, одуванчиков и каланхоэ.
- Однако необходимо понимать, что при таких способах устраняется не ядро папилломы, а лишь его поверхностная часть.
- Вдобавок при неправильном лечении очень высок риск перерождения образования в злокачественную опухоль.
Поэтому при выборе любого способа борьбы с папилломами необходимо проконсультироваться у врача.
- Лекарственные средства от папиллом в большинстве случаев основаны на методе криодеструкции. На аппликатор наносится жидкий азот и сразу же прикладывается на пораженный участок. Формируется темная корочка, которая отпадает спустя 15–20 дней.
- Продаются также химические вещества, такие как «горный чистотел», которые способствуют разрушению структуры образования. Процесс обработки аналогичен выполнению криодеструкции.
При лечении папилломы дома необходимо тщательно ее осмотреть.
- Папиллома не должна быть темной или красной, с повреждениями либо необычной формы.
- Не рекомендуется удалять растущие образования, они могут быть злокачественными.
- Дома не желательно удалять папилломы на веках, лице, в паху и подмышках. При таких локализациях нужно посетить врача и выполнить удаление в медицинском учреждении.
Необходимо помнить, что причиной активизации ВПЧ является ослабление иммунной системы.
Поэтому для лечения и профилактики рецидивов рекомендуется выполнять такие мероприятия:
- упорядочение режима дня;
- сон, минимум 8 часов в сутки;
- рациональное питание;
- прием витаминов и минералов.
Профилактика папиллом
Профилактика вируса папилломы народными и традиционными методами заключается в снижении риска заражения. Различают также профилактику размножения вируса в организме и образование на коже и слизистых таких внешних проявлений, как папиллома на интимном месте, на шее, веках, ладонях, подошвах стоп и др.
Профилактика заражения вирусом папилломы человека
Чтобы однажды не пришлось сталкиваться с вопросом, как удалять папилломы, необходимо помнить об основных мерах профилактики заражения вирусом.
При интимных отношениях с новыми половыми партнерами использование презерватива и других средств контрацепции, к сожалению, не защищают организм от ВПЧ.
Снизить риск заражения поможет только поддержка моногамных отношений с проверенным партнером.Для профилактики заражения вирусом папилломы народные методы не столько эффективны, как традиционные. Современными учеными разработаны несколько вакцин, значительно снижающих риск заражения разновидностями ВПЧ с высоким онкогенным потенциалом (6, 11, 16 и 18). В России официально зарегистрированы две вакцины:
- Гардасил (США) – вакцина, состоящая из четырех действующих компонентов, и защищающая организма от ВПЧ 6, 11, 16 и 18.
- Церварикс (Бельгия) – вакцина, состоящая из двух действующих компонентов, предназначенная для профилактики ВПЧ 16 и 18 типа.
Наиболее подходящим возрастом для вакцинации является промежуток между 10 и 25 годами. Ее действие рассчитано приблизительно на 6,5 лет.
Профилактика проявлений ВПЧ
Для профилактики активности вируса папилломы народное лечение эффективно своими рецептами для укрепления иммунитета. Но перед их использованием обязательна консультация с врачом. Также не стоит забывать о таких наиболее эффективных и безопасных методах повышения естественных защитных функций организма посредством занятий спортом, здорового питания, закаливания и др.
Профилактика вируса папилломы в домашних условиях доступна каждому человеку. Заботясь о своем здоровье, не забывайте регулярно посещать врача в профилактических целях и укреплять собственный иммунитет.
Очень важно предупредить попадание ВПЧ в организм человека. Вернее будет сказать, что этот вирус находится в организме каждого человека, но активируется он только в определенных условиях. Чтобы избежать этого, необходимо придерживаться таких правил:
- правильно питаться, употребляя овощи, фрукты, мясо, рыбу и другие полезные продукты;
- в холодные периоды года необходимо принимать витаминно-минеральные комплексы;
- избегать беспорядочных половых связей;
- придерживаться правил гигиены.
При первых признаках появления наростов на животе необходимо обратиться к врачу для подавления заболевания на начальной стадии.
Источник: https://oborodavki.ru/papillomy-obshhee/papilloma-v-pupke-foto.html
Фунгус пупка у новорожденных: причины и лечение
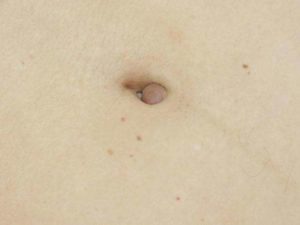
Фунгус пупка новорожденного – достаточно часто встречающееся заболевание. Недуг распространен по всему миру у малышей обоего пола.
Как правило, данную патологию выявляют сами родители в процессе купания малыша и проведения обработки остатка пуповины.
Уже на первых минутах после появления на свет пуповину, всю беременность связывавшую мать с чадом и способствовавшую питанию дитя, отсекают, и вместо нее остается культя, которая в нормальных условиях быстро подсыхает и отваливается. Однако, несмотря на это в определенных ситуациях в пупочек попадает инфекция, и ранка затягивается длительно.
Пупочный фунгус говоря медицинским языком не что иное, как разрастание грануляционной ткани. Достаточно часто он развивается в виде омфалита. При заносе в указанную ткань бактерий, т.е. в результате инфицирования грануляций с определенной долей вероятности можно ожидать появление осложнений данного недуга.
Причины и признаки фунгуса пупка у новорожденных
Сразу стоит сказать, что какие-либо достоверно установленные причины фунгуса пупка новорожденных на сегодняшний день не выявлены.
Само по себе разрастание грануляций не является инфекционным процессом, а относится скорее к персональным адаптивным особенностям растущего организма.
Начало роста грануляционной ткани принято связывать с наличием у малыша такого физиологического варианта нормы как широкое пупочное кольцо. Соответственно и широкая пуповина может становиться причиной развития описываемого состояния. После завершения процесса отделения культи пуповины образовавшееся свободное место начинает заполняться фунгусом.
Заметим, что и тот, и другой фактор не классифицируются в качестве патологического состояния. Это телесные особенности. При всем при этом, само образование грануляционной ткани никогда не рассматривалось врачами как норма. Это всё-таки болезнь, от которой необходимо избавляться, невзирая на то, что она и считается достаточно безобидной.
К факторам риска, предрасполагающим к развитию описываемого заболевания медики склонны относить большую массу тела родившегося крохи, а также состояние недоношенности.
Как уже упоминалось выше развитие фунгуса пупка у новорожденных подразумевает появление лишней грануляционной ткани, рост которой происходит от пуповинного остатка: процесс стартует после отпадения пуповинной культи, что в норме происходит весьма быстро, при этом незначительная часть незажившего остатка пуповины остатка и дает начало грануляционной ткани, постепенно заполоняющей собой все пупочное кольцо.
Внешне процесс выглядит как грибовидное разрастание на оставшейся после отпадения пуповинной культи ткани. Такое разрастание достаточно быстро заполняет своей массой всю пупочную ранку, а порой даже заходит за пределы пупочного кольца.
Подобный факт не только вызывает косметический дефект данной области, но и представляет нешуточную опасность. Если в данный момент в ранку попадет какой-либо микробный агент, то у малыша разовьется воспаление пупочного кольца, известное как омфалит. В свою очередь результатом этого процесса может стать проникновение бактерий в артериальное русло с развитием сепсиса.В целом при отсутствии инфицирования фунгуса общее состояние крохи не нарушается, признаки воспалительного изменения не выявляются, пупочный сосудистый пучок не прощупывается. Каких-либо изменений со стороны крови нет.
Достаточно посмотреть, как выглядит фунгус пупка у новорожденных на фото чтобы понять, что данное состояние не вызывает диагностических трудностей:
Внимательные родители очень быстро замечают неладное в пупочной ранке и обращаются к специалисту, который с легкостью устанавливает причину беспокойства и назначает необходимые лечебные мероприятия.
Иногда фунгус можно перепутать с выпадением слизистой незакрывшегося желточного протока или с эвагинацией кишки. Однако отличия тут весьма существенные.
В частности, для фунгуса характерна бледно-розовая окраска (слизистая же ярко-красная), да и консистенция его плотная (в противоположность мягкоэластической слизистой).
От эвагинации рассматриваемая патология отличается скоростью развития: грануляции появляются постепенно, медленно, тогда как эвагинат возникает быстро, подчас внезапно.
Для описываемого заболевания характерна самостоятельная остановка процесса, без влияния на состояние младенца. Однако такое благоприятное стечение обстоятельств происходит не всегда. А учитывая возможность развития неприятных осложнений можно сделать вывод, что с лечением фунгуса затягивать не стоит.
В большинстве случаев при фунгусе пупка у новорожденных лечение проводится дома. Суть его сводится к двум главным моментам: необходимо проводить ежедневный тщательный туалет пупочной ранки, а грануляции следует прижигать раствором нитрата серебра 5%-ной концентрации. Последний также известен под названием «Ляпис» и может использоваться в виде карандаша.
Также по назначению врача-специалиста можно использовать антибиотики в форме спреев и мазей либо кремов или растворов. В любом случае при этом необходимо следить, чтобы подгузники и пеленки не повреждали саму гранулезную ткань.
Пупочную ранку нужно обрабатывать не реже одного раза в сутки. Обычно это делается после купания малыша. Сначала производят закапывание 2-3-х капель 3%-го раствора пероксида водорода (а проще говоря, перекиси). После этого ранку просушивают с помощью ватного тампончика.Следующим этапом идёт обработка 1%-м раствором бриллиантовой зелени на спирту (обычная «зеленка»). В качестве альтернативы последней можно использовать 5%-й раствор перманганата калия (известный как «марганцовка»), а также спиртовой раствор йода все в той же 5%-ой концентрации.
Стоит отметить, что все, перечисленные выше средства окрашивают кожу, из-за чего можно вовремя не заметить начинающееся воспаление. По этим соображениям некоторые специалисты рекомендуют применять вместо них 70%-й этанол, спиртовую настойку хлорофиллипта или другие бесцветные антисептики.
Известен также метод лечения фунгуса пупка у новорожденного при помощи обычной соли. С одной стороны, верится в это не сразу, ведь сыпать соль на открытую рану – процедура не из приятных. С другой стороны, по заверениям многих родителей этот способ борьбы с грануляциями неплохо работает.
Этот народный метод предельно прост. В пупочную ранку засыпается обыкновенная поваренная соль, сверху прикрывается ватным диском и заклеивается пластырем. Через 30 минут пластырь снимается, а ранка промывается водой. Подобную процедуру следует проводить дважды в день.
Если при диагнозе фунгус пупка у новорожденных лечение консервативными мероприятиями не дает ожидаемого результата, то для решения проблемы стоит задуматься об оперативном вмешательстве.
Статья прочитана 23 592 раз(a).
Врожденный гепатит встречается у детей, рожденных от матерей с носительством соответствующего типа вируса. При этом болезнь Боткина (гепатит типа А) встречается крайне …
Малыши часто заражаются острицами, поэтому важно знать, как справиться с подобным недугом.Энтеробиоз у маленьких детей – это заболевание, при котором происходит попадание …
Иногда случается, что груднички выглядят худыми. Это может быть связано с гипотрофией.Гипотрофия у детей до одного года – расстройство питания ребенка раннего возраста, …
Рахит – это заболевание растущего организма, связанное с недостаточностью фосфорно-кальциевого обмена, приводящее к нарушению костеобразования, функций нервной системы …Малыши язвенным колитом заболевают достаточно редко (15 человек из 100), но в последние годы такие случаи участились. При этом в половине из них болезнь имеет хроническую …
Фурункулом называют гнойное воспаление волосяного фолликула и окружающих его тканей. Поэтому и появляются они только на тех участках тела, где имеется рост волос, чаще …
Угри – болезнь кожи, которая наблюдается чаще всего у подростков, т. е. в пубертатном периоде. Возникают они в результате воспаления сальной железы и закупорки ее протоков. …
Каждая любящая и внимательная мама всегда замечает даже самые незначительные изменения в организме своего чада. Что уж говорить об изменении окраса кожного покрова …
Одним из самых страшных заболеваний у детей является энцефалопатия. Это слово используется в медицине, чтобы обозначить перечень невоспалительных процессов в мозге …
Среди всех существующих проявлений аллергического характера, свойственных грудным детям, атопический дерматит является одним из самых серьезных заболеваний. Раньше …
Практически всем родителям знакома ситуация, когда здоровый младенец неожиданно начинает безудержно рыдать, прижимая ножки к животу. Сам же живот напрягается и вздувается. …
Группа заболеваний, именуемая респираторными, включает в себя все болезни, связанные с нарушениями дыхания (на латинском языке это слово звучит как respiratio, отсюда и пошло …Кишечные колиты и энтероколиты у детей могут носить как инфекционный, так и неинфекционный характер. Классификация этих воспалительных патологий проводится по этиологии, …
Причины развития пиелонефрита у детей могут быть различными. В раннем возрасте он может развиться как самостоятельное заболевание, а также после перенесенных заболеваний …
Дифтерия, кодирующаяся в МКБ-10 как А36, считается преимущественно детской инфекцией, которой в наши дни медики могут противопоставить самые современные профилактические …
Семьям, воспитывающим ребенка с ДЦП, приходится очень нелегко. Для многих малышей диагноз детский церебральный паралич звучит как приговор, ведь зачастую от таких детей …
В современном мире повсеместных аллергенов и бесконтрольного применения средств стимулирования иммунитета развиваются специфические патологии аутоиммунного генеза. …
Как и множество болезней, сахарный диабет имеет психологические причины, причем психосоматика этого заболевания изучена достаточно хорошо. Постоянные конфликтные …
Источник: https://med-pomosh.com/?p=6278
Фунгус пупка у новорожденных: причины, лечение, фото
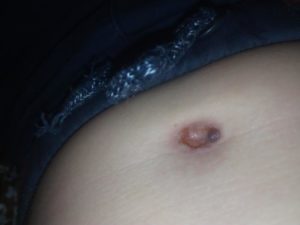
Новорожденные – это группа населения, здоровье которой необходимо тщательно оберегать. С этой целью врачи наблюдают только что появившихся детей в специализированном медицинском учреждении (перинатальные центры), а после проводят патронаж в течение первого месяца жизни.
При малейших симптомах заболевания новорожденных госпитализируют в стационар. Это доказывает, что не только родители малыша заинтересованы в его здоровье, но также оно охраняется государством. Наиболее частыми заболеваниями в первые дни и недели жизни ребенка являются фунгус пупка и омфалит. Они могут диагностироваться еще в роддоме.
Чаще их обнаруживают в течение первого месяца жизни.
Что такое пупочный фунгус?
Фунгус пупка у новорожденных встречается часто. Это заболевание распространено во всем мире как среди мальчиков, так и у девочек. Обычно его замечают родители, когда купают малыша и проводят обработку пупочного остатка.
Высокая заболеваемость данной части тела у новорожденных связана с тем, что это место длительное время связывало мать и ребенка и способствовало питанию. В первые минуты жизни пуповину обрезают, оставляя на ее месте культу. В норме она быстро высыхает и отпадает.
Но в некоторых случаях рана затягивается долго, так как в нее попадает инфекция. Фунгус пупка представляет собой разрастание грануляционной ткани. Он развивается так же часто, как омфалит. В некоторых случаях грануляции могут инфицироваться.Это происходит из-за проникновения в ткань бактерий. Тогда возможны осложнения заболевания.
Фунгус пупка у новорожденных: причины появления
Разрастание грануляционной ткани не относится к инфекционным процессам. Скорее, это считается индивидуальной приспособительной особенностью организма. Определенных причин развития фунгуса не существует. Разрастание грануляций чаще всего связывают с широким пупочным кольцом у малыша. После того как культя отпадает, свободное место начинает заполняться фунгусом.
Другой причиной его появления может стать широкая пуповина. Оба эти фактора не относятся к патологическим состояниям, а являются особенностями организма. Тем не менее само разрастание грануляционной ткани не считается нормой. Поэтому фунгус пупка необходимо лечить. Несмотря на то что данное заболевание считается безобидным, его осложнения опасны для здоровья малыша.
Каким образом развивается пупочный фунгус?
Развитие фунгуса означает появление лишней грануляционной ткани, которая начинает свой рост от пуповинного остатка. К предрасполагающим факторам следует отнести большую массу тела новорожденного, недоношенность. Основная причина – это широкое пупочное кольцо. Развитие грануляции начинается после того как отпала культя.
В норме пуповинный остаток быстро отпадает. При развитии фунгуса от него остается небольшая часть. Этот незаживший пуповинный остаток дает начало грануляционной ткани, которая начинает заполнять кольцо. Процесс может остановиться самостоятельно, не влияя на состояние младенца. Тем не менее так происходит не всегда.
В некоторых случаях грануляции полностью заполняют пупочное кольцо и начинают выходить за его пределы. Это приводит не только к косметическому дефекту, но и представляет опасность. При присоединении инфекции развивается воспаление пупочного кольца – омфалит.
В результате бактерии могут проникнуть в артериальную кровь и вызвать сепсис.
Симптомы фунгуса пупка
Клиническая картина фунгуса пупка зависит от степени разрастания грануляций. На начальном этапе заболевания симптомы практически отсутствуют. Заметно лишь небольшое увеличение пупочного остатка внутри кольца. При дальнейшем разрастании грануляционной ткани наблюдается опухолевидное образование.
Сначала оно заполняет пупочное кольцо, а затем выходит за его пределы. В результате наблюдается классический пример фунгуса – грибовидное разрастание грануляций. Образование берет свое начало в пупочном кольце и может занимать значительную поверхность передней брюшной стенки.
Помимо этого симптома, клиническая картина фунгуса выражена слабо. В редких случаях может наблюдаться повышение температуры тела и небольшое ухудшение состояния. У новорожденных эти симптомы выражаются в плаксивости при обработке пупка, плохом сне, отказе от груди.
Данные проявления должны насторожить родителей, так как они часто наблюдаются при развитии омфалита.
Диагностика фунгуса у новорожденных
Фунгус часто путают с другими заболеваниями пупочной ранки. Среди них катаральный и гнойный омфалит, грыжевое выпячивание, липома. При диагностике важно провести тщательный опрос родителей малыша.
Необходимо узнать, как давно началось разрастание грануляционной ткани, увеличивается ли фунгус в размерах, как ребенок реагирует на купание и обработку пупочной области. Также важно выяснить наличие других симптомов.
Резкое ухудшение состояния ребенка часто говорит об осложнениях, которые развились на фоне фунгуса. Если в пупочной ранке развилось воспаление, то присоединяются следующие симптомы:
- Появление серозного или гнойного отделяемого.
- Гиперемия и отек.
- Болезненность при надавливании на область фунгуса. Выражается плачем, резкой подвижностью малыша.
- Повышение температуры тела.
- Отказ от груди.
Эти симптомы являются опасными для новорожденных. При их появлении необходимо срочно обратиться за медицинской помощью. В стационаре выполняются лабораторные исследования. При неосложненном фунгусе в ОАК и ОАМ изменений не наблюдается.
Если имеются воспалительные явления (лейкоцитоз, ускорение СОЭ), то это значит, что развился омфалит. В этом случае для анализа берется отделяемое из пупочной ранки, чтобы выявить возбудителя воспаления и назначить лечение.
В некоторых случаях фунгус можно перепутать с другими образованиями. Если у доктора есть сомнения, выполняется УЗИ мягких тканей живота. Чаще всего врач быстро диагностирует фунгус пупка у новорожденных. Фото данной патологии размещены в специальной медицинской литературе по неонаталогии.Тем не менее родители не должны делать выводы самостоятельно. При появлении грануляций следует обратиться к врачу.
Фунгус пупка у новорожденного: как лечить заболевание?
Выбор метода лечения фунгуса зависит от размера образования и общего состояния малыша. При небольших грануляциях, которые не имеют тенденции к росту, рекомендовано наблюдение. Если фунгус увеличивается, то от него необходимо избавиться.
В большинстве случаев с этой целью производят прижигание грануляций азотом, ляписом серебра. Если есть фунгус пупка у новорожденных, лечение (операция) проводится в отделении детской хирургии. Ребенка необходимо госпитализировать и провести обследование перед вмешательством.
Операция заключается в удалении грануляционной ткани и промывании пупочного кольца растворами антибиотиков.
Профилактика фунгуса у новорожденных
Фунгус пупка невозможно предвидеть заранее, так как его появление зависит от индивидуальных особенностей.
Тем не менее можно предотвратить воспалительные изменения, которые развиваются на его фоне.
Для этого необходимо следить за состоянием малыша, ежедневно купать новорожденного и обрабатывать пупочную ранку раствором перекиси водорода. При воспалительных явлениях следует обратиться к врачу.
Осложнения и прогноз заболевания
Осложнением фунгуса является омфалит. Воспаление пупочной ранки очень опасно, так как является одной из главных причин развития сепсиса. При отсутствии осложнений фунгус не является тяжелой патологией и обычно не влияет на состояние малыша. Тем не менее при быстром росте грануляций образование необходимо удалить.
Источник: http://fb.ru/article/250004/fungus-pupka-u-novorojdennyih-prichinyi-lechenie-foto


