Уплотнение в мышечной ткани
Мышечно-тонический синдром. Причины возникновения и методы устранения
style=»display:inline-block;width:700px;height:250px» data-ad-client=»ca-pub-3626311998086348″
data-ad-slot=»8969345898″>
Болезненные ощущения в области спины в некоторых случаях могут быть вызваны такой патологией как, мышечно- тонический синдром.
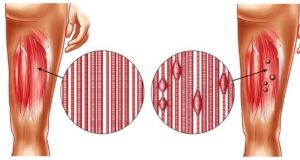
Мышечно-тоническая болезнь – представляет собой состояние, при котором происходит чрезмерно длительное и стойкое перенапряжение мышц. В результате этой напряженности в мышечной ткани образуются уплотнения, которые и являются очагами болевых ощущений. Развивающиеся уплотнения называют – триггерными точками.
Наиболее ярким проявлением данного заболевания является мышечный спазм.
При некоторых заболеваниях мышечный спазм, также может быть проявлением защитной реакции организма на патологическое воздействие на кости скелета.
Как возникает мышечный спазм
Для того чтобы понять насколько серьёзным является мышечный спазм, необходимо понимать, как он образуется. Опишем поэтапно как появляется спазм в мышечных тканях спины:
- Под действием разных факторов возникает постоянное напряжение мышц.
- Вследствие перенапряжения происходит нарушение оттока крови в венах.
- При нарушенном венозном оттоке формируется отёчность вокруг мышцы.
- Отек спазмирует мышечную ткань.
- Из-за спазма мышечной ткани, происходит сдавливание сосудов и нервных рецепторов, которые находятся в ней.
- В результате сдавливания сосудов и нервов образуется стойкое ощущение боли.
- Из-за появившейся боли спазм усиливается еще сильнее.
Поэтому очень важно своевременно обратиться за помощью к врачу, для того чтобы пройти лечение.
Виды и характеристика гипертонуса мышечной ткани
Виды гипертонуса мышц необходимо выделять, для того чтобы понимать с какой степенью тяжести протекает заболевание.
Для характеристики повышенного мышечного тонуса используют такие его подвиды:
| Диффузный | Генерализованный |
| Повышение тонуса выделяется только на отдельных участках мышечной ткани. | Поражение мышечной ткани имеет неограниченный характер, и может затрагивать мышцы-разгибатели и мышцы-сгибатели. |
| Неосложненный | Осложненный (усиленный) |
| Болевые ощущения отчетливо проявляются только в области мышечной ткани. | Острые боли могут отдавать в соседние области. |
| Умеренный | Выраженный |
| В мышце при пальпации чувствуется уплотнение. При прощупывании возникает боль. | Мышечная ткань очень плотная, и плохо поддается прощупыванию. Боли острые, и усиливаются при движениях, влиянии теплового фактора и проведении массажа. |
Где может локализироваться мышечно-тонический синдром
Данное заболевание может локализироваться в разных участках тела, где присутствует мышечная ткань. В разных областях распространения синдром проявляется некоторыми особенностями.
Перечислим основные места диагностирования мышечно-тонического синдрома:
- Нижняя косая мышца головы. Боли ощущаются в затылке и усиливаются при поворотах шеи.
- Подвздошно- поясничная мышца. Синдром может возникать при дегенеративных изменениях позвоночника в области поясницы, а также в грудопоясничном отделе.
- Передняя стенка грудной клетки. Синдром имеет сходство с проявлениями стенокардии, но в отличии от неё не имеет изменений на ЭКГ.
- Лопаточно-реберная область. Болезнь появляется в этом отделе при патологиях в шейном отделе позвоночника. Основные проявления: боль в области верхнего угла лопатки, сокращение объема движений, характерный хруст при движениях.
- Область поясницы. Мышечно-тонический синдром сопрягается с люмбалгией (передавливанием нервных корешков спинного мозга). Боли обостряются при наклонах туловища, поворотах, при поднятии тяжестей.
- Середина спины. Спазмы имеют судорожный характер. В мышцах-разгибателях выявляются триггерные точки.
- Икроножные мышцы. Спазмы также проявляются как судороги и могут длиться до нескольких минут, часто возникают при резком сгибании или разгибании стопы.
- Лестничная мышца. Боли усиливаются при поворотах и сгибании шеи. При данной локализации синдрома может развиваться туннельный синдром, а также нарушаться иннервация локтевого нерва.
- Грушевидная мышца. Боли похожи на симптомы радикулита. Пациент может ощущать онемение ноги. Происходит компрессия седалищного нерва.
- Мышцы, отвечающие за натягивание широкой фасции бедра. Спазмы могут возникать при изменениях в тазобедренном суставе, травмах или болезнях в крестцово-подвздошной области.
- Шейный отдел. Мышечно-тонический синдром проявляется в ограничении подвижности шеи, болях и спазмах мышечной ткани шеи. Характерными симптомами могут быть расстройство зрения и головокружения.
По каким симптомам можно определить мышечно-тонический синдром
Среди симптомов мышечно-тонической болезни можно выделить:
- Боль ноющего характера, которая распространяется на большие участки тела. Как правило, больному тяжело указать точное место локализации боли. Боли являются нестерпимыми и очень тяжело переносятся.
- Нарушения сна из-за постоянных болей. Пациенту тяжело найти позу, в которой болезненные ощущения минимальны.
- В области мышечной ткани, которая поражена синдромом, присутствуют мышечные узелки (триггерные точки). Эти места являются наиболее болезненными.
- Депрессивное состояние. Пациент находится в состоянии отчаяния или наоборот сильного нервного возбуждения, из-за того, что боли имеют стойкий нестерпимый характер. Доминирует ощущение усталости.
Как лечится заболевание
В большинстве случаев диагностирования мышечно-тонического синдрома, он образуется по причине других патологических изменений или заболеваний позвоночника.
Поэтому лечение мышечного синдрома, основано в первую очередь на лечении того заболевания, которое к нему привело.
Основной тип лечения – это медикаментозная терапия.
| Медикаментозная терапия | |
| Для расслабления мышечной ткани | Назначают препараты группы миорелаксанты: Сирдалуд, Мидокалм. |
| Для снятия болевого синдрома | Применяют противовоспалительные нестероидные средства: Мовалис, Вольтарен. |
| Для купирования образования импульсов в триггерных точках | Вводят инъекционно глюкокортикоидные или обезболивающие препараты. |
После того, как медикаментозное лечение дает результаты, и острая фаза мышечно-тонического синдрома спадает, врачи назначают следующие дополнительные методики лечения:
- Методы физиотерапии. Часто применяют электрофорез. Его динамический ток, оказывает эффективное воздействие на нормализацию мышечного кровообращения.
- Массаж. Мануальная терапия. Эти техники нужны для нормализации мышечного тонуса. Кроме того, они способны уменьшить остаточные болевые явления.
- Ношение ортопедических приспособлений. Необходимо для разгрузки позвоночника (т.е. уменьшения на него давления).
- Иглоукалывание. С его помощью можно ослабить боли. Точечные уколы специальными иголками нормализируют проводимость импульсов по волокнам нервной ткани.
style=»display:inline-block;width:580px;height:400px» data-ad-client=»ca-pub-3626311998086348″
data-ad-slot=»7576651093″>
- tweet
Источник: http://bolivspine.com/bolezni/myshechno-tonicheskij-sindrom.html
Миозит — симптомы, причины, диагностика, лечение
У многих хоть раз в жизни появлялись странные боли в мышечной мускулатуре. Их локализация была конкретной, но первопричину найти было сложно. При обращении к врачу и первичной диагностике звучит диагноз миозит.
На самом деле, это общее наименование разных по происхождению и течению болезней. Давайте выяснять вмести, что это и от чего бывает.
Что такое миозит?
Всем известно, что мы двигаемся именно благодаря мышечной системе. Эти упругие, реагирующие на нервные импульсы, ткани позволяют нам бегать, прыгать и проявлять свои чувства.
Всего в теле насчитывают порядка 640 дифференцированных мышц, разнообразных по форме и особенностям строения.
Каждая важна ровно на столько же, сколько и остальные. Ведь, в комплексе они определяют фигуру человека и его образ жизни.
Поражение мышечной ткани называют миозитом. Обычно, оно сопровождается болевым синдромов и явно дает о себе знать. Не заметить миозит невозможно в связи с постепенно нарастающим воспалением и увеличением зоны локализации заболевания.
— миозит шеи, где поражаются шейные мышцы и человек даже головой кивнуть не может.
Может быть выраженное отклонение положения головы от нормы на постоянной основе.
— миозит спины, который охватывает все виды тканей, от плеча и до ягодиц.
— ягодичный миозит
— миозит мышц ног, провоцирующий сильную скованность движений и ощущение слабости.
По характеру образуемых зон с воспалительным процессом, есть еще полимиозит, полифибромиозит, нейромиозит и дераматомиозит.
Первое название говорит само за себя. Заболевание вовлекает все больше разных групп мышц по всему организму и стремительно нарастают симптомы общей слабости, возможна даже дистрофия тканей в отдельных случаях. Когда в мышечной ткани на этой стадии прощупываются уже уплотнения, то это уже полифибромиозный тип со бразованием фиброзных очагов.
При втягивании еще и нервных волокон на ряду с мышечными тканями в разных зонах поражения, стартует уже нейромиозит.
Когда внешне так же отмечается поражение кожных покровов, то можно уже говорить о том, что заболевание прогрессирует и называется тогда дерматомиозитолм. Все типы опасны по своему и нужно понимать, что затягивать с диагностикой и лечением нет смысла.
Они перерождаются один в другой, усугубляя общую ситуацию.
Симптомы миозита
Боль- ключевой симптом любого миозита
Первичный миозит симптомы проявляет постепенно. Часто их путают с обычной мышечной усталостью после активных физических нагрузок.
Но, дальнейшее развитие событий опровергает все подозрения о безобидности болезни.
Давайте систематизируем все симптомы:
— боль, сначала острая, а потом переходящая в тупую ноющую во всей группе мышц. При пальпации она становится сильнее. Любое движение так же усиливает болевой синдром.
— отечность тканей на участке развития болезни.
— покраснение в зоне воспалительного процесса при дерматомиозите.
— вторичный артирит или артроз на острой стадии болезни.
— воспаление лимфоузлов локальных.
— чувство слабости, апатия и головные боли.
— повышение местной температуры или скачки общей температуры тело.
При обращении к врачу, отмечается скованность в движениях, желание отдохнуть и оставить группу мышц в максимальном покое.
Причины миозита
Миозит причины может иметь разнообразные. Чаще всего, это вторичное заболевание.
Важно понимать, что миозит только в одном случае из ста становится первичным заболеванием. Чаще всего, это вторичное осложнение после перенесенных ранее инфекционных заболеваний или стремительно растущей общей интоксикации организма.
Выделяют миозит, вызванный:
— профессиональными особенностями у спортсменов и т.д. Она чаще симптоматический без явных последствий.
— травмами мышечной ткани или переломами.
—сепсис.
— операционными вмешательствами, провоцирующим рост патогенной флоры и распространение ее в зоне риска. Чаще сего. Речь о стафилококках и стрептококках.
— вирусными и бактериальными инфекциями начиная от тонзиллитов и до пневмонии.
— различными заболеваниями суставов.
Они провоцируют деформирование мышечных тканей.
— диффузной красной волчанкой, которая помимо мышечных более дает о себе знать явной сыпью на лице в виде бабочки и серьезными повреждениями всех соединительных тканей.
—опухолью, которую постоянно сдавливает мышечная ткань.
Миозит мышц зависит именно от первопричины. При этом, симптомы могут разниться при разных источниках болезни и локализации.
Диагностика миозита
Важен осмотр врач травматолога и невролога при постановке диагноза миозит
Основная диагностика миозита – это осмотр врачом травматологом.
На приме ключевыми являются предыстория болезни и основные симптомы.
Врач пальпирует мышечную ткань и тем самым определяет тип болезни. Важно, есть ли фиброзные образования, вовлечены ли кожные покров и на сколько обширен воспалительный процесс в организме.
Анализ мочи и крови нужны для понимания уровня лейкоцитов в крови и установления возбудителя, если есть подозрение на инфекционный характер болезни. При подозрении на сепсис в обязательном порядке сдается анализ крови на стерильность.
Есть шанс выделить возбудителя и в стационарном лечении одолеть болезнь с минимальными последствиями для здоровья.
Если ставится диагноз острый миозит и наличие фиброза, то требуется ультразвуковая диагностика.Места с уплотнениями изучаются на предмет онкологии и атрофирования мышечной ткани. Возможна даже биопсия при подозрении на опухоль.
Лечение миозита
Массаж при миозите допустим при наличии остеохондроза
Поняв природу болезни, врач может рекомендовать соответствующее лечение. Чаще всего, в ход идут препараты для устранения первичного заболевания.
Для профилактики назначаются специальные мази для локального применения на основе диклофенака и обезболивающего. Так же рекомендованы обезболивающие для дополнительного перорального применения.
Отечность снимают спиртовыми компрессами и льдом при необходимости.
Если есть риск сепсиса, то сразу назначаются антибиотики вместе с кортикостероидами.
Первые убивают патогенную флору, а вторые активно работают над остановкой роста зоны поражения.
При лечении миозита важную роль отводят физиотерапии.
Электрофорез с противовоспалительными препаратами стимулирует быстрое снятие болевого синдрома и уход отечности. Рекомендован покой и снижение риска получения травм зон с миозитом.
При поражении суставов показаны хондропротекторы на растительной основе и местный массаж.
Любой миозит лечение подразумевает комплексное. Важна очень и вспомогательная иммуно стимулирующая терапия.
Не нужно забывать, что именно от иммунитета зависит то, на сколько серьезными могут быть дальнейшие заражения стрептококками или стафилококками.
Лечение миозита народными средствами
Лечение миозита народными средствами разнообразно и всегда эффективно, если нет сепсиса или серьезных операционных вмешательств.
Чаще всего, природными средствами достигается именно снятие общих симптомов и поддержание мышц в надлежащем тонусе.
Если есть внешний отек тканей, то листья лопуха и капуста придутся к месту.
Плюс, можно втирать настои прополиса, золотого уса и сирени. Они стимулируют уменьшение воспалительного процесса и восстановление мышечной ткани.
Ромашка при миозите снимает восполнение и отек
Для приема в качестве настоев рекомендованы фитосборы на основе ромашки, календулы, березовых почек, тысячелистника обыкновенного, зверобоя. Параллельно в виде чаев можно пить заваренные цветы липы, листья мяты перечной, мелисы, ветки вишни и малины.
Если ослаблен иммунитет, то подключают эхинацею, цветы бузины, ягоды калины и плоды аниса.Хорошо дополняют общую схему листья столетника с сахаром.Но тут важно не сразу употреблять их в пищу, а дать срезанным мясистым частям полежать день в холодном месте. Тогда эффект будет сильнее.
Продукты пчеловодства при лечении миозита не на последнем месте. Маточное молочко, пыльцу и мед нужно употреблять в еду. А при артритах и артрозах – делать парафиновые компрессы в зонах повреждения.
Это поможет наступлению быстрого облегчения и будет стимулировать иммунную систему.
Источник: https://vrachvdome.ru/miozit-simptomy-prichiny-diagnostika-lechenie.html
Что представляет собой воспаление мышцы руки: лечение и этиология заболевания
Нередко в медицинской практике встречается такая патология, как воспаление мышцы руки, лечение которой может осуществляться в домашних условиях. Воспаление скелетных мышц, которые участвуют в двигательных актах человека, называется миозитом.
Он может возникнуть у любого человека. Чаще всего данный недуг связан с образом жизни. Установлено, что воспаление мышц рук является профессиональным заболеванием. Чаще всего данная патология диагностируется у взрослых лиц, но может выявляться и у детей.
Какова этиология, клиника и лечение миозита рук?
Особенности воспаления мышц руки
Миозит — это большая группа заболеваний скелетной мускулатуры, протекающая со схожей симптоматикой. Этиология при этом может быть самой различной. Воспаление мышц может быть самостоятельной болезнью или проявлением другом патологии, например, туберкулеза.
Нередко мышцы поражаются при системных заболеваниях (красной волчанке, ревматоидном артрите, дерматомиозите). Мышцы руки отвечают за выполнение целенаправленных действий, они отвечают за точность движений.
Руками человек выполняет всю работу, поэтому очень важно, чтобы мышцы рук хорошо функционировали. В области верхних конечностей множество групп мышц. В том случае, если воспаляется только одна из них, имеет место локальный миозит.
Очень часто в процесс вовлекается сразу несколько групп мышц, тогда данное состояние называется полимиозитом.
В зависимости от этиологии и течения заболевания выделяют следующие формы воспаления мышц рук:
- инфекционное;
- посттравматическое;
- гнойное;
- токсическое;
- паразитарное.
Если поражение мышцы руки является самостоятельным заболеванием, то оно называется оссифицирующим миозитом. Известно, что мышцы непосредственно контактируют с кожей тела человека. Иногда воспалительный процесс затрагивает кожные покровы, и возникает дерматомиозит.
Этиологические факторы
Воспаление мышц на руке может возникать по разным причинам. При этом могут поражаться мышцы плечевого пояса, предплечья, плеча и кисти. Все причины условно можно разделить на внешние и внутренние.
Внешние причины включают в себя:
- тяжелые нагрузки на мышечный аппарат руки;
- неподготовленность мышц перед занятием спортом;
- длительное мышечное напряжение во время работы;
- местное переохлаждение;
- пребывание в холодной воде (купание в проруби);
- злоупотребление алкоголем;
- употребление наркотиков (кокаина);
- механическую травму руки.
Ко внутренним этиологическим факторам относятся следующие: наличие у человека в анамнезе аутоиммунных заболеваний, тяжелое течение гриппа, ревматизма, ангины, брюшного тифа; наличие в организме паразитов (трихинелл, эхинококков), воздействие токсических веществ.
Временное воспаление может возникнуть на фоне приема некоторых лекарственных препаратов («Колхицина», «Интерферона», статинов). Иногда причиной поражения мышц в области руки (предплечья) становится ошибка медицинского персонала при проведении внутримышечных инъекций.
В данной ситуации может развиться гнойный миозит.
Миозит мышц рук часто встречается у лиц, занимающихся определенным видом деятельности. В группу риска входят водители, программисты, музыканты (пианисты, скрипачи).
В процессе их деятельности мышцы постоянно находятся в напряжении. Способствует этому неудобная рабочая поза. Самая простая причина — травма мышц руки.На фоне травмы может происходить разрыв мышечных волокон. Это приводит к отеку и воспалению.
Симптомы миозита рук
Клинические проявления воспаления мышц рук немногочисленны. Основными симптомами являются:
- боль в руке, усиливающаяся при движении;
- появление в мышцах узелков;
- припухлость пораженной области;
- покраснение кожи;
- слабость в конечности;
- напряжение мышц.
Миозит может протекать в острой и хронической форме. Острое воспаление характеризуется бурным началом. Чаще всего это происходит при инфекционных заболеваниях, травмах. Если травма открытая, то воспаление развивается в результате инфицирования раны.
Острое гнойное воспаление может сопровождаться повышением температуры тела и другими симптомами интоксикации (слабостью, недомоганием). Нередко нарушается функция суставов. В случае острого воспаления мышц кисти человек не может выполнять работу.
Что же касается хронической формы миозита, то она нередко развивается на фоне острого воспаления, когда не оказана должная медицинская помощь. По распространенности воспаление мышц рук уступает миозиту в области шеи или поясницы.
При воспалении мышц рук ограничивается подвижность последних. Больной человек не в состоянии поднимать руки (в случае поражения мышц плечевого пояса). Иногда встречается нейромиозит. Его особенность в том, что наряду с мышцами поражаются нервы.
Это способствует нарушению чувствительности в руках, снижению силы мышц, сильной боли. Характерным признаком нейромиозита является симптом натяжения. Иногда глубоко под кожей можно прощупать узелки или участки уплотнения. Эти симптомы указывают на фибромиозит.
В данной ситуации мышечная ткань замещается на соединительную.
Диагностические мероприятия
Миозит можно спутать с другими заболеваниями опорно-двигательного аппарата (тендинитами, тендовагинитами, артритами). Обращаться по поводу болей в руке можно к терапевту, ревматологу, невропатологу.
Диагностика включает в себя опрос пациента, внешний осмотр, пальпацию пораженной области, проведение лабораторных исследований (анализа крови и мочи), определение чувствительности, оценку движения в пораженной конечности.
При опросе пациента врач должен обратить внимание на последовательность появления симптомов, основные жалобы больного, перенесенные ранее заболевания, наличие в анамнезе хронической патологии. Большое диагностическое значение имеют указания на травму, характер труда, занятие спортом.
Осмотр пациента вначале осуществляется визуально. Затем проводится пальпация пораженной области. С помощью пальпации можно выявить локальную болезненность, наличие уплотнений. Лабораторное исследование позволяет выявить признаки воспалительного процесса.Для исключения аутоиммунных заболеваний проводятся ревмопробы. При этом оценивается содержание в крови белков острой фазы (C-реактивного протеина), ревмофактора, антинуклеарных антител. При выявлении полимиозита или дерматомиозита может делаться биопсия.
Как вылечить миозит
При воспалении мышцы руки лечение должно быть комплексным.
Терапевтические мероприятия включают в себя применение мазей, гелей, оказывающих противовоспалительное и обезболивающее действие; массаж, иглоукалывание, мануальную терапию, устранение основной причины воспаления.
При негнойном миозите инфекционной этиологии можно использовать следующие гели: «Фастум гель», «Апизартрон», «Финалгель». Эти средства уменьшают воспаление, улучшают обменные процессы в мышцах, снимают мышечное напряжение.
Для устранения болевого синдрома применяются анальгетики в форме таблеток. Для лечения детей нередко используется мазь «Доктор Мом». Лечение острого миозита также включает в себя обеспечение покоя пораженной конечности.
В случае развития гнойного воспаления применяются антибактериальные препараты. Они могут вводиться инъекционным способом или перорально.
При гнойном миозите проводить массаж нельзя, так как это может способствовать распространению инфекции и развитию пиемии (сепсиса). Очень важно этиологическое лечение. Если миозит развился на фоне сифилиса или ревматизма, применяются лекарства, активные в отношении этих болезней. При паразитарном миозите показаны антигельминтные препараты.
При негнойном воспалении может проводиться физиотерапия. При полимиозите и дерматомиозите рекомендуется лечение «Преднизолоном». В некоторых случаях лечение может быть хирургическим. При гнойном воспалении проводится вскрытие места нагноения, дренирование и последующее применение повязок с антибактериальными мазями.
Если воспаление мышц связано с профессией, требуется на время отказаться от работы.
Условия труда имеют большое значение в комплексном лечении миозита рук. При любых симптомах миозита следует своевременно обращаться к врачу.Источник: https://zdorovyiskelet.ru/raznoe/vospalenie-myshcy-ruki-lechenie.html
Миозит (воспаление мышц) шеи: симптомы и лечение
Острый воспалительный процесс, который затрагивает мышцы шейно-плечевого пояса, носит название миозит мышц шеи. Заболевание может возникать у казалось бы здоровых людей под воздействием различных факторов, например, после нахождения на сквозняке, холоде, после сна или вынужденного длительного нахождения в неудобной позе.
Шейный миозит лечится достаточно легко, но доставляет много неудобств. Нередко при воспалении мышц человеку с трудом даются обычные движения повседневной жизни.
Тяжелые формы миозита шейных и плечевых мышц сопровождаются очень неприятными симптомами: больному не удается самостоятельно держать голову, особенно, при попытке прилечь или встать, поднимать и удерживать руки навесу, фиксировать какие-либо предметы в руках.
Выделяют следующие причины возникновения миозита:
- Инфекции. К развитию заболевания нередко приводят перенесенные ОРВИ, ангина, тонзиллит. Постинфекционная форма миозита возникает в результате дисбаланса иммунитета.
- Профессиональная деятельность, род занятий, спсобствующий спазмированию мышц шеи. Заболеванию в большей степени подвержены операторы компьютеров, пианисты, скрипачи – то есть люди, ежедневно вынужденно находящиеся в неудобной позе в течение нескольких часов.
- Травмы. Миозит может возникнуть в результате прямых ударов в область шеи, ушибов и переломов верхних конечностей.
- Переохлаждения, влияние сквозняков, когда пациент говорит, что застудил мыщцы шеи.
- Длительные стрессовые ситуации.
- Паразитарные инфекции. Заражение ими приводит к общей интоксикации, от которой помимо внутренних органов, страдают еще и мышцы.
- Болят мышцы шеи и при таких заболеваниях позвоночника и суставов, как: грыжи межпозвоночных дисков, остеохондроз, унковертебральный артроз, спондилез.
- Токсические воздействия, возникающие на фоне нарушения обмена веществ при диабете, хронической подагре, общих отравлениях организма химическими веществами. Возникновение миозита может быть связано с кокаиновой зависимостью, алкоголизмом.
Стоит отметить, что в некоторых случаях миозит развивается в результате воздействия сразу нескольких провоцирующих факторов.
У подростков мышечные боли могут возникать после физического перенапряжения, тяжелых спортивных тренировок, при стрессовой ситуации во время сдачи экзаменов.
Миозит мышц шеи, симптомы
Шейный миозит развивается спустя несколько часов после воздействия неблагоприятных факторов на организм.
Для воспаление мышц шеи характерны следующие симптомы:
- Интенсивные болевые ощущения в шее, отдающие в лицо, волосистую часть головы, плечи.
- Резкое ограничение движений в области поражения.
- Болезненность при ощупывании и уплотнение мышечных волокон.
- Гиперемия или покраснение, разливающееся над воспаленным участком.
- При миозите болевые ощущения не исчезают даже после отдыха и продолжают беспокоить в состоянии покоя.
Симптомы заболевания чаще всего проявляются после сна.
Формы или виды миозитов мышц
Известны несколько разновидностей воспаления мышц шейной области, отличающихся по этиологии и течению.
- Под гнойным миозитом понимается патологическое состояние, для которого характерно повышение температуры тела, а также симптомы интоксикации. При поворачивании головы и ощупывании боль усиливается. В пораженном участке отмечается отек мягких тканей, покраснение и уплотнение кожи. Через несколько дней после начала заболевания в воспаленной области во время ощупывания обнаруживается гной.
- При инфекционной негнойной форме миозита в районе прикрепления мышц отмечаются резкие болевые ощущения, которые усиливаются во время активных движений. Во время осмотра врачом у пациента глубоких мышц шеи и верхней части спины обнаруживаются небольшие болезненные уплотнения (точки Корнелиуса), округлые или продолговатые студнеобразные образования — миогелезы (затвердения), меняющие свою форму при надавливании (симптом гипертонуса Мюллера).
- Нейромиозит представляет собой состояние, для которого характерно поражение не только шейных мышц, но и периферических нервных волокон. Наблюдаются симптомы натяжения и выраженный болевой синдром.
- Для полифибромиозита свойственно тяжелое течение, с заменой мышечной ткани на фиброзную (соединительную) и резким ограничением двигательной активности. В данном состоянии мышцам не удается расслабиться ни во время сна, ни под анестезией.
- Болезнь Мюнхмейра или оссифицирующий прогрессирующий — очень тяжелое и редкое генетическое заболевание, встречающееся чаще всего у мальчиков детского или юношеского возраста. В результате воспалительных процессов происходит постепенная кальцификация и окостенение мышц, апоневрозов, сухожилий. Двигательная активность ограничивается, а в мышцах шеи, спины, головы прощупываются пластинчатые уплотнения. В дальнейшем развитии болезнь опускается, захватывая другие мышцы – брюшные, бедренные и ниже.
- Дерматомиозит на начальном этапе может затрагивать поверхностные мышцы шеи, кожу, сопровождается фиолетовыми или красными высыпаниями, отечностью век – симптом «лиловых очагов». Пациенты жалуются на мышечную слабость и боли. Опасными симптомами являются поражения глотательной и дыхательной мускулатуры, когда у больного появляется гнусавый голос, проблемы с глотанием и дыханием.
- Полимиозит, чаще всего, встречаются у женщин. Заболевание считается одной из самых тяжелых форм воспаления мышц. Протекает с повышенной температурой, мышечными болями и прогрессирующей мышечной слабостью, ведет к поражению внутренних органов, может осложняться гнойной инфекцией и кальцинозом.
При диагностике миозита специалист проводит:
- наружный осмотр больного и пальпаторное обследование;
- далее может быть назначен анализ крови для диагностики воспалительных явлений в организме;
- подтвердить или опровергнуть повреждение волокон мышечной ткани можно с помощью электромиографии;
- в случае необходимости проводится дополнительное обследование мышечных участков посредством проведения биопсии;
- отличить миозит от остеохондроза шейного отдела, схожие по проявлению болевых симптомов, можно с помощью рентгенологического обследования.
Лечение миозита шеи
Лечение миозита мышц шеи должно быть комплексным. Наиболее подходящие методы воздействия определяются специалистом исходя из причин, вызвавших проблемы со здоровьем.
Медикаментозная терапия
Лечение шейного миозита включает в себя:
- применение обезболивающих лекарств и нестероидных противовоспалительных препаратов нового поколения. Анальгетики, как правило, назначаются на весь курс лечения, противовоспалительные медикаменты – до исчезновения симптомов воспаления;
- при паразитарной форме миозита применяются антигельминтные средства;
- при гнойном миозите требуется вскрытие гнойника и использование антибиотиков;
- для улучшения кровообращения, снятия спазмов и снижения болевых ощущений в мышцах назначаются согревающие мази.
Немедикаментозное лечение
Неплохой лечебный эффект дают иглоукалывание, массаж, мануальная терапия. Подобное воздействие способствует устранению напряжения мышц, возвращению их нормального анатомического положения.
При остром миозите рекомендуется придерживаться диеты. Следует исключить из рациона соленые, жареные, острые блюда. Выводу токсинов из организма способствуют продукты, содержащие клетчатку (капуста, морковь и др.), а так же обильное питье.
Лечебная физкультура (ЛФК) усиливает эффективность основной терапии. Регулярное выполнение упражнений помогает растянуть мышцы шеи и снять напряжение, уменьшить болевой синдром.
Лечение в домашних условиях
Отвечая на вопрос, как лечить миозит шеи, народная медицина предлагает свои методы, которые могут предупредить распространение воспаления и уменьшить период использования медикаментов:
- Снять болевые ощущения можно с помощью компресса из капустных листьев. Для этого натертые хозяйственным мылом и обсыпанные содой листья прикладываются к шее, закрепив шарфом, и оставляются на ночь.
- Помогает при шейном миозите смесь из яичного желтка, смешанного со скипидаром (1 ч.л.) и яблочным уксусом (1 ст.л.). Все ингредиенты смешиваются, доводятся до консистенции густой сметаны и используются для растирания.
- Снять воспаление можно с помощью листьев лопуха. Шесть листьев растения обдаются кипятком, складываются в стопку и прикладываются к шее в зафиксированном шарфом виде.
Шейный миозит является достаточно серьезным заболеванием, имеющим склонность к хроническому течению.
Эффективность лечения зависит не только от компетенции врача, но и от стремлений самого больного к выздоровлению. Ведь только при доведении назначенного курса до конца можно предупредить переход острой фазы заболевания в хроническую.
Что предпринять при болях, сопровождающих миозит мышц шеи? Ответ на этот вопрос в видео дает врач-невролог.
Об авторе:Затурина Ольга Владимировна, невролог, гирудотерапевт.
Стаж 17 лет.
Источник: https://pomogispine.com/zabolevaniya/miozit/myshc-shei.html
Миозит мышц спины
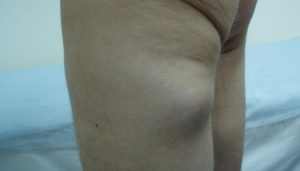
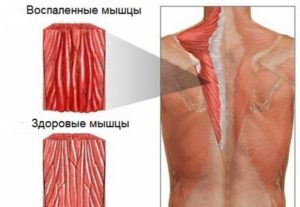
Миозит мышц спины – воспалительный процесс, поражающий скелетные (поперечнополосатые) мышцы. Миозит характеризуется непосредственным повреждением самой мышечной ткани с постепенным ее разрушением. Следствием становится нарастающее мышечное ослабевание с развитием их атрофии.
Врач: Шишкина Ольга ✓ Статья проверена доктором
Воспаление может затрагивать только одну мышцу, тогда диагностируют локальный миозит.
Если в процесс вовлечено несколько мышечных групп, говорят о полимиозите. Иногда воспаление мышечной ткани сочетается с повреждением кожных покровов, в этих случаях следует заподозрить тяжелую аутоиммунную патологию — дерматомиозит.
Заболевание имеет острое или хроническое течение, причем острый миозит при недостаточной терапии может переходить хронический процесс. Мышцы спины среди остальной скелетной мускулатуры наиболее часто подвергаются воспалению.
Усиленные занятия спортом или длительное нахождение в неудобной позе негативно сказывается на состоянии спинных мышц, приводя к их воспалению.
Однако существуют и другие факторы, приводящие к возникновению миозита.
Причины проблемы
- Бактериальные и вирусные заболевания, находящиеся в разгаре или недавно перенесенные;
- переохлаждение, сквозняки, чрезмерная физическая нагрузка на холоде;
- аутоиммунный процесс;
- паразитарные заболевания;
- продолжительное нахождение в неудобной позе, что встречается среди водителей, программистов, музыкантов;
- интоксикации, в том числе злоупотребление наркотиками и алкоголем;
- отсутствие достаточной физической нагрузки, например, при длительном постельном режиме;
- мышечные судороги;
- травмы;
- нервное перенапряжение или длительный стресс.
Некоторые ревматические заболевания могут сопровождаться умеренно выраженными симптомами миозита: к ним относятся красная волчанка, ревматоидный артрит.
Заболевание нередко возникает у спортсменов, которые не рассчитали возможностей своего организма. Чрезмерная физическая активность приводит к микроразрывам мышечных волокон, что заканчивается воспалительным процессом.
Чаще всего после продолжительного отдыха мышечная ткань быстро восстанавливается. Однако обширное повреждение может закончиться развитием мышечного некроза.
Симптомы острого и хронического заболевания могут отличаться друг от друга.
Начало заболевания проявляется локальной болью в поврежденных мышцах ноющего характер с тенденцией к постепенному нарастанию. Симптомы усиливаются при движении и не проходят в состоянии покоя. При некоторых формах болезни в поврежденных мышечных волокнах образуются плотные узелки (симптом Корелиуса), они становятся источником боли.
Воспаленные мышцы спины напряжены, уплотнены, могут иметь некоторую отечность. При острой форме может возникнуть повышение температуры, озноб, покраснение кожи над пораженным участком. Двигательная активность сильно ограничена из-за постоянной боли.
Гнойная форма заболевания
При непосредственном повреждении кожи спины, например, в результате травмы, при неудачно проведенных медицинских манипуляциях возможно попадание в ткани различных микроорганизмов (стрептококков, стафилококков). Не исключено развитие гнойной формы миозита.
Симптомами заболевания являются:
- Острое начало;
- лихорадка;
- сильная боль в мышцах;
- отек;
- рефлекторная контрактура суставов (при миозите спины — нарушение подвижности позвоночника);
- уплотнение, спазм мышц.
Через несколько дней при гнойном миозите в области воспаления возникает расплавление тканей, появляются очаги «зыбления». Без помощи хирурга не обойтись.
Причины и симптомы хронического миозита
Хроническое воспаление чаще всего является следствием не полностью вылеченного острого миозита. Болевые ощущения выражены не столь интенсивно, они появляются периодически и имеют ноющий характер.
Хроническая форма может протекать в виде фибромиозита.
Под кожей образуются болезненные спайки, состоящие из мышц, сухожилий, кровеносных сосудов и нервных окончаний.
Симптомы миозита:
- подкожные узелки;
- болезненное затвердение мышц;
- инфильтрат в подкожной клетчатке (целлюлит);
- наличие «валика» при надавливании на мышцу;
- отложение солей мочевой кислоты.
Болевые точки расположены в диффузном порядке, симптомы болезни усиливаются при ощупывании пораженной области, изредка наблюдаются расстройства кожной чувствительности.
Иногда хронический миозит протекает без выраженных болевых ощущений, а единственным симптомом болезни становится мышечная слабость. Она может быть постоянной или выявляться только при специальных методах тестирования.
Посмотрите видео
https://feedmed.ru/bolezni/oporno-dvigatelnoi/miozit-myshc.html
Дерматомиозит и его характеристика
Дерматомиозит относится к аутоиммунным заболеваниям и проявляется прогрессирующей мышечной слабостью. Провоцирующим фактором нередко становится воздействие солнечной инсоляции, стрессы, вирусные инфекции. Заболевание чаще поражает женщин молодого и зрелого возраста.
Сначала на коже появляется эритема – покраснение, которое чаще локализуется в области зоны декольте, над локтевыми и коленными суставами, на задней поверхности плеч, на веках и скулах. В дальнейшем присоединяется шелушение ладоней, трещины на коже рук («руки механика»).
Прогрессирование болезни приводит к нарастающей мышечной слабости, которая постепенно и неуклонно прогрессирует. Дерматомиозит может быть предвестником онкологической патологии, поэтому при появлении подобных симптомов пациента необходимо тщательно обследовать.
При длительном течении миозита развивается мышечная слабость, а затем — атрофия мышц спины. Сначала пациенту становится тяжело подниматься по лестнице, длительно ходить.При прогрессировании заболевания возникают сложности: подняться с постели, привести тело в вертикальное состояние, оторвать голову от подушки становится невыполнимой задачей.
Диагностика и схожие симптомы
Поставить диагноз «миозит мышц» может только врач, он определит, где источник боли. Ведь это патологическое состояние легко можно спутать с другими заболеваниями: остеохондрозом позвоночника, люмбаго, протрузией и грыжей межпозвоночных дисков.
Эти болезни имеют схожие симптомы: боль в области спины, напряжение и припухлость мышц, прострелы, скованность движений. При длительном течении, как миозита, так и остеохондроза со временем развивается мышечная атрофия. Боль в области поясницы может свидетельствовать о заболевании почек.
Поэтому не стоит полагаться на собственные познания и обратиться к врачу как можно быстрее.
Методы диагностики миозита:
- Электромиография используется для определения функционального состояния мышечной ткани и проводится с помощью введенных в кожу игольчатых электродов. Метод позволяет определить участок повреждения (топику), распространенность и выраженность процесса.
- Магнитно-резонансная томография помогает выявить зоны мышечного повреждения на данный момент и в динамике.
- Биопсия мышц используется в редких случаях. Через маленький разрез на коже доктор берет кусочек мышечной ткани, который затем исследуется под микроскопом. Наиболее достоверный диагностический метод.
- Клинические анализы крови и мочи (для выявления воспаления и исключения другой патологии).
- Исследование крови на наличие аутоантител помогает выявить аутоиммунное заболевание.
- В биохимическом анализе крови возможно повышение уровня некоторых ферментов, например, увеличение показателей креатинкиназы свидетельствует о повреждении мышечной ткани.
Лечение антибиотиками и обезболивающими
Следует сказать, что при правильном и своевременном лечении миозита мышц спины симптомы обратимы. Лекарственные препараты подбирает врач исходя из причин возникновения заболевания.
При инфекционном поражении мышц применяются антибиотики. Если заболевание вызвано гельминтами, используются противопаразитарные препараты.
При миозите мышц пациенту рекомендуется ограничить физическую активность, оптимальным решением будет постельный режим.
До прихода врача можно принять обезболивающие препараты: Диклофенак, Ибупрофен, Индометацин. Желательно больной участок укутать теплом. Допускается использование согревающих и противовоспалительных мазей.
ПОДЕЛИСЬ И РАССКАЖИ ДРУЗЬЯМ
Источник: https://FeedMed.ru/bolezni/oporno-dvigatelnoi/miozit-myshc.html


