дискомфортное сжения матки
Стеноз шейки матки – чем вызвано и чем опасно сужение цервикального канала?
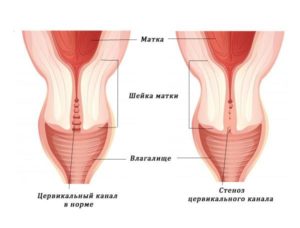
В полых органах или органах, имеющих канал с входным и выходным отверстиями, в результате различных причин, приводящих к структурным изменениям их стенок или механического сдавливания извне, возможно уменьшение (сужение) диаметра канала или его отверстий. Таковыми являются стеноз и стриктура шейки матки, в которой имеется канал, соединяющий ее полость с влагалищем. Внутренний зев (отверстие) открывается в полость матки, наружный — во влагалище.
Стеноз и стриктура по сути своей равнозначные понятия.
Однако в практическом отношении если термин стеноз шейки матки — это патологическое сужение любой причины на одном из участков цервикального канала, сопровождающееся полным или частичным нарушением его проходимости, то термин «стриктура», также означающий сужение с нарушением проходимости, применяется, как правило, при сужениях органического характера, возникших в результате рубцовых процессов.
Причины стеноза шейки матки
В зависимости от причины сужение может быть врожденным или приобретенным, а также истинным, которое формируется в результате изменений непосредственно в стенках самого органа, и ложным, обусловленным его деформацией или сдавлением извне опухолевидным образованием или каким-либо другим патологическим процессом.
Основными причинами являются:
- Хронический (реже острый) эндоцервицит, представляющий собой воспалительный процесс слизистой оболочки. В 70% он встречается среди женщин репродуктивного возраста, значительно реже — в перименопаузальный период. Чаще всего воспаление вызывается хламидийной, микоплазменной, вирусной, смешанной инфекцией, реже — трихомонадами, стафилококками и стрептококками. Хронические воспалительные процессы способствуют формированию стеноза как в области внутреннего (чаще) и наружного зева цервикального канала, так и на его протяжении.
- Травматические повреждения (разрывы) во время родов.
- Грубое зондирование, неоднократные медицинские инструментальные аборты и диагностические выскабливания.
- Рубцовые изменения после «прижигания» эрозии посредством диатермокоагуляции, радиоволновой коагуляции, криодеструкции, лазерной вапоризации, аргоноплазменной абляции, петлевой электроэксцизии, использования химических препаратов (Солковагин), а также рубцовые изменения после конизации, представляющей собой процедуру иссечения патологически измененного участка слизистой оболочки в области наружного зева. Эти манипуляции создают условия, при которых чаще формируется стеноз наружного зева шейки матки.
- Хирургические вмешательства по поводу неопластических процессов, шеечно-влагалищных свищей, пластические операции по поводу старых разрывов и деформаций влагалищной части шейки.
- Опухолевидные образования (кистозные образования, полипы, миомы и фибромиомы) в области нижних отделов тела матки, сдавливающих внутренний зев.
- Злокачественные опухоли.
- Лучевая терапия.
- Период менопаузы, во время и после которого постепенно нарастают дистрофические изменения тканей репродуктивных органов из-за снижения содержания женских половых гормонов (эстрогенов). В результате этого меняется их структура, ухудшается кровоснабжение, стенки становятся ригидными, внутренние половые органы уменьшаются в объеме, уменьшаются также длина и ширина цервикального канала. Стеноз шейки матки в менопаузе может постепенно перерасти в атрезию (полное заращение) цервикального канала.
Клинические проявления
Патологическое состояние, особенно если оно выражено незначительно, может протекать бессимптомно и выявляться случайно при гинекологическом обследовании по поводу беременности, воспалительных процессов, бесплодия и т. д.
Наиболее распространенные неспецифические симптомы стеноза шейки матки — это:
- отсутствие выделений крови в сроки менструальных циклов (аменорея) или их скудный объем;
- патологические выделения в межменструальный период;
- контактные кровянистые выделения, иногда с неприятным запахом;
- болезненность менструаций (дисменорея, или альгоменорея), проявляющаяся болями в нижних отделах живота, как правило, схваткообразного характера, в сочетании с иррадиацией болей в паховые области и пояснично-крестцовую область, общим недомоганием и т. д. в дни менструального цикла;
- ощущение дискомфорта или болезненности во время полового акта;
- истмико-цервикальная недостаточность;
- затрудненное раскрытие шейки во время родов, дискоординация родовой деятельности или ее слабость;
- формирование эктропиона (выворот слизистой оболочки);
- бесплодие.
Скопление крови в полости матки (гематометра) из-за отсутствия или затруднения оттока может приводить к пиометре (нагноению содержимого матки), забросу крови в фаллопиевы трубы (гематосальпинкс) с последующим нагноением (пиосальпинкс) и в полость малого таза с риском развития пельвиоперитонита. В период менопаузы и при отсутствии кровотечений симптоматика может вообще отсутствовать.
Диагностика и лечение стеноза шейки матки
Диагностика патологии осуществляется на основании вышеперечисленных симптомов, ручного гинекологического осмотра (увеличение объема органа, затруднения при введении маточного зонда, патологические выделения из наружного зева), кольпоскопии, ультразвукового исследования, магниторезонансной томографии, гистероскопии. Правильный диагноз может быть установлен с помощью одного метода исследования, например, зондирования или УЗИ, или нескольких методов, позволяющих точно диагностировать не только наличие стеноза, но и его причину.
Методы лечения могут быть:
- консервативными;
- хирургическими.
Консервативное лечение осуществляется бужированием цервикального канала. Смысл процедуры заключается в ведении в него металлических расширителей разных диаметров, начиная с наименьшего.
Она проводится ежедневно или несколько раз в неделю на протяжении нескольких недель.
В период менопаузы эффективной может оказаться терапия комбинированными гормональными препаратами в сочетании со спазмолитиками и бужированием.
[attention type=yellow]Хирургическое лечение заключается в реканализации (восстановлении канала) посредством лазерного или радиоволнового метода, гистероскопического удаления опухолевидных образований, пластических операций и т. д.
[/attention]
Выбор метода лечения полностью зависит от причины, которой обусловлено патологическое состояние.
Источник: https://ginekolog-i-ya.ru/stenoz-shejki-matki.html
Жжение во влагалище
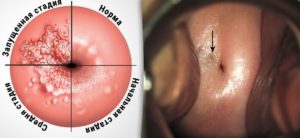
Жжение во влагалище – это неприятное субъективное ощущение внутри влагалища. Нередко оно сочетается с ощущениями зуда. Самостоятельного значения ощущение жжения во влагалище практически не имеет, так как может сопровождать значительное количество недугов, в том числе негинекологического происхождения, а также иметь физиологические причины.
С неприятными ощущениями в виде жжения, зуда или дискомфорта в области гениталий сталкивается большое количество женщин вне зависимости от состояния их гинекологического здоровья. Иногда жжение или/и зуд в области влагалища являются единственным поводом для обращения к гинекологу. В некоторых случаях жжение во влагалище появляется и проходит самостоятельно.
Область вульвы и влагалища содержит большое количество нервных окончаний, реагирующих на механические, химические, термические и многие другие виды воздействий. Появление любого из этих факторов может спровоцировать жжение в области влагалища и/или вульвы.
Ощущение жжения а в области половых органов в большинстве случаев сопровождает местные воспалительные процессы различного происхождения. Нормальная влагалищная среда отличается постоянством кислотности (pH ), а в составе ее микрофлоры преобладают молочнокислые бактерии (лактобациллы).
Лактобактерии не позволяют нежелательной микрофлоре размножаться и защищают слизистую влагалища от воспаления и инфекции.
Изменения в составе нормальной микрофлоры приводят к чрезмерному росту количества условно-патогенной или патогенной флоры, а возникшее воспаление повреждает слизистую оболочку влагалища, вызывая чувство жжения, зуда или дискомфорта.
Выраженность чувства жжения варьирует от незначительного до сильного. Оно может возникать у детей, взрослых и пожилых женщин, появляться периодически и длиться недолго или иметь постоянный характер.
Чувство жжения во влагалище у беременных или во время менструации обусловлено естественными причинами, связанными с гормональными изменениями.
Жжение во влагалище практически никогда не возникает в качестве единственного симптома. Нередко оно появляется на фоне выделений различного характера, сопровождается нарушениями мочеиспускания.
Терапия жжения во влагалище начинается после выяснения причины его появления. Если у пациентки имеется негинекологическое заболевание, способное спровоцировать вагинальное жжение и зуд, обследование и лечение проводится с учетом рекомендаций терапевта.
Причины жжения во влагалище
Жжение во влагалище наряду с ощущениями зуда, дискомфорта и боли сопровождает большинство инфекционных и воспалительных заболеваний вульвы и влагалища. Поэтому выделить в отдельную группу причины только жжения во влагалище не представляется возможным. Однако можно говорить о тех состояниях, при которых оно выражено сильнее остальных симптомов.
Чувство жжения во влагалище беспокоит женщин с воспалением влагалища – вагинитом. Причинами воспаления во влагалище чаще всего могут быть:
— изменение влагалищной среды и состава микрофлоры с последующим размножением патогенных и условно-патогенных микроорганизмов;
— специфическая флора, попавшая во влагалище вследствие незащищенного полового контакта (чаще всего – трихомонады);
— дрожжеподобные грибы Candida;
— микротравмы слизистой влагалища во время интимной близости, гинекологического осмотра, врачебных манипуляций или на фоне введения влагалищных тампонов.
Ощущение жжения во влагалище может появиться на фоне общего или местного аллергического процесса.
Некоторые химические вещества в составе гигиенических средств, интимных смазок или местных противозачаточных препаратов оказывают чрезмерное раздражающее воздействие на слизистую оболочку.Если чувство жжения во влагалище появилось на фоне использования таких средств, можно подразумевать местную аллергическую реакцию.
Сочетание жжения и зуда во влагалище с аналогичными ощущениями в области вульвы объясняется тесной анатомической связью.
Кроме того, не все женщины могут четко дифференцировать локализацию чувства жжения и употребляют фразу «где-то внутри», которая может означать как вульву, так и влагалище, а иногда все вместе.
Воспалительные и инфекционные процессы во влагалище часто спускаются на вульву, равно как с вульвы могут подняться во влагалище. Поэтому чаще всего воспалительный процесс приобретает характер сочетанного воспаления вульвы и влагалища (вульвовагинита).
Жжение и зуд во влагалище иногда появляются перед менструацией и самостоятельно исчезают после ее наступления. Это связано с изменением кислотности во влагалище. Гормональные перемены и снижение местного иммунитета во время беременности могут спровоцировать развитие местного воспаления или дисбиоза, которые приводят к появлению жжения и зуда во влагалище.
В постменопаузе слизистая влагалища претерпевает ряд физиологических изменений под влиянием угасания гормональной функции яичников. Атрофические процессы во влагалище и уретре в сочетание со снижением местного иммунитета способствуют развитию кольпита и уретрита, которые вызывают чувство жжения и зуда.
Не все причины жжения во влагалище носят гинекологический характер. Самой частой патологией, вызывающей симптомы генитального жжения и зуда, является сахарный диабет.Невротические расстройства и сильные эмоциональные переживания могут быть причиной ощущения жжения и зуда во влагалище. В свою очередь длительно существующее сильное жжение во влагалище может стать причиной неврозов.
Симптомы жжения во влагалище
При обращении к врачу пациентки жалуются на чувство жжения в области влагалища и/или вульвы в сочетании с зудом и дискомфортом.
Как правило, эти неприятные ощущения сопровождаются нарушениями мочеиспускания разной степени: от неприятного дискомфорта или жжения в области уретры до дизурических расстройств.
Нередко пациентки указывают на болезненные ощущения в области влагалища во время интимной близости.
Одним из самых частых спутников зуда и жжения во влагалище являются патологические выделения. Количество и внешний вид белей зависит от причины их появления. Любые патологические выделения указывают на наличие воспалительного процесса – вульвита, вагинита или вульвовагинита.
Значительные жидкие, беловатые на вид бели с неприятным «рыбным» запахом указывают на присутствие бактериальной инфекции. Трихомонадный вульвовагинит сопровождается обильными водянистыми желто-зелеными выделениями, имеющими специфический «пенистый» вид и очень неприятный «тухлый» запах.
Внешний вид выделений при грибковой (кандидозной) инфекции очень специфичен и является ценным диагностическим признаком заболевания. Густые беловатые выделения при кандидозе содержат белые включения в виде крошек или хлопьев, благодаря которым они становятся похожи на творог или прокисшее молоко.
Чаще других сильное жжение во влагалище провоцируют трихомонады и грибы Candida.
Чувство жжения и зуда в области влагалища и вульвы нередко сочетаются с ощущениями жжения в уретре. Как правило, оно возникает на фоне обильных выделений, содержащих большое количество патогенной микрофлоры. Бели стекают в область вульвы, вызывают воспалительные явления, которые распространяются на мочеиспускательный канал, провоцируя уретрит.
Некоторые пациентки на приеме жалуются на жжение во влагалище после мочеиспускания или жжение во влагалище при мочеиспускании по причине того, что не каждая из них может четко указать локализацию зоны дискомфорта.Наружное отверстие мочеиспускательного канала расположено в области вульвы и вовлекается в любой воспалительный процесс наружных половых органов, равно как и ткани вульвы реагируют на воспаление в уретре.
Если зона вульвы воспалена, она отвечает раздражением на химические вещества в составе мочи, поэтому при вульвитах может появиться чувство жжения после мочеиспускания в области вульвы. Если инфекция вызвала воспаление в стенках уретры, чувство жжения будет сопровождать процесс прохождения мочи по мочеиспускательному каналу.
Так как влагалище не участвует в этих процессах, жалобы не на жжение в области влагалища при мочеиспускании или жжение в области влагалища после мочеиспускания не являются достоверными, и следует вместо «влагалища» говорить «вульва».
Для диагностики очень важно установить, в какой из моментов мочеиспускания женщина ощущает жжение.
Ощущение жжения при мочеиспускании свидетельствует об инфекционном поражении мочевыводящих путей и не всегда связано с гинекологическими проблемами.
Если во время гинекологического осмотра не удается выявить наличие воспаления в области гениталий, а в анализах мочи обнаружены отклонения, пациентка нуждается в консультации терапевта.
Однако некоторые специфические воспалительные процессы (трихомониаз, гонорея) могут быстро восходящим путем распространяться на ткани уретры и вызывать воспаление.
В таких случаях жжение во время мочеиспускания сопровождают обильные гнойные выделения и местное воспаление тканей уретры и влагалища.Обнаруженные в мазке возбудители инфекции помогают поставить точный диагноз и подобрать верное лечение.
Гинекологический осмотр пациенток помогает выявить изменения тканей вульвы и влагалища воспалительного характера в виде покраснения, отека и утолщения слизистых оболочек. Пи кандидозном вульвовагините на слизистых обнаруживаются беловатые плотные пленки, кровоточащие при удалении. Для бактериального вагиноза характерно отсутствие признаков местного воспаления и наличие обильных белей.
Осмотр пожилых пациенток с чувством жжения во влагалище выявляет атрофические нарушения – истончение и бледность слизистых, сухость (очень скудные выделения), иногда – микротравмы.
Существенную помощь в диагностике может оказать экспресс-метод определения кислотности влагалищной среды (pH) с помощью специальных тестовых полосок. О патологии говорит отклонение показателей в сторону уменьшения (ниже 3,8) или увеличения (больше 4,5).
Лабораторная диагностика проводится с учетом клинических проявлений и данных осмотра.
Изучение мазков и бакпосевов из влагалища помогают точно установить возбудителя инфекции, анализы мочи выявляют патологию в мочевыводящих путях.
Если у пациенток с зудом и жжением во влагалище имеется экстрагенитальная патология или невротические нарушения, обследование дополняется консультацией врачей других специальностей.
Лечение жжения во влагалище
После должного обследования у установления достоверной причины жжения во влагалище в индивидуальном порядке назначается терапия.
Медикаментозная коррекция патологических изменений проводится только после должного осмотра и выявления причины заболевания. Выраженные воспалительные процессы подразумевают применение препаратов из разных лечебных категорий.
Физиологические причины жжения во влагалище не подлежат серьезной медикаментозной терапии. Нередко нужно лишь устранить провоцирующий жжение фактор, например, перестать пользоваться определенным гигиеническим средством или местными противозачаточными препаратами.
Если у пациентки обнаружена специфическая инфекция (трихомониаз, гонорея), требуется параллельное лечение полового партнера.Терапия зуда и жжения в области влагалища может быть местной и системной (прием препаратов внутрь).
В арсенале современной медицины существует много лекарственных форм для терапии воспалительных заболеваний вульвы и влагалища.
Каждое из них содержит антибактериальное, противовоспалительное или противоаллергическое средство или их сочетание.
Для местного лечения применяются вагинальные свечи, крем или мази с антибактериальными и противогрибковыми средствами, применяются растворы для орошения или спринцевания.
У женщин с атрофическим кольпитом применяют эстрогены в составе мазей, тяжелые случаи требуют назначение адекватной заместительной гормональной терапии.
К сожалению, нередко на приеме у врача появляются пациентки после длительного непродуктивного самолечения с признаками хронического рецидивирующего воспалительного процесса.
Ошибочно полагать, что исчезнувшие зуд и жжение означают излечение.
Нередко симптомы серьезного заболевания «замазываются» с помощью неподходящих лечебных средств, а сам патологический процесс усугубляется и переходит в хроническую форму.
Источник: http://vlanamed.com/zhzhenie-vo-vlagalishhe/
Стеноз шейки матки – чем вызвано и чем опасно сужение цервикального канала?


В полых органах или органах, имеющих канал с входным и выходным отверстиями, в результате различных причин, приводящих к структурным изменениям их стенок или механического сдавливания извне, возможно уменьшение (сужение) диаметра канала или его отверстий. Таковыми являются стеноз и стриктура шейки матки, в которой имеется канал, соединяющий ее полость с влагалищем. Внутренний зев (отверстие) открывается в полость матки, наружный — во влагалище.
Стеноз и стриктура по сути своей равнозначные понятия.
Однако в практическом отношении если термин стеноз шейки матки — это патологическое сужение любой причины на одном из участков цервикального канала, сопровождающееся полным или частичным нарушением его проходимости, то термин «стриктура», также означающий сужение с нарушением проходимости, применяется, как правило, при сужениях органического характера, возникших в результате рубцовых процессов.
Причины стеноза шейки матки
В зависимости от причины сужение может быть врожденным или приобретенным, а также истинным, которое формируется в результате изменений непосредственно в стенках самого органа, и ложным, обусловленным его деформацией или сдавлением извне опухолевидным образованием или каким-либо другим патологическим процессом.
Основными причинами являются:
- Хронический (реже острый) эндоцервицит, представляющий собой воспалительный процесс слизистой оболочки. В 70% он встречается среди женщин репродуктивного возраста, значительно реже — в перименопаузальный период. Чаще всего воспаление вызывается хламидийной, микоплазменной, вирусной, смешанной инфекцией, реже — трихомонадами, стафилококками и стрептококками. Хронические воспалительные процессы способствуют формированию стеноза как в области внутреннего (чаще) и наружного зева цервикального канала, так и на его протяжении.
- Травматические повреждения (разрывы) во время родов.
- Грубое зондирование, неоднократные медицинские инструментальные аборты и диагностические выскабливания.
- Рубцовые изменения после «прижигания» эрозии посредством диатермокоагуляции, радиоволновой коагуляции, криодеструкции, лазерной вапоризации, аргоноплазменной абляции, петлевой электроэксцизии, использования химических препаратов (Солковагин), а также рубцовые изменения после конизации, представляющей собой процедуру иссечения патологически измененного участка слизистой оболочки в области наружного зева. Эти манипуляции создают условия, при которых чаще формируется стеноз наружного зева шейки матки.
- Хирургические вмешательства по поводу неопластических процессов, шеечно-влагалищных свищей, пластические операции по поводу старых разрывов и деформаций влагалищной части шейки.
- Опухолевидные образования (кистозные образования, полипы, миомы и фибромиомы) в области нижних отделов тела матки, сдавливающих внутренний зев.
- Злокачественные опухоли.
- Лучевая терапия.
- Период менопаузы, во время и после которого постепенно нарастают дистрофические изменения тканей репродуктивных органов из-за снижения содержания женских половых гормонов (эстрогенов). В результате этого меняется их структура, ухудшается кровоснабжение, стенки становятся ригидными, внутренние половые органы уменьшаются в объеме, уменьшаются также длина и ширина цервикального канала. Стеноз шейки матки в менопаузе может постепенно перерасти в атрезию (полное заращение) цервикального канала.
Клинические проявления
Патологическое состояние, особенно если оно выражено незначительно, может протекать бессимптомно и выявляться случайно при гинекологическом обследовании по поводу беременности, воспалительных процессов, бесплодия и т. д.
Наиболее распространенные неспецифические симптомы стеноза шейки матки — это:
- отсутствие выделений крови в сроки менструальных циклов (аменорея) или их скудный объем;
- патологические выделения в межменструальный период;
- контактные кровянистые выделения, иногда с неприятным запахом;
- болезненность менструаций (дисменорея, или альгоменорея), проявляющаяся болями в нижних отделах живота, как правило, схваткообразного характера, в сочетании с иррадиацией болей в паховые области и пояснично-крестцовую область, общим недомоганием и т. д. в дни менструального цикла;
- ощущение дискомфорта или болезненности во время полового акта;
- истмико-цервикальная недостаточность;
- затрудненное раскрытие шейки во время родов, дискоординация родовой деятельности или ее слабость;
- формирование эктропиона (выворот слизистой оболочки);
- бесплодие.
Скопление крови в полости матки (гематометра) из-за отсутствия или затруднения оттока может приводить к пиометре (нагноению содержимого матки), забросу крови в фаллопиевы трубы (гематосальпинкс) с последующим нагноением (пиосальпинкс) и в полость малого таза с риском развития пельвиоперитонита. В период менопаузы и при отсутствии кровотечений симптоматика может вообще отсутствовать.
Диагностика и лечение стеноза шейки матки
Диагностика патологии осуществляется на основании вышеперечисленных симптомов, ручного гинекологического осмотра (увеличение объема органа, затруднения при введении маточного зонда, патологические выделения из наружного зева), кольпоскопии, ультразвукового исследования, магниторезонансной томографии, гистероскопии. Правильный диагноз может быть установлен с помощью одного метода исследования, например, зондирования или УЗИ, или нескольких методов, позволяющих точно диагностировать не только наличие стеноза, но и его причину.
Методы лечения могут быть:
- консервативными;
- хирургическими.
Консервативное лечение осуществляется бужированием цервикального канала. Смысл процедуры заключается в ведении в него металлических расширителей разных диаметров, начиная с наименьшего.
Она проводится ежедневно или несколько раз в неделю на протяжении нескольких недель.
В период менопаузы эффективной может оказаться терапия комбинированными гормональными препаратами в сочетании со спазмолитиками и бужированием.
[attention type=yellow]Хирургическое лечение заключается в реканализации (восстановлении канала) посредством лазерного или радиоволнового метода, гистероскопического удаления опухолевидных образований, пластических операций и т. д.
[/attention]
Выбор метода лечения полностью зависит от причины, которой обусловлено патологическое состояние.
Стеноз шейки матки – чем вызвано и чем опасно сужение цервикального канала? — всё о заболеваниях половой сферы, их диагностике, операциях, проблемах бесплодия и беременности на MedNews.info
Женский организм по праву можно назвать ещё одним чудом света. Это источник человеческой жизни, её носитель, а разве есть на Земле более высшая ценность? Поэтому так важно женщинам заботиться о своём здоровье, и прежде всего — о репродуктивной системе.
Если она даст сбой, не будет ни полноценного зачатия ребёнка, ни спокойной беременности, ни благополучного родоразрешения.
Чтобы генофонд нашей планеты улучшался, нужна гинекология — древнейшая отрасль медицины, которая изучает и лечит заболевания, характерные исключительно для женского организма.
Слово «гинекология» образовано от двух греческих слов: «γυναίκα», что значит «женщина» И «λόγος», что переводится как «изучение»
К сожалению, не все регулярно и своевременно посещают «женского врача», даже если возникли какие-то проблемы. У одних нет времени, другие просто стесняются.
Результат — серьёзные нарушения в работе половой системы, которые негативно сказываются на репродуктивной функции женского организма.
Чем больше вы будете знать о том, что происходит с вашим организмом, тем спокойнее вы будете относиться к происходящим внутри вас процессам. Благодаря статьям, которые вы найдёте на сайте, вы сможете:
- по некоторым симптомам и признакам распознавать различные заболевания, касающиеся гинекологии, и вовремя обращаться за помощью к врачам;
- понимать терминологию, которую используют гинекологи, и не бояться этих страшных на первый взгляд слов;
- знать, как правильно подготовиться к тем или иным анализам, чтобы результаты были более достоверными;
- уметь читать результаты своих анализов.
А самое главное, чему научит этот проект всех женщин — не бояться своевременно и регулярно ходить к гинекологам. Это позволит забыть о проблемах, быть всегда жизнерадостной и красивой. Ведь женская молодость на 90% зависит от здоровья репродуктивной системы. Сайт MedNews.info готов помочь предоставить самую полезную информацию на эту тему:
- об анализах и диагностике;
- о различных женских заболеваниях;
- о зачатии и вынашивании ребёнка;
- о родах;
- о лекарственных препаратах.
Хотите быть молодой и красивой? В таком случае позаботьтесь о своём женском здоровье прямо сейчас. Здесь вы найдёте всю интересующую вас информацию — подробную, достоверную и доступную вашему пониманию. Не относитесь легкомысленно к тому, от чего зависит жизнь всего человечества, ведь каждая из вас прежде всего — Мать.
Источник: https://MedNews.info/stenoz-sheiki-matki-chem-vyzvano-i-chem-opasno-syjenie-cervikalnogo-kanala/
Стеноз шейки матки
Патологическое состояние, характеризующееся сужением канала шейки матки, называется стенозом шейки матки. Как итог — нарушается проходимость цервикального канала, естественное оплодотворение яйцеклетки, вынашивание беременности и роды становятся невозможными.
Все заболевания Аденомиоз маткиАменореяАновуляцияАнтифосфолипидный синдромАнэмбрионияАстенотератозооспермияВарикоцелеВнематочная беременностьВоспаление маточных трубВоспаление придатка яичкаВоспаление придатковВПЧГенитальный герпесГидросальпинксГиперандрогенияГиперкортицизмГиперпролактинемияГипогонадизм женскийГипогонадизм мужскойГипоплазия яичекГипоспадияГонореяДвурогая маткаДисгенезияДисменореяДисплазия шейки маткиДисплазия шейки матки 1 степениДисплазия шейки матки 2 степениДисплазия шейки матки 3 степениДисфункция яичниковЗагиб маткиИнфантилизм маткиКандидозКрипторхизмМикоплазмозМикроаденома гипофизаМиома маткиМонорхизмМуковисцидозНепроходимость маточных трубОлигозооспермияОлигоменореяОлигоспермияПоликистоз яичниковПолип эндометрияРанний климаксСактосальпинксСальпингитСальпингоофоритСиндром Вольфа-ХиршхорнаСиндром истощения яичниковСиндром Иценко КушингаСиндром КальманаСиндром ПатауСиндром Штейна ЛевенталяСиндром ЭдвардсаСифилисСпаечный процесс малого тазаСпайки в малом тазуСпайки в маткеСпайки в маточных трубахСпайки на яичникахСтеноз шейки маткиТератозооспермияТрихомониазУреаплазмозФибромиома маткиХламидиозХронический аднекситХронический эндометритЦервицитЦиститЦитомегаловирусЭндоцервицитЭрозия шейки матки
Все справочники Клиники по лечению бесплодияСловарь заболеванийСловарь лекарствСловарь терминовСправочник ЖКСправочник интернет-ресурсов
По мнению ученых, патология может быть врожденного или приобретенного характера.
Кроме того, различают истинный и ложный стеноз. В первом случае отмечаются нарушения непосредственно в цервикальном канале, во втором — сужение обусловлено сдавлением шейки матки наружными опухолями и другими патологическими факторами.
Стеноз препятствует нормальному оттоку отторженного эндометрия и кровянистых масс во время очередной менструации.
Как результат — кровь скапливается в полости органа, доставляя дискомфорт пациентке, повышается вероятность развития внутреннего и внешнего эндометриоза.Нередко сужение прогрессирует в полную атрезию, или заращение. Естественное зачатие в таком случае становится невозможным.
Причины
Основной этиологический фактор стеноза канала шейки матки — острый или хронический воспалительный процесс, поражающий цервикальный канал (эндоцервицит). Кроме того, истинное сужение может быть вызвано рубцовыми изменениями, сформировавшимися вследствие травматического повреждения при родах, абортах, диагностических выскабливаниях.
Кроме того, образованию рубцов могут способствовать:
- радиотерапия;
- диатермокоагуляция;
- ножевая и петлевая конизация;
- криодеструкция;
- другие оперативные вмешательства на шейке матки.
Несколько реже стеноз обусловлен опухолевым процессом, спаечный процесс в малом тазу.
Клиническая картина
Зачастую стеноз шейки матки протекает без выраженных внешних клинических симптомов, и диагностируется только при профилактическом осмотре или обследовании по поводу других заболеваний.
В некоторых случаях пациентки все же жалуются на атипичные выделения перед месячными, отсутствие менструации, боль внизу живота, усиливающуюся при половом акте, бесплодие.
При объективном осмотре о стенозе может говорить эктропион — выворот слизистой оболочки цервикального канала во влагалище, видимые невооруженным глазом новообразования, рубцы.
Диагностика
Диагностировать сужение шейки матки можно при объективном исследовании. Для подтверждения диагноза необходимо провести УЗИ и гистероскопию. Только опираясь на результаты дополнительных методов обследования и сопоставляя их с данными клинической картины, можно сделать окончательные выводы о состоянии здоровья пациентки.
Лечение
Основной метод лечения стеноза цервикального канала на сегодняшний день — лазерная реканализация, при которой спайки и рубцы удаляются при помощи лазера. Если по каким-либо причинам провести ее невозможно, женщине предлагают конизацию шейки матки.
Альтернативой малоинвазивным операциям является бужирование цервикального канала при помощи специального инструмента. Результат бужирования зависит от выраженности изменений. Длительность процесса — от нескольких недель до нескольких месяцев.
В клинике «АльтраВита» есть все необходимое для диагностики и лечения стеноза шейки матки. Чтобы проконсультироваться у врача по поводу нозологии и ее лечения, позвоните по указанному на сайте номеру телефона и запишитесь на прием.
Источник: https://altravita-ivf.ru/informatsiya-dlya-patsientov/spravochnik-zabolevanij/stenoz-sheyki-matki.html
Лечение стриктуры и стеноза шейки матки: выхода нет?
Под терминами «стриктура» и «стеноз» в гинекологии подразумевают сужение канала шейки матки разной степени, вплоть до полного закрытия. Это процесс протекает бессимптомно до тех пор, пока не нарушается отток менструальных выделений и в матке скапливается кровь. Результатом становится воспаление и нагноение внутренних оболочек.
Нужно ли лечить стриктуру и стеноз? Само не рассосется!
Лечить стриктуру или стеноз шейки матки необходимо сразу же после выявления — это состояние, вне зависимости от причины, склонно к прогрессированию. Начавшееся воспаление в матке быстро распространяется и при присоединении инфекции несет угрозу жизни, так как все заканчивается сепсисом — заражением крови.
Эта патология встречается нечасто, поэтому правдивую информацию о ее лечении в сети интернет найти сложно, что вызывает многочисленные домыслы и вопросы у пациенток. В связи с этим есть смысл внести ясность в схему правильного лечения сужений шейки матки.
Что делать, если обнаружено сужение шейки матки
Стеноз или стриктура обнаруживается на приеме у гинеколога по поводу нарушений менструального цикла, болей в животе или общего плохого самочувствия. Самостоятельно диагностировать патологию невозможно, так как она имеет общие с другими гинекологическими заболеваниями симптомы.
Узнав о таком диагнозе, не стоит паниковать — в настоящее время существует несколько малотравматичных методов лечения этой болезни. При своевременном обращении к хорошему специалисту, все обойдется без осложнений и быстро заживет.
Как лечат стриктуру и стеноз матки
Выбор методики лежит в компетенции гинеколога и зависит от причины сужения канала.
- Сужение шейки может быть следствием рубцевания тканей после проведения гинекологических манипуляций. Диагностические выскабливания, хирургические аборты, искусственные роды травмируют шейку матки, она грубеет и утолщается, сужая просвет. Частая причина стриктуры — заболевание эндометриоз (разрастание слизистой оболочки матки). Все это требует иссечения загрубевших или разросшихся тканей.
- При стенозах, вызванных спазмом мышц шейки матки, применяется другой подход. В этой ситуации допускается проведение консервативного (медикаментозного и физиотерапевтического) лечения. задача — расслабить ткани и таким образом снять спазм. Операция проводится только, если лекарства не помогают, что бывает очень редко.
- В некоторых случаях требуется комплексное лечение: сначала проводится операция, затем устраняются последствия и возможные причины повторного возникновения патологии.
Медикаментозное лечение назначается также для устранения причин и осложнений сужения шейки.
- Если в результате закупорки шеечного просвета в полости матки скопились менструальные выделения и развилось воспаление — врач выпишет антибиотики. Их подбирают индивидуально, на основании анализов, учитывающих чувствительность патогенной флоры к препаратам.
- В тех случаях, когда причиной структуры выступает эндометриоз, схема лечения включает гормоны. Это связано с гормональной природой заболевания.
В комплексном лечении при спазмах мышц матки применяются местные средства — орошения, компрессы и даже ручные методы раскрытия шейки матки.
Малотравматичные операции
Классическое хирургическое лечение сужений шейки матки используется редко из-за травматичности метода. На смену скальпелю пришли современные технологии — лазерное, радиоволновое и электрическое воздействие на патологические ткани.
Огромное преимущество новых методик — отсутствие необходимости применения глубокого наркоза.
Для проведения аппаратного лечения врач ограничивается местным наркозом, что легче переносится пациентками.
Также неоспоримое преимущество этих методик в направленном воздействии излучений только на патологические ткани, что исключает повреждение здоровых клеток и осложнения в послеоперационном периоде.
Хирургический метод удаления тканей, сужающих просвет шейки, применяется в тех ситуациях, когда врач подозревает злокачественное перерождение клеток. В этой ситуации удаленный биологический материал направляется на гистологический анализ в лабораторию для выявления раковых клеток. Также к скальпелю обращаются в тех случаях, когда стриктура сопряжена с деформациями и выворотом шейки матки.
Лазерное лечение стриктуры и стеноза шейки матки
Лазерное удаление тканей, сужающих шейку, — один из самых безопасных методов лечения стриктур и стенозов. Методика предполагает воздействие направленного лазерного луча на ткани, что вызывает закипание внутриклеточной жидкости с последующим испарением “лишних” клеток.
Преимущества лечения лазером очевидны — отсутствие жестких рубцов, которые оставляет скальпель, и одновременная коагуляция (запайка) сосудов. Это препятствует развитию кровотечений и способствует быстрому восстановлению женщины после процедуры.
Что лучше лазер или электрический ток?
В отличие от лазера, электрокоагуляция может оставлять рубцы. А еще электрический ток не обеспечивает 100% направленного действия, травмируя окружающие клетки слизистой. Этими недостатками электрокоагуляции объясняется приоритетность лазерной коррекции стриктур и стенозов шейки матки.
Но у этого метода есть и преимущества: он подходит женщинам с непереносимостью лазерного излучения. Также этот метод самый дешевый.
Радиоволновое лечение
Радиоволновой нож — стандарт безопасности при лечении стриктур и стенозов шейки матки. Этот метод отличается бескровностью и направленным воздействием на патологические ткани. Если клетки, разрастающиеся в просвете шеечного канала, склонны к продолжению роста, радиоволновое воздействие приводит к их «запаиванию», исключая дальнейшие опасные патологические процессы.
Минус метода — высокая цена, поэтому его выбирают не все пациентки.
О врачах
Запишитесь на прием к врачам акушерам-гинекологам высшей категории — Ерхан Каролине Павловне и Майсурадзе Лиане Георгиевне уже сегодня. Мы сделаем все, чтобы принять вас как можно быстрее. Клиника Радуга расположена в Выборгском районе Санкт-Петербурга, всего в нескольких минутах ходьбы от станций метро Озерки, Проспект Просвещения и Парнас. Смотрите карту проезда.
Консультация гинеколога — 1000
Вернуться к списку статей
Источник: https://www.raduga-clinic.ru/striktura-i-stenoz-shejki-matki/
Мешает ли стеноз шейки матки беременности?
Стеноз цервикального канала (стеноз шейки матки) — это необычная, но потенциальная причина женского бесплодия. Отверстие шейки уже, чем должно быть, и в тяжелых случаях может быть закрыто. Это может помешать попаданию спермы в яйцеклетку и осложнить лечение бесплодия, например, оплодотворение или оплодотворение in vitro.
Чтобы понять, как стеноз цервикального канала может вызвать бесплодие, вам нужно понять шейку матки.
Ваша шейка матки — это дверной проем и переход от вашего влагалища до матки. В конце вагинального канала находится отверстие. Когда делают мазок Папаниколау, клетки отбираются отсюда. Вы можете почувствовать эту часть своей шейки матки пальцами. Фактически, некоторые женщины отслеживают изменения шейки матки как способ обнаружения овуляции.
Это, однако, только внешняя часть. Цервикальный канал создает своего рода туннель от влагалища до матки. «Туннель» шейки матки известен как эндоцервикальный канал.
В конце эндоцервикального канала находитсявнутреннее отверстие шейки матки. Здесь заканчивается шейка матки и начинается матка.
Цервикальный стеноз может возникать в любой из этих областей или даже у всех сразу.Шейка играет несколько ключевых ролей в рождаемости и беременности:
- Во время менструации ткань эндометрия выходит из матки через шейку матки.
- Это проход для спермы из влагалища в репродуктивную систему.
- Он содержит ткань, продуцирующую слизь. Цервикальная слизь необходима, чтобы помочь сперме эффективно перемещаться в шейку матки во время овуляции и помогает предотвратить заражение и
- вывести нежелательные микроорганизмы.
Во время беременности шейка матки создает слизистую оболочку для защиты плода. Он также остается плотно закрытым, действуя как печать, до момента рождения.
Как стеноз цервикального канал мешает фертильности?
Цервикальный стеноз может отрицательно влиять на рождаемость, прямо и косвенно.
Сперматозоид заблокирован или ограничен: если отверстие шейки матки заблокировано или сужено, сперма не может путешествовать до фаллопиевых труб (где они встречаются и оплодотворяют яйцо).
Воспаление матки и риск эндометриоза: менструальное кровотечение может быть полностью заблокировано (в тяжелых случаях) или сдерживается и не может легко течь наружу. Это может привести к тому, что матка заполнится кровью, вызывая боль и воспаление. Это известно как гематометра.
Если возникает инфекция, матка может стать заполнена гноем. Медицинский термин для этого — пиометра.
Даже если шейка матки открыта и кровь может течь наружу, менструальная кровь иногда может переливаться через фаллопиевы трубы. Это может привести к поражению эндометрия и эндометриозу.Менее фертильная цервикальная жидкость: шейный стеноз чаще всего вызывается рубцовой тканью. Рубцовая ткань может мешать производству цервикальной слизи. Иногда хирургическое вмешательство, вызвавшее рубцовую ткань, включает удаление ткани шейки матки, что еще больше ограничивает производство цервикальной жидкости.
Без адекватной цервикальной жидкости, могут возникнуть проблемы с перемещением и выживанием сперматозоидов.
Осложнения во время лечения бесплодия: внутриматочное осеменение и ЭКО требует наличия катетера внутри шейки матки. При внутриматочном осеменении катетер транспортирует специально промытую сперму. С ЭКО катетер несет эмбрионы.
В любом случае, если отверстие шейки матки заблокировано или слишком узкое для прохождения катетера, лечение может осложниться. Невозможно (или посоветовать) проталкивать катетер. Существуют, однако, варианты. (Подробнее об этом ниже.)
Повышенный риск потери беременности и преждевременных родов: лечение стеноза цервикального канала может ослабить шейку матки или вызвать ее повреждение.
Позже, во время беременности, это может привести к цервикальной недостаточности, когда шейка матки не закрыта или недостаточно сильна, чтобы обеспечить безопасность беременности. Это может привести к выкидышу во втором триместре или преждевременным родам. Однако есть варианты снижения этого риска. (См. Ниже).
Что вызывает стеноз шейки матки?
Наиболее распространенной причиной стеноза шейки матки является предварительная операция шейки матки.
Если мазок Папаниколау обнаруживает аномальные клетки, вашему врачу, возможно, потребуется удалить кусочек ткани из шейки матки. Это можно сделать как коническую биопсию или электрохирургическую процедуру иссечения.
Когда ваше тело заживает от биопсии, рубцовая ткань может образовываться через отверстие шейки матки. Это может привести к стенозу шейки матки.
Другие возможные причины стеноза шейки матки включают:
- Врожденная (рожденная с закрытой или узкой шейкой)
- Дисплазия шейки матки (предраковые клетки)
- Рак шейки матки или эндометрия
- Инфекция матки или шейки матки
- Лучевая терапия в области шейки матки
- Синдром Ашермана
- Хирургия эндометрия (лечение проводится для сокращения тяжелых периодов, не рекомендуется для тех, кто планирует иметь детей в будущем)
- Менопауза
Диагностика и симптомы
В зависимости от тяжести стеноз шейки матки может быть обнаружен при исследовании симптомов, или это может быть не очевидным до испытания или лечения фертильности. Возможные симптомы:
- Аномальные менструальные кровотечения
- Нет периода или очень светлые пятна
- Интенсивные менструальные судороги
Если эти симптомы возникают после хирургического вмешательства шейки матки, настоятельно подозревается стеноз шейки матки.
Бесплодие также является возможным симптомом.
Во время теста на фертильность стеноз шейки матки может быть заподозрен, если есть трудности с гистеросальпингографией.
Это особый рентген с переносом красителя в женскую репродуктивную систему через шейку вверх. Как правило, размещается катетер внутри внешних отделов шейки матки.
Высвобождается краска, а затем врач делает рентген, который должен показать, открыты ли фаллопиевы трубы и форму полости матки.Однако, если катетер не может быть помещен, появляется боль или краситель не проходит мимо шейки матки, может возникнуть проблема со стенозом. Если это произойдет, обычно заказывается гистероскопия. Этот тест на плодовитость также можно использовать для возможного коррекции стеноза шейки матки.
Возможно, стеноз можно обнаружить во время самого лечения.
Также проблема с шейным стенозом может возникнуть если есть проблемы с размещением катетера для осеменения или переноса эмбрионов.
Варианты лечения
Цервикальный стеноз можно лечить. Существуют варианты уменьшения возможности сужения.
Один из методов лечения включает использование расширителей. Дилататоры поставляются как набор тонких стержней, которые медленно увеличиваются в размерах. Иногда даже самый маленький расширитель слишком велик, и в этом случае может использоваться провод.
Это можно сделать в кабинете врача. Используется парацервикальный блок, который является своего рода анестезией, чтобы уменьшить боль во время процедуры. Ваш врач начинает с самого тонкого из расширителей и тщательно вводит следующий размер до тех пор, пока не будет достигнуто желаемое открытие.
Иногда, стент помещается, чтобы держать шейку матки открытой и предотвращать рубцовую ткань от риформинга и закрытия открытия. Стент представляет собой трубчатый объект. Он будет удален через несколько недель.
Лазерная терапия — там, где рубцовая ткань испаряется медицинским лазером, — еще один возможный вариант.
У женщин, которые не пытаются забеременеть, ВМС могут быть помещены после лечения стеноза шейки матки. ВМС предназначена для предотвращения реформации рубцовой ткани. Если вы хотите забеременеть в будущем, тогда ВМС можно удалить.
Существуют потенциальные риски для лечения стеноза цервикального канала. Шансы будут зависеть от того, какой метод лечения используется, но некоторые из этих рисков включают:
- Прокол матки
- Инфекционное заболевание
- Истмико-цервикальная недостаточность (во время будущей беременности)
Забеременеть после лечения стеноза
Иногда стеноз шейки матки является основной причиной бесплодия. В этом случае вы сможете забеременеть после лечения. Ваш врач предложит сроки для самостоятельного зачатия, скорее всего, 6 месяцев. Если вы не забеременеете, можно рассмотреть другие варианты лечения бесплодия.
Внутриматочное осеменение и ЭКО
Если стеноз цервикального канала обнаружен во время внутриматочного осеменения и мешает процедуре, его надо лечить, а после это повторить осеменение.
Что произойдет, если цервикальный стеноз обнаружен во время цикла ЭКО, при фактическом переносе эмбрионов? Ваш врач может принять решение о расширении шейки матки, а затем продолжить передачу. Вместе с тем исследования неоднозначны в отношении того, снижает ли это показатели успешности беременности или нет.
Снижение рисков беременности
Как упоминалось выше, лечение стеноза шейки матки может увеличить риск истмико-цервикальной недостаточности или преждевременных родов. Одно возможное лечение для снижения этого риска известно как серкляж — это когда ваш врач шьет шейку матки на ранней стадии беременности. Швы удаляются после достижения 36 недель, поэтому они не мешают регулярному расширению шейки матки и родам.
Источник: http://medictionary.ru/meshaet-li-stenoz-sheyki-matki-beremennosti/