Эхоофтальмоскопия
Обследование глаз — всё о выявлении глазных болезней

› Исследования и операции
Самое главное в работе врачей всех специальностей (в том числе и офтальмолога) – лечение болезней. Однако без правильно поставленного диагноза терапия редко бывает эффективной. Поэтому перед тем, как начинать лечение, необходимо провести диагностику, включающую комплексное обследование глаз пациента.
Все методы исследования можно разделить на субъективные (данные со слов больного) и объективные.
Опрос
Первое, с чего начинает любой врач-офтальмолог, – опрос пациента, который включает три компонента: выяснение жалоб, сбор анамнеза заболевания и жизни.
Наиболее часто больной предъявляет жалобы на
После выяснения жалоб подробнее расспрашивают о течении заболевания: какое было начало (быстрое или медленное), каковы предполагаемые причины, проводилось ли какое-либо лечение и насколько оно было эффективным.
Анамнез жизни включает сбор данных о хронических болезнях пациента, наследственных патологиях, бытовых условиях, профессиональных вредностях.
Осмотр
Сначала проводится внешний осмотр пациента, в ходе которого определяются изменения, которые могут каким-либо образом влиять на орган зрения. Иногда такие особенности можно заметить еще при входе пациента в кабинет.
Далее проводится осмотр глаза, при этом начинают, как правило, с правой стороны. При серьезных воспалительных заболеваниях органа зрения лучше начинать со здорового глаза.
Последовательность осмотра.
- Веки – определяют их положение (нет ли заворота или выворота), эластичность, подвижность, изучают состояние ресничного края и ресниц. Также обращают внимание на кожу век: нет ли воспалительной реакции или сыпи, болезненна ли пальпация.
- Исследование слезных органов: проводится осмотр слезной железы, для чего врач растягивает веки у наружной спайки большим и указательным пальцем и просит пациента смотреть вниз и к центру. Оценивается слезотечение (сухость слизистой оболочки или обильное количество слезного секрета). Главный признак воспаления слезного мешка – выделение отделяемого из слезных точек при надавливании на область слезного мешка.
- Глазная щель – ширина составляет от 1 до 1,5 см., длина – до 3 см.
- При исследовании конъюнктивы определяют ее цвет (в норме – светло-розовый), влажность, эластичность, прозрачность. Для осмотра доктор большими пальцами оттягивает книзу нижнее веко, после чего просит пациента смотреть вверх.
- Глазное яблоко – определяется его подвижность, размеры, форма, положение в кольце орбиты.
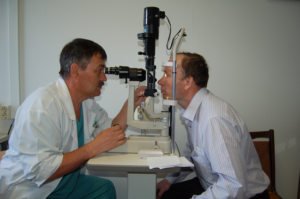
Исследование при боковом освещении
Таким методом обследуется передний отдел органа зрения (склера, роговица, передняя камера, радужка, зрачок). Исследование должно проводиться в темном помещении, основные инструменты – лампа и офтальмологические лупы.
Врач находится напротив пациента и поворачивает его голову в немного сторону, после чего направляет источник света на глазное яблоко. Через лупу под ярким освещением можно детально рассмотреть структуры переднего отдела глаза.
Исследование в проходящем свете
Данным способом чаще всего исследуют стекловидное тело и хрусталик. Исследование проводится в комнате без света, необходим зеркальный офтальмоскоп. Перед процедурой необходимо закапать пациенту в глаз средства, расширяющие зрачок.
Врач садится напротив пациента, лампу устанавливает сзади и сбоку от его головы. Затем доктор направляет отраженный пучок света больному в зрачок, который начинает светиться красным цветом (из-за отражения света от сосудистой оболочки). С помощью данного метода можно определить помутнения хрусталика и стекловидного тела.
Дополнительные методы исследования
- Офтальмоскопия – исследование дна глазного яблока (зрительного нерва, сетчатки и хориоидеи).
- Биомикроскопия – осмотр структур глаза специальным прибором (стереомикроскопом), позволяет исследовать передний и задний отдел глазного яблока.
- Гониоскопия – с помощью гониоскопа и щелевой лампы определяется угол передней камеры.
- Экзофтальмометрия – определения степени выстояния глазного яблока из костного кольца орбиты.
- Визометрия – определение остроты зрения пациента.
- Периметрия – исследование границ поля зрения на сферической поверхности.
- Кампиметрия – исследование центральной области поля зрения человека на плоской поверхности.
- Определение внутриглазного давления (пальпаторно, тонометрия, тонография).
- Флюоресцентная ангиография сетчатки – помогает в исследовании сосудов сетчатой оболочки глаза.
- Эхоофтальмография – диагностика патологий с помощью УЗИ-метода.
Для более полного ознакомления с болезнями глаз и их лечением – воспользуйтесь удобным поиском по сайту или задайте вопрос специалисту.
Узнайте также не только об обследованиях заболеваний глаз, но и об остроте зрения.
13.07.2015
Источник: http://ofthalm.ru/obsledovanie-v-oftalmologii.html
Врожденная катаракта у взрослых — Вижу супер

Согласно статистическим данным, свыше 50% всех врожденных заболеваний глаз у новорожденных приходится на катаракту – данный термин медики применяют для такого явления, как помутнение поверхности хрусталика.
Существует довольно много причин, вызывающих данное заболевание, чаще всего это наличие у матери диабета, инфекция в начале беременности, или же нарушенный обмен веществ.
Примечательно, что врожденная катаракта у взрослых сопровождается теми же симптомами, что и у детей, и может проявляться как на одном, так и на обоих глазах. Обычно такой диагноз ставится врачами еще в самом начале жизни, но иногда он наблюдается в зрелом возрасте.
Виды врожденной катаракты у взрослых
Специалисты различают целый ряд разновидностей врожденной катаракты.
Среди них особенно распространены
- слоистая,
- капсулярная,
- ядерная,
- полярная разновидности
Кроме того, выделяют полный и осложненный виды катаракты.
Чаще всего встречается слоистая разновидность заболевания, поражающая центральную часть глаза.
При этом в середине помутнения можно заметить прозрачное или мутное ядро. Как правило, эта разновидность катаракты носит двухсторонний характер, и существенно ухудшает зрение.
Капсулярный тип болезни характеризуется помутнением ограниченного участка капсулы хрусталика. Помутнение может носить разный характер, что во многом и определяет степень ухудшения зрения.
Так называемая «ядерная» разновидность данного заболевания считается чаще всего передаваемой по наследству. Хрусталик в этом случае может иметь различную степень поражения, от которой зависит, насколько сильно ухудшается зрение.Полярная катаракта отличается от остальных тем, что затрагивает не только капсулу хрусталика, но также оба его полюса, в значительной части случаев заболевание затрагивает сразу 2 глаза.
Полная катаракта, как правило, имеет двухсторонний характер – в этом случае слепота у ребенка наблюдается сразу после рождения. Развитие болезни происходит внутриутробно, или же в самом начале жизни. Эта разновидность катаракты зачастую сочетается с такими расстройствами зрения, как косоглазие, микрофтальм и колобома.
Если происходит рассасывание катаракты, можно наблюдать на зрачке специфическую пленку. Осложненная разновидность болезни встречается в случаях, если женщина в период беременности переносила инфекционные заболевания – диабет, краснуху и прочие.
Катаракта этого типа зачастую сопровождается такими болезнями, как врожденная глухота, порок сердца и прочие.
Симптомы заболевания
Существует несколько признаков, позволяющих определить наличие заболевания, в том числе точка, небольших размеров диск, либо помутнение, закрывающее зрачок.
Кроме того, человек, страдающий от данной болезни, если ему нужно рассмотреть какой-либо предмет, располагает голову таким образом, чтобы наблюдать его глазом, который не поврежден. В любом случае, такой диагноз, как врожденная катаракта у взрослых людей определяется только врачом-офтальмологом.
Диагностика и лечение
Пациенту, у которого наличествует данное заболевание, лечащий врач может назначить медикаментозное, либо оперативное лечение.
Для диагностики может проводиться несколько процедур, включая осмотр глаз с помощью так называемой «щелевой» лампы. Также может применяться офтальмоскопия, эхоофтальмоскопия и оптическая когерентная томография.
Если катаракта находится в неразвитом состоянии, назначается терапия с помощью медицинских препаратов, подразумевающая использование рассасывающих средств. Для данной цели могут использоваться как 2-3 процентный раствор йодида калия, так и витаминные капли.
Кроме того, врач может назначить инсталляции препарата витафакол по паре капель 2 раза в течение дня и электрофорез с использованием водного раствора цистеина.
Медикаментозная терапия занимает весьма продолжительное время, однако, она способна улучшить зрение и существенно замедлить, или даже остановить процессы, разрушающие хрусталик.
Специалисты отмечают, что если заболевание имеет субкапсулярную заднюю чашеобразную форму, следует отказаться от использования цистеина и вицеина.
Применение этих препаратов может дать нежелательный эффект – ускорить развитие катаракты, потому их лучше всего заменить витафаколом.В случае, когда курс терапии не дает положительных результатов, и заметно дальнейшее ухудшение зрения, проводится удаление катаракты посредством хирургического вмешательства.
Наиболее подходящий метод, исходя из результатов обследования, выбирает лечащий врач. На данный момент применяется несколько способов устранения врожденной катаракты, при этом каждый из них подразумевает использование современной микрохирургии.
Лечение врожденной разновидности катаракты рекомендуется проводить в раннем возрасте. Однако не существует каких-либо ограничений по возрасту, как для хирургических, так и для медикаментозных вариантов борьбы с этой болезнью. К наиболее распространенным способам хирургического лечения данного заболевания можно отнести следующие:
- Экстракапсулярная экстракция, в ходе которой возможно заменить хрусталик на искусственный;
- Криоэкстракция;
- Интракапсулярная экстракция, также позволяющая имплантировать пациенту искусственный хрусталик;
- Комбинированная экстракция;
- Факоэмульсификация.
При проведении экстракапсулярной экстракции удаляется как ядро катаракты, так и части хрусталика, однако, капсула при этом не повреждается.
Криоэкстракция подразумевает использование современных криотехнологий – хрусталик «примораживается» к наконечнику прибора, называемого «криоэкстрактором», после чего извлекается.
При интеркапсулярной экстракции хрусталик удаляется из глаза вместе с капсулой, которая его окружает. Одним из наиболее щадящих вариантов хирургического лечения катаракты на данный момент считается факоэмульсификация.
При использовании этого метода применяется ультразвук, с помощью которого разрушается хрусталик, в дальнейшем извлекаемый через отверстие диаметром всего 2.5 миллиметра.
Поскольку при операции есть риск того, что ультразвук может повредить ткани глазного яблока, для их защиты применяются особые вискоэластики.
После лечения катаракты таким способом рекомендуется несколько дней использовать глазную повязку.
Однако наиболее безопасным для пациента вариантом считается применение лазера, который эффективен даже в том случае, если катаракта обладает очень плотной структурой.
С помощью лазера катаракта дробится на мельчайшие кубики, которые выводятся наружу посредством специального приспособления. Если же заболевание имеет тяжелую форму, возможно комплексное лечение – сначала применяют лазер, а затем ультразвук.Если отсутствуют противопоказания, сразу же имплантируется искусственный хрусталик – гибкая линза, которую вводят в капсулу в сложенном состоянии. После этого линзу разворачивают, и она заменяет собой удаленный орган, полностью выполняя его функции.
Такие операции длятся всего несколько часов, и не требуют наложения швов – взрослые пациенты могут сразу же после окончания процесса покинуть медицинское заведение.
В течение следующего дня после операции следует 2-3 раза закапать назначенный лечащим врачом дезинфицирующий раствор в прооперированный глаз.
Источник: http://vizhusuper.ru/vrozhdennaya-katarakta-u-vzroslyx/
Врожденная катаракта | Диагностика и лечение врожденной катаракты
Врожденная катаракта – это помутнение хрусталика, которое появляется уже при рождении ребенка. Если заболевание развивается в течение первого года жизни малыша, такая катаракта называется детской. Однако часто помутнение хрустали выявляется не сразу, а спустя некоторое время во время обследования. Поэтому эти два термина можно считать равнозначными.
Нормальный хрусталик представляет собой прозрачную двояковыпуклую линзу, которая является одной из преломляющих сред оптической системы глаза. Он не имеет кровоснабжения и иннервации.
Питание его осуществляется за счет водянистой влаги глаза. Под воздействием некоторых провоцирующих факторов происходит нарушение в составе белков хрусталиковых волокон, в результате чего нарушается его прозрачность.
происходит помутнение в различных слоях хрусталика.
Данное заболевание встречается по статистике у 1 новорожденного из 2 тысяч. Чаще поражение бывает односторонним, чем двухсторонним.
Врожденная катаракта – Виды
В зависимости от распространенности процесса врожденные катаракты могут быть:
- Односторонние (более 85% случаев)
- Двухсторонние
По форме и локализации врожденные катаракты классифицируются на:
- Полярные передняя и задняя – происходит помутнение переднего и заднего полюсов в капсуле хрусталика.
- Ядерные – наблюдается помутнение эмбрионального и фетального ядер хрусталика.
- Шовные (звездчатые) – характеризуется помутнением Y-образного шва на фетальном ядре.
- Капсулярные – отмечается помутнение передней капсулы и эпителия хрусталика.
- Слоистые (зонулярные) – для этого типа врожденной катаракты характерно помутнение определенных слоев и зон хрусталика.
- Пленчатые – развивается при рассасывании белков хрусталика, характеризуется слиянием передней и задней капсулы хрусталика.
- Полные – тотальное помутнение хрусталика.
Выделяют несколько видов катаракт в зависимости от этиологии:
- Наследственные – их появление предопределяется определенным набором генов.
- Внутриутробные – развиваются под влияние патогенных факторов, которые во время беременности оказывали влияние на плод. Например, это могут быть внутриутробные инфекции (краснуха, герпес)
В зависимости от наличия осложнений и сопутствующих заболеваний выделяют такие группы заболевания:
- Простая неосложненная катаракта без сопутствующих изменений
- Катаракта с осложнениями – это могут быть нистагм, амблиопия, косоглазие. Врожденные катаракты часто сочетаются с некоторыми другими пороками в развитии глаз.
- Катаракта с сопутствующими изменениями – в данном случае может наблюдаться микрофтальм (патологически маленькие размеры глазного яблока), аниридия (отсутствие радужки).
Врожденная катаракта – Причины
Выделяют несколько факторов риска и причин развития врожденной катаракты:
- Наследственная предрасположенность, заболевание может носить семейный характер и наследоваться по аутосомно-доминантному типу;
- Наличие других наследственных заболеваний, таки как сидром Дауна, синдром Марфана, синдром Лоу;
- Метаболические нарушения – сахарный диабет, гипокальциемия, галактоземия, миотоническая дистрофия, болезнь Вильсона-Коновалова;
- Внутриутробные инфекции – например, токсоплазмоз, герпес, сифилис, ветряная оспа, цитомегаловирусная инфекция, краснуха;
- Внутриутробные воспалительные глазные заболевания плода, например, ирит (воспаление радужки).
Врожденная катаракта – Симптомы
Для врожденной катаракты характерно следующее:
- Помутнение, которое можно увидеть в области зрачка в виде точки
- Диффузное помутнение в области зрачка
- Косоглазие
- Ребенок в возрасте около двух месяцев еще не фиксирует взгляд на лицах родителей, игрушках
- У ребенка нет реакции слежения за предметами
- Нистагм (ритмичные движения глазных яблок в виде подергивания)
- При рассматривании предмета ребенок всегда поворачивается к нему одним и тем же глазиком
- Без лечение развивается тяжелая амблиопия (слепота от бездействия)
Врожденная катаракта – Диагностика в Израиле
Диагностика врожденной катаракты начинается с посещения детского офтальмолога, который проводит некоторые исследования:
- Офтальмоскопия
- Щелевая биомикроскопия
- Оптическая когерентная томография
- Эхоофтальмоскопия (ультразвуковое исследование глазного яблока)
Врожденная катаракта – Лечение в Израиле
Подход к лечению врожденной катаракты в Израиле учитывает многие аспекты заболевания. Если помутнение в хрусталике не снижает остроту центрального зрения и не нарушает нормальное развитие ребенка, то операция может быть отложена.
Хирургическое вмешательство также не показано детям возрастом до 6 недель, так как велик риск осложнений после общей анестезии (наркоза), необходимого во время операции.
Обычно врожденную катаракту оперируют до трехмесячного возраста ребенка, так как в это время вещество хрусталика мягкое, его можно легко удалить методом аспирации-ирригации через минимальный разрез.
Может проводиться несколько видов операций:
- Экстракапсулярная экстракция катаракты – заключается в удалении хрусталиковых масс и ядра с оставление капсулы хрусталика.
- Интракапсулярная экстракция катаракты – при этом способе оперативного вмешательства хрусталик извлекается вместе с капсулой.
- Криоэкстракция – один из способов извлечения хрусталика, основанный на примораживании хрусталика к охлажденному наконечнику криоэкстрактора.
- Факоэмульсификация – операция проводится с применением минимальных разрезов в 2-3 мм, через которые извлекаются хрусталиковые массы, предварительно проводится их деструкция ультразвуком. Ультразвуковое воздействие оказывает нежелательный эффект на структуры глаза, поэтому, особенно у детей, прибегают к удалению хрусталика в режиме ирригации-аспирации. В ходе оперативного вмешательства для защиты нежных тканей глаза применяются специальные растворы вискоэластиков.
После удаления хрусталика устанавливаются специальные интраокулярные линзы с помощью специальных картриджей через небольшой операционный разрез, а затем расправляются. Установка линз при врожденной катаракте может быть отстроченной, так иногда бывает необходимым дождаться полного созревания капсулы хрусталика. В таком случае операция проводится в несколько этапов.
Позаботьтесь о зрении Вашего малыша – приезжайте за лечением врожденной катаракты в Израиль!
Внимание! Все поля формы обязательны. Иначе мы не получим Вашу информацию. Альтернативно пользуйтесь info@hospital-israel.ru
Источник: https://hospital-israel.ru/oftalmologiya/bolezni/vrozhdennaya-katarakta/
Платные услуги

Место оказания услуг:
- Стационар
- Поликлиника
- Патологоанатомическое отделение
Контактные телефоны:
- 53-00-57 – приемный покой
- 55-12-63 – глазное отделение
- 55-12-27 – ЛОР-отделение
- 59-88-50 – экономисты
Подразделения стационара, где оказываются платные услуги:
- Офтальмологическое отделение
- Оториноларингологические отделения: взрослое и детское
- Приемный покой
- Отделение восстановительного лечения
- Рентгенологическое отделение
- Клинико-диагностическая лаборатория
- Кабинет функциональной диагностики
- Патологоанатомическое отделение
Время и порядок оказания платных услуг в стационаре
Все платные услуги в офтальмологическом и оториноларингологических отделениях оказываются по предварительной записи и предварительной оплате через кассу (находится в холле стационара больницы).
Часы работы кассы с 8 00 до 15 00 часов.
Офтальмологические услуги
Запись производится явочным порядком в кабинете экстренной офтальмологической помощи с 8 30 до 14 30 ежедневно с понедельника по пятницу.
Оториноларингологические услуги
Запись производится во взрослом ЛОР отделении (2 этаж) ординаторская явочным порядком с 13 00 до 15 00 вторник, четверг;
по телефону с 9 00 до 16 00 с понедельника по пятницу, тел. 55-12-27.
В детском ЛОР отделении запись ведется явочным порядком в ординаторской с 11 00 до 13 00 с понедельника по пятницу.
Выполнение платных услуг осуществляется в часы, оговоренные на предварительной записи, а именно: оперативные пособия в часы работы отделений с 8 00 до 15 00 , консультативная помощь диагностика, консервативные и альтернативные виды лечения во время, согласованное с пациентами.
Платные услуги в параклинических отделениях оказываются в часы их работы в порядке очереди.
— клинико-диагностическая лаборатория — с 8 00 до 15 00
— рентгенологическое отделение — с 8 00 до 15 00
— Патологоанатомическое отделение — с 8 00 до 14 00
— Кабинет функциональной диагностики — с 8 00 до 15 00
Утверждены приказом главного врача №342 от 03.12.2018 «Об утверждении перечня итарифов платных медицинских услуг»
Тарифы на услуги, предоставляемые бюджетными учреждениями здравоохранения сверх утвержденных государственных гарантий обеспечения граждан РФ бесплатной медицинской помощью и стандартов, и иных услуг,не запрещенных действующим законодательством РФ, сопутствующих цели создания учреждения.
| Код услуги | Наименование услуги | Тариф на услугу, руб. |
| 1 | Профилактические периодические осмотры лиц старше 18 лет декретированных профессий, а также работающих с вредными условиями труда в организациях всех форм собственности и ведомственной подчиненности, медицинское освидетельствование водителей и лиц, претендующих на ношение оружия, освидетельствование при устройстве на работу,за исключением лиц моложе 18 лет | |
| 1.1 | Осмотр специалистов | |
| 1.1.1 | Врач терапевт | 250,00 |
| 1.1.2 | Врач офтальмолог | 150,00 |
| 1.1.3 | Врач хирург | 145,00 |
| 1.1.4 | Врач оториноларинголог | 150,00 |
| 1.1.5 | Врач невролог | 185,00 |
| 1.1.6 | Врач аллерголог | 110,00 |
| 1.1.7 | Врач эндокринолог | 200,00 |
| 1.1.8 | Врач инфекционист | 95,00 |
| 1.1.9 | Смотровой кабинет (акушерка) — для женщин | 185,00 |
| 1.1.10 | Профпатолог | 225,00 |
| 1.2 | Функциональные методы исследования | |
| 1.2.1 | Электрокардиографическое: | |
| 1.2.1.1 | — без нагрузки | 380,00 |
| 1.2.1.2 | — с нагрузкой (3х кратное снятие ЭКГ) | 900,00 |
| 1.2.2 | Спирография: | |
| 1.2.2.1 | -без проб | 650,00 |
| 1.2.2.2 | -с пробами | 1 100,00 |
| 1.2.3 | Реовазография верхних и нижних конечностей: | |
| 1.2.3.1 | -без проб | 465,00 |
| 1.2.3.2 | -с пробами | 645,00 |
| 1.3 | Офтальмологические исследования | |
| 1.3.1 | Скиаскопия | 188,00 |
| 1.3.2 | Офтальмотонометрия | 203,00 |
| 1.3.3 | Офтальмоскопия глазного дна | 390,00 |
| 1.3.4 | Периметрия | 245,00 |
| 1.3.5 | Биомикроскопия переднего отрезка глаза | 268,00 |
| 1.3.6 | Исследование цветоощущения по полихром-таблицам | 55,00 |
| 1.3.7 | Исследование остроты зрения (визометрия) с коррекцией (подбор очков) | 242,00 |
| 1.3.8 | Исследование остроты зрения (визометрия) | 134,00 |
| 1.3.9 | Исследование бинокулярного зрения | 45,00 |
| 1.3.10 | Рефрактометрия | 326,00 |
| 1.4 | Прочие исследования | |
| 1.4.1 | Вращательная проба (исследование вестибулярного анализатора) | 100,00 |
| 1.4.2 | Динамометрия | 100,00 |
| 1.4.3 | метрия | 330,00 |
| 1.4.4 | Паллестезиометрия | 700,00 |
| 1.5 | Лабораторные исследования | |
| 1.5.1 | Надбавка к тарифу за выполнение исследования в течении 1 часа | 30 % |
| 1.5.2 | Общий анализ мочи | 186,00 |
| 1.5.3 | Общий анализ крови с лейкоформулой и определением тромбоцитов тромбоциты | 292,00 |
| 1.5.4 | Количество ретикулоцитов | 96,00 |
| 1.5.5 | Количество тромбоцитов | 103,00 |
| 1.5.6 | Экспресс-метод (RW) | 110,00 |
| 1.5.7 | Определение группы крови и резус-фактора | 392,00 |
| 1.5.8 | Взятие крови из пальца | 50,00 |
| 1.5.9 | Взятие крови из вены | 88,00 |
| 1.5.10 | Время кровотечения | 47,00 |
Источник: http://gb4.medkhv.ru/index.php/deyatelnost/platnye-uslugi
Аппаратная диагностика

Комплексная диагностика – это важнейший этап на пути к излечению пациента. Она необходима для уточнения характера заболевания, оценки степени тяжести патологии и подбора тактики дальнейшего лечения.
В дополнение к опросу и врачебному осмотру нередко требуется проведение инструментальных и лабораторных обследований.
Аппаратная диагностика организма позволяет оценить биоэлектрическую активность головного мозга и сердца, увидеть состояние внутренних органов, определить особенности тока крови и ход сосудов. Для этого назначаются УЗИ, ЭЭГ, ЭКГ – современные неинвазивные методы обследования.
УЗИ
Ультразвуковое исследование основано на способности живых тканей поглощать и отражать испускаемые аппаратом звуковые волны определенной длины.
На границе разных анатомических образований и при повышении содержания воды меняется степень отражения ультразвука, что улавливается датчиками аппарата.
Последующий автоматический анализ отраженных сигналов позволяет трансформировать их в изображение на экране. Врач получает возможность увидеть соотношение органов, их строение и структуру.
При УЗИ могут быть использованы разные режимы для получения одно- и двухмерных изображений. Это необходимо для измерения различных анатомических структур и оценки их морфологического строения. Современная аппаратура позволяет применять 3D-режим, дающий представление об объемах и пространственном положении обследуемых органов.
Существуют также особые методики обследования:
- допплерография (УЗДГ) для определения скорости и характера кровотока, в том числе в сосудах пуповины;
- эхоэнцефалография, показывающая смещение части мозга и крупные внутричерепные кровоизлияния;
- эхокардиография (ЭхоКГ) для оценки состояния и функциональной активности сердца и его клапанов;
- эхоофтальмоскопия, необходимая для измерения глазного яблока, определения положения и структуры хрусталика.
Ультразвуковые волны безопасны для организма человека и не причиняют дискомфорта. Поэтому УЗИ широко используется во многих отраслях медицины, в том числе в педиатрии. Очень важен этот метод аппаратной диагностики для скрининговых и экспертных акушерских обследований на разных сроках беременности.
ЭКГ
Электрокардиограмма – это метод исследования работы сердца при помощи регистрации его биоэлектропотенциалов.
Во время записи ЭКГ на определенные точки переднебоковой поверхности груди, на запястья и лодыжки накладываются кожные датчики.
Идущие от них импульсы обрабатываются прибором и сразу выдаются на специальной ленте в виде графиков. В последующем врач анализирует эти данные и дает заключение.
ЭКГ позволяет оценить положение электрической оси сердца, сократительную способность миокарда, ритмичность сердечных сокращений, наличие гипоксии и повреждения различных отделов сердца. Можно выявить различные виды аритмии, ишемию тканей и зону инфаркта, признаки кардиомиопатии и перикардита. Отклонения на ЭКГ – повод для записи к кардиологу.Проведение такой аппаратной диагностики не требует специальной подготовки и каких-либо особых условий. Пациенту необходимо только спокойно лежать во время процедуры. ЭКГ можно снимать практически при любом состоянии больного, исключением является наличие психомоторного возбуждения.
ЭЭГ
Электроэнцефалограмма является важным методом диагностики в неврологии. При этом некоторые функциональные отклонения могут быть выявлены даже при отсутствии явных изменений в картине МРТ/КТ.
Регистрация испускаемых нервными клетками биопотенциалов позволяет оценить гармоничность работы головного мозга, выявить очаги патологической активности.
ЭЭГ используется для выявления причины судорожных и бессудорожных припадков и обмороков, для оценки судорожной готовности коры головного мозга, анализа нарушений сна, регистрации снохождений.
Это исследование помогает определять степень активности центральной нервной системы и отдельных участков головного мозга при различных заболеваниях.
Современная аппаратура и высокая квалификация врачей клиники красоты и здоровья «Эверон» позволяют получать достоверные и информативные результаты обследования при различных заболеваниях.
А доступная цена на аппаратную диагностику и возможность проконсультироваться у специалиста при наличии отклонений – важные преимущества обращения к нам.
Чтобы записаться на прием, Вы можете позвонить по предложенным на сайте телефонам, заказать обратный звонок или посетить нашу клинику по адресу: Москва, Волгоградский проспект, 8.
Источник: http://everon.ru/services/apparatnaya-diagnostika/
Причины, классификация и методы лечения врожденной катаракты
Формирование зрительного аппарата начинается еще на этапе внутриутробного развития. Уже на третьей неделе беременности образовываются глазные ямки и зачаток хрусталика. Проведение первого диагностического осмотра младенцев осуществляет микропедиатр в родильном доме.
С первых дней жизни врачом могут быть выявлены заболевания и аномалии органов зрения, среди которых врожденная катаракта диагностируется у 0,4% появившихся на свет детей. Патология характеризуется помутнением хрусталика, нередко протекает в совокупности с иными пороками.
Если изменения внутриглазной линзы незначительны и локализованы преимущественно в области периферии, некоторое время можно обойтись консервативными способами лечения, но в преобладающих случаях поражение рекомендуется удалять хирургическим путем.
Этиология заболевания
Формирование врожденной катаракты имеет связь с влиянием наследственных факторов и отрицательным воздействием внешних и внутренних проявлений на этапе внутриутробного развития.
Главные причины врожденной катаракты:
- Генные, хромосомные аномалии:
- в связи с наследственной и генетической неполноценностью по аутосомно-доминантному типу. Реципиентный тип характерен для родственного кровосмешения;
- нарушен углеводный и кальциевый обмен;
- синдромы, в проявлениях которых наблюдается врожденное помутнение хрусталика (к примеру, Дауна, Марфана, Лоу).
- Отрицательное воздействие экзогенных и эндогенных факторов на формирование плода во время беременности, приводящих к нарушенному эмбриогенезу:
- наличие у матери вредных привычек;
Вредные привычки беременной напрямую связаны со здоровьем будущего малыша.
- поражение эмбриона токсическими веществами;
- интоксикация женщины;
- медикаментозное лечение (особенно тетрациклиновые, антибактериальные препараты);
- перенесение инфекционных, вирусных заболеваний – гриппа, краснухи, токсоплазмоза;
- нарушения обмена веществ;
- хронические болезни;
- эндокринные расстройства;
- токсикоз, скудный рацион питания, дефицит необходимых витаминов;
- резус-конфликт.
По данным медицинской статистики в 25% клинических случаев причиной врожденного помутнения хрусталика становятся генные мутации, передающиеся потомству и наследственная катаракта. Если близкие родственники или члены семьи имели такие отклонения, будущей матери целесообразно сказать об этом ведущему гинекологу в период вынашивания плода.
Типы и классификация
По типологии различают:
- одностороннее развитие катаракты – явление крайне редкое, характеризуется поражением только одного глаза. Как правило, возникает на фоне внутриматочных инфекций, травм, аномалий структуры органов зрения;
- двухстороннее поражение диагностируется в 85%случаев, обусловлено наследственной предрасположенностью или другими болезнями.
Классификация морфологических форм
Все врожденные катаракты подразделяются на виды исходя из морфологических изменений тканей хрусталика и локализации помутнений.
Краткая характеристика основных видов:
- Капсулярные катаракты – поражается передняя или задняя капсула внутриглазной линзы. Площадь и интенсивность помутнения оказывают прямое влияние на качество зрения, оно может полностью отсутствовать или быть частично затуманенным. Нарушение в основном обусловлено метаболическими отклонениями матери, внутриутробными воспалительными процессами.
- Полярный тип (могут быть передними и задними) – область помутнения распространяется не только на капсулы, но и на передний либо задний полюс.
Полярный тип врожденной катаракты выглядит так
- При слоистой катаракте поражение напоминает мутный диск, который расположен по периферии взрослого и эмбрионального ядра. Эта форма самая распространенная. Заболевание имеет двухсторонний тип течения и в большинстве случаев грозит полной утратой зрения.
- Ядерная форма – в основном передается по наследству, поражает оба глаза. Наблюдается значительное изменение обменных процессов в ядрах, чем обусловлена практически полная потеря прозрачности хрусталиками. Ядерная катаракта очень ухудшает зрение либо приводит к слепоте.
- Полная разновидность катаракты характеризуется диффузным помутнением всей площади хрусталика, поражает оба глаза, зачастую сопряжена с другими офтальмологическими патологиями. Как правило, новорожденные с таким диагнозом слепые, иногда сохраняется способность к светоощущению.
- Пленчатый вид – наличие мутной капсулы и небольшого количества хрусталиковых масс.
- Осложненные катаракты развиваются на фоне вирусных, бактериальных инфекций женщины в период третьего триместра беременности. Одновременно с этим заболеванием протекают и сопутствующие пороки: чаще всего поражен слуховой и речевой аппарат, нервная система, сердце.
Симптоматика
С медицинской точки зрения врожденная катаракта у взрослых и детей это равнозначные термины. Нарушение характеризуется общим специфическим признаком – поворачивание головы во время рассматривания предметов, игрушек таким образом, чтобы видеть их более здоровым глазом.
Характерные симптомы врожденной патологии:
- на зрачке просматривается пятно в виде небольшого диска, отдельной точки, помутнения;
- воспаленные веки, ребенок стремится их постоянно почесать;
Воспаленное красное веко- симптом врожденной патологии
- зрачок может быть нехарактерного черного, сероватого либо белесоватого оттенка;
- развивается косоглазие;
- непроизвольные колебательные движения (нистагм);
- отсутствует реакция слежения за перемещающимися предметами;
- подергиваются глазные яблоки;
- у 2-х месячного ребенка нет фокусирования взгляда на окружающих объектах, в том числе он не фиксирует яркие, подвижные игрушки, не замечает лицо матери. Для рассмотрения заинтересовавшего предмет старается подобрать подходящую позу, чтобы увидеть неповрежденным глазом.
Врожденная патология зрительного аппарата нередко свидетельствует о параллельном течении других синдромов и пороков.
Кроме этого, она негативно отражается на формировании ребенка и его дальнейшем качестве жизни – появление психологических комплексов, значительных косметических дефектов в виде косоглазия, потери интереса к обучению.
Самое основное последствие, возникающее при отсутствии своевременной медицинской помощи – тяжелая форма амблиопии (полная слепота по причине бездействия).
Способы диагностирования
В подавляющем большинстве случаев заболевание выявляется в течение первых суток после рождения младенца при проведении тщательного медицинского обследования на предмет отклонений. Повторную проверку проводят по достижению ребенком 1,5-2 месяца.
Если в родильном доме врачи не обнаружили патологий, но в процессе подрастания, родители замечают специфические проявления катаракты, следует безотлагательно посетить детского офтальмолога для детальной проверки зрения.
Распространенные методики диагностики:
- обследование с помощью офтальмоскопа;
- проведение щелевой биомикроскопии;
- современная информативная методика ОКТ (оптическая когерентная томография);
- назначение эхоофтальмоскопии – ультразвукового исследования глазных яблок;
- в качестве дополнительных мер, врач собирает анамнез, проводит тест на выявление антител, исследуется моча, назначаются анализы крови для определения кальция и фосфора.
Сбор анализов — распространенный метод диагностики заболевания.
На основании собранных данных врач выясняет характер заболевания, его морфологическую форму, этап развития, наличие сопутствующих патологий, оценивает состояние зрительной функции и насколько она соответствует возрасту пациента. Только после всех медицинских мероприятий специалист ставит точный диагноз и определяет оптимальную стратегию лечения.
Методы хирургического лечения
Тактика лечения подбирается индивидуально исходя из следующих особенностей:
- при негативном влиянии на центральную остроту зрения (значительные отклонения) показано хирургическое удаление в ближайшие сроки;
- при незначительных помутнениях, которые не отражаются на четкости видения, назначается динамическое наблюдение за развитием заболевания, терапевтические способы поддержки состояния. Однако в будущем, все равно операция неизбежна.
Что касается сроков удаления, то этот вопрос решается исключительно врачом. Для определения подходящего периода хирургического лечения, он учитывает клиническую форму, остаточную остроту зрения, этиологию, состояние пациента.
По общим медицинским правилам, вмешательство целесообразно проводить на ранних сроках – начиная с 2-3 месяцев жизни, пока структура хрусталика имеет мягкую консистенцию.
Это обусловлено тем, что на фоне врожденного патологического состояния хрусталика существует большой риск развития обструкционной амблиопии – полной слепоты ребенка.
Если вы решили хирургическое лечение провести на поздних сроках, то знайте, что существует риск развития амблиопии.Оперативное лечение может проводиться по методам:
- экстракапсулярной экстракции – удаляются хрусталиковые массы и ядро, а капсула оставляется;
- интракапсулярной экстракции – полное извлечение хрусталика с капсулой;
- криоэкстракции – к наконечнику аппарата примораживается внутриглазная линза, а затем извлекается;
- факоэмульсификации – с помощью ультразвука выполняют предварительную деструкцию хрусталиковых масс, после чего делают минимальные разрезы (до 3 мм) и удаляют их. По отношению к детям в основном применяют ирригацию-аспирацию, в связи с неблагоприятным влиянием ультразвукового воздействия на глаз.
Используя специальные картриджи, через разрез, на место удаленного хрусталика устанавливают интраокулярную линзу. Если операция проводилась совсем на раннем этапе жизни, то сроки внедрения линзы временно откладывают (до момента созревания капсулы). Такой тип хирургического лечения выполняется поэтапно.
У маленьких пациентов (до 1 года) существует большая вероятность возникновения осложнений после удаления хрусталика. Возможно развитие глазных инфекций, отслоение сетчатки.
Дети с врожденным заболеванием хрусталика, прошедшие своевременное лечение в дальнейшем полноценном развитии ничем не отличаются от сверстников.
Ноя 18, 2016Doc
Источник: https://zrenie.online/katarakta/vrozhdennaya-u-vzroslyh.html


