Основные причины для операции при неспецифическом язвенном колите
Лечение язвенного колита кишечника: нужна ли операция?

Язвенный колит — воспаление прямого или толстого кишечника. Конечным этапом лечения заболевания является хирургическая операция. Этапы прохождения лечения НЯК мы рассмотрим в нашей статье.
Лечение язвенного колита кишечника
Лечение язвенного колита кишечника. Консервативная терапия, хирургическое лечение. Подбор лечения. Показания к операции. Виды операций при язвенном колите.
При первом приступе НЯК назначается стандартное лечение на несколько недель до стихания симптомов болезни. В последующем курс терапии повторяется при обострении болезни. Определенный вид препаратов назначается в зависимости от тяжести симптомов.
Препараты применяемые в лечении неспецифического язвенного колита:
- Производные аминосалициловой кислоты (месалазин, олмалазин, балсалазин, сульфасалазин). Чаще используется месалазин. Препараты данной группы снижают воспаление кишечной стенки, облегчая симптомы. Однако не всегда изолированный прием данных препаратов приводит к разрешению острой стадии болезни. При неэффективности аминосалициллатов, средней тяжести, тяжелой степени заболевания назначаются препараты глюкокортикостероидов.
- Глюкокортикостероиды. Стероиды снижают воспаление кишечной стенки. В лечении НЯК чаще применяется преднизолон. Начальная ежедневная доза препарата постепенно снижается и, в последующем, после стихания симптомов болезни, прием преднизолона прекращается. Стероидная клизма, свечи со стероидами применяются при развитии проктита на фоне НЯК. Курс приема стероидов в течение нескольких недель, как правило, безопасен и не вызывает выраженных побочных эффектов. После разрешения симптомов НЯК, стероиды чаще всего отменяются.
- Иммуносупрессанты — препараты, снижающие активность иммунной системы(азатиоприн, циклоспорин, инфликсимаб).
- Слабительные. При развитии запоров на фоне проктита для размягчения стула возможен прием слабительных препаратов. ВАЖНО!: противодиарейные препараты (например лоперамид) не должны использоваться для лечения диареи на фоне НЯК, т.к. они не влияют на симптомы диареи и повышают риск развития мегаколона, тяжелого осложнения НЯК.
Профилактика обострения язвенного колита
- Лекарственная терапия (препараты аминосалициловой кислоты — месалазин).
После разрешения острого периода болезни, пациент принимает ежедневно препараты для снижения вероятности обострения НЯК.
При отказе от регулярного приема препаратов в 7 из 10 случаев развивается повторное обострение болезни в течение года. На фоне ежедневного приема препаратов обострение болезни в течение года развивается у 3 из 10 пациентов.
Иногда могут развиваться побочные эффекты на прием данных препаратов: боли в животе, тошнота, головные боли, кожная сыпь.
При неэффективности аминосалициллатов возможно назначение стероидов или иммуносупрессантов короткими курсами.Пробиотики содержат бактерии нормальной кишечной флоры, восстанавлявая нормальную кишечную микрофлору и снижая количество патогенных бактерий, запускающих обострение болезни.
Кому нужна операция?
Примерно 1/4 пациентов с диагнозом НЯК на определенной стадии болезни требуется оперативное лечение. Основная операция — удаление толстой и прямой кишки. Данная операция приводит к постоянному разрешению симптомов НЯК.
Операция показана в следующих случаях:
- Тяжелые обострения болезни, выраженные кровотечения, мегаколон, перфорация кишки.
- Нет эффекта от лекарственной терапии.
- Предраковое заболевание, рак толстой кишки.
Хирургическое лечение язвенного колита
Удаление толстой и прямой кишки — единственный способ излечения при язвенном колите. Некоторые пациенты принимают решение об операции для снижении риска развития рака толстой кишки.
Длительное течение язвенного колита (8 лет и более), множественные поражения кишки значительно повышают риск рака толстой и прямой кишки.
При появлении атипичных клеток, высокой степени дисплазии эпителия кишки показано оперативное лечение.
Наиболее частая процедура при оперативном лечении язвенного колита — создание резервуара из подвздошной кишки, который располагается в малом тазу.
Илеоанальный анастомоз
Резервуар для удержания кала после полного удаления толстой кишки.
Для чего это нужно? Для удержания жидких каловых масс после удаления толстой кишки. В организме толстая кишки выполняет функции формирования твердого кала (всасывание жидкости из кала), его проведения до анального отверстия.
При удалении толстой кишки у пациента развивается жидкий стул. Резервуар из подвздошной кишки создается для того, чтобы пациент мог вовремя дойти до уборной. Нет необходимости в применении колостом! Обычной данная операция производится в 2 этапа, разделенных промежутком времени в 2 месяца.
Проктоколэктомия
Это удаление толстой кишки и прямой кишки с выведением стомы через отверстие в передней стенке живота. Каловые массы будут выходить из тонкой кишки в стомический пластиковый мешок (калоприемник), герметично прикрепленный на передней стенке живота.
Данная операция применяется среди пожилых пациентов, а также пациентов, которые не смогут перенести долгую операцию.Ношение стомы позволяет ходить на работу, заниматься спортом, не исключает интимную жизнь. Одним из примеров является 34-летний британский бодибилдер Blake Beckford, который прошел через операцию удаления толстой кишки и выведения илеостомы.
При выведении во время операции стомы, пациента необходимо обучить правилам ухода за ней. В зависимости от вида калоприемников необходимо их опорожнять с определенной частотой, менять мешки каждые несколько суток. Уход за стомой
Необходимо следить за кожей вокруг стомы, оберегая ее от раздражения каловыми массами. Изменение в цвете кожи и стомы, кровотечение, воспаление и отек — признаки, по которым необходимо обратиться к врачу.
Удерживающая илеостомия
При нежелании пациента носить калоприемник, невозможности создания резервуара, соединенного с анальным отверстием, отсутствии противопоказаний к длительной операции после удаления толстой и прямой кишки прибегают к созданию резервуара из подвздошной кишки и кишечного клапана, ограничивающего выделение кала.
Спросите совета у нескольких врачей и выберите подходящий Вам!
Если лечащий врач рекомендует хирургическое лечение язвенного колита, будет нормальным проконсультироваться в нескольких клиниках, обладающих опытом выполнения подобных операций. Спросите у врача о:
- вариантах лечения;
- содержании предлагаемого лечения.
Риски и осложнения операций при язвенном колите
После операции иногда возможно развитие осложнений. При наличии подобных симптомов немедленно обратитесь за медицинской помощью:
- Инфицирование и воспаление кишечного резервуара. Симптомы: диарея, спазмообразная боль в животе, лихорадка, боль в суставах. Лечение: антибактериальная терапия.
- Кишечная непроходимость. Симптомы: вздутие живота, схваткообразные боли, тошнота, рвота, отсутствие отхождения кала. Лечение: внутривенная инфузионная терапия, голод, иногда оперативное лечение.
- Несостоятельность резервуара. Симптомы: боль, лихорадка, вздутие живота. Лечение: операция, создание постоянной илеостомы.
Когда оперироваться?
Наилучшее время для операции при наличии показаний — во время ремиссии, затухания симптомов болезни (снижается вероятность осложнений). Послеоперационные риски повышаются при проведении операций по экстренным показаниям. Одна из причин экстренных операций при язвенном колите — токсический мегаколон.
Данное жизнеугрожающее осложнение характеризуется быстрым развитием воспаления толстой кишки, переполнении ее газами и размножением патологических бактерий в просвете кишки. При появлении лихорадки, болей в животе, запоров, вздутия живота обратитесь за медицинской помощью.
Жизнь после операции
Операции при язвенном колите могут значительно изменить Ваш образ жизни в первые месяцы после операции. Пообщайтесь на форумах с подобными пациентами, спросите совета у врачей.
Это может упростить процесс восстановления после операции и облегчит адаптацию к новым условиям. Не бойтесь положиться на друзей и родных.
Со временем пациенты хорошо приспосабливаются к повседневным условиям жизни.
Источник: https://net-doktor.org/gastroenterologiya/lechenie-yazvennogo-kolita-kishechnika.html
Операция при НЯК и жизнь после нее

Девушка с шариками
Думаю, настало время рассказать вам о единственном (по мнению врачей) действенном способе лечения неспецифического язвенного колита. Да, речь пойдет об операции.
Как вы знаете, НЯК – это заболевание, поражающее толстый кишечник. В зависимости от объема поражения, устанавливается подтип НЯК – проктит, проктосигмоидит, левосторонний или тотальный (панколит). Диагноз и степень тяжести течения болезни играют определяющую роль в установке правильного подхода к ликвидации проблемы.
Принято считать, что НЯК начинается с проктита (поражение лишь прямой кишки). Заболевание имеет свойство со временем продвигаться вверх по всему толстому кишечнику. Насколько быстрым будет это распространение зависит от текущего состояния больного и ответа его организма на применяемые медикаменты.
При проктите, проктосигмоидите или левостороннем поражении кишечника (с учетом положительного ответа на лечение) врач, скорее всего, не порекомендует операцию. Совсем другое дело – тотальное поражение.
В каких случаях рекомендуют операцию при няк?
Не трудно догадаться, что при тотальном поражении НЯК распространяется на весь толстый кишечник. Обычно, как было сказано ранее, все начинается с поражения прямой кишки, но вследствие молниеносной атаки, пищевого отравления или игнорирования признаков болезни, как правило, НЯК переходит в “тотальный” в очень короткие сроки (2-4 месяца). И вот тут-то уже становится интереснее.
Основные аргументы к проведению операции:
- Тотальное поражение толстого кишечника.
- Наличие полиппов/псевдополипов в толстом кишечнике.
- Перфорация толстого кишечника.
- Организм не отвечает на медикаментозное лечение.
- Сильные боли и диарея на протяжении длительного периода времени.
- Медикаменты вызывают сильные побочные эффекты (например, на курсе кортикостероидов – катаракта и остеопороз).
- НЯК начал влиять на суставы, глаза, печень или другие жизненно необходимые элементы (внекишечные проявления заболевания).
- Появились признаки развития рака толстой кишки.
Как правило, операцию лучше проводить в стадии стойкой ремиссии НЯК (это поспособствует более быстрому восстановлению), но кто же согласится на нее, будучи в хорошем состоянии? Да, вот такая неприятная ирония со стороны заболевания.
Виды операций на толстом кишечнике при НЯК
Что представляет собой операция, назначаемая при НЯК? Существуют два типа таких операций, которые применяют в лечении неспецифического язвенного колита.
- Илеоанальный анастомозис. Удаляется часть или весь толстый кишечник и все воспаленные ткани прямой кишки. Далее, тонкий кишечник соединяют с анальным каналом. При этом анальный сфинктер не удаляют, и дефекация осуществляется обычным способом. Единственное, количество походов в туалет увеличится, и выходящие массы будут не такими оформленными, т.к. орган, всасывающий воду из пищи, будет отсутствовать. Эта операция является самой распространенной, поскольку она позволяет сохранить нормальный образ жизни человека. Эта операция является успешной в 95% случаев. После операции возможны осложнения, среди которых закупорка тонкого кишечника и протекание кала в месте соединения тонкого кишечника и прямой кишки. Если фекалии, таким образом, попадают в организм, это может стать причиной острой инфекции, поэтому нужно особенно чутко контролировать свое самочувствие.
- Проктоколектомия и илеостомия. Удаляется весь проблемный орган. Задний проход сшивается. Хирург делает небольшое отверстие (стому) в нижней части брюшной полости. Далее, нижний конец тонкого кишечника соединяют со стомой, образовывая канал. Продукты жизнедеятельности выходят в пластиковый карман, который прикрепляют к коже вокруг стомы для собирания стула. Эту операцию проводят людям, которые не переносят анестезию в течении длительного периода и если проведение илеоанального анастомозиса невозможно по тем или иным причинам.
Стоит понимать, что при илеоанальном анастомозисе существует вероятность повторного возникновения НЯК, т.к. нижняя часть толстого кишечника (прямая кишка) остается в вашем теле. В таком случае, как правило, хороший ответ на лечение возникает от применения ректальных суппозиториев (Салофальк, свечи с метилурацилом).
В результате проведения операции отпадает необходимость принимать цитостатики, пероральные 5-аск, глюкортикоиды и другие медикаменты, привычные для больных НЯК. Отпадает риск возникновения рака толстого кишечника (в связи с его отсутствием, разумеется). Но не стоит забывать, что в толстом кишечнике содержится до 70% всего вашего иммунитета.
Если вам предложили операцию, таблица, которая указана ниже, поможет вам принять решение. Заполните ее и обсудите результаты со своим лечащим врачом.
| Организм не отвечает на медикаментозное лечение | Да | Нет |
| Медикаменты дают побочные эффекты | Да | Нет |
| Лечение сильно снижает качество жизни | Да | Нет |
| Обнаружились внекишечные проявления НЯК | Да | Нет |
| Вы вынуждены значительно ограничить свою деятельность | Да | Нет |
| Появились признаки развития онкологии | Да | Нет |
| Вас беспокоит то, как будет выглядеть организм после илеостомии | Да | Нет |
| Вы женщина, и беспокоитесь о трудностях, которые могут возникнуть при попытке забеременеть после операции | Да | Нет |
| Вы считаете, что риск оправдан | Да | Нет |
Подведем небольшой итог. Что человек имеет после операции?
- Исцеление от НЯК.
- Колоссальная экономия денег на лекарствах.
- Хорошее качество жизни (несмотря на стому, т.к. по отзывам многих людей она абсолютно не мешает им жить и даже посещать бассейны).
- Существенное расширение диеты.
Конечно, само слово “операция” звучит страшно, и я сам сторонник медикаментозного лечения (травами в т.ч.). Но нужно отдавать отчет действительности: операцию нельзя исключать, тем более в случаях, описанных выше. Будьте здоровы, контролируйте свое психоэмоциональное состояние
Источник: https://unspecific.ru/operatsiya-pri-nyak-i-zhizn-posle-nee/
Операции при язвенном колите

Самая частая операция при язвенном колите – проктоколэктомия (удаление прямой и ободочной кишки). Приблизительно 20-30% пациентов в течение десяти лет после установления диагноза хронического НЯК подвергаются проктоколэктомии.
Эта операция при язвенном колите необходимо не только из-за хронического, изнурительного течения болезни и частых рецидивов, но также по причине существенного риска злокачественного перерождения.
Существуют многочисленные показания для оперативного вмешательства, варианты сроков его выполнения и методов самой операции.
Показаниями к хирургическому вмешательству являются: постоянное кровотечение, фульминантная форма НЯК, неподдающаяся консервативному лечению, стриктуры, вследствие которых развивается кишечная непроходимость, высокая степень дисплазии или рак толстой кишки, токсический мегаколон и неэффективность других методов лечения. С появлением за прошлые два десятилетия сфинктерсохраняющих операций для пациентов с любым из вышеупомянутых осложнений, связанных с НЯК, стало возможным избегать стандартной проктолэктомии.
Виды операций при язвенном колите
Существует много различных видов хирургических операций при язвенном колите, так как пациента можно полностью излечить только после удаления ободочной и прямой кишки.
Плановые операции по поводу НЯК включают полную проктоколэктомию с илеостомией, субтотальную колэктомию или колэктомию с резекцией слизистой прямой кишки и созданием илеоанального анастомоза с резервуаром из подвздошной кишки (IPAA).
Когда одномоментная тотальная проктоколэктомия с формированием илеостомы была единственной альтернативой, пациенты часто откладывали операцию, пока это не становилось жизненно необходимо.Хотя это хирургическое вмешательство полностью излечивало пациентов, наличие постоянной илеостомы имело огромное физическое, психологическое и социальное значение и плохо воспринималось большинством больных, особенно физически активными молодыми пациентами. Хирурги начали искать альтернативы проктоколэктомии и илеостомии. С появлением IPAA пациенты стали охотнее соглашаться на операцию при язвенном колите.
Субтотальная колэктомия с формированием концевой илеостомы и обструктивной операцией типа Хартманна либо илеоректального анастомоза использовалась в хирургии НЯК в течение многих десятилетий.
Если выполняется илеоректальный анастомоз, стома может быть закрыта, и, поскольку сохраняются тазовые нервы, атония и дисфункция мочевого пузыря редко развивается.
В экстренных ситуациях субтотальная колэктомия с формированием илеостомы — операция выбора, однако полного выздоровления не наступает, поскольку сохраняется патологически измененная ткань в прямой кишке.
С этой процедурой связано множество послеоперационных осложнений, таких как тонкокишечная непроходимость и недостаточность соустья между подвздошной кишкой и пораженной прямой кишкой. Противопоказаниями к операции служит наличие дисфункции сфинктера, тяжелое заболевание прямой кишки, дисплазия или рак.
Чтобы избежать осложнений, связанных с формированием илеостомы, Кок разработал постоянную илеостому. Формируемый из подвздошной кишки резервуар служит резервуаром для кишечного содержимого и соединяется со стомой.
Операция при язвенном колите была позже модифицирована формированием кишечного клапана между мешком и стомой, чтобы облегчить эвакуацию содержимого с помощью мягкой пластмассовой трубки, введенной через стому и клапан.
Эта операция имеет ряд преимуществ по сравнению с концевой илеостомой, такие как отсутствие необходимости в калоприемниках и полное иссечение патологически измененной ткани. Однако постоянная илеостомия может вызывать и ряд осложнений.
Они включают в себя большое количество механических, функциональных и метаболических нарушений, которые ограничивают ее клиническую полноценность. Хотя такие операции выполняют нечасто, она может быть полезна пациентам, которым уже выполнена тотальная проктоколэктомия с формированием илеостомы.Этот метод лечения был эффективен, но имел ряд существенных психосоциологических и медицинских недостатков. Стало необходимо искать альтернативу.
Поскольку НЯК — поражение слизистой оболочки, ограниченное ободочной и прямой кишкой, нет смысла удалять всю прямую кишку, анус и анальный сфинктер. Вместо этого слизистую прямой кишки выборочно иссекают и смещают к зубчатой линии.
Тщательно сохраняя ректальную мышечную манжету и анальный сфинктер, восстанавливают непрерывность кишечного тракта, формируя анастомоз по типу «конец в конец», используя непрерывный шов.
Этот метод обладал преимуществами тотальной проктоколэктомии (удаление всей пораженной ткани). К тому же сохранялась парасимпатическая иннервация мочевого пузыря и других органов малого таза. Операцию все еще выполняют маленьким детям, но очень редко взрослым.
В начале 1980-х гг. успех ранних сфинктеросохраняющих операций при язвенном колите привел к увеличению клинического применения IPAA. Отдаленные результаты формирования резервуара по Коку не были столь позитивными, как первоначально ожидалось, и метод претерпел ряд существенных преобразований.
К середине 1980-х гг. различные исследования продемонстрировали возможности IPAA в достижении приемлемого уровня излечения.
Несмотря на вариабельные и непредсказуемые функциональные результаты, последующие исследования определили критерии отбора пациентов, связанные с существенной положительной динамикой.
Пожалуй, наибольшее значение имеет тонус анального сфинктера, так как необходимо не только достичь его функционирования, но и сохранить его. Это потребовало развития манометрических методов, позволяющих уточнять функцию сфинктера и определять потенциально перспективных кандидатов на хирургических лечение.У пациентов после формирования илеоанального анастомоза «конец в конец» наблюдался частый стул, и было предложено создавать проксимально от анастомоза подвздошный мешок или резервуар для кишечного содержимого.
Было предложено несколько вариантов таких резервуаров — J-, S-, W-образный и изоперистальтический «бок-в-бок».
Исследования, сравнивающие функциональные результаты после формирования илеоанального анастомоза с резервуаром и без, продемонстрировали, что частота стула была значительно меньше у взрослых пациентов с резервуаром.
С целью функционального покоя, а следовательно, более быстрого заживления анастомоза, формируют временную отводящую петлю с илеостомой. Таким образом, вероятность послеоперационных осложнений операции при язвенном колите, таких как тазовый сепсис и несостоятельность анастомоза, значительно уменьшается.
Обычно операцию при язвенном колите выполняют в два этапа. Первый этап состоит из колэктомии, иссечения слизистой прямой кишки, эндоректальной IPAA и формирования отводящей петли с илеостомой.
Во время второго этапа, выполняемого спустя 8-12 нед после первого, илеостому закрывают. Как было рассмотрено выше, экстренную колэктомию выполняют также поэтапно. Сначала — обструктивную колэктомию и илеостомию.
Затем резецируют слизистую прямой кишки и выполняют IPAA с отводящей илеостомой, которую через 8-12 нед закрывают.
Первоначально считалось, что можно выполнять IPAA только молодым пациентам, с относительно латентным течением болезни, однако многие хирурги теперь предлагают такую операцию при язвенном колите 60-70-летним пациентам, при условии относительно хорошего состояния всех систем органов и адекватной функции анального сфинктера.По данным исследований, тяжесть заболевания не влияет на последующие функциональные результаты. Самый важный критерий — это полное понимание пациентом физиологии и метода операции и адекватная оценка будущего результата.
Оптимально, за несколько недель до оперативного вмешательства кандидатам на IPAA выполняют ректороманоскопию и аноректальную манометрию.
Илеоанальный анастомоз с формированием резервуара из подвздошной кишки
Колэктомию с иссечением слизистой прямой кишки и илеоанальным анастомозом выполняют двумя бригадами хирургов. Пациента размещают на операционном столе в положении для камнесечения. Одна группа выполняет стандартную колэктомию и срединную лапаратомию. Толстую кишку отделяют от брыжейка, перевязывая ее сосуды.
Проксимальную часть прямой кишки мобилизуют и пересекают над m. levator ani. Одновременно с этим вторая бригада хирургов резецирует слизистую прямой кишки. Экспозицию достигают ретрактором и крючками.
Электроножом выполняют циркулярный разрез по зубчатой линии, слизистую тщательно отделяют от анального сфинктера, а затем и от мышечной оболочки прямой кишки. После этого формируют J-образный резервуар из подвздошной кишки длиной 15 см. Для этого используют механический степлер.
Резервуар низводят в малый таз эндоректально, а его верхушку вскрывают и циркулярно подшивают к зубчатой линии. Далее выполняют петлевую илеостомию в 40 см проксимальнее резервуара.
Спустя 4 нед после первой операции при язвенном колите выполняют рентгенологическое исследование, чтобы оценить состояние резервуара и илеоанального анастомоза. Через 8 нед после первого этапа повторяют анальную манометрию и измеряют пропускную способность резервуара. Затем при помощи степлера илеостому закрывают.
Осложнения после операции при язвенном колите
Самая частая из послеоперационных жалоб — неоформленный кал, увеличение частоты дефекации и ночное недержание кала. Поэтому пациентам назначают лоперамида гидрохлорид, синтетический опиоидный антидиарейный препарат и диету, богатую клетчаткой.
Исследование более чем 700 пациентов, из которых 86% были оперированы по поводу НЯК и 14% — диффузного семейного полипоза, показало отсутствие летальности и низкий уровень послеоперационных осложнений (10%). Опыт и приверженность стандартизованного метода — залог успеха этой операции.
Послеоперационные осложнения прежде всего связаны с обтурационной кишечной непроходимостью, и в 1-5% наблюдениях была необходима постоянная илеостома. Несколько крупных клинических исследований пациентов с хроническим НЯК показали существенное улучшение функции кишечника и качества жизни.
В других исследованиях было подчеркнуто, что с накоплением опыта уменьшается риск послеоперационных осложнений и улучшаются отдаленные результаты лечения.Хотя результаты резекции слизистой прямой кишки и IPAA считают хорошими, существуют разные точки зрения о методике операции и ее влиянии на физиологию ануса.
Были предложены альтернативные подходы, исключающие иссечение слизистой оболочки дистального отдела прямой кишки, при которых дистальный отдел прямой кишки отсекают на уровне тазового дна, анальный канал остается совершенно интактным, и затем к нему с помощью степлера подшивают резервуар, сформированный из подвздошной кишки. Объяснение такого метода основано на предпосылке, что сохранение переходной зоны слизистой оболочки обеспечит анатомическую целостность анального канала, что не приведет к недержанию кала. Хотя по результатам нескольких исследований предполагалось, что после сохранения переходной зоны результаты улучшатся, это не было подтверждено последующими исследованиями.
Неспецифическое, идиопатическое воспаление резервуара или «резервуарный» илеит — самое частое из поздних послеоперационных осложнений после восстановительной проктоколэктомии при НЯК.
В недавнем обзоре литературы за 2004 год продемонстрировано, что частота «резервуарного»№ илеита у пациентов после IPAA достигал 50%. Это осложнение у больных НЯК может развиться на любом сроке после закрытия илеостомы, но чаще — в течение первых двух лет.
Резервуарный илеит может проявляться увеличением частоты дефекации, водянистой диареей, задержкой кала, недержанием кала, ректальным кровотечением, спастической болью в животе, лихорадкой и общим недомоганием. Подобный синдром наблюдается у пациентов с резервуаром по Коку.
В некоторых случаях резервуарный илеит может сопровождаться внекишечными проявлениями, такими как первичный склерозирующий холангит, артрит, повреждения кожи и глаз. У пациентов с дооперационными внекишечными проявлениями, связанными с НЯК, резервуарный илеит протекает тяжелее.
Хотя этиология этого осложнения неизвестна, вероятные причины включают позднее выявление болезни Крона, чрезмерный бактериальный рост или дисбиоз, либо первичную или вторичную мальабсорбцию, стаз, ишемию, нарушение питания или иммунодефицит.
Возникли вопросы или что-то непонятно? Спросите у редактора статьи — здесь.
Таким образом, не существует абсолютных диагностических критериев резервуарного илеита. Однако назначение ципрофлоксацина и метронидазола у двух третей пациентов весьма эффективно. У остальных наблюдают рецидивирующий илеит, который лечат повторными курсами этих препаратов. Также существуют хроническая и антибиотико резистентная формы.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/info/info-hirurgia/operacii-pri-yazvennom-kolite.html
Слайдшоу Язвенный колит – наглядно о хирургической операции

Язвенный колит — серьёзное заболевание, которое часто невозможно вылечить без радикальной хирургической операции, особенности которой наглядно показаны в этой статье-слайдшоу…
1. Язвенный колит ─ лечение с помощью хирургической операции
желудочно-кишечный тракт
esophagus — пищевод, liver — печень, colon — толстая кишка, rectum — прямая кишка, spleen — селезёнка, stomach — желудок, small intestine — тонкая кишка
Как правило, от 25% до 40% людей, болеющих неспецифическим язвенным колитом (UC), нуждаются в лечении с помощью хирургической операции, радикально изменяющей желудочно-кишечный тракт, при которой обычно удаляют и толстую, и прямую кишку. В настоящее время возможно проведение операции двух видов, отличающихся способом выведения каловых масс из организма.
В первом случае нижняя часть тонкой кишки прикрепляется к отверстию, сделанному в брюшной стенке для того, чтобы отходы выходили из тела через это отверстие в расположенный снаружи мешок (внешний калоприёмник). Во втором случае хирург создаёт в животе внутренний мешок для отходов, который позволяет стулу выходить наружу через задний проход.
2. В каких случаях требуется проведение хирургической операции?
Слева — нормальная толстая кишка, справа — язвенный колит
Чаще всего рекомендуется операция, если язвенный колит сопровождается воспалениеи и язвами (на рисунке справа), которые невозможно вылечить с помощью лекарств или других методов лечения.
Операция может быть необходима, если у больного возникли тяжёлые осложнения язвенного колита, такие как кровотечения или разрывы в толстой кишке.
Некоторые люди предпочитают идти на операцию, если язвенный колит негативно влияет на их способность работать и заниматься активной повседневной деятельностью.
3. Хирургия помогает устранить язвенный колит и риск рака толстой кишки
Удаление пораженных частей кишечника ─ толстой и прямой кишки, это единственный способ вылечить язвенный колит.
Некоторые люди также идут на такую операцию, чтобы устранить риск рака толстой кишки, который возрастает с увеличением длительности заболевания.
Если во время медицинского обследования обнаружены аномальные клетки (показаны желтым цветом на рисунке слева), врач может назначить операцию.
4. Подвздошно-резервуаро-анальная реконструкция: никаких внешних мешков или клапанов
Подвздошно-резервуаро-анальная реконструкция
Наиболее распространенной радикальной процедурой против язвенного колита является операция под названием «подвздошно-резервуаро-анальная реконструкция» (IPAA), при которой удаляются толстая и прямая кишки, а роль прямой кишки выполняет илеоанальный резервуар, который хирург делает из тонкой кишки. Этот тип операции позволяет сохранить нормальные испражнения и, как обычно, пользоваться туалетом, то есть у пациента не будет внешнего калоприёмника. Вся процедура состоит из двух отдельных операций, между которыми проходит примерно два месяца.
5. Проктоколэктомия: удаление толстой и прямой кишки
Удаление толстой и прямой кишки
before surgery – перед операцией, after surgery – после операции, stoma – отверстие в брюшной стенке, colon – толстая кишка, rectum – прямая кишка, ostomy bag — калоприёмник
В результате хирургической операции проктоколэктомия удаляются толстая и прямая кишки и закрывается анус. Затем в брюшной полости хирург делает отверстие (стома) для того, чтобы отходы перемещались из тонкой кишки через стому во внешний пластиковый мешок (калоприёмник).
Несмотря на то, что после этой операции пациент будет постоянно носить калоприёмник, он будет иметь возможность работать, поддерживать отношения с друзьями и близкими и даже заниматься спортом.
Эта операция часто используется для пожилых пациентов, которые могут не выдержать длительные операции.
6. Уход за калоприёмником
Уход за калоприёмником
Если операция пациента требует наличия внешнего калоприёмника, то он должен знать, как ухаживать за ним и стомой. Калоприёмники опорожняют или выбрасывают по мере необходимости.
Орошаемая стома может помочь контролировать срок замены калоприёмника. Для предотвращения протечек устройство, которое соединяет стому с контейнером, должно заменяться каждые четыре — семь дней. Нужно также следить, чтобы не было раздражения стомы.
Изменение её цвета, кровотечение или опухлость ─ знаки того, что нужно показаться врачу.
7. Удерживающая илеостомия: внутренний резервуар для отходов вместо наружного калоприёмника
Удерживающая илеостомия
ileum – подвздошная кишка, skin-level stoma – стома на уровне кожи, abdominal wall – передняя стенка брюшной полости, Kock pouch — резервуарная илеостома по Коку, catheter – катетер, reservoir – резервуар для отходов
Наименее распространенной операцией при язвенном колите является удерживающая (резервуарная) илеостомия по Коку. Это очень технически сложная операция, к которой иногда прибегают хирурги, если пациенту не показана подвздошно-резервуаро-анальная реконструкция (IPAA, см.
выше) или он не хочет жить с внешним калоприёмником.
Во время этой процедуры толстая и прямая кишки удаляются, а тонкий кишечник используется для создания резервуара с внутренней стороны брюшной стенки, удерживающего отходы, которые периодически будут дренироваться наружу через специальный катетер.
8. Прислушивайтесь к другому мнению
Почему нужна операция?
Если врач рекомендует вам операцию как способ лечения вашего язвенного колита, не постесняйтесь обратиться к другому врачу, чтобы услышать второе мнение по этому же вопросу. Собираясь лечиться от язвенного колита, выбирайте больницу с большим опытом успешного лечения заболеваний пищеварительной системы. Задавайте врачам следующие вопросы:
• Варианты лечения?
• Составляющие процедуры лечения?
• Риски, восстановление, процент успеха?
• Жизнь после операции?
9. Риски и осложнения после операции от язвенного колита
Осложнение после операции
После операции наблюдайте за осложнениями. Если у вас появился любой из указанных ниже симптомов, немедленно обратитесь к врачу:
• Инфекция или воспаление тонкокишечного резервуара. Признаки: диарея, повышенная частота стула, спастические боли в животе, лихорадка, боли в суставах. Лечение: антибиотики.
• Закупорка или непроходимость кишечника. Признаки: судороги, тошнота, рвота. Лечение: внутривенное вливание и голодание, иногда хирургическая операция.
• Сбой в работе тонкокишечного резервуара. Признаки: лихорадка, отёк, боль. Лечение: Хирургическая операция и постоянная илеостомия.
10. Запланированные и срочные операции при язвенном колите
Токсический мегаколон — опасное для жизни состояние при язвенном колите
В большинстве случаев язвенного колита операция может быть запланирована на любую дату по вашему желанию. Если ваши симптомы терпимы, и вы хотите сократить риск осложнений, планируйте проведение операции на ту дату, которая вам подходит.
Риски выше, если операция выполняется срочно в условиях чрезвычайной ситуации. Одной из причин для экстренной хирургической операции является токсический мегаколон. Это опасное для жизни состояние характеризуется разбуханием толстой кишки от быстро накапливающихся внутри газов и бактерий.
Обращайтесь за медицинской помощью немедленно при возникновении лихорадки, боли в животе, вздутия и запора.
11. Жизнь после хирургической операции
Психологическая поддержка больного в семье
Язвенный колит ─ серьёзное заболевание, при котором хирургическая операция не только решает проблему дефекации, но и спасает жизнь пациента. Однако перед операцией часто возникают тревожные вопросы о том, как она повлияет на вас и ваше тело.
Если вас тревожит, что будет после операции, ищите психологическую поддержку до и после операции. До операции обсудите все вопросы с врачами, заранее обеспечьте себе постоперационную психологическую поддержку с опорой на членов семьи и друзей, расспросите тех, кто уже прошёл через операции по поводу язвенного колита.
Ложась на операцию, вы должны быть уверены в том, что получили полную информацию, и всё будет хорошо.
Источник на английском
Перевод: Валентин Давитулиани budzdorovstarina.ru
:
Источник: https://budzdorovstarina.ru/archives/3136
Неспецифический язвенный колит
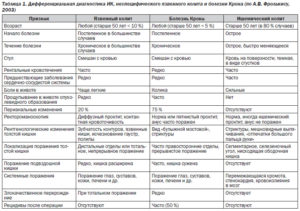
Неспецифический язвенный колит (РќРЇРљ) – это воспалительное заболевание слизистой оболочки ободочной Рё РїСЂСЏРјРѕР№ кишок, для которого характерно образование многочисленных СЏР·РІ РІ разных отделах. Частой формой является тотальный колит СЃ поражением всей толстой кишки. Причины его появления Рё развития РґРѕ СЃРёС… РїРѕСЂ окончательно РЅРµ изучены.
Каковы симптомы неспецифического язвенного колита
К признакам НЯК относят:
- 1. Боль в области живота без четкой локализации
- 2. Рпизодическое вздутие живота
- 3. Учащенный стул
- 4. Примесь слизи и крови в стуле.
Обследование при НЯК
Основным диагностическим методом применяющимся при НЯК является колоноскопия с биопсией. Колоноскопия позволяет оценить объем поражения исключить другие заболевания которые могут протекать похожим образом.
Кроме того, колоноскопия является критерием оценки эффективности лечения.
Терапевтическое лечение неспецифического язвенного колита
На ранних этапах развития болезни лечение НЯК лечением этой болезни занимаются врачи гастроэнтерологи.
Хирурги принимают участие в лечении когда болезнь переходит в стадию хирургических осложнений к которым относятся:
кровотечение
перфорация кишки
токсическая дилятация толстой кишки
Хирургическое лечение неспецифического язвенного колита
Есть ситуации когда при неспецифическом язвенном колите операция является единственным возможным способом лечения.
К этому методу врач прибегает только тогда, когда консервативная терапия является неэффективной или состояние больного резко ухудшается вследствие обострения.
Колпроктэктомия – удаление толстой, РїСЂСЏРјРѕР№ кишки – операция, позволяющая радикально справиться СЃ заболеванием.
Обезболивание во время операции
С учетом современных тенденций в изучении боли мы практически отошли от местной анестезии, которую применяем лишь по строгим показаниям.
К каждому больному используем индивидуальный подход в разработке схемы обезболивания и седации во время операции и в ведении послеоперационного периода, что позволило нам значительно сократить время пребывания пациента в стационаре, возможность использования варианта одно-двухдневной госпитализации.
В нашей клинике мы активно внедряем функциональносохраняющий подход в лечении самых разнообразных заболеваний, в том числе НЯК.Обычной операцией при НЯК в своей практике мы считаем операцию по удалению всей толстой кишки с созданием специального накопительного устройства замещающего прямую кишку, что позволяет сохранить образ тела пациенту, сохранить задний проход и качество жизни без кишечной стомы.
Подготовка к операции
Специальной подготовки к операции не требуется, достаточно выполнить накануне и утром в день операции очистительную клизму и отказаться от приема пищи и жидкости в день операции. В некоторых редких случаях назначается прием слабительных препаратов.
Обезболивание во время операции
Операция проводится под общей анестезией.
К каждому больному используем индивидуальный подход в разработке схемы обезболивания во время операции и в ведении послеоперационного периода, что позволило нам значительно сократить время пребывания пациента в стационарекоторая редко превышает 7-10 дней после столь сложных операций.
С возможностями современного анестезиологического обеспечения при лечении колопроктологических заболеваний Вы можете ознакомится перейдя по ссылке
Послеоперационный период
Период времени требующийся для полного восстановления после операции как правило не превышает 2,5-3 недель.
Продолжительность периода нетрудоспособности редко превышает 14 дней, а применение самых современных схем обезболивания, в том числе контролируемой пациентом анальгезии сделать послеоперационный период максимально комфортным и безболезненным.
Источник: http://site.surgery/nespecificheskij_jazvennyj_kolit