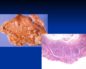
Острые язвы желудка и двенадцатиперстной кишки
Острая язва желудка и луковицы двенадцатиперстной кишки
Хронические заболевания ЖКТ вызывают дискомфорт, длительное время протекают без ярких симптомов.
Острая язва желудка сопровождается сильными болями и способна перейти в прободную, вызвать кровотечение или перитонит – выпекание желудочного сока в брюшную полость. Исход приступа может быть летальным. Необходимо распознавать симптомы гастрита и язвы, лечить их в начальной стадии, исключая рецидив.
Обострение язвы желудка
Обострение язвы желудка
Внешне язва обычно имеет круглую форму, воспаленную ткань красного цвета вокруг раны и серое дно, на котором скапливаются бактерии и следы их жизнедеятельности.
Хроническая язва повреждает поверхностный слизистый слой и может частично задевать слизистую оболочку. При острой форме рана углубляется до мышечных тканей желудка, воздействуя на них кислотой. Больной испытывает сильную боль.
Разрушенные мелкие капилляры начинают кровоточить. Нарушение стенок крупных сосудов приводит к большим потерям крови.
Специалисты различают три формы острой язвы желудка и двенадцатиперстной кишки:
- Стрессовая.
- Язва Кушинга.
- Медикаментозная.
Во всех случаях создаются условия для резкой активации HelicobacterPylori – бактерий, способных жить в агрессивной среде желудочного сока и даже повышать его кислотность за счет влияния на железы. Именно они повреждают защитный слой слизистой оболочки и открывают путь кислоте к стенкам желудка.
Неконтролируемый прием таблеток, особенно не стероидных препаратов, аспирина, гормональных, приводит к изменению нормальной работы слизистого слоя, разъедает его.
Железы вырабатывают слизистую секрецию в меньшем количестве, кислоту больше.
Язвой Кушинга назвали форму обострение, возникающую при травмировании центральной нервной системы инсультом, черепно-мозговой травмой, нейрохирургической операцией.
Причины обострения язвы желудка и ее симптомы
Причины обострения язвы желудка
Врачи называют острую язву стрессовой. В большинстве случаев она получает развитие из хронической формы заболевания при получении человеком стресса. Это могут быть:
- Шок.
- Травмы при несчастных случаях.
- Операции на внутренних органах и сосудах.
- Обширный сепсис.
Вокруг язвы образуется покраснение от воспаления. Цилиндрическая форма сменяется конической, размер дна меньше, чем верхняя часть раны. Вместо серого налета кровоточащая ткань. Симптомы острой язвы ярко выражены и начинаются заранее:
- Сильные головные боли.
- Тошнота.
- Темный до черноты кал.
- Рвота с кровью.
- Температура поднимается до 37,5 градуса.
Может происходить иррадиация боли, когда отдает в стороне от пораженного места, например в плечо, бок и спину. Обострение проходит с кровотечением.
Сначала разрушаются мелкие сосуды стенки желудка, затем глубина язвы достигает жирового слоя брюшины и разрушает стенки крупных сосудов. За час может вытечь до половины крови человека.
Предельно допустимой нормой для жизни является потеря третьей части.
В зависимости от места локализации язвы с кровотечением, боль проявляется в различных местах. Эпигастральное воспаление сигнализирует резкими болями в основном по центру, или отдает в область сердца, как при инфаркте. Язву антрального отдела желудка чаще всего ощущают болями и тяжестью в около пупочной зоне. Пилорическая ниже пупа и в области таза.
Симптомы обострения желудочной язвы
Обострение может сопровождаться симптомами, сходными с другими заболеваниями, например ноющая боль в области сердца, печени, поджелудочной, придатков. Определить можно по цвету кала. Поскольку обострение протекает с кровотечением различной интенсивности, то фекалии становятся черными.
Для перфорации желудочной стенки, характерны симптомы болезни:
- Резкая боль, появившаяся в одном месте и быстро распространяющаяся на весь живот.
- Мышцы брюшины сильно напрягаются.
- Озноб, повышение температуры.
- Во рту пересыхает.
- Состояние на грани обморока, слабость, головокружение, звон в ушах.
- Тошнота без рвотных позывов.
При появлении нескольких из этих симптомов, больного следует немедленно госпитализировать. В большинстве случаев нужна срочная операция.
Язва луковицы двенадцатиперстной кишки
Язва луковицы двенадцатиперстной кишки
Двенадцатиперстная кишка расположена за желудком, служит началом тонкого кишечника. В нее на окончательную обработку и завершение ощелачивания попадает пища вместе с желудочным соком.
Поэтому нарушение в целостности защитной оболочки происходит в ней одновременно с слизистой внутри желудка. В большинстве случаев больному ставят диагноз – язва желудка и двенадцатиперстной кишки.
При нарушении работы желез и повышенной концентрации соляной кислоты в антральном и эпигастрольном отделе, больше всего страдает луковица двенадцатиперстной кишки, расположенная возле клапана.Нарушение работы желудка ведет к выбросу остатков пищи, соляной кислоты и вместе с ними HelicobacterPylori в кишечник. В результате в двенадцатиперстной кишке образуются поражения ткани едкими ферментами, и в месте скопления бактерий углубляются раны. Признаки заболевания:
- Боли вокруг пупка и в правой подложечной области.
- Отрыжка и тошнота после еды.
- Изжога, кислый привкус во рту.
В отдельных случаях вскоре после еды неожиданно возникает чувство голода. В зависимости от особенностей организма иногда запоры сопровождаются вздутием живота, сильным метеоризмом.
Чаще всего развивается острая язва луковицы двенадцатиперстной кишки, поскольку этот отдел, напоминающий формой и размером луковицу, расположен сразу за пилорическим отделом желудка и принимает удар на себя, ограждая тонкий кишечник.
Хроническое заболевание луковицы двенадцатиперстной кишки часто проходит бессимптомно и острейшая боль при рецидиве возникает неожиданно. Больной не связывает ее с заболеваниями ЖКТ.
Осложнения при острой язве желудка
К чему может привести острая язва желудка
В случае обострения хронического гастрита и язвы желудка, HelicobacterPylori углубляют рану до гладких мышц и кислота разъедает стенки органа.
Через образовавшуюся прободную – сквозную, рану начинает вытекать желудочный сок. Попадая в брюшную полость, он вызывает перитонит и заражение.
Если стенка упирается в соседний орган, то соляная кислота и бактерии разъедают его. Чаще всего страдают:
- Желчный пузырь.
- Печень.
- Поджелудочная железа.
Обострение сопровождается кровотечением, анемией или полной потерей крови и летальным исходом. Нарушение стенок сосудов открывает доступ в кровеносную систему остаткам пищи, желудочному соку и бактериям. Это приводит к обширному сепсису – заражению крови. При прободной язве поражаются соседние органы. Острейшая боль может вызвать судорожное сжатие мышц, включая сердечные и органов дыхания.
Лечение оперативным и медикаментозным способом
Лечение острой язвы желудка
Острая язва лечится хирургическим методом. Проведение медикаментозного курса возможно при легких формах рецидива. Основная цель такого лечение:
- Сократить численность и уничтожить HelicobacterPylori.
- Снизить кислотность желудочного сока.
- Создать обволакивающий защитный слой.
Меры направлены на снятие воспаления, устранение раздражающих факторов и ускорение заживления ран. Одновременно применяется 3 – 4 лекарственных препарата. Дополнительно можно принимать средства народной медицины, согласовывая предварительно дозировку и длительность курса с врачом.
Прободная язва требует немедленной операции. Пораженные участки желудка и двенадцатиперстной кишки вырезаются, здоровые ткани стягиваются или делается резекция. При язве большого размера или наличии нескольких ран, объем желудка уменьшается. После восстановления больной вынужден питаться малыми порциями.
Диета при острой язве желудка
Диета при острой язве желудка
Необходимым условием лечения является диета при острой язве желудка. Из меню пациента исключаются вредные для органов ЖКТ продукты:
- Жирное.
- Острое.
- Пряное.
- Жареное.
- Грубые твердые продукты.
- Клетчатка.
Первые 2 дня после операции питание вводится через кровь, затем можно пить минеральную и столовую воду. Через 5 – 7 дней больной переходит на диету, соблюдаемую при обострении:
- Жидкие каши овсяные, гречневые, рисовые.
- Протертые супы.
- Кисели.
- Травяные чаи из ромашки с добавлением других трав.
Примерно через 10 дней можно добавлять котлеты на пару из белого мяса, тушеные овощи, желе, каши на молоке, кисломолочные продукты. На желудок пагубно влияют и могут вызвать обострение дурные привычки:
- Употребление алкоголя, особенно на пустой желудок, при переедании и в больших количествах.
- Курение.
Алкалоиды и смолы с никотиновой кислотой создают условия для развития HelicobacterPylori, вымывают слизь защитной оболочки стенок желудка. В результате возрастает риск обострения болезни.
Источник: http://pozheludku.ru/yazva/ostraja-jazva-zheludka.html
Язвенная болезнь желудка и двенадцатиперстной кишки — симптомы и признаки, лечение и профилактика — БольВЖелудке
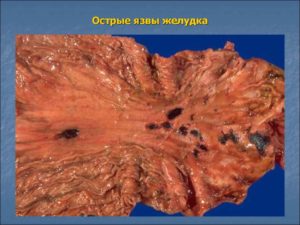
Язвенная болезнь желудка и двенадцатиперстной кишки — это поражение слизистой оболочки пищеварительных органов, которое может затрагивать и верхний, и более глубокие слои стенок органов. Без лечения поврежденный участок расширяется и углубляется, рана начинает кровоточить.
Тяжелым последствием становится прободение стенок внутренних органов — появление отверстий, через которые содержимое пищеварительного тракта устремляется в брюшную полость. При отсутствии немедленного хирургического вмешательства подобная ситуация заканчивается летальным исходом.
Гораздо чаще, чем желудок, заболевание поражает 12-перстную кишку.
Причины развития патологии
Болезнь, как правило, связана с нарушением уровня кислотности пищеварительного тракта. Агрессивная желудочная среда воздействует на стенки органов, повреждая их. Одновременно с этим ослабляется защитный слизистый слой, который призван нейтрализовать действие соляной кислоты.
Происходить эти процессы могут по нескольким причинам:
- инфицирование микроорганизмами Хеликобактер пилори, деятельность которых сначала способствует развитию гастритов, а потом и более серьезных заболеваний;
- прием нестероидных противовоспалительных препаратов (аспирин, ибупрофен), кортикостероидов или цитостатиков;
- попадание в 12-перстную кишку большого количества кислоты вследствие слабости мышц выходного отдела желудка;
- курение и злоупотребление спиртными напитками;
- несоблюдение правил здорового питания: переедания, вынужденные голодания (длительные промежутки между приемами пищи), увлечение острой или соленой едой;
- механическое повреждение органов брюшной полости;
- генетическая предрасположенность (если среди Ваших родственников есть такие, кто страдает заболеваниями ЖКТ, риск заболеть повышается и у Вас);
- стрессы, депрессии и подобные психические проблемы.
Также установлено, что чаще подвержены патологии мужчины.
Симптомы язвы желудка и двенадцатиперстной кишки
Основным признаком заболевания служит болевой синдром. Боль, тянущая или жгучая, отдающая в спину или в сердце, возникает в подложечной области. Болевые ощущения могут исчезать и снова появляться, обостряются обычно в весенне-осенний период.
Также наблюдается связь с приемами пищи: при повреждении желудка боли отмечаются после еды (через 20 минут-полчаса), поражение 12-перстной кишки сопровождается “голодными” болями, в том числе в ночные часы, а также через полтора-два часа после еды.
Язвенная болезнь характеризуется:
- кислой отрыжкой и изжогой (при попадании содержимого желудка обратно в пищевод);
- тошнотой и рвотой, приносящей небольшое облегчение;
- затруднениями при опорожнении кишечника (запоры);
- снижением аппетита и потерей веса (человек, боясь боли, начинает отказываться от еды);
- ухудшением общего самочувствия, слабостью.
О серьезных осложнениях — кровотечениях, прорывах язв, кишечной непроходимости — свидетельствуют:
- темный оттенок стула (в случае, когда в результате внутреннего кровотечения в каловые массы попадает кровь);
- рвота, по консистенции и цвету напоминающая кофейную гущу;
- острая “кинжальная” боль.
Тяжелым последствием патологии становится и образование злокачественной опухоли на месте рубцевания поражений. Во всех этих случаях необходима срочная госпитализация и хирургическое вмешательство.
Предотвратить прогрессирование заболевания возможно только при своевременном обращении к терапевту или гастроэнтерологу.
Диагностика патологии
На первичном приеме у доктора важно максимально подробно рассказать о:
- предыдущих или имеющихся заболеваниях ЖКТ;
- медикаментозной терапии, назначенной или применяемой самостоятельно;
- ситуации в семье: не страдает ли кто-либо расстройствами пищеварительных органов;
- беспокоящих симптомах — как долго они наблюдаются, о характере боли, времени возникновения, зависимости от приема пищи; описать рвотные и каловые массы.
В качестве исследований назначают:
- ФГДС — осмотр желудка и тонкого отдела кишечника с помощью зонда. Процедура позволяет обнаружить кровотечения, воспаленные участки, определить их местоположение и степень поражения. Биопсия определяет наличие бактерий Хеликобактер. Также проводится замер кислотности желудочного сока;
- для выявления осложнений ( в частности непроходимости органов) применяют рентгенографию с контрастным веществом;
- клинические анализы крови и кала на выявление бактерий и скрытых кровотечений.
Лечение язвы желудка и двенадцатиперстной кишки
Лекарственная терапия назначается только после проведения клинических исследований и определения причины развития патологии:
- на Хеликобактер пилори воздействуют антибактериальными медикаментами (биаксин, метронидазол, амоксициллин), параллельно прописываются препараты, понижающие уровень кислотности желудочной среды (омепразол, рабепразол), а также стимулирующие восстановление кишечной микрофлоры (линекс, бифидумбактерин, хилак форте);
- в случае отсутствия инфекции для нормализации рН-баланса назначают ингибиторы протонового насоса, понижающие секреторную функцию желудка;
- действие некоторых средств направлено на заживление поврежденной слизистой: сукралфат, де-нол, биогастрон;
- моторику 12 перстной кишки восстанавливают антагонистами дофаминовых рецепторов (например, церукал);
- психоневрологические причины устраняют антидепрессантами и успокоительными лекарствами.
Хирургическое вмешательство показано в экстренных случаях:
- резекция — удаление изъязвленной части желудка и соединение его с кишечником. Пищеварительный процесс после операции не нарушается;
- ваготомия — разрезается нерв, стимулирующий выработку соляной кислоты;
- пилоропластика — расширение выходного отверстия, соединяющего желудок с кишечником, для облегчения прохождения пищи.
Во время обострения язвенной болезни лучше не отказываться от проведения терапевтического курса в стационаре. Вы не только будете находиться под круглосуточным контролем, что важно для оказания медицинской помощи и проведения операций при возникновении осложнений, но и привыкнете к режиму.
Правила питания
Насколько эффективными окажутся схемы лечения, напрямую зависит от поведения самого больного, его психологического состояния и соблюдения им необходимых рекомендаций:
- выбирается щадящая диета, с небольшими порциями в целях исключения перееданий: излишнее растяжение внутренних органов ведет к возникновению боли;
- температура пищи должна примерно равняться температуре человеческого тела: чрезмерно горячее или холодное — под запретом;
- грубая еда, в том числе содержащая растительную клетчатку (капуста, морковь, огурцы, бобовые, грибы, хлеб из муки грубого помола), исключается; в первое время предпочтение стоит отдавать жидкой пище — слизистые супы (овсяные, рисовые), нежирные бульоны;
- примерно через две недели в рацион вводят каши (манные, гречневые, рисовые) и пюре (например, картофельное). Далее переходят на вареные и протертые блюда: нежирные мясо и рыба, котлеты на пару, яйца всмятку, овощные и фруктовые пюре, подсушенный белый хлеб;
- также при отсутствии противопоказаний разрешены молочные и кисломолочные продукты;
- отказаться придется от жирных, острых, копченых, соленых и пряных блюд, консервированных и маринованных продуктов, газированных напитков, дрожжевых хлебобулочных изделий, крепких чая и кофе — лучше заменить их киселями;
- не рекомендуется жевать жвачку, способствующую выработке желудочного сока;
- алкоголь и сигареты — Ваши злейшие враги на пути к выздоровлению.
Диеты необходимо придерживаться примерно полгода. Все изменения в питании должны быть согласованы с лечащим врачом. Он же назначает лечебную гимнастику или направляет на санаторно-курортное лечение, которое обычно включает большое количество физиопроцедур.
Средства народной медицины
Прежде, чем лечить язвенную болезнь народными средствами, проконсультируйтесь с доктором. Он поможет учесть индивидуальные особенности Вашего организма.
Наиболее эффективным средством считается картофельный сок. Принимают его в свежем виде ежедневно на протяжении месяца по 3 раза в сутки за полчаса до еды, начиная с одной столовой ложки, потом — по две, через неделю порция составляет уже половину стакана.
Сок капусты по 50-70 мл также перед приемом пищи по 3 раза в день. Он хорошо подойдет и для профилактики заболеваний органов ЖКТ.
Уникальный состав растительных масел (особенно оливкового или облепихового) помогает защитить слизистую даже от бактерий. Принимают по одной чайной ложке натощак на протяжении трех месяцев.
Насыщает организм витаминами настой шиповника, травяные отвары на основе подорожника, ромашки, зверобоя, календулы обладают заживляющим эффектом.
Овсяной кисель из пророщенных зерен употребляют исключительно в свежесваренном виде. Муку из смолотого проросшего овса развести холодной водой, затем добавить кипяток и варить не более двух минут. Через 15-20 минут нужно процедить напиток.
Мед хорошо очищает организм: 1 ч.л. растворить в стакане теплой воды и принимать натощак.
Профилактика язвенной болезни желудка и двенадцатиперстной кишки
Меры будут отличаться в зависимости от целей: предупредить развитие самого заболевания (первичная) или снизить риск обострений (вторичная).
Методы первичной профилактики:
- соблюдение правил личной гигиены (обязательное мытье рук, своевременная смена зубных щеток и регулярные походы к стоматологу);
- инфекционные больные должны находится на карантинном положении: питаться из отдельной посуды, иметь отдельное полотенце. Контакт с переносчиками бактерий ограничивается;отказ от употребления спиртных напитков и никотиносодержащих веществ, которые раздражают слизистую и снижают защитные функции организма;
- обследование на предмет наличия болезней желудочно-кишечного тракта и их искоренение;соблюдение правил здорового питания: регулярные приемы пищи, исключение из рациона вредных продуктов (консервов, копченостей, острых и жирных блюд);
- нормализация режима дня: необходимо выделять достаточно времени для отдыха и для посильных физических нагрузок;
- не практикуйте самолечение: практически все препараты имеют побочные действия, а эффективные народные средства можно подобрать только после установления причины недомогания;
- решение конфликтных вопросов на стадии их возникновения; старайтесь держать ситуацию в семье под контролем, иначе рискуете превратить свою жизнь в череду непрекращающихся стрессов.
Вторичная профилактика включает:
- ежегодные обследования у гастроэнтеролога в осенне-весеннее время; соблюдение рекомендаций по лечению;
- посещение санаторных и других профильных учреждений;
- важно не отступать от назначенной схемы питания;
- периодические обследования при появлении первых симптомов возвращения болезни;
- придерживаться комплексного подхода, включающего и первичные предупредительные меры.
Источник: https://bolvzheludke.ru/jazva-zheludka/dvenadcatiperstnoj-kishki/
Симптоматические язвы желудка и двенадцатиперстной кишки
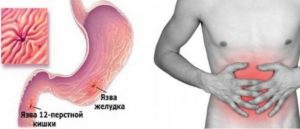
Симптоматические гастродуоденальные язвы – это язвенные дефекты слизистой оболочки желудка и двенадцатиперстной кишки, развивающиеся при воздействии различных ульцерогенных факторов. Термин «ульцерогенность» означает способность вызывать язвенные поражения слизистой оболочки желудочно-кишечного тракта.
Ульцерогенные факторы:
- Врожденные: увеличение массы париетальных клеток; особенности реактивности нервной системы; группа крови 0(I)
- Стрессовые: профессиональная перегрузка; психоэмоциональный стресс; тяжелая травма; сильные ожоги; сепсис
- Гастроз перестройки: повышенная кислотно-пептическая секреция; кишечная метаплазия слизистой оболочки желудка
- Антродуоденальная дисмоторика: ускоренная эвакуация из желудка; гастростаз; дуоденогастральный рефлюкс
- Неправильный ритм питания, хроническое голодание
- Медикаменты: ацетилсалициловая кислота; индометацин; глюкокортикоиды
- Эндокринные влияния: гипогликемия; синдром Золлингера-Эллисона; аденома паращитовидных желез; аденома гипофиза; аденома надпочечника
- Хронические заболевания поджелудочной железы: хронический панкреатит со снижением внешнесекреторной функции
- Хронические заболевания печени (цирроз): нарушение инактивации гистамина, гастрина; изменение состава слизи; нарушение микроциркуляции вследствие застоя в воротной вене
- Заболевания почек: гипергастринемия; гиперкальциемия; метаболический ацидоз; уремическая интоксикация
- Хронические заболевания легких с дыхательной недостаточностью: туберкулез, хроническая пневмония; эмфизема легких
- Острые и хронические нарушения кровообращения: инфаркт миокарда; ишемическая болезнь сердца; атеросклеротические изменения сосудов желудка с эмболизацией тромбами
Перечисленные факторы в различных сочетаниях создают условия для развития пептической язвы, приводят в действие сложные общие и местные патогенетические механизмы.
Общие патогенетические механизмы развития язвенной болезни: нарушения нервной и гормональной регуляции деятельности желудка и двенадцатиперстной кишки.
Местные патогенетические механизмы развития язвенной болезни: кислотно-пептический фактор, расстройства местных механизмов ауторегуляции кислото-продукции и моторики, защитный барьер и регенерация слизистой оболочки, морфологическая перестройка слизистой оболочки, органный кровоток.
Симптоматические язвы желудка и двенадцатиперстной кишки развиваются главным образом как местный процесс. В этих случаях на слизистую оболочку желудка и двенадцатиперстной кишки оказывают воздействие химические и физические факторы, лекарственные препараты, а также различные заболевания других органов и систем.
В результате возникают изменения в слизистой оболочке (нарушения кровообращения, гипоксия и др.), которые ведут к образованию язвенного дефекта.
К симптоматическим гастродуоденальным язвам относят:
- Стрессовые язвы
- Лекарственные язвы
- Эндокринные язвы
- Язвы, возникающие при заболеваниях внутренних органов.
Стрессовые язвы желудка и двенадцатиперстной кишки
Стрессовые язвы — это остроразвивающиеся эрозии и язвы у больных, находящихся в экстремальных, критических ситуациях: при распространенных ожогах (язва Курлинга), сепсисе, черепно-мозговых травмах, кровоизлияниях в головной мозг (язва Кушинга), тяжелых ранениях и травмах, инфаркте миокарда. Чаще всего они бывают множественными и локализуются в активно секретирующих кислоту стенках желудка, реже – антральном отделе и двенадцатиперстной кишке.
Патогенез. Точный механизм изъязвления в слизистой оболочке пока не установлен.
Предполагают, что основное значение в их развитии имеют:
- ишемия слизистой оболочки в условиях расстройства микроциркуляции и гиповолемии;
- увеличение при стрессе продукции АКТГ и кортикостероидов;
- нарушение гастродуоденальной моторики (парез желудка и кишечника, дуоденогастральный рефлюкс).
Возможную роль играет уменьшение диффузии водородных ионов в результате увеличения концентрации гистамина, катехоламинов и других биологически активных веществ.
Симптомы. Основным клиническим синдромом стрессовых язв и эрозий является безболезненное желудочно-кишечное кровотечение. Незначительное кровотечение появляется через 24–48 ч, массивное – через 2–3 дня и более после травм. Редко развивается перфорация. Диагноз подтверждается при эндоскопии верхних отделов пищеварительного тракта.
Профилактическое лечение. Больным из группы высокого риска назначают антациды через каждые 30–60 мин с целью нейтрализации кислотности желудочного содержимого. Менее эффективны антагонисты Н2-рецепторов, хотя они и предупреждают изъязвление.
Антихолинергические препараты неэффективны. Кровотечение удается обычно остановить медикаментозно. Операции (пилоропластика с ваготомией вплоть до тотальной гастрэктомии) показаны при некупирующихся кровотечениях.
При «язвах Кушинга» дополнительно проводят коррекцию внутричерепного давления, если это возможно.
Лекарственные (медикаментозные) язвы
Лекарственные язвы и эрозии включают язвенные поражения слизистой оболочки желудка и двенадцатиперстной кишки при приеме ацетилсалициловой кислоты, нестероидных противовоспалительных средств (НПВС) и кортикостероидов.
- Ацетилсалициловая кислота. Предполагают существование двух механизмов воздействия салицилатов на слизистую оболочку и образования язв. Во-первых, салицилаты разрушают слизистый барьер желудка и облегчают обратную диффузию водородных ионов и, во-вторых, ингибируют синтез простагландинов за счет снижения цитопротективного эффекта, что и приводит к образованию или эрозий, или язв.
- Нестероидные противовоспалительные средства повреждают слизистую оболочку желудка при длительном приеме. Механизм их повреждающего действия аналогичен таковому салицилатов.
- Кортикостероиды. Четкие данные об ульцерогенном действии кортикостероидов отсутствуют, хотя у отдельных больных они могут обусловить развитие язвенной болезни в желудке, например, у больных ревматоидным артритом, длительно принимающих кортикостероиды в сочетании с НПВС. Но при контролируемых исследованиях не выявляют увеличения частоты образования язв у больных, принимающих кортикостероиды.
Лекарственные язвы протекают обычно без выраженных клинических проявлений и часто осложняются кровотечением, появляющимся внезапно.
Язвы при синдроме Золлингера-Эллисона
К эндокринным язвам относят язвенные поражения желудка и двенадцатиперстной кишки при синдроме Золлингера-Эллисона. Эндокринные язвы, в свою очередь, причисляют к симптоматическим гастродуоденальным язвам.
Этиология и патогенез.
Синдром Золлингера-Эллисона характеризуется образованием гастродуоденальных язв, обусловленных резким повышением секреции соляной кислоты в желудке под влиянием увеличения количества гастрина в крови, продуцируемого опухолями – гастриномами.
Золлингер и Эллисон в своей оригинальной трактовке синдрома предполагают, что гастринпродуцирующая опухоль исходит из островковых клеток поджелудочной железы.
Но впоследствии гастриномы были обнаружены в проксимальной части двенадцатиперстной кишки, желудке, печени и селезенке (10–15%). В редких случаях синдром бывает связан с гастринпродуцирующими опухолями, например, аденомами гипофиза, надпочечников и яичников, являющихся составной частью множественных эндокринных генетически обусловленных злокачественных опухолей I типа.
Симптомы. Клинические проявления часто бывают сходными с таковыми при типичной язвенной болезни. Однако симптомы, обусловленные язвой, появляются нередко внезапно, прогрессируют и с трудом поддаются медикаментозному и хирургическому лечению.
У 40% больных выявляется диарея, обусловленная поступлением большого количества соляной кислоты в проксимальную часть двенадцатиперстной кишки. Синдромом Золлингера–Эллисона болеют преимущественно мужчины в возрасте 30–60 лет.Язвы почти у 75% больных определяются в начальной части двенадцатиперстной кишки или желудка; они обычно единичны, но могут быть множественными и локализоваться в дистальном отделе двенадцатиперстной кишки и даже в тощей кишке. Язвы рецидивируют, кровоточат, происходит их перфорация.
Синдром Золлингера–Эллисона следует диагностировать также при развитии пептической язвы культи после резекции по поводу язвенной болезни и анастамоза тощей кишки.
Диагностика. Диагностируют синдром при резком повышении уровня гастрина в сыворотке крови до 1000 нг/мл. При низких показателях используют секретиновую пробу.
Если после внутримышечного введения 2 МЕ секретина уровень гастрина в сыворотке крови повышается более 200 нг/мл, диагностируют синдром Золлингера–Эллисона.
Дополнительным диагностическим признаком является уровень базальной секреции более 15 ммоль/ч у неоперированных больных и более 5 ммоль/ч у перенесших операцию.
Лечение. Медикаментозное и хирургическое лечение больных с синдромом Золлингера–Эллисона малоэффективно. Для снижения секреции кислоты в желудке широко используют блокаторы Н2-рецепторов (циметидин, фамотидин, ранитидин и др.
), которые улучшают общее состояние больных, уменьшают секрецию соляной кислоты и способствуют заживлению язв у 80–85% больных. Но эти препараты больной должен принимать через 4–6 ч в общей суточной дозе, в 2–4 раза превышающей обычную дозу, принимаемую при лечении язвы желудка или двенадцатиперстной кишки.
Более эффективными оказались ингибиторы протонного насоса (омепрозол, ланзопрозол). В некоторых случаях эффективна пристеночная ваготомия на фоне длительного приема циметидина. Осложнения заболевания и летальность при таком лечении в основном зависят от роста опухоли.
Следует выявить опухоль, чтобы определить возможность резекции. Если невозможно удаление опухолевого узла, проводится гастрэктомия.
Язвы, возникающие при заболеваниях внутренних органов
Симптоматические гастродуоденальные язвы могут развиваться при заболеваниях внутренних органов — сердечно-сосудистой системы, печени, поджелудочной железы, почек.
Заболевания сердечно-сосудистой системы. Основными заболеваниями сердечно-сосудистой системы, приводящими к развитию симптоматических язв желудка и двенадцатиперстной кишки, являются атеросклероз, гипертоническая болезнь и хроническая сердечная недостаточность (ХСН) III и IV ф.класса.
- Атеросклеротическое поражение аорты и ее ветвей сопровождается образованием крупных язв желудка, имеющих стертую и малотипичную клиническую картину, у больных старше 60 лет. Язвы обычно имеют большие размеры, но их заживление происходит сравнительно быстро без деформации стенки желудка.
- У больных гипертонической болезнью развивается хроническая язва в результате поражения слизистой оболочки вследствие гипертонической микроангиопатии по А. П. Грибеневу.
- Развитие язв при декомпенсации хронической сердечной недостаточности, ишемической болезни сердца, гипертонической болезни, пороков сердца и кардиомиопатий происходит в результате глубоких трофических нарушений в слизистой оболочке. Язвы обычно бывают множественными, имеют большие размеры и нередко осложняются кровотечением, которое может быть основным проявлением язвенного поражения.
Заболевания поджелудочной железы. Течение хронического панкреатита может осложниться образованием язв в двенадцатиперстной кишке, характерна их постбульбарная локализация. Основной причиной развития язв является внешнесекреторная недостаточность поджелудочной железы, сопровождающаяся уменьшением поступления бикарбонатов в двенадцатиперстную кишку.
Заболевания печени. Хронические гепатиты и циррозы печени являются частой причиной симптоматических гастродуоденальных язв, образование которых связывают со снижением инактивации эндогенных стимуляторов желудочной секреции (гастрин, гистамин и др.
) и портальной гипертензией, нарушающей кровоток в желудке и двенадцатиперстной кишке. Клинические проявления язв у больных с поражением печени обычно отсутствуют, и первым признаком может быть кровотечение.
Подобные язвы имеют длительное течение и плохо рубцуются при консервативном лечении.
Заболевания почек. При заболеваниях почек, осложнившихся хронической почечной недостаточностью, обнаруживают язвы желудка и двенадцатиперстной кишки у 5–7% больных.
Особенно часто (20–30%) язвы развиваются при программном диализе и после пересадки почки, осложнившейся отторжением трансплантанта и сепсисом. Уремия и гипергастринемия, обусловленная уменьшением разрушения гастрина в почках, являются причиной язвообразования.
Язвы обычно не имеют клинических проявлений, но у 3–12% больных возможно язвенное кровотечение.
Источник: http://medicoterapia.ru/simptomaticheskie-yazvi.html
Острые эрозии и язвы желудка и двенадцатиперстной кишки
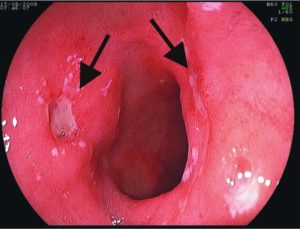
К Язвенной Болезни иногда относят острые язвы и эрозии.
Острая форма ЯБ, по видимому, диагностируется редко, лишь при развитии осложнений (кровотечение, перфорация).
Острое начало в дальнейшем может перейти в хроническую циклическую форму.
Острые гастродуоденальные изьязвления (язвы, эрозии).
Причины.
- При обширных ожогах (язвы Карлинга),
- При поражении ЦНС (язвы Кушинга),
- При стрессе,
- В результате приема лекарств (аспирина, индометацина и др.), алкоголя и других токсических веществ,
- У больных пожилого возраста («старческие язвы»),
- У больных с рецидивирующим течением язвеннной болезни и активного гастродуоденита, ассоциированного с Нelicobacter Pilory,
- У больных с тяжелыми соматическими заболеваниями, эндогенными и экзогенными интоксикациями, после тяжелых травм и операций, вызывающих щок, коллапс, гиповолевию, гипоксемию, почечную и печеночную недостаточность, тяжелые инфекции, нарушение свертываемости крови.
В основном различают 3 вида поражений слизистой оболочки (СО) Желудка и СО Двенадцатиперстной кишки (ДПК), являющихся как бы последовательными стадиями одного патологического процесса — Кровоизлияния в СО, варьирующие от:
- Мелких петехий до обширных участков,
- Эрозий,
- Язвы.
Острые язвы и эрозии чаще локализуются в области дна и тела Желудка, гораздо реже в пилорическом отделе Ж и ДПК.
Клинические симптомы. Неосложненные острые эрозии и язвы, как правило, протекает почти бессимптомно.
У некоторых больных их возникновение сопровождается изжогой, болью в эпигастрии и чувством дискомфорта, тошнотой, отрыжкой.
К начальным симптомам кровотечения относят: тошноту, головокружения, «мелькание мушек перед глазами», сухость во рту, слабость, тахикардию, артериальную гипотонию и др.
ЛЕЧЕНИЕ ЭРОЗИЙ И ОСТРЫХ ЯЗВ.
Принимают Антисекреторные препараты: Н2-блокаторы, Омепразол, Пантопразол, Мизопрастол,Сукральфат.
При Геморрагическом гастрите.
При геморрагическом гастрите, развившемся на фоне шока, доказана высокая эффективность Сукральфата (10-15 г в сутки) и Омепразола (40-60 мг в сутки).
Начальная доза Омепразола — 40 мг в/в, Сукральфата — 6,0 г внутрь.
При продолжающемся кровотечении назначают дополнительно 4,0 г с возможным доведением суточной дозы до 15,0 г.
Омепразол в дальнейшем принимается внутрь по 20 мг 2 раза в день.
Эта методика обеспечивает быструю остановку кровотечения, избавляет больного от операции и даже от переливания крови.
При Синдроме Мэллори-Вейса.
При этом синдроме возникает кровотечение, вызванное разрывами СО кардиального отдела желудка.
Иногда непосредственной причиной возникновения трещин является многократная форсированная рвота, обусловленная повышением внутрижелудочного и внутрибрюшного давления, спазмами кардиоэзофагеального жома.
Трещины располагаются вдоль продольной оси желудка, поражая, как правило, только СО, реже подслизистый и мышечный слои. Проявляется кровавой рвотой.
Лечение такое же, как и при других кровотечениях при Язвенной Болезни.
Гастринома Ульцерогенная (Синдром Золлингера-Эллисона).
Гастринсекретирующая нейроэндокринная опухоль, проявляющаяся рецидивирующими дуоденальными изьязвлениями и диареей, которая связана с чрезмерным выделением соляной кислоты и инактивацией панкреатической липазы.
Основной диагностический признак — это язвы СО ДПК, беспрерывно рецидивирующие, нередко осложняющиеся кровотечением и прободением.
Лечение включает назначение Омепразола по 40 мг в день или Ранитидина по 450-600 мг в день, или Фамотидина по 60-80 мг в день.
Уровень гастрина на фоне приема антисекреторных препаратов интерпретировать невозможно.
Болезни желудочно-кишечного тракта
Источник: https://www.medglav.com/bolezni-jeludochno-kishechnogo-trakta/ostrye-erozii-i-yazvi.html
Лечение острой язвы желудка
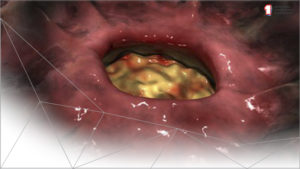
Изъязвление желудка – это патологический процесс, который вовлекает в себя не только его слизистую оболочку, но и подслизистый слой – вплоть до мышц. Повреждение носит острый характер, как правило, если оно выявлено впервые. Хроническая язва желудка обретает острую форму весной и осенью.
Такой процесс трудно оставить без внимания, потому как его симптомы не позволяют человеку вести привычный образ жизни. При своевременном обращении к врачу за консультацией и лечением, шанс на выздоровление возрастает в несколько раз.
Причины обострения заболевания
К сожалению, многие недооценивают негативное влияние некоторых факторов, ведущих к развитию язвы желудка и двенадцатиперстной кишки. Специалисты уже выделили более сорока таких причин, разделяя их на те, которые прямо способствуют язвенному образованию, и те, которые дополнительно осложняют патологический процесс.
Самыми частыми, по мнению гастроэнтерологов, являются следующие:
- бактерия хеликобактер пилори. Она попадает в организм, и если существуют дополнительные располагающие факторы (гастрит, эрозии, ослабление защитных функций), то начинает свою жизнедеятельность под слоем слизистой оболочки, не позволяя заживать повреждениям. К слову, бактерия хеликобактер пилори Распространяется бытовым путем. Поэтому специалисты рекомендуют мыть посуду в посудомоечной машинке или вручную, предварительно обдав ее кипятком;
- прием противовоспалительных негормональных средств. Они негативно сказываются на состоянии как желудка, так и печени, и если человек самостоятельно употребляет их часто, то риск язвенных образований возрастает в несколько раз;
- стрессы, частые эмоциональные перенапряжения. Но для возникновения острой язвы нужны действительно сильные потрясения для организма: оперативное вмешательство, шок, множественные травмы.
Все эти факторы способствуют повышению образования соляной кислоты в желудочном соке – она взаимодействует с ферментами, вызывая изжогу, тошноту, отрыжку. Эта реакция плохо сказывается и на состоянии самой слизистой оболочки.
Фоновыми факторами, способствующими развитию острой язвы, являются:
- наследственная предрасположенность;
- неправильное питание: отсутствие режима, частые переедания, сменяющиеся голоданием, еда всухомятку;
- курение, злоупотребление алкоголем;
- наличие гастрита.
Поскольку современная медицина считает наиболее частой причиной развития острой язвы бактерию хеликобактер пилори, то и при постановке диагноза врач указывает показатель «хеликобактер — положительная» или «хеликобактер — отрицательная» язва.
Симптоматическая картина острой язвы
Сила симптомов зависит от степени повреждения слизистой оболочки, от длительности развития патологии, от места ее дислокации и даже от индивидуальной чувствительности человека к боли.
Неприятные ощущения чаще навещают после приема пищи и проявляются в боли, тошноте, рвоте, изжоге, отрыжке. Позже у человека пропадает аппетит, он может существенно снизить вес.
Язву антрального отдела, которая встречается чаще других, характеризуют голодные боли. Они появляются спустя 3–4 часа после еды или в ночное время. Острая форма отличается от хронического язвенного процесса тем, что ее течение не сопровождается увеличением воспаления по окружности язвы. Также у пациента наблюдается субфебрильная температура – до 37,5 градусов.
Самым опасным состоянием острой язвы является перфорация – сквозное повреждение стенки желудка, через которое пища попадает просто в брюшную полость. Часто язва желудка сопровождается такой же патологией и в кишечнике. Изъязвление двенадцатиперстной кишки дает о себе знать характерной болью в подложечной области после еды, а также рвотой в этот период. После нее человек чувствует значительное облегчение, но продолжается оно недолго.
Острая язва имеет 4 стадии развития:
- кровоизлияние в слизистую, гиперемия;
- эрозия поверхностного типа;
- появление нескольких язв;
- осложнения в виде перфорации и кровотечения.
Первые симптомы проявляются уже на начальной стадии, и важно не игнорировать их.
Лечебные мероприятия
Вне зависимости от причины, вызвавшей недуг, пациент сразу, при первых же симптомах, должен сесть на строгую диету, исключающую твердую, грубую пищу. Под запрет попадают жареные, копченые, соленые блюда, маринады, сладости.
Составлять рацион должны протертые вязкие супы, слизистые каши, овощи, рыбный и мясной фарш, приготовленный на пару. Бульон для приготовления блюд нужно использовать только вторичный нежирный или овощной.
Мясо и рыбу также нужно выбирать диетические: хек, кролик, курица, индейка, минтай.
Отказаться следует и от крепкого чая, алкоголя, курения, газированной воды. Все это делается для того, чтобы уменьшить травмирование оболочки, снизить нагрузку на работу желудка и кишечника. Не допускается переедание, поэтому пациенту следует питаться часто, но маленькими порциями.
Далее, как только пациент обращается к врачу, выясняется причина острой язвы и назначается соответствующее лечение. Терапия будет носить комплексный характер. Например, если патологию спровоцировала деятельность хеликобактер пилори, то приблизительная схема лечения будет выглядеть следующим образом:
- прием антибактериальных препаратов – Омепразола, Кларитромицина, Тетрациклина или Де-Нола;
- прием препаратов, усиливающих защитную функцию слизистой – Фосфалюгель, Викалин.
Далее назначается симптоматическое лечение. Обычно оно включает прием:
- средств, снижающих секрецию соляной кислоты и пепсина;
- М-холинолитических средств: атропина сульфат, Метацина, Гастроцепина;
- блокаторов Н2-рецепторов – Ранитидина, Роксатидина;
- антагонистов гастриновых рецепторов;
- блокаторов протонной помпы (Алмагель, магния оксид, Маалокс);
- цитопротекторных средств, стимулирующих слизеобразование (синтетических простагландинов);
- цитопротекторов, образующих защитную пленку (сукральфат, коллоидный висмут);
- вяжущих, обволакивающих средств: Вис-нол, Де-нол;
- для нормализации моторики желудка Церукал, Эглонил, спазмолитики;
- восстанавливающих поврежденные ткани (облепиховое масло, Солкосерил).
Этот перечень может дополнить или сократить лечащий врач по его усмотрению. Самостоятельно выбирать для лечения препараты нельзя, так как свойства одного могут не сочетаться с другим.
Пройти курс лечения необходимо в полном объеме, так как не пролеченная полностью язва очень быстро возвращается в острую стадию. Особенно это касается патологии, которую спровоцировала бактерия хеликобактер пилори – она быстро восстанавливает жизнедеятельность при благоприятных условиях.
Даже по завершении основного медикаментозного курса, пациенту еще нужно будет придерживаться строгой диеты некоторое время. Выходить из нее нужно плавно, не допуская излишеств в рационе, а ряд явно вредных продуктов советуют совсем исключить.
Терапия народными средствами
Средства народной медицины включают в себя достаточно ценные рецепты лечения, которые помогали восстанавливаться людям на протяжении веков. Однако, полагаться только на них не стоит.
Народные рецепты можно использовать в период курса медикаментозного лечения и после него, как поддерживающую терапию.
Однако такое сочетание также нужно согласовать с лечащим врачом, чтобы не снизить результативность медикаментозных препаратов.
- Чай из подорожника. 2 ложки сухих листочков залить стаканом кипятка и выждать 20 минут. Лечить язву таким образом можно до месяца в комплексе с другими видами терапии.
- Сок картофеля развести с водой в пропорции 1:1, пить за полчаса до приема пищи по стакану. Готовить нужно каждый раз заново – сок не терпит хранения и теряет свои свойства.
- Натощак с утра взять под язык мумие – 1 таблетку, и подождать ее полного растворения. Затем съесть немного свежего некислого творога, и не принимать никакой пищи и жидкости в течение 3 часов после этого.
Следовательно, острая язва желудка – это серьезный сбой в работе желудочно-кишечного тракта, который влечет за собой множество осложнений, и в том числе, опасных для жизни состояний. Поэтому так важна своевременная диагностика и адекватное лечение. Острая язва может возникнуть как спонтанно, так и в ходе хронического течения патологии.
Источник: http://GastroLekar.ru/yazva/ostraya.html