Заболевания кожи во время беременности
Заболевания кожи и беременность
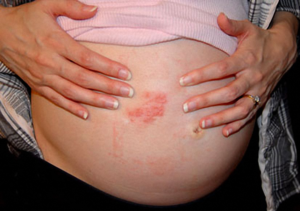
Серьезные иммунологические, эндокринные, метаболические и сосудистые изменения, развивающиеся в течение беременности, могут приводить к изменениям в коже. Некоторые из них относятся к физиологическим и в ряде случаев могут служить доказательством наличия беременности.
К таким физиологическим изменениям кожи относятся линии растяжения (развиваются у 90% беременных), связанная с гормональными изменениями мелазма (развивается у 75% беременных), пигментация средней линии живота (особенно в верхней его части) и генерализованная гиперпигментация.
С поражением сосудов связаны отеки беременных, эритема ладоней, родимые пятна в виде пауков, варикоз, мраморностъ кожи, отечность и покраснение десен. Некоторые женщины отмечают во время беременности изменение волос и ногтей.
Около 20% беременных предъявляют жалобу на кожный зуд.
Зуд беременных — это интенсивный зуд, развивающийся в поздние сроки и не связанный с какими-либо высыпаниями на коже (кроме расчесов) или желтухой.
Необходимо исключить другие возможные причины зуда: чесотку, педикулез, крапивницу, атопический дерматит, нейродермит, действие лекарственных препаратов и, что самое важное, акушерский холестаз.
Акушерский холестаз проявляется интенсивным зудом, который может сочетаться с клинической желтухой. Первичные высыпания отсутствуют, но типично наличие экскориаций, количество которых зависит от тяжести состояния.
В настоящее время доказаны генетическая предрасположенность (в 50% — семейные случаи) к акушерскому холестазу и его связь с уровнем эстрогенов.
Обычно заболевание проявляется в III триместре беременности и быстро разрешается после родов. По данным различных авторов из разных стран, он встречается у 0,02-2,4% беременных. Специфичность возрастает при многоплодной беременности.
Патогенез полностью не изучен. Одни авторы предполагают, что заболевание связано со снижением печеночного кровотока и клиренса эстрогенов. Вследствие этого повышается концентрация билиарного холестерола и уменьшается способность печени транспортировать анионы, такие как билирубин. Также показано, что эстрогены непосредственно влияют на экскрецию желчи.Заболевание характерно для III триместра беременности, однако может быть зарегистрировано и ранее 8 недель беременности. При последующих беременностях в 70% случаев наблюдаются рецидивы, протекающие аналогично.
Провоцировать зуд и холестаз могут также оральные контрацептивы.
Клинически характерен интенсивный генерализованный зуд, особенно сильный ночью. Особенно характерна локализация на ладонях и подошвах. Кожа обычно не изменена. Имеются только обширные экскориации. В 50% случаев могут наблюдаться темная моча и светлоокрашенный стул. Желтуха отмечается только в 20% случаев, обычно через 2-4 недели от начала зуда.
При биохимическом исследовании повышено содержание сывороточных желчных кислот в крови. Кроме того, возможно повышение уровня прямого билирубина, щелочной фосфатазы, холестерола и жиров.
печеночных трансаминаз обычно повышено незначительно, печеночные пробы — в норме. Результаты биопсии печени не указывают на наличие типичного печеночного холестаза. Однако выявляются холестаз центральной доли и желчные тромбы без расширения канальцев.
Гистологическое исследование кожи обычно не выявляет патологических изменений.
При печеночном холестазе регистрируются высокий уровень мертворождаемости, а также преждевременные роды, предродовые кровотечения, внутричерепное кровоизлияние у плода из-за сниженного всасывания витамина К. Изменения в сыворотке крови не коррелируют с риском для плода.
Рекомендуются интенсивный фетальный мониторинг и стимуляция родов в 38 недель беременности. Эти меры позволяют повысить выживаемость новорожденных.
Лечение в большей степени симптоматическое — противозудные и смягчающие средства. Используют также холистирамин, фенобарбитал, фототерапию (лучи В), что позволяет уменьшить выраженность зуда. В ряде случаев помогает без- и низкожировая диета. При продолжающемся печеночном холестазе может возникнуть необходимость внутривенного введения витамина К.
Специфические дерматозы беременности
Кроме «физиологических» изменений кожи, встречающихся во время беременности и обычно хорошо переносимых беременными женщинами, имеется группа воспалительных дерматозов, специфически относящихся к беременности и/или послеродовому периоду. Почти всегда эти заболевания ассоциируются с кожным зудом и кожными высыпаниями разной степени выраженности.
До настоящего времени сохранилась терминологическая путаница: одни и те же клинические состояния описываются под разными названиями. Однако в 1982г. и 1983 г. предложили упрощенную клиническую классификацию дерматозов беременности.
Согласно этой классификации, все дерматозы беременности делятся на 4 группы:
1) пемфигоид (герпес) беременных;
2) полиморфные высыпания при беременности;
3) зуд беременных;
4) зудящие фолликулиты беременных.
Эта классификация достаточно проста и удобна в практической работе.
Пемфигоид беременных
Пемфигоид беременных (ЦТ) —сильнозудящее, гормонально-опосредованное аутоиммунное заболевание. Болезнь развивается в ассоциации с беременностью, пузырным заносом и даже хорио- нэпителиомой. Клинически, гистопатологически и иммунологически заболевание весьма сходно с буллезным пемфигоидом.
Заболевание встречается нередко, с приблизительной частотой 1:60 000 беременных. Чаще оно встречается у белокожих, хотя имеются его описания и в других расовых группах.
Патогенез.
Пемфигоид беременных относят к гормонально-опосредованным аутоиммунным заболеваниям. Первичный иммунный ответ происходит внутри плаценты.
Отклонения от нормальной экспрессии генов большого комплекса гистосовместимости II класса приводят к локальной аллогенной реакции против фетоплацентарного комплекса. В результате запускается аутоиммунный ответ против плацентоматочного антигена.
Этот аутоантительный ответ приводит к отложению иммунных комплексов и активации комплемента в коже, что и вызывает тканевые нарушения.
Пемфигоид беременных начинается в течение II, реже III триместров беременности. Редко заболевание проявляется в I триместре или в течение послеродового периода (25% случаев). Болезнь может развиться при любой по счету беременности, но, однажды развившись, имеет тенденцию возвращаться при всех последующих беременностях.
Способов прогнозирования не существует. Развившись, заболевание протекает волнообразно с периодами обострений и ремиссий. В последние несколько недель беременности болезнь обычно утихает, но в 75% случаев после родов развивается новое обострение. Описаны также обострения перед месячными в течение 18 месяцев после родов и при приеме оральных контрацептивов.Эти факты позволяют сделать вывод, что гормональные контрацептивы не показаны больным с пемфишидом беременных. В большинстве случаев в первые недели и месяцы после родов развивается спонтанная ремиссия. Отмечено, что кормление грудью уменьшает риск послеродового продолжения болезни.
Клинические проявления.
Заболевание обычно начинается с сильнейшего зуда. Вскоре появляются уртикарные высыпания на фоне нормальной или эритематозной кожи.
От появления зуда до высыпания напряженных пузырей проходит от нескольких дней до нескольких недель.
В 50% случаев первые проявления болезни — на коже живота, однако высыпания могут быть и на конечностях, включая стопы и подошвы. Кожа лица и видимые слизистые вовлекаются в патологический процесс редко.
Гистопатология.
Гистологическая картина меняется в зависимости от стадии и тяжести болезни, но в классических случаях типичны:
1) субэпидермальный пузырь;
2) отек сосочкового слоя дермы;
3) спонгиоз с экзоцитозом эозинофилов;
4) периваскулярный инфильтрат, состоящий из лимфоцитов, гистиоцитов и значительного количества эозинофилов.
Иммунопатология.
Источник: https://health-medicine.info/zabolevaniya-kozhi-i-beremennost/
Виды дерматитов у беременных, лечение, профилактика

Организм беременной женщины становится уязвимым к различным инфекциям. Нередко в это время обостряются хронические заболевания или развиваются новые. Дерматит при беременности часто возникает сразу после зачатия и сопровождает женщину на протяжении всего периода вынашивания ребенка, а после родов самостоятельно проходит.
Причины появления и признаки
Во время беременности иммунная система женщины перестраивается, изменения затрагивают гуморальные и клеточные звенья иммунитета. Повышенная продукция кортизола, эстрогенов, прогестеронов приводит к физиологической иммуносупрессии. Из-за снижения противомикробной защиты начинает активироваться условно-патогенная флора, присутствующая на кожных покровах.
Атопический дерматит
В 20% случаев заболевание развивается у беременных, страдающих каким-либо видом атопии. У 80% больных первые признаки появились именно во время беременности, но и у них прослеживается наследственная предрасположенность к этому заболеванию (у близких родственников может быть в анамнезе астма, поллиноз).
Атопия — это неадекватный ответ иммунной системы на внешние и внутренние раздражители. При условии снижения иммунитета даже слабые антигены могут вызвать сильную аллергическую реакцию с кожными проявлениями.
Повышенная проницаемость эпидермиса приводит к проникновению внутрь аллергенов, которые вызывают сильнейший дискомфорт.
Симптомы:
- сильный зуд, особенно ночью;
- сухость и шелушение верхнего слоя кожи;
- гиперемия и отечность кожных покровов;
- наличие расчесов приводит к вторичному бактериальному инфицированию и образованию гнойников и эрозий.
Места расположения кожных изменений — лоб, виски, шея, локтевые сгибы, подколенные впадины, крупные складки.
Заболевание в своем развитии проходит три стадии:
- При первой стадии общее состояние страдает незначительно. Зуд умеренный, высыпания — единичные, в виде красных пятен. Кожа без шелушения, нормальной влажности. Женщина не проявляет беспокойства по поводу малозаметных симптомов.
- Для второй стадии характерно распространение сыпи на живот, туловище, конечности. Кожа делается сухой с признаками шелушения. Зуд усиливается и становится мучительным. Общее состояние ухудшается: раздражительность, плохой сон, на коже появляются экскориации (расчесы). Вокруг глаз образуется периорбитальная гиперпигментация.
- Переход в третью стадию часто случается у женщин, которые еще до беременности страдали атопическим дерматитом или нейродермитом. Большие поверхности кожи покрываются различными элементами сыпи: папулами, бугорками, гнойничками, эрозиями. На фоне сильнейшего зуда возникают нервные расстройства, бессонница, стресс.
При второй и третьей стадиях предусмотрена госпитализация беременной для лечения и круглосуточного мониторинга за состоянием плода.
Контактный дерматит
Один из видов аллергического поражения, когда провоцирующим фактором воспалительного процесса выступают вещества, непосредственно соприкасающиеся с кожей.
Отличие контактного дерматита от аллергического состоит в том, что во втором случае высыпания возникают на любом участке тела, а в первом — только в зоне соприкосновения кожи с аллергеном.
Сыпные элементы полиморфны — от красных пятен до волдырей. Как выглядит сыпь, можно увидеть на фото.
Спровоцировать поражение может:
- косметика;
- синтетические ткани;
- моющие средства и стиральные порошки;
- металлические и пластмассовые украшения;
- краски, лаки.
Периоральный дерматит
Заболевание характеризуется высыпаниями в виде прыщиков, пузырьков, красных пятен, расположенных вокруг рта. При тяжелом течении и обострениях возможно перемещение патологического процесса в зону возле глаз, около носа и на щеки.
Пораженные сегменты кожи шершавые на ощупь из-за большого количества воспаленных элементов, одиночных или слившихся в обширные зоны. Присутствуют чувство жжения и зуд.
При расчесах и травмировании пузырьков на их месте образуется стойкая пигментация.
Факторы, провоцирующие развитие периорального дерматита:
- фторсодержащие зубные пасты;
- косметические средства;
- болезни пищеварительной системы;
- нерациональное применение гормональных мазей;
- негативное влияние природных факторов (ветер, мороз, жара, высокая влажность воздуха);
- поражение волосяных фолликулов грибковой флорой.
Себорейный дерматит
Симптомы себореи проявляются в местах скопления сальных желез, которые продуцируют кожное сало. Ранние признаки — появление зудящих красных пятен на коже волосистой части головы, на шее, спине.
На лице патологические изменения в виде очагов воспаления, покрытых чешуйками, локализуются на границе роста волос, за ушами. Позднее происходит трансформация пятен в бляшки с четкими краями. Поверхность сыпных элементов плотно прикрыта слоем жирных чешуек.
В зоне себорейных бляшек волосы выглядят тусклыми, ломкими, склонны к выпадению.
Основные симптомы:
- сильный зуд;
- повышенная чувствительность кожи;
- участки гиперемии;
- бляшки с жирными чешуйками, с очагами шелушения.
Заключение о характере заболевания составляет врач после осмотра. Для подтверждения диагноза и для назначения правильного лечения проводят исследования — соскоб или биопсию кожи на наличие патогенных грибов.
Терапия
Лечение дерматита у беременных представляет собой трудную задачу, так как применение лекарств сильно ограничено из-за возможного токсического влияния на плод.
Через плацентарный барьер к плоду не проникают аллергены, но лекарства, которые назначают беременной женщине, могут навредить.
При появлении признаков заболевания следует максимально ограничить организм от действия аллергенов. На первой стадии иногда достаточно придерживаться гипоаллергенной диеты.
В качестве наружных средств назначаются мази от дерматита:
- Бепантен выпускается в виде мази и крема. Действующее вещество — декспантенол, миндальное масло, пчелиный воск. Снимает раздражение и воспаление кожных покровов. Может применяться длительно, противопоказаний нет.
- Лостерин — негормональное средство на основе природного нафталана. Обладает обезболивающим, противозудным и противовоспалительным действием. Используется в виде мази, геля для душа и шампуня.
- При сыпи, носящей экссудативный характер (пузырьки, волдыри), врач назначает коротким курсом гормональные мази: Латикорт, Акридерм, Адвантан. Эти лекарства обладают выраженным противовоспалительными и противозудными свойствами. За счет местного сосудосуживающего действия уменьшаются процессы экссудации.
Гормональные мази с низким содержанием действующего вещества, назначенные при беременности, не оказывают негативного влияния на плод и не увеличивают риск пороков развития.
Применяемые внутренние препараты:
- Если аллергическая реакция на коже вызвана пищевыми аллергенами, показано применение сорбентов для связывания токсинов в кишечнике: Энтеросгель, Полисорб, Смекта.
- Для нормализации биоценоза кишечника назначают группу препаратов-пробиотиков: Линекс, Бифиформ, Лактовит-форте, Ацидолак.
- Лечить повышенную эмоциональность, плохой сон помогут натуральные средства — экстракт валерианы и пустырника.
- При выраженной аллергии для купирования кожных проявлений показаны антигистаминные средства: Лоратадин, Диазолин.
Лечение периорального дерматита
В первом триместре беременности, когда происходит закладка органов плода, противопоказаны любые мази с антибиотиками. Используют суспензию на основе цинка — Циндол, который обладает подсушивающим и противовоспалительным действием.
В третьем триместре — Элоком по назначению врача. Основное лечение начинают после рождения ребенка.
Лечение себореи
Мытье головы с противогрибковыми шампунями 3 раза в неделю: Низорал, Себазол, Кето-Плюс. В их состав входят етоконазол, циклопирокс.
При противопоказаниях рекомендован антимикозный шампунь с березовым дегтем и 2% мазь Сульсена. Для внутреннего приема назначают витамины группы В.
Системное лечение глюкокортикоидами или применение мазей с высоким их содержанием во время беременности могут стать причиной плацентарной недостаточности и рождения маловесного ребенка.
Профилактика
Предупреждение дерматитов у беременных, особенно если в анамнезе есть упоминание о подобных заболеваниях у родственников, должно начинаться как можно раньше.
- Соблюдение гипоаллергенной диеты: выведение из рациона продуктов, обладающих высокими аллергизирующими свойствами (шоколад, какао, кофе, мед, цитрусовые, рыба, икра, рыба, крабы, орехи, копчености, соленья, маринады). Нужно ограничить потребление молочных продуктов.
- Исключить контакт с домашними животными, растениями.
- Комнату, где живет беременная, освободить от книг, ковров, пуховых подушек и одеял.
- Не допускать пассивное вдыхание женщиной табачного дыма.
- В период беременности желательно отказаться от декоративной косметики.
- Минимизировать использование агрессивной бытовой химии, домашнюю работу проводить в перчатках.
Дерматиты у беременных при адекватной терапии, ограничении контактов с возможными аллергенами, правильном питании протекают без осложнений и не наносят вреда ребенку.
Источник: http://KozhaInfo.com/dermatit/u-beremennyh.html
Дерматозы беременных
Врач: Григорьева Евгения Андреевна
Стоимость: от 1500 руб
Записаться
Беременность прекрасное время для любой женщины, особенно когда это запланированное и желанное событие в жизни семейной пары.
К сожалению, далеко не всегда в силу различных обстоятельств беременность наступает естественным путем – в таких случаях современная медицина предлагает различные процедуры вспомогательных репродуктивных технологий.
Это делает отношение женщины к такому естественному для нее процессу еще более трепетным. И здесь, нередко, сюрпризы может преподнести наша кожа. Целый ряд кожных заболеваний может обостряться при беременности.
Вместе с тем, традиционно назначаемые лекарственные препараты имеют ограничения к применению в такой ситуации. И здесь важно, чтобы специалист имел опыт лечения подобных ситуаций.
Наша Клиника в некотором роде уникальна, так как многолетний опыт ведения женщин с кожными заболеваниями при беременности имеет не только главный врач, на протяжении 15 лет являющийся консультантом в НИИ акушерства и гинекологии имени Д.О. Отта, но и другие специалисты, являющиеся сотрудниками кафедры кожных болезней Первого медицинского университета им. академика И.П.Павлова.
Теперь попробуем объяснить причины возникновения и обозначить наиболее распространенные кожные болезни при беременности.
Во время беременности основной причиной поражения кожи считаются изменения в иммунной системе беременной. Патологические процессы могут проявляться обострением хронических заболеваний кожи или появлением специфических, ассоциированных с беременностью дерматозов, так называемых, «дерматозов беременных».Изменения на коже весьма многообразны как по проявлениям, так и по механизмам развития. Условно их можно разделить на 3 группы:
I. Стигмы беременности:
Хлоазма — наиболее известная из них. В качестве механизма развития предполагаются различные функциональные эндокринно-обменные сдвиги на фоне беременности.
Проявляется коричневатыми пятнами неопределенных очертаний, чаще симметричными, на коже щек, лба, подбородка, шеи без субъективных ощущений. Хлоазма может возникать в разные сроки гестации, усиливаясь по мере ее развития и бесследно исчезая вскоре после родов.
Но при последующих беременностях хлоазма возникает вновь. Воздействие солнечных лучей усиливает выраженность пятен.
Меланоз беременных — изменения на коже в виде гиперпигментации в области сосков, гениталий, белой линии живота также без субъективных ощущений или воспалительных явлений. После родов эти нарушения исчезают. Хлоазма и меланоз обычно не требуют специального лечения и спонтанно регрессируют после родов.
II. Болезни кожи, относительно часто регистрируемые при беременности:
К этой группе относятся разнообразные изменения и заболевания кожи, часто сопровождающие беременность, а также некоторые распространенные дерматозы, течение которых в период гестации обычно усугубляется.
Главным механизмом является изменение гормональных соотношений в организме беременной.
Это, в свою очередь, влияет на функциональные возможности иммунной и нервной систем, состояние желудочно-кишечного тракта, почек, сердечно-сосудистую деятельность, водно-солевой обмен и др.
К этой группе относятся: гипергидроз
- гипертрихоз
- ладонно-подошвенные телеангиэктазии
- эритема ладоней
- алопеция – выпадение волос
- ониходистрофии – изменения ногтевых пластинок
Большинство этих и других состояний, как правило, после родов исчезает. Лечение их при необходимости симптоматическое.
Течение и выраженность симптомов других кожных заболеваний также изменяется во время беременности. К ним в первую очередь относятся экзема, атопический дерматит, псориаз, красный плоский лишай, акне, герпетиформный дерматит Дюринга.
Во время беременности они часто обостряются, причем обострения, как правило, более выражены, протекают тяжелее, чем до гестации. Иногда, наоборот, в ходе беременности наступает ремиссия, которая продолжается вплоть до родов, после чего возникает очередное обострение. Коррекция обострений данных дерматозов во время беременности очень затруднительна.
Многие медикаменты, применяемые в обычных условиях, влияют на развитие плода. Поэтому ведущим методом становится наружная симптоматическая терапия
III. Собственно дерматозы беременных
Четыре кожных заболевания, характерные для беременности, пемфигоид беременных, полиморфный дерматоз беременных, атопический дерматит беременных, и холестаз беременных можно отличить по клинической картине, гистопатологии, риску осложнений у плода. Только пемфигоид беременных и внутрипеченочный холестаз беременных связаны с существенным риском для плода. Поскольку для всех этих дерматозов характерен зуд, необходима тщательная оценка любой беременности, сопровождающейся зудом.
Пемфигоид беременных, ранее известный как герпес беременных, является самым редким из кожных нарушений при беременности и представляет собой аутоиммунное заболевание.
Клинически проявляется в виде папул и бляшек, трансформирующихся в везикулобуллезные элементы, локализованных в области пупка с распространением на грудь, спину и конечности. Пемфигоид обычно проходит спонтанно в течение нескольких месяцев после родов.
Как правило, наблюдается рецидив дерматоза в течение последующих беременностей с более ранним появлением дерматоза и большей тяжестью по сравнению с предыдущей беременностью. Лечение должно быть направлено на уменьшение зуда и образования пузырей.
В легких случаях эффективны топические кортикостероиды и антигистаминные препараты. При тяжелом течении пемфигоида целесообразно использовать системные кортикостероиды.
Полиморфный дерматоз беременных (PEP) — является доброкачественным, зудящим воспалительным заболеванием. Он обычно наблюдается в конце третьего триместра или непосредственно после родов при первой беременности. Уртикарные папулы и бляшки появляются сначала на животе, и в отличие от пемфигоида беременных, не поражают область пупка.
Сыпь обычно распространяется на бедра и ягодицы, и редко может иметь распространенный характер. Высыпания с четкими границами регрессируют спонтанно в течение 4-6 недель без связи с лечением. Лечение PEP базируется на купировании симптомов с использованием топических кортикостероидов и антигистаминных препаратов.
Если сыпь становится генерализованной, может быть использован короткий курс системных кортикостероидов.
Атопический дерматит беременных (AEP) — является наиболее распространенным заболеванием кожи у беременных. AEP это доброкачественное заболевание, характеризующееся зудящей экзематозной или папулезной сыпью.
Две трети случаев AEP характеризуются экзематозными изменениями кожи с локализацией в атопических областях тела, таких как шея и сгибательные поверхности конечностей. Остальные случаи характеризуются папулезной сыпью в области живота и конечностей. Поражения обычно хорошо поддаются лечению и спонтанно разрешаются после родов.
Однако, AEP скорее всего, повторится при последующих беременностях. На плод дерматоз существенно не влияет, но имеется повышенный риск развития атопического дерматита у младенца.Внутрипеченочный холестаз беременных (ICP) — характеризуется зудом с острым началом, который часто начинается на ладонях и подошвах, а затем генерализуется. На коже имеются в основном вторичные поражения, такие как экскориации, но могут быть и папулы.
В 10% развивается желтуха вследствие сопутствующего внепеченочного холестаза. После родов зуд проходит в течение нескольких недель. Существует риск рецидива при последующих беременностях. Диагностика ICP важна, т.к.существует риск осложнений как для матери, так и для плода.
Лечение направлено на нормализацию уровня желчных кислот в сыворотке крови с целью уменьшить риск для плода и на контроль симптомов у матери. Рекомендуется лечение урсодезоксихолевой кислотой (УДХК). Могут использоваться другие препараты, уменьшающие зуд, такие как антигистаминные препараты, дексаметазон.
Лечение беременных с дерматозами представляет большие сложности, особенно в I триместре беременности. При выявлении дерматоза у беременной необходимо ее совместное ведение дерматологом, акушером-гинекологом.
Лечение дерматозов у беременных требует дифференцированного подхода к терапии, с учетом срока беременности, обострения заболевания и распространенности процесса.
Клиника располагает достаточной лабораторной базой и всем необходимым набором аппаратуры для диагностики и лечения таких состояний как дерматозы беременных.
Источник: http://dermklinik.ru/kozhnye-zabolevaniya-perioda-beremennosti-dermatozy-beremennyh
Кожные заболевания во время беременности: Симптомы, Лечение
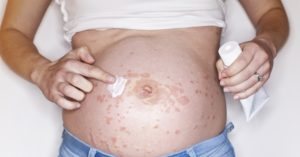
Лучше заранее изучить, какие именно кожные заболевания и нарушения чаще всего встречаются во время беременности. Это поможет вовремя выявить необычные случаи, требующие врачебного осмотра.
Многие женщины сталкиваются с изменениями состояния кожи в период беременности. Некоторые из этих случаев обусловлены колебаниями гормонального фона. Причины развития других до сих пор остаются загадкой для врачей и ученых. При этом в большинстве случаев эти нарушения не несут в себе серьезной опасности. Многие проходят сразу же после родов.
Что нужно делать?
Повторимся: в большинстве случаев кожные изменения и нарушения являются нормальной составляющей процесса беременности. Зачастую существует крайне мало способов их лечения, но большинство проблем проходят сразу же после рождения ребенка. Итак, к наиболее распространенным из них относятся:
Растяжки
- Симптомы: Коричневые, красные или фиолетовые полосы на животе, бедрах, ягодицах, груди и руках.
- Причины возникновения: Растягивание кожи по мере увеличения массы и объема женского тела в период роста плода. Растяжки встречаются у большинства женщин.
- Лечение: Растяжки невозможно вылечить или предотвратить. Специальные кремы и лосьоны помогут справиться с зудом и поддерживать эластичность кожи, однако они не могут заставить их исчезнуть. Большинство растяжек со временем бледнеют, но могут никогда не исчезнуть полностью.
Угревая сыпь
- Симптомы: Вспышки угревой сыпи на лице и других участках тела даже на фоне полноценной гигиены кожи.
- Причины возникновения: Изменения гормонального фона.
- Лечение: Ежедневно промывайте лицо. Старайтесь не выдавливать прыщи, иначе это приведет к формированию рубцов. Можно в небольших количествах пользоваться безрецептурными средствами. Поговорите с врачом, прежде чем пробовать любую методику лечения.
Хлоазма (мелазма или так называемая маска беременных)
- Симптомы: Коричневые пятна на щеках, носу и лбу.
- Причины возникновения: Увеличение выработки мелатонина. Это вещество, придающее цвет коже и волосам. Чаще всего хлоазма встречается среди темных женщин.
- Лечение: Лечения не существует. Обычно пятна исчезают после рождения ребенка. Пребывание на солнце может усугубить состояние. Будучи на улице, максимально прикрывайте кожу и носите головной убор.
Гиперпигментация
- Симптомы: Пятна, уже имевшиеся на теле, вдруг стали темнее или больше. Речь идет о лентиго, шрамах и области вокруг сосков. У некоторых женщин появляется вертикальная линия вдоль центра живота. Ее называют черной линией.
- Причины возникновения: Изменения гормонального фона.
- Лечение: Лечение не требуется. Как правило, любые нарушения пигментации исчезают сразу после родов. Наносите на кожу защитный крем и прикрывайте максимальную площадь кожи, выходя на улицу. Это снизит интенсивность потемнения.
Мягкая фиброма
- Симптомы: Небольшие наросты телесного цвета на коже. Большинство из них расположены в складках кожи, к примеру, на шее или в подмышках.
- Причины возникновения: До сих пор неизвестно, каким образом беременность стимулирует их появление.
- Лечение: Лечение не требуется. Если мягкие фибромы вас беспокоят, обсудите с врачом возможность их удаления.
Варикозное расширение вен и паутинообразные вены
- Симптомы: Паутинообразные вены — это проявления мелких вен в форме паутины очень близко с поверхностью кожи. Варикозное расширение вен — это отек вен, зачастую выпирающих над поверхностью кожи. Они могут выпячиваться или закручиваться и обычно приобретают синий или фиолетовый оттенок. Состояние может сопровождаться болью.
- Причины возникновения: Повышение уровня гормонов и кровотока через вены. Давление увеличивающегося плода может снизить кровоток от нижней части тела, что в итоге и приводит к отеку.
- Лечение: Паутинообразные вены не требуют лечения и обычно проходят после родов. Существуют методы снижения дискомфорта от варикозного расширения вен. Это пешие прогулки, подъем ног над уровнем сердца и ношение компрессионных чулок. Узнайте у врача, как можно бороться с симптомами в вашем случае.
Беременность может усугубить кожные заболевания, которые были у вас до зачатия. К таковым относятся псориаз, атопический дерматит и угревая сыпь.
У некоторых женщин симптомы ухудшаются, другим же беременность приносит облегчение.
Рекомендации
Помимо распространенных кожных нарушений у беременных существует и ряд более редких. К таковым относятся:
Зудящие уртикарные папулы и бляшки беременных — Участки с очень мелкой красной сыпью на животе. Могут распространяться на бедра, ягодицы или грудь. Обычно состояние сопровождается сильным зудом.
Пруриго беременных — Крошечные зудящие прыщи, внешне напоминающие укус насекомых. Обычно все начинается буквально с нескольких точек, количество которых с каждым днем увеличивается.
Пемфигоид беременных — На животе появляются волдыри, которые впоследствии могут распространиться и на другие участки тела. Это состояние слегка повышает риск развития осложнений, включая преждевременные роды.
Внутрипеченочный холестаз беременных — Нарушение работы печени, приводящее к сильному кожному зуду без появления сыпи. Обычно зуд проявляется на ладонях или ступнях. Это состояние повышает риск преждевременных родов и других осложнений.
Если во время беременности на вашем теле появились сыпь, пятна или любые беспокоящие новообразования, сразу же позвоните врачу.
Вопросы, которые следует задать врачу
- Является ли эта сыпь нормой для беременных?
- Может ли это нарушение стать причиной осложнений?
- Существует ли лечение для проявившегося у меня состояния?
- Какие лосьоны и кремы безопасны для беременных женщин?
- Когда эта проблема пройдет?
Loading…
Источник: https://mojdoktor.pro/kozhnye-zabolevanija-vo-vremja-beremennosti/
Какие кожные заболевания возникают во время беременности и чем их лечить * Клиника Диана в Санкт-Петербурге
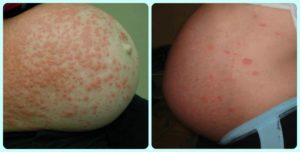
Во время беременности организм переживает множество физических изменений, которые отражаются на коже. Появляются изменения на лице и теле. Многие из этих состояний считаются нормальными и связаны с гормональными изменениями.
Кожные заболевания во время беременности
Виды и причины появления изменений:
- Темные пятна. Из-за увеличения уровня пигмента – меланина на коже появляются темные пятна.
- Мелазма. Форма гиперпигментации, также известна как «маска беременности».
- Растяжки. Могут появиться к третьему триместру и иногда остаются на всю жизнь.
- Прыщи. Даже у тех, у кого чистая кожа, могут развиться прыщи во время беременности, но некоторые формы лечения этой проблемы следует избегать, применяя препараты, прописанные исключительно гинекологом.
- Варикозное расширение вен. Патология может развиваться, но варикоз часто уходит после родов.
Гиперпигментация
Это появление темных пятен на лице или других участках тела. Явление вызвано увеличением выработки меланина и проходит после родов, но может сохраняться в течение нескольких лет.
Пример гиперпигментации при беременности — меланодермия, известная как «маска беременности», для которой характерны коричневые пятна на лице, щеках, носу и лбу. Для решения этой проблемы нужно проконсультироваться у дерматолога.
Для того чтобы пятен было меньше, рекомендуется выполнять простые правила:
- ограничить пребывание на улице в период солнечной активности с 10:00 до 14:00 часов;
- в жаркую погоду использовать солнцезащитный крем с коэффициентом 30 или выше;
- надевать широкополую шляпу.
Воспаление и зуд
Зудящие папулы и бляшки вызывают значительный зуд, жжение или покалывание. Они различаются по величине и месту локализации. Чаще всего высыпают на животе, ногах, руках, груди или ягодицах. Проходят после родов.
Для лечения воспаления и зуда применяются антигистаминные средства или местные кортикостероиды. В быту необходимо использовать теплую воду при стирке, применять прохладные компрессы, носить свободную и легкую одежду и избегать попадания мыла на кожу, на которой есть высыпания и пигментные пятна.
Все лекарства выписывает дерматолог, но принимать их можно, только после консультации с гинекологом.
Растяжки
Растяжки часто появляются на животе, ягодицах, груди или бедрах. Первоначально они красновато-фиолетового цвета, постепенно белеют. Частично рассасываются после родов.
Для уменьшения растяжек применяется лазерное лечение или кремы, но до конца эти дефекты убрать нельзя. Один из эффективных способов предотвращения растяжек — применение увлажняющих средств – кремов и гелей.
Родинки на коже
Родинки на коже во время беременности — обычное явление. Появляются они на шее, груди, спине, в паху и под грудью. Не стоит из-за них беспокоиться, потому что они не являются злокачественными.
Прыщи
При беременности происходят гормональные изменения, которые приводят к появлению прыщей. Есть много способов лечения этой проблемы.
Необходимо выполнять общие правила гигиены, такие, как умывание лица теплой водой с мягким средством два раза в день, обработка кожи неагрессивными средствами для предотвращения закупорки пор.
В этот период можно использовать препараты, которые включают бензоил пероксид или салициловую, азелаиновую или гликолевую кислоты.
При беременности запрещено:
- Проводить гормональную терапию из-за повышенного риска врожденных патологий плода;
- Применять Изотретиноин (форма витамина А, по-другому Ретинол). Это может привести к нарушениям психического и физического развития будущего ребенка.
- Использовать Тетрациклин, потому что он влияет на формирование костного скелета плода.
Изменения вен
Во время беременности часто развивается варикозное расширение вен.
«Паучьи» вены — это маленькие красные сосуды, которые чаще всего появляются на лице, шее и руках. Эти изменения кожи появляются из-за изменения гормонов и повышения нагрузки на ногах, во влагалище и прямой кишке. Они проходят после родов.
Чтобы свести к минимуму риск развития патологии и облегчить симптомы, нужно принять следующие меры предосторожности:
- не сидеть и не стоять длительное время, сочетать посильные физические нагрузки с отдыхом;
- раздвигать ноги при вынужденном долгом сидении;
- выполнять подъем ног в положении сидя, когда это возможно;
- с врачом подобрать комплекс физических упражнений для предотвращения застоя крови в сосудах;
- следить за пищеварением, не допуская запоров.
Другие заболевания кожи у беременных
Менее распространенные кожные заболевания во время беременности – пемфигоидная сыпь и внутрипеченочный холестаз.
- Пемфигоидная гестационная сыпь — это аутоиммунное заболевание, которое проявляется во втором или третьем триместре или после родов. Симптомы этого состояния включают волдыри на животе или других частях тела. Увеличивает риск преждевременных родов или рождение ребенка с маленьким весом.
- Внутрипеченочный холестаз беременности — это состояние печени, которое появляется в третьем триместре. Характеризуется сильным зудом на ладонях рук, подошвах ног или туловище, протекает без сыпи.
При появлении необычных ощущений на коже, зуде или высыпаниях необходимо обратиться к врачу, чтобы выяснить причину явления и вовремя начать лечение.
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Источник: https://medcentr-diana-spb.ru/dermatologiya/kakie-kozhnyie-zabolevaniya-voznikayut-vo-vremya-beremennosti-i-chem-ih-lechit/
Самые распространенные заболевания при беременности
Во время беременности организм расходует максимум сил на развитие малыша и содержание его в благоприятных условиях.
Ресурсов для борьбы с заболеваниями практически не остается, поэтому мамам нужно тщательно следить за состоянием своего организма, поскольку оно напрямую связано со здоровьем ребенка. Однако, не всегда получается уберечь себя от окружающего мира.
В настоящее время являются редкостью беременные женщины, которые не перенесли ни одной болезни за 9 месяцев беременности. Чем же чаще всего болеют беременные?
Классификация заболеваний
Существует ряд заболеваний, которые характерны именно для беременности и нередко ее осложняют. К числу подобных относятся:
- рвота беременных (ранний токсикоз);
- нефропатия (поздний токсикоз);
- анемия (недостаток гемоглобина в крови);
- гестационный пиелонефрит (инфекция в почках).
Эти заболевания требуют регулярного наблюдения у специалиста.
Группы риска
Будущие мамы могут быть особенно подвержены различного рода заболеваниям именно во время беременности и связано это может быть с:
- возрастом беременной (старше 40 лет);
- количеством детей рожденных ранее;
- многоплодной беременностью;
- наличием хронических заболеваний, приобретенных ранее.
Женщинам, входящим в этот список, необходимо обследоваться чаще и внимательнее следить за состоянием своего здоровья.
Важно! Нахождение в группе риска не исключает возможность спокойной беременности без тяжелых заболеваний.
Заболевания кожного покрова
Во время беременности состояние кожи заметно ухудшается — нарушается пигментация, изменяется работа сальных желез, происходят внутренние перестройки, влияющие на состояние дермы. Также оказывается воздействие на волосы и ногти, за которыми требуется особый уход.
Дерматозы у беременных встречаются достаточно часто, самые распространенные из которых:
- Акне.
- Красный плоский лишай.
- Пигментная крапивница.
- Опрелости.
- Грибковые заболевания.
Основными причинами развития кожных заболеваний во время беременности являются:
- изменение уровня гормонов;
- обострение уже имеющихся заболеваний кожи;
- видоизмененная реакция на солнечные лучи.
Повлиять на состояния дермы способны и повседневные факторы, поскольку кожа может не успеть подстроиться под новые условия организма и защититься от воздействия окружающей среды. Оказывать влияние могут косметические средства, лекарственные препараты, ссадины, ушибы, ожоги, укусы насекомых, контакт с растениями, солнечные лучи, потертости разной степени и т.д.
Основные симптомы кожных заболеваний:
- зуд;
- шелушение;
- покраснения;
- жжение.
Важно! При обнаружении симптомов необходимо обратиться к дерматологу.
Грипп и ОРЗ
Грипп, ОРЗ или ОРВИ во время беременности приносят дополнительный дискомфорт, появляются и прогрессируют слабость, усталость и изматывающее состояние на фоне болезни.
Основные причины развития ОРВИ/ОРЗ/гриппа:
- непосредственный контакт с болеющим человеком;
- сниженный иммунитет;
- переохлаждение;
- хроническая форма заболеваний.
Важно! Главное отличие ОРВИ от ОРЗ — первое представляет собой лишь инфекционное заболевание, второе может быть вызвано как вирусами, так и бактериями.
Признаки ОРВИ:
- Повышение температуры (как правило, незначительное).
- Насморк (прозрачные и обильные выделения).
- Сухой кашель.
Признаки ОРЗ:
- Насморк (выделения зеленоватого оттенка).
- Влажный кашель (мокрота тоже «зеленит»).
Признаки гриппа:
- Высокая температура.
- Ломота во всем теле.
- Сильная слабость.
- Заложенность носа.
- Сильный кашель (может быть как сухим, так и влажным).
Важно! При обнаружении данных симптомов рекомендуется обратиться к акушеру-гинекологу или терапевту, поскольку беременным крайне сложно сбивать температуру из-за отрицательного воздействия жаропонижающих препаратов на плод.
Заболевания желудочно-кишечного тракта
Во время беременности происходят изменения в желудочно-кишечном тракте, у женщин появляются запор, тошнота и изжога. Сами по себе эти симптомы не являются чем-то страшным, однако встречаются достаточно часто.
Основной причиной данных состояний считается гормональная перестройка, которая изменяет работу организма. Поспособствовать этому могут:
- обострение хронической формы болезни;
- переедание;
- стресс;
- пристрастие к продуктам, которые до беременности поедались в малых количествах или не потреблялись вовсе;
- отравление.
Признаки заболеваний желудочно-кишечного тракта:
- Сильные колики после приема пищи (слабые считаются нормой).
- Боль в желудке или кишечнике.
Важно! Тошнота, изжога, диарея или запор в легкой форме считаются нормой для беременной женщины.
При обнаружении болевых ощущений в области локализации желудка и кишечника, следует немедленно обратиться к гастроэнтерологу.
Аллергические реакции
Во время беременности может возникнуть аллергия, не проявлявшаяся ранее, или обостриться старая.
Причина подобной реакции организма едина — ослабление иммунной системы.
Основными «новыми» аллергенами являются:
- пыль;
- пыльца растений;
- шерсть домашних любимцев;
- пища, как правило, содержащая химические компоненты;
- косметические средства;
- холод.
Аллергия может протекать с разной формой тяжести. К легким симптомам относятся:
- Насморк.
- Покраснение глаз.
- Локальная крапивница.
К тяжелым же можно отнести:
- Отек Квинке.
- Анафилактический шок.
- Общая крапивница.
Важно! Тяжелые формы аллергии проявляются стремительно, оставляя малое количество времени на их предотвращение.
Во время беременности ситуация может обернуться в иную сторону — ранее мучившая аллергия способна исчезнуть, не оставив следа или заметно уменьшить свое воздействие.
Носовые кровотечения
Носовые кровотечения не распространены среди беременных, поэтому при виде крови женщины начинают беспокоиться о своем организме. Однако, ничего страшного в этом нет.
Основными причинами носовых кровотечений являются:
- гормональная перестройка организма (повышенная нагрузка на кровеносные сосуды, усиление циркуляции крови);
- авитаминоз;
- травмы;
- дефицит кальция в организме;
- заболевания, влияющие на свертываемость крови;
- стресс;
- негативная экологическая обстановка.
Кровотечение из носа опасно лишь в том случае, когда помимо основного симптома обнаружены посторонние, указывающие на серьезные проблемы в организме:
- головокружение или болевые ощущения;
- шум в ушах;
- затемнение в глазах;
- общая слабость;
- отечность;
- одышка.
Важно! При кровотечении из носа нельзя закидывать голову назад или сморкаться.
Если обнаружены вышеуказанные симптомы, следует немедленно вызвать скорую помощь, поскольку, вероятнее всего, у женщины наблюдаются проблемы с артериальным давлением. При отсутствии других симптомов, кроме носового кровотечения, в ближайшее время необходимо обратиться к Лор врачу.
Заключение
Внимательно следите за своим здоровьем во время беременности, ведь малейшие отклонения способны повлиять на рост и развитие плода. Не забывайте регулярно посещать врача акушера-гинеколога и иных специалистов, если существует такая необходимость.
Сохраните ссылку на статью, чтобы не потерять!
Источник: https://vclinica.ru/stati/bolezni-pri-beremennosti/