Беременность: Мочевыделительная система
Мочевыделительная система при беременности
Беременность – это чудесный и таинственный период в жизни женщины. Радость и восторг познания великого таинства природы – зарождение новой человеческой жизни, восхищает и саму женщину и всех вокруг нее.
И, тем не менее, беременность – это большая ответственность женщины и перед собой, и перед будущим ребенком. Плод развивается и растет за счет питательных веществ, получаемых от матери, а в организме женщины происходит колоссальная перестройка.
Нормальный срок беременности составляет 38-40 недель (9 месяцев или 280 суток) и традиционно делится на три стадии (триместры), каждая из которых длится приблизительно 13 недель. Изменениям в период беременности подвержен весь организм женщины.
Хотим обратить особое внимание, что в период беременности мочевыделительная система и почки претерпевают множество морфологических и физиологических изменений.
В период беременности происходит
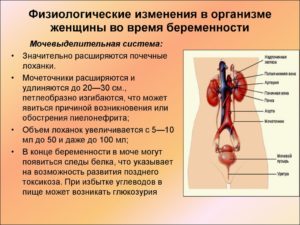
- Увеличение массы и размеров почки
- Гипертрофия нефрона или клубочка (основной функциональной единицы почки)
- Дилатация (увеличение или расширение полого органа или полости) всего мочевого тракта: чашечки, лоханки, мочеточники
- Гипертрофия мышц мочеточника и гиперплазия соединительной ткани
Все перечисленные изменения, а также хронические инфекции генитального тракта, являются основой поражения мочевыделительной системы и появляются на ранних сроках беременности (5 – 6 неделя), исчезают — через 1 – 3 месяца после родов. Пик прогрессирования изменений приходится на VI – VII месяц беременности.
Происходящие изменения связаны
- Механические факторы (давление беременной матки и т.д.)
- Нейрогуморальные факторы (т.е. факторы, совместно регулирующие воздействие нервной системы и гуморальных факторов (биологически активных веществ крови, лимфы и тканевой жидкости) на органы, ткани и биологические процессы).
- Эндокринные влияния (гормоны).
I. Чашечно-лоханочная система
Расширение чашечно-лоханочной системы и мочеточников наблюдается преимущественно во 2-ой половине беременности у 80 – 90% беременных.Количество «остаточной мочи» в лоханке достигает 150 мл и более. В основном расширяются мочеточники в верхних 2/3, достигая иногда 20 – 30 мм в диаметре.
Как правило, мочеточник в верхней трети петлеобразно изгибается, а нижние их отделы отклоняются от средней линии кнаружи.Таким образом, чашечно-лоханочная система во время беременности всегда расширена, а мочеточники не только расширены, но и удлинены и извиты.
А) Правый мочеточник в 3 – 4 раза чаще подвержен выраженным изменениям, так как беременная матка имеет тенденцию ротировать (поворачивать) вправо. Б) Ассиметрия поражения связана также с неодинаковым перегибом мочеточников через подвздошные сосуды.
В) Причиной более частых изменений мочевого тракта справа является варикозное расширение вен правого яичникового сплетения, пересекающего и сдавливающего правый мочеточник на уровне I сакрального позвонка.
Г) Начиная с 10 – 12 недели и почти до 30 – 32 недели беременности наблюдается постепенная потеря мышечного тонуса мочеточников и снижение их сократительной активности, а непосредственно перед родами эти изменения стабилизируются.
Д) В развитии гидроуретеронефроза (расширение мочеточников) при беременности имеет значение и нефроптоз (опущение почек), более выраженный также справа и связанный с общим спланхноптозом (опущение внутренних органов брюшной полости), проявляющимся к концу беременности.
Однако, несмотря на резко выраженный двухсторонний гидроуретеронефроз, субъективные симптомы у большинства беременных отсутствуют. Крайне редко бывают случаи полной обструкции мочеточников на фоне беременности, что приводит к развитию острой почечной недостаточности, удалению матки, выполнению пластики. Расширение мочеточников более выражено у первородящих вследствие большей упругости брюшной стенки. Е) У беременных ритмичные сокращения мочеточников наблюдаются через каждые 5 – 15 сек., причем неодинаковые на обеих сторонах (в норме – через 3 – 5 сек.).
Еще раз необходимо подчеркнуть, что имеется три основных фактора, которые нарушают почечную гемодинамику и снижают тонус верхних мочевых путей:
- эндокринные изменения
- механическое сдавление мочеточников
- венозный застой в малом тазу
Все описанные изменения являются физиологическими, нормальными для беременности.
У 59% беременных тонус мочеточников нормализуется к концу 2-ой недели после родов; у 34% — в течение 6 недель, а у остальных 7% — в течение 12 недель после родов.
По данным отечественных авторов – в среднем к концу 16-ой недели после родов. Если после указанного срока мочеточники остаются расширенными, необходимо урологическое обследование для выявления патологии.
II. Мочевой пузырь
Кровенаполнение матки отражается на функции мочевого пузыря.1) Очень часто у беременных появляются дизурические явления. У 20 – 25% беременных дизурия появляется в первые недели беременности (когда матка не оказывает еще механического давления).
Если, по каким-то причинам беременность прерывается, — дизурия исчезает.2) Емкость мочевого пузыря при беременности увеличивается, начиная с IV месяца и достигает максимума на VIII месяце беременности – до 500 – 800 мл. В литературе описывают емкость мочевого пузыря до 2000 мл.
3) Беременная матка обычно смещает мочевой пузырь вместе с пузырно-маточной связкой в правую сторону. Изменяется и форма мочевого пузыпя.4) Травматизация мочевого пузыря в родах.
Степень травмы зависит от ряда факторов, но главным является длительность сдавления головки плода и передней стенки таза.
III. Мочеиспускательный канал
Мочеиспускательный канал у беременной женщины также претерпевает ряд изменений:
- Набухание
- Венозный застой
- Удлинение и изменение направления мочеиспускательного канала
- Увеличение его диаметра (в полтора – два раза!!!)
- Сглаживание угла пузырно-уретрального сегмента.
Все описанные изменения мочевыделительной системы действительно являются физиологическими, однако они, как говорят «на грани фола». А если у женщины уже была до беременности какая-то патология почек и мочевыводящих путей (цистит, пиелонефрит и др.), а если у женщины есть аномалии развития мочевой системы о которых она не знает, а если есть нефроптоз…
Таких «а если» множество.
Еще до беременности или хотя бы при ее наступлении необходимо профилактическое обследование у специалиста
Подробная информация — в статьях «О планировании беременности» и «Платное ведение беременности в Санкт-Петербурге»
Арьев Александр Леонидович.
Доктор медицинских наук, профессор, врач терапевт, кардиолог, нефролог.
| Запись на прием | Запишитесь на прием по телефону +7 (812) 600-67-67 или заполнив форму online — администратор свяжется с Вами для подтверждения записи |
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
Источник: http://unionclinic.ru/akusher-ginekolog/mocheberem
Заболевания мочевыделительной системы при беременности
Основными предпосылками возникновения воспалительных заболеваний мочевыделительной системы являются: короткая уретра; близость прямой кишки и половых путей, которые в высокой степени колонизированы различными микроорганизмами; физиологические изменения мочевыделительной системы при беременности под влиянием гормональных воздействий (дилатация мочевых путей, гипотония чашечно-лоханочной системы).
По локализации воспалительные заболевания мочевыделительной системы подразделяют на инфекции верхних отделов (пиелонефрит, абсцесс и карбункул почки, апостематозный пиелонефрит) и инфекции нижних отделов мочевых путей (цистит, уретрит ). Кроме того, выделяют бессимптомную бактериурию.
По характеру течения различают неосложненные и осложненные воспалительных заболеваний мочевыделительной системы.
Неосложненные инфекции возникают в отсутствие структурных изменений почек, обструкции мочевыводящих путей, а также в отсутствие серьезных сопутствующих заболеваний (например, сахарного диабета и др.).
В большинстве случаев воспалительных заболеваний мочевыделительной системы микроорганизмы из перианальной области приникают в уретру, мочевой пузырь, а далее через мочеточники в почки. Мочевая инфекция во время беременности может проявляться бессимптомной бактериурией, острым циститом и/или острым пиелонефритом (обострением хронического пиелонефрита ).
Бессимптомная бактериурия
Частота бессимптомной бактериурии среди беременных варьирует от 2 до 9% и более (в среднем около 6%) в зависимости от их социально-экономического положения.
Бессимптомная бактериурия, несмотря на отсутствие клинических проявлений, может приводить к преждевременным родам, анемии , гестозу, гипотрофии новорожденного и внутриутробной гибели плода.
Бессимптомная бактериурия чаще всего развивается между 9 — 17-й неделями беременности.
Основным возбудителем бессимптомной бактериурии является кишечная палочка . Диагностическим критерием, подтверждающим наличие бессимптомной бактериурии, является рост ( 105 КОЕ/мл) одного и того же микроорганизма в двух посевах средней порции мочи, взятой с интервалом 3-7 дней (минимум 24 часа).
При подтверждении бессимптомной бактериурии у беременной необходимо проведение антибактериального лечения, начиная со II триместра беременности. При выборе антимикробного препарата следует учитывать его безопасность для плода. Лечение проводят только на основании назначений лечащего врача и под его контролем.
Самолечение представляет опасность для здоровья.
Острый цистит
Острый цистит (воспаление слизистой оболочки мочевого пузыря) является наиболее распространенным вариантом воспалительных заболеваний мочевыделительной системы у женщин. Среди беременных острый цистит развивается у 1-3% женщин, чаще в I триместре, когда матка еще находится в малом тазу и оказывает давление на мочевой пузырь.
Клинически цистит проявляется учащенным и болезненным мочеиспусканием, болями или дискомфортом в области мочевого пузыря, позывами, появлением крови в моче . Возможны и такие симптомы, как недомогание, слабость, субфебрильная температура. Для диагностики имеет значение выявление лейкоцитурии (пиурии), гематурии, бактериурии.
Основным возбудителем является кишечная палочка, хорошо поддающаяся коротким курсам антимикробной терапии.
Необходимо помнить, что частые позывы к мочеиспусканию, дискомфорт в надлобковой области, «слабый мочевой пузырь» могут быть обусловлены самой беременностью и не являются показаниями к назначению терапии.Антибактериальные препараты следует назначать лишь при обнаружении бактериурии, гематурии и/или лейкоцитурии.
Острый пиелонефрит
Острый пиелонефрит у беременных (или обострение хронического пиелонефрита) представляет собой инфекционно-воспалительное заболевание почек . Пиелонефрит занимает первое место в структуре экстрагенитальной патологии у беременных и родильниц, его частота достигает 10% и выше.
Чаще всего (около 80%) явления пиелонефрита отмечаются в конце II триместра (22-28 недель) беременности.
После родов опасность развития пиелонефрита остается высокой еще в течение 2 — 3 недель (обычно на 4, 6, 12-й дни послеродового периода), пока сохраняется расширение верхних мочевых путей и риск возникновения послеродовых воспалительных заболеваний.
Послеродовый пиелонефрит представляет собой, как правило, обострение хронического процесса, существовавшего до беременности, или продолжением заболевания, начавшегося во время беременности. Около 10% женщин, перенесших острый пиелонефрит беременных, в последующем страдают хроническим пиелонефритом.
В свою очередь, у 20-30% женщин, перенесших в прошлом острый пиелонефрит, возможно обострение процесса во время беременности, особенно в поздние сроки.
Гестационный пиелонефрит может оказывать неблагоприятное воздействие на течение беременности и состояние плода, что обусловлено высокой частотой гестозов, характеризующихся ранним началом и тяжелым течением, самопроизвольного прерывания беременности в различные сроки и преждевременных родов, которые отмечаются у 15-20% беременных с этой патологией. Частым следствием гестационного пиелонефрита являются гипотрофия и синдром задержки внутриутробного развития плода, выявляемые у 12-15% новорожденных. Кроме того, у 35-42% женщин, перенесших гестационный пиелонефрит, развивается железодефицитная анемия. К факторам, которые способствуют развитию острого пиелонефрита беременных, относят бессимптомную бактериурию, пороки развития почек и мочевых путей, камни почек и мочеточников, пузырно-мочеточниковый рефлюкс при цистите, воспалительные заболевания женских половых органов, метаболические нарушения, нейрогенный мочевой пузырь. Риск мочевой инфекции увеличивают также и хронические заболевания почек, имеющиеся у женщин: хронический гломерулонефрит, поликистоз почек, губчатая почка, интерстициальный нефрит, другие болезни почек. Наиболее значимыми возбудителями гестационного пиелонефрита являются: кишечная палочка, клебсиеллы и протей, синегнойная палочки. Сравнительно реже встречаются стрептококки группы В, энтерококки, стафилококки.
Клинически острый пиелонефрит у беременных обычно начинается с острого цистита (учащенное и болезненное мочеиспускание, боли в области мочевого пузыря, терминальная гематурия).
Спустя 2-5 дней (особенно без лечения) присоединяются лихорадка с ознобами и потами, боли в поясничной области, явления интоксикации (головная боль, иногда рвота, тошнота), лейкоцитурия (пиурия), бактериурия, хлопья, мутная моча. Протеинурия (белок в моче), как правило, незначительная. Возможна гематурия (присутствие элементов крови в моче).В тяжелых случаях отмечается умеренное снижение уровня гемоглобина и белка в крови. При тяжелом течении пиелонефрита могут отмечаться признаки нарушения функции почек. В 3-5 % случаев острого пиелонефрита возможно развитие острой почечной недостаточности.
Лечение гестационного пиелонефрита следует проводить с учетом срока беременности (триместра), начинать после восстановления нормального пассажа мочи, определения возбудителя с учетом его чувствительности к препаратам, реакции мочи и нарушения функции почек.
Для лечения пиелонефрита беременных используют: антибактериальные препараты (антибиотики, уроантисептики), позиционную терапию, катетеризацию мочеточников, в том числе катетером-стентом, оперативное вмешательство (декапсуляция почки, вскрытие гнойных очагов, наложение нефростомы, нефрэктомию), дезинтоксикационную терапию, физиотерапию.
На протяжении всей беременности категорически противопоказано лечение антибиотиками тетрациклинового, левомицетинового ряда, а также бисептолом, сульфаниламидами пролонгированного действия, фуразолидоном, фторхинолонами, стрептомицином из-за опасности неблагоприятного воздействия на плод (костный скелет, органы кроветворения, вестибулярный аппарат и орган слуха, нефротоксичность). Антибактериальная терапия беременным с острым пиелонефритом (обострением хронического пиелонефрита) должна проводиться в стационаре и начинаться с внутривенного или внутримышечного введения препаратов с последующим переходом на прием внутрь. Общая продолжительность лечения не менее 14 дней. При развитии острого пиелонефрита, если состояние больной тяжелое и существует угроза для жизни, лечение начинают сразу после взятия мочи для посева препаратами широкого спектра действия, эффективными против наиболее частых возбудителей пиелонефрита. Эффективность препаратов может быть оценена уже через 48 часов от начала терапии. При менее тяжелом состоянии назначение антимикробных препаратов имеет смысл отсрочить до получения данных о чувствительности возбудителя к определенным антибиотикам.
Острый и обострившийся пиелонефрит не являются показаниями к прерыванию беременности при неосложненном течении заболевания, отсутствии тяжелой артериальной гипертензии . При нарушении функции почек, присоединении тяжелой формы гестоза , плохо поддающейся терапии, производят прерывание беременности .
Профилактика гестационного пиелонефрита направлена на выявление ранних признаков заболевания и предупреждение его обострений.
В течение всей беременности необходимо динамическое наблюдение с исследованием мочи (цитологическое, бактериологическое по показаниям) не реже одного раза в 14 дней, раннее выявление нарушений уродинамики, своевременное назначение необходимой терапии.
Острая почечная недостаточность
Острая почечная недостаточность (ОПН) является угрожающим жизни осложнением беременности . На долю беременных приходится 15-20% всех случаев ОПН, которая, как правило, осложняет вторую половину беременности или послеродовый период.
ОПН представляет собой резкое снижение функции почек, сопровождающееся в 80% случаев снижением выработки мочи менее чем 400 мл/сут. Частота ОПН в настоящее время не превышает 1 на 20000 родов.
Более половины случаев ОПН беременных, кроме септического аборта, связаны с развитием тяжелых форм гестоза (нефропатии беременных), с акушерскими кровотечениями (преждевременная отслойка плаценты, гипотоническое маточное кровотечение).
В 3-5 % случаев ОПН обусловлена гестационным пиелонефритом, в 15-20 % — внутриутробной смертью плода, эмболией околоплодными водами и другими причинами. ОПН обычно развивается у женщин при развитии сосудистого спазма и уменьшения объема крови, что и приводит к нарушению почечного кровообращения.В процессе лечения ОПН у беременных необходимо исключить наличие скрытого маточного кровотечения , являющегося пусковым или провоцирующим фактором ОПН, провести коррекцию гемодинамических нарушений и решить вопрос о показаниях к немедленному родоразрешению.
При достаточном гестационном сроке (свыше 30-34 недель) рекомендуется быстрое родоразрешение, позволяющее исключить замедление роста или внутриутробную смерть плода и улучшающее дальнейший прогноз матери.
При преренальной ОПН необходимо, прежде всего, ликвидировать гиповолемию — восстановить внутрисосудистый объем жидкости путем вливания физиологического раствора, плазмы, крупномолекулярных декстранов, альбумина; корригировать водно-электролитные нарушения, гипопротеинемию.
При остром канальцевом некрозе беременных лечение направлено на борьбу с ишемией (восстановление кровоснабжения почек), поддержание баланса жидкости и электролитов, лечение инфекции. При развитии обструктивной ОПН необходимо восстановление пассажа мочи, при необходимости массивная антибактериальная, дезинтоксикационная терапия (гестационном пиелонефрите), борьба с сосудистой недостаточностью при осложнении бактериемическим шоком.
Запись к специалистам по телефону единого колл-центра: +7(495)636-29-46 (м. «Щукинская» и «Улица 1905 года»). Вы можете также записаться к врачу на нашем сайте, мы Вам перезвоним!
Источник: https://www.art-med.ru/articles/list/art214
Мочевыделительная система при беременности


Беременность – это чудесный и таинственный период в жизни женщины. Радость и восторг познания великого таинства природы – зарождение новой человеческой жизни, восхищает и саму женщину и всех вокруг нее.
И, тем не менее, беременность – это большая ответственность женщины и перед собой, и перед будущим ребенком. Плод развивается и растет за счет питательных веществ, получаемых от матери, а в организме женщины происходит колоссальная перестройка.
Нормальный срок беременности составляет 38-40 недель (9 месяцев или 280 суток) и традиционно делится на три стадии (триместры), каждая из которых длится приблизительно 13 недель. Изменениям в период беременности подвержен весь организм женщины.
Хотим обратить особое внимание, что в период беременности мочевыделительная система и почки претерпевают множество морфологических и физиологических изменений.
В период беременности происходит
- Увеличение массы и размеров почки
- Гипертрофия нефрона или клубочка (основной функциональной единицы почки)
- Дилатация (увеличение или расширение полого органа или полости) всего мочевого тракта: чашечки, лоханки, мочеточники
- Гипертрофия мышц мочеточника и гиперплазия соединительной ткани
Все перечисленные изменения, а также хронические инфекции генитального тракта, являются основой поражения мочевыделительной системы и появляются на ранних сроках беременности (5 – 6 неделя), исчезают — через 1 – 3 месяца после родов. Пик прогрессирования изменений приходится на VI – VII месяц беременности.
Происходящие изменения связаны
- Механические факторы (давление беременной матки и т.д.)
- Нейрогуморальные факторы (т.е. факторы, совместно регулирующие воздействие нервной системы и гуморальных факторов (биологически активных веществ крови, лимфы и тканевой жидкости) на органы, ткани и биологические процессы).
- Эндокринные влияния (гормоны).
I. Чашечно-лоханочная система
Расширение чашечно-лоханочной системы и мочеточников наблюдается преимущественно во 2-ой половине беременности у 80 – 90% беременных.Количество «остаточной мочи» в лоханке достигает 150 мл и более. В основном расширяются мочеточники в верхних 2/3, достигая иногда 20 – 30 мм в диаметре.
Как правило, мочеточник в верхней трети петлеобразно изгибается, а нижние их отделы отклоняются от средней линии кнаружи.Таким образом, чашечно-лоханочная система во время беременности всегда расширена, а мочеточники не только расширены, но и удлинены и извиты.
А) Правый мочеточник в 3 – 4 раза чаще подвержен выраженным изменениям, так как беременная матка имеет тенденцию ротировать (поворачивать) вправо. Б) Ассиметрия поражения связана также с неодинаковым перегибом мочеточников через подвздошные сосуды.
Правый мочеточник перекрещивает подвздошные артерии и вены почти под прямым углом, тогда как левый пересекает вначале артерию, а затем вену. Верхние мочевые пути слева страдают при беременности реже еще и потому, что они защищены от давления увеличенной матки сигмовидной кишкой.В) Причиной более частых изменений мочевого тракта справа является варикозное расширение вен правого яичникового сплетения, пересекающего и сдавливающего правый мочеточник на уровне I сакрального позвонка.
Г) Начиная с 10 – 12 недели и почти до 30 – 32 недели беременности наблюдается постепенная потеря мышечного тонуса мочеточников и снижение их сократительной активности, а непосредственно перед родами эти изменения стабилизируются.
Д) В развитии гидроуретеронефроза (расширение мочеточников) при беременности имеет значение и нефроптоз (опущение почек), более выраженный также справа и связанный с общим спланхноптозом (опущение внутренних органов брюшной полости), проявляющимся к концу беременности.
Однако, несмотря на резко выраженный двухсторонний гидроуретеронефроз, субъективные симптомы у большинства беременных отсутствуют. Крайне редко бывают случаи полной обструкции мочеточников на фоне беременности, что приводит к развитию острой почечной недостаточности, удалению матки, выполнению пластики. Расширение мочеточников более выражено у первородящих вследствие большей упругости брюшной стенки. Е) У беременных ритмичные сокращения мочеточников наблюдаются через каждые 5 – 15 сек. причем неодинаковые на обеих сторонах (в норме – через 3 – 5 сек.).Еще раз необходимо подчеркнуть, что имеется три основных фактора, которые нарушают почечную гемодинамику и снижают тонус верхних мочевых путей:
- эндокринные изменения
- механическое сдавление мочеточников
- венозный застой в малом тазу
Все описанные изменения являются физиологическими, нормальными для беременности.
У 59% беременных тонус мочеточников нормализуется к концу 2-ой недели после родов; у 34% — в течение 6 недель, а у остальных 7% — в течение 12 недель после родов.
По данным отечественных авторов – в среднем к концу 16-ой недели после родов. Если после указанного срока мочеточники остаются расширенными, необходимо урологическое обследование для выявления патологии.
II. Мочевой пузырь
Кровенаполнение матки отражается на функции мочевого пузыря.1) Очень часто у беременных появляются дизурические явления. У 20 – 25% беременных дизурия появляется в первые недели беременности (когда матка не оказывает еще механического давления).
Если, по каким-то причинам беременность прерывается, — дизурия исчезает.2) Емкость мочевого пузыря при беременности увеличивается, начиная с IV месяца и достигает максимума на VIII месяце беременности – до 500 – 800 мл. В литературе описывают емкость мочевого пузыря до 2000 мл.
3) Беременная матка обычно смещает мочевой пузырь вместе с пузырно-маточной связкой в правую сторону. Изменяется и форма мочевого пузыпя.4) Травматизация мочевого пузыря в родах.Степень травмы зависит от ряда факторов, но главным является длительность сдавления головки плода и передней стенки таза.
III. Мочеиспускательный канал
Мочеиспускательный канал у беременной женщины также претерпевает ряд изменений:
- Набухание
- Венозный застой
- Удлинение и изменение направления мочеиспускательного канала
- Увеличение его диаметра (в полтора – два раза. )
- Сглаживание угла пузырно-уретрального сегмента.
Все описанные изменения мочевыделительной системы действительно являются физиологическими, однако они, как говорят «на грани фола». А если у женщины уже была до беременности какая-то патология почек и мочевыводящих путей (цистит. пиелонефрит и др.), а если у женщины есть аномалии развития мочевой системы о которых она не знает, а если есть нефроптоз…Таких «а если» множество.
Источник: http://healthyorgans.ru/pochki-i-nefrologiya/mochepolovaya-sistema/2037-mochevydelitelnaya-sistema-pri-beremennosti
Заболевания мочевыводящей системы

Во время беременности мочевыводящая система подвергается дополнительной нагрузке.
Кроме своих постоянных функций, она выполняет новые: дополнительно перерабатывает и выводит продукты жизнедеятельности плода, которые поступают через плаценту в кровь женщины.
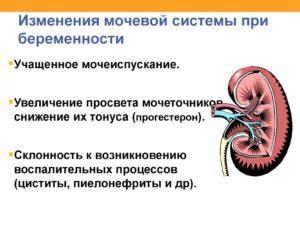
Под влиянием повышенного образования гормонов (в частности, прогестерона) снижается тонус мочевого пузыря, мочеточников, чашечно-лоханочной системы почек, что приводит к застою мочи и инфицированию органов мочевыводящей системы.
Основные заболевания мочевыводящей системы
Во время беременности наиболее часто встречаются следующие заболевания:
- Пиелонефрит (воспалительное заболевание почек);
- Бессимптомная бактериурия;
- Цистит (воспаление мочевого пузыря);
- Гломерулонефрит (воспалительное заболевание почек, которое протекает с преимущественным поражением мелких сосудов);
- Мочекаменная болезнь.
Пиелонефрит
Пиелонефрит – наиболее частое заболевание мочевыводящей системы во время беременности. Он может появиться у беременных впервые (гестационный пиелонефрит) или обостриться, если женщина болела и ранее.
Возбудителями данного заболевания являются кишечная палочка, стафилококки, синегнойная палочка, грибы типа кандида. Инфекция передается гематогенным путем (через кровь) из мочевого пузыря, уретры, глоточных миндалин, кариозных зубов, половых органов.
Важно Пиелонефрит неблагоприятно сказывается на течении беременности и нередко приводит к невынашиванию, внутриутробному инфицированию плода, поздним гестозам.
Пиелонефрит может протекать в двух формах: острой и хронической.
При остром пиелонефрите характерны следующие симптомы:
При хроническом пиелонефрите вне обострения периодически бывают тупые боли в пояснице. Во время обострения характерна такая же клиническая картина, как и при острой форме.
У беременных с пиелонефритом выделяют три степени риска:
- Первая степень: беременные с неосложненным гестационным пиелонефритом;
- Вторая степень: беременные с хроническим пиелонефритом, возникшим до беременности;
- Третья степень: женщины с пиелонефритом единственной почки или при сочетании заболевания с артериальной гипертензией или анемией.
Информация При первой и второй степени разрешено продолжать беременность под постоянным контролем терапевта и уролога. При третьей степени сохранять беременность категорически противопоказано.
Лечение пиелонефрита
Лечение в обязательном порядке должно проходить в условиях стационара под постоянным контролем врача-уролога:
- Полноценная витаминизированная диета;
- Антибиотикотерапия до 10 дней;
- Мочегонные препараты (чаще используют настои лекарственных трав);
- Спазмолитики (баралгин);
- Препараты для профилактики внутриутробной гипотрофии плода (трентал и глюкоза);
- Препараты для снятия интоксикации (реополиглюкин, альбумин);
- Сон на здоровом боку;
- Питье минеральных вод;
- Коленно-локтевое положение по 10-15 минут несколько раз в день;
- Физиопроцедуры.
Родоразрешение при пиелонефрите проводят через естественные родовые пути, т.к. кесарево сечение крайне нежелательно при наличии инфекции в организме (выполняют только по строгим акушерским показаниям). В послеродовом периоде лечение пиелонефрита продолжают в течение 10 дней, затем женщину выписывают домой под постоянное наблюдение уролога.
Бессимптомная бактериурия
Это состояние, при котором в общем анализе мочи находят большое количество патогенных микроорганизмов, но при этом нет никаких клинических симптомов инфекции мочевыводящей системы. В моче, взятой катетером, должно быть не менее 100 тысяч бактерий (кишечная палочка, протей) в 1 мл.
Опасность бессимптомной бактериурии состоит в том, что на ее фоне часто развивается острый пиелонефрит, поэтому необходимо своевременно проводить антибактериальное лечение с обязательным контролем анализов.
Цистит
Чаще всего причиной возникновения цистита является попадание патогенной микрофлоры в мочевой пузырь (стафилококки, стрептококки, хламидии, уреаплазма и др.). В редких случаях цистит имеет неинфекционное происхождение и вызывается дисбактериозом кишечника и влагалища, раздражением стенок пузыря химическими веществами (при бесконтрольном приеме лекарств), ослаблением иммунитета.
Цистит протекает в двух формах: острой и хронической. Симптомами острого воспаления стенок мочевого пузыря являются:
Хронический цистит в стадии обострения протекает схоже с острым, но его симптомы более стерты.
Лечение цистита должно проводиться в стационаре в урологическом отделении, где женщине назначают курс антибиотикотерапии до 7 дней. Хорошим эффектом обладают инстилляции мочевого пузыря (лекарства вводятся непосредственно в пузырь). Такие процедуры устраняют воспаление, восстанавливают стенку пузыря и предотвращают возможные рецидивы цистита во время беременности.
опасноПри несвоевременном лечении цистит может привести к серьезным осложнениям, в частности, к переходу инфекции на почки и возникновению пиелонефрита.
Гломерулонефрит
Возбудителем гломерулонефрита является гемолитический стрептококк, чаще всего это заболевание возникает как осложнение ангины или гриппа.
Клиническая картина:
- Боли в пояснице;
- Учащенное мочеиспускание;
- Общая слабость, снижение работоспособности;
- Отеки лица («мешки» под глазами), нижних конечностей, живота;
- Повышение артериального давления.
Лечение гломерулонефрита проводится только в урологическом стационаре:
- Антибиотикотерапия;
- Препараты для снижения артериального давления (анаприлин, клофелин);
- Мочегонные препараты;
- Витаминотерапия;
- Физиопроцедуры (ультразвук на область почек и др.);
- Белковые препараты (внутривенно альбумин, сухая плазма).
Гломерулонефрит не является абсолютным показанием к прерыванию беременности, однако прогноз для жизни и здоровья матери и ребенка может быть очень серьезным. Часто появляются различные осложнения: преждевременное прерывание беременности, сердечная и почечная недостаточность, гипоксия плода вплоть до его гибели, кровотечения.
При выявлении гломерулонефрита всегда необходимо решать вопрос о возможности дальнейшего сохранения беременности. При любом ухудшении состояния женщины и появлении осложнений беременность немедленно прерывается.
В сроке 36 недель беременную планово переводят в отделение патологии для подготовки к родам и выбора метода родоразрешения. Сразу после родов женщина переводится в урологическое отделение под наблюдение врачей данной специальности.
Мочекаменная болезнь
Мочекаменная болезнь встречается нередко при беременности, что связано со многими факторами:
- Расширение мочеточников, снижение их тонуса из-за гормональных изменений, характерных при беременности;
- Снижение иммунитета и повышенная подверженность инфекциям;
- Изменения содержания фосфора и кальция;
- Затруднение оттока мочи.
Клиническая картина характеризуется следующими признаками:
- Внезапная резкая боль в пояснице, отдающая в паховую область, половые губы, ногу;
- Вынужденное положение: коленно-локтевое или лежа на боку;
- Учащенное мочеиспускание;
- Общая выраженная слабость.
При приступе почечной колики беременная экстренно госпитализируется в стационар, т.к. приступ может привести к преждевременному прерыванию беременности. Главной целью является снятие болезненных ощущений и купирование почечной колики, для этих целей назначают ряд медикаментозных препаратов (промедол, баралгин, но-шпа, папаверин). В некоторых случаях проводят оперативное лечение.
Профилактика заболеваний почек во время беременности
Заболевания почек являются серьезной патологией и нередко негативно сказываются на течении беременности или приводят к ее прерыванию. Важно соблюдать профилактические мероприятия для предупреждения болезней мочевыводящей системы:
- Комплексное обследование в период планирования беременности. Необходимо сдать общий анализ мочи, выполнить УЗИ брюшной полости и посетить врача-уролога;
- Консультация уролога и нефролога о возможности беременности в данный момент при наличии хронических заболеваний мочевыводящей системы;
- Регулярный контроль общего анализа мочи и общего анализа крови во время беременности;
- Прием комплекса витаминов и минералов для беременных;
- Обильный прием жидкости (негазированной минеральной воды, клюквенного морса);
- Носить нижнее белье только из натуральных тканей;
- Регулярная правильная гигиена половых органов;
- Не сдерживать позывы к мочеиспусканию;
- Своевременное лечение всех инфекционных заболеваний под контролем врача;
- Нормализация питания. Строгий отказ от обилия соленой, копченой, жареной пищи.
Источник: https://baby-calendar.ru/zabolevaniya/urologicheskie/
Инфекции мочеполовой системы при беременности

Инфекции мочеполовой системы при беременности не являются редкостью в настоящее время. Организм будущей мамы по многим причинам физиологического характера становится уязвимым для внедрения и размножения патогенной микрофлоры. Поэтому инфекционное поражение органов мочевыведения наблюдается у 10% женщин в период вынашивания плода.
У беременных наиболее частыми проблемами становятся пиелонефрит, цистит, и бессимптомное носительство, которое проявляется в виде бактериурии. Симптоматика заболеваний может быть выраженной, или сглаженной.
Причины появления
Расположение женских половых и мочевыводящих органов возле заднего прохода способствуют заносу оттуда инфекции, которая благодаря короткому мочеиспускательному каналу быстро проникает в мочевой пузырь и наверх, в почки.
Патогенная и условнопатогенная флора начинает быстро размножаться благодаря тому, что при беременности происходит расслабление гладкой мускулатуры под влиянием избытка прогестерона, что ухудшает выведение мочи и способствует ее застою. Происходит некоторое расширение почечно-лоханочной системы, а также снижается тонус мочевого пузыря.
Если при этом беременная не соблюдает гигиену, имеет беспорядочные половые связи, скрытые инфекции при беременности которые чаще всего обостряются, эндокринные заболевания, то развитие мочеполовой инфекции имеет высокую вероятность.
Кроме этого, во время беременности меняются некоторые свойства мочи. Она ощелачивается, в ней появляются аминокислоты и глюкоза. Эти условия способствуют усиленному размножению кишечной палочки – условнопатогенному микроорганизму, который попадая в мочеполовые пути, вызывает воспалительный процесс на фоне пониженного иммунитета. Он же является совершенно нормальной флорой в кишечнике.
Что бывает при отсутствии лечения
Чаще всего развитие мочеполовых инфекций при беременности удается купировать, и проходят они без особых осложнений. Но отсутствие своевременного обращения и не вовремя начатое лечение могут привести к большим проблемам, как у будущей мамы, так и у плода, в результате этого развивается:
- воспаление в околоплодном пространстве и оболочке.
Самое опасное, что это приводит к выкидышу, поскольку у плода наступает выраженная гипоксия. У малыша после рождения, в том случае если у матери была недолеченнная мочеполовая инфекция, возможно развитие инфекции. Такие малыши часто стоят на учете в поликлинике, как предрасположенные к простудным заболеваниям.
Как проявляются инфекции при беременности
Все инфекционные заболевания могут при беременности носить ярко выраженный характер, или же протекать латентно, без особых признаков патологии.
Инфекция мочевого пузыря при беременности диагностируется в большинстве случаев. Для острого цистита характерны следующие проявления:
- боль при опорожнении мочевого пузыря;
- желание сходить в туалет при пустом мочевом пузыре;
- наличие крови и лейкоцитов в урине;
- боль в нижнем отделе живота;
- температура и симптомы лихорадки при наиболее выраженном процессе, или парадоксальное снижение температуры.
Опасность цистита состоит в том, что в 15% случаев он переходит в пиелонефрит при восходящем заносе инфекции.
При бактериурии симптомов практически не отмечается. Диагноз ставится на основе получения результатов анализа мочи (нахождение в ней микроорганизмов). Но это не означает, что в данном случае не стоит принимать меры.
При пиелонефрите происходит воспаление ткани почек под воздействием патогенной флоры. Он констатируется после 12 недели беременности. При этом женщина чувствует ноющую боль в пояснице, у нее повышается температура, возникают симптомы интоксикации – тошнота и рвота. Это самое опасное состояние из всех заболеваний мочевыводящей системы при вынашивании плода.
Как определить инфекцию
Диагностика инфекции мочевыводящих путей у беременных обычно трудностей не вызывает. Диагноз ставится на основании жалоб и симптомов, а также исследования урины – общего и по Нечипоренко. Анализ крови может подтвердить наличие воспалительного процесса, а в моче могут быть обнаружены бактерии.
Такие виды анализов назначаются практически каждой женщине, находящейся в положении, поскольку только таким способом определяются инфекции, протекающие безо всяких симптомов.
Если в обязательных исследованиях результаты указывают на патологический процесс, то после этого необходимо сделать дополнительные. Для заболевания почек нужно пройти УЗИ. Другие же методики (радиоизотопное или рентгенологическое исследование) не рекомендуются вследствие их отрицательного действия на плод. Их выполняют только в случае крайней необходимости.
Как лечить
Лечение мочеполовой инфекции при беременности должен назначать только опытный специалист. Многие лекарственные средства в этом случае категорически противопоказаны, поскольку токсичны для плода.
Цистит
Цистит обычно лечится без антибиотиков, в крайнем случае, их используют после трех месяцев. С 3 по 6 месяц используются защищенные пенициллины и цефалоспорины второго поколения. После 6 месяцев можно принимать цефалоспорины последних поколений – 3 и 4. Курс лечения составляет 14 дней, прекращать его раньше нельзя, даже после полного исчезновения признаков заболевания.
После лечения, через две недели, проводится повторное исследование мочи на наличие бактериальной флоры.
После использования антибиотиков рекомендуется попить фитоуросептики, которые продаются в аптеке, и клюквенный морс.Лечить бессимптомную бактериурию следует по этой же схеме. Не стоит игнорировать данное заболевание, поскольку оно, несмотря на отсутствие признаков, переходит в пиелонефрит.
Пиелонефрит
Особого внимания и осторожного подхода в лечении требует пиелонефрит при беременности. При выраженном процессе воспаления беременную помещают в специализированный стационар, где антибиотики вводят ей внутривенно. После чего переходят на прием их вовнутрь. Все время лечения врач контролирует состояние женщины и плода, для того, чтобы не допустить преждевременных родов.
Очень важно для окончательного выздоровления пройти курс антибактериальной терапии полностью. Это позволит избежать рецидива заболевания.
Неплохо использовать в данной ситуации Канефрон – растительный препарат, который действует как антибактериальное, мочегонное и противовоспалительное средство. Его эффективность при воспалении почек во время вынашивания плода доказано многими исследованиями ученых.
Выраженное обострение заболевания в последнем триместре, симптомы лихорадки и интоксикации опасны для жизни матери и плода, и являются показанием для проведения кесарева сечения.
Чем опасны такие состояния
Инфекционные заболевания почек, мочевыводящих путей и половых органов при беременности могут осложниться следующими патологическими состояниями:
- снижением гемоглобина (анемией);
- возникновением токсического шока;
- резким падением или подъемом давления;
- кислородной недостаточностью для плода;
- воспалением плаценты и ее недостаточностью;
- гибель плода или преждевременные роды;
- осложнения в родах и после них.
Всех вышеперечисленных осложнений можно избежать, если своевременно пройти обследование и лечение.
Профилактика
Для того чтобы во время вынашивания плода не возникала мочеполовая инфекция, необходимо:
- Планировать беременность заранее, и пролечить все хронические заболевания и источники инфекции в организме.
- При наличии эндокринной патологии следует при помощи лекарственных средств привести гормональный статус к нормальным показателям.
- При беременности пить достаточное количество воды и напитков (исключением является выраженная отечность).
- Опорожнять мочевой пузырь до конца следует при каждом позыве.
- Никогда в период вынашивания малыша не использовать спринцевание.
- Соблюдать правила гигиены как общей, так и в интимной жизни. При беременности нельзя принимать ванну, нижнее белье рекомендуется ежедневно менять.
- При наличии хронических форм заболевания принимать профилактический курс растительных уроантисептиков.
- Своевременно сообщать врачу о малейших отклонениях и симптомах.
Источник: https://nashipochki.ru/urologiya/infektsii-mochepolovoy-sistemyi-pri-beremennosti.html


