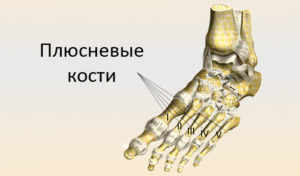
Головки плюсневых костей
Расстояние между головками плюсневых костей сочленяющихся, возможные проблеиы
Когда пациент приходит к доктору с жалобой на болезненность в области головки плюсневых костей, сложно поставить правильный диагноз, так как такой симптом может говорить о разных заболеваниях. Давайте подробнее рассмотрим, что собой представляет область плюсневой кости, от чего она может пострадать и как нужно действовать, а также какое расстояние между головками плюсневых костей сочленяющихся.
Место расположения плюсневых костей
Стопа человека создана таким образом, чтобы её кости сочленялись с костями голени и между собой, из-за чего образуются сложные по строению и функциям суставы. Ступня состоит из трех опорных точек: пяточного бугра, головки 1 и 4 плюсневых костей. Кости между собой связаны специальными сочленениями и связками.
Анатомия стопы и строение позволяет добиться высокой двигательной активности, а также выдержать значительную физическую нагрузку. Специальное строение ступни обеспечивает человеку свободное перемещение в пространстве.
Плюсневые кости – это пять коротких трубчатых костей. Расстояние между их головками достаточное и позволяет им выполнять свои функции. Самой короткой и толстой считается плюсневая кость под номером 1, а самой длинной – под номером 2.
Костное образование состоит:
- из тела плюсневой кости головки, которые обладают призматической формой с выпуклостью, повернутой в тыльную сторону;
- из основания, которое имеет суставные поверхности, чтобы соединять себя с костями предплюсны.
Головка первой плюсневой кости со стороны подошвы делится на две части, к которым прилежат сесамовидные кости. Основание плюсны формирует собой сустав с медиальной клиновидной костью.
Основания 2 и 3 костей соединяются с промежуточной и латеральной костями клиновидной формы. Основания 5 плюсневой кости и 4 сочленяются с кубовидной костью.
Латеральная сторона 5 плюсневой кости стопы покрыта бугристостью 5 плюсневой кости, которая нужна для того, чтобы прикреплять короткую малоберцовую мышцу.
Причины возникновения проблем в области плюсневой кости
Болезненность в области головки плюсневых костей может возникать вследствие таких причин:
- Деформация ступни, при которой смещается книзу и находится все время опущенной головка плюсневой кости. В нормальном состоянии она должна двигаться вверх и вниз во время ходьбы.
- Повреждение плюснефалангового сустава.
- Ношение неудобной обуви с тонкой подошвой.
- Воспаление в области плюсневой или ладьевидной кости, которое провоцирует развитие капсулита или синовита.
Если нога часто подвергается сильным нагрузкам, область плюсневой кости также может беспокоить человека.
Симптоматика и диагностика заболеваний плюсневых костей
У взрослых при развитии заболеваний плюсневых костей стопы отмечается сильная болезненность в области сустава, отечность нерва, воспаленность кости.
Так как головки плюсневых костей от каналов нервов располагаются слишком близко, одна болезнь может спровоцировать другую.
Например, воспалившийся плюснефаланговый сустав провоцирует отечность нерва. Из-за этого уменьшается канал нерва и развивается неврома.
Симптоматика у пациента при таких заболеваниях одинакова, поэтому ставить диагноз и назначать лечение должен только опытный специалист.Диагностика заболевания осуществляется с помощью визуального осмотра проблемы, пальпации, исследования характерных симптомов, а также проведения ультразвукового исследования.
Развитие и терапия асептического некроза кости
Асептический некроз любой кости тела (например, плюсневой или ладьевидной кости) является патологическим процессом, при котором она гибнет. Некроз – это, другими словами, омертвение клеток и тканей в организме. Из-за этого прекращаются их функции, нарушается кровообращение в пострадавшей части.
Причины развития патологии
Причины омертвения костей могут быть такими:
- Травма кости, которая нарушает микроциркуляцию, и обменный дисбаланс.
- Проведение грубой манипуляции с целью лечения. Например, когда доктор проводит вправление той или иной кости на свое место.
- Нарушение целостности артерий, образование тромбоза.
- Развитие эндокринных заболеваний, сахарного диабета.
- Интоксикация организма алкоголем.
- Длительное лечение кортикостероидами.
Впервые некроз (омертвение) кости может возникнуть уже в детском возрасте – в 5 — 12 лет, когда ребенок активно растет.
Некроз может поразить область ладьевидной кости ступни и кисти, плюсневые, бедренную и полулунную кости, а также фаланги пальцев.
Диагностика и лечение проблемы
Проблемы, связанные с некрозом костей, диагностируют с помощью рентгена и МРТ, которое позволяет измерить и внутрикостное давление.
Способ лечения некроза кости определяется с учетом тяжести протекания болезни. Терапия может быть консервативной и оперативной.
Лечение проводится следующим образом:
- Первая стадия болезни (до 6 месяцев развития) лечится с помощью покоя и отдыха. Важно наблюдать за состоянием пациента, чтобы в случае его ухудшения вовремя начать нужную терапию.
- Если заболевание беспокоит более чем полгода, доктор назначает лекарственную терапию. Применяются в таком случае нестероидные противовоспалительные, сосудорасширяющие средства, хондропротекторы, а также препараты, благодаря которым осуществляется костная стимуляция, позволяющая восстановить костную ткань. Костная ткань при стимуляции специальными препаратами постепенно восстанавливается до прежнего здорового состояния.
В некоторых случаях рекомендованы гирудотерапия, лечебный массаж и гимнастика. Положительно влияют физиолечение и мануальная терапия. Длительность терапии тем или иным способом определяется только лечащим врачом.
Если консервативные способы лечения не принесли ожидаемого результата, доктор прибегает к проведению операции. Осуществляется эндопротезирование.
Соединенный с конечностью искусственный сустав нуждается в правильном уходе. При его изнашивании проводится повторная операция по замене протеза.
Операцию выполняет только опытный специалист и лишь в том случае, если консервативное лечение безрезультатно.
Теперь вы знаете, почему может болеть плюсневая косточка и что нужно делать в такой ситуации. Важно не заниматься самолечением, так как оно может привести к некрозу.
Если вовсе ничего не делать, плюсневая кость перестанет выполнять свою функцию, что приведет к ухудшению состояния и качества жизни пациента.
Старайтесь сильно не нагружать ступни, чтобы предупредить развитие возможных заболеваний.
Источник: http://ladysmed.ru/platypodia/symptoms-of-flatfoot/causes-of-flatfoot/problemy-i-sposoby-ih-ustraneniya-v-oblasti-golovok-plyusnevyh-kostej.html
Плюсневая кость где находится у человека: функции
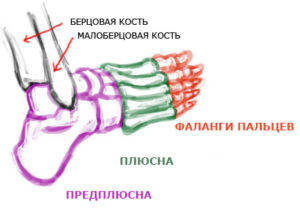
В человеческой стопе находится пять плюсневых костей. Все они расположены между фалангами пальцев ноги и предплюснами. Имеют основное тело, а также небольшую головку у фаланг и основание возле предплюсны.
Самой крупной, но короткой является первая кость плюсны. А вот вторая – самая длинная. Пятая кость имеет небольшие бугорки. Каждая плюсневая кость имеет по 3 грани, между которыми находятся межкостные промежутки.
Пять маленьких трубчатых костей – это и есть плюсна.
Переломы плюсневой кости
Основную нагрузку при ходьбе получает стопа. Ушиб или вывих может привести к серьёзному перелому какой-то из костей нижней конечности. Но чаще всего ломаются именно кости плюсны.
Переломы костей плюсны бывают:
- травматические;
- усталостные.
Травматические – это те, которые образовались вследствие удара по ступне или вывиха. Ударить ступню можно камнем, можно просто на неё что-то неудачно опрокинуть. При этом больной должен почувствовать хруст в области стопы и острую невыносимую боль. А также на поверхности участка ноги должны быть раны, кровоподтёки или отёки.
Усталостные – это переломы, которые почти незаметны. Ещё их называют стрессовыми. Небольшая трещинка плюсневой кости – это и есть усталостный перелом. Если ступня подвергается продолжительным нагрузкам, то внутри плюсневой кости может образоваться невидимая глазу трещинка. Она хоть и маленькая, но очень опасная.
При этом человек испытывает боль при хождении или прикосновении. А на ступне имеется характерный для такой болезни отёк. Но симптомом усталостного перелома может служить и уже начавшаяся деформация ступни. Её невозможно не заметить, ведь в этом случае пальцы ног искривляются, утолщаются, сбоку на ступне появляются наросты.Лечить такие переломы должен врач, но только после тщательного обследования больного.
Основная классификация переломов плюсневой кости
Наличие либо отсутствие какого-нибудь смещения в области кости. По виду самой линии слома на повреждённой кости:
- перелом косой;
- поперечный;
- т-образный;
- клинообразный.
По месту нахождения самого слома кости:
- переломы основания;
- тела кости;
- головки.
Открытый или закрытый.
Усталостные переломы возникают по таким причинам:
- произошла деформация самой стопы, например, из-за узкой и неудобной обуви;
- часто повторяющиеся нагрузки на стопы;
- патология в самой структуре кости.
Если не лечить переломы, то могут произойти осложнения.
- Постоянные боли в ступне, переходящие в хроническую форму.
- Деформация самой кости.
- Тенденция к длительному несращению перелома.
- Больной не может долго стоять на ногах, не может двигаться, у него постоянно болят ступни.
Важно знать, что ничто так не усугубляет состояние больного, как его медлительность по отношению к собственному лечению. Нельзя терять время, если у вас что-то болит или вы видите, что ваша ступня вдруг резко изменилась.
Обязательно обращайтесь к врачу, ведь грамотному специалисту нужно всего несколько минут, чтобы понять, как вам помочь. Занимаясь лечением без консультации врача, вы только себя калечите. Врач не только правильно поставит диагноз, но и выпишет вам рецепт.
А по нему вы сможете купить нужные лекарства в аптеке и начать лечиться. Но не как-нибудь, а профессионально.
Травматические переломы бывают
- Открытые.
- Закрытые.
- Со смещением небольших отломков или осколков плюсны.
- Без смещения частичек этой кости.
Травмы ступни часто приводят к очень серьёзным последствиям. На глаз определить характер повреждения затруднительно.
Только опытный врач-травматолог или ортопед может правильно поставить диагноз. Правда сделать он это сможет с помощью рентгеновского снимка, а в особо тяжёлых случаях ему понадобится, чтобы пациент прошёл магниторезонансную или компьютерную томографию.
Ведь именно та плюсневая кость, где находится перелом, лучше всего видна только с помощью специальных приборов.
Если снимок показал, что имеется перелом плюсневой кости, то в зависимости от того, какой он – открытый или закрытый, будет назначено необходимое лечение.
При открытом переломе происходит смещение некоторых отломков кости самой плюсны. Чаще всего подвержена открытому перелому именно пятая плюсневая кость.
Опасность такого перелома в том, что рана открыта для проникновения в организм инфекции, значит, могут возникнуть дополнительные осложнения.
Когда основание пятой плюсневой кости переломано, то это перелом Джонса. Отличительной его характеристикой является тот факт, что кость при таком переломе плохо срастается. Именно при этом виде перелома легко ошибиться и поставить диагноз – растяжение связок.
Перелом бугорка происходит, если небольшая частичка кости отрывается. Он может произойти даже при очень сильном натяжении сухожилий. Часто врачи эту травму не видят и приписывают боли растяжению связок.При открытом переломе со смещением какой-то части плюсневой кости необходимо срочное хирургическое вмешательство. В этом случае врач ставит все части кости на свои места и фиксирует их специальными имплантатами. А потом накладывает повязку. Срастается плюсневая кость очень плохо.
Часто проводятся повторные операции или наложения гипса, если пациент нарушил сроки и самостоятельно снял повязку. Но если перелом произошёл без смещения, то хватит одной гипсовой иммобилизации. Нужно знать, что около четырёх недель ей нужен полный покой.
А если вы вздумаете снять гипсовую повязку раньше времени, когда кость ещё не срослась, то рискуете снова очутиться на приёме у травматолога.
Причины перелома кости плюсны
Перелом может произойти, если на ногу упал какой-то очень тяжёлый предмет. Также можно подвернуть стопу во время занятий в танцевальном кружке. Спортсмены часто неправильно рассчитывают собственные силы или слишком много тренируются. Но чтобы не случилось, важно знать, что как только вы почувствовали боль в ступне, нужно срочно обратиться к врачу.
Особенно это предостережение касается пожилых людей, ведь они находятся в зоне повышенного риска: их кости стопы и так очень ослаблены, поэтому любая нагрузка или просто чрезмерная ходьба может привести к переломам костей плюсны. Заживают такие переломы у старых людей очень плохо и слишком долго. Точнее сказать, переломы плюсны у пожилых людей почти не восстанавливаются. Но больше всего огорчений им приносит невыносимая боль в ступне.
Симптомы перелома плюсны
- Очень острая боль, которая ещё больше усиливается, если больной попытается хотя бы встать на ногу.
- Отёк мягких тканей ноги, кроме того, на ступне может быть и кровоподтёк, то есть синяк.
- Форма ступни может искажаться за счёт неправильного расположения плюсневых костей.
Если какой-то из этих признаков присутствует, нужно срочно обратиться к врачу. В противном случае человек рискует навсегда остаться инвалидом. Симптомы при закрытых переломах можно спутать с растяжением связок, но если боль долго не утихает, значит, у вас не растяжение, а перелом.
А с этой болезнью шутки плохи: чем дольше человек не обращается к врачу, тем сильнее прогрессирует болезнь. Рано или поздно это может привести к серьёзным патологиям. Только опытный врач сможет на ранней стадии распознать болезнь и начать правильное её лечение. Особенную обеспокоенность должна вызвать опухоль или обширный отёк.
С такими проблемами нужно срочно обращаться в медицинское учреждение за квалифицированной помощью.
Первая помощь при переломе плюсны
- Нельзя самостоятельно вправлять ступню: это должен делать только специалист в медицинском заведении.
- Больную ступню нельзя трогать, нельзя пытаться на неё наступить. Необходимо полностью её обездвижить.
- Пострадавшему можно дать обезболивающее лекарство, а на больное место необходимо приложить холодный компресс.
- Доставить больного в медицинское учреждение или вызвать скорую помощь.
Оказав доврачебную помощь, можно значительно облегчить страдания больного.
Но ни в коем случае нельзя самому пытаться лечить человека, если у вас нет специального медицинского образования. Ведь в таком случае вы можете, наоборот, навредить пациенту. И потом опытному врачу придётся долго исправлять все ошибки, допущенные в ходе неправильного лечения.
А цена таких исправлений — это боль и страдания человека. Как бы вам ни хотелось помочь больному, но если вы не врач, то лучше не трогайте место перелома.
Основные направления лечения плюсневой кости
Как уже было сказано, легкие переломы без смещения кости лечатся накладыванием шины. Зачем это делается? Для того, чтобы нога на протяжении определённого периода времени находилась в состоянии покоя.
Костная ткань в этот период времени должна заживать.
Больная стопа специально подвергается очень жёсткой фиксации лангетой из гипса или пластика, чтобы обеспечить кости такие условия, при которых она будет срастаться.
Специальными винтами кости фиксируются в том случае, если произошло серьёзное смещение. Делается это во время открытой хирургической операции. Но самым популярным способом лечения является закрытое вправление через надрезы в коже повреждённой плюсневой кости.
Выполняется оно специальными спицами Киршнера. После такого хирургического вмешательства на коже пациента остаются лишь небольшие рубцы. Опытный врач справляется с такой операцией очень быстро.
Но если спицы не помогли, то хирург делает большой надрез на ступне и собирает вручную раздробленные кости.
Надо сказать, что переломы со смещением очень плохо и долго заживают, и требуется много времени на реабилитацию больного. Кроме того, в период заживления ступне необходим максимальны покой. А чуть позже, когда снимут повязки и шины, ногу нужно будет пройти курс массажа. Важную роль в процессе выздоровления играет также физиотерапия.
При хождении, чтобы снизить нагрузку на больную ногу, нужно пользоваться костылями. Их можно купить в аптеке или заказать по интернету. Всё время.
пока больной носит повязки, гипс или шины, он должен находиться под наблюдением своего врача. Но лежать в стационаре необязательно. Он может находиться дома на больничном или даже ходить на работу.Ведь перелом плюсны – не такая уж и серьёзная болезнь, ради которой стоит себя в чём-то существенно ограничивать.
Период восстановления
После наложения гипса, всех больных интересует один и тот же вопрос: «Как долго ходить с шиной?» Всё зависит от характера повреждения, а также от того, было ли хирургическое вмешательство или нет.
Немаловажную роль играет возраст больного, а также его общее состояние.
Ведь если пациент болеет какими-то хроническими тяжёлыми заболеваниями, то на его окончательное выздоровление уйдёт куда больше времени, чем на поправку здорового человека.
После того как гипс снят, необходимо начинать возобновление функционирования стопы. Во-первых, ступню нужно натирать эфирными маслами и кремами от отёков и массировать. Во-вторых, необходимо ещё какое-то время походить на костылях. В-третьих, физические упражнения нужно выполнять регулярно даже в том случае, если вы чувствуете сильную боль.
В-четвёртых, вместе с врачом-реабилитологом нужно подобрать комплекс лечебной гимнастики для ступни. В-пятых, если есть возможность, то нужно ходить на плаванье. В-шестых, дома обязательно нужно делать ванночки с травами или с солью. В-седьмых, особое внимание уделите правильной обуви и специальным ортопедическим стелькам.
И в-восьмых, нужно правильно питаться, то есть употреблять много кальция и витамина Д.
Период восстановления может длиться неделю или месяц.
В том случае, если больной при переломе плюсневой кости вовремя обратился к врачу, правильно лечился, соблюдал режим и покой, а потом активно занимался своим восстановлением после снятия гипса, то у него имеются все шансы полностью выздороветь. А если он запустил болезнь, то такая легкомысленность может привести к хромоте и даже инвалидности.
Профилактика переломов
Большое внимание следует уделять профилактике образованию всевозможных переломов, а касательно плюсневых костей, то к ним должно быть особое внимание, ведь они очень хрупкие.
Часто из-за плохого кровообращения поломанная кость плюсны плохо срастается и редко восстанавливается. Главное, стараться избегать переломов костей ступни. В качестве профилактики нужно пользоваться только удобной обувью.
Также желательно не ходить каждый день на высоких каблуках.
Всегда нужно смотреть под ноги и стараться не наступать на подозрительные предметы. Если вам предстоит длительная пешая прогулка, например, в горы или в лес, то необходимо купить спортивную обувь. Подвернуть ногу можно и на ровном месте, наступив на какой-нибудь неприметный камешек. Но что бы ни произошло, нужно тотчас же обратиться к врачу и наложить повязку на больное место.
Проблемы переломов плюсневых костей
Статистические данные говорят, что переломы плюсны составляют лишь 5% от общего количества травм. Мужчины и женщины подвержены этому недугу в равной степени. Чаще всего ломается именно пятая плюсневая кость. В группу риска входят, как правило, старики, спортсмены, балерины и танцоры.
В стопе ноги человека находится 26 костей, и если какая-то одна из них травмируется, то этот факт влияет и на другие кости: они тоже со временем начинают деформироваться и болеть.
Проблемы смещения головки костей плюсны
Плюснефаланговые суставы образуются из проксимальных фаланг пальцев человеческой ступни и головок плюсневых костей. Сам сустав имеет наружный и внутренний слой.
Если по какой-то причине происходит смещение головки плюсны, то это ведёт к воспалению или даже повреждению всего сустава, при этом могут возникнуть такие заболевания, как капсулит или синовит.
Сама же головка плюсны увеличивается в размерах и обрастает мозольной тканью. Люди, страдающие смещением головки плюсны, могут испытывать боль в пальцах ступни.
В зависимости от тяжести заболевания, врач назначает лечение. На начальном этапе болезни пациенту нужно ходить в специальной ортопедической обуви, пользоваться стельками и супинаторами. Запущенная болезнь лечится хирургическим вмешательством. Отошедшая от правильного положения первая плюсневая кость вставляется на место.Смещение головки плюсневой кости – это серьёзная болезнь, которую надо лечить, а не запускать. Своевременное обращение к врачу поможет излечить болезнь ещё на первоначальной стадии, причём таким образом, что больному нужно будет лишь поменять обувь и обратиться к массажисту.
Но если он запустит болезнь, то спасти его сможет только хирург.
Источник: https://TravmaOff.ru/kosti/plyusnevaya.html
Плюсневые кости стопы болят
Стопа — конечный отдел нижней конечности. В отдел входят плюсна, предплюсна, пальцы. Также пятка, подошва, свод стопы, подъем, тыльная часть. Под сводом стопы подразумевается часть подошвы, не соприкасающаяся с поверхностью при ходьбе.
Люди, не зависимо от возраста, ощущают боли в стопах и нижних конечностях. Причины боли связаны с патологиями.
Рези в стопе бывают острыми и хроническими. Первый вид характеризуется кратковременными проявлениями. Хроническая боль беспокоит на протяжении длительного промежутка времени.
При заболеваниях ступни возникают онемение, отеки, жжение, зуд, изменения кожного покрытия стопы. Симптомы проявляются на различных участках ступни. Боли – следствие заболевания стопы, всего организма.
Лечение и диагностирование происходят, исходя из особенностей болевых ощущений и основной патологии.
Если появилось жжение, зуд, боли в стопах, нужно обратиться к врачу, для постановки диагноза. Врач назначит необходимое лечение.
Рекомендации врача
Каждый медицинский работник знает структуру костей человеческого тела. Обычный человек должен поверхностно знать устройство тела.
От знаний зависит состояние здоровья, возможность убрать причины развития заболеваний. Самостоятельно ставить диагноз нельзя. При боли в плюсневой кости, пациент со знаниями разберется, где болит, расскажет доктору.
Врачу легче поставить диагноз и назначить необходимые лекарственные препараты.
Плюсневая кость образуется из составляющих:
- тело;
- головка;
- основание клиновидной формы.
Самая длинная часть плюсны – тело, основание кости массивное, короткое. Чаще повреждается основание плюсны вследствие необычной формы. Лечение проходит долго.
Первая плюсна имеет две площадки, с прилегающими сесамовидными костями. У тела плюсневой кости три плоские стороны. Между ними свободное пространство. Составная поверхность костей необходима для соединения предплюсной.
Пятая кость предплюсны имеет отличие – бугристость. Присоединяются сухожилия малой берцовой мышцы. Латеральная и клиновидная кости предназначены для соединения с основанием плюсневой кости второго и третьего класса.
Плесневая кость
Поперечные и продольные своды образуются при соединении плюсны с предплюсневыми костями. Своды, при ходьбе и физической нагрузке, выполняют функции амортизации, защищают от разрушения и травм.Регулируют фон правильного кровообращения. Эти части кости меньше подвержены травмам, при уменьшении просвета, обращайтесь к врачу. Если вовремя не начать лечение, последствия будут не утешительными.
Болезнь приводит к нарушению двигательного аппарата.
У больных возникают проблемы со стопами вследствие следующих болезней и проблем со здоровьем:
- Заболевание ног, возникающее при длительных нагрузках на апоневроз подошвы, поддерживающий свод стопы. Деформация и нагрузка – причины воспаления плантарной фасции, размещённой в промежутке от пятки до плюсны, образующей свод стопы. Заболевание развивается у пациентов, занимающихся спортом, страдающих лишним весом, плоскостопием. Для фасцита подошвы характерны боли после ночного сна. Болит свод и пятка.
- Артритные изменения. Стопа болит вместе с пострадавшим от артрита суставом. Появляется жжение, зуд.
- Лигаментоз. Заболевание приводит к поражению связок. Болят одновременно две стопы, либо одна. Заболевание развивается при интенсивных нагрузках, нарушении кровообращения в связках, микротравмах связок.
- Шпора на пятке. В местах прикрепления подошвенной фасции к пятке образуется костный нарост. Заболевание диагностируется у людей, с фасцитом подошвы перешёдшим в хроническую форму. Болит пятка во время ходьбы.
- Сбой в кровоснабжении. Боли возникают в состоянии покоя и при нагрузках.
- Зажатие нервного ответвления, расположенного между костями ступней, либо в месте выхода из позвоночника. После родов происходит зажатие нервов, проходящих через поясничный отдел позвоночника.
- Доброкачественные опухоли нервных образований. Заболевание образуется в одной стопе, болит между третьим и четвертым пальцами. Симптомы – покалывание, болевые ощущения, жжение, в одной стопе. Боль усиливается, если носить обувь неудобную, с узким носом.
Вывих стопы
- Переломы, вывихи.
- Нарушения метаболического характера приводят к снижению плотности ткани костей. Пациенты ощущают боль в костях ступни, увеличивающуюся, если нажать на кости пальцем.
- Функциональная недостаточность стоп. Развивается у людей с избыточным весом, при неподвижном образе жизни, увеличенной нагрузке на ноги. Беременные женщины подвержены развитию заболевания. Пациенты ощущают боли в стопе разлитого характера, возникающие после долгого нахождения на ногах.
- Изменение формы ступни, связанное с опущением свода стопы. Когда человек идёт или стоит, опора приходится на подошву, приводит к быстрейшему утомлению. Болят стопы и голени.
- Патологические процессы. Бородавки подошвы, ноготь врастает в мягкие ткани, мозоли, вальгусная деформация большого пальца. Образуются у людей, носящих некачественную, неудобную обувь.
- Изменения, происходящие с возрастом. Деформация плюсны, истончение жировой ткани на стопах, остеопороз, изменение кровообращения ног. Боли возникают при длительных нагрузках.
Лечение
Понять и определить природу появления болевых ощущений в стопах самостоятельно нелегко. Устранять боль без консультации с врачом нельзя. Обратитесь к профессионалам, которые объяснят причины болей. Для постановки диагноза врачи отправляют больных на рентгенографию, на полное обследование. Если болит плюсневая кость стопы, какой врач поможет?
Если боль появилась после травмы стопы, посетите травматолога. Можно обратиться к терапевту, который подскажет, что делать, кого посетить – ортопеда, невролога, хирурга, ревматолога.
Врач, после определения причины боли, назначает необходимое лечение. В первую очередь нужно больной стопе обеспечить щадящий режим движения.
При воспалении на тканях и суставах, врач назначит противовоспалительное лечение, снижающее болевые ощущения. При переломах костей врачи наложат гипс, при вывихах – эластичную повязку.
Гормональные препараты, кальций, витамины врачи назначают при заболеваниях костной ткани.
Если у больного плоскостопие, врачи советуют покупать ортопедическую обувь, пользоваться специальными стельками. Пациентов отправляют на ЛФК, массаж, физиотерапию. Лечение с хирургическим вмешательством проводится при нарушениях кровообращения в нижних конечностях, хроническом или прогрессирующем невриноме, вросшем ногте.
Народные средства
Существуют народные средства, используемые как дополнительное лечение для уменьшения болей в стопах. Перед лечением посоветуйтесь с врачом.
Снять боль в стопах помогут:
- ванночки с добавлением английской либо морской соли. На литр тёплой воды — 100 г соли;
- масло пихтовое, растирание стопы;
- компрессы со льдом;
- мази, в составе которых — конский каштан, свиной жир, камфорное масло;
- компрессы из сырого картофеля и хрена. Ингредиенты предварительно натираются на тёрке;
- спиртовые настойки для натирания стопы. Настойка кедровых орешков, сирени, сабельника болотного;
- ванночки с добавлением отвара полыни;
- примочки из оливкового масла, уксуса, поваренной соли.
преподаватель кафедры терапии Института постдипломного образования ОрГМУ, врач- консультант ревматолог, гастроэнтеролог медицинского центра
Должна Вас немного успокоить, так как Ваш Дз — остеоартроз. Ну это, конечно, издалека, но сделайте пожалуйста, рентгенограмму обеих стоп в прямой проекции (успокойте душу заочного ревматолога, чтоб назначить Вам правильное лечение), ОАК, СРБ, РФ, мочевую кислоту.
«мазать диклофенаком» можно, ещё хорошо бы и внутрь (диклофенак ретард 100 мг 1 раз в день, лучше утром), сухое тепло (грелка, не в физ кабинет же ходить),
а чтобы проблем не было с желудком «прикроемся» омезом по 20 мг на ночь в дни приема диклофенака. Индометацин весьма активен в плане формирования язв желудка, и не настолько силен, как диклофенак. Отдайте предпочтение опыту.
Результаты можете прислать, так как если артроз подтвердится — напишете мне стадию — мы подберем терапию.НЕ исключено, что захочу ответить лично. Регистрируйтесь для этого, незарегистрированнным личные сообщения отправить нельзя. И что важно — см ниже. Ирина Эдуардовна.
02 декабря 2015
8131
- Из чего состоит плюсневая кость?
- Какие болезни поражают плюсневые кости?
Причин, по которым болят плюсневые кости стопы, на сегодняшний день насчитывается множество, поэтому сразу же поставить окончательный диагноз практически невозможно. Единственное, что должен сделать человек, испытывающий боль, — обратиться в медицинское учреждение для того, чтобы не запустить недуг, и начать его лечить.
Из чего состоит плюсневая кость?
Знание строения каждой кости — прерогатива в основном медицинских работников, однако вникнуть в данный вопрос желательно и среднестатистическому человеку. Ведь от того, насколько хорошо он будет понимать собственное тело и знать его строение, напрямую зависит и его здоровье.
Никто не говорит о том, чтобы самостоятельно попытаться поставить себе диагноз. Однако, если болят плюсневые кости стопы, человек должен хотя бы попытаться определить локализацию боли и передать эти данные своему лечащему врачу.
Таким образом, на порядок облегчается задача доктора, для которого поставить правильный диагноз будет в разы быстрее.
Плюсневые кости состоят из трех частей:
- основания клиновидной формы;
- тела;
- головки.
Тело является самой длинной частью плюсны, в то время как основание — самой короткой и в то же время массивной. Основание часто подвергается повреждениям и ввиду своей специфической формы требует в дальнейшем сложного лечения.
Как правило, первая плюсневая кость условно делится на две площадки, к каждой из которых примыкают сесамовидные кости. Тело плюсневой кости имеет три грани, между которыми существуют межкостные промежутки — небольшие свободные пространства. Своей суставной поверхностью эти кости соединяются с костями предплюсны.
Отличительная черта пятой кости (плюсневой) — ее бугристость, к которой крепятся сухожилия малой берцовой мышцы. Основания же второй и третьей плюсневых костей соединяются с латеральной и клиновидной костями.
Именно плюсневые кости, соединяясь с предплюсневыми, образуют продольные и поперечные своды, обращенные выпуклостью вверх.
Эти своды выполняют амортизирующую функцию при ходьбе и при физических нагрузках. Своды защищают ткани от повреждения и создают благоприятный фон для нормальной циркуляции кровотока.Травмы этой части кости редки, однако уменьшение просвета сводов, если таковой наблюдается, — это серьезный повод обратиться за медицинской помощью.
В противном случае осложнения могут коснуться даже функционирования двигательного аппарата.
Какие болезни поражают плюсневые кости?
Боли в плюсневых костях стопы, как было описано выше, могут иметь разнообразную природу, быть в курсе которой вряд ли сможет среднестатистический человек.
Возможных вариантов насчитывается довольно много, поэтому, почувствовав боль, не следует заниматься самолечением! Гораздо правильнее — обратиться за помощью к медицинскому работнику.
Наиболее вероятные причины болей:
- Перелом. Как правило, стопу могут потревожить два вида переломов: стрессовый и травматический. Стрессовый перелом подразумевает образование незаметных трещин, возникающих вследствие деформации стопы, длительных физических нагрузок или патологической структуры кости. Травматический перелом же возникает исключительно вследствие механического повреждения или подвертывания стопы.
- Смещение кости. Данное повреждение является крайне опасным, так как в дальнейшем может привести к серьезнейшей деформации костей ступни или развитию в ней сильного воспаления, затрагивающего и другие системы организма. На первых порах лечение такого недуга носит исключительно терапевтический характер и подразумевает в основном использование ортопедических приспособлений. Сколько по времени займет такое лечение — будет зависеть от индивидуальных особенностей организма и желания пациента бороться с недугом. Если же смещение запустить — не исключено, что для его исправления потребуется и хирургическое вмешательство.
- Остеопороз. Данная проблема может возникнуть абсолютно в любом возрасте и, что особенно важно, она не несет в себе никаких других симптомов, кроме болей. Лучшее решение в этом случае — устранить дефицит кальция или тот фактор, который и спровоцировал нарушение.
- Варикозная болезнь. Причина такого явления — это нарушение кровотока, который возникает достаточно далеко от плюсневых костей. При этом не исключено, что болевые ощущения будут локализованы именно в той части стопы, где располагается плюсна. И для того, чтобы не запустить болезнь, следует как можно быстрее обратиться к специалисту.
Болезни ног разнообразны и большинство пострадавших ставят в настоящий тупик. Сперва может показаться, что любая болезнь — это тупик, из которого нет выхода, болезнь, для которой нет лечения. Прочь такие мысли, ведь любой недуг может быть побежден!
Источник: http://medic-sovet.ru/2018/01/25/plyusnevye-kosti-stopy-bolyat/
Перелом плюсневой кости стопы: лечение, симптомы и первая помощь
Одним из самых распространенных переломов костных структур, который может произойти не только у профессионального спортсмена или танцора, но и у обычного человека, является перелом плюсневой кости стопы.
Примерно 25% от общего числа повреждений стопы приходится именно на данный диагноз. Человек не в состоянии самостоятельно диагностировать такой перелом, поэтому повреждения обязательно должны быть обследованы врачом-травматологом или ортопедом.
▴
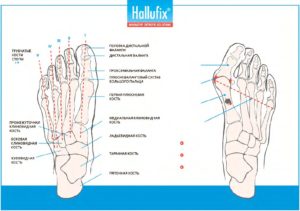
Скелет стопы
Стопа — сложнейшим образом, устроенный механизм, поэтомуперелом любого родавлечет за собой нарушение функциональности всей конечности в целом. Стопа человека подразделяется на три отдела:
1. Кости предплюсны. Они включают в себя пяточную, клиновидную, кубовидную, ладьевидную и таранную кости. Последняя представляет собой часть голеностопного сустава;
2. Кости плюсны:
- 1 плюсневая кость;
- 2 плюсневая кость;
- 3 плюсневая кость;
- 4 плюсневая кость;
- 5 плюсневая кость.
Они соединены с пальцевыми фалангами и обеспечивают необходимый уровень свода стопы.
3. Фаланги пальцев, подвижность которых обеспечена за счет наличия между ними суставов. Большой палец включает в себя две фаланги, другие пальцы – три фаланги.
Причины
Рассмотрим несколько причин, в результате которых может произойти перелом плюсневой кости стопы:
- Ударом;
- Подворачиванием ступни;
- Падением тяжелого предмета на стопу;
- Приземлением на стопу при прыжке или падении с высоты;
- Повторяющиеся мелкие однообразные травмы, например, при выполнении спортивных или танцевальных упражнений;
- Ослаблением костей, деформацией стопы и рядом других заболеваний костной системы.
Симптомы и признаки
Примечательно, что перелом подобного типа необязательно характеризуется такими симптомами,как подвижность, крепитация (хруст) фрагментов кости и укорочение пальцев со смещением их в сторону.
При переломе плюсневой кости стопы симптоматика зависит от конкретного положения, наличия смещения и количества повредившихся костей. Но существует ряд признаков, при возникновении которых, следует заподозрить наличие пресловутого перелома:
- нестерпимая боль в месте возможного перелома, которая усиливается при малейшем движении или прикосновении к травмированной стопе;
- затруднение передвижения, хромота;
- нарастающий сильный отек и синюшность тканей в предполагаемом месте перелома ступни.
Разновидности
По характеру повреждения делится на две разновидности: травматический и усталостный (стрессовый перелом). Причиной травматического перелома может стать прямой удар, наезд на стопу или подвывих. Усталостный перелом, напротив, является следствием систематических нагрузок или повторяющихся ушибов.
Данный вид переломов носит название «перелом Дойчелендера» или «маршевый перелом». Такая патология чаще всего диагностируется у новобранцев, так как ключевым фактором ее возникновения является резкое увеличение нагрузки на стопу. По анатомическому принципу переломы плюсневых костей подразделяют на:
- Переломом Джонса–перелом непосредственнопятой плюсневой кости. Данный распространенный вид перелома отличается тем, что крайне долго срастается;
- Отрывной перелом- чаще всего диагностируется при подвывихе стопы вовнутрь и, помимо растяжения, сочетает в себе перелом голеностопного сустава;
- Субкапитальный перелом- перелом шеек плюсневых костей;
- Перелом тела основания или головки плюсневой стопы.
Среди мест перелома, принято выделять поперечный, косой и клиновидный перелом.Также, различают переломы, отличающиеся смещением и, напротив, без смещения. Вдобавок, встречаются переломы открытого и, соответственно, закрытого типа. При переломе костей со смещением разрушаетсяанатомически верное расположение поврежденных костей.
Переломы костей без смещения охарактеризованы физиологически верным положением отломков. Открытый перелом представлен повреждением с разрушением прилегающих к очагу травмы мышечных волокон, а также связочного аппарата и кожного покрова стопы.
Открытие непосредственно прямой видимости участка повреждения является главным признаком данной травмы. При закрытом переломе весь патологический процесс проходит без повреждения прилегающих к очагу травмы мягких тканей. Существует так называемая рефрактура — это повторный перелом на том же месте, что и предыдущий.
Первая помощь
Если пострадавшему в кратчайшие сроки не будет оказана грамотная первая помощь, то подобный вид перелома чреват развитием некоторого числа осложнений. В первую очередь, надлежит произвести иммобилизацию травмированного участка конечности с помощью шин или других подручных приспособлений.
Фиксация производится на всей поверхности стопы до верхней трети голеностопного сустава. Такое положение значительно снижает риск причинения острой боли и сильно упрощает транспортировку пострадавшего в травматологический пункт.
К месту повреждения целесообразнее приложить холод длительностью на 20 минут. Через 10 минут манипуляцию можно повторить, так как это позволит частично снять отек и снизить болезненность в месте травмы.
Если на месте повреждения имеется рана, то ее необходимо забинтовать, наложив антисептическую повязку. Обеспечение покоя поврежденной конечности в приподнятом положении также способствует уменьшению отека и болезненности.Если имеет место видимое смещение или открытый перелом, то вправлять подобные повреждения самостоятельно нельзя категорически. Выполняет это только врач после детальной диагностики рентгеновских снимков.
Лечение
Данную патологиюудается определить при помощи рентгеновского снимка, выполненного в двух проекциях. Алгоритм лечения и тактика, при данном типе перелома, зависит от тяжести и размещения повреждений. К основным вариантам лечения относят:
- Иммобилизация травмированной конечности гипсовой лангетой на срок от 1 до 1.5 месяцев.Она производится в том случае, если отсутствует смещение костных фрагментов. При переломе со смещением время срастания костей увеличивается в 2 раза;
- При отсутствии смещения для иммобилизации допускается использование ортеза на стопу. Он представляет собой фиксатор конечности, обеспечивающий стабилизацию и разгрузку стопы;
- Закрытая репозиция. Данный вид манипуляции представляет собой сопоставление отломков кости с сохранением целостности кожного покрова. Правда, такой метод может иметь и существенный недостаток, так как при его использовании возможно повторное смещение отломков кости;
- Остеосинтез — операция, проводимая при множественных или оскольчатых повреждениях с целью восстановления анатомического положения костных отломков. Для их фиксации используются винты, спицы и металлические пластины. Одним из методов открытой репозиции является скелетное вытяжение с помощью аппарата Илизарова, использующийся в особо тяжелых случаях. Нельзя не заметить, что при любом хирургическом вмешательстве огромную роль имеет антибактериальная терапия, основная целькоторой,предотвращение инфицирования и нагноения раны.
Для избавления поврежденной конечности от нежелательной нагрузки необходимо использование костылей вплоть до срастания перелома плюсневой кости стопы.
Реабилитация и восстановление
Перелом плюсневой кости стопы различается по степени тяжести, поэтому срок формирования костной мозоли может увеличиться с месяца до двух месяцев с момента снятия иммобилизующей лангеты. На протяжении всего периода реабилитации требуется строго выполнять врачебные рекомендации.
Реабилитация направлена на восстановление работы мышц и сухожилий стопы, нормализации подвижности суставов. В примерный комплекс реабилитационных мероприятий входит:
- Физиотерапевтические процедуры. За счет местного притока крови стимулируется рост костной ткани, что существенно ускоряет сращение перелома;
- Лечебная оздоровительная гимнастика. Данный вид мероприятий показан уже через 4 недели с момента травмы, способствует укреплению мышц и увеличивает подвижность суставов;
- Массаж. В начале, после снятия иммобилизующей лангеты, проводится щадящий массаж для улучшения кровоснабжения и уменьшения отека конечности. По мере восстановления, нагрузка постепенно увеличивается, что благотворно влияет на мышечный тонус;
- Сбалансированное питание. Рекомендовано соблюдение диеты и включение в ежедневный рацион блюд, обогащенных кальцием и витамином D;
- Ношение супинаторов. Ортопедические стельки на стопу послеперелома применяются для формирования правильного свод стопы, равномерного распределения нагрузки.
Осложнения
При неадекватно назначенном лечении или халатном отношении пациента к реабилитации, данный вид травмы чреват развитием массы осложнений. Последствием могут стать следующие осложнения:
- Развитие артроза;
- Деформация костей стопы, влекущая за собой ограничение объема привычных движения и, как следствие, невозможность ношения определенных фасонов обуви;
- Хроническая боль в стопе;
- Формирование костных выступов, шишек после перелома;
- Остеомиелит и некроз имеют место быть, если лечение производилось с помощью оперативного вмешательства.
Для своевременного предупреждения осложнений, следует обязательно наблюдаться у лечащего врача на протяжении всего срока ношения гипсовой лангеты. Лечение и реабилитационный период при переломе плюсневой кости стопы часто предопределяют вид осложнений и их количество.
Поэтому при лечении и восстановлении перелома костей плюсны огромное значение для пациента имеет то, сколько сил и терпения он вложит в этот процесс. Ведь от этого зависит его будущее здоровье и, возможно, трудоспособность.
Популярное! Список средств для восстановления суставов после травм..>>
User Rating: 5.00 / 5
5.00 of 5 — 1 votes
Thank You for rating this article.
Источник: https://travmagid.ru/perelomy/perelom-plyusnevoj-kosti-stopy.html
Деформация Тейлора — симптомы,причины и диагностика
Деформация Тейлора – это достаточно распространённое заболевание, при котором расширяется латеральный отдел ступни.
Данное название болезни связано с ситуацией, которая была распространена в середине-конце XIX столетия: портные вынуждены были целыми днями работать в сидячем положении, скрестив ноги, при этом они опирались на внешнюю сторону ступни.
Нагрузки на эти области приводили к появлению наростов на головках пятых плюсневых костей от натираний о поверхность пола. По-английски «Tailor» переводится как «портной», поэтому в странах СНГ данное заболевание часто называют «стопой портного».
Как самостоятельное заболевание, деформация стоп Тейлора случается крайне редко. Зачастую деформация 5 плюсневых костей стоп происходит из-за развития поперечного плоскостопия.
Также заболевание «портного» происходит по причине вальгусной деформации (отклонения) 5 пальца стопы или варусного отклонения косточки на мизинце ноги (к 4-му пальцу).
Нередко при таком заболевании воспаляются области пятых плюснефаланговых суставчиков.
Основные симптомы болезни
К главным признакам деформаций «портного» относятся такие осложнения:
- болят косточки на ногах около мизинцев;
- отекают стопы возле больших пальцев;
- расширяется поперечный свод ступней;
- краснеет из-за воспаления область пястнофаланговых суставов;
- растут косточки на ногах около мизинцев;
- появляются мозоли возле головок пятых плюсневых костей.
Постепенное развитие симптомов (неправильное положение костей вследствие каких-либо причин: отклонение пальцев, плоскостопие, избыточная нагрузка и внешнее воздействие (трение)) приводит к покраснению сустава, мозолям.Дальнейшая неправильная нагрузка приводит к воспалению околосуставной сумки (бурсит), болям и отёку.Постоянная микротравматизация и воспаление влечёт за собой артроз сустава.
Основные причины деформаций «портного»
Причины возникновения деформаций бывают трёх видов:
- посттравматическое происхождение;
- структурное;
- функциональное происхождение;
Посттравматические
При плохо сросшихся переломах проксимального отдела 5-х плюсневых костей вследствие каких-либо травм случаются искривления, скорректировать которые можно только хирургическим путём. Врач делает искусственные надломы (процедура называется корригирующей остеотомией), задаёт правильное расположение костей и фиксирует их специальным бандажом.
Структурные(врожденные)
Аномальное развитие пятых плюсневых косточек случаются из-за незавершённого роста поперечного межплюсневого связочного аппарата. Когда сухожилия отличаются слабостью, они не в состоянии правильно держать кости. Это приводит к отклонениям пятых и первых плюсневых косточек, из-за чего деформируется и расширяется передняя часть ступни.
Такая ситуация дополнительно усугублена наличием давления на внешнюю часть стопы, возникающего при ношении узких туфлей. В таком случае утолщаются сухожилия плюснефаланговых суставов, вследствие чего появляются отёки и сильные боли.
Функциональные
К таким причинам относятся неправильные биомеханические действия во время ходьбы, увеличивающие нагрузку отдельные части стоп. Клинически в случае деформаций врачами отмечается нестабильное состояние 5-го луча. В целом функциональные причины проявления шишек на стопах сбоку подразумевают:
- чрезмерную подтаранную пронацию;
- нескомпенсированная варусная форма ступни (косолапие);
- врождённый подошвенный изгиб пятых плюсневых косточек;
- врождённая слабость межплюсневой группы сухожилий;
- плоскостопие.
Диагностика
Для клинического оценивания состояния требуется тщательно проводить осмотр всех частей ног, чтобы врачи смогли отметить не только искривления плюсневых костей, но и сопутствующие деформации.
Обычно жалобы пациентов связаны с появлением болезненной шишки снаружи около мизинцев, но нередко они также отмечают боли в плюснефаланговых суставах, сложность ношения привычных элементов обуви.
Во время осмотра врачи определяют причину, которая привела к деформациям или артрозу мизинца, ведь это влияет на схему лечения и операционное вмешательство.
Обычно жалобы пациентов связаны с появлением болезненной шишки снаружи около мизинцев, но нередко они также отмечают боли плюснефаланговых суставов, сложность ношения привычных элементов обуви. Во время осмотра врачи определяют причину, которая привела к деформациям или артрозу большого пальца, ведь это влияет на схему лечения и операционное вмешательство.
Практически всегда специалист при осмотре обнаруживает утолщённые головки плюсневых косточек и капсулы возле сустава, при этом сами суставы воспаляются или отекают из-за трения при ношении узких туфель.
Нередко боли в косточке на ноге сбоку возникают только во время ходьбы, если носить жёсткие модельные туфли, но бывает и так, что пациенты чувствуют нестерпимые боли даже при ношении свободной обуви.
Также при осмотре специалисты оценивают диапазон движения плюсневых косточек относительно срединной линии стопы.
Рентгенографические исследования
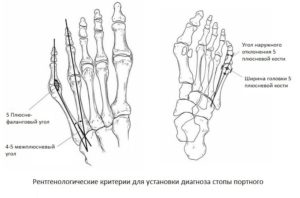
Чтобы точно определить деформации «портного», врач в обязательном порядке делает рентген ступней. На снимках они оценивают:
- наличие деформации плюсневых косточек;
- факт увеличения угла между 4 и 5 пальцами;
- углы боковых отклонений;
- увеличение головки плюсневых косточек;
- наличие артроза пятых плюснефаланговых суставчиков;
- наличие переломов, неизвестных для пациентов.
По результатам многочисленных исследований можно сделать вывод, что нормальный показатель угла между 2 и 5 лучами составляет от 14 до 18 градусов, а нормальный показатель угла между 4 и 5 лучами составляет 7-9 градусов. Если эти показатели у пациента превышают указанные нормы, то это указывает на наличие патологии.
Ещё одним критерием оценивания рентгенографического снимка является наличие искривлений головок плюсневых косточек в виде коромысла. Углы искривлений измеряются по линиям, которые проводятся посередине головок плюсневых косточек по медиальным краям. Нормальный показатель отклонений составляет 2-3 градуса. В случае с деформацией «портного» углы отклонения нередко достигают 8-9 градусов.
Консервативное лечение
Зачастую лечение деформаций начинается с безоперационных процедур. Это позволяет купировать боль и убрать воспаление, поскольку убрать сами косточки на ногах мизинцев можно только при помощи хирургических операций.
Крайне важно правильно подобрать обувь, в зависимости от поперечных размеров ступней. Желательно покупать туфли с широкими носками, ведь узкая обувь приводит к сильной боли, отёку и воспалению. Нередко девушки не в силах отказаться от модельных туфель, поэтому вынуждены делать операцию, чтобы подстроить ступню под модельную обувь.
Чтобы уменьшить боль, можно прикладывать к воспалённому суставу компрессы с обезболивающими негормональными препаратами. В особо сложных случаях врачи назначают пациентам инъекции кортикостероидов.
В домашних условиях уменьшают боль холодом, прикладывая к воспалённым суставам пакеты со льдом и накрывая полотенцем. Держать ледяной компресс нужно 3-4 раза в день по 20 минут (обязательно делать длительные перерывы, чтобы не было переохлаждения).Обязательным условием при лечении деформации ортопедических стелек-супинаторов ,а именно силиконовых вставок на палец. Эти изделия помогают защитить головки плюсневых косточек от натираний.
Хирургическое лечение
Чтобы спланировать операцию, врач оценивает высоту остеотомию и выбирает варианты фиксации обломков. Если имеется деформация коромыслом, то остеотомия выполняется возле головки. Когда отклонён весь пятый луч, то коррекция проводится от середины диафиза.
Устранение деформаций «портного» хирургическим путём выполняется в несколько этапов:
- экзостозэктомия: для начала необходимо устранить экзостоз головки и воспалённую капсулу суставчика;
- остеотомия: хирург искусственно ломает плюсневую косточку;
- в конце специалист фиксирует обломки в нужном положении (для фиксации тканей вокруг суставов применяется титановая или рассасывающаяся спица/винт).
После хирургического вмешательства пациент должен пользоваться специальной обувью в течение 5-6 недель, чтобы фиксируемые кости не смещались во время ходьбы и правильно срослись.
Профилактика
Чтобы не узнать на личном опыте, как болит и растёт косточка на ноге у мизинца, требуется предотвратить деформацию костей. Для этого важно придерживаться определённых правил:
- Желательно отдавать предпочтение только качественной и свободной обуви на низком каблуке (платформе), чтобы она не препятствовала движению первого и пятого пальцев ноги , не сдавливала фаланги, не пережимала суставы и сосуды. Также важно правильно распределять нагрузку на передние отделы стоп в зависимости от рода деятельности, массы тела и покупаемой обуви.
- Рекомендуется регулярно выполнять ряд специальных упражнений для коррекции стоп. Для этого не нужно много времени – хватит 5-10 минут простой домашней гимнастики.
- Полезно регулярно ходить босиком по неровным поверхностям.
Шишки у основания пальцев являются неестественным явлением. Если вы заметили появление такой шишки, это говорит о патологическом процессе в организме, поэтому нужно как можно скорее посетить врача подолога для осмотра и консультации.
Источник: https://stopados.ru/deformaciya/stopa-tejlora-simptomy-prichiny-i-diagnostika
Как проходит реабилитация после перелома плюсневой кости стопы
Перелом плюсневой кости — полный или неполный разрыв в одной из пяти длинных трубчатых костей между предплюсной и фалангами пальцев. Самая толстая из них – первая, длинная и тонкая – пятая. Травмы связаны с нарушением биомеханики бега или подворачиванием лодыжки.
Строение стопы и причины ее повреждения
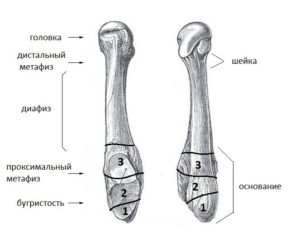
Стопа включает пять плюсневых (метатарзальных) костей, каждая из которых состоит из головки, тела и основания.
На проксимальной стороне они образуют суставы: первая плюсна с медиальной клиновидной костью, вторая и третья – с промежуточной и латеральной клиновидными, а четвертая и пятая с кубовидной.
На дистальной стороне они соединяются с основанием проксимальных фаланг. Предплюсне-плюсневой сустав также называют линией Лисфранка. Относительно плоские суставные поверхности и сильные короткие связки допускают небольшие перемещения и наклонные движения. Основа плюсневых костей окружена тремя связками, и самая сильная из них – дорсальная связка Лисфранка.
Примерно 5-6% всех переломов ступни связаны именно с поражением плюсневых костей. Они случаются в десять раз чаще, чем смещение сустава Лисфранка. Частота переломов одинакова у обоих полов, не зависит от возраста.
Чаще всего страдает пятая плюсна – почти в 56% случаев, потом третья, четвертая и вторая – 14, 13 и 12% соответственно, а первая – всего в 5% случаев. Множественные переломы происходят в 15-20% травм.
Переломы плюсны распространены в детском возрасте, и на них приходится до 60% всех костных повреждений. До пятилетнего возраста чаще страдает первая (метатарзальная) кость, а после 5 лет – пятая и третья. У марафонцев и детей, который занимаются легкой атлетикой, встречается перелом 4 плюсневой кости из-за нагрузок.
Травмы плюсны чаще носят стрессовый характер, могут быть острыми и хроническими. Перелом третьей плюсневой кости касается средней и дистальной части тела. Повреждениям подвержены бегуны, у которых на травму метатарзальных костей приходится до 20% случаев.
Прямые травмы распространены на производстве и связаны с падением тяжелого предмета на ногу. Косвенные – вызваны скручиванием задней части стопы при фиксированной ее передней части.Распространенность травматических повреждений выглядит следующим образом: супинационная травма в 48% случаев, падение с высоты – 26%, ранения – 12%. Изучением симптомов и лечением перелома плюсневой кости стопы занимается травматолог.
Симптомы перелома плюсневой кости стопы
При появлении крепитации и боли нельзя игнорировать жалобы, поскольку стрессовые переломы заживают дольше и склонны к рецидивам.
Основные признаки переломов плюсневых костей:
- болезненная припухлость;
- пальпируемое нарушение целостности;
- боль при осевой нагрузке.
Пациенты с метатарзальными переломами не могут полностью перенести вес тела на пораженную стопу, которая отекает и становится болезненной. Сильные деформации наблюдаются только при сложных травмах, когда происходит смещение костей.
В зависимости от местоположения перелома существуют определенные признаки:
- Центр роста первой плюсны расположен у детей в проксимальном направлении, потому переломы тяжело определяются.
- Переломы проксимальной части пятой плюсневой кости провоцируют боль в середине стопы и у основания плюсны, болезненность ладьевидной кости. Пациент не может наступить на ногу сразу или спустя 4-5 шагов.
- Переломы головки плюсневой кости вызывают отек, гематому, усложняют ходьбу. Вначале боль возникает только во время активности. Отек иногда мешает согнуть ступню. На месте перелома возникает болезненность. Осевая нагрузка усиливает боль. При травме мягких тканей этого не происходит.
- Перелом пятой плюсневой кости вызывает боль по боковой части стопы, затрудняет ходьбу. Острые повреждения сопровождаются отеками и гематомами, а стрессовые – обычно связаны с прогрессирующим увеличением боли, которая осложняется активностью.
- Стрессовые переломы приводят к боли во время ходьбы, которая исчезает после отдыха. Со временем признаки усиливаются, появляется припухлость или болезненность при касании.
Перелом основания 5 плюсневой кости стопы чаще встречается у спортсменов, танцоров балета, физически активных людей. Травмам подвержены первая и четвертая кости плюсны, но реже.
Пятая чаще страдает у молодых женщин, которые носят неудобную обувь и высокий каблук, потому подворачивают ногу.
На фото справа показан закрытый перелом пятой плюсневой кости – уплотнение в виде шишки, гематома.
Лечение перелома
Переломы без смещения или незначительной репозицией обломков лечат гипсовой повязкой до колена – накладыванием сапожка на срок 3-5 недель. После снятия фиксации назначают массажи, гимнастику.
При повреждении одной кости – реабилитацию начинают с третьей недели, а двух – с четвертой. Первую неделю рекомендовано применять тугое бинтование и ортопедическую обувь.
Переломы со смещением редко вправляются вручную. Чаще приходится выполнять скелетное вытяжение – с помощью шины Черкес-Заде, при этом пациент ходит на костылях.
В тяжелых случаях проводят хирургическое вмешательство для сопоставления обломков металлическими стержнями. Операция позволяет раньше начать функциональное восстановление с помощью движения пальцами.
Длительность заживления и период реабилитации
Продолжительность лечения переломов зависит от тяжести. Первые недели после снятия гипсовой повязки кости продолжают кальцинировать, потому осевые нагрузки на ногу не применяются.
Терапевты проводят массаж голеностопного сустава и подошвы, разрабатывают пассивно плюсневые суставы и дистальные фаланги. Помимо мобилизации используют электротерапию, гидротерапию.
На протяжении 6 недель после операции нельзя выполнять упражнения, но активные движения нужно начинать сразу на первой неделе после вмешательства:
- Первая неделя восстановления: физиотерапевт обучает пациента ходить с минимальной компенсацией ограниченного движения в ступне. Применяются упражнения на сгибание и разгибание пальцев ног, подъемы прямой ноги лежа, мостики для укрепления ягодичных мышц, «велосипед» здоровой ногой, тренировка для верхней части тела.
- Вторая-шестая недели – проводится контрольная рентгенограмма для отслеживания заживления, пациента обучают пользоваться тростью по необходимости. Применяются охлаждающие мази для снятия воспаления. Вводятся упражнения для мышечного корсета, тренировка баланса. Добавляют растяжку задней поверхности бедра, голеностопного сустава для восстановления диапазона движений.
- После шестой недели продолжается укрепление мышц ног, туловища, используются функциональные движения. Рекомендовано избегать прыжков, активности, связанной с резкой сменой направления движения. Выполняются упражнения для мобильности голеностопа. Увеличиваются силовые нагрузки, постепенно пациент возвращается к прежней двигательной активности.
Возвращение к определенному виду спорта происходит после прохождения функциональных тестов, которые имитируют нагрузки.
Стрессовые переломы второй или третьей плюсневой кости редко требуют хирургического вмешательства и заживают без деформаций.
Но стрессовый перелом 5 плюсневой кости со смещением имеет тенденцию к осложнениям. Вариант лечения зависит от прежней активности пациента:
- люди, ведущие малоподвижный образ жизни, не должны нагружать ногу на протяжении 6-8 недель;
- активные пациенты подвергаются операции с ранней фиксация интрамедуллярными винтами для ускоренного восстановления.
Из вышесказанного можно сделать вывод сколько заживает перелом пятой плюсневой кости стопы. В зависимости от сложности это займет от 2 до 6 недель. Длительность реабилитации также напрямую зависит от тяжести перелома, смещения обломков.
Спортсмены, которым проводят операцию с пересадкой костей, приступают к восстановлению на 14-й день после вмешательства и почти за месяц возвращаются к тренировкам, еженедельно наращивая интенсивность на 10%.
Во время фазы восстановления (после снятия гипса) можно увеличивать нагрузку – выполнять упражнения для мышц ног, используя обувь на негнущейся подошве. Рекреационная терапия включает аква-аэробику, плавание и езду на велотренажере для поддержания физической формы.
Для ускоренного заживления применяется ударно-волновая терапия, электромагнитная терапия и ультрасонография.
Среди пациентов с переломами плюсневых костей распространен гиповитаминоз D, особенно, если они курят, имеют избыточный вес. Потому больным дополнительно назначают добавки витамина и кальция.
Упражнения для реабилитации
Реабилитация после перелома пятой плюсневой кости стопы обязательно включает активную мобилизацию. Упражнения следует выполнять по 3-5 раз в сутки:
- подошвенное и тыльное сгибание стопы и лодыжки;
- инверсия и эверсию стопы и лодыжки;
- выпрямление коленного сустава;
- подъемы таза в положении лежа.
Срок выполнения терапевтических упражнений зависит от тяжести перелома. Обязательно выполнять растяжку: тянуть пальцы на себя.
На третьем этапе (спустя 6 недель) можно добавить упражнения на проприоцепцию и координацию движений:
- Сидя на стуле захватывать пальцами полотенце, касаться пальцами мягкого мячика.
- Становиться на пенополиуретановую подушку, стараться цеплять поверхность пальцами. Упражнение выполняется поначалу с опорой.
- Выполнять вставание с низкого стула, постепенно увеличивая мобильности голеностопа и силу мышц.
- Использовать зашагивания на мяч Bosu, но избегать прыжков и резких движений.
Стрессовый перелом 4 плюсневой кости – второй по распространенности после повреждений пятой метатарзальной кости. Он связан с нарушенной биомеханикой ходьбы и бега.
Доказано, что натяжение в ахилловом сухожилии и спазм икроножных мышц приводит к тому, что пятка рано отрывается от поверхности и нагрузка на плюсну резко возрастает.
Чтобы снизить риск стрессовых переломов необходимо:
- массировать места крепления и укреплять ягодичные мышцы;
- прокатывать подошвенный апоневроз плотным теннисным мячиком;
- отрабатывать технику бега и ходьбы с использованием перекрестного движения рук и ног.
Реабилитация должна помочь пациенту пользоваться ступней в полной мере, ходить в удобной обуви без поддержки.
Заключение
Переломы плюсневых костей стопы — явление достаточно частое, и в большинстве случаев такие повреждения без особых проблем заживают в течение месяца. Для того, чтобы избежать осложнений и быстрее вернуться к привычному ритму жизни, четко следуйте рекомендациям вашего врача в период реабилитации.
Источник: https://VashyNogi.com/bolezni/kosti/lecehenie-oda/reabilitatsiya-posle-pereloma-plyusnevoj-kosti-stopy.html
Остеохондропатия ладьевидной кости стопы
Пожалуйста оцените статью (Это всего лишь 1 клик): (1 5,00 из 5)
Загрузка…
Заболевание, при котором происходит некротическое поражение ладьевидной кости стопы называют болезнью Келлера.
Остеохондропатия – это постепенное разрушение костной ткани, под воздействием различных негативных факторов. Сегодня мы рассмотрим, что такое остеохондропатия ладьевидной кости стопы.
В медицине можно также встретить название Болезнь Келлера.
Болезнь Келлера связана с нарушением питание ладьевидной кости стопы, а из-за недостатка кислорода, витаминов и минералов костная ткань начинает разрушаться, возникает асептический некроз.
Такая патология чревата серьезными осложнениями, и требует своевременного лечения под контролем грамотного специалиста. Поэтому при первых симптомах остеохондропатии нужно немедленно обратиться к ортопеду.
Причины остеохондропатии
причина остеохондропатии плюсневой и ладьевидной кости стопы – это нарушение кровообращения костной ткани. Возникнуть такое состояние может при воздействии следующих негативных факторов:
- Наследственная предрасположенность. Если у пациента в роду есть родственники с некрозом костной ткани в анамнезе, риск заболеть сильно увеличивается.
- Повышенные нагрузки на стопу. Если человек постоянно находится на ногах, носит тяжести и занимается профессионально спортом, он рискует заболеть.
- Частые травмы стопы могут стать причиной патологии. Из-за постоянных нарушений целостности костной ткани она может менять свою структуру, истончаться и разрушаться.
- Ношений тесно и неудобной обуви, туфель на каблуках становится причиной плохого кровообращения в стопах.
- Остеохондропатия стопы может быть спровоцирована плоскостопием и врожденными деформациями.
- Спровоцировать болезнь могут и эндокринные нарушения, например сахарный диабет.
строение стопы
Остеохондропатия основания 5 плюсневой кости стопы
Нередко остеохондропатия стопы поражает плюсневые кости. Заболевание чаще всего встречается в детском возрасте, оно связано с большими физическими нагрузками на стопы, поэтому более подвержены патологии дети, которые профессионально занимаются спортом.
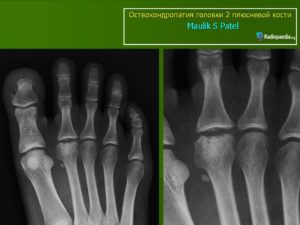
Остеохондропатия головок плюсневых костей встречается чаще всего, это одно из самых распространенных ортопедических заболеваний, а называют его болезнью Келлера II. Остеохондропатия второй плюсневой кости стопы встречается чаще, чем пятой, а множественное поражение костей может быть связано с наличием плоскостопия у пациента.
Асептический некроз плюсневых костей успешно лечится в детском возрасте консервативными методами. Рекомендуется снизить нагрузку на стопы, использовать ортопедическую обувь, также пациентам назначают физиотерапию, диету и лечебную физкультуру. Комплексный подход к проблеме поможет быстро от нее избавиться.
Остеохондропатия стопы у детей
Заболевание может поражать одну или обе конечности, как правило, патология начинает развиваться на одной ноге, а затем вовлекается и другая.
Болезнь Келлера I возникает у мальчиков до 7 лет, болезнь сопровождается болью на тыльной стороне стопы и отеком.
В период течения болезни ребенок прихрамывает, бережет больную ногу, а через год кость начинает восстанавливаться и неприятные ощущения пропадают.
Болезнь Келлера II возникает в основном у девочек в подростковом возрасте. Начинается заболевание бессимптомно, часто поражаются обе конечности. Боль может возникать при усиленной нагрузке на передней части стопы, а с течением времени болевые ощущения беспокоят даже во время отдыха.Обычно наблюдается отек в месте разрушения костной ткани, пациент не может ходить в обуви на плоской подошве и босяком из-за выраженных болевых ощущений. Длительность заболевания составляет 2 года, после чего боль проходит и костная ткань восстанавливается. Но если произошло поражение сочленения, то боль снова возникает в скором времени.
Остеохондропатия ладьевидной кости стопы у детей проходит в 3 фазы:
- На первой фазе происходит некроз костной ткани, возникает повышенная утомляемость в пораженной области, ноющие боли при движении, заканчивается состояние компрессией пораженного участка.
- На второй фазе нарушается функция пораженного участка, усиливается боль, появляется хромота.
- На третий фазе костная ткань восстанавливается, и боль стихает, также возможно формирование деформированного артроза, в таком случае боли возникают с новой силой.
Диагностика заболевания
Диагностикой остеохондропатии у детей занимают врачи ортопеды, поэтому, если ребенок жалуется на боль в ноге, хромает, его нужно как можно скорее показать специалисту. Врач выслушает жалобы ребенка, проведет внешний осмотр, для подтверждения диагноза назначит пройти рентгенографию.
Часто заболевание обнаруживают случайным образом, так как проходит оно бессимптомно. Ребенку назначают пройти рентгенографию после травмы стопы, а на снимку врач обнаруживают признаки некроза.
Лечение остеохондропатии ладьевидной кости
Терапия остеохондропатии ладьевидной кости консервативная. В первую очередь пациенту назначают иммобилизацию конечности, независимо от того, случился ли перелом пораженной кости или нет. Не менее 4 недель больная нога будет находиться в гипсе, таким образом возможно остановить ее разрушение.
После снятия гипса также показано ограничение подвижности пораженной стопы. Ходить ребенку разрешают при помощи костылей или трости, также необходимо использовать специальную ортопедическую обувь или стельки, чтобы предупредить деформацию стопы и разрушение костной ткани. Стельки помогут унять боль, улучшить кровообращение и ускорить выздоровление.
Если перелом кости был обнаружен и вылечен несвоевременно, в области разлома формируется ложный сустав, который нарушает нормальную функцию стопы. Такая патология требует хирургического вмешательства.
В период лечения остеохондропатии показан прием медикаментов:
- Препараты для улучшения кровообращения;
- Обезболивающие средства;
- Витамины и кальций;
- После операции назначают антибиотики;
- При поражении сустава противовоспалительные средства.
В комплексном лечении используется и физиотерапия, которая направлена на улучшение кровообращения в тканях. Обычно назначают электрофорез с лекарствами, магнитотерапию, согревающие компрессы.
В тяжелых случаях, когда консервативное лечение не оказывает желаемого эффекта, назначают операцию. Хирург производит несколько дополнительных каналов в кости, в которых возникают кровеносные сосуды. Такой метод помогает нормализовать кровообращение и ускорить регенерацию костной ткани.
В период реабилитации назначают лечебную гимнастику. Очень важно выполнять упражнения аккуратно, не торопясь, чтобы не повредить кость. ЛФК поможет улучшить кровообращение, укрепить мышцы и предупредить их атрофию.
Профилактика и прогноз
При своевременном лечении остеохондропатии прогноз благоприятный. Благодаря терапии кровообращение в ноге нормализуется, и кость начинает быстро восстанавливаться. Если лечение не проводится, то через 2-3 года кость восстановится сама, но длительное течение остеохондропатии чревато поражением суставов. Таким образом, болезнь обычно осложняется деформирующим артрозом.
Предупредить развитие патологии можно, соблюдая следующие рекомендации:
- Если ребенок занимается спортом, необходимо следить, чтобы нагрузки соответствовали возрасту и физической подготовке ребенка. Слишком тяжелые тренировки в большинстве случаев приводят к серьезным патологиям опорно-двигательного аппарата.
- Ребенок должен хорошо питаться, сбалансировано, вкусно и полезно, но нельзя допускать ожирения, чтобы не создавать нагрузку на стопы.
- Если произошла травма стопы, лечить ее нужно обязательно под контролем специалиста, это поможет избежать осложнений.
- Необходимо регулярно показывать малыша ортопеду, чтобы вовремя выявить плоскостопие или другую деформацию стопы и вылечить заболевание.
При наличии патологий внутренних органов и различных систем организма нужно своевременно проходить лечение под контролем профильного врача.
Источник: https://sustavof.ru/osteohondropatiya/osteohondropatiya-ladevidnoj-kosti-stopy.html
Головка плюсневой кости — Лечение Суставов

Многие годы безуспешно боретесь с болью в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Хотела узнать как помочь сыну. У него консолидирующий импрессионный перелом верхне-заднего сегмента головки плечевой кости.
Здравствуйте!
Импресионный перелом верхне-заднего сегмента головки плечевой кости еще именуют переломом Хилл-Сакса. Он чаще возникает при вывихе плеча, когда головка с силой ударяется о суставную впадину лопатки.
Опасно данное повреждение тем, что при дефекте головки большого размера может возникать нестабильность сустава вплоть до привычного вывиха, стойкое ограничение движений в сочленении или асептический некроз головки плеча, когда костная ткань не получает достаточного кровообращения и рассасывается.
В Вашем случае перелом консолидирующийся, т.е. на стадии срастания, пока никаких хирургических вмешательств не требуется, должна быть комплексная и бережная реабилитация, направленная на восстановление движений в суставе. Обычно, иммобилизация специальным ортезом занимает срок около 4-х недель.
Если лечащий врач уже разрешил снимать фиксирующую повязку и разрабатывать сустав, надо под контролем реабилитолога начинать лечебную гимнастику, включающую активные и пассивные движения в плечевом суставе.
Запрещены резкие движения, особенно наружная ротация и приведение плеча, подъем тяжестей, спортивные нагрузки. Также, рекомендуются физиопроцедуры, массаж околосуставных тканей.
Наконец, по прошествии определенного периода, врач назначит контрольный рентген снимок или компьютерную томографию, чтобы убедиться, что перелом сросся. Если же, в дальнейшем, у сына будет наблюдаться нестабильность плечевого сустава, т.е.
привычный вывих или подвывих плеча, следует обратиться к специалисту, занимающемуся хирургическим лечением. Медлить в этом случае не стоит, каждый вывих травмирует суставно хрящ. Выполняют артроскопическую (через небольшие проколы с помощью артроскопа) или открытую стабилизацию сустава.
Полезные статьи:
Боль в плюсневой части стопы
Плюсна представляет собой самую широкую часть стопы, которая в норме не опирается на землю при ходьбе. Кости плюсны соединяются с мелкими косточками предплюсны и фалангами пальцев ног. Они образуют свод стопы, который амортизирует при ходьбе.
Эти кости длинные и тонкие, поэтому не могут нести на себе большую нагрузку. Если болит плюсневая кость стопы, это может свидетельствовать о большом количестве патологий.
Кроме травм и ушибов, этот симптом может быть вызван неправильным строением костей, воспалительными и дистрофическими процессами, а также обменными нарушениями. Лечение подбирается индивидуально, в зависимости от причины боли.Плюсневые кости состоят из 3-х частей: основания, тела и головки. Они имеют схожее строение, но немного отличаются между собой:
- первая кость самая прочная, короткая и широкая;
- кость, которая переходит в фалангу второго пальца, наиболее длинная;
- пятая плюсневая кость имеет бугристость, к которой прикрепляется сухожилие короткого малоберцового мускула.
Как и все костные элементы в организме, эти кости соединяются с соседними при помощи суставов. Они имеют сочленения с предплюсной (латеральной и медиальной клиновидными, кубовидной костями). С фалангами пальцев ног они соединены плюснефаланговыми суставами.
Боль в плюсневой части стопы может быть симптомом разных патологий. По характеру болезненных ощущений и виду стопы можно предварительно заподозрить, какие изменения происходят в этой области. Также имеет значение, боль односторонняя или возникает одновременно на двух ступнях.
Смещение головки костей
Головки плюсневых костей образуют суставы с фалангами пальцев ног. Между ними находится суставной хрящ, а сочленение покрыто капсулой.
При неудачном падении или ушибе головки этих костей могут смещаться, что сопровождается резкой болью. Ощущения локализованы в области поврежденного сустава, нарушается его подвижность.
Пострадавший не может полноценно опираться на ступню, шевелить пальцами ног.
Визуально сустав увеличивается в размере, развивается его воспаление и отечность. Смещение может быть видно невооруженным глазом, но чаще обнаруживается на рентгеновском снимке. Кожа над поврежденной зоной может грубеть и приобретает красный оттенок. Головка кости деформируется, на ней появляются патологические костные наросты.
Лечение зависит от результатов рентгеновских снимков. Чаще необходимо хирургическое вмешательство, которое проводят под местной анестезией. Головку кости возвращают в правильное положение и фиксируют металлической спицей. По необходимости удаляют костные наросты. После операции необходимо носить специальную ортопедическую обувь, которая будет поддерживать кости стопы в нужном положении.
Перелом костей плюсны
Перелом — это нарушение целостности костей. Он может быть открытым и закрытым, со смещением отломков или без изменения их положения.
В отношении плюсневых костей выделяют несколько разновидностей переломов:
- травматический — связан с падением или ударом, боль возникает внезапно;
- перелом Джонса — характерен для пятой плюсневой кости и характеризуется медленным сращением отломков или их несращением (по симптомам его часто путают с растяжением связок);
- усталостный перелом —трещины в структуре костей, которые постепенно расширяются из-за чрезмерной нагрузки, лишнего веса или хрупкости костной ткани.
Лечение зависит от результатов рентгенографии. Если отломки костей не смещаются, на ступню накладывают гипс. В некоторых случаях необходимо проводить операцию, возвращать кости в правильное положение и соединять их металлическими конструкциями. Далее следует период реабилитации с постепенным возвращением ноге подвижности.
Плоскостопие
В норме область плюсны совместно с предплюсной формирует свод стопы. Такое строение позволяет ноге амортизировать в движении и правильно распределять нагрузку по всей стопе. При плоскостопии этот свод опускается, и кости плюсны несут на себе вес человека. Причины этого заболевания могут быть разными:
- врожденная аномалия строения стопы;
- ношение неудобной обуви (слишком узкой либо на высоком каблуке);
- избыточный вес;
- повышенная нагрузка у спортсменов;
- травмы, после которых мышцы стопы ослабевают и не могут поддерживать костный остов.
Различают несколько степеней плоскостопия, в зависимости от степени опущения свода. Лечение в большинстве случаев консервативное.
Пациенту подбирают подходящую ортопедическую обувь или стельки, разрабатывают схему упражнений. Полезно ходить без обуви по неровной поверхности, песку или гальке, заниматься плаванием.
Гимнастика также включает домашние упражнения с мячом и хождение по массажному коврику.Стоит понимать, что полностью избавиться от плоскостопия можно только в детском возрасте, когда кости растут и формируются. Взрослым необходимо следить, чтобы болезнь не прогрессировала. В запущенных случаях она может приводить к вальгусной деформации косточки большого пальца стопы и другим аномалиям, которые причиняют боль при ходьбе.
Патологии суставов
В составе ступни присутствует большое количество мелких суставов. Боль может быть связана с повреждением одного или нескольких из них. В разных случаях поражаются суставы на одной или обеих конечностях. В зависимости от этиологии выделяют 2 типа заболеваний:
- артрит — воспаление суставного хряща вследствие травмы, избыточной нагрузки на него, а также инфицирования его полости патогенными микроорганизмами;
- артроз — дистрофические и дегенеративные изменения в хрящевой ткани, которые развиваются при нарушениях обмена веществ.
Болезненные ощущения в таких случаях локализованы в плюсне, а также в области пораженного сустава. Он увеличивается в размере, воспаляется и причиняет боль при ходьбе.
При артрозе может быть слышен характерный хруст во время движения пальцами ног. Процесс может затрагивать не только сустав, но и околосуставные ткани: мышцы, связки, сухожилия.
Такое заболевание может называться периартритом или периартрозом.
Схема терапии отличается в зависимости от происхождения болезни. Если артрит вызван инфекцией, лечение начинают с приема антибиотиков. В любом случае полезно наносить охлаждающие либо разогревающие обезболивающие мази.
Дополнительно могут потребоваться анальгетики в таблетках. При артрозе больному назначают хондропротекторы, которые защищают хрящ от дальнейшего разрушения. Если артрит в легкой форме заканчивается полным выздоровлением, то при артрозе происходят неизлечимые изменения, которые можно только остановить.
Нервные нарушения
Боль — это сигнал, который проходит по нервным волокнам. Для нормальной работы конечностей нервные импульсы проходят от центральной нервной системы (головной и спинной мозг). В каждом суставе имеются специальные отверстия для нервов, а кости защищают нервные волокна от повреждений извне.
Существует несколько разновидностей патологий нервной ткани, которые могут вызывать боль в области плюсны:
- защемление нерва непосредственно в месте его прохождения между костями плюсны;
- его защемление на уровне поясничных позвонков;
- воспаление нервной ткани — может быть связано с переохлаждением либо сдавливанием нерва тесной обувью;
- доброкачественная нервная опухоль, которая в большинстве случаев образуется в области плюсны, между фалангами третьего и четвертого пальцев ног.
Если нерв защемлен, необходимо посещать сеансы специального массажа, носить удобную обувь и надевать теплые вещи. Воспаление можно снять мазями или гелями, которые содержат обезболивающие и противовоспалительные компоненты. Если защемление локализовано в поясничном отделе позвоночника и связано со смещением позвонком, оно пройдет, если вернуть эти позвонки на свои места.
Патологии обмена веществ
Кости будут прочными, если в организме хватает всех веществ, необходимых для их построения. К таким элементам относят кальций, фосфор, витамины и органические кислоты. Одна из наиболее опасных болезней костей, связанная с патологиями обмена веществ, — это остеопороз. У таких больных кости становятся хрупкими, они болят при ходьбе и подвержены переломам.
Состояние может развиваться в любом возрасте по нескольким причинам:
- недостаточное поступление питательных веществ с пищей;
- нарушения усвоения этих элементов;
- возрастные обменные патологии, которые проявляются общим изнашиванием организма.
Вначале болезнь поражает мелкие кости, в частности, плюсневые. Чаще патология развивается симметрично. Пациент чувствует боль при физических нагрузках, а также в конце активного дня.
Остопороз может быть причиной переломов или деформации стопы (плоскостопия, варусной или вальгусной постановки). Сам по себе он проявляется только периодическими болезненными ощущениями.
Стопа визуально не изменяется, а изменения в структуре костной ткани можно увидеть на рентгене.Лечение будет направлено на то, чтоб не допустить дальнейшее разрушение костей. В рацион включают продукты с высоким содержанием кальция, фосфора и других веществ, дополнительно эти компоненты принимают в виде добавок. Для профилактики переломов больному противопоказан спорт и серьезные нагрузки. Также понадобится следить за весом и по необходимости избавиться от лишних килограммов.
Болезни сосудов
Боль в плюсне часто становится симптомом варикозного расширения вен. Это опасная патология, при которой сосудистые стенки теряют тонус и эластичность, образуются патологические расширенные участки. Отток крови от дистальных участков ног нарушен, а на задней поверхности икры могут быть видны выступающие вены.
Лечение варикоза направлено на укрепление стенок сосудов. Для этого существуют специальные препараты, которые наносятся в виде мазей или компрессов. Врач может также порекомендовать народные средства: аппликации из грязи или глины, растирки на основе конского каштана и другие.
По внешним признакам не всегда можно определить, почему болят кости в области плюсны. Диагноз можно поставить на основании рентгенографии или ультразвукового исследования.
Сложность диагностики состоит в том, что эти кости мелкие, и пациенты часто продолжают ходить даже с переломами. Лечение индивидуально для каждой болезни и для каждого отдельного пациента.
В некоторых случаях можно обойтись консервативными методами, но иногда требуется и оперативное вмешательство. Для профилактики стоит следить за весом, правильно питаться и носить удобную обувь.
Источник: http://1sustavov.ru/lechenie/golovka-plyusnevoj-kosti/


