Остались шишечки после склерозирования.
Восстановление после склеротерапии
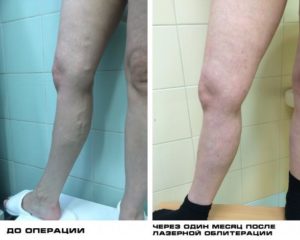
При соблюдении соответствующих правил удается достичь хорошего визуального результата, излечиться от варикоза. После процедуры склеротерапии важно выполнять назначения врача. Это минимизирует риск прогрессирования осложнений.
Что делать после склеротерапии?
Соответствующая процедура является одним из методов устранения варикозного расширения вен. Суть лечения заключается в инъекции специального препарата, который заставляет стенки сосудов склеиваться. За счет этого удается без операций избавиться от неприятного патологического состояния.
Пациенты должны знать, как нужно себя вести после склеротерапии вен. Это позволит избежать формирования разнообразных уплотнений, синяков и других соответствующих осложнений.
Первым аспектом успешного реабилитационного периода является ношение эластичного бинта и специальных чулок. Они обеспечивают адекватное сдавливание вен, которые подвергались лечению. В первую ночь после соответствующей процедуры больной должен спать в эластичном бинте и чулках. Дальше нужно носить только компрессионный трикотаж.
Он является особым типом одежды, создается из специальной эластичной ткани, которая обеспечивает равномерное сдавливание сосудов для ускорения процесса рассасывания обработанных вен. Подобные чулки каждый день надевают утром, а снимают перед сном.Сколько носить бинты и компрессионный трикотаж после микросклеротерапии? Специальные чулки используют на протяжении 14 дней. Бинты применяются только в первые сутки.
Важные рекомендации после склеротерапии:
- По окончании процедуры нужно походить полчаса. Делать это надо под контролем врача.
- После склеротерапии можно заниматься спортом. Ежедневно надо проходить до 3-4 км обычным шагом.
- При возникновении головной боли нужно принять соответствующее средство, которое предварительно посоветует специалист.
- Через неделю пациенту нужно пройти плановый осмотр у врача. При необходимости через 14 дней повторяют процедуру, но после согласования с доктором.
Прогрессирование боли и отечности в ногах должны насторожить больного и заставить его посетить врача. В противном случае последствия склеротерапии будут усугубляться.
Чего делать нельзя?
Для достижения максимально благоприятного результата пациент должен ограничивать ряд моментов по окончании соответствующей процедуры. Качественная реабилитация после склеротерапии запрещает следующее:
- Принимать горячие ванны, париться в бане или сауне в течение ближайших двух недель.
- Загорать. Первые 14 дней места инъекций препаратов должны тщательно скрываться от прямых солнечных лучей. Загар тормозит процесс восстановления.
- Летать в самолете.
- Заниматься спортом с чрезмерными физическими нагрузками.
- Применять разнообразные кремы и гели. Противопоказано использование гепариновой мази после склеротерапии из-за высокого риска развития кровоподтеков и гематом.
Можно ли принимать алкоголь после склеротерапии? Строгих запретов по поводу употребления спиртных напитков нет. Однако не стоит использовать этанол в первые 2-3 дня. Непосредственно после склеивания вен нельзя садиться за руль. Специализированные препараты содержат в своем составе спирт.
Для ускорения восстановительного периода нужно избегать длительного сидения или стояния на одном месте. Это предотвратит застой крови в сосудах и позволит быстрее достичь желаемого результата.
Восстановительный период
Склеротерапия – один из наиболее востребованных методов борьбы с варикозным расширением вен. Пациенты должны понимать, что процесс лечения не является одномоментным. Для достижения соответствующего результата нужно пройти определенный реабилитационный период.
У каждого пациента он индивидуален и зависит от особенностей конкретного организма, его регенераторных способностей. Главным условием качественного восстановления остается самоконтроль и дисциплина больного. Соблюдение указанных правил и рекомендаций врача гарантирует минимизацию риска развития осложнений.
В процессе склерозирования вен возникает локальное асептическое воспаление. Это нередко сопровождается отеком, мелкими кровоизлияниями, болевым синдромом.
После склеротерапии часто появляются уплотнения и шишки (коагулы) по ходу сосуда. Они свидетельствуют о нормальном протекании процесса склеивания вен. Коагулы являют собой небольшие пузырьки с жидкостью внутри.
Чтоб их убрать врачи используют тонкие иглы и удаляют содержимое.
Синяки после склеротерапии и отеки – довольно распространенное явление. Первые сначала образуются в местах инъекций. Имеют характерный синюшный цвет. Со временем они становятся желтыми. Примерно через 7-10 дней кожа приобретает обычный окрас. Как убрать визуальный дефект, если за это время синяки не проходят?
Нужно продолжать использование компрессионного трикотажа и посоветоваться с врачом. Иногда на фоне процедуры развивается флебит. В 5-10% случаев в местах инъекций препаратов возникает гиперпигментация кожного покрова, которая проходит самостоятельно через 2-3 месяца.
Осложнения
Склеротерапия – безопасный метод устранения расширенных сосудов, который широко используется в практике. На данный момент техника выполнения соответствующей процедуры позволят минимизировать риски развития разнообразных нежелательных последствий. Пациенты хорошо переносят соответствующее вмешательство. Процент возникновения осложнений остается незначительным.
Однако существует ряд возможных побочных эффектов, которые могут доставлять человеку определенный дискомфорт. Такими являются:
- Зуд кожи в зоне инъекции. Он остается реакцией организма на введение соответствующего медикамента. Подобное состояние не требует использования специализированных препаратов после склеротерапии. Оно проходит самостоятельно через 1-2 часа.
- Изменение цвета кожи. Покров тела по ходу сосуда может стать коричневым. Такая пигментация наблюдается у 5-10% больных и не требует особого лечения.
- Шелушение кожи. Бывает менее чем у 2% пациентов.
- Аллергические реакции. Развиваются крайне редко.
- Появление кратковременных отеков. Если нога опухла, болит и меняет цвет, тогда нужно обращаться к доктору. Такие симптомы могут свидетельствовать о развитии флебита.
- Болевой синдром.
Указанные выше ситуации носят преимущественно кратковременный характер и не доставляют пациенту особых проблем. Однако нужно выделить более опасные последствия процедуры.
Осложнения после склеротерапии:
- Экстравазация – введение лекарства мимо вены. Препарат попадает в мягкие ткани. Прогрессирует инфильтрация в соответствующей области, сопровождающаяся болевым синдромом, покраснением и формированием уплотнения. В патологическом участке развивается локальное воспаление. Со временем оно самостоятельно проходит.
- Тромбофлебит – воспаление вены. Редкое осложнение, которое в основном возникает на фоне неправильного проведения процедуры или присоединения бактериальной инфекции. Подробнее о тромбофлебите →
Флебит после склеротерапии все реже встречается в практике. Его распространение в прошлом было обусловлено введением жидких препаратов. Теперь используют пенообразные субстанции. Они лучше контактируют со стенкой сосуда и минимизируют риск развития флебита.
Использование УЗИ контроля проведения манипуляции позволяет осуществлять сверхточные инъекции. Такой контроль обеспечивает хороший терапевтический результат. Флебит и другие осложнения развиваются крайне редко.
Склеротерапия – современный и эффективный метод устранения расширенных вен. С каждым годом все больше людей пользуются им для ликвидации варикоза или сосудистых звездочек.
Денис Волынский, врач,
специально для xVarikoz.ru
Источник: https://xvarikoz.ru/lechenie/skleroterapiya/posle-skleroterapii.html
Осложнения после склеротерапии: виды и причины осложнений, способы борьбы
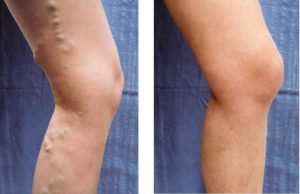
Склеротерапия – это одна из наиболее распространенных методик лечения варикозного расширения вен с помощью введения в них специальных препаратов (склерозантов), под воздействием которых стенки вен слипаются, сращиваются и на их месте затем образуется рубцовая ткань.
Как и любое другое медицинское вмешательство в организм, склеротерапия имеет определенные показания и противопоказания, а также возможные осложнения после процедуры, которые делятся на местные и сосудистые.
Болевые ощущения
Одно из наиболее распространенных осложнений после склеротерапии, непосредственная причина появления которого окончательно не определена.
Боль чаще всего появляется ночью, когда пациент находится в состоянии покоя.
Преодолеть болевые ощущения можно с помощью анальгетиков. Прекращению болей также способствует активная ходьба.
Отек
Данное осложнение чаще всего возникает при манипуляции с венами, расположенными ниже голеностопного сустава, если концентрация вводимых препаратов была слишком высокой, а компрессионное белье использовалось некорректно.
Осложнение со временем проходит самостоятельно.
Гиперпигментация
Потемнение кожи над венами, которые подверглись склеротерапии, является одним из наиболее распространенных местных осложнений после данной процедуры.
Примерно у 10-30% пациентов в течение первых недель после процедуры кожа над склеротизированным сосудом окрашивается в темно-коричневый цвет, который может держаться до года, после чего, как правило, самостоятельно регрессирует. Довольно редко гиперпигментация сохраняется на более долгий срок.
Язвы и рубцы
Осложнение, вызываемое внесосудистым введением склерозантов под кожу. Если количество попавшего под кожу препарата велико, это может привести к некрозу тканей кожи в области процедуры.
Язва, как правило, безболезненна и устраняется в течение нескольких недель с помощью наложения сухой повязки и поддержания хорошей компрессии на данном участке кожи. Рубцы требуют дополнительного специального лечения.
Парестезия
Онемение кожи в области проведения склеротерапии, причиной которого является воздействие препарата на поверхностный нерв.
Лечения не требует, самостоятельно проходит в течение нескольких месяцев.
Аллергия
У некоторых пациентов может наблюдаться индивидуальная непереносимость вводимых в вену склерозантов. В очень редких случаях может наблюдаться потеря сознания и даже анафилактический шок.
Поэтому при проведении склеротерапии необходим тщательный предварительный анамнез, в том числе аллергологический.
Если же аллергия все же возникла, как правило, она довольно легко лечится антигистаминными препаратами.
Тромбофлебит поверхностных вен
Осложнение после склеротерапии, вызванное, как правило, некорректным наложением компрессионного бандажа или неправильным его ношением пациентом, когда бандаж скатывается, образуя острый, травмирующий поверхностные вены, край.
Особенно часто подобное осложнение развивается склеротерапии вен верхней трети бедра, промежности или ягодичной складки.
Избежать поверхностного тромбофлебита можно, размещая прокладку выше верхнего края бинта вдоль большой подкожной вены, что создает постепенный переход от сжатой вены к несжатой и снижает риск повреждения вены краем бинта.Если поверхностный тромбофлебит все же случился, он устраняется повторным бинтованием, наложении резиновой прокладки поверх тромбированной вены, а также интенсивной ходьбой.
Тромбофлебит глубоких вен
Довольно редкое осложнение, встречающееся чаще всего у пациентов, которые в прошлом уже переносили тромбоз глубоких вен.
Ограниченный тромбофлебит
Осложнение после склеротерапии, возникающее в тех случаях, когда не получилось полностью освободить вену во время введения склерозанта, а также в случае некорректной компрессии в области инъекций.
Ограниченный тромбофлебит лечится корректной компрессией и активной ходьбой.
Вторичные телеангиоэктазии
Довольно частое осложнение (примерно 15% от общего количества), проявляющееся в виде тонких внутрикожных сосудов красного цвета (телеангиоэктазий), возникающих после склеротерапии.
Чаще всего телеангиоэктазии самостоятельно исчезают в течение нескольких месяцев после процедуры склеротерапии.
Источник: https://www.BioKrasota.ru/plastic/oslozhneniya_posle_skleroterapii.html
Планируете склеротерапию? Памятка пациенту
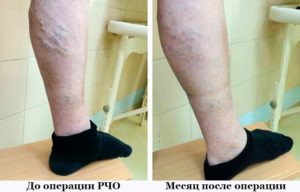
Современное лечение варикозной болезни — это комплексное применение наиболее эффективных методов, направленных на устранение варикоза и восстановления качества жизни.
Наиболее важным компонентом эффективного лечения варикозной болезни и хронической венозной недоcтaтoчности является эластическая компрессия не только на период лечения, но и на некоторое время после него и в некоторых случаях на более длительный срок. Эластическая компрессия создается компрессионным трикотажем или эластическими бинтами paзличной степени растяжимости.
Определенное значение имеет курсовая медикаментозная терапия венотонизирующими препаратами. Необходимым условием эффективного лечебного процесса является рационализация физической нагрузки, правильная организация труда и отдыха
Склеротерапия (компрессионное флебосклерозирование) — метод удаления варикозных вен, заключающийся во введении в их просвет специальных препаратов-склерозантов с последующей компрессией эластическими бинтами или компрессионным трикотажем.
Склерозант вызывает разрушение внутренней стенки варикозно расширенной вены, компрессия создает условия для полного закрытия (склеивания или облитерации) просвета вены.
В течение 2-6 месяцев после склеротерапии происходит формирование тонкого соединительнотканного тяжа и его практически полное рассасывание в течение 1-1,5 лет, что подтверждено гистологическими исследованиями. Обычно сеансы склеротерaпии проводятся один раз в неделю.
При этом необходима 7-дневная круглосуточная эластическая компрессия после каждого сеанса склеротерапии на протяжении всего периода лечения и дневная эластическая компрессия на срок 1-3 месяца после последнего сеанса. Продолжительность лечения зависит от стадии и формы заболевания и определяется флебологoм.
В среднем требуется 3-6 сеансов для каждой ноги и от 3 до 20 инъекций склерозанта за один сеанс. Положительный косметический результат лечения проявляется через 2-8 недель после окончания склеротерапии. В некоторых случаях, для лучшего косметического результата, интервалы между сеансами склеротерапии увеличиваются до 3-10 недель.
Наиболее длительное лечение при множественных телеангиэктазиях и/или ретикулярных венах (поверхностные вены диаметром до 3 мм, «питающие» телеангиэктазии) и большой распространенности поражения.
Сеанс склеротерапии может быть несколько болезненен (чувство покалывания и слабого жжения), поэтому используются наиболее качественные одноразовые материалы последнего поколения ведущих производителей /Terumo, Microlance/(иглы, шприцы).
Пациенты должны наблюдаться у флеболога не менее 6 месяцев после окончания склеротерапии.
Компрессионная терапия подразумевает использование компрессионного трикотажа в виде чулок, колготок, гольфов или эластических бинтов различной степени растяжимости. В зависимости от силы создаваемого давления существует четыре функциональных класса компрессионного трикотажа.
Во время склеротерапии желательно использовать компрессионный трикотаж 2 функционального класса. Эластические бинты разделяют по степени растяжимости: большой, средней и малой. Врач-флеболог назначает Вам степень компрессии лечебного трикотажа, а специалисты по трикотажу подбирают Вам его.
Компрессионная теpaпия является незаменимой при всех формах и стадиях варикозной болезни.Медикаментозная терапия направлена на повышение тонуса венозных и лимфатических сосудов, укрепление сосудистой стенки, улучшение условий циркуляции крови.
Применяются лекарственные препараты, относящиеся к группе венотоников и ангиопpoтeкторов.
Все виды современного лечения варикозной болезни: склеротеpaпия, комбинированное лечение, малоинвазивные операции имеют строгие показания и предусматривают полное удаление варикозно расширенных вен. Этo не значит, что наносится какой-либо ущерб кровообращению ног, напротив. После удаления варикозно расширенных вен венозный отток улучшается за счет множества здоровых вен.
ЧТО ПРЕДСТАВЛЯЮТ СОБОЙ СКЛЕРОЗИРУЮЩИЕ ПРЕПАРАТЫ? КАКИЕ ОСЛОЖНЕНИЯ ВОЗМОЖНЫ ПРИ ИХ ИСПОЛЬЗОВАНИИ?
Флебосклерозирующие препараты (или склерозанты — специально разработанные вещества на основе спиртов) предназначенные для внутривенного введения. Склерозанты вызывают разрушение внутреннего (эндотелиального) слоя вены и ее значительное сужение, что создает условия для склерооблитерации (склеивания) и полного закрытия венозного сосуда.
Склерозанты производятся известными крупными фармацевтическими компаниями мира. В России зарегистрированы и используются следующие склерозанты: Этоксисклерол (Aethoxysclerol) /Крейслер, Германия/, Фибро-Вейн (Fibrо-Vеin)/STD, Англия/.
Препарат, его концентрация и объем подбираются только врачом индивидуально для каждого пациента! При правильном использовании склерозант вызывает только местное действие и его общее токсическое воздействие на организм исключено.
При попадании небольшого количества склерозанта в глубокую венозную систему происходит его быстрое растворение (кровоток в глубоких венах намного выше, чем в пoвepxнoстныx) без местного и общего повреждающего действия.
КАКИЕ ПРАВИЛА НЕОБХОДИМО СОБЛЮДАТЬ ВО ВРЕМЯ ПРОХОЖДЕНИЯ КУРСА СКЛЕРОТЕРАПИИ?
У каждого пациента лечение протекает индивидуально и зависит от длительности заболевания, характера варикозного расширения, состояния окружающих тканей и скорости венозного кровотока в конечности. Но существуют определенные правила поведения, общие для всех пациентов.
Обращайте внимание на процесс эластического бинтования ноги с самого начала лечения, так как это создает необходимую при проведении склеротерапии лечебную компрессию! Необходимо научиться правильно накладывать эластический бинт.
Наибольшее давление бинта (степень его натяжения) должна быть в области лодыжки, далее кверху сила натяжения бинта незначительно уменьшается.
Верхний уровень наложения эластического бинта должен быть на 5-10 см выше места наиболее верхней инъекции или индивидуально определяется Вашим врачом.После сеанса склеротерапии Вам необходима 30-40 минутная (минимум) прогулка! На протяжении всего периода лечения надо больше ходить, меньше сидеть, и, особенно, стоять. В случае «сидячей» или «стоячей» работы Вам необходимо делать 5 минутные перерывы для ходьбы или специальных упражнений.
Первый раз снимать эластический бинт для того, чтобы помыть ногу можно через сутки после сеанса склepoтeрапии: лежа или сидя нога разбинтовывается, моется теплой или прохладной водой с мылом, вытирается насухо и в приподнятом положении снова забинтовывается или надевается лечебный компрессионный трикотаж. Душ лучше принимать сидя. Если у Вас сухая кожа или появилось ее раздражение от эластических бинтов, нужно смазать кожу ног после мытья любым, удобным для Вас питательным кремом.
Каждое утро, перед тем как встать с постели, необходимо тщательно перебинтовать ногу или одеть компрессионный трикотаж. Эластические бинты необходимо стирать по мере зaгpязнения (но не реже 2-х раз в неделю). Удобно иметь два бинта (если нет компрессионного трикотажа).
При наличии компрессионного трикoтажа эластические бинты нужны только для проведения процедуры склеротерапии и в первые сутки после нее. На второй день после процедуры склеротерапии появляются «синяки» (иногда очень яркие и обширные), слегка болезненные при надавливании уплотнения, связанные с терапевтическим действием склерозантa на венозную стенку.
Если появляется отек в области голеностопного сустава или болевые ощущения, чувство «распирания» в ноге (в первые сутки после сеанса склеротерапии), то необходимо снять бинт, расправить все складки бинта и полностью перебинтoвать ногу, но не ранее чем через 2 часа после сеанса. Далее, желательно пройтись в течение 30-60 минут.
При использовании компрессионного лечебного трикотажа подобные ситуации не возникают. В редких случаях у пациентов с большим объемом распространения варикозного поражения вен в первые сутки после склеротерапии появляется чувство легкого недомогания и/или головокружения, повышается тeмпepaтуpa тела до 37-38 С.
Эти изменения самочувствия быстро проходят после приема одной таблетки (500 мг) Аспирина, Панадола или Эффералгана (после еды). При головокружении необходимо несколько минут посидеть или полежать. Обо всех изменениях самочувствия на время прохождения курса склеротерапии необходимо информировать Вашего лечащего врача.
На всем время лечения необходима постоянная лечебная компрессия (ношение компрессионного трикотажа или эластических бинтoв) на дневное время. Продолжительность компрессии в ночное время определяется врачом.
Если врач не акцентирует Ваше внимание на этом, то круглосуточная компрессия осуществляется в течение 7 суток после сеанса склеротерапии, далее — только в дневное время. При этом на ночь нога бинтуется слабее, утром перебинтoвывается сильнее.Пациентам с полными ногами в дневное время целесообразно нaдeвaть эластические шорты («велосипедки» или специальное утягивающее белье) для лучшей фиксации бинтов на бедрах.
На весь период лечения необходимо исключить горячие ванны, бани, сауны, любые другие тепловые и солнечные процедуры (включая солярий), а также «разогревающие» мази, компрессы; массаж ног; силовую физическую нагрузку (тренажеры с отягощениями); подъем тяжестей, ношение тяжелых сумок.
Перед каждым посещением врача необходимо за 2 часа снимать лечебный трикотаж (эластичный бинт).
Необходимость приема венотоников определяется лечащим врачом. Желательно воздержаться от приема алкоголя в день сеанса склеротерапии.
КАКИЕ ПОБОЧНЫЕ РЕАКЦИИ И ОСЛОЖНЕНИЯ ВОЗМОЖНЫ ПРИ ЛЕЧЕНИИ МЕТОДОМ СКЛЕРОТЕРАПИИ?
Сильные боль и жжение после введения склерозанта возникают очень редко и проходят быстро. Чаще пациентами отмечается незначительное жжение или «пощипывание» в течение 1-2-х часов после инъекций.
Сильный отек ноги в подавляющем большинстве случаев связан с неправильным бинтованием, поэтому важно научиться правильно бинтовать ногу при использовании эластических бинтов.
При использовании компрессионного трикотажа — практически не встречается.
Аллергические реакции встречаются крайне редко и в основном у пациентов, ранее имевших аллергические реакции на какие-либо лекарственные препараты. Поэтому важно сообщить врачу об этом. Аллергические реакции снимаются специальной медикаментозной терапией.
Образование «пузырей» встречается в 0,5-1% случаев. Является результатом попадания склерозанта в мелкие внутрикожные сосуды (капилляры). «Пузыри» обрабатываются концентрированным раствором перманганата калия и проходят бесследно в течение нескольких дней.
Возвратные телеангиэктазии представляют собой очень мелкие красные сосуды в местах склерозированных вен. Могут появляться в сроки от 2-х до 4-х недель после лечения и исчезают в течение последующих 2-6 месяцев.
Встречаются приблизительно у 30% женщин, использующих (или принимавших недавно) гормональные контрацептивы и у 2-4% всех остальных пациентов. Чаще встречается при использовании эластических бинтов, чем лечебного трикотажа.
Специального лечения, как правило, не требуется, иногда увеличивается курс приема венотонизирующих препаратов.
Некроз кожи — очень редкое осложнение, возникающее при попадании значительного количества склерозанта в подкожную клетчатку. Может быть обусловлен аномальным перераспределением кровотока (артериовенозное шунтирование) в месте введения склерозанта. На фоне местного лечения полностью заживает в сроки 4-6 недель, но остается нежный рубец. Возможна последующая косметическая коррекция рубца.
Длительно непроходящая гиперпигментация встречается приблизительно у 2% пациентов. Около 10% пациентов имеют умеренную гиперпигментацию на срок 6 месяцев после лечения; полностью исчезающую через 10-12 месяцев. В некоторых случаях целесообразно проведение косметических процедур для ускорения процесса нормализации окраски кожи.Тромбоз глубоких вен является крайне редким осложнением и наблюдается у одного из 10000 пациентов (по данным литературы). Чаще встречается у людей, перенесших ранее тромбоз глубоких вен, на фоне тромбофилических состояний и онкологических заболеваний. Требует тщательного обследования и лечения в условиях хирургического стационара, так как возможна тромбоэмболия легочной артерии.
Пояснения
Склеротерапия, безусловно, подразумевает не удаление вен, а инициацию в вене необратимых процессов, вызывающих ее запустение и последующую облитерацию (замещение просвета вены соединительной тканью).
Статья добавлена 1 февраля 2013 г.
Источник: https://volynka.ru/Articles/Text/67
Почему на венах рук и ног появляются шишки и что делать в таких случаях?
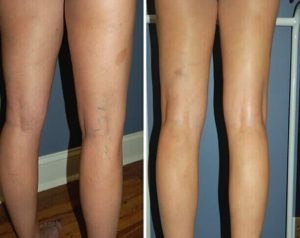
Сосудистые хирурги и флебологи отмечают, что люди, столкнувшиеся с варикозным расширением вен, зачастую обращаются к ним не в том момент, когда неприятность только появляется, а тогда, когда осложнения и изменения находятся на стадии подчеркнутой выраженности.
Если на венах образуются шишки, то это прямое свидетельство того, что заболевание решительно прошло стадию начальных изменений, и пациент пребывает на этапе трофических нарушений. В таких случаях придется применять целый арсенал лечебных средств.
Ну пути к образованию уплотнений и воспаления
Шишка на вене – это всегда определенный дискомфорт, в частности из-за боли. Самая распространенная причина появления шишек и выступающих вен в области нижних конечностей – варикозное расширение вен.
Шишка на руках нередко является результатом постоянных физических нагрузок, которым подвергаются верхние конечности. Иной момент – застой крови в венозных сосудах из-за того, что руки преимущественно пребывают в опущенном положении.
Варикозная болезнь вен проявляется в:
- утолщении их стенок;
- уменьшении эластичности;
- увеличенном в диаметре просвете.
Позже появляются узлы, локальные аневризмоподобные расширения. Это и есть шишки на венах, которые мы замечаем.
Опасность подобного рода уплотнений в том, что может иметь место разрыв сосуда из-за воздействия внешних факторов, а вследствие этого открывается кровотечение.
Флебит, как правило, касается нижних конечностей. Это заболевание связано с воспалительным процессом стенок кровеносных сосудов.
Развитие флебита происходит чаще всего на фоне варикозной болезни. Дополнительный риск заключается в том, что флебит нередко может трансформироваться в тромбофлебит, когда происходит образование тромба в кровеносных сосудах.
К врачу-флебологу следует обращаться именно в тот момент, когда только ощущается дискомфорт в венах. То есть, еще до образования расширенных узловатой формы венозных шишек. Существует немало признаков, которые будут свидетельствовать о заболевании вен в нижних конечностях.
Среди прочих о таких нарушениях говорит наличие:
- болей в ногах, они четко проявляются, когда человек испытывает определенные физические нагрузки;
- присутствие усталости, которая ощутима в ногах ближе к концу дня;
- появления сосудистого рисунка – так называемой «сетки».
Определяющим фактором успешности всей терапии будет своевременная консультация у специалиста, если она будет иметь место еще до серьезных проявлений заболеваний варикозного характера.
Шаг следующий — развитие тромбофлебита
Образование кровяных сгустков, перерастающих в уплотнения, которые именуют «шишками», называют тромбофлебитом. Сгустки закупоривают просвет в подкожных сосудах. В тоже время имеет место воспаление венозной стенки. В результате возрастает вязкость крови, затрудняется венозный отток.
Зачастую локализацией болезни является участок от нижней трети бедра, нередко – и от верхней трети голени. Как утверждают флебологи, теоретически любая часть тела может быть подвергнута данной болезни.
В 95% случаев тромбофлебит касается большой подкожной вены, в остальных случаях болезнь поражает малую подкожную вену.
Сопутствующие симптомы заболевания:
- местная гипертермия;
- ощупывание уплотнений;
- выраженная болезненность;
- покраснение (гиперемия) измененной варикозом вены;
- общая слабость.
Почему они еще и болят?
Боль, возникающая в области шишек, связана с работой клапанов, точнее – с нарушением этой работы. При повреждении, нормальное течение крови нарушается, в венах происходит повышение давления, которое отражается и на стенках сосудов.
Бывают случаи, когда под влиянием данного давления сосуды скручиваются. Это явление особенно болезненное. Но это бывает тогда, когда болезнь пребывает на запущенной стадии.
Шарики в сосудах
Есть один особый случай, на котором следует остановиться отдельно. В сосуде в определенных случаях можно нащупать шарик-шишку, это возможно в ходе проведения укола или после забора крови из вены.
Этот шарик – свидетельство развития болезни, известной, как кубитальный флебит. В таких случаях прибегают к использованию гепариновой мази, геля «Лиотон».
Больному необходимо почаще двигать рукой. На место повреждения накладывают эластичный бинт.
Иные провоцирующие факторы
Венозная система подвергается и ряду иных заболеваний, результатом которых является появление набухания и вздутия вен. К таким относится атеросклероз.
В таком случае обязательно следует обратиться к врачу, терапия этого заболевания всегда проходит легче и эффективнее именно на начальной стадии.
Поскольку шишки чаще всего являются следствием варикоза, следует отметить, что первичными причинами является неправильный образ жизни.Во-первых, речь идет о питании, малой подвижности или чересчур больших физических нагрузках. Во-вторых, к варикозному расширению вен ведет использование тесной обуви, высоких каблуков, а также тесной одежды.
Консультация у врача-флеболога
Главный приоритет консультации – ее скрупулезная детальность. Флеболог в ходе осмотра и беседы должен:
- уточнить характер жалоб;
- составить представление об образе жизни пациента и о характере питания и особенностях пищевых привычек;
- получить информацию о возможных перенесенных заболеваниях;
- узнать о возможной наследственной предрасположенности;
- ознакомиться с результатами ранее проводимых обследований;
- провести осмотр и назначить соответствующие обследования.
Очень важным с точки зрения эффективности лечения является сбор анамнестических сведений. Они предоставляют возможность правильно установить этиологию заболевания, а следовательно – подобрать оптимальную схему терапии или набор профилактических процедур.
В обязанность флеболога также входит установка локализации патологического процесса, а также определение степени тяжести заболевания.
Чтобы правильно поставить диагноз врачу необходимо назначить ряд базовых и дополнительных обследований.
В перечне основных и дополнительных обследований:
- анализ крови – биохимический и клинический;
- коагулограмма – анализ способности крови к свертыванию;
- УЗИ;
- УЗДГ (ультразвуковая допплерография) сосудов нижних конечностей;
- флебография;
- дуплексное ангиосканирование;
- радиоизотопное сканирование;
- МРТ (магнито-резонансная томография) сосудов нижних конечностей.
Естественно, не все исследования понадобятся. Необходимые выбирает и назначает врач после одной-двух консультаций. Именно постановка верного диагноза дает возможность сформировать программу терапии.
Теория терапии
Вздутые вены и сопутствующие флебологические заболевания принято лечить с помощью:
На сегодня фармакологическая отрасль предлагает не один десяток мазей, которые действуют снаружи, а также не меньшее количество таблеток, действующих, естественно, изнутри.
Немало препаратов производят на основе конского каштана, который оказывает сосудосуживающее действие. Иное популярное вещество – рутин (витамин Р). Используется и ряд иных веществ, обладающих стимулирующим для кровообращения действием. Это – омела, олеандр, экстракт ландыша.
Практика лечения
Шишки на венах – неприятность существенно опаснее, чем может показаться на первый взгляд. Чтобы избавиться от уплотнений, необходимо ликвидировать самое варикозное заболевание.
Что более существенно – уже самое появление шишки говорит о том, что медикаментозный путь терапии будет недостаточно эффективным.
Врачи в таких ситуациях чаще всего прибегают к более радикальным методам лечения уплотнений – шишек. Сюда относят лазерную хирургию, хирургическую операцию, склеротерапию.
Методика лазерной хирургии – это воздействие лучом на поврежденный участок. В результате сосуды сокращаются, при этом уменьшаются, условно говоря, самостоятельно, из-за чего не обретают завитков и излишних загибов, принимая естественную форму.
При склеротерапии прибегают к использованию специального реагента, который обеспечивает «склеивание» проблемного участка сосуда. В результате он обретает первоначальный размер и форму.
Крайней мерой считают хирургическую операцию. Этот путь выбирают в связи с возможными осложнениями болезни, как правило, – на ее поздней стадии.
Если же шишки еле заметны, то имеет смысл активно использовать специальные препараты, которые благотворно влияют на состояние вен, в частности – восстанавливают их эластичность. В числе данных препаратов:
- Троксерутин;
- Троксевазин (мазь и таблетки);
- Детралекс (в таблетках).
Шишки на венах – это варикозная болезнь в своей продвинутой стадии. Поэтому так важно «успеть» обратиться к врачу. Но шишки – не приговор, и современная медицина способна помочь избавиться от этого неприятного и опасного недуга.
Рекомендуем другие статьи по теме
Источник: https://stopvarikoz.net/varikoz/about/shishki-na-venax.html
Что такое склеротерапия геморроидальных узлов и чем она помогает
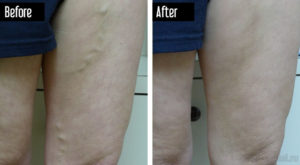
Склеротерапия геморроидальных узлов – относительно новый метод устранения болезненных шишек, позволяющий в короткий срок избавиться от проблемы без оперативного вмешательства. Однако она может вызывать определенные осложнения, поэтому проводить ее должен квалифицированный специалист. Перед выбором клиники необходимо детально изучить информацию и отзывы о ней.
Такое лечение нельзя назвать хирургическим вмешательством. Техника проведения подразумевает минимальное повреждение кожного покрова, поэтому относится к малоинвазивным.
Суть склеротерапии заключается во введении в полость шишки специального раствора, провоцирующего:
- воспаление ее стенок;
- прекращение кровоснабжения;
- рубцевание изнутри.
Впоследствии образование отмирает и выходит с каловыми массами больного.
Техника может быть проведена всем лицам, страдающим от болезненных и неприятных ощущений недуга, но им следует знать, что:
- В качестве основного метода склерозирование геморроидальных узлов применяется на 1, 2, 3 стадии.
- На четвертой проводится только в качестве подготовительного этапа перед хирургическим вмешательством (лигированием, геморроидэктомией).
- Чем больше размер шишки, тем менее оптимистичен прогноз.
- При помощи введения раствора можно лечить только внутренний геморрой.
- Она абсолютно безопасна в преклонном возрасте.
- Ее можно проводить при наличии незначительных кровотечений.
Лечение геморроя склеротерапией имеет некоторые противопоказания, это:
- беременность и лактация;
- обильные кровотечения;
- воспалительные процессы в прямой кишке;
- абсцессы, свищи, анальные трещины в районе заднего прохода;
- внешний геморрой;
- язвенные поражения кишечника.
В этом случае подбирают другую, более подходящую и безопасную методику.
Достоинства. Недостатки. Средняя стоимость
Склеротерапия геморроидальных узлов довольно популярна среди больных, которые не желают ложиться под нож хирурга и проходить длительный период реабилитации.
Эта малоинвазивная методика:
- позволяет провести удаление шишек без необходимости ложится в больницу;
- имеет относительно невысокую стоимость;
- проводится быстро;
- не требует длительного восстановления;
- практически безболезненна;
- включает возможность применения анестетиков.
Помимо преимуществ, склеротерапия геморроя имеет ряд недостатков, среди которых:
- неэффективность в запущенных случаях болезни;
- множественные осложнения;
- возможность появления рецидивов.
Хотя последнее не указывает на плохое проведение самой процедуры.
Повторное появление шишек в большинстве случаев зависит от самого пациента, который не посчитал нужным выполнять все медицинские рекомендации.
Редкие осложнения
Сразу хочется отметить, что такие жалобы возникают довольно редко (примерно в 0,2% случаев).
Больные могут заметить:
- Сильные боли. Ощущаются во время введения склерозирующего вещества или через некоторое время после.
- Выраженные кровотечения. Возникают при попадании шприца в артерию или в полость прямой кишки. Это приводит к появлению эрозий и язв.
- Боль в печени.
В сочетании со странным привкусом во рту, говорит о попадании склерозирующего препарата в артерию. Это может произойти по вине некомпетентного врача или в результате случайных движений пациента.
- Боль в простате (у мужчин). Случайное введение средства в этот орган может грозить для сильного пола воспалением простаты, вероятностью развития абсцесса.
Успех качественного проведения процедуры в большинстве случаев зависит от уровня профессионализма и опыта врача.
Во время процедуры
Особой подготовки склеротерапия при геморрое не предполагает. За несколько дней потребуется немного подкорректировать свой рацион, в соответствии с рекомендациями медперсонала.
В день назначенной процедуры необходимо провести мероприятия по очистке кишечника.
Больной укладывается на кушетку в одну из предложенных поз. Это может быть:
- горизонтально на спине с поджатыми ногами;
- на боку, ноги максимально приближены к грудной клетке;
- стоя на коленях и упираясь локтями в пол.
В просвет прямой кишки вводится специальный прибор – аноскоп, который благодаря осветительной системе улучшает видимость во время инъекции.
Шприцем прокалывают стенку геморроидального узла и медленно вводят содержимое. Ждут 2 минуты и извлекают иглу. На этом процедура заканчивается.
Во время прокола человек может ощущать легкое жжение, которое пройдет через некоторое время самостоятельно.
Анестетики по возможности лучше не применять, так как всегда существует риск врачебной ошибки, которую пациент не сможет ощутить своевременно и предотвратить осложнения.
Восстановление
По окончании больному потребуется около 2 часов провести в больнице, чтобы врачи смогли оценить его состояние.
Повторный осмотр проводят через 7 дней.
За один сеанс допускается удаление нескольких внутренних геморроидальных узлов, но не более 3. Поэтому при наличии множественных образований склерозирование геморроя потребуется повторять до устранения всех шишек.
Повторно прийти на такое лечение можно спустя 10-12 дней.
Как утверждают многие пациенты, методика действительно довольно эффективна. Положительный эффект ощущается уже через несколько дней после лечения.
Как предотвратить рецидивы
Профилактика является одним из самых важных этапов лечения. Многие пациенты жалуются, что спустя несколько лет после проведения склерозирования симптомы возобновляются.
Это происходит в том случае, если причина геморроя не была устранена. К таким относят:
- сидячую работу;
- неправильное питание;
- недостаток витаминов и минеральных веществ;
- отсутствие полноценного отдыха;
- подъем тяжестей;
- вредные привычки.
Достаточно правильно скорректировать свой образ жизни и проблема скорее всего исчезнет навсегда.
Большая часть пациентов считают склеротерапию одним из лучших методов лечения геморроидальных шишек. Она быстро и практически безболезненно воздействует на узел, который впоследствии самостоятельно отпадает и выходит с каловыми массами.
Однако метод устраняет лишь последствия болезни.
Всем, кто был вынужден лечить ее этим или любым другим способом, необходимо запомнить, что только внесение изменений в свою жизнь поможет навсегда забыть о кровотечениях, боли и зуде в заднем проходе.
Источник: https://proctologi.com/gemorroi/lechenie/skleroterapiya-uzlov.html


