Острый аппендицит
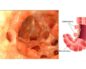
Острый аппендицит
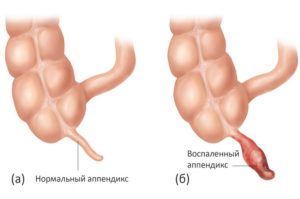
Острый аппендицит – это экстренная хирургическая патология, которая проявляется воспалением в области аппендикса (червеобразный отросток слепого кишечника).
Острый аппендицит проявляется болями в животе, тошнотой и нарушением общего состояния. Требует немедленной операции по его удалению, поздняя диагностика грозит серьезными осложнениями вплоть до летального исхода.
Причины
Аппендикс является лимфоидным органом, в нем сосредоточено большое количество иммунных клеток, он помогает осуществлять иммунную защиту органов пищеварения.
В среднем аппендикс имеет длину до 5-6см, толщину до 1 см. Отросток может располагаться как в классическом положении, отходя вниз от кишки в области правой подвздошной кости, так и лежать в других направлениях.
Это важно в диагностике проявлений аппендицита.
Причин для воспаления аппендикса достаточно:
- закупорка его плотными каловыми массами,
- закупорка плотными фрагментами пищи (косточки, семечки, плотные куски пищи),
- разрастание тканей,
- увеличение лимфоидных зон, лимфоузлов с закупоркой просвета,
- тромбоз сосудов,
- проявления аллергии,
- инфекции кишечника,
- нахождение на жестких диетах, нерациональное питание,
- наследственная предрасположенность, стрессы, вредные привычки,
- переход инфекции с других органов (у женщин – с органов малого таза).
Виды аппендицита
По длительности и остроте процесса выделяют острый и хронический аппендицит.
Острый аппендицит, исходя из стадии процесса и длительности течения разделяют на:
- катаральную стадию, она длится первые 6 часов,
- флегмонозную стадию, она длится до конца первых суток,
- гангренозную стадию, ее длительность до конца 3-х суток,
- перфорация аппендикса и перитонит, характеризуется разрывом или расплавлением стенок и выходом содержимого в брюшную полость с формированием перитонита.
Симптомы острого аппендицита
Заболевание имеет четкую стадийность и тяжесть его зависит от длительности воспаления, однако, определить ее может только хирург.
Для пациента важно выявление опасных симптомов, которые бы указывали на острый аппендицит. К ним относят:
1. Первые признаки аппендицита:
- боли в области желудка или подложечкой, вокруг пупка или разлитого характера,
- боль постепенно на протяжении 3 часов перетекают в правый бок, в область подвздошной кости.
- боли сильные, активизируются при вставании и ходьбе, лежа на левом боку.
- в положении на правом боку боль уменьшается.
2. Возникновение боли вечером или в ночь, реже в утренние часы
3. На фоне боли возникают тошнота и необильная, однократная рвота, могут быть понос или запоры.
4. На фоне боли постепенно повышается температура, ухудшается состояние, возникают вялость, блеск глаз, бледность, обложенность языка.
Даже при отсутствии всех описанных симптомов, кроме боли в животе, если она длится более 4-6 часов, необходима госпитализация и осмотр хирургом.
Возрастные симптомы аппендицита
- Дети: быстрое нарастание проявлений. Температура тела чаще высокая. Рвота и диарея более ярко выражены. Раннее возвращение к режиму полноценной физической активности.
- Пожилые: стертость проявлений аппендицита может быть причиной несвоевременной диагностики и госпитализации.
- Беременные: диагностика затруднена, т. к. червеобразный отросток смещен беременной маткой вверх, что приводит к изменению типичного расположения болей, а расположение его за маткой – к снижению выраженности признаков раздражения брюшины. Внутриутробная гибель плода возникает в 2–8,5 % случаев.
Диагностика
Не смотря на все достижения медицины, не всегда легко поставить диагноз острого аппендицита. Он складывается из:
- жалоб и типичного начала болезни,
- данных осмотра и выявлении особых симптомов при прощупывании брюшной полости,
- данных экспресс-анализов крови и мочи,
- дополнительных инструментальных данных (УЗИ, рентген, диагностическая лапароскопия).
При типичном расположении червеобразного отростка обычно диагноз устанавливают быстро, а вот при его нетипичной локализации его необходимо отличать от:
Диагностикой должен заниматься только врач-хирург в приемном отделении хирургического стационара, для женщин и девочек обязательна консультация гинеколога.
Первая помощь при остром аппендиците
Для аппендицита крайне важно правильно оказать первую помощь, чтобы в дальнейшем не смазать клиническую картину и не затруднить диагноз.
При болях можно принять спазмолитики – но-шпу или папаверин, не более 2 таблеток, и только 1 раз. Далее необходимо обращение к хирургу или вызов неотложки.
Категорически запрещено:
- применение анальгина и его содержащих препаратов,
- применение кеторола, нимесулида или НПВС (нурофен, индометацин).
- применение тепла на живот, грелок, компрессов,
- применение слабительных, клизм, народных средств,
- применение антибиотиков и кишечных антисептиков (нифуроксазид).
Методы лечения
Сегодня единственным методом лечения острого аппендицита является операция по удалению аппендикса – аппендэктомия. Ее проводят двумя методами:
- классическая операция с разрезами,
- лапароскопия с проколами брюшной стенки и удалением отростка манипуляторами при визуальном контроле.
Операцию проводят в срочном порядке, после проведения в течение 1-2 часов экстренной предоперационной подготовки – анализов крови и мочи, осмотра и опроса больного с выявлением аллергии и проблем со здоровьем.
Операция проводится под общим наркозом, длится она от получаса до нескольких часов в зависимости от тяжести и осложнений.
В неосложненных случаях предпочтение отдают лапароскопии. После нее почти нет швов и восстановление идет быстрее. При подозрении на гангренозную форму и перфорацию могут применять классические и расширенные операции.
После операции первые сутки показан строгий постельный режим и легкое питание, постепенно режим расширяется. Швы снимают через неделю, выписка в пределах 5-10 дней.Подробнее о диете после острого аппендицита — в нашей отдельной статье.
Осложнения острого аппендицита
Аппендицит – коварное заболевание, часто дающее серьезные осложнения. К ним относят
- абсцессы в области аппендикса или в брюшной полости,
- развитие гнойного перитонита, спаечных процессов,
- формирование аппендикулярного инфильтрата с невозможностью удаления аппендикса без травмы соседних органов.
Также могут развиваться воспаления в области сосудов, тромбозы вен, отходящих от аппендикса. Такие осложнения могут нарушать функции печении и даже вызвать летальный исход.
Профилактика
Методов специфической профилактики острого аппендицита не разработано. Необходимо правильное питание, рациональный режим и своевременное обращение за помощью к врачу при возникновении боли животе.
Источник: https://www.diagnos.ru/diseases/jekat/appendicit
Острый аппендицит


страница » Болезни » Острый аппендицит
Аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Одно из наиболее частых заболеваний брюшной полости, требующих хирургического лечения.
ИсторияВпервые описание червеобразного отростка встречается в трудах Леонардо да Винчи, а также Андреаса Везалия в XVI веке. Позже европейскими врачами описаны случаи находок воспалённого червеобразного отростка на вскрытиях.
Этому не придавали большого значения, так как считали, что аппендицит есть следствие воспаления слепой кишки.
В XIX веке британские хирурги Брайт и Аддисон подробно описали клинику острого аппендицита и привели доказательства существования данного заболевания и его первичности по отношению к воспалению кишки.
Это коренным образом изменило тактику при лечении больных острым аппендицитом, поставив на первое место оперативное лечение. Первую достоверную аппендэктомию выполнил в 1735 году в Лондоне королевский хирург, основатель госпиталя Святого Георгия Claudius Amyand.
В России первая операция удаления червеобразного отростка была сделана в 1888 г., провёл её врач К. П. Домбровский в Петропавловской больнице. Активно же оперировать аппендицит начали только в 1909 году, после Съезда российских хирургов.
Частота и распространение
Аппендицит проявляется в любом возрасте, однако чаще в возрасте 10—30 лет, частота встречаемости у детей не более 1-3 %; болеют и мужчины, и женщины.
Заболеваемость острым аппендицитом составляет 4—5 случаев на 1000 человек в год. Среди острых хирургических заболеваний органов брюшной полости острый аппендицит составляет 89,1 %, занимая среди них первое место.
Острый аппендицит — наиболее частая причина развития перитонита.
Этиология и патогенез
Основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической обтурации его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), гиперплазия лимфоидных фолликулов. Реже происходит обтурация инородным телом, опухолью или паразитом.
Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу сосудов, некрозу стенки червеобразного отростка, что в свою очередь может приводить к перфорации стенки отростка (возникновению отверстия, «аппендицит лопнул», по народной терминологии) — внутрибрюшная катастрофа, которая приводит к излиянию гнойного содержимого, содержащего огромное количество микробов, в стерильную брюшную полость. Возникает угрожающее жизни больного осложнение — разлитой гнойный перитонит. В некоторых случаях при несвоевременном оказании медицинской помощи у больных могут возникать и другие осложнения: периаппендикулярный инфильтрат, периаппендикулярный абсцесс, острый пилефлебит.
Хронический аппендицит — редкая форма аппендицита, развивающаяся после перенесённого острого аппендицита, характеризующаяся склеротическими и атрофическими изменениями в стенке червеобразного отростка. Некоторыми исследователями допускается возможность развития первично-хронического аппендицита (без ранее перенесённого острого), но в то же время, многими авторами исключается наличие хронического аппендицита.
Клинические проявления
Боль в животе, сначала в эпигастральной области или околопупочной области; нередко она имеет нелокализованный характер (боли «по всему животу»), через несколько часов боль мигрирует в правую подвздошную область — симптом «перемещения» или симптом Кохера. Несколько реже болевое ощущение появляются сразу в правой подвздошной области.
Боли носят постоянный характер; интенсивность их, как правило, умеренная. По мере прогрессирования заболевания они несколько усиливаются, хотя может наблюдаться и их стихание за счет гибели нервного аппарата червеобразного отростка при гангренозном воспалении.
Боли усиливаются при ходьбе, кашле, перемене положения тела в постели.Отсутствие аппетита;Тошнота, рвота 1-2 кратная и носит рефлекторный характер.
Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита;Подъём температуры до 37-38 °С
Возможны: жидкий стул, частое мочеиспускание
Острый аппендицит при беременности
Острый аппендицит — самая частая причина неотложных хирургических вмешательств у беременных. Частота острого аппендицита у беременных: 1 случай на 700—2000 беременных.
Анатомо-физиологические особенности женского организма затрудняют своевременную диагностику аппендицита. Это приводит к большей частоте развития осложнённых форм, что может привести к прерыванию беременности и гибели плода.
Правильной хирургической тактикой является ранняя аппендэктомия у беременных. Она позволяет избежать осложнений и спасает как жизнь матери, так и ребёнка.У беременных при остром аппендиците отмечается острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье).
Диагностика
Клинические признаки и симптомы
- болезненность в правой подвздошной области при пальпации;
- напряжение мышц в правой подвздошной области при пальпации;
- болезненность передней стенки ампулы прямой кишки за счёт наличия выпота в кармане Дугласа, или в дугласовом пространстве при ректальном исследовании;
- симптом Бартомье-Михельсона — болезненность при пальпации слепой кишки усиливается в положении больного на левом боку;
- симптом Воскресенского — врач левой рукой натягивает рубашку больного за нижний край (для равномерного скольжения). Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;
- симптом Клемма (Klemm) — скопление газа в илеоцекальном отделе кишечника, определяемое при рентгенологическом исследовании;
- симптом Раздольского (Менделя-Раздольского) — при перкуссии брюшной стенки определяется болезненность в правой подвздошной области;
- симптом Ровзинга (Rovsing) — появление или усиление болей в правой подвздошной области при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки;
- симптом Ситковского — возникновение или усиление болей в правой подвздошной области в положении больного на левом боку;
- симптом Черемских-Кушниренко (Караваевой) — усиление болей в правой подвздошной области при кашле;
- симптом Щёткина — Блюмберга — обратная чувствительность, усиление боли при резком отнятии руки, по сравнению с пальпацией;
Лапароскопия
Диагностическая лапароскопия показана в сомнительных случаях, может переходить в лечебную лапароскопию (лапароскопическую аппендэктомию).
При остром аппендиците наблюдаются неспецифические изменения анализов крови, характерные для воспалительной реакции как таковой: Повышение числа лейкоцитов в крови, повышение скорости оседания эритроцитов, подъём С-реактивного белка после первых 12 часов, небольшое количество эритроцитов и лейкоцитов в моче («токсические изменения мочи»).
Ультразвуковое исследование при остром аппендиците не всегда специфично. Наиболее частый ультразвуковой признак острого аппендицита — наличие свободной жидкости в правой подвздошной ямке (то есть, вокруг отростка) и (или) в полости малого таза (наиболее отлогом месте брюшной полости) — симптомы местного перитонита.
Аппендицит необходимо дифференцировать со следующими заболеваниями: пиелонефрит, почечная колика, острый сальпингоофорит (аднексит), апоплексия яичника, разрыв кисты яичника, внематочная беременность, острый эндометрит, воспаление дивертикула Меккеля, прободная язва, обострение язвенной болезни, гастрит, энтерит, колит, кишечная колика, холецистит, панкреатит, кетоацидоз, кишечная непроходимость, пневмония, болезнь Крона, геморрагический васкулит (болезнь Шенляйна — Геноха), пищевое отравление и др.
Лечение
На догоспитальном этапе запрещается: применять местное тепло (грелки) на область живота, вводить наркотики и другие болеутоляющие средства, давать больным слабительное и применять клизмы.
Постановка диагноза острого аппендицита является показанием к проведению экстренного оперативного лечения.
Источник: https://www.klinika29.ru/diseases/ostryy-appenditsit/
Острый аппендицит — причины, симптомы, лечение, операция, осложнения, диагностика
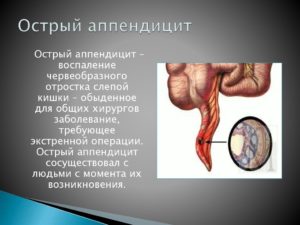
Острый аппендицит представляет собой развившийся в червеобразном отростке слепой кишки воспалительный процесс, который может иметь несколько морфологических разновидностей. На сегодняшний день любая из них является показанием к неотложному хирургическому вмешательству.
Причины и патогенез аппендицита
Развитие аппендицита традиционно связывают с активацией находящихся в кишечнике микроорганизмов на фоне закупорки просвета аппендикса опухолью, каловым камнем, кишечным паразитом либо гиперплазированным лимфоидным фолликулом.
Обтурация отростка закономерно приводит к усиленному скоплению в нем кишечной слизи, содержащей в себе ряд условно-патогенных бактерий. Их активный рост и вызывает воспаление, вследствие которого может произойти ишемия стенок аппендикса, их некроз либо нагноение с формированием абсцесса, а затем и флегмоны.
Помимо этого, усиливающееся давление слизи в отростке может способствовать его перфорации с возникновением разлитого перитонита.
Причиной гангренозного аппендицита может являться тромбоз аппендикулярной артерии, что чаще встречается у больных сахарным диабетом, а также у пожилых людей.
Морфологическая картина острого аппендицита
На сегодняшний день специалисты различают две основных формы острого аппендицита – простой и деструктивный. Деструктивный, в свою очередь, разделяется на флегмонозный, гангренозный и перфоративный аппендицит.
1. Простой катаральный аппендицит характеризуется утолщением отростка и его инфильтрацией лейкоцитами. В крови пациента обнаруживаются типичные лабораторные признаки воспалительного процесса, такие как лейкоцитоз, увеличение времени оседания эритроцитов, сдвиг лейкоцитарной формулы в левую сторону.
2. Для флегмонозной формы аппендицита характерно наличие гнойного отделяемого в просвете кишечника, а также более выраженные местные изменения, признаки язвенных дефектов на поверхности аппендикса.
3. Гангренозным считается аппендицит, при котором отросток подвергается кислородному голоданию и появлению участков некротизированной ткани. Внешне некроз выглядит как грязно-зеленые или коричневые участки на поверхности аппендикса.4. Перфоративный аппендицит возникает при повышенном давлении внутри закупоренного отростка, когда некротизированный участок просто выдавливается в брюшную полость. Туда же изливается его инфицированное содержимое, вызывая тяжелый гнойный перитонит.
При определенных условиях, иногда происходит отграничение воспаленного червеобразного отростка с формированием инфильтрата подвздошной области. Это так называемый «хронический аппендицит», который ведут на начальном этапе консервативно.
Симптомы аппендицита
Симптомы острого аппендицита зависимы от каждой конкретно взятой формы болезни, но начало воспалительного процесса, как правило, сходно.
Пациенты отмечают умеренно выраженную боль в верхних отделах живота (эпигастрии), которая постепенно опускается, локализуясь уже в правой подвздошной области – так называемый симптом «перемещения болей», или симптом Кохера-Волковича. Этот симптом отмечается приблизительно в половине случаев.
Нередко боли при аппендиците могут изначально беспокоить в районе пупка или сразу в правой подвздошной области. При этом боль, как правило, не иррадиирует, усиливаясь по мере развития болезни.
На конечных же стадиях некротического аппендицита болевой синдром уменьшается с сохранением всех остальных клинических и лабораторных признаков.
Это говорит лишь о том, что в зону ишемии вошли и участки, имеющие нервные окончания.
Несколько позже присоединяется тошнота, рвота. В отдельных случаях отмечают поносы или запоры, температура может носить субфебрильный характер или подниматься до крайне высоких цифр. Присутствуют явления общей интоксикации.
При объективном осмотре отмечается локальное напряжение мышц передней брюшной стенки.
Выявляются положительные симптомы аппендицита:
|
|
|
|
|
|
|
При атипичном расположении червеобразного отростка клиническая картина изменяется, затрудняя диагностику острого аппендицита.
Аппендикс может располагаться подпеченочно, ретроцекально, латерально, медиально.
При тазовом расположении отростка, аппендицит симулирует заболевания моче-половой сферы и требует консультации гинеколога, уролога с проведением дополнительных методов исследования.
Еще более редким случаем, является такая аномалия, как транспозиция внутренних органов. При этом червеобразный отросток, а значит и вся симптоматика, смещаются в левую подвздошную область.
Осложнения острого аппендицита
- аппендикулярный инфильтрат,
- аппендикулярный абсцесс,
- перфорация червеобразного отростка,
- абсцесс малого таза,
- пилефлебит (гнойное воспаление воротной вены),
- перитонит,
- сепсис,
- забрюшинная флегмона,
- тромбоз вен малого таза.
Лечение острого аппендицита
На современном этапе развития медицинской науки консервативное лечение острого аппендицита в большинстве случаев не представляется возможным. Поэтому, при подозрении на данное заболевание, пациента безоговорочно госпитализируют в стационар для проведения операции – экстренной аппендектомии.
Диагноз ставится клинически, на основании жалоб, анамнеза, данных объективного осмотра. Вспомогательным методом является наличие лейкоцитоза в общем анализе крови. При сомнениях у хирурга, возможно динамическое наблюдение за пациентом не более 2-х часов с повторной оценкой симптоматики и изменений в общем анализе крови.
В трудных случаях подтвердить или опровергнуть диагноз позволяет диагностическая лапароскопия.
Аппендэктомия при неосложненном течении выполняется из небольшого (обычно до 10 см) разреза в правой подвздошной области. Визуализируют воспаленный аппендикс, пересекают брыжейку, а затем сам червеобразный отросток. Иногда эту манипуляцию выполняют одномоментно.Культю отростка погружают внутрь слепой кишки кисетным швом и сверху дополнительно укрепляют Ζ-образным швом. После санации брюшной полости послойно ушивают рану. При умеренном воспалении и незначительном количестве экссудата брюшную полость не дренируют.
Швы, как правило, снимают на 7-й день.
Аппендэктомию возможно выполнить лапароскопически, что сократит длительность нахождения пациента в стационаре.
При диагностированном аппендикулярном инфильтрате больного ведут консервативно. Плановую операцию выполняют спустя 2-6 месяцев.
При перфорации червеобразного отростка, разлитом перитоните выполняют срединную лапаротомию, санацию и дренирование брюшной полости. Интраоперационно и в последующем назначают антибиотики и дезинтоксикационную терапию.
До осмотра врачом запрещается проводить обезболивание какими бы то ни было средствами, либо производить попытки очистки кишечника с помощью клизмы. Это может повлечь за собой «смазывание» клинических проявлений болезни, позднее обращение в стационар, либо, что касается клизмы, еще большее сдавление и перфорацию стенок червеобразного отростка.
Порой можно услышать о случаях успешной терапии аппендицита народными методами. Однако достоверных случаев подобных чудесных исцелений нам не встречалось.
Взамен существует немало зарегистрированных фактов смертельных исходов по причине промедления с операцией, развития перитонита, септикотоксемии, инфекционно-токсического шока.
Поэтому хотим вас предостеречь от попыток самостоятельного, некомпетентного лечения столь простого на первый взгляд, но столь серьезного в реальности, заболевания, как острый аппендицит. Всегда лучше вовремя обратиться к специалистам!
medlibera.ru
Источник: https://medlibera.ru/abdominalnaya-khirurgiya-gastroenterologiya/ostryj-appenditsit
Острый аппендицит — причины, симптомы, лечение
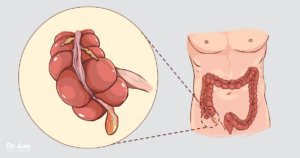
Острый аппендицит — это воспаление червеобразного отростка слепой кишки.
Частота заболеваемости составляет 4–5 человек на 1000 населения, 40–50 % больных хирургических стационаров, наиболее часто болеют женщины в возрасте 20–40 лет.
По течению различают:
— острый,
— хронический аппендицит. Формы острого аппендицита:
— катаральный, флегмонозный,
— гангренозный,
— прободной.
Существуют следующие осложнения острого аппендицита:
1) аппендикулярный инфильтрат;
2) воспаление брюшины;
3) локальные абсцессы брюшной полости — абсцесс дугласова пространства, поддиафрагмальный, меж-кишечный;
4) забрюшинная флегмона;
5) пилефлебит.
Характер питания имеет большое значение в возникновении заболевания. Мясная пища, вызывающая гнилостные процессы в кишечнике, глистная инвазия. Микробный возбудитель неспецифичен; наиболее часто выделяют кишечную палочку, энтерококк, реже гноеродные микробы — стафилококк, стрептококк, при гангренозных формах — анаэробные микроорганизмы.
Существует генетическая предрасположенность к аппендициту.
При остром аппендиците Патологические изменения начинаются с первичного аффекта: функциональные расстройства (спазм подвздошно-слепокишечного угла, слепой кишки, червеобразного отростка), которые провоцируются гнилостными процессами, глистными заражениями, каловыми камнями, инородными телами.
Развивается застой в червеобразном отростке и локальное нарушение кровообращения слизистой оболочки, повышается вирулентность микрофлоры, легко проникающей в стенку отростка, начинается воспалительный процесс с массивной лейкоцитарной инфильтрацией первоначально слизистого и подслизистого слоев, затем всех слоев и брюшинного покрова. Инфильтрация сопровождается гиперплазией лимфоидного аппарата червеобразного отростка.
За счет протеолиза (расплавления белков) развивается деструкция (разрушение) стенки отростка и его прободение, которое осложняется гнойным перитонитом. При катаральной форме воспаление распространяется на слизистый и подслизистый слой, затем на все слои, включая брюшинный, флегмонозный аппендицит, развивается полная деструкция — гангренозный аппендицит.Морфологически катаральный аппендицит характеризуется некоторым утолщением отростка, серозный покров тусклый, лейкоциты инфильтрируют подслизистый слой, на слизистой оболочке имеются дефекты, покрытые фибрином и лейкоцитами. Иммунохимичет ское исследование почти в трети наблюдений выявляет участки с повышенным содержанием маркеров воспаления — цитокинов.
При флегмоне отросток утолщен значительно, серозная оболочка покрыта налетами фибрина, в просвете отростка — гнойное содержимое. Лейкоциты инфильтрируют все слои отростка, на слизистой оболочке заметны множественные эрозии и поверхностные язвы.
Переход воспаления на серозную оболочку сопровождается обнаружением в брюшной полости мутного выпота, налеты фибрина обнаруживаются на брюшине слепой кишки, петлях тонкой кишки и париетальной брюшине. Лейкоцитарные инфильтраты определяются и в брыжейке отростка.
При эмпиеме отростка воспаление еще не переходит на его серозную оболочку, при этом отросток колбовидно утолщен, в просвете его — жидкий гной. Лейкоцитарная инфильтрация (пропитка) обнаруживается только в слизистом и подслизистом слое. При гангрене отростка видны некротические изменения в его стенке — истонченные участки грязно-зеленого цвета.
В брюшной полости определяется гнойный выпот с каловым запахом. Гангренозные изменения в отростке приводят к перфорации стенки, поступлению гноя в брюшную полость с развитием первоначально местного, а затем общего перитонита. Микроскопически перфорация представляет некроз с тромбозами сосудов и микроабсцессами в брыжейке отростка.
Продолжается катаральная стадия острого аппендицита 6— 12 ч от начала заболевания, флегмонозная форма 12–24 ч, гангренозная 24–48 ч, через 48 ч наступает прободение. Если симптомы острого аппендицита при активном динамическом наблюдении исчезают, то предполагают аппендикулярную колику.
По отношению к слепой кишке положение червеобразного отростка может быть различным: нисходящее тазовое (40–50 %), латеральное (20–25 %), медиальное (15–20 %), передневосходящее (5–7 %), задневосходящее (ретроцекальное, в 14 % наблюдений). Червеобразный отросток локализуется под печенью или в малом тазу; при подвижной слепой кишке — в левой подвздошной области. Важно помнить, что у детей слепая кишка расположена выше, чем у взрослых, у женщин она ниже, чем у мужчин.
Симптомами катарального аппендицита являются: постоянно появляются боли в животе, ночью или в предутренние часы. Они обычно возникают в эпигастральной области или не имеют четкой локализации.
В начале заболевания боли тупые по характеру, иногда могут быть схваткообразные.
Через 2–3 ч от момента начала болезни боли постепенно усиливаются, перемещаются в правую подвздошную область, к месту локализации червеобразного отростка.Это смещение болей — характерный симптом острого аппендицита Кохера — Волковича.
Он обусловлен характером висцеральной иннервации червеобразного отростка и связью с нервными узлами корня брыжейки и солнечным сплетением, расположенным в проекции эпигастральной области.
В первые часы почти у половины больных может возникнуть рвота рефлекторного характера. Она редко бывает обильной и многократной.
Чаще беспокоит тошнота, имеющая волнообразный характер. Стул в день заболевания отсутствует, но при тазовом или ретроце-кальном расположении отростка возможен неустойчивый жидкий стул. Дизурические явления наблюдаются довольно редко, связаны с локализацией отростка в близкой проекции к правой почке, мочеточнику, мочевому пузырю.
Состояние больного объективное исследование обнаруживает как удовлетворительное, но влажный язык в этот период заболевания уже густо обложен налетом. Гемодинамические показатели стабильные. Живот не вздут, участвует в дыхании.
При поверхностной пальпации у большинства больных удается обнаружить зону повышенной чувствительности в правой подвздошной области; при глубокой пальпации в этой же зоне определяется явная и довольно значительная болезненность.
Эта болезненность возникает уже в первые часы заболевания когда больной жалуется лишь на боли в эпигастральной области или по всему животу. В стадии катарального воспаления симптомы раздражения брюшины отсутствуют
Симптомы острого аппендицита:
— симптом Ровзинга — левой рукой сквозь брюшную стенку прижимают сигмовидную кишку к крылу левой подвздошной кости, полностью перекрывая ее просвет; в это же время правой рукой производят толчкообразные движения в левой подвздошной области; при этом как результат колебательных сотрясений возникает боль в правой подвздошцой области;
— симптом Ситковского: заключается в появлении или усилении болей в правой подвздошной области при положении больного на левом боку, симптом этот чаще Возникает при спайках в брюшной полости;
— симптом Бартомье — Михельсона: усиление болезненности при ощупывании правой подвздошной области в положении больного на левом боку, что связано с тем, что петли тонких кишок и большой сальник, ранее прикрывавшие червеобразный отросток, отходят влево, делая его более доступным для ощупывания.
Температура тела повышена до 37–37,5 ºС, умеренный лейкоцитоз — 10 000—20 000.
Наиболее часто встречается флегмонозный аппендицит. Боли довольно интенсивные и постоянные, с четкой локализацией в правой подвздошной области, нередко имеют пульсирующий характер. Рвота не характерна, но чувство тошноты постоянное. Умеренная тахикардия 80–90 уд./мин. Язык обложен.
Живот отстает при дыхании в правой подвздошной области, при пальпации здесь, кроме повышенной чувствительности, врач определяет защитное напряжение мышц передней брюшной стенки — симптом раздражения брюшины, предполагающий, что воспаление распространилось на все слои червеобразного отростка, в том числе и брюшинный покров.
Другие симптомы раздражения брюшины относят:
— симптом Щеткина — Блюмберга: после надавливания на брюшную стенку резко убирают руку, в этот момент больной ощущает внезапное усиление боли в результате сотрясения брюшной стенки в области воспаления;
— симптом Воскреснского (симптом «рубашки»): через рубашку больного быстро проводят скользящим движением рукой вдоль передней брюшной стенки от реберной дуги до пупартовой связки и обратно; это движение выполняют попеременно, вначале слева, затем справа; это вызывает значительное усиление болезненности в правой подвздошной области;
— симптом Крымова: появление значительной болезненности при введении пальца в правый паховый канал, что связано с легкой доступностью париетальной брюшины. Из-за выраженной болезненности в правой подвздошной области глубокая пальпация затруднена.
— Симптомы Ровзинга, Ситковского, Бартомье — Михельсона определяются по-прежнему.
Температура тела больного достигает 38–38,5ºС, число лейкоцитов в периферической крови — 12 000—20 000. Больной чувствует себя удовлетворительно.
Гангренозный аппендицит — деструктивная форма, которая отличается обширным некрозом стенки червеобразного отростка с развитием гнилостного воспаления, при этом нервные окончания разрушаются, и жалобы на боль могут исчезнуть.
Всасывание из кишечника токсических продуктов приводит к интоксикации: появляется эйфория, вялость, тахикардия до 100–120 уд./мин, сухой обложенный язык, повторная рвота.
Напряжение мышц передней брюшной стенки становится несколько меньше, чем при флегмонозной форме, но при глубокой пальпации боли возникают немедленно; симптом Щеткина— Блюмберга, симптомы раздражения брюшины — Воскресенского, Крымова положительные. Сохраняются симптомы Ровзинга, Ситковского, Бартомье — Михель-сона.
Источник: https://health-medicine.info/ostryj-appendicit-prichiny-simptomy-lechenie/
Острый аппендицит: симптомы, диагностика и первая помощь
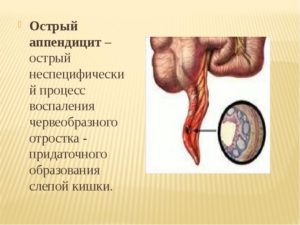
Острый аппендицит – состояние пациента при воспалении придаточного ответвления прямой кишки. Наиболее часто диагностируется хирургами при поступлении больного с диагнозом – острый живот. В Международном Классификаторе болезней (МКБ-10) имеет код – К-35. Неуточнённый аппендицит наделен кодом – К-37.
Заболевание подробно изучалось практиками-хирургами, учёными в сфере медицины. Вышла не одна монография, посвященная состоянию острого аппендицита. Регулярно издаются лекции по хирургии, описывающие заболевание. Отдельно рассматриваются случаи острого аппендицита по детской хирургии.
Каковы основные симптомы недомогания, методы диагностики и варианты помощи – рассмотрено в статье.
Понятие заболевания
Аппендицит острый относится к патологическим состояниям в области брюшины человека, при которых требуется скорейшее хирургическое вмешательство. Патология в одинаковой степени поражает мужчин и женщин, независимо от возрастной категории.
Пик частоты обращений зафиксирован в зоне от 10 до возраста чуть старше 30 лет. Медицинская статистика отмечает наличие воспалительного процесса в отростке слепой кишки у каждого 5 человека из 1000 в течение календарного года.
Занимаются недугом гастроэнтерологи или хирурги.
Понятие аппендицит рассматривается современными медиками как заболевание рудиментарного элемента, не нужного современному человеку. Отросток представляет собой слепое образование в виде небольшого мешочка. Оно соединено со слепой кишкой при помощи отверстия в виде воронки.
Аппендикс в теле человека
До сегодняшнего дня нет единого мнения по поводу назначения аппендикса и его обязательного наличия в организме человека. Однако орган выполняет некоторые функции:
- Барьерную;
- Эндокринную;
- Секреторную.
С его помощью поддерживается определенная микрофлора в кишечнике, вырабатывается местный и общий иммунитет.
При воспалении аппендикса существуют основные, характерные только данной патологии симптомы. Каждый человек должен их знать, и в случае необходимости суметь оказать элементарную помощь.
Классификация
Выделяют клинико-морфологические типы воспалительного процесса органа:
При остром аппендиците отдельно рассматривают еще несколько:
- Катаральный тип или поверхностный;
- Гангренозный;
- Апостематозный;
- Флегмонозно-язвенный;
- Флегмонозный.
Катаральный аппендицит, поражающий зрелого человека, отмечается при неправильной функции поступления крови и оттока лимфы непосредственно в самом аппендиксе. Слизистые оболочки воспаляются, появляется гнойное содержимое на поверхности оболочек. Аппендикс увеличивается из-за наполняемости кровью и лимфой, поверхность становится полнокровной. Диагностируется приступ аппендицита.
При катаральном типе возникает воспалительный процесс, появляется гнойный сгусток. В течение суток катаральный тип развивается и в случае отсутствия мер переходит во флегмонозный.
Аппендикс приобретает багровый цвет, происходит утолщение стенки отростка, гнойное содержимое просачивается сквозь стенки органа. При дальнейшем развитии возникают дополнительные осложнения.
Флегмонозный тип при отсутствии медицинского вмешательства приводит к перитониту с возникающими последствиями для организма пациента.Хронический или не острый аппендицит характеризуется постепенными изменениями в отростке, в его стенках. Нередко появляются спайки, скапливается жидкость, появляются кисты на поверхности.
Симптоматика
Самые первые симптомы можно спутать с другим недомоганием:
- Позывы к тошноте и рвота;
- Диарея;
- Затрудненность дефекации и отхождения газов.
Отличием от отравления или кишечной инфекции является появление тахикардии при аппендиците, появляется субфебрилитет. Деструктивная форма аппендицита характеризуется сильной интоксикацией организма. Возможно осложнение в виде абсцессов в брюшной полости.
Редко, но бывает положительный синдром Крупа. Возможно образование тромбофлебита тазовых вен или подвздошных. Местный статус при пальпации отмечается резкой болезненностью. Для острого аппендицита не характерен синдром Мерфи.
Патология быстро развивается, переходя в сложные стадии, как перитонит. Важно не терять время.
Симптомы, присущие для маленьких детей и пожилых людей
Медицинские работники отмечают особенности протекания недуга у детей и стариков, а также у взрослых пациентов при специфическом строении органа.
У ребенка при воспалении аппендикса отмечают следующие жалобы:
- Боль в животе – основной симптом;
- Понос;
- Повышение температуры;
- Позывы к рвоте;
- Состояние вялости;
- Повышенная капризность.
Перечисленные симптомы характерны для детских инфекций кишечного характера.
Симптоматика у пожилых людей включает другие признаки. Активное проявление приступа отсутствует. Недомогание не проявляется открыто и активно, при деструктивных формах в том числе.
Редко отмечается повышение температуры, болезненность в животе выражена слабо, частота пульса находится в пределах нормы, отмечается слабое повышение лейкоцитов в крови.
Для диагностирования патологии у пациентов пожилого возраста необходима процедура колоноскопии.
Особенности симптоматики отмечаются у женщин в период беременности. Диагностика осложняется оттеснением кишечного отростка кверху из-за наличия плода в матке. Симптоматика слабо выражена. Нужно убедиться, что наличие болей в животе не несёт угрозу преждевременных родов или выкидыша.
Хронические формы патологии отмечаются болезненностью ноющего характера. Ощущения могут ослабевать или усиливаться. Проявления болезненности ситуационные, проявляющиеся в период выполнения физической работы.
Часто присутствуют постоянные запоры или поносы. При этом у пациента нормальные показатели анализов крови и мочи, температура в пределах нормы.
Ощущения боли в животе возникают при осмотре врачом и при ощупывании брюшины.
Причины
Специалистами не выделяется одна причина приступа острого аппендицита. Этиопатогенез в основе содержит бактериальный фактор. Существует ряд факторов, провоцирующих острое состояние. Этиология болезни рассматривает несколько теорий: инфекционную, аллергическую, ангио-невротическую, застойно-гипертензионную.
Проще говоря, основные причины:
- Наличие болезней инфекционного характера.
- Воспаление кровеносных сосудов.
- Анамнез не исключает аллергии.
- Патогенез острого аппендицита в основе своей содержит окклюзию, перекрывающую просвет в органе. При имеющейся пробке появляются дополнительные провокаторы приступа: скопление патогенных микроорганизмов; забивание чревовидного отростка гнилью, калом, гноем, инородными предметами, попавшими из кишечника (при таком состоянии, как перфоративный аппендицит); развитие кисты или опухоли; создается локальный дефект слизистой оболочки органа в виде язвы.
Немаловажное значение отводится особенностям питания пациента. Отмечено, что любители мяса и его продуктов чаще имеют приступ аппендицита.
Это связано с большим количеством остатков белковых веществ в кишечнике, что благоприятно для возникновения и размножения паразитов, питающихся белковыми массами.
Присутствие паразитов влечет и наличие патогенной микрофлоры, забивающей просвет отростка и вызывающей его переполнение.
Диагностика
Состояние острого аппендицита непросто поддается диагностике. Врач, осматривающий пациента, должен выявить, не является ли состояние «Острого живота» одним из заболеваний кишечника. Достоверный диагноз ставится только врачом-хирургом после следующих действий:
- Осмотр больного, ощупывание живота, полный сбор информации от самого пациента, тщательно изучается история болезни.
- Клинические анализы. Тест на наличие повышенного количества лейкоцитов в крови.
- Проведение инструментальных обследований с помощью рентген аппарата, УЗИ, МРТ, лапароскопии.
- При поступлении пациента женского пола требуется осмотр и общая консультация гинеколога.
Сложностей в диагностировании не возникает, если отросток расположен правильно в типичном месте. Если расположение нетипичное – важно отличить заболевание от другой патологии, не допустив тактические ошибки в лечении.
Первая помощь при приступе
Воспаление аппендицита проявляется в виде приступа. Приступ всегда появляется неожиданно для пациента и его окружения. Не каждый человек знает как себя вести при появлении характерных проявлений приступа, как помочь больному, если находишься рядом с ним.
Состояние с острым аппендицитом начинается всегда с болевых ощущений, расположенных возле пупка больного. С течением времени дискомфорт переносится в правую часть брюшины. Вся брюшная полость, расположенная под пупком с правой стороны, заполняется болью. Пациент начинает ощущать позывы к тошноте. Не исключена рвота. Мышцы пресса брюшной полости находятся в состоянии напряжения.
Самое первое, что необходимо сделать в этом случае – вызвать бригаду скорой помощи. Во время ожидания приезда врача важно не оставлять больного и не допустить осложнений. Основы помощи при приступе состоят в следующем:
- Обеспечение полного покоя для больного с аппендицитом.
- Нельзя предлагать воду, еду или обезболивающие медикаменты. Применение медикаментов может исказить симптомы, и врач вынесет ошибочное заключение в диагностике.
- Желательно поместить грелку со льдом на живот пациента и периодически обновлять ее для присутствия холода.
Лечение
Лечением пациентов с приступом занимается госпитальная хирургия. При лечении применяется хирургический вариант – операция. Врачи всегда действуют по отлаженному принципу:
- Поступивший больной остается в стационаре.
- Врачи обеспечивают наблюдение в течение 2 часов после поступления.
- Начинается подготовительная часть к проведению хирургических манипуляций.
- Операция удаления – как лечение от приступа.
Процесс удаления
Проведение операции по удалению воспаленного отростка у больных возможно двумя методами:
- Лапаротомический. При этом варианте лечения хирург делает разрез на брюшине, через который проникает в брюшную полость и добирается до аппендикса.
- Лапароскопический. Этот вариант предполагает наличие небольшого отверстия в животе. Метод более безопасный, менее дискомфортный для пациента, процесс восстановления после аппендицита идет быстрее, после манипуляции остается лишь небольшой шрам.
Осложнения
Состояние острого аппендицита иногда имеет некоторые осложнения. После операции летальность не высокая, меньше 1 процента. Связана смертность не с самим удалением, а развитием осложнений.
- При флегмонозной форме возможно развитие эмпиемы червеобразного отростка.
- Развивается аппендикулярный инфильтрат.
- При длительном затягивании обращения за помощью или долгой подготовке возможно осложнение из-за развившегося перитонита.
- Воспаление с гнойным содержимым в брюшной полости кишечника.
Профилактика
Особенных рекомендаций касаемо состояния острого аппендицита не выработано.
Правильной тактикой для острого состояния является соблюдение простых правил здорового питания, соблюдение рационального образа жизни, посильных занятий спортом, ежедневных прогулок и наличие здорового сна.
Важно следить за общим состоянием здоровья, поддерживать себя в форме, активно двигаться и повышать иммунитет. Крепкое здоровье – основа долгой качественной жизни.
Источник: https://GastroTract.ru/appenditsit/ostryj-appenditsit.html