Перелом надбровной дуги
Симптомы и лечение перелома лобной кости
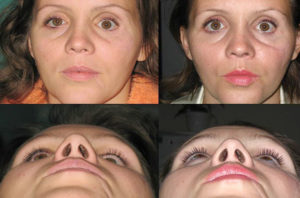
Одними из самых опасных травм, встречающихся в медицинской практике, являются нарушения целостности черепа, примером этого будет перелом лобной кости. Мозг отвечает за все функции организма. Любой незначительный «дефект» этого загадочного и таинственного органа может непоправимо сказаться на здоровье индивидуума.
Лобная кость – это передняя часть черепа, в которой находится отдел головного мозга, отвечающий за зрение и обоняние.
Под воздействием внешних факторов может произойти перелом или сильный ушиб этой уязвимой части мозгового отдела. Этиология такого повреждения может быть различной: от падения до огнестрельного увечья.
Летальный исход составляет около 25-50%. Эта цифра индивидуальная для каждого случая, так как зависит от многих факторов.
Разновидности переломов лобной кости
Переломы лобной кости бывают:
- Линейный перелом – травма кости имеет очертание тонкой паутинной трещины, из всех категорий этот вид наименее критический, и лишь в единичных случаях требует экстренного медицинского вмешательства;
- Оскольчатый перелом – травмированная часть кости распадается на несколько осколков, нарушая строение мозга, одно из самых опасных повреждений с летальным исходом;
- Вдавленный перелом – увечье, при котором кости вдавливаются в череп, может стать причиной обширной гематомы;
- Дырчатый перелом – как следствие огнестрельного ранения, пуля зачастую проходит насквозь и несет за собой моментальную гибель.
Сзади от надбровных дуг лобной кости находятся придаточные пазухи носа. Внутри пазухи выстелены слизистой оболочкой.
Перелом лобной пазухи из-за защищенного кортикального слоя (внешний слой кости) встречается реже, так как отдел более прочный.
Слизистая оболочка лобной пазухи имеет свойство к образованию мукоцеле – кистеобразного расширения лобной пазухи. Мукоцеле появляется в результате скопления жидкости, а увеличиваясь, способно разъедать кости.
После стабилизации состояния больного, требуется тщательно обследовать область головы и шеи. Пострадавшие нередко выделяют из симптомов боль и опухлость этих частей тела.
Также признаками есть выделения слизистого секрета, носовые кровотечения, кровоподтеки в области лба.
Основная цель терапии – защита содержимого черепной коробки, устранение осложнений, эстетическое возобновление с регенерацией нормальных функций.
Общая симптоматика
Симптоматика такого вида нарушений зависит от сложности травмы, ее локализации, степени повреждения.
Основные жалобы: сильная очаговая боль в районе лба; тошнота; рвота, которая не приносит облегчения; кружится голова; непродолжительная или затяжная потеря сознания; при вдавленном переломе заметно искажение лобной кости; расстройство зрения, последствие которого – двоение в глазах; возбудимость либо пассивность к происходящему; бессвязность сознания; непроизвольное мочевыделение; выделение цереброспинальной жидкости путем носового хода.
Сопутствующие симптомы данных переломов – сотрясение, сильный ушиб, сдавливание. После пережитой травмы человек не всегда осознает, что с ним произошло.
А сама травма, как правило, происходит с сопутствующими повреждениями организма. Характерна незначительна потеря сознания. Пациент может не помнить всех событий.
По длительности беспамятства делают заключение о тяжести и сложности состояния пострадавшего.
Клинические симптомы при переломе лобной кости: тошнота и рвота, скачек артериального давления и пульса, возможен шум в ушах, а также дезориентация. Не желательно при оказании экстренной медицинской помощи давать человеку обильное питье, так как есть риск отека мозга и скопления жидкости в области головы.
Алкоголь строго противопоказан, необходимо дать больному покой и тишину. Он может очень чутко воспринимать раздражающие внешние факторы: яркое освещение, резкие звуки. Этот опасный диагноз должен подтвердить травматолог и невролог, после осмотра рентгенологического снимка.
Такое тщательное обследование связано с дальнейшим развитием посттравматического невроза, вплоть до приступов эпилепсии.Ушиб головного мозга – результат геморрагии (кровоизлияния) и разрушения мозгового вещества. Известно три степени тяжести ушиба:
- легкая – кратковременная потеря сознания, длится до 15-25 минут. Больной жалуется на слабость, сонливость, недомогание, иногда присутствует кратковременная амнезия.
- средняя – потеря сознания колеблется от пары минут до нескольких часов, ярко выраженная амнезия, нарушение работы сердца, наблюдаются менингиальные симптомы, у пациента расстройство чувствительности, развивается парезы и параличи.
- тяжелая – длительное нахождение в коматозном состоянии, резкое повышение температуры тела различные неврологические расстройства, изменение мышечного тонуса. Лечение обязательно проводится в стационаре, под наблюдением специалистов. От его эффективности зависит дальнейшее выздоровление.
Сдавливание прогрессирует на фоне сжатия церебральных тканей и повышения внутричерепного давления. Это влечет за собой отмирание клеток головного мозга. Около 50% случаев заканчивается гибелью организма.
Симптоматика: нарушение сна, острая боль в районе головы, появление галлюцинаций, которые сменяются апатией. Диагностируется на основе клиники и результатов томографии.
Прогноз не всегда утешительный, наблюдаются расстройства двигательной, психической, речевой функций.
Диагностика
Диагностирование базируется на анамнезе заболевания (вследствие чего была нанесена травма, сколько времени прошло с момента травматизации, наличие основных и второстепенных симптомов), объективном осмотре больного, обследовании черепной коробки с помощью рентгена, консультации узких специалистов (нейрохирурги, невропатологи, травматологи).
Доврачебная экстренная помощь больному
При подозрении на перелом в лобной кости следует срочно вызвать бригаду скорой помощи. Если потерпевший в сознании, его нужно положить на спину, зафиксировав голову. Когда перелом открытый, нужна дезинфицирующая перевязка на ранение.
Обязательно холод в область пораженной зоны (холодный компресс, сухой лед).
В случае, когда человек находится в бессознательном состоянии, требуется повернуть голову на сторону, для безопасности больного, а именно профилактики асфиксии (закупорки дыхательных путей) во время рвоты; снять зубные протезы, бижутерию.
Лечение
Дальнейшие врачебные процедуры зависят от серьезности травмы и делятся на:
- консервативные;
- хирургические.
В первом случае процедуры будут эффективными при легких и средних степенях тяжести нарушений.
Строжайшее соблюдение постельного режима с ограничением физических нагрузок не менее 6 месяцев.
цель – это убавление ликвора (спинномозговой жидкости), поэтому проводится люмбальная пункция, параллельно используются диуретики, седативные. Пациент должен стать на учет к травматологу, отоларингологу, неврологу.
Хирургическое вмешательство рационально проводить при: обломках костей, гематомах, рецидивах гнойных осложнений, когда невозможно остановить обильные выделения цереброспинальной жидкости консервативным путем.
Последствия
Результаты травм могут быть как прямыми, так и отдаленными. К прямым относятся те, которые проявляются сразу, например, гематомы в мозге.
При разрыве мелких и крупных сосудов в головном мозге они могут оказывать давление на ткани и нарушать их работоспособность.
По причине нарушения целостности лобной кости и неправильной асептической обработки в рану может попасть инфекция. При оскольчатых ранениях есть шанс повредить оболочки и ткани мозга.
Отдаленным последствием можно считать симптомы и синдромы, появление которых происходит спустя некоторое время, когда все ткани возобновили свои функции. Примеры: параличи, парезы, энцефалопатия, менингит, психические нарушения, кома, эпилепсия.
Реабилитация
Для людей переживших такую травму существуют реабилитационные центры, специально оборудованные, с наличием квалифицированных специалистов. Также применяют препараты для укрепления костей и ускорения регенерации.
Эффективными будут лечебные массажи, физкультура, использование водных процедур. Пациентов заново учат простым элементам самообслуживания, возрождать память, возвращать речевые навыки, разрабатывать моторику конечностей после параличей, а также устранить болевой синдром.
Активно используют эрготерапию с применением специализированных тренажеров. Все это способствуют корректированию навыков в центре реабилитации, а не методом проб и ошибок уже дома. Важную роль играет заинтересованность близких и родственников в скором выздоровлении. Цель такого восстановления – повышение качества жизни, приспособление к новым условиям и упрощение повседневной деятельности.
Источник: https://PerelomaNet.ru/perelomy/lobnoj-kosti.html
Перелом орбиты глаза (глазницы)
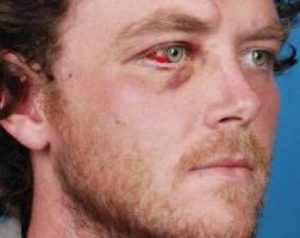
Перелом орбиты глаза довольно распространенное явление, травмы чаще всего случаются при прямом ударе в лицевую область, реже встречаются переломы, вызванные различными болезнями (гайморит, конъюнктивит).
Строение глазницы
Глазная кость или орбита глаза по своей форме напоминает конусообразную впадину. Верхушка конуса направлена внутрь полости черепа, у взрослого человека длина глазной орбиты достигает 4-5 см и 4 см в ширину.
Костное строение полости глазницы:
- 1 – глазничная пластина сетчатой кости;
- 2 – часть орбиты в лобной доле;
- 3 – канал со зрительным нервом;
- 4 – надбровная дуга;
- 5 – верхняя глазничная щель;
- 6 – область клиновидной кости;
- 7 – скуловая дуга;
- 8 – нижняя щель глазницы;
- 9 – орбитальная поверхность скуловой кости;
- 10 – полость для слезного мешка.
Статистика
У пострадавшего могут возникать головокружения, тошнота, двоение, неестественное расширение зрачков, непроизвольное сокращение мышц лица (нервные тики), хрусталик глаза не реагирует на световые раздражители, опухлости вокруг глазницы, кровоизлияния. В особо тяжелых случаях наблюдается вываливание глазного яблока наружу или смещение его внутрь полости орбиты.
Диагностика
При поступлении в травматологическое отделение пациенту направляют на рентгенографию.
Первым действием врач осматривает пациента на фактор ярко выраженных явлений перелома, если сломана нижняя стенка орбиты, то у больного обнаруживается гематома века, субконъюнктивальное кровоизлияние (вся область белка глаза налита кровью), опухоль оболочки глаза.
Обследование начинается непосредственно с полного осмотра головы пациента, лицевой части, проверяют реакцию на внешние раздражители и проводят исследование нервных окончаний коробки черепа.
В отделении офтальмологии больного осматривают на подозрение тяжелых увечий: разрыв белка глаза, защемление зрительного нерва, высокое давление в области орбитальной впадины.
Для выявления нарушений моторики глаза используют тест с искусственным раздвоением (диплопией). Офтальмолог и больной садятся на расстояние двух метров друг от друга, к поврежденному глазу прикладывают полупрозрачное красное стекло.Врач берет в руки включенный фонарик и передвигает им в разных положениях, после у больного спрашивается сколько изображений лампочки он видел.
Если изображений было два или более, то больного просят сообщить в каком положении, вертикальном или горизонтальном и на каком расстоянии друг от друга они находились.
Следующим этапом проводят дифференциальную диагностику на выявление у пострадавшего затруднительных вращений глазным яблоком.
Для этого используют «тракционный тест»: больной смотрит на свою руку, вытянутую в области предположительного смещения.
После местного обезболивания пораженной области, веки травмированной глазницы фиксируют специальным предметом, при этом глазное яблоко смещается в противоположном направлении от предположительно защемленной мышцы.
При положительном «тракционном тесте» обнаруживают защемление нерва нижней орбитальной дуги в области перелома. Больному тяжело совершать движения глазом вверх и вниз. В редких случаях развивается диплопия и требуется оперативное вмешательство.
Отрицательный результат «тракционнго теста»: у пациента наблюдают незначительное смещение глазного яблока в верхнюю область, при это он может свободно двигать им по направлению к полу.
Глазница фиксируется аналогичным способ, как в предыдущем тесте, пациента просят смотреть травмированным глазом в область пола, специалист должен почувствовать судорожное сокращение нервных окончаний и выявить специфику повреждения.
Обычно паралич связан с сильным ушибом мышц орбиты и проходит в течении двух недель, если двигательная функция глаза не восстановилась, проводят повторную диагностику зрительного нерва.Тесты не рекомендуется проводить, если потерпевший чувствует резкие боли и при сильных отеках глазной области. Нужно подождать пока опухлости уменьшатся в размерах, иначе можно поставить не верный диагноз.
После всех процедур осмотра и установки диагноза, больного переводят на лечение в ЛОР отделение.
Лечение
Вначале больному прописывается курс антибиотиков, пострадавшего следует предупредить об опасности высмаркивания носа. Далее пострадавший проходит занятия по зрительной гимнастике и восстановлению вращательной моторики яблока. Также назначают профилактическое лечение, чтобы предупредить развитие диплопии и деформацию зрачка.
Обычные переломы нижней стенки глазничной орбиты не оперируется, в большинстве случаев больной не страдает неврологическими расстройствами и ярко выраженной деформацией лицевой кости. В более тяжелых случаях требуется вмешательство хирургов. Операция должна проходить на ранней стадии после точной диагностики.
Показания к операции:
Источник: https://moyatravma.ru/perelomy/perelom-glaznitsy/
Перелом лобной кости
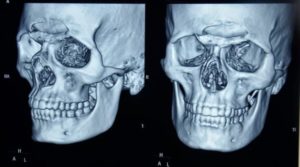
Перелом лобной кости является достаточно тяжелой травмой, которая обычно возникает при прямом воздействии силы и характеризуется нарушением целостности лобной кости.
Этиология перелома лобной кости
- Воздействие на кость тяжелым тупым предметом;
- Падение человека с высоты;
- Дорожно-транспортные происшествия;
- Огнестрельные ранения.
Виды переломов лобной кости
- Линейные;
- Вдавленные;
- Оскольчатые;
- Дырчатые.
При нарушении целостности кровеносных сосудов в результате полученного перелома черепа у больного может наступить внутричерепное кровоизлияние, которое ведет в последующем к сдавлению структур головного мозга.
Основные клинические симптомы перелома лобной кости
- Очаговый или диффузный характер головной боли;
- Выраженная подкожная эмфизема в области лба;
- При вдавленных переломах лобной кости видна ее деформация;
- Головокружение;
- Тошнота, которая у пострадавшего не связана с приемом пищи;
- Рвота, не приносящая облегчения;
- Кратковременная или продолжительная потеря сознания;
- В том случае если линия перелома лобной части черепа проходит через глазницы , у пострадавшего наблюдается нарушение зрения, иногда может возникать двоение в глазах;
- Повреждения лобной кости почти всегда сопровождаются симптомами сотрясения или ушиба головного мозга.
Симптомы:
- Общемозговые;
- Очаговые;
- Дислокационные;
- Оболочечные.
Общемозговая симптоматика
У пострадавшего в результате полученной травмы могут наблюдаться изменения уровня сознания в виде обморока, коллапса или комы. Основными симптомами являются выраженная головная боль, головокружение. Часто наблюдается тошнота и рвота, не связанные с приемом пищи, церебральная астения или адинамия.
Головная боль имеет локализованный характер, степень ее выраженности и продолжительность зависит от тяжести полученной травмы. Если у пострадавшего произошло небольшое субарахнодальное кровоизлияние или гематома, то она приобретает определенную локализацию и интенсивный характер.
Характерным отличием тошноты и рвоты при травме лобной кости является тот факт, что ее появление не связано с приемом пищи и ее наступление не приносит субъективного облегчения для больного.
Симптомы церебральной астении или адинамии проявляются в быстрой истощаемости нервных и рефлекторных процессов и функций, а также в нарушении процессов мышления и памяти. У больного наблюдается перераспределение тонуса мышц практически сразу после травмы лобной кости (гипотония и гипорефлексия).
Симптомы повышенного внутричерепного давления обычно возникают при сдавлении структур головного мозга, а также при размозжении его в результате травматизации лобных долей.
Развитие тяжелых гипоксических изменений головного мозга при травмах иногда связано с окклюзией дыхательных путей рвотными массам, а также слюной на фоне потери сознания.
Очаговая симптоматика
У пострадавшего после травмы появляются очаговые симптомы. Они являются клиническими проявлениями локального поражения определенных зон головного мозга. В остром периоде они обычно «смазаны» и сочетаются с проявлениями общемозговой симптоматики.
К специфическим очаговым симптомам при травматизации лобных долей относят апатико-абулический синдром. У пострадавшего он проявляется как сочетание аспонтанности с периодами безразличия к окружающему.
Аспонтанность — это уменьшение или отсутствие побуждения у человека к двигательной, речевой, психической и другим видам деятельности.
Основной причиной возникновения эпилептических припадков у пациента является гипоксическое повреждение определенных частей головного мозга или повышение внутричерепного давления.У некоторых больных наблюдается нарушение физиологических зрачковых реакций. При объективном обследовании можно увидеть различный диапазон проявления этого симптома. Вялость реакций зрачков на свет наблюдается при легкой степени сотрясения головного мозга и полностью отсутствует реакция зрачков на свет при тяжелой мозговой травме.
Дислокационный синдром
При переломе лобной кости и свода черепа у некоторых пациентов развивается дислокационный синдром. Он связан со смещением некоторых структур головного мозга на определенное расстояние от первичного патологического очага.
Причиной развития этого патологического синдрома может быть возникшая острая внутричерепная гематома.
Выраженность клинических проявлений синдрома зависит от темпов смещения части головного мозга и нарастания размеров гематомы, а также от наличия сопутствующей церебральной патологии, например, отека или сосудистых нарушений.
В развитии клинической картины большую роль играет преморбитное состояние организма пострадавшего и наличие у него в анамнезе заболеваний центральной и вегетативной нервной системы.
Оболочечные симптомы
Причиной развития некоторых оболочечных симптомов при переломе лобной кости являются возникшие в результате травмы субарахноидальные кровоизлияния и внутричерепные гематомы.
Сотрясение головного мозга
При этом виде травмы происходит патофизиологические изменения головного мозга на уровне клетки. У пострадавшего в результате травмы выключается сознание на небольшой промежуток времени, как правило, от нескольких секунд до нескольких минут. Может наблюдаться выпадение фрагментов памяти на определенный период времени.
Нередко сразу после полученной травмы появляются неприятные симптомы тошноты и рвоты. После того как человек приходит в сознание и начинает говорить, он жалуется на сильную головную боль, головокружение.
Частыми симптомами при переломе лобной кости является мышечная и рефлекторная слабость, «мелькание мушек» перед глазами, появляется шум в ушах.
Среди вегетативных проявлений может наблюдаться покраснение лица, потливость, озноб или чувство жара. У некоторых пациентов нарушается сон, он становится прерывистым, мучает бессонница ночью и сонливость днем. При этом виде травмы может отмечаться боль в области глазниц или двоение в глазах при чтении.
Важной особенностью сотрясения головного мозга при переломе лобной кости является тот факт, что у пострадавшего отсутствуют симптомы нарушения витальных функций: сердечно-сосудистой и дыхательной.
При неврологическом обследовании больного отмечается снижение сухожильных рефлексов, мелкоразмашистый тремор пальцев рук и горизонтальный нистагм.
Ушиб головного мозга
Ушиб головного мозга – это повреждение мозгового вещества черепа различной степени в результате кровоизлияния и деструкции. Кроме этого, у больного может наблюдаться субарахноидальные кровоизлияния, перелом свода и основания черепа. Клиническая картина обусловлена выраженным отеком и набуханием его структур.
Клинически выделяют три степени тяжести ушиба головного мозга, у каждой свои особенности проявления клинических симптомов у пострадавшего.
Степени тяжести ушиба головного мозга:
- Легкая степень. Эта травма черепа характеризуется потерей сознания на очень короткий промежуток времени (до 20 минут). После того как больной приходит в сознание, он предъявляет жалобы на сильную головную боль, тошноту. Появляются неприятные симптомы — кратковременная рвота, головокружение, слабость. В некоторых случаях возможна частичная амнезия. Как правило, при этом виде травмы у пострадавшего не нарушается функция сердечно-сосудистой и дыхательной систем. У больного при ушибе мозга может наблюдаться умеренная тахикардия или брадикардия, а также незначительное повышение цифр артериального давления. Патологическая неврологическая симптоматика не выражена. У пострадавшего при объективном осмотре наблюдается умеренная анизокория, появляются некоторые менингиальные симптомы (например, ригидность затылочных мышц и патологические сухожильные рефлексы).
- Средняя степень. В этом случае у пострадавшего наблюдается более длительная по времени потеря сознания (в среднем она составляет 20 минут). После этого он не может ничего вспомнить, какие события предшествовали травме или случились сразу после нее. У некоторых больных наблюдается нарушение психической деятельности и возникает тошнота и многократная спонтанная рвота. При этой степени тяжести ушиба мозга появляется нарушение сердечно-сосудистой и дыхательной систем. У больного наблюдается увеличение частоты сердечных сокращений, нарушение ритма и дыхания. В клинической картине выражены менингиальные симптомы. У пострадавшего появляется и другая патологическая неврологическая симптоматика: нарушение чувствительности и речи, в некоторых случаях происходит развитие парезов и параличей.
- Тяжелая степень. Этот вид травмы имеет ряд клинических особенностей. У больного наблюдается продолжительная потеря сознания. Он может находиться в коматозном состоянии от нескольких часов, иногда несколько недель или месяцев, с течением времени происходит нарастание очаговой симптоматики. У больного в результате травмы мозга может быть выражено двигательное возбуждение и появляются патологические неврологические симптомы в виде нарушения акта дыхания и глотания, плавающих глазных яблок, двухстороннего расширения зрачка или его ссужения. У части больных изменяется мышечный тонус и наблюдается горизонтальный нистагм, а так же развиваются парезы и параличи.
Достаточно редко у пациентов наблюдаются генерализованные эпилептические припадки.
Ушиб головного мозга, как правило, сопровождается обширными субарахноидальными кровоизлияниями.
Диагностика
Диагноз ставится на основании анамнеза, объективного осмотра пациента и данных рентгенологического обследования черепа и КТ, ЯМР. В тяжелых случаях обязательна консультация невролога, травматолога и нейрохирурга.
Первая помощь
При переломе лобной части черепа пострадавшему надо наложить на место повреждения кожных покровов кровоостанавливающую повязку.
Врачи скорой помощи должны доставить его на носилках в травматологическое или нейрохирургическое отделение стационара для уточнения диагноза и определения дальнейшего объема лечебных и диагностических мероприятий.
Если больной находится в сознании, то транспортировать его необходимо в положении на спине, строго горизонтально, не приподнимая головной конец носилок.
При отсутствии сознания у пострадавшего транспортировка ведется в дренажном положении (голова на бок), чтобы исключить попадание рвотных масс в верхние и нижние дыхательные пути.Если у пострадавшего отсутствует сознание и имеются симптомы нарушения функций, то его госпитализируют в реанимационное отделение стационара.
При клинически выраженном отеке и набухании головного мозга интенсивная терапия включает в себя следующие реанимационные мероприятия:
- Проведение искусственной вентиляции легких (режим гипервентиляции);
- Коррекция гемодинамических нарушений;
- При массивной кровопотери необходимо произвести восполнение объема циркулирующей крови и на фоне этого назначаются осмотические диуретики;
- На фоне стабильной гемодинамики пациенту назначается 25% сернокислая магнезия;
- При развитии психомоторного возбуждения у больного назначаются седативный средства (0.5% раствор сибазона, 20% раствор натрия оксибутирата).
Если у пострадавшего отсутствуют клинические проявления отека головного мозга, то для оказания первой медицинской помощи необходимо произвести:
- С целью профилактики аспирационного синдрома проводится санация трахеи и бронхов;
- Искусственная вентиляция легких должна обеспечить головной мозг необходимой концентрацией кислорода (режим нормовентиляции);
- Необходимо в первые часы после травмы и кровопотери произвести восполнение объема циркулирующей крови;
- Поддержание оптимальных цифр артериального давления;
- Обезболивание;
- Применение антигипоксантов и антиоксидантов;
- Применение гормональных препаратов (кортикостероиды);
- Нейровегетативная защита головного мозга.
Лечение
При переломе лобной кости показано консервативное и оперативное лечение. Консервативная терапия зависит от тяжести и вида перелома, а также от клинических проявлений отека головного мозга.
Врач при выборе метода лечения обязательно должен учитывать преморбитное состояние пациента и его возраст. При сотрясении головного мозга пациент должен обязательно соблюдать постельный режим.
Ему назначаются седативные и вегетотропные препараты.
Объем оперативного вмешательства в нейрохирургическом отделении зависит от наличия или отсутствия гематом и повреждений головного мозга осколками костей или другими инородными предметами.
Чем раньше пострадавшему будет оказана медицинская помощь и проведено нейрохирургическое вмешательство, тем больше шансов на его выживание и реабилитацию.
Последствия перелома лобной кости
Изолированный линейный перелом лобной кости при отсутствии клиники повреждения головного мозга лечится консервативно и обычно не имеет в последующем каких-либо осложнений.
При других видах перелома лобной кости с повреждением головного мозга и наличием гематом развиваются следующие осложнения и последствия:
- Энцефалит;
- Менингит;
- Эпилепсия;
- Посттравматическая гидроцефалия;
- Кисты и рубцы головного мозга;
- Кома;
- Летальный исход.
Реабилитация
Медицинская и социальная реабилитация должна быть осуществлена после окончания острого процесса у больного.
Источник: http://travmapedia.ru/perelomy/golova/567-perelom-lobnoy-kosti/
Перелом лобной кости

При переломе лобной кости происходит повреждение отдела мозга, который отвечает за зрительные функции и обоняние. Это – тяжелая травма, от степени тяжести которой зависит здоровье и даже жизнь пострадавшего. Перелом лобной кости протекает с обширным кровоизлиянием в мягкие ткани мозга.
Особенности строения и функции кости
Лобная кость является элементом, который образует свод и основание черепа, стенки глазницы и носовой полости. Эта непарная кость черепа состоит из четырех частей – лобной чешуи, двух горизонтальных глазничных частей, носовой части. Она придает характерную форму черепу и поддерживает несколько мышц головы.
Основной функцией лобной кости является защита мягких тканей мозга.
Классификация травм
Повреждение лобной кости, в зависимости от степени воздействия травмирующего фактора, может принимать определенную форму. Выделяют следующие виды таких травм:
- линейный перелом лобной кости. В этом случае повреждение имеет вид тонкой трещины. Смещения не происходит. Это – повреждение представляющее наименьшую опасность. Тем не менее, оно требует немедленного обращения пострадавшего в медицинское учреждение;
- вдавленный перелом. При этом виде перелома внутрь черепной коробки вдавливаются части сломанной кости. Такое явление может спровоцировать формирование обширной гематомы. Другие последствия вдавленной травмы лобной кости – изменение уровня внутричерепного давления, повреждение мозговой оболочки и сосудов. Это – сложный перелом, который чреват нарушениями интеллекта и способен привести к смерти пострадавшего;
- оскольчатое повреждение. Такой вид повреждения лобной кости возникает в случае, если кость в месте перелома крошится, а осколки повреждают окружающие структуры. При краевой травме костные отломки, проникая под оболочки мозга, повреждают главный орган нервной системы, а также кровеносные сосуды, поставляющие к нему питательные вещества. Оскольчатый перелом может стать причиной нарушения интеллекта, а также различных функций организма, повреждения глазного яблока. Смертность при подобной травме превышает 50% случаев;
- дырчатый перелом. Нарушение целостности лобной кости в данном случае возникает из-за пулевого ранения. Проникающая пуля, вместе с осколками кости, повреждает мозг и сосуды, что практически во всех случаях приводит к мгновенной смерти пострадавшего.
Любой вид повреждения требует немедленного оказания первой помощи пострадавшему и его доставки в медицинское учреждение.
Код по МКБ 10
Согласно международной классификации болезней (МКБ 10), перелому лобной кости присвоен код S02.0. В группе «Перелом свода черепа» находятся перелом и лобной, и теменной костей.
Причины нарушения целостности лобной кости
Причинами возникновения травмы лобной кости являются:
- пулевое ранение;
- дорожно-транспортные происшествия;
- падение, которое привело к сильному удару головы;
- удар тяжелым тупым предметом, особенно, если он имеет большую площадь. Вдавленный перелом передней стенки лобной пазухи нередко возникает при столкновении черепа с движущимся предметом;
- производственные травмы.
У детей нередко диагностируют подобную травму, что связано с их повышенной активностью.
Характерные проявления
При повреждении черепной коробки наблюдаются следующие симптомы:
- выраженные болевые ощущения в лобной области;
- приступы тошноты, рвота;
- головокружение;
- двоение в глазах;
- нарушение четкости зрения;
- выделение из носовых ходов цереброспинальной жидкости;
- видимые деформации в области лба;
- нарушения сознания разной длительности;
- постоянная жажда, которая присутствует даже при приеме достаточного количества жидкости;
- шум в ушах;
- апатия или, наоборот, повышенная возбудимость;
- нарастающее давление в области глаз.
Также могут наблюдаться такие клинические симптомы, как покраснение лица, усиленное потоотделение, появление озноба, развитие мышечной слабости.
При проявлении первых явных симптомов нарушения целостности лобной кости требуется оказание первой помощи пострадавшего и немедленное обращение в медицинское учреждение.
Правила оказания первой помощи
При переломе лобной кости черепа необходимо своевременно оказать пострадавшему первую помощь. Это поможет увеличить его шанс на выживание.
Первое, что необходимо сделать, — вызвать специалистов скорой помощи. Во время ожидания необходимо:
- уложить пострадавшего на спину. Если он находится без сознания, то первая помощь при переломе лобной кости заключается в том, чтобы положить его на бок. В таком положении рвотные массы не проникнуть в дыхательные пути и не создадут таким образом угрозу аспирации;
- приложить холод ко лбу (если рана не открытая);
- контролировать дыхание, пульс и сознание человека;
- в случае необходимости сделать искусственное дыхание;
- наложить стерильную повязку на поврежденный участок, если перелом имеет открытый характер.
Если пострадавший получил травму черепа, упав с большой высоты, нельзя менять положение его тела: это может спровоцировать серьезные повреждения позвоночника.
Специалисты в качестве первой помощи выполняют очищение трахеи и бронхов, проводят искусственную вентиляцию легких, нормализуют артериальное давление.
Диагностика
Для того, чтобы выявить перелом лобной пазухи, специалист осматривает пострадавшего, проводит рентгенологическое обследование черепной коробки. Для того, чтобы оценить масштабы повреждения мозговых структур, а также признаки осложнений (например, отек мозга), проводят компьютерную и магнитно-резонансную томографию.
Источник: https://1medhelp.com/perelomy/perelom-lobnoj-kosti
Лобная кость черепа человека: анатомия и строение
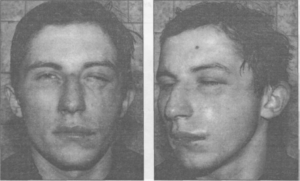
Основная задача черепа – защита человеческого мозга от повреждений. Образуется он при взаимодействии множества костей. Одной из них является лобная кость. Она непарная, благодаря связи с двумя органами чувств имеет сложную организацию. В статье вы найдете подробную информацию о строении, переломах, симптомах и лечении лобной кости.
Строение лобной кости
Лобная кость не имеет пары, участвует в создании основания черепа и является одним из сводообразующих элементов. Состоит из:
- чешуи;
- двух частей, которые образуют глазницы;
- носовой части.
Чешуя лобной кости
Имеет вид овала. Часть, контактирующая с мозговыми оболочками, вогнутая, а обратная ей – выпуклая, соответственно, имеет две поверхности:
- мозговую;
- наружную поверхность.
Окостенение лобной кости начинается с расположенных на ее поверхности точек окостенения. Обычно процесс запускается на 60-й день внутриутробного развития. У новорожденного чешуя делится на две части при помощи лобного шва. По мере взросления он исчезает, рассасывается в период 7-9 лет.
Наружная поверхность – выпуклая область чешуи. Соединяясь с глазничной частью, образует два надглазничных края. У взрослого человека посередине кости проходит возвышенность – это остаточная часть лобного шва. На 30 миллиметров выше глазницы находится бугор лба.
В этих местах в период внутриутробного развития появляются первые точки окостенения. Из-за особенности формирования могут сильно выступать у новорожденного, что является вариантом нормы. Со временем станут менее заметными. Ниже располагаются надбровные дуги.
У женщин они слабо выражены, и их объем напрямую зависит от размера пазух.
Мозговая или внутренняя часть чешуи взаимодействует с мозгом, что отразилось на ее поверхности и придало вогнутую форму. На верхней части поверхности располагается борозда, образующая лобный гребень.Именно к гребню крепится отросток твердой мозговой оболочки. На конце гребня совместно с решетчатой костью образуется слепое отверстие.
По всей плоскости кости проходят отметины, оставленные извилинами и сосудами мозга.
Глазничные части кости
Своей нижней частью образуют глазницы. Соединяются с клиновидной костью. По форме напоминают треугольник. Обладают двумя поверхностями:
Глазничная участвует в формировании глазницы, она имеет выгнутую форму, гладкая на ощупь. На ее поверхности располагается ямка, предназначенная для расположения слезной железы. Друг от друга глазничные части отделяются при помощи решетчатой вырезки.
Мозговая часть располагается выше и непосредственно контактирует с мозговой оболочкой. Из-за этого на ее плоскости находятся следы от мозговых извилин и сосудов.
Носовая область
Располагается между двумя глазничными частями лобной кости, и начинается на передней области решетчатой вырезки, внешне напоминает дугу. К основной функции относится участие в образовании перегородки носа.
Переломы лобной кости
Большая часть переломов костей черепа, кроме образующих нос, являются сложными и потенциально опасными для жизни и здоровья человека. Лобная кость характеризуется близким расположением головного мозга.
Чаще всего с переломами костей черепа сталкиваются взрослые люди, только десятая часть пострадавших – дети. Дети, в силу особенности детских костей, легко восстанавливаются после переломов.
К основным причинам перелома лобной кости относятся:
- удар в лобную часть головы неострым предметом;
- падение, при котором удар приходится на лоб или смежные части;
- автомобильные аварии;
- производственные травмы;
- травма от пули.
Какие бывают виды переломов кости?
- Оскольчатый перелом возникает тогда, когда в месте перелома кость крошится на небольшие фрагменты. Очень опасный тип переломов, смертность составляет более 50%, после реабилитации возможны нарушения интеллекта или потеря, ухудшение других функций и способностей организма. Осколки проникают под мозговую оболочку, повреждают мозг и питающие его кровеносные сосуды или артерии. Также могут привести к повреждению глазного яблока. В местах повреждения образуются гематомы, которые давят на различные участки мозга и нарушают их кровоснабжение.
- Линейный перелом – самый безопасный, вызывает минимум осложнений. Не требует немедленной госпитализации. Обычно сопровождается сотрясением мозга. Сам перелом выглядит как тонкая линия или трещина. В 97% случаев смещения фрагментов кости не происходит. К более серьезным вариантам травмы относится повреждение сосудов мозга и образование гематом. При правильном лечении длительные проблемы и нарушения отсутствуют.
- Вдавленный – вдавление или вколачивание части или всей кости внутрь черепной коробки. В результате чего нарушается внутричерепное давление, участки кости повреждают мозговую оболочку, сосуды и артерии. Образуются гематомы. Перелом относится к сложным, реабилитация проходит тяжело, часто приводит к смерти или нарушениям интеллекта и других функций.
- Дырчатый перелом возникает в результате огнестрельного ранения, когда пуля, пройдя через кость, попадает в мозг. Пуля и осколки повреждают мозг, артерии и сосуды, что приводит к летальному исходу. За всю историю было несколько исключений. Они были связанны с низкой скоростью и пробивной способностью пули, но травма привела к необратимым осложнениям и нарушению множества функций организма.
Также существует классификация, основанная на рисках возникновения инфицирования внутричерепных тканей. Переломы делятся на:
- Переломы открытого типа. Дли них характерно наращивание целостности кожи, когда осколки прорезают, пробивают кожу и мягкие ткани с внутренней стороны. В этом случае высок риск занесения инфекции через внешние факторы. Еще одним видом открытого перелома является повреждение сухожильного шлема, который защищает мозговую оболочку;
- Закрытые, при которых сохраняется целостность кожи и сухожилий.
Симптомы, указывающие на перелом
Количество и степень выраженности симптомов зависит от сложности травмы, полученной в результате перелома. Выделяют основные жалобы, указывающие на перелом лобной кости.
- Сильная боль, которая локализована в лобной области.
- Тошнотворные ощущения и рвотный рефлекс.
- Повышенное головокружение.
- Кратковременная или длительная потеря сознания.
- При серьезных переломах заметны изменения в области лба: бугры, ямы, неровности. Если перелом открытый, то может выпирать участок кости.
- Ощущения возрастающего давления в глазничной области и, возможно, нарушение зрения.
- Крайности в поведении. Это может выражаться в полном безразличии или слишком острой реакцией на все.
- Сложность в анализировании происходящего, спутанность в сознании.
- Возможно недержание мочи..
- Через носовую полость может выходить жидкое содержимое черепной коробки.
- Постоянная жажда, которая не прекращается даже после употребления воды.
- Несинхронная реакция на свет у зрачков или ее отсутствие.
Как оказать первую помощь пострадавшему человеку?
Вовремя оказанная помощь может сохранить человеку не только жизнь, но и предотвратить необратимые последствия, уменьшить период реабилитации и спасти человека от инвалидности.
Особенно это относится к травмам черепа и мозга. Вовремя проявленное участие, может сыграть решающую роль, ведь мозг – очень хрупкая и важная часть организма.
Если вам показалась, что кто-то получил травму головы, не проходите мимо.
Прежде всего, следует вызвать скорую помощь. Если пострадавший находится в сознании, то уложите его на спину, а при обмороке – на бок.
Важно! Если пострадавший упал с очень большой высоты или получил травмы спины, то его положение изменять нельзя. Это может привести к усугублению травм позвоночника.
Голова должна располагаться боком – это поможет не подавиться пострадавшему рвотой. Если есть возможность, то приложите рядом с участком повреждения холод. Это уменьшит боль и кровотечение.
Приехавшей скорой, кратко сообщите о своих действиях и проинформируйте, приходил ли пострадавший в сознание, и о причинах травмы.
Лечение перелома
В зависимости от сложности перелома, может потребоваться вмешательство хирурга. Если в процессе перелома пациент получил сотрясение мозга, то обязательно выписывается больничный, назначается покой и постельный режим. Выписываются успокоительные препараты и средства, нормализующие биение сердца и давление.
Операция может потребоваться при:
- появлении гематом;
- обнаружении осколков кости или предмета, вызвавшего перелом;
- сильном расхождении краев перелома.
Источник: https://TravmaOff.ru/kosti/lobnaya.html


