Проблемы после родов с прямой кишкой
Выпадение прямой кишки после родов
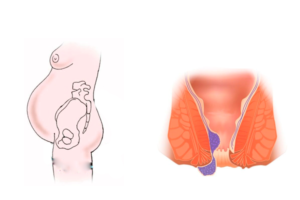
Самым распространенным осложнением, приобретённым во время рождения ребенка, считается геморрой. Это неприятная тема усложняет молодой женщине жизнь, наполняя ее дискомфортами. Выпадение прямой кишки после родов может и не произойти, если правильно подготовиться к деторождению.
Причины
Согласно статистическим данным, более 40% рожениц в ходе родоразрешения приобретает геморрой. Он проявляется с кровотечением из заднего прохода, зудом этого участка, неприятными ощущениями. Одна из основных причин возникновения проблемы — слишком стремительно развивающаяся родовая деятельность и неправильное поведение будущей матери на стадии потуг.
Женщины считают, что без разрывов прямой кишки при родах не обойтись. На самом деле это не так. Поэтому игнорировать наличие родового осложнения не стоит, следует обратиться к проктологу для своевременного оказания медицинской помощи и назначения лечения.
Согласно нормам, в анальном отверстии, ещё на этапе формирования ребенка, закладываются сосудистые сетки, где соединяются артерии и вены прямой кишки. Под влиянием некоторых факторов и предрасположенности к заболеванию на этих образованиях формируется геморроидальные узлы.
Факторы, влияющие на проявление болезни:
- гемодинамический;
- мышечно-дистрофический.
Первый тип, возникает вследствие движения крови по сосудам. В результате усиления прибытия артериальной крови к геморроидальным узлам и при наличии трудного оттока венозной крови из этих узлов.
Мышечно-дистрофический фактор характеризуется слабостью связок и мышцы, которые удерживают узлы изнутри анального канала.
Такая особенность бывает как врожденной (предрасположенность к слабости соединительных тканей.), так и приобретенной в ходе процесса старения, после 30 лет.
Данные заболевания доставляют неудобства с дефекацией. Особенно остро замечаются неприятные ощущения после родов.
Классификация и осложнения
Геморрой разделяют на две стадии: острая и хроническая. Это 2 степени развития одного и того же заболевания.
Острая стадия проявляется сильно выраженными болями, увеличением узлов и воспалением участка вокруг заднего прохода. Бывает, возникает кровотечение при выходе каловых масс.
Различают три степени острой стадии заболевания:
- Первая. Возникают тромбы наружных или внутренних узлов, но воспалительных процессов не наблюдается. Женщина сама может выявить уплотнение геморроидальных узлов. Болезненность проявляется во время испражнения кишечника и пропадает через 7-10 минут после похода в туалет.
- Вторая степень характеризуется усугублением состояния тромбозом, присоединяется воспаление, при ощупывании можно заметить плотные узлы, которые болят при надавливании. Боль чувствуется при дефекации, двигательной активности, длительном сидении. Геморроидальные узлы уже находятся на поверхности, их невозможно вправить обратно. Эти воспалённые образования воздействует на прямую кишку, они ее заслоняют, чем деформируют анальную щель. Такое осложнение негативно влияет на процесс дефекации, она затрудняет выход каловых масс. У пациента выявляется выделение слизи из заднего прохода, что вызывают зуд и жжение.
- Третья степень обусловлена воспалением слоёв тканей области вокруг ануса. Болезненность ощущается все время и расходится на промежность, ягодицы, низ живота. Женщину преследует чувство распирания в прямой кишке. Наиболее комфортная поза-лежа на животе, ходить или сидеть адски больно. Поднимается высокая температура тела до 39 градусов.
Хроническая стадия также имеет свои степени тяжести. Начальное проявление болезни протекает без особых признаков. Будущая мать чувствует себя нормально, но геморроидальные узлы всё-таки изменены. Подобный дефект можно выявить лишь на специальном исследовании проктологом.
Своевременное определение наличия осложнения предотвратит ухудшение состояния после родов.
Первая стадия характеризуется увеличением внутренних узлов, но выпадения нет. Симптомом является неприятное ощущение в процессе дефекации и после него, частые позывы в туалет. Признаки проявляются не постоянно, а имеют периодический характер.
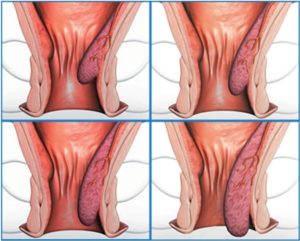
Вторая стадия – это выпадение узлов наружу, но возможно их вправить обратно. Неприятные ощущения появляются сразу при испражнении кишечника и длятся некоторое время после него. Замечаются выделения крови из прямой кишки при поднятии тяжестей, повышение давления крови.3 степень-выпадение геморроидальных образований без возможности их вправить обратно. Можно определить на ощупь наличие «шишек», которые воспринимаются как инородные тела в прямой кишке.
4 степень проявляется выпадением узлов возникновением тромбоза, сильным кровотечением, самопроизвольным выходом газов, слизи из анального отверстия.
Все эти виды и степени тяжести требуют врачебного вмешательства и медикаментозного лечения. Категорически запрещено самостоятельно вправлять узлы в прямую кишку, чтобы не травмировать слизистую.
Диагностика и симптомы
Первым признаком возникновения заболевания являются отсутствие дефекации и вообще или затруднение при выходе каловых масс. Женщина замечает недержание газов и жидкого стула.
Все чаще появляются выпячивания «шишек» из заднего прохода, которые со временем перестают втягивается обратно. Начинает выделяться слизь, которая вызывает зуд, жжение в области ануса.
Возможно возникновение кровотечения.
При таких симптомах следует обратиться к проктологу, ведь выпадение прямой кишки после родов вызывает серьезные осложнения. Врачи назначают обследование и необходимую терапию.
Диагностические мероприятия включают:
- осмотр при натуживании, так определяет наличие выпадение прямой кишки;
- пальпация области ануса для вычисления состояния кишечных стенок;
- ректороманоскопия, для выявления наличия полипов;
- колоноскопия, проводится в более запущенных случаях.
В результате обследования проктолог оценивает состояние женщины и назначает лечение выпадения прямой кишки после родов. Терапия должна быть прописана врачом, а не народными целителями. Так можно лишь усугубить состояние женщины.
Лечение
Как правило, консервативные методы устранения проблемы не очень эффективные, ведь люди обращаются к врачу уже в запущенной стадии. Боль в прямой кишке после родов не пугает женщину, так как многие считают это нормальным.
Медикаментозное лечение включает в себя прием лекарственных средств, способствующих нормализации дефекации (от запора или диареи), а также противовоспалительные препараты и обезболивающие средства.
Не медикаментозная терапия-это выполнение определённых упражнений, направленных на тренировку тазовых мышц, физпроцедуры, массаж, применение электроаппаратов. Этот метод действенен на начальных стадиях заболевания. Разрывы при родах травмирующие прямую кишку обычно не заживают от лекарств.
Оперативное лечение может состоять из нескольких вариантов. Так вероятно совместить несколько методов одновременно.
Что делать если вылезла кишка после родов:
- почивать кишку к позвоночной связке;
- хирургическое возобновление функционирования мышц таза и прямой кишки;
- резекция выплачиваемого участка.
Тактика ведения лечения подбирается с учетом возраста женщины, степени тяжести заболевания и особенностей строение организма. Следует придерживаться рекомендаций врача, правильного режима дня.
Обычно лечение несовместимо с грудным вскармливанием, поэтому кормящей матери нужно постараться сохранить молоко, но не давать его малышу. Необходимо сцеживаться или использовать молокоотсос, если это не противопоказано лечебными предписаниями. Пить грудное молоко-самое полезное для ребенка первого года жизни.
Применение народных рецептов не приветствуется врачами. Поэтому перед тем, как начинать использовать нетрадиционные методики лучше проконсультироваться с проктологом. Самолечение может усугубить состояние женщины.
Реабилитация и профилактика
После проведения операции требуется восстановиться. Поэтому рекомендуется придерживаться определённых правил. Питание следует планировать боле диетическим и легким. Физические нагрузки также неуместны на периоды реабилитации.
Очень важно вовремя обратиться к врачу при возобновлении болезненности прямой кишки, ведь последствия сильных разрывов после родов в области заднего прохода непредсказуемый, возможен рецидив.
Чтобы снизить риск возникновения родового осложнения требуется помочь своему организму подготовиться к процессу появление малыша на свет.
Меры профилактики:
- не допускать запоров, особенно последних сроках беременности;
- укрепить мышечную мускулатуру таза упражнениями по А.С. Умарову;
- вести активный образ жизни во время вынашивания, выполнять зарядку, много ходить по свежему воздуху, заниматься плаванием;
- правильно питаться, рацион должен быть сбалансированным, содержать много витаминов и полезных веществ;
- не перетруждать себя физическими нагрузками;
- соблюдать режим сна, отдыха;
- оградить себя от поднятия грузов более 2 кг;
- правильно тужиться и слушать рекомендации акушера-гинеколога в активной стадии родоразрешения.
При выполнении этих несложных правил вполне реально избежать травмирования прямой кишки во время родовой деятельности. Восстановление после операции также будет проходить быстрее. Кроме того важно придерживаться режима питья.
Женщина должна выпивать не менее 2 литров жидкости на сутки. Особенно это касается лактирующих мам. Гигиена также важна. По возможности лучше подмываться прохладной водой, чем пользоваться туалетной бумагой.
В крайнем случае, это может быть влажная салфетка, но не сухой материал.
Следует постоянно контролировать состояние пищеварительной системы, чтобы не вызывать раздражение прямой кишки, запора и диареи так далее. Лучше выбирать себе доктора по душе, который сможет проконсультировать в нужный момент и принять необходимые меры. Здоровый образ жизни стоит взять за правило, тогда проблем с самочувствием станет значительно меньше.
Выпадение прямой кишки часто проявляется у женщин после родов, особенно если они были стремительными. Рожениц не обращают внимания на тревожные симптомы, и считают их нормой. На самом деле болезнь реально устранить. Достаточно вовремя обратиться к проктологу для назначения правильного лечения, возможно даже оперативного.Реабилитация состоит из диетического питания, выполнения процедур.
Чтобы избежать возникновения патологии, требуется начинать готовиться к родам на этапе планирования беременности, а именно вести активный образ жизни, много гулять на свежем воздухе, выполнять упражнения для тренировки тазовых мышц.
Немаловажно правильно дышать и слышать настановления акушера в активной стадии родоразрешения. Тогда вполне возможно процесс деторождения не осложниться разрывами и выпадением прямой кишки.
Источник: https://rozhau.ru/posle/vypadenie-pryamoj-kishki-posle-rodov/
Проблемы с кишечником после родов — Что делать? Как восстановить?
Во время беременности увеличение матки приводит к сдавливанию органов, расположенных рядом.
Самое сильное давление при этом падает на кишечную трубку, ведь её у нас аж целых 4 метра! После того как родился ребёнок и места стало больше, внутрибрюшное давление начинает падать, что приводит к возвращению всех органов на свои прежние места. В этот момент начинаются проблемы с кишечником после родов, так как молодую маму начинает настигать множество причин, провоцирующих на это.
- 1 Какие причины?
- 2 Лечение
Какие причины?
Существует ряд основных факторов, отвечающих на вопрос, почему появляются боли в кишечнике после родов:
- Изменение функции вследствие вынашивания плода – большая матка давит на сосуды и мышцы желудочно-кишечного тракта, вызывая относительную ишемию (недостаточность кровообращения) и нарушение перистальтики (волнообразных движений, продвигающие пищу вперёд), но такие проблемы проходят через несколько недель.
- Слабость мышц тазового дна – эти мышцы растягиваются и теряют тонус во время вынашивания, а потом являются фактором риска в возникновении запоров, так как они неспособны полноценно выполнять свою функцию при натуживании.
- Геморрой – является частым осложнением самого процесса прохождения ребёнка через таз во время потуг, а в последующем вызывает боль и дискомфорт во время дефекации, что заставляет женщину сдерживать себя.
- Швы после эпизио- или перинеотомии – ещё один фактор, вызывающий болезненные ощущения и, как следствие, излишнюю осторожность при опорожнении либо максимальное его игнорирование.
- Эпидуральная (спинномозговая) анестезия – выполняется при кесаревом сечении может спровоцировать нарушение работы пищеварительного тракта, что затягивает естественное восстановление во времени.
- Антибиотики – нарушенная микрофлора приводит к тому, что внутренние органы, принимающие участие в переваривании пищи, начинают плохо работать.
- К менее распространённым причинам относят различные хронические болезни, употребление жирной и острой пищи, копчёностей.
В этой статье мы рассмотрим самые частые симптомы, сопровождающие их — это запор или расстройство.
Запор
Часто всё начинается с задержки испражнения, которую несложно определить по характерным симптомам. Уже через парочку суток появляются такие признаки:
- затруднение или полное отсутствие стула через 3 дня от последнего раза;
- необходимость прикладывать значительные усилия и увеличение общего количества времени на поход в туалет;
- метеоризм;
- ощущение тяжести, тошноты;
- приступообразные болезненные ощущения в левом нижнем углу и/или отделе живота;
- общее недомогание, слабость, бессонница.
Но не спешите бежать в аптеку за лекарствами, так как в большинстве случаев восстановление кишечника после родов можно скорректировать банальной диетой и соблюдением определённых правил питания:
- регулярность принятия пищи: 3 основных приёма и 2 небольших перекуса, всё это небольшими порциями;
- правильное соотношение белков, жиров и углеводов;
- за 2-3 часа до сна – ужин;
- питьевой режим – 8 стаканов воды в день (это 1,6 л);
- отсутствие переедания: возьмите себе за правило после ощущения половины наполненности желудка ждать 10 минут и оценивать это чувство снова (еда за это время доходит до желудка и рецепторы подают правдивую информацию);
- из напитков стоит отдать предпочтение столовой воде без газа, клюквенному морсу,
- следует ограничить потребление кофе и крепкого чая, промышленных лимонадов и сладких газированных напитков;
- еда должна быть нежирной, показаны бульоны, фрукты и овощи, цельнозерновые каши, кисломолочные изделия, а особенно полезны чернослив, свекла, сливы и изюм.
Понос
Если запор не представляет собой что-то особенное, то на расстройство кишечника после родов стоит обратить пристальное внимание. В норме оно может присутствовать, как последствие психоэмоционального состояния – реакция на стресс в виде родов, так как при этом присутствуют значительные волнения за состояние малыша. В народе такое состояние называется «медвежья болезнь».
При этом у мамы отсутствуют тошнота, повышение температуры, рвота и недомогание. В иных случаях это тревожные звоночки как следствие:
- инфекционных заболеваний;
- отравления некачественной пищей;
- аллергии.
Прочтите также Профилактика гестоза во время беременности — Памятка
При отравлении пищей понос – одно из следствий дисбактериоза, нарушающего работу кишечника после общей интоксикации и нарушении местной микрофлоры, атакуемой токсинами. Стоит отметить, что они через молоко передаются и ребёнку, поэтому в этом, как и в других случаях, визит к врачу не стоит откладывать на потом.
Наиболее грозной причиной является инфекционной заболевание, так как оно может затронуть и здоровье малыша — вы можете попросту заразить его.
В случае обыкновенного отравления на организм воздействуют токсины уже мёртвых бактерий, в то время как при инфекции они живы и размножаются внутри вас.
А вот наиболее лёгкой является аллергическая реакция, так как чаще всего она вызвана каким-то продуктом вследствие недостаточности фермента (например, глютеновая недостаточность) либо непереносимости какой-то пищи и лечится исключением её из рациона.
Лечение
Случаются ситуации, когда при запоре диета помогает слабо или, вообще, никак. Тогда женщина задается вопросами о том, что делать и как восстановить работу кишечника.
Но теперь известно, что кроме неё можно использовать и другие средства для нормализации стула. Все они разнообразны и могут быть как средством медикаментозного лечения, так и народным способом.
Если обратится к лекарствам, то рекомендованы:
- Слабительные. Чтобы наладить работу кишечника кормящей маме дозволено принимать такие препараты, как «Дюфалак» (содержит лактулозу), «Фортранс» или «Трисасен» (стоит учитывать, что при спастическом запоре он ухудшит состояние), а вот отказаться следует от «Гутталакса» и «Доктора Тайсса».
- Свечи (предпочтение отдаем содержащим глицерин): как элемент снятия симптома в естественном восстановительном периоде.
- При необходимости можно использовать ферменты, если есть нарушения работы поджелудочной железы или желчного пузыря: «Панкреатин», «Мезим», «Фестал».
- Не стоит забывать и про клизму, но использовать её с осторожностью — может возникнуть привыкание.
Прочтите также Кровь или кровянистые выделения через 2 месяца после родов
Важно помнить про то, что часто проблема сидит в голове, а именно — задержка стула происходит на почве страха из-за швов или боли. В таком случае следует дополнительно проконсультироваться с врачом, и если этот страх непреодолим, то на этот период медсестры в роддоме могут помочь сделать очистительную клизму.
Народные методы включают в себя питье отваров из трав коры дуба, гранатовых корок, мяты перечной, ягод черёмухи, рисового отвара.
Режим активности существенно влияет на работу желудочно-кишечного тракта, поэтому рекомендованы физические упражнения лёгкой тяжести. Такую зарядку стоит повторять 2-3 раза в сутки по 1 минут:
- лежа на полу вдохните и подымите левую и правую ногу, а выдохнув, возвращайте обратно, меняя конечности;
- вдохните, втяните мышцы живота до упора в позе собаки, задержите дыхание на несколько секунд;
- вcтаньте и поднимите к плечам ладони, локти должны быть размещены вперед, дотянитесь правой ногой до левого локтя, а после — наоборот;
- лежа на полу вдохните, втяните живот, сильно сжимая колени между собой, а при выдыхании — расслабьте.
Лечение поноса направлено на устранение причины (исключение продукта из пищи или прием антибиотиков при инфекции) и использовании энтеросорбентов при отравлении. К фармгруппе сорбентов относят препараты, которые связывают токсины и устраняют симптомы интоксикации, К ним относят «Карпректат», «Энтеросгель», чёрный или белый уголь, «Неостопан», «Смекта».
После перенесенного состояния стоит восстановить работу пищеварительного тракта и тут на помощь придут пробиотики — вещества, которые содержат лакто-, бифидобактерии в различном количестве.
Практически все они пригодны к употреблению молодым мамам.
Примером может послужить всем известный препарат «Линекс», но дозволено использовать и специальные закваски и йогурты собственного приготовления.
Источник: https://pervyerody.ru/zdorove/problemy-s-kishechnikom-posle-rodov-chto-delat-vosstanovit.html
Проблемы после родов с ЖКТ (желудком, кишечником), желчным пузырем и печенью
статьи:
Расстройства пищеварительного тракта характерны для женщин после родов. Многие кормящие мамы жалуются на запоры, боль в желудке, изжогу, тошноту, метеоризм и т. д. Почему возникают проблемы после родов с ЖКТ, жёлчным пузырём и печенью? Как лечить расстройства пищеварения кормящим мамам? Об этом мы расскажем в данной статье.
Проблемы с ЖКТ после родов
У многих женщин проблемы с пищеварительным трактом появляются ещё во время беременности. Это объясняется тем, что репродуктивные органы близко расположены к кишечнику. Из-за постоянного давления увеличенной матки нарушается кровообращение органов ЖКТ.
Нарушения гормонального фона, расстройства сна, изменение в рационе и образе жизни влияют на качество пищеварения. Проблемы с ЖКТ после родов только увеличиваются.
Нарушения дефекации (запор и понос), гастрит, геморрой – это наиболее распространенные нарушения, которые беспокоят кормящих мам.
Причины нарушения работы ЖКТ после родов
Проблемы с пищеварением после родов возникают по следующим причинам:
• Нарушение функциональности кишечника. Увеличенная матка сдавливает кишечник, нарушает кровоснабжение и перистальтику органа. Восстановление деятельности кишечника происходит через несколько недель после родов. • Ослабление мышц малого таза и кишечника. Вследствие беременности и родов происходит перерастяжение мускулатуры малого таза и кишечника, из-за чего нарушается функциональность последнего. Через некоторое время после родов состояние кишечника восстанавливается, но для этого кормящая мать должна соблюдать некоторые правила. • Гормональный сбой. Расстройства желудочно-кишечного тракта могут возникать вследствие гормональных нарушений после родов. Гормоны регулируют работу организма, а поэтому при нарушении их выработки возникают расстройства пищеварения. • Геморрой. Часто функциональность кишечника нарушается вследствие геморроя. Если заболевание возникало у женщины ещё во время беременности, то после родов оно сильно обостряется. Как следствие появляются болезненные ощущения во время дефекации. • Слабые мышцы живота. Запор может возникнуть из-за ослабления мускулатуры пресса. • Разрывы и швы. Иногда во время родов возникают разрывы, на которые накладывают швы. Разрывы провоцируют спазм всех близлежащих тканей и органов. Из-за этого затрудняется дефекация, и возникает боль в кишечнике. • Роды через кесарево сечение. Во время операции используют спинномозговую анестезию, которая негативно влияет на работу пищеварительного тракта. Эта проблема имеет невралгический характер, проходит самостоятельно через некоторое время после родов.
• Антибактериальные препараты. Из-за приёма антибиотиков нарушается естественная бактериальная флора кишечника. Существует ещё много причин возникновения диспепсии (расстройства пищеварения). Работа ЖКТ после родов может нарушаться из-за хронического воспаления пищеварительных органов, переедания, употребления некачественных, жирных, копчёных продуктов. Органы пищеварения не в состоянии справляться со своей работой, как следствие возникают разнообразные нарушения.
Проблемы с желчным пузырем после родов
пищеварительные ферменты Очень часто после родов нарушается процессы пищеварения и всасывания. Так проявляются самые распространённые патологии пищеварительного тракта. Эти симптомы могут указывать на проблемы с жёлчным пузырём после родов.
Расстройства пищеварения могут возникать из-за недостатка ферментов, которые вырабатывает жёлчный пузырь. Чтобы восполнить недостаток пищеварительных энзимов, лактирующей женщине рекомендуется принимать ферментные препараты: Панкреатин, Креон, Вестал и т. д. Перед применением – проконсультируйтесь с врачом.
В составе медикаментов ферменты из поджелудочной железы животных, которые расщепляют белки, жиры, углеводы и нормализуют пищеварение. Часто ферментная недостаточность сопровождается дисфункцией других пищеварительных органов (печень, желчевыводящие пути).
По этой причине в состав ферментных препаратов входят вспомогательные вещества, которые нормализуют всасывание, выделение желчи и т. д. К подобным лекарственным средствам относят Фестал, Панзинорм Форте. Активность ферментов в составе лекарственных средств отличается.
В препарате Мезим Форте содержатся наиболее деликатные энзимы, которые корректируют деятельность поджелудочной железы. Этот медикамент не противопоказан беременным и лактирующим женщинам.
Изжога
Ещё одни признак, который указывает на расстройство пищеварения – это изжога. Во время приступа ощущается жгучая боль в области груди, которая часто поднимается до глотки. Изжога возникает из-за заброса содержимого желудка обратно в пищевод.
Чтобы устранить проблему используют антацидные препараты, которые защищают слизистую желудка от действия соляной кислоты и желчи. Антациды разделяют на 2 вида: • Всасывающиеся – быстро проявляют эффективность, терапевтический эффект длится не долго. Нейтрализуют соляную кислоту и вырабатывают углекислый газ, из-за чего возникает метеоризм и отрыжка.
Кроме того, углекислый газ может спровоцировать повторное выделение соляной кислоты. • Не всасывающиеся – это препараты местного действия, терапевтический эффект которых длиться в течение длительного времени. Во время нейтрализации соляной кислоты углекислый газ не образуется.
Некоторые не всасывающиеся антациды обладают абсорбирующим эффектом, поглощают токсины. Врачи часто назначают лактирующим женщинам для устранения изжоги не всасывающиеся антациды: Маалокс, Фосфалюгель, Альмагель.
Язвенная болезнь
К распространённым патологиям ЖКТ относят язвенную болезнь, во время которой слизистая желудка или 12-перстной кишки покрывается язвами.
Для лечения язвы у лактирующих женщин используют гастропротекторы – лекарственные средства, которые повышают резистентность слизистой желудка и 12-перстной кишки по отношению различным раздражающим веществам. Кормящим мамам разрешено принимать Сукральфат и Мизопростол.
Эти препараты улучшают микроциркуляцию в слизистых, нейтрализуют соляную кислоту, увеличивают объём вырабатываемой слизи. В любом случае, при появлении проблем с желудком после родов, в первую очередь необходимо проконсультироваться с гастроэнтерологом.
Метеоризм
Повышенное газообразование возникает после употребления картофеля, молока, чёрного хлеба или овощей. Метеоризм после родов может возникать из-за снижения тонуса мускулатуры кишечника, который не в состоянии всасывать газы. Сопровождается этот недуг тяжестью, распиранием, болью в животе, отрыжкой и т. д.
Для устранения симптомов метеоризма используют травяные отвары: ромашка, фенхель или укроп, тмин и т. д. Они способствуют расслаблению гладких мышц, восстанавливают моторику кишечника и ускоряют отхождение газов. Лекарственные отвары можно комбинировать.
Врачи назначают лактирующим женщинам следующие препараты для устранения признаков метеоризма: Эспумизан, Саб Симплекс.
Запор
Затруднённая дефекация после родов сопровождается рядом неприятных симптомов: слабость, головная боль, нервная возбудимость, расстройства сна, снижение аппетита и т. д. Все эти явления возникают из-за скопления в организме токсинов.
Чтобы устранить запор после родов рекомендуется использовать препараты на основе натуральных растений. Для этих целей используют ревень, крушину, сена, сабур, масло аниса, касторку, сок алоэ и т. д. Растительные компоненты размягчают каловые массы, улучшают моторику и ускоряют продвижение содержимого кишечника.
Для лечения запора женщинам после родов назначают Регулакс, Мукофальк, а также солевые слабительные.
Нарушения микрофлоры кишечника
Список проблем с кишечником после родов можно продолжить дисбактериозом, который часто возникает в результате приёма антибактериальных препаратов. Естественная бактериальная флора человека состоит из огромного количества микроорганизмов.
Эти бактерии ускоряют пищеварение, вырабатывают полезные вещества и защищают кишечник от воздействия болезнетворных микроорганизмов.
В результате нарушения нормальной бактериальной флоры организм не может усваивать полезные вещества, возникают расстройства пищеварения, в кишечнике активно размножаются вредоносные бактерии.
Дисбактериоз провоцирует различные воспалительные реакции в организме, ослабление иммунитета, повышается риск инфекционных заболеваний. Чтобы восстановить нормальную бактериальную флору после родов рекомендуется принимать препараты, которые содержат бифидобактерии (Бифидумбактерин).
Проблемы с печенью после родов
Вследствие воспалительных процессов в печени и жёлчном пузыре нарушается выработка, и меняется состав желчи. Проблемы с печенью после родов провоцируют диспепсию – это функциональное расстройство пищеварения, во время которого возникает изжога, отрыжка и тошнота.
Необходимо улучшить работу жёлчного пузыря, нормализовать его моторику, усилить желчеобразование. Для этих целей кормящим мамам назначают препараты, которые стимулируют сокращение жёлчного пузыря и расслабляют его мышечную оболочку (например, Магнезия).
Чтобы восстановить работу ЖКТ после родов соблюдайте следующие правила:
• Нормализуйте рацион питания. • Употребляйте не менее 2 л фильтрованной воды без газа за день. • Выполняйте физические упражнения. • Принимайте препараты для восстановления естественной бактериальной флоры после приёма антибиотиков. • Избегайте стрессов. • Употребляйте кисломолочную продукцию. • Включайте в рацион продукты богатые на клетчатку. Восстановление работы ЖКТ после родов требует вашего участия. Однако перед приёмом любых медикаментов – проконсультируйтесь с врачом. Помните, самолечение опасно не только для вас, но и для вашего ребёнка.
Восстановление живота после кесарева https://www.kalendar-beremennosti-deti.ru/kak-vosstanovitsya-posle-kesareva-secheniya/
Еще материалы — сумка в роддом список вещей https://www.baby.ru/blogs/post/611292771-575931960/
Запишитесь на приём к врачу в вашем городе
Клиники вашего города
Последние материалы раздела:
Выделения после родов
На вопрос: «Сколько времени идут выделения после родов?» однозначного ответа нет, у каждой женщины по-разному. Это обуславливается гормональным фоном, видом кормления (искусственное…
Спайки после кесарева сечения Спайки после кесарева сечения — читайте в нашей статье, чем они опасны, и какое может потребоваться лечение.
Качаем пресс после кесарева сечения
В период вынашивания плода и во время родов организм женщины переживает ряд изменений, которые отражаются не только на внутреннем мире, но и на внешности. После рождения ребенка молодые…
Источник: https://birth-info.ru/322/afterbirth-Problemy-posle-rodov-s-ZHKT--zheludkom--kishechnikom---zhelchnym-puzyrem-i-pechenyu/
Прямая кишка после родов
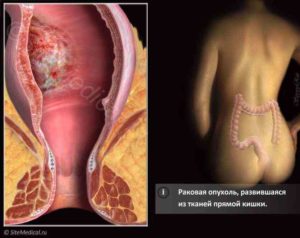
Многих будущих и молодых мам небезосновательно интересует вопрос, а как чувствует себя прямая кишка после родов? Нередко и с этой частью желудочно-кишечного тракта могут возникнуть серьезные проблемы после родов. Так к чему стоит готовиться и какие меры желательно предпринять во избежание неприятностей.
Типичные проблемы с кишечником
Наиболее распространенная проблема послеродового периода, в которой задействована прямая кишка после родов – это запоры. Обычно провоцируется она не только сильным сдавливанием этого органа на протяжении всего периода беременности, но и резкими изменениями гормонального фона после родов.
Нередко еще во время беременности женщина сталкивается с запорами. В таком случае в послеродовом периоде проблема может лишь усугубиться и беспокоить женщину на протяжении нескольких недель. Стоит отметить, что прямая кишка после родов восстанавливается достаточно быстро, поэтому проблемы такого рода проходят самостоятельно, в особенности, если ранее женщина ими не страдала.
На протяжении самых первых суток после родов крайне редко у женщин отмечается самопроизвольный стул. Объясняется это тем, что непосредственно перед родами беременным ставится очистительная клизма.
В том случае, когда и на вторые и на третьи сутки стул отсутствует, то переполненный кишечник становится причиной сильных неприятных и даже болезненных ощущений. Более того, такое его состояние препятствует нормальному сокращению матки.
Для предотвращения запоров, как до родов, так и после их, женщине необходимо придерживаться специальной лечебной диеты. При этом в рацион включаются те продукты, в составе которых присутствует достаточное количество клетчатки. Но их выбирать нужно особенно тщательно и внимательно, так как некоторые из них не совместимы с грудным вскармливанием.
Кроме того, важную роль в активизации кишечника также играют физические упражнения и достаточное питье. Причем если до того, как придет молоко после родов, женщине нужно пить не менее 800 мл жидкости, то по мере прихода молока это количество возрастает уже до 2-2,5 литров.
Кроме того, в профилактических целях, чтобы прямая кишка после родов не создавала проблем, можно перед некоторыми приемами пищи кушать по чайной ложке растительного масла.
В том случае, когда проблема с запорами успела серьезно заявить о себе, можно прибегнуть к однократному использовании глицериновой свечки, а также прочих так называемых «невинных» слабительных, которые совместимы с грудным вскармливанием. При этом не стоит забывать, что любые лекарства в послеродовом периоде должны непременно назначаться лечащим врачом.
Боязнь натуживания
Нередко в ходе родов происходят разрывы промежности, либо врач сам принимает решение о выполнении эпизиотомии. И в том и в другом случае после родов будут наложены швы на область промежности.
Нередко именно они становятся причиной развития так называемой боязни натуживания, когда женщине кажется, что малейшее усилие станет причиной расхождения швов. На самом деле это не так.
Другими словами, процесс дефекации в полной мере безопасен для швов, ведь края раны хорошо скрепляются посредством того или иного шовного материала. Для смягчения стула в послеродовом периоде, женщинам рекомендуется специальная диета, которая актуальна в случае запоров.Так, в первые сутки предпочтение в плане питания должно отдаваться жидким блюдам. Главное помнить о необходимости соблюдения диеты при грудном вскармливании, чтобы питание матери ни в коем случае негативным образом не отразилось на состоянии малыша.
Геморроидальные узлы
Собственно геморроидальные узлы представляют собой варикозное расширение вен в области прямой кишки. Нередко этот недуг впервые заявляет о себе во время либо сразу после родов.
Основной фактор, который определяет предрасположенность к геморрою в ходе родов и после них – это существенное внутриутробное давление в это время.
Появление геморроя в ходе ануса проявляется в небольших образованиях в этой области, которые могут быть, как безболезненными, так и зудящими и даже кровоточащими.
Лечение геморроя после родов не обходится без соблюдения специальной диеты. Она во многом схожа с той, которая рекомендуется при запорах и предполагает употребление большого количества фруктов и овощей.
После консультации врача в некоторых случаях допускается применение специальных лечебных свечей. Но так как многие препараты этой группы являются сильнодействующими лекарствами и не совместимы с грудным вскармливанием, то подбираться они должны особенно тщательно и совместно со специалистом.
Источник: http://mamairebenok.com/vosstanovlenie-posle-rodov/pryamaya-kishka-posle-rodov.html
Проблемы после родов с кишечником и мочеиспусканием
Часто после родов у женщин возникают проблемы, на которые они не обращают должного внимания. Между тем, все что происходит с женщиной после родов крайне важно, любая боль и дискомфорт имеют свои причины и должны быть своевременно и правильно устранены.
Проблемы после родов с мочеиспусканием
Вряд ли молодая мама пожалуется на отсутствие позывов на мочеиспускание: она просто не замечает, что ходит в туалет всего два раза в сутки.
Причина в том, что во время родов мочевой пузырь и мочеиспускательный канал, а также подходящие к ним нервные окончания подвергаются значительному сдавливанию.
Это приводит к тому, что мочевой пузырь не реагирует на наполнение обычным рефлексом — позывом на мочеиспускание.
В свою очередь, наполненный мочевой пузырь препятствует нормальному сокращению послеродовой матки и является фактором риска возникновения инфекционно-воспалительных осложнений со стороны матки, кроме того, это способствует развитию воспаления мочевыводящих путей ( мочевого пузыря и мочеиспускательного ). Чтобы избежать подобных неприятностей, необходимо принуждать мочевой пузырь работать, а именно — ходить мочиться каждые 2-3 часа.Болезненность при мочеиспускании в области швов, наложенных на стенку влагалища, на промежность: моча раздражает рану, и поход в туалет сопровождается жжением именно в области шва.
Эта проблема может возникнуть сразу после родов и беспокоить в первые 2-3 суток. Для ее решения можно мочиться в душе или под струей воды. Невозможность мочиться может возникнуть из-за страха перед болью.
Для стимуляции мочеиспускания можно включить воду: звук падающей воды рефлекторно расслабляет сфинктеры мочевого пузыря.
Болезненность при мочеиспускании сопровождается болями в области мочевого пузыря, частыми позывами на мочеиспускание, при этом количество выделяемой мочи ничтожно мало.
Такое явление, как правило, возникает через несколько дней после родов, до этого мочеиспускание было безболезненным.
Эти симптомы обусловлены воспалением слизистой оболочки мочеиспускательного канала ( уретритом ) и мочевого пузыря ( циститом ).
Частое возникновение цистита после родов обусловлено целым рядом факторов: это и сдавливание мочевыводящих путей, и нарушение в них кровообращений, и большое количество манипуляций в области промежности во время родов, и особенности гормонального фона и иммунной системы. Все это приводит к тому, что воспаление вызывают условно-болезнетворные организмы, всегда обитающие в мочевыводящих путях, в области промежности.
Если же у женщины во время беременности имелись какие-либо инфекции половых путей ( уреаплазмоз, хламидиоз и т. д. ) и они не были пролечены, то вероятность возникновения цистита особенно велика. При появлении жалоб необходимо обязательно обратиться к врачу.Для лечения цистита традиционно применяются антибактериальные препараты. Врач подберет такой препарат, применение которого не помешает грудному кормлению.
При игнорировании симптомов инфекция может подняться выше — по мочеточникам до почек, тогда вероятно возникновение воспалительного процесса в почках — пиелонефрита, который требует длительного, часто стационарного лечения.
Недержание мочи, ее непроизвольное отделение при смехе, чихании может возникнуть из-за чрезмерного растяжения, слабости мышц промежности. Если такие симптомы беспокоят уже в первые недели после родов, нужно сказать об это доктору ( акушеру-гинекологу ).
Вероятно, он порекомендует ежедневно выполнять упражнения для мышц тазового дна, все проблемы, связанные с недержанием мочи, при регулярных упражнениях должны пройти за 3 месяца.
Если по прошествии этого времени, несмотря на регулярные занятия, проблема осталась, дальнейшую тактику лечения определяет доктор.
Проблемы после родов с кишечником
Запоры — еще одна распространенная проблема, которая также провоцируется сдавливанием прямой кишки во время родов и изменением гормонального фона после родов.
Запоры, часто встречающиеся у женщин во время беременности, в послеродовом периоде еще более усугубляются и беспокоят женщину в течение 3-5 недель, а затем обычно самостоятельно проходят ( если они не были свойственны данной женщине вообще ).
В течение первых суток после родов, как правило, самопроизвольный стул бывает крайне редко. Это связано с тем, что перед родами женщине ставят очистительную клизму. Если же стула нет и на 2-3 сутки, то переполненный «ленивый» кишечник вызывает неприятные ощущения, мешает правильному сокращению матки. Предотвратить появление запоров и лечить их нужно прежде всего с помощью специальной диеты.
Женщина должна включать в свой рацион продукты, богатые клетчаткой: чернослив, свеклу, хлеб грубого помола, отруби.Способствуют активации кишечника физические упражнения, и достаточное питье ( напомним, что до момента прихода молока количество употребляемой жидкости не должно превышать 800 мл, а через 1-2 дня после прихода молока нужно выпивать до 2-2.5 л жидкости ). Для профилактики запоров можно перед каждым приемом пищи принимать 1 ч. л. растительного масла.
Если проблема запора уже проявила себя, можно однократно воспользоваться глицериновой свечкой, другие слабительные средства, даже самые «невинные», как впрочем и все остальные лекарства, нельзя применять самостоятельно без назначения врача.
Боязнь натуживания возникает в связи с наличием швов на промежности. Женщине кажется, что при натуживании швы разойдутся, но это не так. При наличии швов на промежности женщине разрешено садиться на унитаз уже в день родов.
Дефекация безопасна для швов, так как края раны надежно скреплены шовным материалом. Чтобы стул был мягким, женщинам, у которых имеются швы на промежности, после родов рекомендуют диету, которую используют при запорах.
В первые сутки после родов лучше отдать предпочтение жидким блюдам — можно съесть суп, жидкую молочную кашу, зерновой хлеб.
Геморроидальные узлы — варикозно расширенные вены прямой кишки — могут впервые появиться именно во время родов. Предрасполагающим фактором в данном случае является значительное повышение внутрибрюшного давления в этот период. В случае появления геморроя, в области ануса возникают образования, которые могут быть безболезненными, но чаще всего — болезненными, кровоточащими и зудящими.
Для лечения геморроя необходимо соблюдать ту же диету, что и при запорах. Стул должен быть мягким, это достигается употреблением большого количества овощей, фруктов и растительного масла.
Обязательно надо подмываться после каждого посещения туалета.
Специальные геморроидальные свечи можно применять только после консультации с врачом: многие из них содержат сильнодействующие препараты, которые проникают в грудное молоко, и вредны для ребенка.Источник: http://depils.com/problemy-posle-rodov-s-kishechnikom-i-mocheispuskaniem/


