ПТФС ЗББВ слева
Посттромбофлебитический синдром: признаки, течение, диагностика, лечение
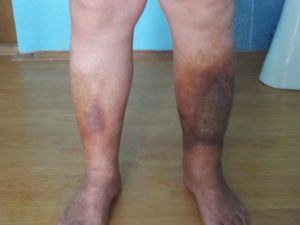
Посттромбофлебитический синдром является довольно распространенным венозным заболеванием, которое трудно поддается лечению. Поэтому, важно диагностировать развитие болезни на ранней стадии и своевременно принять меры.
Посттромбофлебитическая болезнь в большинстве случаев развивается на фоне тромбоза магистральных вен нижних конечностей.
Это одно из наиболее распространенных тяжелых проявлений хронической венозной недостаточности. Течению недуга характерно наличие стойких отеков или трофического нарушения кожного покрова голени.
Согласно статистике, посттромбофлебитической болезнью страдают около 4-х процентов населения земли.
Как протекает посттромбофлебитический синдром?
Развитие болезни полностью зависит от поведения тромба, который образуется в просвете пораженной вены. Чаще всего тромбоз любых глубоких вен оканчивается частичным или же абсолютным восстановлением прежнего уровня венозной проходимости. Однако в более тяжелых случаях, возможно и полное закрытие венозного просвета.
Уже со второй недели с момента образования тромба осуществляется процесс его постепенного рассасывания и замещения просветов соединительной тканью. Вскоре данный процесс оканчивается полным или по крайней мере частичным восстановлением повреждённой части вены и длится, как правило, от двух-четырёх месяцев до трех и более лет.
Как результат проявления воспалительно-дистрофических нарушений структуры ткани, сама вена преобразуется в малоподатливую склерозированную трубку, а ее клапаны подвергаются полному разрушению. Вокруг самой вены продолжает развитие сдавливающий фиброз.
Ряд заметных органических изменений со стороны клапанов и плотных стенок вен могут привести к столь нежелательным последствиям, как патологическое перенаправление крови «сверху вниз».При этом в ярко выраженной степени повышается венозное давление области голеней, расширяются клапаны и развивается острая венозная недостаточность так называемых перфорантных вен.
Сей процесс ведет к вторичной трансформации и развитию более глубокой недостаточности вен.
Посттромбофлебитический синдром нижних конечностей опасен рядом негативных изменений, несущих порой необратимый характер. Происходит развитие статической и динамической венозной гипертензии.
Это крайне негативно отражается на функционировании лимфатической системы. Ухудшается лимфовенозная микроциркуляция, повышается проницаемость капилляров.
Как правило, больного мучают сильные отеки тканей, развивается венозная экзема, склероз кожи с поражением подкожной клетчатки. На пораженной ткани нередко возникают трофические язвы.
Симптомы болезни
При выявлении каких-либо симптомов болезни стоит незамедлительно обратиться за помощью к специалистам, которые проведут тщательное обследование с целью установления точного диагноза.
Основные признаки ПТФС это:
- Сильные и не проходящие на протяжении длительного периода времени отеки;
- Сосудистые звездочки (сеточки);
- Выступания в виде небольших подкожных бугорков на месте отдельных участков вен;
- Судороги;
- Усталость, чувство тяжести в ногах;
- Онемение, снижение чувствительности конечности;
- Ощущение «ватных ног», особенно после длительного пребывания «на ногах», усиливающееся во второй половине дня, к вечеру.
Клиническая картина болезни
Основа клинической картины ПТФБ – это непосредственно хроническая венозная недостаточность различной степени выраженности, расширение большинства подкожных вен и появление ярко-фиолетовой, розоватой или синюшной сосудистой сетки на пораженном участке.
Именно эти сосуды берут на себя основную функцию по обеспечению полноценного оттока крови из тканей нижних конечностей. Однако, на протяжении довольно длительного периода времени болезнь может никак о себе не заявлять.
По статистике, всего у 12% пациентов симптомы ПТФС нижних конечностей появляется уже в первый год развития заболевания. Данная цифра постепенно увеличивается ближе к шести годам, достигая 40-50 процентов. Притом, приблизительно у 10 процентов пациентов к данному времени уже выявляется наличие трофической язвы.
Сильная отечность голени – это один из первых и основных симптомов посттромбофлебитического синдрома. Он, как правило, возникает вследствие наличия острого венозного тромбоза, когда идет процесс восстановления проходимости вен и формирование коллатерального пути.Со временем, отечность может несколько уменьшаться, но редко проходит полностью. Притом, со временем отек может локализоваться как в дистальных отделах конечностей, например, в голени, так и в проксимальных, к примеру, в бедре.
Отечность может развиваться:
- Посредствам мышечного компонента, при этом больной может заметить некоторое увеличение икроножных мышц в объеме. Таким образом, наиболее ярко это наблюдается в затруднении при застегивании молнии на сапоге и т.д.
- За счет задержки оттока жидкостей в большей части мягких тканей. Это в конце концов приведёт к искажению анатомических структур человеческих конечностей. Например, наблюдается сглаживание ямочек, расположенных по обе стороны лодыжки, отечность тыльной части стопы и т.д.
В соответствии с наличием тех или иных симптомов, выделяют четыре клинические формы ПТФБ:
- Отечно-болевая,
- Варикозная,
- Язвенная,
- Смешанная.
Примечательно, что динамика синдрома отечности при ПТФБ имеет некую схожесть с отеком, возникающим при прогрессирующей варикозной болезни. Припухлость мягких тканей усиливается в вечерние часы.
Больной часто замечает это по кажущемуся “уменьшению размера обуви”, которая еще утром была ему как раз. При этом, наиболее часто поражается левая нижняя конечность.
Отек на левой ноге может проявляться в более интенсивной форме, нежели справа.
Также, на коже остаются и не сглаживаются в течении длительного промежутка времени следы от надавливания, от резинок носков и гольф, а также от тесной и неудобной обуви.
Утром, отек, как правило, уменьшается, но не проходит совсем. Ему сопутствует постоянное чувство усталости и тяжести в ногах, желание «потянуть» конечность, сковывающая или ноющая боль, которая усиливается при длительном сохранении одного положения тела.
Боль имеет тупой ноющий характер. Это, скорее не слишком интенсивные тянущие и распирающие болевые ощущения в конечностях. Их можно несколько облегчить, если принять горизонтальное положение и поднять ноги выше уровня туловища.
Иногда, боль может сопровождаться судорогой конечности. Чаще это может происходить в ночные часы, либо, если больной вынужден подолгу пребывать в неудобном положении, создающем большую нагрузку на пораженную область (стоять, ходить и т.д.). Также, боль, как таковая, может отсутствовать, появляясь лишь при пальпации.
При прогрессирующем посттромбофлебитическом синдроме, затронувшем нижние конечности, не менее чем у 60-70% пациентов происходит развитие повторного варикозного расширения глубоких вен. Для большего числа пациентов характерен рассыпной вид расширения боковых ветвей, это касается главных венозных стволов голени и стопы. Гораздо реже фиксируется нарушение структуры стволов МПВ или же БПВ.
Посттромбофлебитический синдром – одна из выделяемых причин дальнейшего развития тяжелых и быстро развивающихся трофических расстройств, для которых характерно раннее появление венозных трофических язв.Язвы обычно локализуются на внутренней поверхности голени, внизу, а также на внутренней стороне лодыжек. Перед непосредственным появлением язв, иногда происходят значительные, визуально заметные изменения со стороны кожного покрова.
Среди них:
- Потемнение, изменение цвета кожи;
- Наличие гиперпигментации, которая объясняется просачиванием эритроцитов с последующей их дегенерацией;
- Уплотнение на коже;
- Развитие воспалительного процесса на кожных покровах, а также в более глубоких слоях подкожной клетчатки;
- Появление белесых, атрофированных участков тканей;
- Непосредственное появление язвы.
Диагностика заболевания
Диагноз ПТФС может быть поставлен только врачом медучреждения, после тщательного осмотра пациента и прохождения им необходимого обследования.
Обычно пациенту назначают:
- Флебосцинтиграфию,
- Ренгенконтрасное обследование,
- Прохождение дифференциальной диагностики.
Несколькими годами ранее, помимо общей клинической картины, широко применялись функциональные пробы для установления и оценки состояния пациента. Однако, сегодня, это уже в прошлом.
Диагностика ПТФС и тромбоза глубоких вен проводится посредствам ультразвукового ангиосканирования по средствам цветного картирования кровотока. Оно позволяет адекватно оценить наличие поражения вен, выявить их непроходимость и наличие тромботических масс.
Кроме того, данный вид исследования помогает оценить функциональное состояние вен: скорость совершения кровотока, наличие патологически опасного кровотока, работоспособность клапанов.
По результатам ультразвукового исследования удается выявить:
- Наличие главных признаков развития тромботического процесса;
- Наличие процесса реканализации (восстановления свободной проходимости вен);
- Характер, уровень плотности и степень давности тромботических масс;
- Наличие облитерации – практически полное отсутствие какого-либо просвета, а также невозможность осуществления кровотока;
- Увеличение плотности стенок вен и паравазальной ткани;
- Наличие признаков клапанной дисфункции и т.д.
Среди основных целей, преследуемых УЗАС при ПТФБ:
- Первоначальное фиксирование периодичности и наличия посттромботических разрушений в тканях;
- Диагностика динамики происходящих процессов;
- Наблюдение за изменениями венозного русла и процессом поэтапного восстановления проходимости вены;
- Исключение повторного развития болезни;
- Общая оценка состояния вен и перфорантов.
Лечение посттромбофлебитического синдрома
Лечение посттромбофлебитического синдрома проводится преимущественно консервативными методами. На сегодняшний день, широко применимы следующие способы лечения данной болезни:
- Компрессионная терапия;
- Коррекция образа жизни,
- Комплексы лечебной физкультуры и гимнастики,
- Ряд физиотерапевтических процедур,
- Фармакотерапия,
- Хирургическое вмешательство (эктомия),
- Местное лечение.
Для избавления от посттромбофлебитического синдрома консервативное лечение наиболее привлекательно. Однако, в случае, когда оно не приносит желаемого результата, применимо лечение ПТФС путем реконструктивного хирургического вмешательства или эктомии. Таким образом, производится удаление сосудов, не участвующих в процессе кровотока, либо имеющих нарушение в работе клапанов.
В основе консервативных методов лечения ПТФБ лежит компрессионная терапия, которая направлена на снижение венозной гипертензии. Это по большей части относится к поверхностным тканям голени и стопы. Компрессия вен достигается также путем применения специального белья, в качестве которого могут выступать эластичные колготы или чулки и бинты различной степени растяжимости и т.д.
Одновременно с компрессионными способами применимо медикаментозное лечение ПТФС глубоких вен, которое направлено непосредственно на повышение тонуса вен, восстановление лимфодренажной секреции и устранение имеющихся микроциркуляторных нарушений, а также на подавление воспалительного процесса.
Предотвращение рецидива заболевания
Пациентам после успешного излечения тромбоза и постфлебитического синдрома показан комплекс антикоагулянтной терапии с применением прямых или непрямых антикоагулянтов. Таким образом, актуально использование: гепарина, фраксипарина, фондапаринукса, варфарина и т.д.
Срок данной терапии может быть определен лишь в индивидуальном порядке, с учетом причин, приведших к развитию заболевания и наличия сохранения фактора риска. Если болезнь была спровоцирована травмой, операцией, острым заболеванием, длительной иммобилизацией, то сроки терапии обычно составляют от трех до шести месяцев.
Компресионная терапия, особенно с использованием простого в применении трикотажа – один из важнейших моментов в компенсации всех видов ХВН
Если речь идет о идиопатическом тромбозе, то длительность применения антикоагулянтов должна составлять, как минимум шесть-восемь месяцев, в зависимости от индивидуальных особенностей пациента и риска рецидива. В случае рецидивирующего тромбоза и ряде сохраняющихся факторов риска, курс приема препаратов может быть довольно длительным, а иногда и пожизненным.
Резюме
Итак, диагноз постфлебитический синдром ставится в случае наличия сочетания основных признаков хронической функциональной венозной недостаточности нижних конечностей. Он проявляется в виде: болей, быстрой утомляемости, отеков, трофических расстройств, компенсаторного варикозного расширения вен и т.д.
Как правило, постфлебитическая болезнь развивается после перенесенного тромбофлебита при поражении глубоких вен, либо на фоне самой болезни. Если верить статистике, то более чем 90% таких пациентов, имеют тромбофлебит или тромбоз глубоких вен.
Причины развития постфлебитического синдрома: наличие грубых морфологических изменений глубоких вен, проявляющихся в виде неполного восстановления кровотока, а также разрушение клапанов и затруднение оттока крови. Таким образом, возникает ряд вторичных изменений: изначально функциональных, а после – органических изменений, затрагивающих лимфатическую систему и мягкие ткани конечностей.
: как вылечить флеботромбоз?
Вывести все публикации с меткой:
Источник: http://sosudinfo.ru/arterii-i-veny/posttromboflebiticheskij-sindrom-ptfb/
Посттромбофлебитическая болезнь вен нижних конечностей: лечение
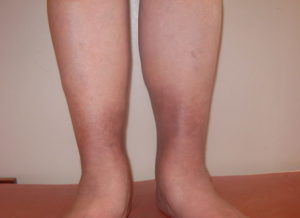
ПТФС глубоких вен нижних конечностей – расстройство, характеризующееся замедлением венозного оттока из ног, являющееся осложнением тромбоза глубоких вен. Клинически недуг может появиться через пару лет после перенесенной острой формы тромбоза.
Пациенты жалуются на чувство распирания в больных ногах, болезненные и продолжительные подергивания мышц – преимущественно в ночное время. Наблюдается кольцевидный вид пигментации на коже, выявляется отечностью, которая с течением времени преобразуется в повышенную плотность.
Диагностика посттромбофлебитической болезни вен нижних конечностей базируется на анамнезе (хронические патологии, возраст и пр.), данных ультразвуковой допплерографии вен ног, симптоматике недуга. При нарастающей декомпенсации болезни показано оперативное вмешательство.
Что такое посттромбофлебитическая болезнь вен нижних конечностей, лечение – медикаментозное и оперативное, течение ПТФС, классификация – рассмотрим подробно в нашей статье.
Особенности течения и провоцирующие факторы
Развитие патологического процесса в полной мере зависит от «поведения» сгустка крови, который сформировался в просвете пораженной вены. Часто тромбоз заканчивается частичным либо полным восстановлением прежнего уровня венозной проходимости. Но в тяжелых картинах не исключается полная закупорка венозного просвета.
На второй неделе формирования тромба начинается процесс его постепенного рассасывания, замещения просветов соединительными тканями. Вскоре выявляется полное либо частичное восстановление пораженной области вены. Обычно это длится от 2-4 месяцев до 3-х лет.
Из-за этого выявляются воспалительные и дистрофические нарушения структурного строения тканей, вена становится похожей на «склерозированную трубку», а венозные клапаны полностью деградируют, затем разрушаются. Вокруг самого пораженного сосуда формируется сдавливающий фиброз.
Ряд патологических процессов в нижних конечностях способен привести к негативным последствиям. Это перенаправление биологической крови в ногах «сверху вниз».При этом у пациента растет венозное давление в области голеней, венозные клапаны ненормально расширяются, проявляется острая форма венозной недостаточности.
Это приводит к вторичным осложнениям, развивается более глубокая недостаточность вен ног.
Основная причина ПТФБ глубоких вен нижних конечностей – это тромбоз в анамнезе. К провоцирующим факторам относят:
- Беременность, родовую деятельность;
- Сильные травмы внутренних органов, переломы ног;
- Хирургическое вмешательство;
- Варикозную болезнь ног;
- Патологии крови, приводящие к патологическому росту тромбоцитов;
- Ожирение любой стадии.
Посттромбофлебический синдром приводит к осложнениям, порой, необратимой природы. У пациента развивается статическая и динамическая венозная гипертония. Это ухудшает функциональность лимфатической системы – нарушается лимфовенозная микроциркуляция, увеличивается проницаемость сосудов.
При отсутствии лечения у больного возникает венозный вид экземы, склероз кожного покрова с поражением подкожной клетчатки. На пораженных тканях часто образуются трофические язвы.
Клиника и классификация ПТФС вен нижних конечностей
Постфлебитический недуг имеет определенные признаки – они проявляются вначале патологического процесса. О клинике говорят в тех случаях, когда заболевание активно прогрессирует.
К признакам относят отечность ног, которая не проходит в течение продолжительного периода времени. Появляются сосудистые звездочки на ногах, сеточки. Больные жалуются на судороги в ночное время, усталость в ногах, тяжесть, снижение восприимчивости конечностей.
Проявляется такой симптом как «ватность ног». После длительного нахождения в стоячем положении пациент просто не чувствует конечностей, с трудом передвигает ногами. Этот признак имеет свойство усиливаться к вечеру.
В таблице представлена клиника заболевания в зависимости от степени поражения вен нижних конечностей:
| Стадия ПТФС глубоких вен ног | Клинические проявления |
| Легкая стадия |
|
| Средняя стадия |
|
| Тяжелая стадия |
|
Свежая информация: Как избавиться от отеков ног после родов?
В период компенсации у больного может присутствовать вся описанная клиника. Когда же появляются трофические язвы, это свидетельствует о декомпенсации патологии. Они часто осложняются присоединением инфекции. Симптоматика болезни не зависит от половой принадлежности, а сила проявления обусловлена выраженностью болезни.
В соответствии с клиникой заболевание классифицируется на формы: отечно-болевая, язвенная, варикозная и смешанная.
Способы диагностики посттромбофлебитической болезни
Чтобы поставить диагноз посттромбофлебитический синдром, медицинскому специалисту достаточно визуального осмотра нижних конечностей. Однако дополнительные методы диагностики используют.
Они позволяют установить степень нарушения венозного оттока, стадию недуга и т.д., что позволяет назначить лечебный курс.
Рекомендуется проведение следующих диагностических мероприятий:
| Допплерография ультразвуковая | Исследование устанавливает локализацию тромба, степень перекрытия просвета, протяженность пораженной области. |
| Ультразвуковое дуплексное ангиосканирование вен нижних конечностей. | Помогает увидеть структуру глубоких сосудов с помощью цветной картинки. Посредством такой диагностики можно изучить особенности и скорость циркуляции крови, присутствие сброса жидкости по перфорантным сосудам, соединяющих глубокие с поверхностными, степень деградации клапанов. |
| Коагулограмма | Определяет густоту биологической жидкости, вязкость, уровень свертывания, склонность к формированию сгустков крови. |
| Венография | В ходе исследования в вены ног вводят специальные лекарства, которые «видят» рентгеновские лучи. Далее делают снимок, на котором видны все сосуды. По нему изучают структуру венозного рисунка, расположение стеноза, его уровень и прочие данные, позволяющие назначить адекватное лечение. |
| Сцинтиграфия | Специальное исследование, проводимое посредством радиоизотопных медикаментов. Они способны издавать слабое излучение, улавливаемое специальными датчиками. Картинка выводится на монитор. |
К главным способам диагностики заболевания относят ультразвуковую допплерографию и дуплексное сканирование. Их можно проводить много раз. Они не наносят вреда здоровью, информативны, используются для контроля результативности проводимой терапии.
Общие принципы терапии ПТФС вен
Посттромбофлебитическая болезнь и варикоз нельзя полностью вылечить и избавиться от патологий навсегда. Поэтому основные цели ориентированы на приостановление прогрессирование недуга. Если больной не лечится, всегда развиваются осложнения, которые нередко приводят к инвалидности – группа зависит от степени поражения вен нижних конечностей.
Свежая информация: Как лечить варикозный дерматит нижних конечностей?
Больному рекомендуется ношение компрессионного белья, бинтование конечностей посредством эластичных бинтов.
Это позволяет устранить венозную гипертонию.
Требуется коррекция образа жизни – ежедневная физкультура, пешие прогулки, отказ от курения, алкоголя, вредных пищевых привычек – нельзя кушать жирное, жареное, острое и т.д.
Назначаются лекарственные средства, которые улучшают состояние венозных стенок, купируют воспалительные процессы, препятствуют формированию тромбов. Чаще всего в таблетках или для инъекционного введения. Также схема лечения включает в себя местные медикаменты. Они помогают ускорить процесс затягивания трофических язв, нормализуют циркуляцию крови в ногах.
Лекарства для местной терапии:
- Гепариновая мазь.
- Венобене.
- Лиотон.
- Троксевазин.
- Венорутон.
Физиотерапевтические манипуляции при ПТФБ входит в комплексную терапию. Для увеличения тонуса сосудов осуществляется внутриорганный электрофорез; чтобы уменьшить лимфостаз рекомендуется лимфодренажное массирование.
Для ускорения восстановительных процессов требуется проведение локальной дарсонвализации.
Хирургические способы лечения
Необходимость в проведении оперативного вмешательства ПТФС возникает крайне редко.
Этот момент базируется на том, что результативность операций очень маленькая.
В большинстве случаев оперативные вмешательства не помогают улучшить состояние больного либо это происходит на небольшой период времени.
В таблице представлены виды операций, проводимые при посттромбофлебитическом синдроме:
| Тип вмешательства | Особенности |
| Пластика сосудов и клапанов | Операция целесообразна при незначительном поражении. В ходе манипуляции доктор удаляет «больной» сегмент, замещает его протезом из подкожной вены пациента. |
| Операция Пальма | Рекомендуется проведение пациентам, у которых поражена подвздошная вена с одной стороны. В ходе операции доктор соединяет правую и левую венозные системы посредством подшивания подкожной вены. Так, получается создать обходной путь для крови. |
| Удаление варикоза и перевязка перфорантных вен | Операция носит вторичный характер, необходима для предупреждения венозных осложнений, трофических язв на фоне варикоза. Не влияет на причину патологического процесса. |
Посттромбофлебитическое заболевание – это нерешенная проблема. Патологию несложно диагностировать, компенсировать трудно, а полностью избавиться невозможно.
Об осложнениях варикоза рассказано в видео в этой статье.
Источник: https://varikoz.com/oslozhneniya/ptfs-glubokih-ven-nizhnih-konechnostej.html
Посттромбофлебитический синдром (ПТФС) нижних конечностей: фото, стадии, классификация и лечение
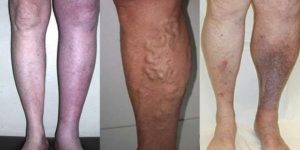
Различные заболевания могут иметь первичный и вторичный характер. Одни проявляют свои симптомы самостоятельно, а другие возникают на фоне иных болезней. К последним можно отнести посттромбофлебитическую болезнь нижних конечностей. ПТФС нижних конечностей характеризуется хроническими патологиями кровотока. Ее появление вызвано тромбозом и тромбофлебитом глубоких венозных сосудов ног.
Стадии ПТФС
- Развитие венозной недостаточности. Болезнь вен нижних конечностей возникает вследствие появления тромбов, которые закупоривают венозные кровеносные сосуды. Длительность первой стадии зависит от скорости кровотока, размера кровяного сгустка и просвета сосуда, в котором он находится.
Посттромбофлебитическая болезнь развивается на фоне тромбоза магистральных вен нижних конечностей
- Возникновение воспалительного процесса. Его появление объясняется влиянием созревшего тромба. Стадия заканчивается образованием соединительной ткани в кровеносном сосуде. Последствиями этого становится прекращение выполнения клапанами своих функций и потеря эластичности венозного сосуда.
- Склерозирование вены. Она теряет свои функции, становясь все более сходной с плотной трубкой, неспособной перемещать внутри себя жидкость.
Формирование фиброза
Фиброз – это неспособность тканей растягиваться, что приводит к возникновению внешнего давления на поврежденную вену, а вследствие этого перемещение крови из глубоких кровеносных сосудов в поверхностные.
В дальнейшем человека ожидает сбой в кровеносной системе, который влечет за собой изменения во всем организме. Из-за хронического характера заболевания следом за полным закупориванием просвета вен идет реканализация, характеризующаяся возвращением кровотока в поврежденные сосуды. В этот период больного перестают мучить болезненные ощущения и отеки нижних конечностей.
Посттромбофлебитический синдром является довольно распространенным венозным заболеванием, которое трудно поддается лечению
Классификация
Посттромботический синдром может проявлять себя несколькими разновидностями, в зависимости от симптомов, которые выражаются ярче, чем остальные. Специалисты выделяют следующие формы:
- язвенную;
- варикозную;
- отечно-болевую.
Помимо них, существует еще и смешанная форма, вбирающая в себя признаки нескольких разновидностей. Степень кровотока при посттромбофлебитическом синдроме нижних конечностей разделяется на субкомпенсированую и декомпенсированую.
Симптомы поражения ПТФС
Посттромбофлебитический синдром нижних конечностей может поражать область в районе нижней полой вены, подвздошно-бедренный и бедренно-подколенный участки.
Течению недуга характерно наличие стойких отеков или трофического нарушения кожного покрова голени
В этих местах, там, где проходят вены и их разветвления, начинают возникать такие симптомы, как сеточки, бугорки, отёки, не проходящие по нескольку дней.
В пораженной зоне появляются неприятные ощущений: тяжести, онемения, усталости, судорог и т. д. Из-за нарушений дренажных и кровеносных функций кожа в поврежденной области становится бледной и болезненной.У больных могут возникнуть проблемы с подбором обуви из-за постоянных отеков ног.
Все эти признаки являются верными показателями того, что необходимо начинать принятие лечебных мер, иначе посттромбофлебитическая болезнь нижних конечностейам осложнится развитием варикозного расширения вен или, а это происходит реже, появлением так называемых трофических язв.
Последние могут иметь тяжелые последствия в виде инфицирования и воспаления, которое задевает кожу и жировой слой, находящийся под ней. Лечение трофических язв при их запущенной стадии становится трудоемким и долгим процессом, характеризующимся вероятностью возникновения рецидивов.
Диагностирование заболевания
Определение точного диагноза только по жалобам больного и внешнему виду его ног невозможно. Специалист должен провести исследование, которое позволит с полной уверенностью определить не только болезнь, но еще ее разновидность и стадию.
Диагноз ПТФС поставится только врачом медучреждения, после тщательного осмотра пациента и прохождения им необходимого обследования
Он может это сделать посредством:
- Функциональных тестирований.
К ним можно отнести:
- пробу Дельбе-Петерса (маршевую). Больной некоторое количество времени ходит с наложенным поверх голени жгутом;
- пробу Пратта-1. Пациенту бинтуют нижнюю конечность, когда она приподнята. После этого он должен немного походить. В зависимости от ощущений больного врач ставит свой вердикт.
- Ангиосканирования ультразвуком с помощью цветного картирования кровотока. Этот способ позволяет оценить состояние вен.
- Доплерографии путем ультразвука. С ее помощью выявляют ПТФС нижних конечностейна первых стадиях.
Нелишней будет флебография и флебоцинтиграфия. Последние два метода предназначены для осмотра кровеносных сосудов в поиске их неровностей, неправильного кровотока и замедление скорости перемещения по ним крови.
Лечение
Хронический характер протекания ПТФС нижних конечностей не оставляет надежды для полного избавления от него. Терапию проводят с целью уменьшения проявлений симптомов и предупреждения дальнейшего развития болезни.
Производится удаление сосудов, не участвующих в процессе кровотока, либо имеющих нарушение в работе клапанов
Самыми эффективными способами для достижения этого являются постоянный контроль хирурга, специализирующегося на сосудистых патологиях, и соблюдение всех его рекомендаций. Самолечением при посттромбофлебитическом синдроме заниматься не стоит, так как это может повлечь за собой серьезные осложнения.
Для облегчения состояния больному необходимо:
- Отказаться от всех вредных привычек.
- Проводить жизнь в движении, но, ни в коем случае, не перенапрягаться. При таких обстоятельствах будет очень полезная лечебная физкультура.
- Пользоваться медицинскими специализированными приспособлениями: эластичными бинтами, чулками, бандажом.
- Соблюдать режим питания и сбалансировать свой рацион. Необходимо понимать, что из него автоматически исключаются продукты:
- содержащие животный жир, излишнее количество сахара и соли;
- приготовленные путем копчения и консервирования;
- вызывающие частое мочеиспускание;
- вызывающие уменьшение скорости кровотока (бананы, грецкие орехи и др.).
Подобная терапия неизменно должна сопровождаться медикаментозными препаратами, относящимися к флеботоникам, дезагрегантам, эндотелиопротекторам, антикоагулянтам и к противовоспалительным средствам. Для снятия неприятных ощущений могут потребоваться лекарства, предназначенные для наружного применения, которые имеют ранозаживляющие и стимулирующие (для более быстрого тока крови) свойства.
Помимо уже перечисленных методов лечения ПТФС, существуют и физиотерапевтические способы для уменьшения его симптомов, которые в результате своего воздействия поддерживают тонус вен и аккумулируют обменные процессы.
В самом крайнем случае приходится применять хирургическое вмешательство, которое выражается в виде реконструктивных и корригирующих операций.
Благодаря им, становится возможным удаление вредных сгустков крови и остановка прогрессирования ПТФС нижних конечностей.
Посттромботический синдром возникает в результате невнимания человека к своему здоровью. Обычно на это не хватает времени или желания, причины могут быть разными. В итоге приходится бороться с противником, которого довольно трудно победить.
Поэтому нужно беречь себя, свои ноги, следить за их состоянием и не перегружать организм слишком тяжелой ношей в виде таких серьезных заболеваний, как тромбоз, тромбофлебит, а следом за ними еще и тромбофлебитическим синдромом.
Живите здоровой жизнью и соблюдайте правила, которые знает каждый из вас.
Источник: https://sosudoff.ru/tromboflebit/ptfs-nizhnih-konechnostej.html
Посттромбофлебитический синдром: посттромбофлебитическая болезнь вен нижних конечностей, лечение
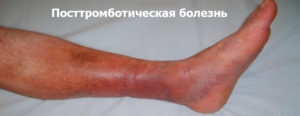
Посттромбофлебитический синдром нижних конечностей (ПТФС) является тяжелым хроническим заболеванием, которое возникает из-за образования тромбов в глубоких венах.
Особенности патологии
Эта патология считается осложненным течением хронической венозной недостаточности. Для нее характерно появление сильных отеков, трофических патологий кожи и вторичного варикозного расширения сосудов.
Согласно статистике, данная болезнь наблюдается у 2-5% населения земного шара. Она начинает проявляться спустя 4-5 лет после первых симптомов глубокого тромбоза сосудов ног.
Около 30% людей, страдающих различными сосудистыми заболеваниями, имеют развитый ПТФС.
Главной причиной возникновения этой патологии является тромб, образовавшийся в глубоких кровеносных сосудах. Чаще всего данные сгустки постепенно разрушаются, но в некоторых случаях тромбоз может привести к полному закупориванию сосуда и его непроходимости.
Примерно через 10-15 дней после формирования тромба начинается процесс его разрушения. Из-за рассасывания сгустка и воспаления вены на стенке сосуда образуется соединительная ткань. Это приводит к увеличению венозного клапанного аппарата.Такие деформации сосуда способствуют возникновению правазального фиброза, который сжимает венозные стенки и таким образом способствует повышению кровяного давления.
Происходит рефлюкс крови из глубоких сосудов в поверхностные, возникает серьезное нарушение циркуляции жидкости в ногах.
Такие преобразования кровеносной системы являются необратимыми и в более чем 85% случаев приводят к нарушению работы лимфатической системы, а через 2-5 лет возникает посттромбофлебитическая болезнь (ПТФБ). Патология сопровождается отечностью, венозной экземой, склерозированием кожного покрова. В тяжелых случаях на больных участках тела появляются язвенные образования.
Различают несколько форм посттромбофлебитического синдрома, которые зависят от степени проявления различных симптомов. По своей форме патология может быть:
- варикозной;
- отечно-болевой;
- язвенной;
- смешанной.
Обычно болезнь имеет две стадии протекания:
- Ухудшение проходимости глубоких вен.
- Восстановление кровообращения в глубоких сосудах.
По степени ухудшения кровотока различают также стадии субкомпенсации и декомпенсации. Необходимо рассмотреть ряд основных симптомов данной патологии:
- Формирование выпуклостей на поверхности кожи, проявление сосудистых звездочек.
- Долгие и сильные отеки.
- Постоянное чувство усталости, тяжести в ногах.
- Частые судороги.
- Снижение чувствительности нижних конечностей.
- Онемение ног, которое усиливается при ходьбе.
Чаще всего отечность при ПТФС схожа с таковыми при варикозе. Она возникает по причине ухудшения оттока крови из мягких тканей, плохого движения лимфы из-за мышечных сокращений. Примерно 10-15% людей, страдающих тромбозом глубоких вен, ощущают этот симптом через 6-12 месяцев после возникновения болезни. Через 6 лет протекания патологии данный признак проявляется уже у 45-55% больных.
Симптоматика
У пациентов наблюдаются припухлости в области голеней. Стоит отметить, что обычно левая нога опухает сильнее правой. Отек может постепенно распространиться на область лодыжки или бедра.
Больные часто замечают, что обувь становиться им мала, она начинает сдавливать стопу (особенно вечером). Если нажать пальцем на кожу в области отека, то в этом месте останется вмятина, которая продолжительное время не расправляется.
Резинка от носка или гольфа также оставляет на коже видимые следы, которые долго не исчезают.
Обычно утром отек немного спадает, но не исчезает полностью. Человека все время ощущает тяжесть, скованность и усталость в ногах. Если напрячь мышцы конечностей, то возникает чувство тупой распирающей боли. Неприятный синдром усиливается, если оставаться в такой же позе. При подъеме ног выше головы неприятные ощущения постепенно стихают.Болевой синдром может сопровождаться судорогами. Чаще всего они случаются при долгом нахождении в положении стоя, при ходьбе, в вечернее время или при длительном пребывании в неудобной позе. Иногда человек может вообще не чувствовать боли, она способна возникать только при касании к отекам на ногах.
Посттромботическая болезнь является причиной повторного развития варикозного нарушения примерно в 65-75% случаев. Чаще всего происходит расширение глубоких вен нижних конечностей в области стоп и голеней.
Согласно статистике, у 8-12% людей, болеющих ПТФС, происходит возникновение трофических язв. Они чаще всего появляются на внутренних сторонах лодыжек или на голенях.
Предшественником их развития можно считать значительные трофические кожные изменения:
- Эпидермис приобретает темный оттенок, появляется множество пигментных пятен.
- Возникают уплотнения.
- Появляются признаки воспаления как на поверхности кожи, так и в нижних ее слоях.
- В месте развития язвы возникает участок кожи, покрытый белесым налетом.
Трофические язвы сложно лечить, они часто подвергаются вторичному инфицированию.
Диагностика и лечение
Диагностика посттромбофлебитического синдрома проводится путем осмотра пациента, взятия функциональных проб, используется ультразвуковое ангиосканирование.
Последний метод дает врачу возможность точно определить локализацию пораженных сосудов, выявить наличие тромбоза и непроходимости вен. Диагностика позволяет определить, в каком состоянии находится венозный клапанный аппарат, какова скорость тока крови по сосудам.
При помощи взятия функциональных пробы врачи могут получить информацию о наличии патологических изменений в кровотоке и оценить состояние кровеносных сосудов.
Если в ходе проведения диагностики у больного были обнаружены патологические изменения подвздошных или бедренных вен, то ему дополнительно назначают флебографию либо флебосцинтиграфию. Применяется ультразвуковая флюометрия и плетизмография для того, чтобы определить степень ухудшения циркуляции крови.Лечение посттромбофлебитического синдрома, а также сопровождающей его хронической венозной недостаточности (ХВН), требует много времени и усилий. Устранить эти болезни полностью нельзя, но можно значительно улучшить самочувствие пациента на длительное время. Основной целью терапии является максимальное замедление развития болезни. В таких целях применяется:
- Компрессионное лечение. Оно заключается в ношении специального белья и наложении эластичных бинтов на больные конечности.
- Ведение правильного образа жизни. Больной должен начать больше двигаться, отказаться от вредных привычек, скорректировать свой рацион.
- Медикаментозное лечение. Врачи назначают специальные препараты для улучшения состояния стенок кровеносных сосудов, устранения воспалительных процессов, препятствования тромбообразованию.
- Средства для локальной терапии. Применяются различные лекарственные мази, кремы, гели, которые способствуют заживлению язв, нормализуют кровообращение.
- Физиотерапия. Такой комплекс мероприятий направлен на нормализацию циркуляции крови в ногах и улучшение метаболических процессов в коже.
- Операционное вмешательство. К нему прибегают для замедления эмболизации тромбов и распространения патологии на другие кровеносные сосуды. Обычно при посттромбофлебитическом синдроме используются методики радикальных хирургических вмешательств.
Чаще всего лечение сосудистых заболеваний проводится с применением первых пяти пунктов вышеописанных мероприятий. К хирургическому вмешательству прибегают только при отсутствии положительной динамики от терапии другими средствами.
Людям, страдающим ХВН и трофическими язвами, назначается накладывание специальных эластических бинтов на время всего лечебного курса. Рекомендуется носить компрессионные трико, гольфы, колготы. При проведении длительной компрессионной терапии у 85% больных наблюдается улучшение состояния сосудов нижних конечностей, а у 88-92% происходит ускоренное заживление трофических язв.
Источник: https://krov.expert/zabolevaniya/posttromboflebiticheskij-sindrom.html


