Ревматоидный артрит: когда необходима операция?
Операция для лечения артрита — современные методы

Артрит, в том числе и ревматоидный – это достаточно серьезное заболевание, которое может очень сильно мешать нормальной жизни человека. На данный момент есть множества вариантов его лечения и профилактики: от простой лечебной физкультуры до медикаментозного.
Но даже эти способы часто могут быть не эффективны для некоторых случаев. Тогда остается последний и очень действенный вариант устранения болезни – хирургическое лечение.
О хирургии артрита
Довольно часто многим пациентам, имеющим этот недуг приходится прибегать именно к хирургическому вмешательству в процесс протекания болезни, и как показывает статистика, пациенты в наши годы, прошедшие через операцию, имеют намного лучшее самочувствие, чем такие же пациенты в середине прошлого века. Инновации и заинтересованность врачей в этой области продолжают расти, и таким образом, за недавнее время, начала появляться самостоятельная ветвь в этой области – ревматохирургия.
Когда требуется хирургическое вмешательство?
Поскольку препараты помогают только уменьшить скорость распространения и развития артрита, они являются не очень действенным способом лечения. Тем более уже во время разрушения самого сустава. Тогда операция становится действительно необходимой процедурой для улучшения состояния больного.
Однако, хотя она может быть проведена, как в случаях полной запущенности протекания заболевания или иных сложных ситуациях, так и почти в самом начале, если брать во внимание не самые сложные операции, не стоит сразу отчаиваться и надеяться лишь на хирургическое лечение. Более верным поступком будет проконсультироваться у специалиста, с полным обследованием состояния и формы болезни, после чего можно будет назначить верное лечение.
Важно помнить одно: операцию необходимо проводить только в случае ее максимальной эффективности, где играют роль, как определение времени для ее успешного проведения, так и выбор метода, где врач-ревматолог и хирург должны быть уверены в своем выборе.
Виды хирургического лечения артрита
При лечении артрита существует ряд различных хирургических операций. Каждая из которых применима в том или ином случае, в зависимости от возрастной группы больного, его общего самочувствия, локализации поражения и запущенности болезни. Вот ряд распространенных операций.
Синовэктомия
Хирургическая процедура, чаще проводимая на колене или пальцах, на ранних стадиях артрита. В ее процессе с больного сустава удаляется воспалённая часть синовиальной оболочки. Такой вид операции не излечивает от артрита, однако значительно снижает болевые ощущения у человека и не дает дальше разрушаться и деформироваться месту поражения.
О методе артроскопии коленного сустава >>
Артропластика
Метод заключается в обработке сустава, пораженного ярким случаем артрита. В этом случае отшлифовывается все лишние наросты у костей и обычно выполняется при поражении колена.
Также существует заместительная артропластика или замена сустава, что намного серьезнее. Врачи удаляют некоторые части больного сустава и заменяют их имплантами, выполненными из специального металлического сплава или пластмассы. Она чаще всего проводится на бедренном или коленном суставе, однако может быть проведена не только с ними.
Резекция
Применяется при оперировании суставов ног, для уменьшения боли, при ходьбе. Для этого удаляется часть пораженной кости в локализации болезни.
О хондропластике коленного сустава >>
Артродез
Более простым языком – это сращивание суставов. К такому методу прибегают для увеличения выдерживаемой нагрузки и снижения боли. Проводится такая операция на позвоночнике, стопах или запястьях, в редких случаях невозможности проведения замены всего сустава.
Врачи снимают небольшой слой ткани кости в пораженном месте, после чего концы сустава соединяются вместе. Спустя определенное время концы сустава срастаются, теряя подвижность и образуя единую кость. В итоге это дает возможность выдерживать большую нагрузку, взамен на неподвижность.
Последствия хирургии при артрите
Послеоперационное состояние больного зависит от запущенности прооперированного случая и общего состояния человека, но в любом варианте, поправка пациента после проведения процедуры занимает определенное время.
За больным, как до операции, так и после, требуется пристальное внимание медицинского персонала.
Также необходимо поддерживать процесс восстановления прописанными медицинскими препаратами и различными назначенными процедурами.
В большинстве случаев хирургический метод осуществляется успешно и гарантирует полное выздоровление пациента.Лечение артрита хирургическим способом, несмотря ни на что, можно назвать самым эффективным и дающим гарантию на поправку больного. Но для успешного проведения операции, первым делом необходимо задать специалисту вопрос, нет ли иного варианта лечения и будет ли это верным шагом к выздоровлению.
Медицина сделала большой шаг вперед в области прогнозирования и лечения артрита, и в наше время не стоит сильно переживать из-за операции на суставе, так как это, возможно, единственный и лучший путь к выздоровлению.
(1 5,00 из 5)
Источник: https://www.kletca.ru/operaciya-artrit.htm
Лечение артрита суставов методом проведения операции
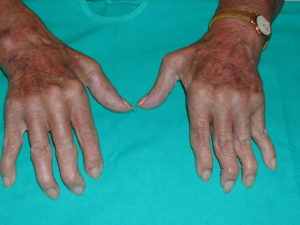
Заболевание проявляется воспалительными процессами. Начинаются во внутренней оболочке суставных соединений, переходят на другие части. Полиартрит — зарождение воспаления одновременно в нескольких суставах.
Лечение заболевания не откладывать.
Появляется болезнь из-за травмирования, занесения инфекции, нарушения обмена веществ в организме, плохих условий труда, быта, нехватки витаминов.
При обнаружении болевых ощущений, сильного тепла в очаге поражения, скованности движений, опухолевого образования — стоит идти в клинику.
Как вылечить болезнь?
Лечение артрита суставов делают тремя способами:
- комплексным;
- длительным;
- систематическим.
Лечение артрита проводится комплексно, совмещает воздействие на хрящ и организм в целом. Согласно методике выделяют фармакологическое, нефармакологическое, хирургическое лечение.
В статье рассмотрим третий путь борьбы с болезнью.
Хирургическое вмешательство
Когда медикаментозный путь к результату не привел, прибегают к оперативному пути. Иногда — это единственный способ победить ревматоидный артрит. Удаление поврежденной кости, замена новой часто окончательно устраняет болевой синдром, восстанавливает двигательную активность.
Доктор часто лечит артрит заменой суставов, претерпевших сильные изменения в структуре. Следует всё обдумать. Для проведения потребуется финансовая поддержка. По окончании операции болевое ощущение сразу не уйдет. При наличии нескольких очагов поражения ревматоидный артрит придется оперировать несколько раз.
Распространение получили артроскопия, артропластика.
Артроскопия
Метод позволяет доктору применять оптический прибор специального назначения. Вводится внутрь поврежденного сустава, дает доктору осмотреть кость снаружи, оценить поверхность. При использовании специальных инструментов восстанавливается хрящ, удаляются оторвавшиеся кусочки кости. Проводится для устранения болевых ощущений коленного сустава, восстановит подвижность.
Артропластика
Метод подразумевает частичную или полную замену поврежденного коленного сустава. Чаще используется, когда проводится хирургическое вмешательство. Он заменяется протезом, сделанным из пластика, металла. Виды артропластики:
- с применением чашечки;
- полное протезирование;
- замена поверхности искусственной.
Показания — повреждения, поражения, когда движения отсутствуют или вызывают болевой шок. Разрезают кожный покров над очагом поражения. Мышцы раздвигаются или рассекаются. Вскрывается суставная полость. Извлекаются составные части. Вставляются протезы. Фиксируются клеем, металлическими шурупами. Сустав возвращается в исходное состояние.
Когда необходимо операционное вмешательство?
Прежде всего, когда разрушаются суставы. Вмешательство позволяет сохранить подвижность, вернуться к привычному образу жизни.
Операция не даёт гарантию на скорое выздоровление. Но положительный результат будет достигнут. Основанием оперативного вмешательства считается:
- снятие болевых ощущений;
- улучшение действия сустава за счет полной замены или протезирования.
Когда оперативное вмешательство эффективно?
Это первое о чем спросите доктора. Когда структурное поражение сустава, оперативное вмешательство — единственный вариант решения проблемы. Чтобы узнать эффективность процедуры, проконсультируйтесь с доктором. Важным моментом считается определение времени. Операция представляет собой сложную систему действий. Затягивание сроков проведения повлияет на успешность результата.
Что собой представляет полное замещение сустава?
При ревматоидном артрите удар приходится на тазобедренный, коленный сустав. При операции очаг повреждения удаляется, ставится протез. Срок действия сустава — 10-15 лет.
Зависит от личностных особенностей пациента, массы тела, активности. Когда срок истекает, проводят еще одно хирургическое вмешательство. Оно пройдет сложнее. Результат немного хуже уже сделанной операции.
Следовательно, важно своевременное обращение к доктору.
Когда нужна операция по замене сустава колена?
Обратившись к доктору, пройдя обследование, можно получить ответ. При скованности, болезненности коленного сустава, не способности двигаться, когда медикаментозные методы не приводят к результату, понадобится хирургическое вмешательство с заменой очага поражения на протез.
Малоинвазивная операция на колене
Малоинвазивная хирургия коленного сустава выполняется небольшими разрезами. Очаг повреждения уменьшается. Делать крупные разрезания сухожилий не надо. Метод считается малоболезненным. Позволяет съэкономить время, улучшает подвижность за счет не обширного рубцевания.
Необходимость замены тазобедренного сустава
Вставление протеза кости осуществляется, когда остальные методы неэффективны. Хирургически удаляют кость, заменяют ее протезом. Проведение манипуляции направлено на снижение болезненных ощущений в районе бедра, улучшение его двигательной активности. Выполняется протезирование общепринятым методом, малоинвазивной хирургией. Основным различием считается величина пореза.
Малые разрезы имеют плюсы:
- сокращают потери крови;
- снимают боль после операции;
- влияют на срок нахождения в стационаре;
- процесс восстановления проходит быстрее.
Оперирование канала запястья
Процедура уменьшает болевое ощущение во время туннельного синдрома запястья, когда защемляется нерв запястья.
Синовэктомия
Проводится, чтобы остановить развитие эрозии коленного сустава, тканей, расположенных около него. Спустя время синовиальная оболочка расширяется. Нужно повторное хирургическое вмешательство.
Манипуляция проводится, когда ревматоидный артрит проходит, не разрушая существенно хрящ. Направлена на снятие болевого ощущения, снятие отечности. Размеры коленного сустава не маленькие, поэтому доктор, проводя оперативные действия, применяет артроскоп. Чтобы осуществить артроскопический синовэктомин, потребуется малый разрез. Период ремиссии недолгий.
Остеомия
Лечение этой методикой предлагается молодому поколению. Целью проведения считается замедление полного разрушения хряща коленного сустава, снятие болевого шока. Подгоняя кости, доктор распределяет нагрузку одинаково. Устраняет деформирование кости нижней конечности, которую спровоцировал остеоартрит.
Фиксация сустава хирургическим путем — артродез
Проводится, чтобы уменьшить болезненное чувство в очаге поражения. При артродезе сращиваются две кости сустава, чтобы уменьшить его размер. Выбирается это лечение, когда артропластика невозможна. Несмотря на ограниченность движения посредством сращения, нижнюю конечность можно нагружать, не вызывая болевых ощущений.
Результаты проведения оперативного вмешательства
Если следовать рекомендациям доктора, обсудить важные детали, каждое предпринимаемое действие, можно ожидать успешное завершение процедуры:
- Доктор остановит на время медикаментозное лечение болезни. Делается это, когда подавляется действие иммунной системы, ведущее к уменьшению борьбы с инфекциями, попадающими в организм.
- Незадолго до операции врач остановит употребление лекарственных средств, направленных на разжижение крови.
- Чтобы укрепить мышцы рук, которые понадобится нагружать после операции, доктор посоветует походить с костылями.
- Операция при артрите потребует, в ходе проведения, кровь. Поэтому доктор порекомендует сдать ее заранее.
Если следовать данным советам, можно избежать осложнений во время хирургического вмешательства, ускорить выздоровление.
Источник: https://OtNogi.ru/bolezn/artrit/lechenie-artrita-sustavov-metodom-provedeniya-operacii.html
Как излечиться от ревматоидного артрита?
Медициной еще не придуманы методы, как навсегда можно вылечить ревматоидный артрит, так как он неизлечим. Однако это не значит, что проводить терапию заболевания не требуется.
Наоборот, без соответствующего лечения патология быстро прогрессирует, человек приобретает инвалидность и может даже умереть.
Именно поэтому пациентам важно придерживаться всех рекомендаций медика о том, как бороться с ревматоидным артритом, что поможет увеличить период ремиссии.
Когда требуется лечение?
Артрит ревматоидного типа представляет собой не обычное воспаление суставов, которое может быть обусловлено инфицированием или травмами, а серьезную болезнь, которую провоцируют нарушения в функционировании иммунной системы.
В процессе течения недуга затрагивается не только опорно-двигательный аппарат, но и внутренние органы. Нередко поражается желудочно-кишечный тракт, сердце. Именно поэтому проводить лечение ревматоидного артрита требуется сразу после того, как в медицинском учреждении был поставлен диагноз.
Терапия не позволит добиться полного излечения заболевания, однако даст шанс избежать серьезных осложнений.
Медикаментозное лечение
В первую очередь лечить ревматоидный артрит потребуется при помощи противовоспалительных фармсредств.
Благодаря им удается купировать болевой синдром и остановить прогрессирование патологии, поскольку механизм развития базируется на поражении собственных тканей антителами.
Важно, что нестероидные противовоспалительные медикаменты обладают раздражающим действием на слизистую оболочку желудочно-кишечного тракта, поэтому их не прописывают пациентам с язвой.
Чтобы подавить агрессию иммунной системы, прибегают к помощи базисной терапии. Прописывают разные группы медпрепаратов, наиболее популярные из которых — противомикробные лекарства и цитостатики.
Когда нестероидные противовоспалительные средства не приносят требуемого терапевтического эффекта, пациентам прописывают глюкокортикостероиды.
Они обладают мощным эффектом, однако имеют и серьезные побочные реакции.
В лечении патологии используются хондропротекторы.
Купировать болевой синдром помогут и медикаменты для местного использования, которые выпускают в виде мазей, кремов или гелей. Избавиться от ревматоидного артрита можно и с использованием хондропротекторов, которые созданы для регенерации пораженной хрящевой ткани. Медикаменты из этой группы требуют продолжительного курса терапии. Эффект от них ощутим только спустя месяц применения.
Можно облегчить период обострения ревматоидного артрита и при помощи биологических лекарств. С помощью них достигается точечная блокировка ключевых точек патологического процесса.
Для медикаментов характерно быстрое достижение эффекта, которое наблюдается на протяжении 2—3-х дней. Медпрепараты улучшают результат от применения базисной терапии.Невзирая на эффективность, существуют у этих фармсредств и нежелательные реакции.
Здоровый образ жизни
Терапия заболевания предполагает комплексный подход. Немаловажным в лечении является здоровый образ жизни, который должен включать в себя частые прогулки на свежем воздухе, занятия плаванием.
Благодаря ему удается укрепить мышечную ткань конечностей и спины, вследствие чего нагрузка на суставы снизится. Медики рекомендуют посещать массажные процедуры, с помощью которых достигается улучшение кровообращения, избавление от стресса.
Допустимо пациентам посещать и баню, однако делать это разрешено только после купирования обострения.
Диетическое питание
Чтобы выздоровление, которое предполагает отсутствие новых обострений, произошло быстрее, пациентам потребуется отказаться от такой пищи, как:
При такой болезни копчености приносят вред человеку.
- сладости;
- жирные виды мяса;
- консервы и копчености;
- жирные и жареные продукты;
- алкоголь.
Медики рекомендуют добавить в меню полезную еду:
- оливковое и растительное масло;
- орехи;
- нежирную рыбу;
- сою.
Пищу следует готовить на пару, запекать в духовом шкафу или же отваривать. Рацион должен содержать большое количество витаминов и микроэлементов. Получить их также можно из витаминно-минеральных комплексов, которые продаются в аптеках.
Физиотерапия
Лечится ревматоидный артрит и при помощи физиотерапевтических процедур, которые дают возможность купировать болевой синдром и воспалительные процессы. Кроме этого, физиолечение позволяет сохранить функциональную целостность пораженного сочленения. Преимущественно больным прописывают следующие методы физиотерапии:
- лечение лазером;
- магнитотерапию;
- ультравысокочастотную индуктотермию;
- фонофорез.
Лечебная физическая культура
Сохранить подвижность сочленений поможет ЛФК.
Полностью излечиться от ревматоидного артрита не получится, однако при помощи гимнастики удастся предотвратить ограничение подвижности сустава, развитие контрактур, появление слабости мышечной ткани.
Комплекс упражнений подбирается для каждого пациента в индивидуальном порядке. Медик учитывает физические данные больного, тяжесть течения болезни, наличие возможных противопоказаний.
Не назначают выполнение ЛФК, если у человека диагностированы следующие состояния:
- ревматоидный артрит 3 стадии;
- наличие в сочленении экссудата;
- недостаточность сердца.
Санаторно-курортное лечение
Благодаря такой терапии пациент вылечивается от появления новых приступов значительно быстрее. В санатории проводят ряд процедур, позволяющих улучшить состояние сочленений, ускорить метаболизм и укрепить центральную нервную систему. Важно, что посещать курорты допустимо только после затихания периода обострения.
Санаторно-курортная терапия предполагает посещение различных ванн. С помощью них удается восстановить хрящевую ткань, улучшит кровообращение. Чаще используются солевые или радоновые ванны. Помимо этого, прописывают больным и грязевые аппликации.
Однако перед их применением важно убедиться, что у пациентов нет противопоказаний, поскольку такие процедуры оказывают сильную нагрузку на сердечно-сосудистую систему.
Операция при ревматоидном артрите
При сильном поражении сочленения проводят его замену на протез.
Если у пациента диагностированы серьезные поражения сочленений, при этом консервативная терапия не приносит требуемого эффекта, а заболевание продолжает прогрессировать, вылечиться поможет хирургическое вмешательство.
Преимущественно больным прописывают операцию, во время которой удаляют капсулу больного сочленения. Если же сустав полностью поражен, прибегают к помощи эндопротезирования, в процессе которого сочленение меняют на искусственный имплант.
Минусом такого хирургического вмешательства является то, что эндопротез не предназначен для установки на всю жизнь. Спустя 15 лет искусственное сочленение выходит из строя, после чего требуется проведение повторной операции (ревизионного эндопротезирования).
Еще одним недостатком является и продолжительный реабилитационный период. Пациенту потребуется соблюдать рекомендации доктора, чтобы излечение произошло как можно быстрее.
В период восстановления больным прописывают лечебную физическую культуру, массажные процедуры, физиотерапию.
Источник: https://OsteoKeen.ru/at/terapia/kak-vylechit-revmatoidnyj-artrit.html
Путеводитель по ревматоидному артриту

Основным проявление ревматоидного артрита является суставной синдром, для которого типично симметричное поражение суставов. Обострение болезни провоцируется переохлаждением, гормональными перестройками, инфекций, травмой или стрессом.
О начале обострения свидетельствует появление беспричинной усталости, слабости, потливости, периодических несильных суставных болей и легкой скованности в суставах. Температура тела становится субфебрильной, ухудшается аппетит, человек худеет.
Для ревматоидного артрита наиболее типично поражение суставов кистей, стоп, локтевых и коленных суставных сочленений. Гораздо реже болезнь захватывает плечевые и тазобедренные суставы, суставы позвоночника.
В начальной стадии ревматоидного артрита преобладает воспаление, выражающееся в отеке тканей суставов, скоплении жидкости в суставной полости, повышении температуры и покраснении кожи, резкой болезненности суставов при прощупывании и движении. Боль заставляет человека щадить суставы и ограничивать подвижность.
Когда воспаление затихает и на первый план выступают разрушительные процессы, происходящие в суставном хряще, капсуле, связках и сухожилиях, отчетливо становится заметна деформация суставов.
Уменьшение объема их движений теперь связано не с болью, а с разрастанием соединительной ткани внутри суставной полости и закрытием суставной щели.
В окончательном варианте сустав становится полностью неподвижным.
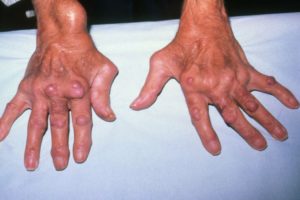
Самая частая локализация ревматоидного артрита — суставы кисти. Патологический процесс захватывает суставы пальцев рук, они опухают и становятся похожими на веретено.Больной не может сжать кисть в кулак, за неимением «работы» мышцы кисти атрофируются и рука становится «костлявой». Пальцы деформируются, скрючиваются, отклоняются в сторону, и рука начинает напоминать «плавник моржа».
Все эти изменения резко нарушают функцию кисти, приводят к утрате трудоспособности.
Внимание! Для ревматоидного артрита не характерно поражение ближайших к ногтям суставов пальцев рук, суставов мизинцев, первого пястно-фалангового сустава большого пальца руки.
Коленные суставы при ревматоидном артрите поражаются довольно часто. При этом отчетливо определяется накопление жидкости в суставной полости.
Сустав резко увеличивается в объеме, при надавливании на коленную чашечку ощущается пружинящее выталкивание. Чтобы уменьшить боль в суставе, больной вынужден ступать на полусогнутую ногу, начинает прихрамывать.
Длительное вынужденное положение конечности приводит к развитию мышечной контрактуры и атрофии передней (четырехглавой) мышцы бедра.
При ревматоидном артрите суставов стоп поражаются вторые от ногтей суставы второго, третьего и четвертого пальцев. Это проявляется болями при ходьбе и припухлостью пальцев. Дальнейшее развитие заболевания ведет к искривлению пальцев, они начинают напоминать «молоточки» и постепенно отклоняются в сторону мизинцев.
Внесуставные симптомы ревматоидного артрита
Поскольку соединительная ткань представлена во всех органах человеческого тела, ревматоидный артрит как заболевание, поражающее соединительную ткань, может проявляться внесуставными симптомами, в частности образованием кожных узлов, развитием перикардита, кардита, нефрита, плеврита.
Прежде всего нужно сказать, что внесуставные синдромы ревматоидного артрита чаще встречаются на поздних стадиях заболевания при отсутствии адекватного лечения.
Из-за поражения кровеносных сосудов и нарушения кровообращения кожа истончается, становится сухой, чувствительной. На различных участках тела появляются точечные кровоизлияния. Ногти становятся тонкими, ломкими, исчерченными, часто отслаиваются, ногтевое ложе может воспаляться и разрушаться.
У четверти больных ревматоидным артритом можно наблюдать такие его проявления, как ревматоидные узелки. Это округлые, плотные, абсолютно безболезненные, чаще подвижные соединительнотканные образования размером с фасоль, которые располагаются под кожей или прямо на кости.Зачастую они располагаются симметрично, на тыльной поверхности суставов, на предплечье или затылке. Иногда образуются в миокарде, на клапанах сердца, в легких, в головном или спинном мозге. Во время обострения заболевания узелки достигают значительных размеров, в период затишья уменьшаются и могут даже исчезнуть.
Поражение мышц при ревматоидном артрите проявляется их атрофией, что влечет за собой снижение мышечной силы и «усыхание» конечностей.
Когда болит все внутри..
У 61 % больных ревматоидный артрит проявляется снижением кислотообразующей функции желудка и развитием гипоацидного гастрита. Его симптомы: обложенность языка, снижение аппетита, похудение, ощущение тяжести в области желудка, повышенное газообразование.
Болезнь может приводить к образованию эрозий и язв желудка, возникновению энтерита, колита с появлением болей в животе, поносами и запорами. У каждого четвертого больного с ревматоидным артритом увеличивается печень и нарушаются ее функции.
О поражении легких и плевры свидетельствуют кашель, одышка, появление болей в грудной клетке при дыхании, синюшность кожных покровов и слизистых, повышение температуры тела, общее недомогание. Все это проявления плеврита и пневмонии, развивающейся при тяжелом течении ревматоидного артрита.
Вовлечение в патологический процесс сердца (у 20 % больных) и его оболочек приводит к развитию перикардита, миокардита, эндокардита и других болезней. При перикардите на первый план выступают боли в сердце.
При миокардите нарушается сократимость миокарда и возникает сердечная недостаточность с одышкой, постоянными ноющими болями в грудной клетке слева, нарушением ритма сердца, бледностью и синюшностью кожи и слизистых.
Эндокардит приводит к формированию пороков сердца с разнообразной клинической картиной. Чаще всего формируется недостаточность митрального клапана, но не исключен и аортальный стеноз.
Поражение почек проявляется болями в пояснице, отеками, стойким повышением артериального давления, нарушением выделения и изменением характера мочи. При длительном течении ревматоидного артрита развивается амилоидоз почек, приводящий к стойкому снижению их функции и развитию почечной недостаточности.Ревматоидный артрит может сочетаться с болезнями нервной системы: периферической нейропатией, полиневритом, функциональными нарушениями терморегуляции, потоотделения, диуреза, энцефалопатией. О поражении глаз свидетельствую боли, покраснение склер, ощущение песка в глазах.
Диагностика ревматоидного артрита: оценка симптомов
В основе диагностики ревматоидного артрита лежит скрупулезный анализ симптомов заболевания. При этом оценивается не только наличие того или иного признака, но и время его появления, продолжительность существования, сочетание с другими проявлениями заболевания.
В настоящее время диагностика ревматоидного артрита проводится в соответствии с четкими критериями, предложенными американской ревматологической ассоциацией (АРА) в 1987 году.
Диагноз ставится только тогда, когда в клинической картине заболевания на протяжении более чем 6 недель (для 1–4 пунктов) присутствуют четыре из семи указанных признаков.
В дополнение к симптоматике оцениваются данные других тестов и исследований.
Диагностические критерии ревматоидного артрита
- Утренняя скованность суставов продолжительностью не менее часа.
2. Артрит трех и более суставов, проявляющийся их отеком и появлением внутрисуставного выпота.
3. Поражение проксимальных (вторых по счету от ногтей) суставов кисти, лучезапястных и пястно-фаланговых суставов — хотя бы одного в данных областях.
4. Симметричность поражения суставов справа и слева.
5. Появление ревматоидных узелков на тыльной поверхности предплечья, на локтевом суставе и в области других суставов.
6. Обнаружение ревматоидных факторов в сыворотке крови.
7. Наличие рентгенологических признаков ревматоидного артрита.
Диета при ревматоидном артрите
Правильное питание при ревматоидном артрите — важная составляющая комплексной терапии. У некоторых больных удается проследить четкую взаимосвязь обострения заболевания с употреблением определенной пищи, в большинстве случаев продуктов, обладающих сильным аллергизирующим действием.
По наблюдению специалистов, чаще всего к обострению ревматоидного артрита приводит употребление цитрусовых, яиц, свинины, молочных продуктов, блюд из кукурузы, пшеницы и овса. Исключив или ограничив эти продукты, многим больным удается добиться устойчивой ремиссии заболевания.
Диетологи рекомендуют больным ревматоидным артритом увеличить употребление рыбы, крольчатины, морепродуктов, овощей, фруктов, перловой и гречневой крупы.
Из способов приготовления пищи предпочтение отдавать щадящим методам обработки — отвариванию, тушению, запеканию, приготовлению на пару и на гриле.
Количество соли сократить до 3 г в сутки, по возможности отказаться от сладостей, копченых, острых и пряных блюд. Питание организовать таким образом, чтобы есть не менее 5–6 раз в день.
Очень важно, чтобы крупные суставы не испытывали повышенных нагрузок, поэтому больным ревматоидным артритом необходимо строго следить за весом и в случае ожирения стремиться к его нормализации.
Лечебная физкультура при ревматоидном артрите
Физиотерапевты настаивают: физическая активность при ревматоидном артрите позволяет поддерживать функцию суставов. Лечебная физкультура входит в программу комплексного лечения заболевания.
Физиотерапевты разрабатывают для каждого больного индивидуальную программу физических тренировок, обучают методикам тепловых и холодовых процедур, технике самомассажа, а при значительном нарушении функций суставов помогают овладеть различными способами выполнения повседневных действий и работ по дому.
Зачем нужны физические упражнения?
- Они продлевают жизнь, улучшают самочувствие, помогают сохранить физическую активность и уменьшить зависимость от окружающих.
- Они помогают уменьшить боли и скованность в суставах.
- Они укрепляют кости и предотвращают развитие контрактуры.
Когда необходима операция?
Ревматоидный артрит не относится к разряду хирургических заболеваний, однако операция в некоторых случаях помогает преодолеть недуг, повысить физическую активность, сохранить трудоспособность и способность к самообслуживанию.
Когда необходима операция?
- Когда боль становится невыносимой, постоянной и не поддается другим методам лечения.
- Когда суставы перестают функционировать и инвалидность становится реальностью, с которой не хочется мириться.
Современные методы хирургического лечения ревматоидного артрита подразумевают протезирование крупных суставов и предлагаются, в основном, больным старше 50 лет, когда консервативные методики малоэффективны. При разрушении некоторых суставов, например голеностопа, чаще применяется артродез, то есть фиксация сустава с полным исключением движений.
Источник: https://yaszdorov.ru/blog/43178641913/next
Ревматоидный артрит — 10 фактов
Кэрол Юстис : ( 1 )
: 5 / 5
Десять фактов, которые должен знать каждый. От диагностики ревматоидного артрита к управлению заболеванием.
Об авторе этой статьи
Кэрол — Специалист по артритам. Ей был поставлен диагноз ревматоидный артрит в расцвете сил, в возрасте 19 лет.
Опыт
Кэрол Юстис (Eustice) несет свою миссию помогая людям понять важную информацию об артрите, в том числе признаки и симптомы, как начать диагностировать, варианты лечебных средств, природные средства и другие методы лечения. Она делится своим представлением о жизни с артритом и как с ним справиться, предлагает практические советы, чтобы помочь вам управлять вашей болезнью.
Кэрол работала как медицинский специалист в больничной лаборатории в течение 16 лет, пока артрит не заставил преждевременно закончить ее карьеру. После ухода с работы в лаборатории, Кэрол начала координировать проведение первой еженедельной группы поддержки по Ревматоидному артриту на America Online в 1995 году.
Кэрол — оригинальный эксперт по артриту на About.com. Начиная с 1997 года в качестве писателя и адвоката пациентов, живущих с артритом и хроническим заболеванием, Кэрол является автором Руководства «Все для здоровья при артрите» (опубликован в 2007) и «Натуральное лечение артрита» (опубликован в 2012).
10 вещей, которые нужно знать про ревматоидный артрит
Ревматоидный артрит является хроническим заболеванием. Если у вас был диагностирован артрит, то вы должны знать эти 10 основных фактов.
1. Ревматоидный артрит является аутоиммунным воспалительным заболеванием
Ревматоидный артрит вызывается сбоями иммунной системы (то есть аутоиммунное заболевание). Суставы в первую очередь страдают от ревматоидного артрита, но и другие внутренние органы также могут быть вовлечены в болезнь (т.е., это системное заболевание).
2. Пациенты с ревматоидным артритом, классифицируются как серопозитивные или серонегативные
Для диагностики ревматоидного артрита чаще всего, помимо жалоб и визуального осмотра , сбора анамнеза используется анализ крови. У 80% взрослых людей, страдающих этим заболеванием положительный ревматоидный фактор крови (то есть, сероположительный). Примерно у 20% больных отрицательный ревматоидный фактор крови (то есть, серонегативный).
3. Есть визуальные симптомы, которые являются общими для ревматоидного артрита
При осмотре у врача – ревматолога можно обнаружить следующие признаки и симптомы, присущие ревматоидному артриту:
- Ранние симптом — ощущение тепла, отек и боль часто начинаются в мелких суставах пальцев, кистей, запястья, стоп.
- Поражение суставов, как правило, симметричное.
- Утренняя скованность, продолжительностью по крайней мере час или более.
- Ревматоидные узелки (подкожные шишки) могут присутствовать.
- Совместные деформации у хряща, сухожилий, и повреждения связок.
- Усталость, потеря аппетита, и лихорадка.
4. Для уточнения диагноза также используется рентген пораженных суставов
Все данные обследования имеют значение только в комплексе, для исключения ошибок и неправильного диагноза.
Нет двух одинаковых случаев ревматоидных артритов и течение заболевания непредсказуемо. Некоторые пациенты испытывают хроническую постоянную боль, даже если на снимках не обнаружено доказательств тяжелых повреждений суставов.
Другие имеют признаки тяжелых повреждений суставов на рентгене, но не испытывают сильной и продолжительной боли.Различия между пациентами делают необходимым для ревматологов анализировать всю клиническую картину (историю болезни, медицинский осмотр, рентген и анализы крови), чтобы сформулировать точный диагноз.
5. Очень часто, повреждение суставов может произойти в самом начале заболевания
Нередко, повреждение суставов происходит в течение первых двух лет после начала ревматоидного артрита. Возможность досрочного поражения суставов делает раннюю диагностику и лечение существенно важной. Это также важно и для пациентов и для их врачей, чтобы назначить более сильное лечение сразу, при установке диагноза.
6. В Соединенных Штатах 1500000 взрослых с ревматоидным артритом
Ревматоидный артрит является наиболее распространенной формой воспалительного артрита, но остеоартрит, который имеют 27000000 американцев, является наиболее распространенным типом артрита в целом. Ревматоидный артрит обычно развивается между 30 и 50-летнего возраста, но он может развиваться в любом возрасте.
7. Люди с ревматоидным артритом имеют повышенный риск смертности по сравнению с другими людьми
Старая медицинская литература показывает, что люди с ревматоидным артритом могут жить на 10-15 лет меньше, чем здоровые. Ожидаемая продолжительность жизни зависит от многих факторов, в том числе генетическая предрасположенность, общее состояние здоровья, и образ жизни.
8. Существует высокий риск инвалидности для пациентов с ревматоидным артритом
По данным Центров по контролю и профилактике заболеваний (CDC), артрит и другие ревматические заболевания являются ведущей причиной инвалидности в США.
Более 30% взрослых людей ставится врачом диагноз артрита (всех типов), а значит ограничение трудоспособности в связи с заболеванием.
Согласно исследованиям Джона Хопкинса, инвалидность среди таких пациентов значительно выше и 60% из них будут не в состоянии работать уже через 10 лет после начала заболевания.
9. Ревматоидный артрит в три раза чаще встречается у женщин, чем у мужчин
Распространенность ревматоидного артрита у женщин предполагает, что генетика и гормоны могут играть значительную роль в развитии этого заболевания. Некоторые виды артрита более распространены среди мужчин, в том числе подагра и болезнь Бехтерева. Но есть много типов артрита которые распространены только среди женщин.
Согласно CDC, 28,3 млн женщин и 18,2 млн мужчин поставлены врачами диагноз артрит (всех типов).
10. Даже с ревматоидным артритом люди могут полноценно жить и работать
Несмотря на проблемы с ходьбой, наклонами, снижением качества жизни (это связано с неспособностью продолжать работать), плохим настроением (депрессии) по поводу своего заболевания можно изменить свою жизнь к лучшему. С положительным отношением к жизни, вы можете принять меры и найти решение.
Ведение положительного отношения
Отношение это мелочь, которая имеет большое значение! Уинстон Черчилль
Начните обучать себя. Читайте все, что будет попадаться вам в руки. Узнайте все о вашей болезни. Как правило, это первый совет, который предлагается пациентам с впервые диагностированным артритом.
Но этот совет может сбить с толку некоторых людей, когда они наткнуться на слова, как «непобедимый», «инвалидность» и «уродство».
Страшные слова, после которых в сочетании с неопределенностью и непредсказуемостью прогноза, связанного со многими типами артрита, человек будет чувствовать себя:
- Обескураженным;
- Побежденным;
- Безнадежным;
- не сможет ходить или работать руками;
- провоцируются негативные мысли;
- страх перед будущим;
Будущее
Почти сразу же после первоначального диагноза, пациент хочет знать прогноз течения заболевания, свое будущее: как будет проявляться это заболевание через 5, 10 или 20 лет.
К сожалению, такой информации не существует. И мысли пациента с артритом должно быть направлены на:
- успешное лечение и контроль за симптомами артрита;
- поиск положительных решений, которые помогут справляться с обострениями болезни и длительной болью.
Каждая отрицательная эмоция, хотя и оправдана, должна быть заменена положительными эмоциями бытия:
- надежда
- оптимизм
- вера
- упорство
Мой опыт жизни с ревматоидным артритом научил меня, что положительные качества необходимы, чтобы управлять жизнью с хроническим заболеванием. Высокие моменты и низкие моменты присущи жизни человека, живущему с артритом. Это жизнь подъемов и падений. Чтобы выжить, вы должны культивировать в себе эти положительные качества:
- терпение
- позитив
- настойчивость
- мужество
Терпение и настойчивость имеют магическое воздействие, перед которым трудности пропадают и препятствия исчезнут Джон Куинси Адамс
Поиск наиболее эффективного курса лечения конкретного пациента может быть затруднен. Лучший курс лечения это то, что позволяет вам иметь лучшее качество жизни. И этот поиск может занять много времени:
- Какие лекарства будут работать лучше для меня?
- А как насчет естественных методов лечения?
- Какие процедуры: физиотерапия, массаж или методы релаксации могут быть использованы?
Часто путем проб и ошибок, используя комбинацию старых и новых методов лечения, в том числе традиционной и комплементарной медицины, можно создать лучший курс лечения. Поскольку найти правильное сочетание может быть трудным процессом, терпение является обязательным условием.
Обязательство
Пытаясь найти различные терапии, пациент должен быть дисциплинирован в прохождении курса лечения, утвержденного своим врачом.
Это дает пациенту лучший шанс для получения результата от конкретного лечения. Отклонение от выбранного плана лечения, недостающие назначения или пропуск медицинской дозы лекарства или инъекций является контрпродуктивным (нерезультативным).
Настойчивость
Для преодоления трудностей и проблем людям, живущим с артритом, требуется настойчивость.
Адаптация и помощь может потребоваться и нельзя сдаваться — это не может рассматриваться как вариант. Вы должны избежать ловушки — полностью сидячего образа жизни.
Через боль, через «не хочу»и «не могу»- нужно заставлять себя каждый день вставать с постели и делать упражнения.
То, что осталось в активном состоянии, как нельзя лучше будет помогать поддерживать силу, гибкость, и общее самочувствие.
Мужество
Держите свои страхи при себе, но поделитесь своим мужеством с другими. Роберт Льюис Стивенсон
Жизнь с артритом, день за днем — это смелость. Несокрушимая безжалостная ежедневная боль и трудности, вызванные болезнью, требуют сильного духа. Вы должны оставаться бесстрашным и делать все возможное, чтобы улучшить свое состояние.
Например:
- Если операция рекомендуется, необходимо не бояться ее.
- Если необходимо использовать инвалидное кресло, вы не должны стесняться или избегать его.
Хороший ревматолог будет стремиться стать партнером пациента, который проявляет терпение, целеустремленность, настойчивость и смелость. Подумайте об этом.
Как ревматолог может быть эффективным, если человек не хочет помогать сам себе? Без этих положительных качеств, врач и пациент будут воевать друг с другом, а нужно объединиться в борьбе с этим заболеванием.
Адаптированный перевод статьи Кэрол Юстис (Eustice)
Источник: arthritis.about.com
Социальные кнопки для Joomla
Источник: https://doctor-leka.com/blog/artrity/revmatoidnyj-artrit