Температура после зашитой раны?
Беспокоит после операции температура?
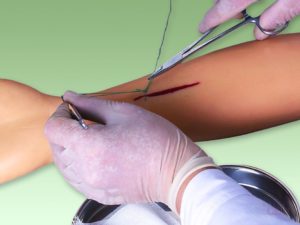
После операции температура может повыситься. Это происходит от того, что хирургическое вмешательство является значительным стрессом для организма.
Такая реакция является защитной, так как внутри идет повреждение и постепенное заживление тканей.
Если у человека температура, значит его организм борется с воспалительными процессами, старясь уничтожить все вероятные болезнетворные организмы.
Но вот если температура высокая и долгое время не проходит, то это тревожный сигнал. Вполне возможно, что рана начала воспалятся.
Кроме того, такой симптом может говорить и том, что хирургическое вмешательство не до конца помогло ликвидировать проблему.
Следовательно, для человека важно знать, что провоцирует повышение температуры, иначе процесс может достигнуть пределов, когда помощь будет уже оказывать поздно.
Почему поднимается температура после хирургического вмешательства?
Повышение температуры тела может быть спровоцировано разными факторами, начиная от нормальной реакции организма на вмешательство и заканчивая наличием нагноения раны. Поэтому когда отсутствует гной, края раны и близлежащая область кожных покровов имеют нормальный цвет (без покраснения), то такое состояние тела — это норма.
Волноваться не стоит. Но сразу нужно оговориться, что если температура держится слишком долго, лучше обратиться к врачу. Дело в том, что разрушительные процессы могут быть и не видны снаружи, все будет происходить внутри.
При консультации с врачом происходит назначение ряда анализов, которые помогут установить истинную причину проблемы.
Субфебрильная температура (37-37,5) может держаться примерно 3-5 дней после хирургического вмешательства. Уже к концу первой недели она вернется в норму.
В реабилитационный период важно контролировать свое состояние, так как симптом может возникнуть и через месяц после операции. Если такая ситуация произошла, то вполне возможно, что в организме начался воспалительный процесс.С чем он будет связан, с самой раной или болезнью, нужно будет выяснить.
Если хирургическое вмешательство было полостного характера, то у такого пациента будет более высокая температура. К примеру, при вырезании аппендикса у пациента потом температура держится на отметке в 39 градусов. Аналогичная картина может наблюдаться и в ситуациях других гнойных образований, когда их устраняют операбельным способом.
При операциях на конечностях и верхних тканях температура может подняться незначительно и держаться не так долго, как при полостном вмешательстве. Она может как раз варьироваться в пределах 37-37,5 градусов, а если поднимется выше, то это уже тревожный сигнал.
Стоит отметить, что данный симптом не всегда сопровождает послеоперационный период. Все зависит от индивидуальных свойств организма человека.
Ради справедливости стоит сказать и о том, что бывает и так, что температура понижается. Конечно, многие могут этот факт не принять во внимание.
Однако понижение будет говорить о том, что организм ослаблен, и его защитные функции находятся в плохом состоянии. В такой ситуации человек «открыт» всем инфекциям, кроме того, сам процесс заживления может потребовать более длительного периода.
Низкая температура может сигнализировать врачу о таком заболевании, как вегето-сосудистая дистония.
Если после операции происходит повышение температуры, то стоит брать во внимание следующие моменты:
- каковы ее показатели;
- на какой день она поднялась;
- как долго держится.
Если температура высокая, поднялась сразу же после хирургического вмешательства и не проходит уже дольше недели, то визит к врачу должен стоять первым в списке дел. Иначе можно получить серьезные осложнения.
В каких случаях стоит начинать волноваться?
Температура после операции может быть вызвана несколькими «посторонними» факторами:
- во время операции (или уже после) в рану попала инфекция;
- врач не сумел квалифицированно зашить рану;
- в мягких тканях начались некротические процессы, которые были спровоцированы операцией;
- если в теле больного есть инородные тела, например, катетеры, то они могут быть «раздражителями» и вызывать поднятие температуры;
- использование нестерильных инструментов;
- при сложных операциях используют аппарат искусственного дыхания, который может спровоцировать развитие пневмонии, одним из ее симптомов как раз и является высокая температура;
- температура поднимается из-за перитонита (воспалительный процесс локализуется в брюшной полости) или остеомиелита (воспалительный процесс локализуется в костных тканях);
- если во время операции использовалась такая процедура, как переливание крови.
Кроме того, температура может помочь обнаружить и другие негативные процессы, которые иногда начинаются в организме вследствие хирургического вмешательства.
Значение 38 и выше может свидетельствовать о том, что:
- хирургическая рана не заживает;
- края хирургического отверстия уплотнились, что вызывает покраснение кожных покровов вблизи, а также провоцирует гипертермию;
- если из раны выделяется гнойная жидкость;
- когда больной имеет сухой кашель и прослушиваются хрипы в легких, то это признак начала пневмонии.
Все эти моменты обуславливают негативные состояния, которые могут вызывать повышение температуры тела. Чтобы была возможность конкретизировать причину проявления такого симптома, следует отправляться в медицинское учреждение.
Если температура держится долго в период, пока заживает рана, то это в любом случае не есть хорошо. Для больного важно определить причину. опасность для здоровья — запустить процесс, поскольку это может спровоцировать развитие болезни, когда будет затронута не только операционная рана, но и близлежащие ткани и органы. Поэтому обращение к специалисту должно произойти в кратчайшие сроки.
Для того чтобы ответить на этот вопрос, необходимо еще раз вспомнить основные причины повышения температуры. Итак:
- Установка дренажа провоцирует реакцию иммунной системы на этот раздражитель.
Как результат — температура. Чтобы от нее избавиться, можно попросту удалить дренаж, то же самое касается и катетеров. Но пока он стоит, больному назначают препараты жаропонижающего воздействия + антибиотики.
- Сепсис и внутреннее воспаление дают о себе знать не сразу, а только через несколько дней после операции.
Значение температуры напрямую будет зависеть от того, на какой стадии находится воспаление.
Что касается лечения в такой ситуации, то тут могут применять антибиотикотерапию или же повторную операцию с целью прочистить раневую поверхность. Особенно в случае, если уже начал образовываться гной.
- Инфекции всегда сопровождаются температурой.
Таким образом наш организм ведет борьбу, пусть даже после операции он и несколько слаб. Лечение зависит от того, какая именно инфекция или вирус атакует человека. Врач наблюдает за сопутствующими симптомами и назначает ряд анализов, которые помогут в определении проблемы.
Должно сразу стать ясно, что с послеоперационной температурой ни в коем случае нельзя бороться самостоятельно. Обязательно нужна помощь специалиста. О любом плохом самочувствии стоит оповещать своего лечащего врача. Чем внимательней отношение к своему здоровью, тем меньше последствий потом будет.
Источник: https://prooperacii.ru/stati/posle-operacii-temperatura.html
Из-за чего повышается температура при ушибе
Ушиб – самая распространённая травма, которую человек может получить в любое время. Запнуться за ножку кресла, удариться об косяк или открытую дверь, грохнуться со всего размаху, поскользнувшись или оступившись.
Да мало ли способов получить подобную травму? В большинстве случаев это обходится потиранием ушибленного места и шипением сквозь зубы, но когда повышается температура при ушибе или на следующий день после происшествия, закрадываются опасения, не случилось ли чего более серьёзного? И надо сказать, что эти опасения не безосновательны.
Причины повышения температуры после ушиба
Интоксикация при травмах
Если ушиб руки, ноги, головы или любой другой части тела был не сильным, боль прошла через несколько минут и все последствия ограничились небольшим синячком, организм не обязательно отреагирует на него повышением температуры.
Вернее, наверняка такой реакции не последует. Но если удар был сильный, в наличии есть обширная гематома неприятного и даже пугающего цвета, можно с уверенность ожидать, что термометр покажет температуру 37 и даже 38 градусов.
Происходит это по нескольким причинам:
- Стресс. Особенно при ушибе головы.
- Шок. Неожиданность получения травмы, плюс сильные болевые ощущения.
- Интоксикация. Даже если, например, при ушибе колена, нет открытой раны, кровь приливает к месту травмы, а потом начинает рассасываться, что и заставляет подниматься температуру тела.
- Наиболее сильные ушибы могут сопровождать повреждением кожного покрова, вследствие чего в рану попадает инфекция и повышением температуры организм реагирует на эту неприятность. Проще говоря, начинает бороться.
Последний пункт в этом перечне просто обязан успокоить людей, которые получили травмы и наблюдают, как температура их тела повышается.
Это вполне нормальное явление и не стоит излишне расстраиваться и выискивать совершенно излишние упражнения для своего головного мозга, по решению этой абсолютно надуманной проблемы.
Температура после повреждения в виде ушиба обычно держится не более недели – срока вполне достаточного, для полного восстановления ушибленных конечностей, пальцев рук и ног, локтевого или коленного сустава и других неловко торчащих и за всё цепляющихся частей тела.
Сигнал опасности
Отёк травмированного места
Последний абзац предыдущего отдела был призван успокоить пациентов. Однако не во всех случаях эти доводы актуальны. Случается так, что ушиб может не только заставить подняться температуру тела, но и нанести более серьёзные изменения в организме, несущие опасность.
В случае, когда в результате ушиба или другой травмы возникает обширный кровоподтёк, припухлость, отёк травмированного места и при этом боль не только не проходит, но и усиливается при малейшем прикосновении, а у пациента начинается жар – это значит, что надо бить тревогу и срочно обращаться к врачу. Скорее сего в организме начался процесс распространения посттравматической инфекции, и медлить нельзя ни в коем случае. Несвоевременное лечение может привести к очень опасным осложнениям.
Врач-травматолог сделает все необходимые обследования (рентген, МРТ) и назначит необходимое и правильное лечение с применением антибиотиков, которые могут справиться не только с распространением инфекции, но и помогут вылечить последствия непосредственно травмы.
Нужно ли сбивать температуру
Препарат для разжижения крови
Люди по-разному переносят повышение температуры. Одни лежат пластом при 37,2, другие и при 39 бегают, как молодые козочки. Это всё индивидуально.
Как уже говорилось, на второй день после ушиба температура может подняться, и это нормально. Организм реагирует на стресс, шок и прочие аспекты и начинает бороться самостоятельно или при помощи прописанных доктором лекарств. Если вы нормально себя чувствуете, то принимать жаропонижающие не стоит. Этим вы существенно понизите способность своего организма к сопротивлению возможной инфекции. Ели же вы ощущаете себя разбитой чашкой, которую кто-то пытается склеить и делает это не только грубо, но ещё и не правильно можно принять ибупрофен, нурофен или парацетомол. Перед этим было бы неплохо проконсультироваться со своим лечащим врачом, потому что некоторые препараты этой группы обладают разжижающим кровь эффектом, а при сильных отёках, опухолях и обширных гематомах это может повредить.
Ни один человек не может сосчитать, сколько раз за свою жизнь он получал ушибы. Некоторые подобные травмы абсолютно не запоминаются, потому что через пару минут боль проходит и не остаётся даже малюсенького синяка.
Однако порой случается, что заживление растягивается на несколько дней и даже недель. Такие случаи сложно стереть из памяти.
Зато в следующий раз, когда вы споткнётесь, упадёте или просто ударитесь, будете хорошо знать что и как делать для того, чтобы минимизировать последствия этого неприятного и болезненного инцидента.
Источник: https://nettravm.ru/temperatura-pri-ushibe/
Температура после операции
Регина Липнягова
Фото © depositphotos.com
Назначаемое при определенных условиях хирургическое вмешательство являетсядовольно сильным стрессом для организма.
Распознавая факт повреждения тканей,организмом включаются механизмы защиты от инфекции, одной из которых являетсяповышение температуры тела после операции для замедления развития либоуничтожения ряда болезнетворных организмов.
В то же время, если длительноевремя после операции держится температура, это может свидетельствовать оналичии определенных проблем как с хирургической раной (начало воспалительногопроцесса), так и с первопричиной болезни (возможность неполного устранения).
Поэтому необходимо знать причины повышения температуры после операции, чтобы содной стороны не допускать неоправданного волнения, что также ухудшает процессрегенерации тканей, а с другой – вовремя обратиться к врачу если высокаятемпература после операции держится чересчур долго.
Как уже было сказано выше, повышенная температура после операции являетсянормой. При этом необходимо контролировать другие проявления реакции организмана проведенную операцию для установления нормального протекания заживленияраны.
Причины температуры после операции заключаютсяв нормальной реакции организма на вмешательство и при отсутствии иныхпоказателей (выделение гноя из раны, покраснение кожного покрова вокруг зоныоперации) не должно вызывать беспокойства. Субфебрильная температура после операции является нормой.Другое дело, сколько держится температура после операции.
В большинстве случаев нормальная температура после операции составляетпорядка 37.3-37-5. преимущественно продолжительность того, сколько дней держитсятемпература после операции, составляет 3-5 дней. Температура через неделю послеоперации должна снизиться до нормальногоуровня.Если же температура через месяцпосле операции не пришла в норму либо периодически повышается без видимыхвнешних причин, это может говорить о наличии воспалительного процесса в операционнойране либо неэффективности проведенного вмешательства (причина болезни не былаликвидирована).
После полостной операции температура держится на более высоком уровне. Например, температура 39 после операции поаппендэктомии (удалению воспаленного аппендикса) также не является отклонениемот нормы. То же самое касается других операций по удалению очагов воспаления, вчастности – хирургии гнойных образований.
Повышение температуры после операций на конечностях либо в верхних слояхтканей гораздо меньше и менее продолжительно, чем температура после полостнойоперации.
Например, температура 37 после операции по пластике кости (установкетитановой пластины для укрепления кости), либо наложения аппарата Илизароваявляется достаточно обычным явлением.
Вряде случаев повышение температуры после таких операций может вообщеотсутствовать.
Пониженная температура после операции не должна внушать ложной радости.
Данный факт свидетельствует об ослабленности организма, неспособности егосопротивляться возможной инфекции, а также в максимально сжатые срокивосстанавливать поврежденные в ходе операции ткани.
Кроме того, такая картинаможет указывать на наличие у больного вегето-сосудистой дистонии, что выразитсяв слабой реакции организма на проведенное вмешательство и замедлит процессзаживления раны.Таким образом, сам факт повышения температуры тела после операции неявляется сигналом о наличии каких-либо отклонений в процессе заживления раны. Причиной для беспокойства может быть толькоситуация, когда после операции температура держится долго (более семи дней смомента завершения) либо при наличии перечисленных в следующем разделепроявлений.
Когда стоит бить тревогу
Причинами, почемупосле операции держится температура, могут быть следующие:
- попаданиеинфекции в операционную рану
- некачественноеналожение швов
- наличиенекротических процессов в тканях, затронутых операцией
- наличиев теле пациента инородных тел: катетеров, раневых дренажей
- припроведении сложной операции – развитие пневмонии после подключения к аппаратуискусственного дыхания, а также возможность занесения инфекции оборудованиемдля проведения таких действий
- наличиевоспалительных процессов в результате попадания инфекции (перитонит (воспалениебрюшной полости), остеомиелит (наличие воспалительных процессов в костях приоперации по восстановлению переломов),
- негативнаяреакция на переливание крови
Если без видимых причин повысилась температурапосле операции и либо держится на высоком уровне (температура после операции недолжна быть больше 38), либо неснижается продолжительное время,признаками наличия каких-либо негативных процессов могут быть следующиепроявления:
- отсутствиепрогресса в заживлении раны
- уплотнениекраев операционной раны, их покраснение и гипертермия
- наличиевыделений гноя (не путать с раневым секретом) из полости раны
- проявлениесимптомов пневмонии (сухой кашель, хрипы в легких)
Для установления достоверной причины длительного повышения температуры влюбом случае необходимо обратиться к специалисту. Основным признаком наличиянегативных факторов в процессе заживления раны является длительное сохранениеповышенной температуры.
Таким образом, причин, почему поднимается температура после операции, можетбыть очень много. При этом их опасность для здоровья сильно различается. Вбольшинстве случаев ситуация, когда после операции температура 37,2 – 37,3,является нормальной реакцией организма.
Но если температура после операции поднялась спустянесколько дней после завершения операции и нормализации температуры, либо если послеоперации держится температура 37 на протяжении длительного периода времени(более недели), то для установления возможных проблем с заживлением ранынеобходимо в кратчайшие сроки обратиться к врачу.
Как и чем сбивать температуру после операции
Целесообразность применения каких-либо препаратов всегда должен решать лечащий врач. В современной медицине не принято сбивать температуру ниже 38.
5, за исключением тех случаев, когда есть серьезные проблемы с сердцем или склонность к судорогам.
Чтобы сбивать температуру после операции обычно назначают препараты группы нестероидных противовоспалительных средств. Самые распространенные из них:
- Нимесулид (Нимесил) — не используется в педиатрической практике, чаще всего рекомендуется после ортопедических операций;
- Парацетамол (Панадол, Эффералган);
- Ибупрофен (Нурофен, Ибуфен);
- комбинации Парацетамола и Ибупрофена (Ибуклин).
В редких случаях, когда температура поднимается стремительно и до высоких цифр (выше 39.3) целесообразно применение так называемой литической смеси (Димедрол, Анальгин, Но-Шпа).
Источник: http://krugznaniy.ru/article/temperatura-posle-operacii/
Температура после операции

При всем многообразии послеоперационных осложнений можно выделить следующие признаки, которые должны насторожить врача в оценке течения послеоперационного периода.
Повышение температуры тела с 3-4-го или с 6-7-го дня, а также высокая температура (до 39° и выше) с первого дня после операции свидетельствуют о неблагополучном течении послеоперационного пероиода гектическая лихорадка с 7—12-го дня говорит о тяжелом гнойном осложнении. Признаком неблагополучия являются боли в области операции, которые не утихают к 3-му дню, а начинают нарастать. Сильные боли с первого дня послеоперационного пероиода также должны насторожить врача. Причины усиления или возобновления болей в зоне операции многообразны: от поверхностного нагноения до внутрибрюшной катастрофы.
При нагноении операционной раны температура тела.
Основные осложнения послеоперационного периода. Нагноение операционной раны чаще всего бывает вызвано аэробной флорой, но нередко возбудителем является анаэробная неклостридиальная микрофлора.
Осложнение проявляется обычно на 5—8-й день послеоперационного периода, может произойти и после выписки из стационара, но возможно и бурное развитие нагноения уже на 2—3-й день. При нагноении операционной раны температура тела, как правило, вновь повышается и носит обычно фебрильный характер.
Отмечается умеренный лейкоцитоз, при анаэробной неклостридиальной флоре — выраженная лимфопения, токсическая зернистость нейтрофилов. Диурез, как правило, не нарушен.
Температура тела в первые 2-3 дня может быть повышена до 38°
Течение послеоперационного периода в определенной степени зависит от характера хирургического вмешательства, имевшихся интраоперационных осложнений, наличия сопутствующих заболеваний, возраста пациента.
При благоприятном течении послеоперационного периода Температура тела в первые 2-3 дня может быть повышена до 38°, а разница между вечерней и утренней температурой не превышает 0,5—0,6° Боли постепенно стихают к 3-му дню.
Частота пульса в первые 2—3 дня остается в пределах 80—90 ударов в 1 мин, ЦВД и АД находятся на уровне дооперационных величин, на ЭКГ на следующий день после операции отмечается лишь некоторое учащение синусового ритма.
Признаки шока, высокая температура тела, гиперлейкоцитоз, гемолиз
В настоящее время все большее значение в послеоперационного периода приобретает опасность клостридиальной и неклостридиальной инфекции (см. Анаэробная инфекция), при которой могут обнаруживаться признаки шока, высокая температура тела, гиперлейкоцитоз, гемолиз, нарастающая желтуха, подкожная крепитация
Ранний послеоперационный период
I Послеоперационный период промежуток времени от окончания операции до выздоровления или полной стабилизации состояния больного. Подразделяется на ближайший — от момента окончания операции до выписки, и отдаленный, который протекает вне стационара (от выписки до полной ликвидации общих и местных расстройств, вызванных заболеванием и операцией).
Весь послеоперационный период в стационаре делят на ранний (1—6 сут. после операции) и поздний (с 6-го дня до выписки из стационара). В течении послеоперационного пероиода выделяют четыре фазы: катаболическую, обратного развития, анаболическую и фазу увеличения массы тела.
Для первой фазы характерны усиленное выделение азотистых шлаков с мочой, диспротеинемия, гипергликемия, лейкоцитоз, умеренная гиповолемия, потеря массы тела. Она охватывает ранний и частично поздний послеоперационный период. В фазе обратного развития и анаболической фазе под влиянием гиперсекреции анаболических гормонов (инсулина, соматотропного и др.
) преобладает синтез: происходит восстановление электролитного, белкового, углеводного, жирового обмена. Затем начинается фаза увеличения массы тела, которая, как правило, приходится на тот период, когда больной находится на амбулаторном лечении.
Основными моментами послеоперационной интенсивной терапии являются: адекватное обезболивание, поддержание или коррекция газообмена, обеспечение адекватного кровообращения, коррекция нарушений метаболизма, а также профилактика и лечение послеоперационных осложнений.
Послеоперационное обезболивание достигается введением наркотических и ненаркотических анальгетиков, с помощью различных вариантов проводниковой анестезии. Больной не должен ощущать боль, но программа лечения должна быть составлена так, чтобы обезболивание не угнетало сознание и дыхание.
Послеоперационная пневмония развивается на 2—5-й день после хирургического вмешательства в связи с гиповентиляцией, задержкой инфицированного секрета. Различают ателектатическую, аспирационную гипостатическую, инфарктную и инкуррентную послеоперационные пневмонии.
При пневмонии в интенсивную терапию включают комплекс дыхательных упражнений, оксигенотерапию, средства, улучшающие дренажную функцию бронхов, антигистаминные, бронхолитические и аэрозольные препараты, средства, стимулирующие кашель, сердечные гликозиды, антибиотики и др.
В раннем послеоперационном периоде острые нарушения гемодинамики могут, быть вызваны волемической, сосудистой или сердечной недостаточностью.
Причины послеоперационной гиповолемии многообразны, но главными из них служат невосполненная во время операции кровопотеря или продолжающееся внутреннее или наружное кровотечение.
Наиболее точную оценку состоянии гемодинимики дает сопоставление центрального венозного давления (ЦВД) с пульсом и АД, профилактикой послеоперационной гиповолемии является полноценное возмещение кровопотери и объема циркулирующей крови (ОЦК), адекватное обезболивание во время операции, тщательный гемостаз при выполнении хирургического вмешательства, обеспечение адекватного газообмена и коррекция нарушений метаболизма как во время операции, так и в раннем послеоперационного пероиода Ведущее место в интенсивной терапии гиповолемии занимает инфузионная терапия, направленная на восполнение объема циркулирующей жидкости.
Третий-четвертый день послеоперационного периода
Умеренный парез кишечника разрешается на 3—4-й день послеоперационного периода. после стимуляции, очистительной клизмы. Первая ревизия послеоперационной раны осуществляется на следующий день после операции. При этом края раны не гиперемированы, не отечны, швы не врезаются в кожу, сохраняется умеренная болезненность раны при пальпации.
Гемоглобин и гематокрит (если не было кровотечения во время операции) остаются на исходных показателях. На 1—3-й сутки могут отмечаться умеренный лейкоцитоз с небольшим сдвигом формулы влево, относительная лимфопения, увеличение СОЭ. В первые 1—3 дня наблюдается небольшая гипергликемия, но сахар в моче не определяется.
Возможно небольшое уменьшение уровня альбумин-глобулинового коэффициента.
У лиц пожилого и старческого возраста в раннем послеоперационном периоде характерно отсутствие повышении температуры тела; более выраженные тахикардия и колебания АД, умеренная одышка (до 20 в 1 мин) и большое количество мокроты в первые послеоперационные дни, вялая перистальтика тракта. Операционная рана заживает медленнее, часто возникает нагноение, эвентрация и другие осложнения. Возможна задержка мочи.
В связи с тенденцией к сокращению времени пребывания больного в стационаре амбулаторному хирургу приходится наблюдать и лечить некоторые группы больных уже с 3—6-го дня после операции. Для общего хирурга в амбулаторных условиях наиболее важны основные осложнения послеоперационного ериода., которые могут возникать после операций на органах брюшной полости и грудной клетки. Существует множество факторов риска развития послеоперационных осложнений: возраст, сопутствующие заболевания, длительная госпитализация, продолжительность операции и т.д.
Во время амбулаторного обследования пациента и в предоперационном периоде в стационаре эти факторы должны быть учтены и проведена соответствующая корригирующая терапия.
При всем многообразии послеоперационных осложнений можно выделить следующие признаки, которые должны насторожить врача в оценке течения послеоперационном периоде Признаком неблагополучия являются боли в области операции, которые не утихают к 3-му дню, а начинают нарастать.
Сильные боли с первого дня послеоперационного пероиода также должны насторожить врача. Причины усиления или возобновления болей в зоне операции многообразны: от поверхностного нагноения до внутрибрюшной катастрофы.
Выраженная тахикардия с первых часов послеоперационном периоде или внезапное ее появление на 3—8-й день свидетельствует о развившемся осложнении. Внезапное падение АД и одновременно повышение или снижение ЦВД — признаки тяжелого послеоперационного осложнения.
На ЭКГ при многих осложнениях фиксируются характерные изменений: признаки перегрузки левого или правого желудочка, различные аритмии. Причины нарушения гемодинамики многообразны: заболевания сердца, кровотечения, шок и др.
Появление одышки — всегда тревожный симптом, особенно на 3—6-й день послеоперационного пероиода Причинами одышки в послеоперационном пероиоде могут быть пневмония, септический шок, пневмоторакс, эмпиема плевры, перитонит, отек легких и др.
Врача должна насторожить внезапная немотивированная одышка, характерная для тромбоэмболии легочных артерий.
Основные осложнения послеоперационного периода. Нагноение операционной раны чаще всего бывает вызвано аэробной флорой, но нередко возбудителем является анаэробная неклостридиальная микрофлора.
Осложнение проявляется обычно на 5—8-й день послеоперационном периоде, может произойти и после выписки из стационара, но возможно и бурное развитие нагноения уже на 2—3-й день. При нагноении операционной раны температура тела, как правило, вновь повышается и носит обычно фебрильный характер.
Отмечается умеренный лейкоцитоз, при анаэробной неклостридиальной флоре — выраженная лимфопения, токсическая зернистость нейтрофилов. Диурез, как правило, не нарушен.Если нагноение послеоперационной раны обнаруживается при посещении больным хирурга в поликлинике, то при поверхностном нагноении в подкожной клетчатке возможно лечение в амбулаторных условиях. При подозрении на нагноение в глубоколежащих тканях необходима госпитализация в гнойное отделение, т.к. в этих случаях требуется более сложное хирургическое вмешательство.
В настоящее время все большее значение в послеоперационном периоде приобретает опасность клостридиальной и неклостридиальной инфекции (см. Анаэробная инфекция), при которой могут обнаруживаться признаки шока, высокая температура тела, гиперлейкоцитоз, гемолиз, нарастающая желтуха, подкожная крепитация. При малейшем подозрении на анаэробную инфекцию показана срочная госпитализация.
В ближайшем послеоперационном периоде нередко могут развиться послеоперационные психозы, которые чаще всего представляют собой острые симптоматические психозы и значительно реже могут быть отнесены к психогениям. Причинами их являются особенности патологического процесса и характер оперативного вмешательства, интоксикация, аллергия, нарушения обменных процессов, в частности ионного равновесия, особенности состояния ц.н.с.
Клиническая картина послеоперационного перитонита многообразна: боли в животе, тахикардия, парез желудочно-кишечного тракта, не купирующийся консервативными мероприятиями, изменения формулы крови. Исход лечения в полной мере зависит от своевременной диагностики.
Выполняют релапаротомию, устраняют источник перитонита, санируют брюшную полость, адекватно дренируют, осуществляют назоинтестинальную интубацию кишечника.
Эвентрация, как правило, является следствием других осложнений — пареза желудочно-кишечного тракта, перитонита и др.
Послеоперационная пневмония может возникнуть после тяжелых операций на органах брюшной полости, особенно у лиц пожилого и старческого возраста.
С целью ее профилактики назначают ингаляции, отхаркивающие средства, банки, дыхательную гимнастику и т.д.
Послеоперационная эмпиема плевры может развиться не только после операций на легких и средостении, но и после операций на органах брюшной полости. В диагностике ведущее место имеет рентгенография грудной клетки.
Осуществляться с учетом послеоперационного ведения больных в стационаре и зависит от характера заболевания или повреждения опорно-двигательного аппарата, по поводу которого было предпринято оперативное вмешательство, от метода и особенностей произведенной операции у конкретного больного.
Успех амбулаторного ведения больных полностью зависит от преемственности лечебного процесса, начатого в условиях стационара.В амбулаторных условиях лечащий врач должен продолжить наблюдение за состоянием послеоперационного рубца, чтобы не пропустить поверхностного или глубокого нагноения.
Оно может быть обусловлено образованием поздних гематом из-за нестабильной фиксации фрагментов металлическими конструкциями (см. Остеосинтез), расшатывания частей эндопротеза при недостаточно прочном закреплении его в кости (см. Эндопротезирование).
Причинами позднего нагноения в области послеоперационного рубца могут быть также отторжение аллотрансплантата вследствие иммунологической несовместимости (см. Костная пластика), эндогенная инфекция с поражением области операции гематогенным или лимфогенным путем, лигатурные свищи.
Назад
Источник: http://www.plasty-top.ru/articles/_temperatura_posle_operatsii.htm
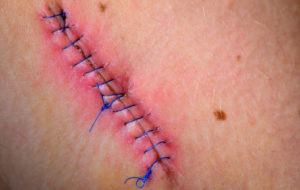
Чем обрабатывать зашитую рану: правила ухода

Раны
Травма сопровождается рассечением кожного покрова, мышечной ткани. Для предупреждения кровотечения, нормального заживления требуется максимально совместить края пораженной области. Методика используется при хирургических вмешательствах. Зашитая рана – это объект пристального ухода, что обусловлено отсутствием стерильности во время заживления.
Когда рану необходимо зашивать
Показания к зашиванию:
- Наличие глубокой раны в течение 2-3 суток после нанесения.
- Уверенность хирурга в правильности проведения оперативных мероприятиях.
- Края можно совместить без излишнего натяжения тканей.
- Отсутствие признаков заживления в установленные сроки.
- Рана без признаков воспалительного или гнойного процесса.
- Удовлетворительное состояние тканей, общее стабильное положение пациента.
Существуют повреждения и состояния, при которых манипуляция запрещена. Противопоказания к зашиванию:
- царапины;
- расхождение краев менее 10 мм;
- несколько мелких неглубоких повреждений;
- колотые раны без увечий связок, мышечных тканей, нервов;
- сквозные пулевые повреждения, при которых пострадала только кожа и мышечная ткань по ходу пулевого канала.
Решение о наложении швов принимает врач после ревизии поврежденного участка и оценки состояния пациента.
Особенности ухода за зашитой раной
На начальных этапах при обширных повреждениях, сложном оперативном лечении обработку, перевязку проводит медсестра в стационаре. О правилах ухода за операционной зашитой раной должен рассказать хирург, проводивший процедуру.
Необходимые инструменты и материалы для проведения манипуляции:
- Ровная поверхность. В домашних условиях можно использовать журнальный столик, топчан. Предварительного его обмывают теплой водой, затем протирают дезинфицирующими средствами.
- Чистые полотенца для инструментария.
- Перчатки, бинт или марлевые тампоны, вата.
- Ножницы.
- Медицинский пинцет.
- Антисептические препараты.
- Перекись водорода.
- Лекарства по необходимости.
Принцип обработки кожи заключается в проведении всех манипуляций с соблюдением асептики.
Уход за зашитой раной в послеоперационный период:
- Для снижения интенсивности болевого синдрома показано использование обезболивающих препаратов по назначению врача.
- Обрабатывают 2–3 раза в сутки антисептиками. В стационарах применяют раствор Бриллиантовый зеленый. Манипуляции проводят ежедневно до полного заживления поверхности.
- Мочить зашитую рану строго запрещено. Посыпать антисептиками, антибиотиками в порошковой форме нельзя. Не используйте заживляющие мази.
- Пациентам с сахарным диабетом необходимо следить за показателями глюкозы в крови. Скорость восстановления поверхности у них ниже.
После заживления дополнительного ухода не требуется.
Средства для обработки зашитой раны
Обработка состоит из 2 этапов – очистка кожи, прилегающей к рубцу. Эпидермис очищают при помощи мыльного раствора, перекиси водорода. Необходимо избегать попаданий жидкости на поврежденную область. После манипуляции на зашитую рану накладывают стерильную повязку.
Антисептики, использующиеся при обработке:
- Гипертонический раствор или натрия хлорид с концентрацией 10%. Применяется только наружно. Препарат оказывает дезинтоксикационное, обеззараживающее, подсушивающее действие. Противопоказаний нет.
- Раствор калия перманганата. Кристаллы нужно растворить в кипяченой воде. Цвет жидкости должен быть бледно-розовый. Препарат оказывает антисептическое, подсушивающее действие. Не допускать попаданий в глаза, не использовать высокую концентрацию, что обусловлено возникновением ожогов и низкой скоростью регенерации тканей.
- Перекись водорода. Препарат размягчает и удаляет остатки гноя, крови. Не оказывает бактерицидного действия. Наносят с помощью марлевого тампона. Допускается струйная обработка. После прекращения выделения кислорода зашитую рану следует просушить посредством ватного тампона.
- Бриллиантовый зеленый оказывает антибактериальное и фунгицидное действие. Не купирует воспаление, не раздражает эпидермис. Средство наносят на предварительно очищенный шов при помощи ватного тампона. Препарат несовместим с йодом, щелочными растворами. После нанесения может жечь.
- Хлоргексидин – готовый раствор для наружной обработки тканей. Оказывает антибактериальное действие, не активен в отношении грибковой флоры. Наносят струйно. Лекарство несовместимо с мылом, щелочными растворами.
- Мирамистин – готовый раствор. Активен в отношении патогенной и грибковой флоры. Наносят с помощью ватного тампона или струйно.
- Бетадин на основе повидон-йода. Действует на бактерии, грибы, вирусы и простейшие микроорганизмы. На шов наносят посредством ватного тампона. Средство запрещено использовать при заболеваниях щитовидной железы, дисбалансе тиреоидных гормонов, в раннем детском возрасте.
На полках аптек представлен широкий выбор антисептиков, от дорогостоящих до бюджетных. Следует покупать тот препарат, который рекомендовал врач исходя из состояния и анамнеза пациента.
Возможные осложнения и что с этим делать
Проблемы могут возникнуть при условии запущенного состояния.
Возможные последствия:
- Серрома – образование экссудата в полости. Заживать раневая полость не будет. При вторичном инфицировании начинается нагноение.
- Гематома развивается при неэффективных мероприятиях по остановке кровотечения. Кровь сдавливает ткани, вызывая их некроз. Является идеальной средой для размножения патогенной флоры. Зашитая давно рана начинает гноиться.
- Некроз образуется по причине нарушений при наложении швов. Ткани не получают питательных веществ, напухают и отмирают. Показано иссечение по причине риска возникновения сепсиса.
- Абсцесс, флегмоны появляются при присоединении вторичной инфекции. Часто патологии являются следствием нежелания пациента своевременно обратиться в травмпункт.
- Расхождение краев происходит по причине неаккуратности после снятия швов. Лечение только хирургическое.
- Малигнизация возникает при длительном воспалительном процессе, отсутствии эпителизации в установленные сроки.
Все состояния сопровождаются болью, отеком, гиперемией близлежащих тканей. При присоединении сепсиса повышается температура до пиретических значений, наблюдается снижение давления, обезвоживание. При появлении симптоматики следует срочно обратиться в медицинское учреждение. Хирургу придется обработать зашитую рану повторно, назначить антибиотикотерапию терапию.
Сроки заживления
Заживление зашитой раны проходит в 4 этапа. Скорость каждого зависит вне зависимости от локализации травмированного участка – бедро, подбородок, голень, бровь, другие части тела. Ускорить процесс при воспалении, нагноении и прочих осложнений невозможно.
Фазы реабилитации:
- Гемостаз. Этап длится несколько минут. Образуются нити фибрина, которые прекращают отток крови из пораженных сосудов. Ускорить процесс может давящая повязка, наложенная на зашитую рану.
- Воспаление. Организм должен подавить патогенную флору, попавшую на поврежденные ткани. К этому участку устремляются иммунные клетки, развивается отек и патологический процесс. Длительность реабилитации: 7 дней. Запрещено мочить полость.
- Пролиферация. Начинает образовываться коллаген, соединительная ткань, образуется молодой рубец. В процессе восстановления он может чесаться, тянуть, но не вызывает боли. Длительность: 4 недель. Разрешается мазать шов кремами с регенерирующими свойствами.
- Образование рубца происходит в течение 1 года. Первичный коллаген заменяется постоянным. Шов меняет цвет с ярко-красного до белесого, стабилизируется длина.
При появлении осложнений сроки заживления зашитой поверхности увеличиваются на время проведения санации, лечения патологических процессов.
Зашивается рана в медицинском учреждении при помощи специальных материалов и инструментов. Использовать обычную иглу, чтобы наложить швы запрещено. Своевременная помощь снижает риск развития последствий.
Статья проверена редакцией Ссылка на основную публикацию
статьи:
Загрузка…
Не нашли подходящий совет?
Задайте вопрос эксперту
или смотрите все вопросы…
Источник: https://BezTravmy.ru/rany/zashitaya.html