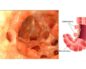
Травмы прямой кишки
Травмы и заболевания прямой кишки

Любое травматическое воздействие практически всегда обуславливает возникновение увечий различной тяжести, которые требуют адекватной оценки и срочного врачебного вмешательства.
Это касается и прямой кишки – органа, подвергающийся повреждению в силу особенностей своего анатомического строения в исключительно редких случаях. В структуре внутрикишечных поражений они составляют всего 0,9-2%.
Как определяются травмы прямой кишки и каковы причины их появления?
Кишечник считается одним из жизненно важных органов, поэтому часто обширные повреждения заканчиваются для пациента инвалидностью или гибелью. В силу серьезности и актуальности проблемы взрослое население обязано иметь не только поверхностное представление, но также четкие знания о травмах прямой кишки, о способах их получения и методах терапии.
Нанесение травмы и причинение увечья считается сложной и трудновыполнимой задачей, поскольку конечный отдел толстого кишечника располагается глубоко внутри организма.
Поэтому случаев повреждения прямой кишки, к счастью, не так уж много, и почти все они обусловлены экстремальными ситуациями, в которые попадает человек в силу жизненных обстоятельств.
На сегодняшний день специалистам удалось выделить наиболее распространенные причины, провоцирующие травмирование ануса.
- Анатомические особенности строения.
- Регулярное ношение или поднятие тяжелых грузов или предметов, связанное с профессиональной деятельностью.
- Хронические запоры, вызванные нарушением функционирования кишечника.
- Большое напряжение органа во время родового процесса, вызванное высоким внутрибрюшным давлением или разрывом промежности.
- Падение на острые или выступающие над поверхностью предметы, как то частокол, патрубок, палка, корни деревьев.
- Травмирование отломками костей при переломах малого таза.
- Небрежное проведение медицинских процедур — эндоскопические исследования, клизмирование, определение ректальной температуры.
- Ранения, произведенные из огнестрельного оружия.
- Разрыв, от введения воздуха.
- Травмы прямой кишки после анального секса или использования интимных игрушек и аксессуаров.
Классификация
Травма прямой кишки относится к категории редких, но тяжелых повреждений. В силу отсутствия четкой классификации принято выделять две основные группы:
- увечья мирного времени, полученные на производстве, в быту, реже – при занятиях спортом;
- огнестрельные ранения, полученные в период военных действий.
Следует отметить, что в каждом конкретном случае канал ранения может находиться со стороны и внешнего слоя органа, и его слизистого эпителия.
Симптомы
Заболевания и повреждения прямой кишки характеризуются ярко выраженной симптоматикой. Если травмированы слизистые или мышечные структуры, человек испытывает следующие симптомы:
- резкую боль со стороны аноректальной области, а также внизу живота;
- выделение крови из аноректального канала или наличие ее примесей в испражнениях;
- ложные тенезмы (позывы к опорожнению);
- нарушение функции анального сфинктера;
- выделение из раны каловых масс или газов вследствие полного разрыва стенок;
- присутствие гнойных выделений;
- прогрессирование воспалительного или инфекционного процесса.
При ранениях возрастает вероятность проникновения каловых масс и воздуха в брюшную полость.
Диагностика
Определение типа и характера травмы кишечника осуществляется на основании результатов первичной диагностики. Она состоит из следующих манипуляций.
- Сбор анамнеза, при котором выясняется время и механизм получения травмы.
- Физикальное обследование, которое проводится на гинекологическом кресле в позе на боку, спине или коленно-локтевом положении с целью оценки характера травмы и выявления выделений крови, каловых масс или газов.
Лабораторные исследования
При обращении пациента в амбулаторное лечебное учреждение в отношении его проводятся следующие диагностические мероприятия.
Общий анализ крови
Проводится с целью проверки показателей при подозрении на внутреннее кровотечение или начало развития воспалительного процесса в результате травмирования ануса. Забор производится капиллярно из пальца пациента утром натощак. Проверяется уровень гемоглобина и содержание клеток, входящих в состав крови: лимфо- и лейкоцитов, а также скорость оседания эритроцитов (СОЭ).
Общий анализ мочи
Выполняется для того, чтобы исключить наличие сопутствующих заболеваний. При обращении пациента к врачу, его назначают с целью выявления патологических или воспалительных процессов в органах мочеполовой системы. Для исследования необходимо 100-200 мл урины, материал должен быть собран не раньше, чем за 1,5 часов до нала процедуры.
Коагулограмма
Данный метод позволяет определить степень коагуляции – свертываемости крови. Снижение данного значения свидетельствует о наличии скрытого кровотечения. На окончательный результат влияют такие показатели, как протромбиновый индекс (ПТВ), активированное частичное тромбопластиновое время (АЧТВ), фибриноген плазмы. Забор проводится утром натощак из локтевой вены в объеме 2 л.
Биохимическое исследование крови
Назначается с целью исследования широкого спектра ферментов, органических и минеральных веществ. Метод позволяет определить характер обменных процессов, протекающих в организме пациента. Его изменение дает возможность выявить наличие каких-либо нарушений или заболеваний. Забор выполняется на голодный желудок из локтевой вены в объеме 5-10 мл.
Кровь на определение группы и резус фактора
Забор производится в утреннике часы на голодный желудок из локтевой вены. Для определения обоих показателей проводится два теста. Одновременно выполняется анализ на совместимость, то есть, кровь какой группы помимо родной, подходит для данного индивида.
Это исследование назначается для тех случаев, если у пациента наблюдается большая кровопотеря и ему, возможно, потребуется переливание.
Инструментальные методы
В перечень инструментальных исследований входят следующие манипуляции.
- Ректальное исследование пальцем, при котором определяется присутствие инородного тела, кровяных выделений в прямой кишке, а также соединения раны с ее просветом.
- Рентгенография позволяет выявить место локализации травмы и степень ее тяжести, а также вероятность проникновения ранения в брюшную полость.
- Ультразвуковое обследование проводится с целью оценки состояния соседних органов, а также определения наличия кровотечения, каловых масс, инородного тела.
- Аноскопия осуществляется для обнаружения патологических процессов, развивающихся в результате травмы.
- Диагностическая лапаротомия применяется при подозрении на ранение, проникающее в брюшную полость.
По результатам диагностики и на основании индивидуальных особенностей организма, природы возникновения и характера травмы кишечника врач может расширить круг обследования.
Лечение
В зависимости от вида и размера травмы, характера ранения, текущего состояния поврежденного органа, а также дискомфорта, которое оно доставляет больному, врач выбирает тактику лечения. На начальном этапе сразу же посоле обращения человека в медицинское учреждение в отделение травматологии, врач производит обработку поврежденного органа с последующим наложением швов.
Цели терапевтического воздействия
Целью последующего лечения пациента в амбулаторных условиях является:
- ограничение проникновения кишечного химуса в область ранения, а также в забрюшинное пространство;
- полноценная хирургическая обработка травмированного органа;
- восстановление целостности самого органа и его анатомических структур;
- дренирование поврежденной зоны с целью освобождения от каловых масс и извлечения инородных тел (при их наличии);
- восстановление нормального функционирования кишечника для того, чтобы его содержимое не застаивалось, а выводилось естественным путем или при помощи колостомы.
В процессе выполнения терапевтических мероприятий и после их окончания пациенту рекомендуется специфическую диету, которая составляется врачом в индивидуальном порядке для каждого больного.
Оперативные меры
Основные меры по устранению последствий травмирования прямой кишки заключаются в применении радикального метода лечения. Оно осуществляется в стационарных условиях квалифицированными специалистами. В настоящее время успешно проводится ряд операций, которые с учетом их типа можно разделить на три группы одно-, двух- и многоэтапные:
- устранение повреждений с последующим возобновлением естественного продвижения каловых масс по кишечному тракту;
- достижение тех же самых целей посредством формирования колостомы (искусственного заднего прохода);
- создание антисептических условий в зоне ранения с последующим отведением кишечного содержимого посредством формирования стомы.
При проведении любой операции производится ушивание поврежденных тканей.
Постоперационные мероприятия
Послеоперационный период – ответственное время, когда происходит заживление тканей и нормализация функционирования всего желудочно-кишечного тракта. В условиях стационара пациенту назначается комплексное лечение, включающее медикаментозную терапию (по показаниям), изменение режима дня и лечебное питание.
Режим
В первые сутки после проведения хирургического вмешательства независимо от сложности операции больному показан строгий постельный режим. При отсутствии признаков осложнений и хорошем самочувствии на вторые и третьи сутки разрешаются ограниченные передвижения по палате. В последующий период пациенту показан свободный отдых и восстановление.
Медикаментозная терапия
На стационарном уровне в отношении больного с травмой прямой кишки в обязательном порядке проводится поддерживающее лечение с помощью лекарственных средств определенных групп или их аналогов. Назначения проводит лечащий врач на основании результатов диагностики с учетом тяжести ранения и сложности клинического течения.
- Антибактериальные препараты – «Ампициллин», «Цефтриаксон», «Гентамицин», «Азитромицин», «Ципрофлоксацин», «Метронидазол».
- Ненаркотические анальгетики – «Кетопрофен», «Метамизол натрия».
- Противогрибковые средства – «Нистатин», «Флуконазол».
- Антисептики – «Повидон йод», «Этанол», «Хлоргексидин», «Перекись водорода».
Диета
В первый день после оперативного вмешательства запрещено принимать какую-либо пищу.
Питание осуществляется инфузионным методом. В последующий период пациенту показана диета и назначается стол № 15. Она считается переходным этапом и направлена на постепенное восстановление привычного рациона питания.
Разрешенные продукты
В перечень разрешенных к употреблению продуктов относятся следующие:
- хлеб пшеничный или ржаной;
- тощие сорта мяса, птицы, рыбы;
- все виды фруктов и овощей;
- супы на нежирных бульонах ;колбасные изделия;
- кофе, чай, соки, отвары из трав и шиповника;
- мед, варенье, желе, муссы.
Запрещенные продукты
Ограничения в питании считаются незначительными и состоят из минимального перечня продуктов.
- Выпечка с добавлением маргарина и трансжиров.
- Сало, жирные сорта мяса, рыбы.
- Жаренные, острые, пряные и соленые блюда.
- Молоко и продукты на его основе с высоким процентом жирности.
Травмы прямой кишки считаются редкими, но тяжелыми повреждениями. Своевременное обращение к врачу и адекватное лечение способно гарантировать полное выздоровление в 80-85% случаев. Отказ от проведения терапии повышает вероятность гибели пациента. Следует помнить об этом и по возможности беречь свое здоровье.
Источник: https://GastroZona.ru/bolezni/narusheniya/travmy-pryamoy-kishki.html
24.3. Травмы прямой кишки

Травмы прямойкишки могут возникнуть в результатеповреждения ее различными предметами,падении на них, переломах конечностей,таза, огнестрельных ранениях, медицинскихманипуляциях (ректороманоскопия,введение клизменных наконечников,термометров), в результате осложненийпри хирургических операциях на органахтаза, при родовой травме.
Клиническиепроявления травмыв значительной степени определяютсялокализацией повреждения прямойкишки — внутрибрюшинной или внебрю-шиннойее частей. Они связаны как с нарушениемцелости стенки кишки (боль, кровотечение),так и с выхождением кала за пределыкишки (в параректальную клетчатку илибрюшную полость).
Лечение.Хирургическоелечение сводится к ушиванию дефекта встенке кишки, дренированию тазовойклетчатки; нередко накладываютразгрузочную колостому.
24.4.1. Геморрой
Геморрой (variceshaemorrhoidales)— варикозное расширение вен в областизаднего прохода, обусловленноегиперплазией кавернозных телец прямойкишки. Геморроем страдает более 10% всеговзрослого населения в возрасте 30—50лет. Эти больные составляют 15—28% отобщего числа проктологических больных.Мужчины болеют в 3 — 4 раза чаще, чемженщины.
Этиология ипатогенез. Причина,вызывающая заболевание, неизвестна.Возможно, появление их связано сконституционально-обусловленнойслабостью соединительной ткани.
Важное значение имеют дисфункциясосудов, усиление притока артериальнойкрови по улитковым артериям и снижениеоттока по кавернозным венам, что приводитк увеличению размеров кавернозных телеци появлению геморроидальных узлов.
Развитие дистрофических процессовв анатомических структурах, формирующихфиброзно-мышечный каркас внутреннихгеморроидальных узлов, способствуетих постепенному смещению в дистальномнаправлении. Кавернозные тельца имеютсяв норме и закладываются на 3—8-й неделеэмбрионального развития.
Онирасполагаются в области основаниязаднепроходных столбов диффузно иличаще группируются в основном в трехзонах: на левой боковой, правойпереднебоковой и правой заднебоковойстенках анального канала (в зоне 3; 7 и11 ч по циферблату при положении больногона спине).Именно в этих зонах наиболеечасто впоследствии формируютсягеморроидальные узлы. Кавернозныетельца отличаются от обычных венподслизистой основы прямой кишкиобилием прямых артериовенозныханастомозов. В этом следует видетьобъяснение того факта, что при осложненномгеморрое выделяется алая кровь,кровотечение имеет артериальныйхарактер. Геморрой возникает у лиц свыраженными группами кавернозных телец.
Другими факторамив возникновении геморроя являютсяврожденная функциональная недостаточностьсоединительной ткани, нарушение нервнойрегуляции тонуса венозной стенки,повышение венозного давления вследствиезапоров, длительной работы в положениистоя или сидя, тяжелого физическоготруда, беременности.
Немаловажноезначение в возникновении геморрояпридают злоупотреблению алкоголем иострой пищей, в результате чего усиливаетсяартериальный приток к кавернознымтельцам прямой кишки.
При длительномвоздействии неблагоприятных факторовв сочетании с предрасполагающимифакторами возникает гиперплазиякавернозных телец и формируетсясобственно геморроидальный узел.
Различают внутренниегеморроидальные узлы, расположенныевыше прямокишечно-заднепроходной линиипод слизистой оболочкой прямой кишки,и наружные, расположенные ниже этойлинии под кожей. Примерно у 40% больныхнаблюдают сочетание наружного ивнутреннего геморроя (комбинированныйгеморрой). Наружный геморрой наблюдаетсяменее чем у 10% больных.
Клиническаякартина и диагностика. Вначалебольные отмечают неприятные ощущенияв области заднего прохода (ощущениеинородного тела).
Эти явленияусиливаются при нарушении диеты,расстройствах функции кишечника (запор,понос). Затем появляются кровотечения,выпадение и ущемление узлов.
Кровотечениеявляется главным симптомом геморроя.Оно возникает в момент дефекации илитотчас после нее (выделяется кровь алогоцвета, иногда при натуживании — струйкой);кал не перемешан с кровью, она покрываетего сверху. Геморроидальные кровотечениямогут быть интенсивными и приводитьк анемизации больных вследствие своейпродолжительности.
Боль не являетсяхарактерным симптомом хроническогогеморроя. Она наблюдается при присоединениивоспаления, тромбоза узлов или ихущемлении, при появлении анальнойтрещины, возникает в момент дефекациии продолжается некоторое время посленее.
Зуд в областизаднего прохода ощущается в связи смацерацией кожи при слизистых выделенияхиз кишки, что может вести к развитиюэкземы.Различают 4 стадииразвития заболевания (выпадениевнутренних геморроидальных узлов).При Iстадии узлы выступают в просвет кишки(но не выпадают), во время дефекациивыделяется кровь из анального канала.
На II стадии узлы выпадают при дефекациии вправляются самостоятельно. ПриIII стадии узлы выпадают даже принезначительной физической нагрузке,самостоятельно не вправляются, необходимовправлять их рукой.
В IV стадии выпавшиеза пределы анального канала узлы невправляются.
Для геморрояхарактерна смена периодов ремиссий иобострений. В период ремиссий больныежалоб не предъявляют. При погрешностив диете (прием алкоголя, острой пищи),физическом перенапряжении могутвозникать кровотечения.
Характерные жалобыбольного и выявление геморроидальныхузлов при осмотре позволяют поставитьправильный диагноз. Осматривают больногов коленно-локтевом положении и в положениина корточках при натуживании. Осмотрдополняют пальцевым исследованиемпрямой кишки, аноскопией и ректоскопией.
Дифференцируютгеморрой от полипа и рака прямой кишки,трещины заднего прохода, выпаденияслизистой оболочки прямой кишки. Длядифференциальной диагностики с ракомтолстой кишки применяют ирригоскопию,колоноскопию.
Лечение. Основуконсервативной терапии составляютдиетотерапия, устранение запоров,соблюдение гигиенического режима,флеботропные препараты, влияющие наповышение тонуса вен, улучшающиемикроциркуляцию в кавернозных тельцахи нормализацию в них кровотока (венорутон,детралекс, диосмин, Прокто-Гливенол,проктоседил и др.).
При выборе местноголечения (состава мазей, свечей) исходятиз преобладания одного из симптомовосложненного геморроя (тромбоз,кровотечение, воспалительныеизменения, боль).
В последние годывсе большее распространение находятмалоинвазивные методы лечения —склерозирующая терапия, инфракраснаяфотокоагуляция, лигирование латекснымикольцами, электрокоагуляция и др.
Вбольшинстве стран Западной Европыи Америки эти методы лечения применяюту 75—80% больных, к хирургическому лечениюприбегают при безуспешном консервативномлечении.В России наиболее распространеннымметодом лечения является геморроидэктомия,выполняемая у 75% пациентов.
Пациентам с Iстадией заболевания показано консервативноелечение препаратами, влияющими на тонусвенозных сосудов, при его неэффективностиприменяют склерозирующую терапию (иглувводят в верхний край узла, чтобыблокировать артерию, снабжающую узелкровью).
При II стадии используютвышеперечисленные методы, а такжелигирование геморроидальных узловлатексными кольцами; при III стадии —либо лигирование, либо геморроидэктомию.В IV стадии заболевания методом выбораявляется геморроидэктомия.
Хирургическоелечение (методика Миллигана—Морга-на)состоит в иссечении трех групп кавернозныхтелец с внутренними узлами и перевязкойих сосудистых ножек.
Предоперационнаяподготовка заключается в назначениибесшлаковой диеты на 1—2 дня, клизмыутром и вечером перед операцией. Хорошейподготовки толстой кишки можнодостичь без клизм — назначениемфортран-са, растворенного в 3 — 4 л воды.Жидкость принимают по 1 стакану черезкаждые 15 мин.
Это вызывает многократныйжидкий стул и полноценное очищениекишечника. Ортоградное промываниесочетают с назначением невсасывающихсяв кишечнике антибиотиков (неомицин,канамицин, мет-ронидазол). Операциюцелесообразно производить под общимобезболиванием.
Во время операциииссекают геморроидальные узлы: послерастяжения сфинктера заднего проходазахватывают окончатым зажимом один изузлов, рассекают слизистую оболочку пообе стороны от него, выделяют ножкуузла, на которую накладываюткровоостанавливающий зажим.
Узелотсекают, ножку прошивают и перевязывают,края раны слизистой оболочки сшиваюткетгутом. Наружные геморроидальныеузлы, местонахождение которых невсегда соответствует по локализациивнутренним, иссекают отдельно. Рецидивыпри данном способе операции возникаютв 1—3% случаев.После операции ежедневнопроизводят перевязки, назначаютбесшлаковую диету. На 5—6-й день возникаетсамостоятельный стул. Первый актдефекации может быть болезненным исопровождаться небольшим кровотечением.
Хирургическоелечение геморроя противопоказано привыраженной портальной гипертензии игипертонической болезни III стадии. Косложнениям геморроя относят тромбози ущемление геморроидальных узлов.
Тромбоз наружногогеморроидального узла возникаетчаще при физической нагрузке,напряжении при дефекации, родах и др.Является основой для развития острогогеморроя. Воспалительный процесс в узлеи окружающих тканях является егоследствием.
Появляются резкие боли вобласти заднего прохода, усиливающиесяпри любой физической нагрузке, кашле;ощущение инородного тела. В областианального отверстия виден синюшногоцвета узел, очень болезненный припальпации.
Ректальное исследованиепроизводить нецелесообразно, оно недает какой-либо полезной информации.
Лечение. Чащеприменяют консервативное лечение (см.выше) — диету с исключением острых блюд,алкоголя; послабляющие средства,нестероидные противовоспалительныепрепараты.
Назначают сидячие теплыеванночки со слабым растворомперманганата калия.
Более целесообразнохирургическое лечение (иссечениетромбированного узла), позволяющеесократить сроки нетрудоспособностибольного, ликвидировать болевой синдром.
Ущемлениевнутренних геморроидальных узловпроисходитв результате их внезапного выпаденияи тонического спазма сфинктера. Вторичновозникает тромбоз ущемленных узлови их некроз. Заболевание следуетдифференцировать от тромбоза наружногогеморроидального узла.
У больныхпоявляются резкие распирающие боли вобласти заднего прохода и ощущениеинородного тела. При осмотре по всемупериметру анального канала виднывыпавшие геморроидальные узлытемно-синюшного или черного цвета.При некрозе слизистой оболочки возможнокровотечение, впоследствии парапроктит.
Ректальное исследование в остром периодепроводить не рекомендуется.
Лечение.Консервативноелечение заключается в назначениипослабляющей диеты, примененииненаркотических анальгетиков ипротивовоспалительных средств.
Местно используют обезболивающие,противовоспалительные и антибактериальныепрепараты (ауробин, Прокто-Гливенол,ультрапрокт, левосин, левомеколь, мафиниди др.).
При безуспешности консервативноголечения показано иссечение тромбированныхгеморроидальных узлов — геморроидэктомия.У ряда больныхвыпавшие и ущемленные узлы могут нафоне лечения самостоятельно вправиться.После ликвидации острых явлений спустя5— 7 дней показано хирургическое лечение— геморроидэктомия.
Источник: https://StudFiles.net/preview/5835732/page:204/
Какие бывают травмы прямой кишки и как их лечить

Огнестрельные травмы прямой кишки очень часто встречаются в период военных действий.
В мирное время заболевания и повреждения прямой кишки возникают из-за падения человека на область промежности или при переломах костей таза.
Опасность представляет то, что в случае разрыва прямой кишки все содержимое вытекает в окружающее её пространство, вызывая развитие гнилостной флегмоны в расположенных вокруг тканях, которая перерастает в перитонит.
Предрасполагающие факторы возникновения повреждения
Часто причинами возникновения травмы прямой кишки могут стать аварии и падения с различной высоты, удары. Если резко придавить человека, например, автомобилем к стене или какой-либо другой тяжестью, может произойти ушиб кишечника, а иногда его разрыв.
Ушиб тоже может быть опасен из-за гематом, которые образуются при травме и пропитывают все слои стенки кишки, далее следует её некроз и разрыв. Это состояние усугубляется тем, что повреждение происходит не сразу, а со временем, и сочетается с развитием кровотечения, шока и воспалительных процессов в органах и костях малого таза.
Какие травматические повреждения могут наблюдаться:
- Огнестрельные и ножевые ранения самой кишки и сфинктера.
- Падение на заостренный предмет промежностью.
- Разрыв кишки острыми костными осколками, при переломе тазовых костей.
- Ожоги.
- При осмотре травмирование медицинскими инструментами.
- При проведении операции на органах малого таза.
- После лучевой терапии, производимой для лечения половых органов женщины.
- Целенаправленное введение воздуха в кишку.
- Разрыв кишки в родах или при сильных физических нагрузках.
- Повышение внутрибрюшного давления.
- Деформирование твердыми каловыми массами при акте дефекации.
Намного реже наблюдаются подобного рода повреждения при половом контакте.
Они хорошо заметны и не изолированы, часто сочетаются с травмами мочевого пузыря и влагалища, а при отсутствии лечения приводит к развитию свищей.
Основные симптомы при таких травмах
Симптомы, которые свидетельствуют о том, что произошла травма прямой кишки. Они могут зависеть от степени повреждения, а также внутренних и внешних предрасполагающих факторов. Тяжесть клинической картины зависит от обширности ранения.
Основные признаки того, что произошла травма кишечника:
- сильная боль после ранения, которая может перерасти в шоковое состояние;
- непроизвольное отхождение газов и кала через поврежденный наружный сфинктер;
- позывы к проведению акта дефекации, независимо от наполняемости прямой кишки, даже при пустой ее ампуле;
- если затронут мочевой пузырь, есть вероятность протекания мочи в прямую кишку;
- сгустки крови в каловых массах;
- если есть наличие раневого участка в стенке кишки, наблюдается вываливание кала и отхождение газов через него;
- развитие перитонита и гнилостной флегмоны или абсцесса;
- внутреннее кровотечение.
Если происходит развитие внутреннего кровотечения, может появиться симптоматика острой кровопотери: падение артериального давления, бледность кожи, тахикардия, акроцианоз и спутанность сознания. Поэтому при отсутствии внешних повреждений для диагностирования и лечения пациента нужно срочно доставить в больницу.
При помощи аноскопа или ректальных зеркал можно обнаружить наличие гноя, крови, слизи и мочи в прямой кишке.
Также назначают исследования:
- Проктосигмоидоскопию.
- Цистоскопию с катетеризацией мочевого пузыря.
- Рентгенографию и УЗИ органов брюшной полости.
Виды травм
Классифицировать такие травмы можно сразу по нескольким типам:
- Исходя из механизма произошедшего повреждения, их можно разделить на подвиды: травмы костей и органов таза, ожог сфинктера и промежности, при оперативном вмешательстве, сдавления и падения, огнестрельные и резаные ранения, полученные во время половых контактов.
- Анализируя объем травмы, определяется ее локализация, которая может находиться в брюшной полости и вне ее пределов.
- Также дефект может отличаться по степени травмирования, которая бывает простой, более сложной, из-за проблем функционирования сфинктера и осложненной, по причине поражения близкорасположенных органов.
Есть классификация степени тяжести механических травм, полученных во время проведения манипуляций в медицинских учреждениях неквалифицированными сотрудниками:
- При легких травмах – это трещины, экскориации, надрывы слизистой оболочки и складок в анальном кольце. Как правило, заживление происходит быстро без лечения.
- Повреждения средней тяжести: внебрюшинное расслоение стенок прямой кишки и ее повреждение без травмирования самой брюшины требуют диагностического обследования и лечения.
- Если нарушена целостность брюшины и органов, расположенных вокруг, а также развитие инфекционного воспаления в тканях, тогда можно утверждать о тяжелой степени.
Ректальная термометрия, очистительные клизмы, осмотр в зеркалах могут привести к поверхностным травматическим повреждениям.
Лечение нарушения целостности кишки
Лечебные манипуляции производятся в хирургическом отделении лечебного учреждения. Они будут зависеть от степени тяжести и вида травмы. Обязательной процедурой является дезинфицирование и зашивание ран, введение в просвет кишечника марли с антисептическим препаратом в виде мази.
В тяжелых случаях при больших участках нарушения целостности тканевых поверхностей производится наложение колостомы.
Также следует проведение таких манипуляций:
- в некоторых случаях клизмирование;
- диета, чтобы избежать перегрузки кишечника;
- антибактериальная и противовоспалительная терапия;
- лечение маслами.
Если потребуется, врач дополнительно индивидуально каждому пациенту назначает лечение, которое ему необходимо.
Обязательным правилом для таких пациентов является соблюдение постельного режима, который может быть длительным, от 1 до 6 месяцев.
Источник: https://proctologi.com/gemorroi/travmy-pryamoj-kishki.html
Разрыв толстой кишки причины травмы симптомы диагностика лечение питание рекомендации

Кишечник – это необходимый орган в пищеварительной системе, который берет свое начало от желудка и заканчивается анальным отверстием.
В кишечнике переваривается пища из которой добываются полезные вещества, а переработанный продукт выводится естественным путем вместе с шлаками и токсинами.
Иногда пациенты обращаются к проктологу с проблемами органа, одной из серьезных патологий является разрыв толстой кишки.
Характерность нарушения целостности органа бывает закрытого и открытого типа с внутрибрюшной и внебрюшной локализацией. Разрыв внутри толстой кишки бывает обычным и с затрагиванием рядом расположенных органов или сфинктера. Глубина разрыва отмечается на глубину слизистых тканей органа, гематомами в подслизистых тканях, разрывом всех пластов стенок кишечника.
Травмы толстого кишечника
Анатомия толстого кишечника
Травма органа прямой кишки может случится по причине сильного удара в брюшную полость. Такие явления возможны при аварии, взрыве, большом давлении на человека, при падении с высокой точки.
Травмирование может быть разным. Начиная от сильного сдавливания, до возникновения разрывов в органе. Если нанесен перпендикулярный удар по отношению к человеческой брюшине, то чаще всего это приводит к полному отрыву прямого кишечника. Это опасное травмирование, которое может отразиться серьезными последствиями.
Такое травмирование сложно диагностируется, так как внутри отмечается множество повреждений. Разрывы у прямой кишки бывают от огнестрела, а также после нанесения режущим или колющим предметом в живот. Любая травма прямокишечного органа лечится только хирургической методикой.
Причины
Повреждение органа прямой кишки происходит по ряду следующих причин:
Профильный специалист
- переломы тазовых костей;
- нарушенная техника при клизмированиях (повреждение сфинктера, слизистых тканей);
- тяжелая родовая деятельность с разывами промежья и прямого кишечника;
- ранение (огнестрел);
- присутствие инородного придмета в анальной области;
- травма органа прямой кишки от падения с ударом на промежье;
- нетрадиционный секс;
- закрытое травмирование с внутренним кровотечением брюшины во время падения с высокой точки;
- спонтанное травмирование при резком поднятии груза, спровоцированное внутрибрюшным давлением;
- трудный выход твердого кала;
- случайно глотнувший предмет.
Среди случаев разрыва толстого кишечника, чаще всего отмечается травмирование инородным телом, особенно у маленьких деток. Потому следует следить за малышом, чтобы он не брал в рот игрушки, с маленькими деталями.
Симптоматика
Имеющаяся травма органа прямой кишки распознается по следующим симптомам:
Боли внизу живота
- сильный болевой синдром внизу брюшины и аноректальном канале – боли схожи со схватками, переходящие в ноющую симптоматику;
- рвотный рефлекс с тошнотой;
- внутренние кровопотери;
- ослабление общего состояния;
- повышенная температура с ознобом;
- кровянистые следы в каловых массах (похожий симптом бывает от свища);
- болезненные процессы опорожнения кишечника;
- частое газоотхождение;
- наблюдается выделения кала из влагалища;
Если наблюдается хотя бы один признак, указывающий на повреждение органа прямой кишки необходима врачебная помощь.
Классификация
Травма толстой прямой кишки подразделяется по степеням сложности:
- простой разрыв;
- осложненное травмирование с нарушением работы сфинктера;
- Осложненное травмирование с нарушением функциональности иных органов внутри брюшины.
Сложные травмирования распознаются по количеству разрывов, классифицируются по месту нахождения (внутри полости брюшины или за ее пределами).
Классификация травм для проведения выбора медицинской помощи обусловлена следующими стадиями:
- Облегченное травмирование – анальные трещины с небольшими разрывами слизистых тканей прямокишечного органа. Терапия проводится на протяжении 3-7 дней с применением местных медикаментозных средств.
- Травмирования средней тяжести – расслоенность прямого кишечника и внебрюшных полостей, разной степени разрывов с нарушенной целостностью мышц на животе.
- Травмы тяжелой формы – нарушенная целостность полости в животе и иных органов с осложнениями и формированием инфекционного процесса.
Диагностика
Проще всего травма толстой прямой кишки диагностируется методом прощупывания живота и ректальным пальцевым осмотром органа. При ректальном осмотре проктолог в перчатках, вводит палец в аноректальный канал и ощупывает слизистые поверхности, обнаруживая имеющиеся повреждения. Такой способ действенный для распознания размеров, формы, характера травмы с их локализацией.
Для получения более информативной клинической картины проктолог назначает иные способы исследования кишечника:
Ректороманоскопия
- тестирование органа с помощью зеркального приспособления;
- аноскопическое исследование – диагностическое мероприятие с помощью специального устройства (аноскоп), которое вводится в анальное отверстие, расширяет аноректальную зону,что дает возможность более достоверно рассмотреть травмы органа;
- ультразвуковая диагностика брюшины – на аппарате узи видна вся полость, к тому же врач может распознать и иные патологические процессы пищеварительном тракте;
- рентгенограмма – рентген кишечника. На снимках отчетливо распознаются травмирования, локализация повреждений, возможные воспалительные процессы;
- ректороманоскопия – аппаратная процедура с использованием специального прибора в виде трубки, через которую идет подача воздуха в анальное отверстие (для расширения кишки), после чего врач может визуализировать состояние и степень патологии прямокишечного органа.
Методика исследовательских манипуляций назначается проктологом в индивидуальном порядке.
Лечение
Травмирование толстого кишечника лечится с учетом размеров ран, состояния органов, дискомфортных ощущений больного.
После обращения пациента в медицинское учреждение, больного осматривает хирург, проводит обработку. После обработки поврежденной кишки, накладываются швы. Хирург в тонкий кишечник вводит специальную марлю покрытую лекарственным антисептиком.
В сложных ситуациях травмы прямого кишечника требуют тампонизации, дезинфекции, ушивания без нарушения связи с кишечником. Если повреждение на тонкой кишке не критическое, врачи назначают консервативную терапию с постельным режимом, регулярным клизмированием.
Проктолог назначает применение антибиотических средств, мазей с противовоспалительной и антибактериальной эффективностью. Также из дополнительных средств назначается внутренний прием эфиров, диетический рацион.
Дефективные участки ушиваются, прямую кишку нельзя нагружать тяжелой пищей.
Питание
После оперативного вмешательства пациентам назначается диета, антибиотики, при необходимости жаропонижающие средства (Ибупрофен).
Больному нельзя кушать соленых, жареных, копченых, жирных, трудноперевариваемых продуктов. Меню должно включать в себя блюда приготовленные методом отваривания, тушения, на пару.
В рацион входят каши, разрешается кушать рыбу, постное мясо, компоты из сухофруктов, овощное рагу.
Народные методы
Народная медицина
Проктологи положительно относятся к средствам народной медицины. Разрешается употреблять травяные настои, особенно со слабительным эффектом. Они помогают отхождению кала без застоя.
Для лучшей функциональности кишечника рекомендуется пить ромашковый отвар. Также хорошим средством являются настои с мятой, крапивой, шиповником. У этих лекарственных сборов антибактериальная, заживляющая эффективность.
Составы принимаются без добавления сахара.
К слабительным средствам народной медицины относятся: семя льна, масло (кастровое). Из семени льна готовится отвар: 1 ст. л. сырья, заливается 230 мл накипяченной воды, выдерживается 8 часов. Состав требуется выпить после пробуждения утром.
Касторовое масло принимается вместе с медом и куриным желтком. Для этого ложка масла смешивается с таким же количеством меда и желтком. Для получения сметанной консистенции можно добавить водички. Средство принимается дважды на день по одно ложке.
Общие рекомендации
Из общих рекомендаций проктологи выделяют ежедневные клизмирования, по 2-3 раза на день, прием и применение медикаментозных средств, назначенных врачом, сбалансированное питание, контрольное исследование узи брюшной полости, постельный режим на протяжении трех месяцев после ушивания ран.
Любые травмирования толстого и прямого кишечника опасны. Потому после перенесения удара, падения, перенапряжения мышц живота требуется обследоваться у проктолога на предмет травмирования органа.
Источник: https://proctoinfo.ru/vidy/drugie/narushenie-celostnosti-tolstogo-kishechnika-razryv.html
Разрыв прямой кишки: причины, симптомы, последствия

Прямая кишка представляет собой самую конечную часть пищеварительного тракта человека. Рассмотрим более подробно, почему происходит разрыв прямой кишки, какие симптомы могут быть у данного состояния и многое другое.
Причины разрыва прямой кишки
Чаще всего разрыв прямой кишки провоцируют такие причины:
- Перелом костей таза.
- Неправильное постановление клизмы (нарушение техники проведения данной манипуляции) приводит к тому, что кишка, ее слизистая и даже сфинктер сильно повреждаются.
- Тяжелые роды, которые сопровождаются разрывом промежности и прямой кишки.
- Огнестрельное ранение.
- Введение инородного тела в кишку.
- Падение на промежность, которое привело к ее разрыву.
- Занятия нетрадиционным сексом.
- Закрытая (тупая) травма низа живота. При этом сам удар должен быть достаточно сильным, чтобы спровоцировать мгновенный разрыв кишечника и внутреннее кровотечение.
Важно! Чаще всего закрытая тупая травма живота может случиться при падении с высоты, ДТП и прямом ударе в живот.
- Разрыв стенок прямой кишки из-за резкого поднятия тяжестей классифицируется как спонтанная травма. Она развивается при повышении давления в брюшной полости человека и невылеченном воспалении прямой кишки.
- Отхождение каловых камней могут повреждать не только внутренние органы, но и также саму прямую кишку.
- Случайное проглатывание инородных предметов.
Важно! Именно повреждение инородными предметами прямой кишки часто становится причиной ее разрыва у маленьких детей. По этой причине следует не разрешать малышам играть игрушками, у которых есть мелкие детали.
Симптомы и проявления патологии
Обычно разрыв кишки сопровождается такими симптомами:
- Боль. При такой травме человек будет страдать от сильного болевого синдрома, который локализуется в низу живота и заднем проходе. Характер боли – преимущественно схваткообразный и ноющий. Причиной болей в прямой кишке может быть не только разрыв.
- Тошнота и рвота.
- Сильное внутреннее кровотечение.
- Повышение температуры тела.
- Слабость.
- Озноб.
- Появление крови в кале. Этот симптом характерен также для такого заболевания, как свищ прямой кишки.
- Боль при дефекации.
- Отхождение газов.
- Выделение кала через влагалище.
Важно! При появлении хотя бы двух из вышеперечисленных симптомов следует вызывать врача, так как отсутствие своевременной медицинской помощи грозит серьезными осложнениями в состоянии человека.
Диагностика
Перед началом лечения врачи должны выявить степень повреждения кишки. Для этого больному нужно пройти такие диагностические процедуры:
- УЗИ брюшной полости.
- Лапароскопия.
- КТ.
- МРТ.
- Рентгенография с контрастом.
В зависимости от типа и сложности повреждения, пациенту будет назначено соответствующее лечение.
Лечение
Наиболее эффективным лечением разрыва прямой кишки является оперативное вмешательство. При этом медики могут избавить человека от инфекции и очага разорванной кишки.
Если повреждение довольно обширное, то на ней делается ушивание либо полная резекция кишечника. задача при этом – обеспечить нормальную проходимость в кишке и остановить кровотечение.
После операции пациенту назначается медикаментозная терапия. Она включает в себя такое:
- Прием антибиотиков.
- Прием обезболивающих препаратов.
- При высокой температуре назначаются жаропонижающе лекарства (Ибупрофен).
Кроме того, в первые две недели больной должен соблюдать строгую диету, а именно:
Отказаться от употребления таких продуктов:
- соленое;
- жирное;
- жареное;
- копченное;
- трудноперевариваемые продукты (фасоль, сладости, хлеб).
Основу рациона должны составлять отварные блюда или приготовленные на пару (каши, рыба, нежирное мясо, отвар из сухофруктов, тушеные овощи).
Профилактика
Чтобы защитить себя от возможного разрыва прямой кишки, следует придерживаться таких советов:
- Избегать резкого поднятия чрезмерных тяжестей и физических перенагрузок.
- Контролировать дефекацию и при появлении запоров решать данную проблему, поскольку иногда она также может спровоцировать появление трещины в прямой кишке — одного из заболеваний, которым подвержена прямая кишка.
- Нужно сбалансированно питаться.
При появлении первых неприятных симптомов как можно скорее обращаться к врачу, чтобы не ухудшать свое состояние.
Источник: https://pdoctor.ru/pryamaya-kishka/prichiny-razryva-i-metody-lecheniya.html