Какой врач может диагностировать фибромиалгию?
Фибромиалгия и синдром хронической усталости. Симптомы фибромиалгии, обследование, лечение — Медицинский центр «Эхинацея»

Мы накопили большой опыт лечения фибромиалгии и сопутствующих синдромов (хронической усталости, хронической тазовой боли, атипичной лицевой боли и др.). В 2007г в нашей клинике был открыт один из ключевых механизмов развития фибромиалгии и Синдрома хронической усталости.
У этих болезней оказались вполне внятные и диагностируемые причины и пути развития. Наш первый большой международный доклад по фибромиалгии и синдрому хронической усталости состоялся весной 2014г в Оксфорде (5th International Conference on Biomarkers and Clinical Research).
На сегодня мы – одна из ведущих клиник мира в области лечения фибромиалгии.
Смотрите наше видео по теме фибромиалгии. Русская версия лекции доктора К.А.Шляпникова на конференции OMICS GROUP в Лас-Вегасе (рабочая группа по постинфекционному аутоиммунному синдрому)
Фибромиалгия и Синдром хронической усталости: к какому врачу обращаться в нашей клинике
Фибромиалгия и Синдром хронической усталости лежат между общепринятыми врачебными специальностями: неврологией, ревматологией, иммунологией, психиатрией. Поэтому некоторые узкие специалисты не вполне понимают эту болезнь или считают боль при фибромиалгии «выдуманной». К какому врачу обратиться? Для помощи пациентам с фибромиалгией в нашей клинике специально подготовлены:
- Неврологи и ревматологи с дополнительной подготовкой по ведению фибромиалгии (дополнительная подготовка на базе нашей клиники);
- Врачи с двумя клиническими специальностями (невролог + иммунолог) для помощи в тяжелых случаях фибромиалгии;
- Врачи психотерапевты и психиатры, работающие с болью и нарушениями сна.
Начать лечение обычно мы рекомендуем с консультации невролога или ревматолога и проведения лабораторного обследования. Вы можете посоветоваться по телефону с регистратурой нашей клиники, к какому врачу целесообразнее обратиться в Вашем случае, либо списаться с нами по электронной почте и обсудить ситуацию подробнее.
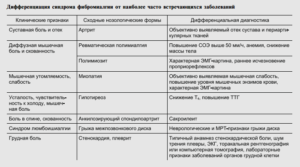
Болевые точки фибромиалгии и локальные болевые синдромы
Типичные болевые точки фибромиалгии – это места вплетения мышц в кости, т.е. энтезисы. При фибромиалгии иммунная система атакует энтезисы, что сопровождается их воспалением и болью. Картину воспаления можно увидеть при МРТ и УЗИ энтезисов, хотя структурные изменения в энтезисах не очень заметны в силу их анатомического устройства.
Локальный болевой синдром – это форма фибромиалгии, при которой боль сильнее выражена в каком-то одном регионе тела. При этом остальные типичные болевые точки тоже активны.
Фибромиалгия: типичные болевые точки
Типичные локальные болевые синдромы при фибромиалгии:
Практика показывает, что успешное лечение фибромиалгии и локальных болевых синдромов возможно, если решены 3 вопроса: восстановлен полноценный ночной сон с представленными фазами медленного сна и REM-сна, проводится лечение инфекций-триггеров воспаления (их обычно видно в результатах анализов), восстановлена нормальная работа иммунитета. Подробнее о лечении ниже на этой странице.
Как установить диагноз фибромиалгии и СХУ и найти причину болезни в Вашем случае
При фибромиалгии важно найти причину и провоцирующие инфекции, а также исключить большие ревматические заболевания, болезни крови, наследственную патологию, рассеянный склероз, боковой амиотрофический склероз.
Обычно план диагностики такой:
Обычно этих исследований достаточно для постановки диагноза и начала лечения.
Вопрос диагностики фибромиалгии ставится так:
- Установить наличие фибромиалгии
- Найти её причину и, соответственно, путь лечения.
Круг возможных причин фибромиалгии – это, в разных комбинациях, дефицит фаз медленного сна и REM-сна с «поломкой» функции иммунитета на этом фоне, инфекция (боррелия, бруцелла, герпес 6 типа и др.
), наследственная предрасположенность, эндокринные расстройства (высокий уровень гормона пролактина, например), воспалительные процессы аутоиммунной природы, и др. Все эти процессы доступны диагностике, пониманию и лечению.
Подробнее о лабораторном обследовании при фибромиалгии читайте ниже.
Полноценный врачебный осмотр обычно занимает около 1 часа, т.к. нужно понять общую картину здоровья и оценить критерии фибромиалгии. Рекомендуем Вам брать на прием к врачу все имеющиеся результаты исследований, снимки. При наличии опыта диагностика здесь обычно не представляет особых трудностей. Если ситуация того потребует, мы проведём и некоторые инструментальные исследования, в т.ч.:
- Ультразвуковое исследование энтезисов при фибромиалгии – оно показывает критерии активности и давности фибромиалгического процесса;
- Электронейромиографию для исключения «больших» аутоиммунных миозитов, наследственной миопатии, полиневрита и других сходных по симптоматике состояний.
Найти причины фибромиалгии и путь лечения
Нет единой схемы лечения фибромиалгии, которая подходила бы всем. Есть принципы, по которым можно построить работающую схему лечения в каждом случае. И эта схема лечения строится на результатах исследований. В план обследования могут входить:
- Основное – это лабораторное обследование для поиска инфекций, участвующих в патогенезе фибромиалгии, оценки состояния иммунитета;
- При наличии показаний – ревматологическое обследование, исследования легких (одна из возможных находок – саркоидоз);
- Диагностика нарушений сна (ЭЭГ во сне, полисомнография), если сон не удается восстановить обычными способами.
Лабораторные анализы при фибромиалгии и синдроме хронической усталости (СХУ). Какие анализы сдать и что они показывают
Схема лечения фибромиалгии во многом строится на результатах анализов: мы должны точно понимать, что происходит с иммунитетом и каков инфекционный компонент фибромиалгии.
В наш стандарт диагностики фибромиалгии входит группа лабораторных анализов, отражающих работу иммунной системы, активность аутоиммунитета, наличие инфекции, провоцирующей фибромиалгию, состояние мышц.
Подробный перечень анализов ниже.
Лабораторные анализы при фибромиалгии имеет смысл сдавать на предмет трех основных вопросов:
- Наличие инфекции, провоцирующей аутоиммунную активность
- Причина и нюансы нарушений иммунной системы
- Наличие «большого» аутоиммунного заболевания, как, например, системная красная волчанка или болезнь Бехтерева.
Именно эти данные будут положены в основу Вашей персональной схемы лечения.
Наш стандартный набор анализов при фибромиалгии
| Боррелиоз, нейроборрелиоз |
| Иммуноблот IgM к боррелии бурдгорфери, (бургофери, borreliaburdgorferi) – анализ крови |
| IgG к боррелии – анализ крови |
| Иммуночип IgM и IgG к боррелиям гаринии и афзелии (borreliagarinii, borrelia afzelii) – анализ крови |
| Менингококк |
| Анализ крови на антитела к менингококку – анализ крови |
| Бактериологический посев из глотки на менингококк– мазок из глотки |
| Листериоз |
| Антитела к листерии – анализ крови |
| Герпес 1 и 2 типов, герпес 6 типа, Эпштейн-Барр вирус, Цитомегаловирус, вирус Варицелла-Зостер |
| ПЦР из биоматериала слюны на вирус Варицелла-Зостер |
| ПЦР из биоматериала слюны на вирус простого герпеса 1го и 2го типов |
| ПЦР из биоматериала слюны на герпес 6 типа, Эпштейн-Баррвирус, Цитомегаловирус |
| ВИЧ. |
| Антитела к вирусу иммунодефицита человека (ВИЧ) |
| Вирусные гепатиты B, C, G. |
| Кровь методом ПЦР на вирус гепатита С |
| Кровь методом ПЦР на вирус гепатита В |
| Кровь методом ПЦР на вирус гепатита G |
| Токсоплазмоз. |
| IgM к токсоплазме |
| Авидность IgG к токсоплазме |
| Хламидии и микоплазмы. |
| Антитела IgA к хламидии трахоматис |
| Антитела IgA к хламидии пневмонии |
| Антитела IgA к микоплазме пневмонии |
| Антитела IgA к микоплазме хоминис |
| Cифилис |
| TPHA (РПГА) полуколичественным методом |
| Бруцеллез |
| Антитела к бруцеллам |
| Сальмонеллез |
| Антитела к сальмонелле А, В, С, D, E |
| Йерсиниоз |
| Антитела к йерсиниям |
| Бакпосевы |
| Бакпосев из глотки с определением чувствительности к стандартному набору антибиотиков |
| Бакпосев из носа с определением чувствительности к стандартному набору антибиотиков |
| Бакпосев мочи с определением чувствительности к стандартному набору антибиотиков |
| Иммунограмма и аутоиммунные маркеры |
| IgA, IgM, IgG общие |
| Иммунологическая панель 1го уровня |
| В1 клетки (CD19CD5) |
| Общий анализ крови |
| Белковые фракции |
| Антитела к кардиолипину IgA+IgM+IgG |
| АНФ / Антинуклеарный фактор |
| Ревматоидный фактор |
| АСЛО |
| СРБ |
| Антитела к скелетным мышцам |
| HLA B27 |
| Показатель текущего разрушения мышечной ткани |
| Креатинкиназа |
Электромиография нервов и мышц при фибромиалгии / ЭНМГ при фибромиалгии
Наша клиника может предложить Вам специалистов, хорошо знакомых с темой фибромиалгии и ЭНМГ-диагностику на современном оборудовании. Главные задачи электромиографии при фибромиалгии:
- Исключить полиомиозит аутоиммунной природы, миопатию, боковой амиотрофический склероз;
- Дифференциальный диагноз фибромиалгии и корешковых болей, обусловленных сдавлением корешков спинного мозга;
- Диагностика политуннельного синдрома, часто сопровождающего фибромиалгию (ущемление нервов рук и ног утолщенными энтезисами).
Как подготовиться к электромиографии при фибромиалгии
- Перед исследованием не стоит обрабатывать кожу в области исследования (руки и ноги) жирными кремами.
- Рекомендуем Вам накануне и в день проведения исследования не принимать транквилизаторы и обезболивающие препараты центрального действия (это нужно согласовать с лечащим врачом).
- По возможности возьмите с собой результаты ранее выполненных исследований, включая анализы, снимки, данные консультаций, возможно, это будет полезно для выбора наиболее подходящей методики ЭНМГ.
- Приходите к нам за 15-20 минут до исследования, чтобы спокойно оформить медицинскую карту.
Узи энтезисов при диагностике фибромиалгии. ультразвуковое обследование при фибромиалгии, энтезопатии, тендините, мышечной боли
Наша клиника давно и серьезно работает в сфере диагностики и лечения фибромиалгии. У нас Вы найдете специалистов соответствующей клинической специализации: неврологов с дополнительной подготовкой по иммунологии, ревматологов.
Разработаны и применяются реально работающие при фибромиалгии схемы диагностики и лечения. В наш стандарт диагностики фибромиалгии входит ультразвуковое исследование энтезисов на предмет воспалительных изменений в них.
Энтезисы – это места прикрепления мышц к костям, субстрат и источник боли при фибромиалгии.
Что видно на УЗИ при фибромиалгии и какие параметры мы оцениваем при УЗ-диагностике энтезисов
УЗИ энтезисов: 1. Активный воспалительный процесс в энтезисе – отёк; 2. Исход воспаления – отложение солей кальция.
Источником боли при фибромиалгии является энтезис, атакованный неадекватно работающей иммунной системой. Поэтому типичные точки фибромиалгии и расположены в области крупных энтезисов.
В области точек фибромиалгии диагностируются, в основном, изменения двух видов:
- Показатели активности точки фибромиалгии на момент исследования. Это показатели текущего воспаления, а именно отёк и выпотевание жидкости.
- Показатели давности или перенесенного воспаления. Это наличие обызвествления и окостенения в области энтезисов.
При ультразвуковой диагностике мы оцениваем наличие показателей активности давности воспаления в типичных и атипичных точках фибромиалгии, количество активных точек и их соответствие критериям для постановки диагноза фибромиалгии.
Атипичные болевые точки – такой же актуальный источник фибромиалгическойболи, но расположенный вне общеизвестных 18 болевых точек фибромиалгии.
А ещё по данным ультразвуковой диагностики удобно мониторировать ход лечения, для своевременной коррекции схемы лечения, если лечение работает недостаточно хорошо.
Образец протокола обследования
Лечение фибромиалгии и синдрома хронической усталости
Практически всегда боль, обусловленную фибромиалгией, можно снять. Иногда это бывает хлопотно, процесс подбора схемы лечения может потребовать и больше времени, но лечение фибромиалгии – реально.
В большинстве случаев боль при фибромиалгии начинает затихать спустя 2-4 недели, если решены 3 вопроса: полноценный ночной сон с представленными фазами медленного сна и REM-сна, лечение триггеров воспаления (аутоиммунные процессы и инфекции – их обычно видно в результатах анализов), восстановление нормальной работы иммунитета.
Почему именно 2-4 недели? Это связано с периодом жизни некоторых клеток иммунной системы, антител и других факторов, поддерживающих воспаление.
Прогнозы лечения фибромиалгии. В большинстве случаев спустя три или четыре месяца можно постепенно понижать дозы лекарств. По мере восстановления физиологической регуляции потребность в лечении постепенно уменьшается, вплоть до полной отмены всех лекарств.
Трудности в лечении возможны, если на организм продолжает действовать какой-то фактор, вновь запускающий фибромиалгию.
Например, рецидивы фибромиалгии наблюдаются на фоне хронических вирусных гепатитов, когда не удается полностью уничтожить вирус, в случае «большой» психиатрической патологии (шизофрения, эндогенная депрессия), но и в этих случаях клиническое улучшение возможно, хотя и требует несколько больше усилий.Источник: https://ehinaceya.ru/nevrologiya/fibromialgiya-i-sindrom-xronicheskoj-ustalosti-simptomy-fibromialgii-obsledovanie-lechenie/
Фибромиалгия: диагностика и лечение
Фибромиалгия – это заболевание, характеризующееся хронической диффузной мышечно-скелетной болью в различных частях тела, скованностью движений, утомляемостью и слабостью, депрессивными расстройствами, нарушениями сна.
В последние годы интерес к данному неврологическому недугу возрос ввиду увеличения частоты заболеваемости приблизительно на 5%.
При отсутствии лечения фибромиалгия значительно снижает трудоспособность больного и качество его жизни, приводит к ухудшению приспособляемости к внешним условиям, особенно в обществе.
У этой болезни есть характерная особенность: объективные методы исследования (анализы крови, мочи, рентгеновские снимки, компьютерная томография и др.) не выявляют каких-либо патологических изменений.
Этот аспект делает диагностику данного заболевания весьма затруднительной. Но, тем не менее, опытный доктор при сопоставлении всех проявлений может заподозрить диагноз «фибромиалгия».
Пускать процесс на самотек ни в коем случае нельзя, пациентам следует доверять врачу и назначенному им лечению данной патологии.
Диагностика
Диагноз «фибромиалгия» выставляется на основании данных тщательного опроса больного и его осмотра. Дополнительные методы исследования назначаются с целью исключить все другие возможные заболевания, которые могут давать хронические боли.
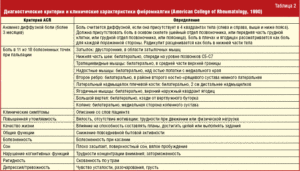
Долгое время в медицине не существовало четких критериев диагностики фибромиалгии. Нельзя достоверно утверждать, что их определили и сейчас, но все же на сегодняшний день существует шкала критериев возможного наличия фибромиалгии.
Эта шкала была разработана в 1990 г. коллегией американских ревматологов. Она не предназначена для полноценного использования в клинике, большей частью в рамках исследований, но более четких критериев диагностики пока не разработано.
На данный момент заболевание диагностируется на основании некоторых факторов. Перечислим их.
- Сведения о диффузной боли: наличие боли в четырех квадрантах тела (деление происходит по срединной оси тела и на уровне пояса), т. е. слева и справа, в верхней и нижней половине тела. Обязательным критерием считается наличие боли либо в одном из отделов позвоночника (шейном, грудном, поясничном), либо в передней части грудной клетки.
- Длительность боли – не менее 3 месяцев.
- Наличие специфических точек на теле (парных), характеризующихся повышенной чувствительностью (болезненностью). Болезненность определяется путем надавливания с определенной силой (4 кг/см). Эта сила давления сопоставима с давлением, которое необходимо для того, чтобы при надавливании побелели ногтевые пластины. Для более точного проведения пальпации таких точек необходимо производить надавливание и на другие участки тела, где потенциально чувствительность не нарушена, с таким же усилием. Это довольно субъективная процедура, требующая определенного навыка. Поэтому она больше предназначена для исследовательских целей. Всего изучено 18 таких точек на теле (соответственно, 9 пар). Если повышенная болезненность определяется в 11 точках из 18, это уже считается критерием наличия фибромиалгии. К таковым точкам относят: симметричные участки в затылочных мышцах слева и справа; нижняя часть шеи спереди на уровне С5-С7 слева и справа; посередине верхней границы трапециевидных мышц с двух сторон; верхняя точка внутреннего края лопатки; в местах перехода вторых ребер в хрящ у грудины (несколько в сторону от соединения); точка, находящаяся на 2 см ниже наружных надмыщелков плечевой кости; наружная четверть ягодиц; точки проекции большого вертела (кзади от вертлужного бугра); внутренняя поверхность коленного сустава.
- Снижение толерантности к нагрузке: повышенная утомляемость, общая слабость, вялость, непереносимость даже небольшой («привычной») физической нагрузки, затруднения при выполнении движений (ригидные, непослушные мышцы).
- Скованность в суставах: может иметь значительный диапазон (от минимальных, практически не заметных для больного ограничений, до выраженной скованности, препятствующей движению). Скованность обратимая, не прогрессирующая.
- Отсутствие мотивации и целеустремленности, утрата «вкуса к жизни»: такие больные ничего не могут и не хотят планировать в своей жизни, не стремятся к достижению поставленной цели.
- Деятельность в быту: повседневные дела по дому выполняются в меньшем объеме, с затруднениями, за более длительный промежуток времени.
- Повышенная чувствительность, гиперестезия при прикосновении.
- Нарушения сна: сон очень поверхностный, с частыми пробуждениями, не дающий ощущения отдыха.
- Нарушения в психологической сфере: снижение внимания, ухудшение памяти, снижение быстроты мыслительных процессов. К этой же категории относят и депрессивные расстройства с чувством разочарования, беспричинной тревоги и апатии.
СМ. ТАКЖЕ: Фибромиалгия: причины и симптомы
Существует специальный опросник (в России пока не нашел широкого применения) для проведения скрининга на выявление «потенциальных» больных с фибромиалгией. После ответа на простые 6 вопросов (касаются болевого синдрома) опросник позволяет выявить категорию людей, подлежащих более тщательному обследованию на фибромиалгию.
Важную роль в диагностике играет опровержение иного диагноза. Т. е. при обращении больного с симптомами, схожими с фибромиалгией, перед врачом стоит первостепенная задача исключить другие (иногда более тяжелые) заболевания.
Именно поэтому больному назначают спектр дополнительных методов обследования.
Среди них можно отметить общий анализ крови (поиск воспалительных изменений), мочи, биохимические анализы крови и поиск «ревматических» изменений в крови, иммунограмму, рентгенографию различных отделов позвоночника, электронейромиографию, исследование функции щитовидной железы. Перечень необходимых обследований индивидуален и зависит от состояния здоровья больного. Отсутствие патологических изменений в дополнительных методах исследования становится еще одним критерием диагностики фибромиалгии.
Лечение
Фибромиалгия хорошо поддается комплексному лечению с применением лекарственных средств и немедикаментозных методов воздействия.
Медикаментозное лечение
Среди групп препаратов используют:
- антидепрессанты;
- противоэпилептические препараты (антиконвульсанты);
- нестероидные противовоспалительные средства;
- анальгетики (наркотические и ненаркотические);
- миорелаксанты.
В основе использования всех этих групп препаратов лежит представление о механизме развития болевых ощущений при фибромиалгии.
Среди антидепрессантов чаще применяют:
- селективные ингибиторы обратного захвата серотонина: Флуоксетин (прозак) по 20-80 мг в день, Пароксетин (паксил) по 5-20 мг утром, Сертралин (золофт, серлифт) по 50-100 мг утром или вечером, Флувоксамин (феварин) по 50-200 мг в сутки;
- селективные ингибиторы обратного захвата серотонина и норадреналина: Милнаципран по 100-200 мг в сутки, Дулоксетин по 60-120 мг в день;
- трициклические и четырехциклические антидепрессанты: Амитриптилин по 10-50 мг в день, Людиомил по 50-150 мг в сутки, Миансерин (леривон) по 30-80 мг в сутки.
Все эти препараты рекомендуется принимать не менее месяца, эффект наступает уже на первой неделе применения.
Среди антиконвульсантов используют:
- Габапентин (габагамма, тебантин) по 300 мг с титрованием дозы по нарастающей до достижения клинически эффективной, с последующим снижением дозировки;
- Прегабалин (лирика) – весьма эффективный препарат. Принимать необходимо по 150-450 мг в сутки. Влияет на большинство симптомов фибромиалгии.
Нестероидные противовоспалительные средства применяются внутрь и местно в виде мазей, гелей и пластырей. Способствуют уменьшению болевого синдрома. Эта группа препаратов довольно обширно представлена на фармацевтическом рынке: диклофенак (Вольтарен, Алмирал, Наклофен), мелоксикам (Мовалис), Ревмоксикам, ибупрофен (Нурофен, Имет), индометацин (Метиндол), сулиндак (Клинорил).
Лекарственные формы этих веществ в виде пластырей (Диклофенак-пластырь, Вольтарен-пластырь, Олфен и другие) позволяют применять действующее вещество только местно, избегая системных побочных эффектов, не пачкая одежду и удлиняя промежуток между приемами (пластырь наклеивают на 12 ч). Из «местных» препаратов возможно использование мазей, содержащих капсаицин.
Они обладают «отвлекающим» обезболивающим эффектом.
Среди наркотических анальгетиков возможно применение Трамадола, однако после появления селективных ингибиторов обратного захвата серотонина и антиконвульсантов, этот препарат стараются применять как можно реже.
Хороший эффект дает местное применение раствора лидокаина. Как выяснилось в ходе использования, однократные или курсовые инъекции в болевые точки обладают не только местным обезболивающим эффектом, но и общим, т.е. боли исчезают не только в месте введения. Общая доза лидокаина составляет 5-7 мг/кг.
Миорелаксанты показаны больным с ригидностью и напряжением мышц. Наиболее оправдано применение Баклофена по 15-30 мг за один раз и Сирдалуда (тизанидина) по 2-4 мг 2-3 р/д.
Среди методов лечения, занимающих промежуточное положение между непосредственно медикаментозными и «народными» методами, следует отметить фитотерапию. Большинство врачей не отрицает положительный эффект от применения этой группы лекарственных средств. К ним относят:
- настойку лимонника китайского: принимают длительно утром по 5-10 капель, запивая водой;
- настойку женьшеня: по 10-30 капель утром на полстакана воды;
- настойку аралии: по 30-40 капель утром в ¼ стакана воды;
- настойку зверобоя: по 40-50 капель 3 раза в день.
СМ. ТАКЖЕ: Фибромиалгия: причины и симптомы
В комплексном лечении возможно применение поливитаминов, в связи с их антиоксидантным и общеукрепляющим действием. Допустимо использование курсами витамина Е, витамина С, комплексов витаминов группы В (мильгамма, нейрорубин и др.).
Немедикаментозные методы лечения
К этой группе терапевтических воздействий можно отнести рационализацию образа жизни.
Необходимо по возможности сократить количество стрессовых ситуаций, соблюдать режим труда и отдыха, нормализовать питание (побольше употреблять овощей и фруктов, снизить количество продуктов, содержащих животные жиры, не пить напитки-энергетики и кофе). Важна организация отхода ко сну. Желательно проживание в условиях теплого и мягкого климата.
Из психотерапевтических воздействий доказана высокая эффективность когнитивной поведенческой терапии (для ее проведения требуется грамотный психотерапевт), в результате которой больной меняет свое представление о боли и учится правильно расставлять приоритеты. Курс занятий обычно состоит из 6-20 сеансов. Положительное действие отмечено и при аутогенных тренировках.
Иглоукалывание способствует нормализации процессов выработки серотонина, субстанции Р, норадреналина. Отмечен не только обезболивающий эффект от процедур, но и психорелаксирующий, снижающий уровень напряжения.
Общий массаж показан в качестве общеукрепляющего средства, для улучшения процессов кровоснабжения мышц и суставов, снятия скованности. Точечный массаж также эффективен при фибромиалгии.
Лечебная физкультура оказывает положительное воздействие на нейрогуморальные процессы в организме, стимулируя выработку эндорфинов, нормализуя уровень серотонина, тем самым оказывая обезболивающий эффект. Ранее считалось, что ЛФК может усугубить симптомы фибромиалгии, на сегодняшний день доказано позитивное действие умеренных занятий физкультурой.
Нагрузка должна подбираться индивидуально и постепенно нарастать до уровня, оптимального для конкретного больного. Очень хороший эффект наблюдается у различных видов гимнастики, направленных на увеличение растяжимости тканей и повышение гибкости (йога, пилатес).Из других видов физической деятельности следует отметить плавание, велотренажеры, беговые дорожки.
Еще одним немедикаментозным методом лечения фибромиалгии является криотерапия. Это метод основан на использовании жидкого азота для местного охлаждения тканей. При его применении достигается обезболивающий эффект, улучшение кровоснабжения тканей, нормализация сна.
В ходе исследований была доказано, что наибольшим эффектом среди немедикаментозных методов лечения фибромиалгии обладают лечебная физкультура и когнитивная поведенческая терапия. Однако этот факт ни в коей мере не уменьшает значимости других способов воздействия на болезнь.
Фибромиалгия – не до конца изученная болезнь. Считается, что это пожизненное заболевание, контроль над которым достигается совместными усилиями врача и пациента. Единая терапевтическая стратегия до настоящего времени не выработана, но ученые всего мира трудятся над созданием программы лечения этого заболевания.
Источник: https://doctor-neurologist.ru/fibromialgiya-diagnostika-i-lechenie
Фибромиалгия: симптомы и лечение
Фибромиалгия (или синдром фибромиалгии) – это внесуставное ревматологическое заболевание, которое характеризуется болью во всем теле с высокой утомляемостью скелетных мышц и болезненностью в ответ на пальпацию строго определенных точек тела (их так и называют – «болезненные точки»).
На самом деле фибромиалгия – очень распространенная патология (ею страдают около 2-4 % населения нашей планеты; II-III место среди причин, по которым пациенты обращаются к ревматологу, занимает именно она), однако на сегодняшний день многим врачам эта болезнь неизвестна, из-за чего 3 из 4 лиц, страдающих ею, увы, остаются без диагноза. К тому же, отсутствуют четкие критерии, позволяющие с уверенностью говорить о данной патологии у конкретного пациента – это еще одна причина того, что фибромиалгия остается нераспознанной.
В нашей статье хотим ознакомить читателя с причинами и механизмом развития синдрома фибромиалгии, с его клиническими проявлениями, принципами диагностического поиска и ведущими методами лечения данной патологии.
Краткая историческая справка
Состояние, характерное для этого заболевания, описано в научной литературе еще более столетия назад. Тогда относительно него применили термин «фиброзит», однако во второй половине XX века от данного термина отказались (поскольку он говорит о воспалительном процессе, который у пациентов выявлен не был), заменив его на теперь уже знакомый нам – «фибромиалгия».
Изучением данного вопроса активно занимались ученые Смит (Smythe) и Молдовский (Moldofsky). Именно они обнаружили повышенную локальную чувствительность – установили те самые «болевые точки», свойственные фибромиалгии, а также сопутствующие ее типичным симптомам расстройства сна.
Спустя несколько лет, в 1990 году, Американской коллегией ревматологов были разработаны диагностические критерии, позволяющие с высокой вероятностью говорить о наличии или отсутствии у пациента фибромиалгии – это был, можно сказать, прорыв в диагностике. Критерии широко используются ревматологами и по сегодняшний день.
Причины и механизм развития заболевания
Специалисты считают, что в развитии фибромиалгии играют роль и некоторые перенесенные больным вирусные инфекции.
Причины возникновения фибромиалгии на сегодняшний день неизвестны. Вероятно, определенную роль в ее развитии играют следующие факторы:
В механизме развития заболевания главная роль принадлежит повышенной болевой чувствительности и нарушению процессов восприятия болевых импульсов, которые возникают из-за нейродинамических нарушений в центральной нервной системе.
Симптомы фибромиалгии
Основной симптом этого заболевания – хроническая боль во всем теле или одновременно во многих его областях, не связанная с какими-то иными причинами, беспокоящая человека длительно – в течение как минимум трех месяцев.
Часто больные характеризуют свое состояние фразами «болит все», «болит, но не могу сказать, где именно – везде болит» и подобными.
В ряде случаев они отмечают и боли в суставах, чувство их отечности, хотя объективно признаков их поражения не определяется.
Также пациентов могут беспокоить жжение, ощущение онемения, ползания мурашек по телу, особенно в области нижних и верхних конечностей, чувство усталости мышц и скованность в теле особенно в утренние и вечерние часы.Усугубляется состояние таких больных плохим сном, который имеет место у 3-4 из пяти лиц, страдающих фибромиалгией. После пробуждения они совершенно не чувствуют себя отдохнувшими.
Провоцируют возникновение болевого синдрома, усугубляют его сырая холодная погода, утренние часы и психоэмоциональные стрессы. Облегчают же боли, напротив, тепло, сухая погода, отдых, как физический, так и эмоциональный. Летом такие пациенты, как правило, чувствуют себя гораздо лучше, нежели зимой. Многие из них отмечают облегчение состояния после принятия теплой или даже горячей ванны.
Часто болевому синдрому сопутствуют всевозможные расстройства со стороны нервно-психической сферы:
- депрессии;
- тревожность;
- ипохондрия.
У этих больных часто плохое настроение, они грустны, говорят об отсутствии радости к жизни и очень тяжело переживают свое плохое самочувствие. При стаже заболевания более двух лет вышеуказанные расстройства психики диагностируются у 2-х из 3-х лиц, страдающих им.
Помимо описанных выше симптомов, у лиц с фибромиалгией имеют место функциональные расстройства, которые зачастую хронизируются и плохо поддаются медикаментозной коррекции. Таковыми являются:
Диагностика
Болевые точки при фибромиалгии.
В отличие от большинства других заболеваний, диагноз «фибромиалгия» выставляется преимущественно на основании жалоб пациента, данных анамнеза жизни и заболевания, результатов объективного обследования (в частности, пальпации так называемых болевых точек). То есть это диагноз клинический. Лабораторные методы исследования в подавляющем большинстве случаев не информативны – отклонения от нормы в них отсутствуют.
В силу того, что симптомы нарастают медленно в течение многих месяцев, больные, как правило, обращаются за медицинской помощью далеко не сразу – лишь спустя 7-10 лет с момента дебюта фибромиалгии.
Из анамнеза важна связь дебюта болезни, а впоследствии – и ее обострений с высокой психоэмоциональной нагрузкой, медленное начало, постепенное прогрессирование патологического процесса, отсутствие продолжительных периодов ремиссии (лишь у 15 больных из 100 промежутки без чувства боли составляют более 1.5 месяцев (6 недель)).
Как было сказано выше, существуют разработанные специально с целью диагностики фибромиалгии критерии. Предлагаем вам ознакомиться с ними:
- Распространенная боль в анамнезе (в левой или правой половине тела, выше или ниже талии, в осевом скелете – в области затылка, или передней части грудной клетки, или в грудном/пояснично-крестцовом отделах позвоночника).
- Указание пациента на ощущение боли при прощупывании (пальпации) врачом 11 из 18 точек:
- в области прикрепления затылочных мышц слева и справа;
- по передне-нижней поверхности шеи на уровне 5-7 шейных позвонков, слева и справа;
- на уровне середины верхнего края трапециевидной мышцы, билатерально;
- кнутри от верхнего края ости лопатки слева и справа;
- на уровне костно-хрящевой части второго ребра, немного кнаружи, слева и справа;
- в области латеральных надмыщелков плечевых костей, на 2 см кнаружи от них;
- верхне-наружный квадрант левой и правой больших ягодичных мышц;
- в верхней части задней поверхности бедер, латерально (кнаружи) – в области большого вертела бедренной кости, кзади от вертлужного бугорка;
- в области внутренней (медиальной) стороны коленного сустава левой и правой нижних конечностей.
Пальпация должна проводиться с силой порядка 4 кг/см3 (чтобы проще было ориентироваться, это такая сила, при которой ногтевые фаланги человека, проводящего обследование, белеют). Точка расценивается как положительная, если пациент характеризует ее пальпацию не просто как чувствительную, а именно болезненную.
Дифференциальная диагностика
Болевым синдромом в той или иной части тела, а также прочими симптомами, сопровождающими течение фибромиалгии, характеризуется и ряд других заболеваний различной природы. Таковыми являются:
- системные заболевания соединительной ткани (полимиозит, болезнь Бехтерева, ревматоидный артрит и прочие);
- болезни эндокринной системы (аутоиммунный тиреоидит или другие заболевания, сопровождающиеся синдромом гипотиреоза, диабетическая полинейропатия и так далее);
- дегенеративно-дистрофические заболевания позвоночника (самое известное среди них – остеохондроз);
- болезни обмена веществ (ферментопатии, недостаточность витамина D и другие);
- некоторые вирусные инфекции;
- злокачественные новообразования (паранеопластический синдром);
- миопатии, возникшие на фоне приема некоторых лекарственных препаратов (анестетиков, глюкокортикоидов, аллопуринола, аминокапроновой кислоты и других).
Если у пациента обнаруживаются клинические или лабораторные изменения, характерные для какого-либо из вышеуказанных заболеваний, диагноз «фибромиалгия» ему не выставляется.
Принципы лечения
Лечение этой патологии – достаточно непростая задача. Прежде всего врачу необходимо объяснить больному природу его состояния, рассказать, что да, эти симптомы неприятны, ухудшают качество жизни, но угрозы ей они не несут, а при правильном подходе к терапии, вероятно, вскоре регрессируют.
Некоторые больные ощущают улучшение состояния, только лишь соблюдая рекомендации по режиму и поведению, даже без приема лекарств. Они включают в себя:
- теплую ванну по утрам и, если есть возможность, вечерам;
- исключение психоэмоциональных стрессов;
- ограничение физических нагрузок;
- соблюдение режима труда и отдыха.
Также из немедикаментозных методов лечения пациенту могут быть рекомендованы методики физиотерапии, в частности:
- легкий массаж;
- теплые ванны;
- инфракрасные лучи;
- криотерапия;
- фонофорез;
- терапия ультразвуком;
- лечебная физкультура и так далее.
Физиопроцедуры помогают облегчить боль, снизить тонус мышц и разогреть их, улучшить в них кровоток. Тем не менее, эффект их, увы, зачастую кратковременный, а в ряде случаев такое лечение приводит к развитию нежелательных эффектов – повышению или снижению артериального давления, учащению частоты сердечных сокращений, головокружению и так далее.
Целью медикаментозного лечения является уменьшение боли. Пациенту могут быть назначены лекарственные препараты следующих групп:
- трициклические антидепрессанты (амитриптилин, тианептин) – купируют боль, укрепляют сон, повышают физическую выносливость;
- противосудорожные (прегабалин, габапентин);
- трамадол;
- транквилизаторы бензодиазепинового ряда (клоназепам и другие) – применяются не часто, поскольку эффективность их в лечении данной патологии до конца не изучена;
- местные анестетики (лидокаин) – инъекции и инфузии этих препаратов приводят к снижению боли и в месте инъекции, и в организме в целом.
К какому врачу обратиться
При появлении симптомов фибромиалгии многие пациенты безуспешно посещают многих врачей, не находя облегчения. Лечением же этого заболевания занимается ревматолог.
Именно он определит, соответствуют ли симптомы у пациента диагностическим критериям, и поставит диагноз.
Дополнительно могут быть назначены консультации других специалистов при соответствующих жалобах: невролога, психиатра, кардиолога, гастроэнтеролога, эндокринолога, гинеколога. В лечении значительная роль принадлежит физиотерапии и массажу.
Заключение
Фибромиалгия – это заболевание, ведущий симптом которого – боль во всем теле. Развивается медленно, неуклонно прогрессирует, сопровождается расстройствами нервно-психической сферы и функциональными нарушениями со стороны многих органов и систем.
К сожалению, данная патология малоизвестна и врачам, и пациентам, а зря – распространена она достаточно широко, хотя диагностируется в среднем лишь у 1 из 3-4-х больных.
Фибромиалгия – клинический диагноз, лабораторные и инструментальные методы исследования патологических изменений не выявляют. Важную роль в диагностике играют разработанные в конце XX века критерии, включающие в себя факт наличия распространенной боли и ощущения пациента при пальпации «болевых точек».
Лечение включает в себя рекомендации больному относительно его образа жизни, процедуры физиотерапии и лекарственные препараты, главный ожидаемый эффект которых – обезболивание.
При соблюдении пациентом всех рекомендаций врача состояние его, как правило, в скором времени улучшается – болевой синдром уменьшается, сон нормализуется, а тревожность, депрессия и прочие неприятные симптомы становятся менее интенсивными.
Врач невролог, иммунолог В. А. Шляпников рассказывает о фибромиалгии:
Телеканал «Россия-1», программа «О самом главном», тема выпуска «Фибромиалгия»:
: ( — 1, 5,00 из 5)
Загрузка…
Источник: https://myfamilydoctor.ru/fibromialgiya-simptomy-i-lechenie/


