Плеврит экссудативный (парапневмонический)
Экссудативный плеврит
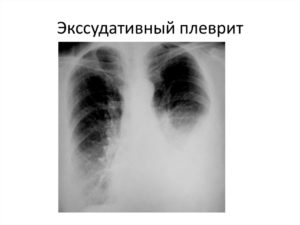
Наиболее частая причина экссудативных плевритов – туберкулез и пневмония.
Жалобы больных
При экссудативном плеврите больные ощущают чувство тяжести в грудной клетке, одышку (особенно при значительном количестве выпота). Также может быть сухой кашель, повышение температуры тела (порой значительное), общая слабость, потливость, головная боль.
Если экссудативному плевриту предшествовал фибринозный, тогда при развитии экссудативного плеврита больных перестает беспокоить боль в грудной клетке, характерная для сухого плеврита.
Результаты объективного исследования
Больные занимают вынужденное положение – лежат на больном боку, что помогает здоровому легкому активнее работать. При значительном выпоте больные находятся в полусидящем положении.
Дыхание учащенное и поверхностное, шейные вены цианотичны и выбухают.
На стороне поражения грудная клетка увеличена в объеме, практически не принимает участия в акте дыхания, межреберные промежутки сглажены и выбухают.
При простукивании легких (перкуссии) над зоной выпота определяется тупой звук. Перкуторно определить наличие жидкости можно, если ее объем не менее 300-400 мл. Также характерно смещение сердца в здоровую сторону.
Смещение сердца вправо опасно тем, что может привести к перегибу нижней полой вены и нарушению притока крови к сердцу.При аускультации легких везикулярное дыхание резко ослаблено или не выслушивается (при значительном выпоте). Иногда может определяться бронхиальное дыхание.
При аускультации сердца сердечные тоны приглушены. Могут определяться различные нарушения сердечного ритма.
При экссудативном плеврите артериальное давление имеет тенденцию к снижению.
Фазы течения экссудативного плеврита
Выделяют 3 фазы:
- экссудации;
- стабилизации;
- резорбции.
Фаза экссудации длится 2-3 недели. Во время этой фазы в плевральной полости постепенно накапливается экссудат. Объем жидкости может достигать 6-10 л. Для этой фазы характерна типичная симптоматика экссудативного плеврита.
В фазе стабилизации образование экссудата приостанавливается, но и его обратное всасывание еще не начинается. Происходит стабилизация клинической картины.
Длительность фазы резорбции – 2-3 недели. У ослабленных и пожилых пациентов длительность этой стадии может увеличиваться до нескольких месяцев.
После рассасывания экссудата могут оставаться спайки (шварты). В дальнейшем наличие спаек может приводить к появлению болей в грудной клетке, особо ощутимых во время перемены погоды.
Лабораторные исследования
В общем анализе крови наблюдается анемия, увеличение количества лейкоцитов за счет нейтрофилов, существенное ускорение СОЭ.
При биохимическом исследовании крови определяются признаки воспаления – повышение содержания фибрина, серомукоида, сиаловых кислот, появление С-реактивного белка. Также характерна диспротеинемия (увеличение альфа-1 и альфа-2-глобулинов, снижение уровня альбуминов). Может повышаться уровень билирубина, АЛТ, АСТ.
Инструментальные исследования
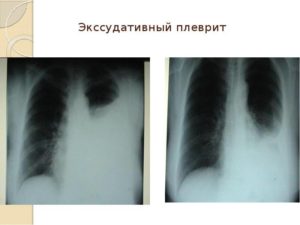
Рентгенологическое исследование легких помогает достоверно подтвердить наличие выпота в плевральной полости. Только информативно это исследование, если объем жидкости не менее 300-400 мл.
На рентгенограмме выпот представляет собой однородное интенсивное затемнение с косой верхней границей, которая идет книзу и кнутри. При этом отмечается смещение органов средостения в здоровую сторону.
Небольшое количество жидкости (от 100 мл) можно диагностировать, если выполнить рентгенографию в горизонтальном положении на больном боку. На наличие выпота будет указывать пристеночная ленточная тень.
Ультразвуковое исследование помогает быстро диагностировать плеврит. На УЗИ жидкость в плевральной полости представляет собой клиновидные эхонегативные участки.
Плевральная пункция позволяет не только объективно подтвердить наличие выпота, но и оценить его характеристики, провести дифференциальную диагностику с другими патологиями. Полученную во время плевральной пункции жидкость отправляют на дальнейшее лабораторное исследование.
Благодаря торакоскопии можно провести биопсию плевры, осмотреть саму плевру.
Туберкулезный плеврит
Выделяют 3 основных варианта туберкулезного плеврита:
- аллергический;
- перифокальный;
- туберкулез плевры.
Для аллергического плеврита характерно острое начало. Больные жалуются на боли в грудной клетке, выраженную одышку, высокую температуру тела. В плевральной полости быстро накапливается экссудат, который при своевременном лечении и быстро всасывается обратно (в течение месяца).
Аллергический туберкулезный плеврит может сочетаться с узловатой эритемой, полиартритом.
Для аллергического варианта характерна положительная туберкулиновая проба, повышенное количество эозинофилов и значительное ускорение СОЭ в общем анализе крови, отсутствие туберкулезных палочек в плевральном выпоте.
Для перифокального плеврита характерно длительное, рецидивирующее течение. Перифокальный плеврит образуется при наличии очагового, инфильтративного или кавернозного туберкулеза. Во время обратного всасывания экссудата образуется множество спаек. В экссудате отсутствуют туберкулезные палочки. Туберкулиновые пробы резко положительные.Туберкулез плевры – непосредственное поражение плевры туберкулезным процессом. Может быть как единственным проявлением туберкулеза, так и сочетаться с другими формами туберкулеза легких. Для туберкулеза плевры характерно длительное течение. В плевральном выпоте обнаруживают возбудителя туберкулеза.
Парапневмонический экссудативный плеврит
40% бактериальных и 20% вирусных, микоплазменных пневмоний осложняются развитием экссудативного плеврита.
Для парапневмонических плевритов характерно:
- острое начало с выраженной лихорадкой, болями в грудной клетке (до появления выпота);
- преобладание правосторонних выпотов (или двусторонних);
- в общем анализе крови определяется значительное увеличение количества лейкоцитов (лейкоцитоз) и ускорение СОЭ (более 50 мм/час);
- быстрое наступление улучшения после применения адекватных антибиотиков.
Плевриты опухолевого происхождения
Характерные особенности:
- выпот и другие клинические симптомы (слабость, кашель, похудание) развиваются постепенно;
- образуется большое количество жидкости (экссудата), после ее удаления выпот снова быстро накапливается;
- при помощи компьютерной томографии удается диагностировать признаки онкологической патологии;
- в плевральном выпоте обнаруживаются злокачественные клетки и раково-эмбриональный антиген.
Читайте далее: лечение плевритов.
Источник: http://comp-doctor.ru/dyh/pleuritis-exsudativa.php
Экссудативный плеврит


Экссудативный плеврит (гидроторакс, выпотной плеврит) в клинической практике встречается как самостоятельное заболевание (первичный плеврит), однако чаще является следствием других легочных или внелегочных процессов (вторичный плеврит).
Об истинной частоте плевральных выпотов судить сложно; предположительно экссудативный плеврит диагностируется не менее чем у 1 млн. человек в год.
Экссудативным плевритом может осложняться течение значительного числа патологических процессов в пульмонологии, фтизиатрии, онкологии, кардиологии, ревматологии, гастроэнтерологии, травматологии.
Скопление экссудата в плевральной полости часто отягощает течение основного заболевания и поэтому требует проведения специальных диагностических и лечебных мероприятий с привлечением пульмонологов и торакальных хирургов.
Плевральная полость является замкнутым пространством, образуемым наружным (париетальным) и внутренним (висцеральным) листками плевры, выстилающими внутреннюю стенку грудной клетки и легкие. В норме в полости плевры содержится незначительное количество (от 1-2 до 10 мл) жидкости, которая обеспечивает скольжение листков при дыхательных движениях и осуществляет сцепление двух поверхностей.
В час париетальная плевра продуцирует около 100 мл жидкости, которая целиком всасывается капиллярами и лимфатическими сосудами плевральных листков, поэтому в плевральной полости жидкость практически отсутствует. При экссудативном плеврите количество образующегося выпота превышает адсорбционные возможности плевры, поэтому значительное количество экссудата скапливается в плевральной полости.
Большая часть инфекционных экссудативных плевритов является осложнением патологических легочных процессов. При этом около 80% случаев гидроторакса выявляется у пациентов с туберкулезом легких.
Экссудативные плевриты реактивного характера могут наблюдаться при пневмониях, бронхоэктазах, абсцессах легких, поддиафрагмальном абсцессе.
В ряде случаев экссудативный плеврит может являться следующей стадией сухого плеврита.
Таким образом, инфекционные экссудативные плевриты могут вызываться специфическими (микобактериями туберкулеза) и неспецифическими бактериальными возбудителями (пневмококком, стрептококком, стафилококком, гемофильной палочкой, клебсиеллой, синегнойной палочкой, брюшнотифозной палочкой, бруцеллой и др.), риккетсиями, вирусами, грибками, паразитами (эхинококком), простейшими (амебами), микоплазмой и т. д.
Асептические экссудативные плевриты развиваются на фоне самых различных легочных и внелегочных патологических состояний.
Аллергические выпоты могут отягощать течение лекарственной аллергии, экзогенного аллергического альвеолита, постинфарктного аутоаллергического перикардита или полисерозита (синдрома Дресслера) и др.Экссудативные плевриты являются частыми спутниками диффузных заболеваний соединительной ткани — ревматоидного артрита, ревматизма, склеродермии, системной красной волчанки и др.
Посттравматические экссудативные плевриты сопровождают закрытую травму грудной клетки, перелом ребер, ранение грудного лимфатического протока, спонтанный пневмоторакс, электроожоги, лучевую терапию.
Значительную группу экссудативных плевритов составляют выпоты опухолевой этиологии, развивающиеся при раке плевры (мезотелиоме), раке легкого, лейкозах, метастатических опухолях из отдаленных органов (молочной железы, яичников, желудка, толстой кишки, поджелудочной железы).
Застойный экссудативный плеврит чаще этиологически связан с сердечной недостаточностью, тромбоэмболией легочной артерии.
Диспротеинемические экссудативные плевриты встречаются при нефротическом синдроме (гломерулонефрите, амилоидозе почек, липоидном нефрозе), циррозе печени, микседеме и др.
Ферментогенный экссудативный плеврит может развиваться при панкреатите. Причинами геморрагического плеврита могут служить авитаминозы, геморрагический диатез, заболевания крови.
Патогенез
Начальный механизм патогенеза экссудативного плеврита обусловлен изменением проницаемости сосудистой стенки и повышением внутрисосудистого давления.
В результате нарушения физиологических взаимоотношений между плевральными листками, происходит снижение барьерной функции висцеральной плевры и резорбирующей функции париетальной плевры, что сопровождается повышенным накоплением экссудата, который не успевает обратно всасываться капиллярами и лимфатическими сосудами.
Инфицирование плеврального выпота может происходить при непосредственном (контактном) переходе инфекции из прилежащих очагов, лимфогенным или гематогенным путем, в результате прямого инфицирования плевры при нарушении ее целостности.
Прогрессирующее накопление жидкости между плевральными листками вызывает сдавление легкого и уменьшение его воздушности.При скоплении больших объемов жидкости средостение смещается в здоровую сторону, что сопровождается дыхательными и гемодинамическими расстройствами.
Характерными физико-химическими признаками серозного (серозно-фибринозного) экссудата являются большой удельный вес (>1,018), содержание белка >30 г/л, рН 1,0х109/л), повышение активности ЛДГ в плевральном выпоте и др.
Чаще экссудативный плеврит носит односторонний характер, однако при метастатических опухолевых процессах, СКВ, лимфоме, может определяться двусторонний плевральный выпот. Объем жидкости в плевральной полости при экссудативном плеврите может достигать 2-4 и более литров.
Экссудативные плевриты по своей этиологии делятся на инфекционные и асептические. С учетом характера экссудации плевриты могут быть серозными, серозно-фибринозными, геморрагическими, эозинофильными, холестериновыми, хилезными (хилоторакс), гнойными (эмпиема плевры), гнилостными, смешанными.
По течению различают острые, подострые и хронические экссудативные плевриты. В зависимости от локализации экссудата плеврит может быть диффузным или осумкованным (отграниченным).
Осумкованные экссудативные плевриты, в свою очередь, подразделяются на верхушечные (апикальные), пристеночные (паракостальные), костнодиафрагмальные, диафрагмальные (базальные), междолевые (интерлобарные), парамедиастинальные.
Симптомы экссудативного плеврита
Выраженность проявлений зависит от объема и скорости накопления выпота, тяжести основного заболевания. В периоде накопления экссудата беспокоят интенсивные боли в грудной клетке.
По мере накопления выпота плевральные листки разобщаются, что сопровождается уменьшением раздражения чувствительных окончаний межреберных нервов и стиханием болей.
На смену болям приходят тяжесть в соответствующей половине грудной клетки, кашель рефлекторного генеза, одышка, заставляющая больного принимать вынужденное положение на больном боку.
Симптомы экссудативного плеврита усиливаются при глубоком дыхании, кашле, движениях. Нарастающая дыхательная недостаточность проявляется бледностью кожных покровов, цианозом слизистых оболочек, акроцианозом. Типично развитие компенсаторной тахикардии, снижение артериального давления.Гидроторакс может сопровождаться фебрильной температурой, потливостью, слабостью. При экссудативных плевритах инфекционной этиологии отмечается ремитирующая лихорадка, озноб, выраженная интоксикация, головная боль, отсутствие аппетита.
Незначительное количество серозного экссудата может подвергаться самостоятельной резорбции в течение 2-3 недель или нескольких месяцев.
Нередко после самопроизвольного разрешения экссудативного плеврита остаются массивные плевральные шварты (спайки), ограничивающие подвижность легочных полей и приводящие к нарушению вентиляции легких.
Нагноение экссудата сопровождается развитием эмпиемы плевры.
Диагностика
Алгоритм диагностики экссудативного плеврита включает проведение физикального, рентгенологического обследования, диагностической плевральной пункции с цитологическим и бактериологическим исследованием выпота.
Физикальные данные при экссудативном плеврите характеризуются отставанием пораженной стороны грудной клетки при дыхании, притуплением перкуторного звука, ослаблением дыхания в проекции скопления экссудата, шумом плеска при покашливании, расширением и выбуханием межреберных промежутков, ослаблением или отсутствием ого дрожания над областью экссудата. В биохимическом анализе крови отмечается диспротеинемия, повышение уровня сиаловых кислот, гаптоглобина, фибрина, серомукоида, появление СРБ.
Диагноз экссудативного плеврита подтверждается данными рентгенографии или рентгеноскопии легких, позволяющих выявить интенсивное гомогенное затемнение, смещение сердца в здоровую сторону. Для предварительного определения количества выпота целесообразно проведение УЗИ плевральной полости.
Обязательной диагностической процедурой при экссудативном плеврите является торакоцентез.
Полученный при этом плевральный экссудат подвергается лабораторному (цитологическому, биохимическому, бактериологическому) исследованию, имеющему важное дифференциально-диагностическое значение.
В ряде случаев для точной диагностики причин экссудативного плеврита прибегают к проведению компьютерной томографии легких (МСКТ, МРТ) после эвакуации жидкости.
При упорном течении экссудативного плеврита и массивном накоплении выпота показано выполнение диагностической торакоскопии (плевроскопии), проведение биопсии плевры под визуальным контролем с последующим морфологическим исследованием биоптата. Трансторакальная пункционная биопсия плевры обладает меньшей диагностической точностью.
Лечение экссудативного плеврита
Основными принципами лечения экссудативных плевритов является эвакуация из плевральной полости скопившейся жидкости и воздействие на основной патологический процесс, вызвавший реакцию плевры. В лечении экссудативного плеврита могут быть задействованы пульмонологи, фтизиатры, торакальные хирурги, травматологи, ревматологи, кардиологи, гастроэнтерологи, онкологи и др. специалисты.
При клинически значимом количестве экссудата проводится пункция или дренирование плевральной полости, позволяющие добиться удаления жидкости, расправления поджатого легкого, уменьшения одышки, снижения температуры тела и т. д.
С учетом основного диагноза назначается медикаментозная терапия: туберкулостатическая (при туберкулезных плевритах), антибактериальная (при парапневмонических плевритах), цитостатическая (при опухолевых плевритах), глюкокортикоиды (при волчаночном и ревматическом плевритах) и т. д.
Независимо от этиологии экссудативного плеврита целесообразно назначение анальгетиков, противовоспалительных, противокашлевых, десенсибилизирующих, мочегонных средств, кислородотерапии, переливание плазмозамещающих растворов.В стадии рассасывания экссудата к лечению подключаются комплексы дыхательной гимнастики, массаж грудной клетки, вибрационный массаж, физиотерапевтическое лечение (при отсутствии противопоказаний) — электрофорез, парафинотерапия.
При эмпиеме плевры показана санация плевральной полости антисептиками, внутриплевральное введение антибиотиков. Хроническая эмпиема плевры лечится оперативным путем (торакостомия, торакопластика, плеврэктомия с декортикацией легкого и др.). При опухолевых плевритах проводится химиотерапия, паллиативная плеврэктомия, химический плевродез (облитерация плевральной полости).
Прогноз и профилактика
Экссудативные плевриты, обусловленные неспецифическими заболеваниями легких, даже при затянувшемся течении, как правило, имеют благоприятный исход.
В некоторых случаях массивный спаечный процесс в плевральной полости может приводить к дыхательной недостаточности. При экссудативном плеврите туберкулезной этиологии за пациентами устанавливается диспансерное наблюдение фтизиатра.
Неблагоприятный прогноз для жизни связан с развитием канцероматозного плеврита.
Профилактике экссудативных плевритов способствует своевременное лечение различных фоновых заболеваний, предупреждение переохлаждения, повышение защитных свойств организма, предотвращение травматизма. Через 4-6 месяцев после разрешения экссудативного плеврита необходимо проведение рентген-контроля.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/exudative-pleurisy
Парапневмонический плеврит
У 57% больных с пневмонией обнаруживают парапневмонический плеврит. В этом случае следует провести аспирацию плевральной жидкости, а полученные образцы отправить на определение pH, уровня лактатдегидрогеназы (ЛДГ), белка и глюкозы. Также необходимо окрасить по Граму образцы плевральной жидкости и провести их культурологическое исследование.
Парапневмонические плевриты делят на простые, осложненные и эмпиему.
Простой парапневмонический плеврит
Простой парапневмонический экссудат имеет следующие особенности:
- жидкость из плевральной полости при макроскопическом исследовании выглядит прозрачной;
- pH >7,2; уровень белка >30 г/л, ЛДГ2,2 ммоль/л;
- при окраске по Граму или в посевах для получения культуры микроорганизма не удается выявить возбудителя;
Плевральный экссудат разрешается только при проведении антибиотикотерапии: дренирование следует проводить только при значимом количестве экссудата, таким способом можно улучшить симптоматическое состояние больного.
Осложненный парапневмонический плеврит
Осложненный парапневмонический экссудат имеет следующие особенности:
- жидкость из плевральной полости при макроскопическом исследовании может быть как прозрачной, так и непрозрачной, мутной;
- pH30 г/л, ЛДГ >1000 МЕ/л, глюкозы
- положительный результат окраски по Граму или получение культуры микроорганизма возможны, но при назначении антибиотиков в предшествующем периоде эти исследования могут быть нерезультативны;
Экссудат удаляют методом межреберного дренирования плевральной полости.
Эмпиема плевры
Эмпиема (гнойный парапневмонический плеврит) имеет следующие особенности:
- плевральный экссудат при макроскопическом исследовании представляет собой гнойное содержимое;
- pH30 г/л, ЛДГ >1000 МЕ/л, глюкозы
- положительный результат окраски по Граму или получение культуры микроорганизма возможны, но при назначении антибиотиков в предшествующем периоде эти исследования могут быть нерезультативны;
Эмпиему удаляют методом межреберного дренирования плевральной полости.
Микробиологическая структура плевральной инфекции
Микрофлора у пациентов с первичной эмпиемой (не подвергнутой хирургическому вмешательству) является производной микрофлоры рта и гортани. В ее состав входят оральные стрептококки из группы Streptococcus milleri, анаэробы (анаэробные кокки, группа BacteroiJes), реже колиформные бактерии, например Escherichia coli, Klebsiella pneumoniae и Enterobacter spp.
Наиболее часто плевральный выпот сопровождает пневмонию, вызванную Streptococcus pneumoniae. Как правило, выпоты стерильны, но в ряде случаев удается получить культуру Streptococcus pneumoniae.
Микрофлора при эмпиеме, развивающаяся после хирургического вмешательства (торакоцентеза, дренирования плевральной полости, торакотомии) либо после разрыва пищевода, более разнообразна, чем при первичной эмпиеме. Высевают Staphylococcus aureus (часто метициллинрезистетные), дрожжевые грибы, например Candida albicans, синегнойная палочка, и устойчивые к антибиотикам колиформные бактерии.
Лечение
Монотерапия антибиотиками при парапневмоническом плеврите нецелесообразна. Лечение желательно проводить на основании результатов бактериологического исследования. На начальном этапе заболевания рекомендован трехнедельный курс антибиотикотерапии. Однако в ряде случаев необходимо более длительное лечение.
Существуют различные схемы лечения первичной эмпиемы. Можно назначить цефотаксим или цефтриаксон в сочетании с метронидазолом. При эмпиеме вследствие хирургического вмешательства антибактериальную терапию следует проводить в соответствии с результатами бактериологических посевов из-за высокого риска резистентности микрофлоры.
Дополнительная терапия
В дополнение к антибиотикотерапии при парапневмоничеком плеврите необходимо проводить адекватное дренирование плевральной полости. Вопрос о размерах межреберного дренажа грудной клетки остается до сих пор открытым.
Большинство клиницистов и хирургов склоняются к использованию дренажных трубок большего диаметра (>20 С). Катетеры меньшего диаметра (обычно 10-14 С), устанавливаемые по методике Бюлау, также могут быть эффективными. В настоящее время для дренирования эмпиемы используют дренажи большого диаметра (>20 С).
При использовании дренажных трубок меньшего размера для исключения закупорки необходимо их систематически промывать.
Если при адекватной антибиотикотерапии и чрескожном дренировании плевральной полости не удается добиться ожидаемого результата, рекомендовано выполнение УЗИ и/или КТ для оценки распространенности эмпиемы и обнаружения возможных отграниченных камер.
Группе больных с остаточными плевральными отложениями, особенно при наличии септ (разделенного на камеры плеврального выпота), показано проведение фибринолизиса.
Используют трехдневный курс лечения стрептокиназой (250 000 МЕ каждые 12 ч) или урокиназы (100 000 МЕ каждые 24 ч).
При отсутствии клинического эффекта антибактериальной терапии, дренирования плевральной полости и/или применения фибринолитических препаратов через 7 дней лечащий врач должен обсудить дальнейшую тактику ведения пациента с торакальным хирургом.
При парапневмоническом плеврите возможно использование различной хирургической тактики: торакоскопического вмешательства с видеоассистенцией, открытого хирургического дренирования, торакотомии с декортикацией легкого.Больным, не отвечающим на проводимую медикаментозную терапию, предпочтительно провести торакотомию и декортикацию легкого. Ряд пациентов с парапневмоническим плевритом имеют противопоказания к проведению данного вида хирургического вмешательства.
Альтернативой в данной ситуации может быть резекция ребра в сочетании с открытым дренированием.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Источник: http://surgeryzone.net/medicina/parapnevmonicheskij-plevrit.html
Признаки и лечение экссудативного плеврита
Стрелкой на изображении указан экссудат.
Экссудативным плевритом принято называть воспалительный процесс в оболочке легких – плевре, который сопровождается образованием плеврального выпота. Плевральный выпот есть скопление излишнего количества жидкости в полости оболочки легких. При экссудативном плеврите эта жидкость именуется экссудатом. Также данный вид плеврита можно называть выпотным. Он может продолжать сухой плеврит.
В состоянии здоровья у человека есть небольшое количество серозной жидкости в плевральной полости, которая предотвращает избыточное трение между листками оболочки легких во время акта дыхания. Однако, количество жидкости в плевральной полости при выпотном плеврите во много раз превышает нормальное.
Также экссудат отличается от нормальной серозной жидкости своим составом, который может быть различным, в зависимости от первостепенного заболевания, осложнением которого и явился плеврит. Лечение должно сочетать воздействие как на сам воспалительный процесс в оболочке легких, так и на первопричину этого процесса.
Когда и почему возникает выпотной плеврит
Выпотной плеврит сопровождает ряд заболеваний инфекционного и неинфекционного происхождения и имеет свои симптомы, которые дополняют картину основного заболевания, клиника которого чаще является более яркой. Наиболее частыми основными заболеваниями следует признать:
- Бактериальные, вирусные или грибковые инфекции.
- Паразитарные инвазии.
- Лекарственные аллергии.
- Заболевания, характеризующиеся дезорганизацией соединительной ткани. К ним, например, относятся ревматизм, системная красная волчанка, дерматомиозит и склеродермия.
- Закрытые травмы грудной клетки.
- Химические или термические ожоги.
- Уремический плеврит. Случается при уремии – состоянии, при котором нарушается обмен азота и его соединений в организме, обычно во время почечной недостаточности.
- Поражения печени.
- Опухолевые процессы.
- Нарушения кровообращения. В таком случае чаще всего плевральный выпот является следствием сердечной недостаточности.
Причина образования экссудата заключается в нарушении микроциркуляции – кровообращения в мельчайших сосудах, которое не позволяет внутреннему листку оболочки легких всасывать избыток жидкости, выделяемой внешним листком в плевральную полость. Кроме того, всасыванию также препятствует быстро покрывающее поверхность плевральных листков вещество – фибрин.
Как распознать заболевание
Диагностика и дифференциальная диагностика экссудативной формы заболевания основывается на клинической картине: клиника включает в себя не только общие, но и характерные именно для выпотного плеврита симптомы, а также лабораторных и инструментальных методах, избираемых врачом в процессе диагностического поиска.
Чаще всего экссудативный плеврит не имеет таких ярких симптомов, как сильнейшие боли при сухой форме заболевания, например.
Для него характерен подъем температуры тела больного до 37-38 градусов, сопровождающийся ознобами, увеличение потоотделения, слабость, вялость и сонливость пациента, которые обусловлены интоксикацией, то есть выделением токсических продуктов в кровь.
Со стороны поражения больной обычно испытывает чувство тяжести, которое возникает из-за сдавления ткани легких экссудатом. Например, экссудативный плеврит слева даст симптомы неудобства и тяжести в левой половине грудной клетки, а справа – в правой.
Позже, когда выпота становится достаточно много, у пациента выявляются признаки дыхательной недостаточности: он уже не может дышать нормально, у него появляются симптомы одышки и неспособности выполнить физическую нагрузку из-за затруднения вдоха. Иногда может возникать сильный рефлекторный сухой кашель. Сухой кашель обусловлен смещением трахеи и поражением собственно плевры, богатой различными нервными окончаниями.
Более подробное обследование пациента даст новые симптомы болезни. При осмотре можно заметить, что пациент стремится занять полусидящее положение и немного наклонить тело в больную сторону, а иногда ложится на здоровый бок. Это позволяет увеличить дыхательные движения здорового легкого и поступление кислорода в организм через него, несколько облегчая страдание больного.
Так как в организм больного не поступает достаточное количество кислорода, кожа его может принять сероватый или даже синюшный оттенок. Эти симптомы называются цианозом. Та половина грудной клетки, в которой находится экссудат, обыкновенно несколько больше визуально, чем здоровая. Также она отстает по скорости дыхательных движений от второй половины грудной клетки.
Если перкутировать, то есть начать выстукивать грудную клетку, то над областью, где находится выпот, будет выявляться тупой звук, непохожий на звучание над здоровой легочной тканью.
Важным моментом является то, что образование большого количества экссудата, более 4 литров, может приводить к смещению средостения – сердца с окружающими его анатомическими образованиями, что также даст характерные симптомы.Например, левосторонний процесс приведет к тому, что средостение сместится вправо, если процесс сочетается с пневмонией, то есть является инфекционным.
Если же воспалительный процесс в оболочке легких при пневмонии находится справа, то будет выявляться клиника смещения средостения влево.
Влево же при левостороннем поражении средостение будет смещаться тогда, когда выпот обусловлен опухолевым процессом и сочетается со спадением ткани легкого со стороны поражения.
Кроме того, экссудативный плеврит слева можно узнать по исчезновению звонкого, так называемого тимпанического, звука, если перкутировать поверхность живота слева от пупка сразу под реберной дугой.
Также экссудативный плеврит слева даст ослабление, а чаще отсутствие дыхательного шума в проекции жидкости в плевральной полости слева. Такие признаки и симптомы позволяют практически с полной уверенностью диагностировать смещение средостения.
Сухой же плеврит не даст смещения средостения, так при нем воспалительный процесс в плевре не сопровождается экссудацией.
Лабораторная диагностика выпотного плеврита основывается, главным образом, на анализе крови.
В крови будет определяться увеличение количества белых клеток крови – лейкоцитов, принимающих участие в воспалительных реакциях. Скорость оседания эритроцитов также будет увеличена.Биохимический анализ крови отразит появление воспалительных белковых соединений, таких как С-реактивный белок, например.
Инструментальная диагностика экссудативной формы воспаления плевры включает в себя ряд методик. Самой простой, но достаточно информативной, из них является рентгенография грудной клетки.
Рентгенограмма, светлая область – местонахождение экссудата.
По рентгенограмме можно определить наличие выпота и его примерный уровень, то есть получить примерное представление о количестве экссудата.
Если воспалительной жидкости в плевральной полости мало, то есть ее количество не превышает 150-200 мл, для уточнения ее наличия применяется метод так называемой латерографии.
На изображении отображено взаиморасположение больного с рентгеновским аппаратом при латерографии.
Последний заключается в проведении рентгенологического исследования в положении пациента на больном боку. Если воспалительный экссудат имеет место быть, то на рентгенограмме станет определяться узкая лентовидная тень.
В нижней части изображения определяется затемнение (светлый участок) – это и есть полоска экссудата.
Подобная диагностика уменьшает частоту ошибок, которыми нередко полнится история болезни.Диагностика при выпотных плевритах в обязательном порядке должна включать в себя исследование собственно выпота, эвакуацию которого обеспечивает торакоцентез, то есть пункция плевральной полости.
Торакоцентезом называется пункция, то есть прокол, плевральной полости с последующим выведением скопившегося там экссудата.
Правильное положение больного и место укола.
Это позволяет облегчить состояние больного за счет расправления сдавленной прежде легочной ткани, а также даёт возможность исследовать воспалительную жидкость из полости плевры.
Техника прокола.
Удалять жидкость во время пункции следует медленно, чтобы избежать резкого падения давления у больного.
Процесс хирургического вмешательства может осложниться следующими явлениями:
- Кровотечения.
- Пневмоторакс – попадание воздуха в плевральную полость, которое требует срочных мероприятий по его удалению, первым из которых является дренирование плевральной полости.
- Занесение инфекции.
- Повреждение близкорасположенных органов.
- Резкое падение артериального давления у пациента.
Когда пункция проведена, а жидкость из плевральной полости получена, необходимо убедиться в том, что это именно экссудат.
Жидкость может представлять собой так называемый транссудат – выпот не воспалительного характера, который образуется из-за изменения физических свойств крови в легочных сосудах, обычно при сердечной недостаточности или почечной недостаточности. Транссудат являет собой прозрачную желтоватого цвета жидкость, обычно не имеющую запаха.
Всегда, если выпот признан экссудатом, следует проводить его бактериологическое исследование, чтобы выявить инфекционную природу заболевания и правильно избрать антибактериальное лечение, в соответствии с выделенными из выпота микроорганизмами-возбудителями.
Дифференциальная диагностика при экссудативной форме воспаления оболочки легких должна проводиться по двум направлениям.
Во-первых, собственно подтверждение поражения именно оболочки легких, что обычно позволяет осуществить клиника, включающая признаки заболевания.
Во-вторых, для разных первопричин характерно различное физическое состояние экссудата, а также его состав. Описание всех дифференциально-диагностических мероприятий должна включать в себя и история болезни.
Лечебные мероприятия
Лечение больных экссудативным плевритом должно сочетать в себе медикаментозный компонент с немедикаментозным, а также тщательный сестринский уход за пациентом.
Немедикаментозное лечение сводится к активизации пациента и улучшению кровоснабжения ткани легких. Для него обычно достаточен сестринский контроль. Проводятся постукивания по грудной клетке, движения с бока на бок, справа налево и слева направо, в кровати, то есть всяческое препятствование неизменному статичному положению больного.
Медикаментозное лечение при выпотных плевритах достаточно разнообразно:
- Антибактериальное лечение. Назначается при выявлении возбудителей и их чувствительности к конкретным антибиотикам. Чаще всего антибактериальное лечение начинается с клиндамицина, цефалоспоринов III поколения, к которым относится цефотаксим, или имипенема. Нередко эти же препараты назначаются при сухой форме.
- Лечение, направленное на исправление нарушений белкового обмена, которые обыкновенно сопровождают как сухой, так и выпотный плеврит. Состоит такое лечение во введении раствора альбумина внутривенно и в назначении диеты, богатой белоксодержащими продуктами.
- Лечение, направленное на повышение общей сопротивляемости организма. Оно включает в себя введение препаратов пассивной иммунизации, таких, как иммуноглобулины, если у пациента наблюдается недостаток количества последних в крови, характерное также и для сухой формы заболевания.
- Противовоспалительное лечение. Оно назначается с целью уменьшения воспаления в плевре. Часто назначаемые препараты: вольтарен, диклофенак, мовалис.
- Местное лечение, включающее в себя промывание плевральной полости и повторные пункции, если экссудат снова скапливается, и есть необходимость в его эвакуации.
Важно заметить, что как при сухой, так и при выпотной формах плеврита, со всей тщательностью должны осуществляться как сестринский, так и врачебный контроль за пациентом. История болезни должна фиксировать все манипуляции, производимые с больным. Особенно важно, чтобы история болезни включала в себя информацию о торакоцентезе, так как последний может иметь довольно грозные осложнения.
Рекомендуем почитать: Плеврит: суть заболевания, основные симптомы, лечение и осложнения
Источник: http://jmedic.ru/o-plevrite/ekssudativnyj-plevrit.html
Экссудативный плеврит


При небольшом кашле, невысокой температуре, одышке и слабости многие даже не подумают пойти в поликлинику и пройти обследование. Большинство посчитают, что достаточно принимать обычные противовоспалительные препараты. Такое легкомыслие может иметь самые непредсказуемые последствия, ведь это симптомы плеврита.
Чем опасна болезнь?
Что это за болезнь? Как лечить? Можно ли избежать заболевания? Опасно ли оно? На некоторые вопросы ответит статья. Тонкая оболочка, которая состоит из соединительной ткани, покрывающая легкие с одной стороны и грудную клетку с внутренней, называется плеврой. Плевральная полость разделяет листки плевры, в которой находится некоторое количество жидкости (выпот).
Для здорового человека количество ее примерно 10 мл, что является нормой. Если в плевральной полости скапливается выпот, то речь идет об экссудативном плеврите. Это серьезное заболевание, особенно если вызвано туберкулезом или онкологическими заболеваниями, возможны даже летальные исходы.
Нередки и осложнения — появление спаек в области плевры, утолщение плевральных листков, дыхательная недостаточность, иногда купол диафрагмы становится малоподвижным — эти последствия могут отразиться на общем состоянии человека, сделать его инвалидом.
Экссудативный плеврит у детей
Пневмония — это наиболее частая причина заболевания ребенка плевритом.
Возбудителями болезни могут быть стафилококки, пневмококки и стрептококки.
В детском возрасте болезнь протекает различно — это зависит от возраста, характера возбудителя, ранее перенесенных заболеваний, от иммунитета. У грудничков чаще всего плеврит и пневмония возникают одновременно, у детей старше 1 года плеврит является следствием пневмонии.
Симптомы экссудативного плеврита у детей:
- температура тела повышена;
- слабость, потливость;
- затрудненное дыхание.
Для диагностирования заболевания у детей:
- Берут кровь на общий анализ.
- Длают рентген легких.
- Проводят лабораторное исследование экссудата.
- Делают анализ мочи.
Экссудативный плеврит у детей лечат в зависимости от характера заболевания.
Если это осложнение пневмонии, применяют антибиотики, для ревматических плевритов используют противовоспалительные препараты. Сложные для лечения и опасные туберкулезные плевриты лечит фтизиатр.
То есть лечение различно в зависимости от возбудителей заболевания.
Возможные осложнения болезни — дыхательная недостаточность, появление спаек между листиками плевры, переход в хроническую форму, развитие сепсиса. При гнойном плеврите гной может попасть в легкие и выйти наружу, образуя свищ.
Для профилактики плевритов следует вовремя диагностировать болезнь, ВАЖЕН период после выздоровления — следует делать дыхательную гимнастику, продолжать занятия ЛФК, чаще бывать на свежем воздухе, желательно совершать прогулки в лесу, особенно хвойном. Конечно, правильное и сбалансированное питание ребенка, без чипсов и сладкой газированной воды.
Причины возникновения плеврита
Экссудативный плеврит — заболевание тяжелое, требует немедленного медикаментозного лечения. Ни в коем случае не следует заниматься самолечением, так как причины возникновения плеврита различны, вследствие этого и лечение у каждого больного индивидуально.
Плеврит бывает инфекционный и неинфекционный. Самая распространенная причина возникновения инфекционного экссудативного плеврита — проникновение в полость инфекций и бактерий от основной болезни пациента.
Инфекционный плеврит возникает из-за попадания в полость возбудителей, это могут быть:
- микобактерия туберкулеза;
- стафилококки, пневмококки, эхинококки, стрептококки;
- синегнойная палочка, гемофильная палочка;
- грибки простейшие;
- бруцелла, вирусы.
Не менее редко встречается неинфекционный экссудативный плеврит, причины которого следующие:
- Злокачественные образования в легких.
- Недостаточность кровообращения.
- Воспаление поджелудочной железы.
- Хроническая почечная недостаточность.
- Злокачественные заболевания крови.
- Инфаркт легкого.
- Ревматизм, артрит.
Экссудативный плеврит чаще всего возникают по этим причинам.
Симптомы заболевания
Чтобы не спутать экссудативный плеврит с простудой, которая лечится другими методами, надо знать его основные признаки.
Надо обратить внимание, если появились симптомы:
- быстрая утомляемость, общая слабость, потливость;
- набухшие вены в области шеи;
- сухой кашель;
- кожа приобретает синюшный оттенок;
- сердцебиение ускоряется, иногда возникает аритмия;
- ощущения тяжести и дискомфорта в области локализации поражения;
- может нарастать паника, особенно при чувстве нехватки воздуха;
- пациент выбирает определенное положение, чаще он ложится на пораженную плевритом сторону;
- повышается температура.
Особо опасный симптом болезни, когда сердце перемещается в противоположную от очага поражения сторону. Если при этом наблюдается большое скопление выпота, может произойти перегиб вены и нарушить кровоснабжение.
Диагностика
Если у медиков есть подозрение на экссудативный плеврит, пациент обязательно должен пройти обследование по программе.
1. Биохимический анализ крови.2. Анализ мочи.3. Рентген легких.4. УЗИ сердца и ЭКГ.5. Исследование плевральной пункции.
6. Осмотр фтизиатра.
Источник: http://pnevmoniya.com/simptomy/ekssudativnyiy-plevrit.html