Рыхлая плацента
Рыхлая плацента при беременности причины
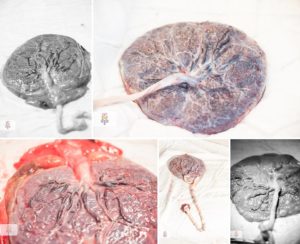
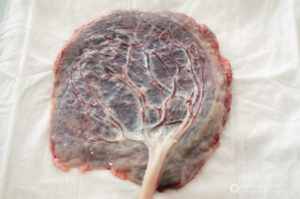
Гиперплазия плаценты относится к патологиям ее структуры и выявляется в случаях, когда увеличение толщины внезародышевого эмбрионального органа превышает принятые физиологические параметры, типичные для определенного гестационного срока (начиная с 22-й недели).
При чрезмерном утолщении плаценты. в функции которой входит полное жизнеобеспечение и регулирование метаболизма плода, возникает множество проблем, связанных с его нормальным развитием.
Сформировавшись к концу третьего месяца беременности, детское место растет вместе с плодом до 36-37 недели: 95% увеличения его веса происходит в течение последних 20 недель гестации.
Толщину плаценты принято измерять в месте впадения в нее пуповины; в норме толщина достигшей окончательной функциональной зрелости плаценты колеблется в диапазоне 20-35 мм (хотя следует учитывать индивидуальные особенности).
Однако при явной плацентарной гиперплазии, то есть аномальной пролиферации перицитов капиллярной соединительной ткани, клеток хориального синцития или базальной пластинки плаценты, толщина ее плодной и материнской частей может превышать 60 мм.
В клиническом акушерстве причины гиперплазии плаценты связывают с:
- гемолитической болезнью плода, которая возникает вследствие иммунологической несовместимости крови матери и плода (Rh-конфликт или несовместимость по группе крови);
- низким уровнем гемоглобина в тяжелой форме 70-80г/л и ниже);
- сахарным диабетом I типа (в том числе гестационным диабетом, возникающим из-за активизации стероидных гормонов и печеночного фермента инсулиназы);
- осложнением беременности в виде гестоза (преэклампсии или артериальной гипертензии беременных);
- TORCH-синдромом (наличием у беременной микоплазмы, цитомегавируса, вируса краснухи и простого герпеса);
- урогенитальными инфекциями матери (хламидиоз, гонорея, сифилис);
- перенесенными во время беременности инфекционными болезнями (грипп, ОРВИ, пиелонефрит);
- генетическими мутациями.
Следует отметить, что гиперплазия плаценты при беременности признана акушерами и перинатологами едва ли не наиболее очевидным признаком гемолитической болезни плода.
А весь приведенный перечень этиологических факторов данной патологии во многих случаях является следствием аномального разрастания кровеносных сосудов (ангиоматоза) стволовых и промежуточных ворсин хориона в процессе формирования системы кровообращения плаценты и плода – из-за хронической гипоксии плода.
Какие-либо ощущаемые беременными симптомы гиперплазии плаценты на первых порах полностью отсутствуют. Выявить наличие патологии, протекающей субклинически, можно только с помощью трасабдоминального эхографического (ультразвуковоого) обследования.
И лишь с течением времени – по мере увеличения гестационного срока – отмечаются изменения двигательной активности (шевеления) плода: от интенсивных движений до практически еле ощутимых. Показатели сердцебиения плода также изменяется, в частности, частота сердечных сокращений и тоны сердца.При аускультации прослушиваются, а при кардиотокографии фиксируется приглушенное сердцебиение; число сердечных сокращений изменяется либо в сторону их учащения (тахикардии), либо замедляется до брадикардии. При этом следует иметь в виду, что нормой ЧСС плода после 11-недельного срока считается плюс-минус 140-160 ударов в минуту.
Резкое снижение количества сердечных сокращений (ниже 120 ударов) после кратковременной тахикардии говорит о внутриутробном кислородном голодании плода (гипоксии).
При сахарном диабете гиперплазия плаценты приводит к избыточному объему амниотической жидкости (многоводию). В случаях гестационного диабета у беременных выявляют гипергликемию, повышенный синтез инсулина поджелудочной железой, а также обменный ацидоз (увеличение кислотности, pH
Гипотрофия плаценты может быть опасна для будущего ребенка
Плацента играет очень важную роль в обеспечении будущего ребенка всеми необходимыми веществами. Один из важных показателей качества плаценты -ее толщина.
Если она в пределах нормы, значит ребенок будет получать всё необходимое в достаточном количестве и сможет нормально развиваться.
Для определения толщины плаценты проводят ультразвуковое обследование беременной женщины. Делается это после 20 недели беременности.
Если беременность развивается нормально, то к 34 неделе плацента достигает своей максимальной толщины, а после 36 недели она может немного уменьшиться или остаться такой же до самых родов.
Гипотрофия плаценты, то есть ее недостаточное развитие, проявляющееся маленькой толщиной, часто может означать неблагополучное течение беременности.
Понятие гипотрофии в первую очередь означает недостаточность питания тканей, то есть организм женщины не обеспечивает питательными веществами процесс формирования и развития плаценты после наступления беременности. Диагноз может звучать как плацентарная недостаточность.
В некоторых случаях причиной уменьшенной толщины плаценты может быть генетическая предрасположенность. Также замечено, что у женщин миниатюрного телосложения и плацента значительно меньше, чем у крупных дам. Такая гипотрофия плаценты квалифицируется как первичная.
Это не обязательно будет патологией, чаще всего организм в состоянии обеспечить баланс, чтобы дать будущему малышу питательные вещества и кислород. Однако при выявлении данной проблемы следует внимательно изучить состояние и развитие плода, чтобы в случае необходимости вовремя его поддержать.
Более опасна вторичная гипотрофия плаценты.
- Увеличение риска рождения ребенка с патологиями,
- Развитие дисбаланса функций плаценты и как следствие недостаточное развитие плода,
- Развитие у плода врожденной гипотрофии,
- Рождение ребенка с умственной отсталостью вследствие кислородного голодания мозга,
- В тяжелых случаях возможна смерть ребенка в утробе матери и смерть самой женщины.
Факторы, которые способствуют плацентарной недостаточности и гипотрофии плаценты:
- Гормональные нарушения в организме,
- Различные травмы: физические, психологические,
- Очень поздний токсикоз,
- Генитальные заболевания,
- Попытки прервать беременность,
- Нарушения кровообращения матки и плаценты,
- Общие заболевания, перенесенные беременной женщиной.
Кроме выше перечисленных негативных факторов, некоторые беременные женщины легкомысленно относятся к вынашиванию ребенка и сами провоцируют различные осложнения беременности. В частности, курение и употребление алкоголя крайне негативно сказывается в первую очередь на состоянии плаценты. Нарушение процесса кровообращения может нанести в этих случаях непоправимый вред будущему малышу.
Данная патология может появиться на разных сроках беременности. УЗИ в определенные сроки способствует своевременному ее выявлению. Однако это не всегда простая задача.
В основном врачи ориентируются на то, насколько размеры и развитие плода в матке соответствуют возрастной норме.
[attention type=yellow]Один из вариантов, характерный для недостаточного развития плаценты -отставание в массе и длине тельца плода в отношении к норме на определенном сроке. Второй вариант (более частый) -недостаток массы при нормальном росте будущего ребенка.
[/attention]
При выявлении одного из этих вариантов врач пытается выяснить причину происходящего и назначает необходимое лечение. Возможно, плод нуждается в поступлении каких-то дополнительных веществ, которые назначаются в виде фармакологических препаратов. Возможно, поддержка женского организма поможет улучшить состояние плаценты и увеличить шансы на благополучный исход беременности.
статьей с друзьями:
Беременность и роды Предлежание плаценты: причины, симптомы и методы лечения
Предлежание плаценты: причины, симптомы и методы лечения
Плацента не должна опускаться слишком низко и уж тем более доходить до маточного зева. Иногда все-таки формируется неправильное положение плаценты. Такое положение называется в медицине предлежанием плаценты.
Предлежание плаценты делится на несколько видов.
Полное, при котором внутренний маточный зев перекрывается плацентой полностью.
Неполное, при котором внутренний зев перекрыт частично.
Неполное предлежание плаценты бывает:
Еще один вид неправильного формирования плаценты -ее низкое расположение.
Часто неправильное прикрепление плаценты формируется из-за общего состояния организма беременной. Другой причиной могут стать особенности плодного яйца.
Плодное яйцо обычно выбирает себе место для соединения с маткой в самой здоровой ее части, не имеющей никаких повреждений. А неправильное прикрепление плаценты может быть вызвано изменениями в стенках матки, ее слизистой.
Это может быть вызвано неоднократными абортами, хроническими воспалениями, доброкачественными опухолями, аномальным развитием матки, многочисленными предыдущими родами, также вызвать предлежание плаценты может вызвать немолодой возраст роженицы, за 35.
Главным признаком является кровотечение. Поскольку плацентарная ткань не обладает эластичностью, то при росте матки может произойти отслойка плаценты. что и приводит к кровотечению.
Как правило, эти кровотечения проходят безболезненно, появляются неожиданно, и могут также неожиданно закончиться. Повторяться они могут несколько раз. Такая безболезненность отличает данный вид кровотечения, от того, которое возникает при преждевременных родах. В этом случае всегда присутствуют схваткообразные боли.
Чем ниже прикреплена плацента, тем на более ранних сроках беременности может возникать кровотечение. Кровотечение может спровоцировать физическая нагрузка, половой акт, горячая ванна, влагалищное исследование и некоторые другие факторы.
Еще одним симптомом патологического расположения плаценты является гипоксия плода. Это вызвано тем, что та часть плаценты, которая отслоилась, перестает участвовать в снабжении плода кислородом и другими веществами.
Предлежание плаценты может вызвать выкидыш, часто ощущается боль внизу живота, наблюдается повышенный маточный тонус. Неправильное крепление плаценты становится причиной гипотонии, что приводит к обморокам, слабости, головной боли.
[attention type=red]Наблюдается замедление роста плода, его неверное положение в матке, у беременности развивается анемия. Нередко к изменениям в составе плаценты, ее отеку приводит такое заболевание, как гестоз у беременных.
[/attention]
Все эти осложнения нередко приводят к тому, что сама женщина уже родить не сможет, только с помощью кесарева сечения.
Диагностируется данная патология, как правило, путем УЗИ.
Беременная, у которой выявлено предлежание плаценты, должна находиться под пристальным наблюдением врачей. При кровотечениях беременная помещается в стационар.
Даже, когда кровотечение остановлено, женщина еще остается в отделении, иногда и до самых родов. Лечение заключается в ведении препаратов, снижающих тонус матки, улучшающих кровообращение.
Также назначаются успокоительные, при анемии, препараты, повышающие уровень гемоглобина.
Если кровотечений нет, женщина находится дома. Но должна соблюдать режим: свежий воздух, питание, исключающее появление запоров, покой, никаких стрессов, отсутствие половых контактов.
Роды, как правило, проходят при помощи хирургического вмешательства.
Источники: http://ilive.com.ua/family/giperplaziya-placenty_90538i15859.html, http://tvoyaybolit.ru/gipotrofiya-placenty-mozhet-byt-opasna-dlya-budushhego-rebenka.html, http://mamochki-detishki.ru/predlezhanie-placenty-prichiny-simptomy-i-metody-lecheniya/
Комментариев пока нет!
После родов больно заниматься
Больно заниматься сексом после родов В чем далее.
Может ли пульсировать далее.
Задержка месячных 2 недели, тест положительный, далее.
Интересно
Девочки! пошла кровь. я беременна – 8 недель девочки, мне страшно. я беременна – 8 недель. сегодня очень сильно пперенервничала. до истерики.
Здоровье Месячные во время беременности Месячные во время беременности Довольно часто так бывает, что женщина узнает о своей беременности чуть ли не на пятом.
Плацента по дну матки Здравствуйте! Заранее извиняюсь, если такая тема уже была, я не нашла. Меня волнует.
Источник: https://corvalol.ru/beremennost/ryxlaya-placenta-pri-beremennosti-prichiny
Причины утолщения плаценты при беременности. Лечение утолщения плаценты при беременности. Чем грозит утолщение плаценты

Процедуру планового УЗИ будущая мама ждет с замиранием сердца — что скажет ей врач? К сожалению, некоторые женщины узнают тревожные новости. К таким относится диагноз «утолщение плаценты при беременности».
Патологическое состояние угрожает нормальному развитию плода и сулит серьезные осложнения во время родов. Неблагоприятный прогноз заболевания можно исправить своевременным лечением.
О признаках, лечении и профилактике отклонения поговорим в статье.
Плацента (детское место) — это специфический орган, который формируется в женском организме в период зарождения новой жизни. Он отличается сложнейшей структурой, благодаря чему кровеносные системы матери и плода существуют независимо друг от друга.
Зарождение плаценты начинается одновременно с имплантацией плодного яйца в стенку матки. Через некоторое время детское место берет на себя работу по обеспечению ребенка полезными для роста веществами и кислородом.
Кроме того, плацента защищает будущего человека от всевозможных инфекционных заболеваний.
Полноценным органом плацента становится, когда беременность достигает 16 недель, и продолжает увеличиваться в размерах до 37 недели (если отсутствуют патологии).
Первое УЗИ для изучения параметров и оценки состояния плаценты назначают на 20 неделе беременности. По мере приближения родов детское место истончается.
Этот процесс также протекает в соответствии с установленными нормами, которые зависят от срока беременности.
Утолщение плаценты при беременности: что происходит в организме женщины
Об утолщении, или гиперплазии плаценты говорят, когда происходит чрезмерное утолщение органа. Это, несомненно, отклонение от нормы и оно требует оперативного лечения в условиях стационара.
Из-за слишком толстых стенок детского места затрудняется питание плода и значительно сокращаются порции кислорода, которые малыш должен регулярно получать. Нарушается и выделительная функция.
Патологию диагностируют на сроке 20 недель или позже.
Последствия утолщения плаценты у беременной женщины
Слишком поздно диагностированная гиперплазия и, соответственно, ее несвоевременное лечение грозит серьезными осложнениями. Так как плацента является общим органом для мамы и малыша, неизбежно пострадают оба.
Осложнения при утолщении плаценты у плода
Последствия гиперплазии для ребенка очень тяжелые:
- дефицит кислорода и питательных веществ;
- умеренная форма отклонения допускает естественное появление ребенка на свет, в то время как ярко выраженная гиперплазия вынуждает врачей провести роды через кесарево сечение, поскольку малыш сильно ослаблен и родиться самостоятельно не сможет;
- задержка внутриутробного роста и развития;
- недостаточный вес и гипоксия при рождении;
- гипертрофия органов при рождении;
- если гиперплазия сопровождалась маловодием, велика угроза искривления костей скелета и сращения частей тела;
- вероятность развития осложнений после утолщения плаценты сохраняется для ребенка в течение первого года жизни;
- если своевременного лечения гиперплазии не последует, ребенок погибает в утробе матери.
Осложнения при утолщении плаценты для матери
Аномальное состояние плаценты отразится и на течении беременности, что доставит сильные неудобства женщине:
- развитие вследствие утолщения плаценты фетоплацентарной недостаточности, что является серьезным препятствием для нормального родоразрешения;
- гиперплазия в сочетании с многоводием становится причиной подтекания амниотической жидкости или преждевременных родов;
- большая вероятность кесарева сечения.
К счастью, утолщение плаценты при беременности считается не критическим состоянием, хотя врачи и не отрицают его опасность. Возможности современной медицины позволяют в 90% случаев не допустить развития осложнений ни во время родов, ни после них. Чем раньше начато лечение, тем положительнее прогноз болезни.
Причины утолщения плаценты при беременности
Факт существования такой аномалии медики объясняют множеством причин. Их можно поделить на внешние и внутренние факторы. Укажем самые распространенные:
- анемия в запущенной стадии;
- сахарный диабет (в этом случае развивается диффузное утолщение плаценты, когда она разрастается настолько, что покрывает почти всю внутреннюю поверхность матки);
- наличие резус-конфликта между женщиной и плодом;
- водянка плода;
- заболевания половых органов инфекционного характера (хламидиоз, сифилис, микоплазмоз);
- гестоз на позднем сроке беременности;
- мутации на почве генетики.
О причинах развития гиперплазии должна быть осведомлена каждая будущая мама, поскольку все они лежат в основе ее профилактики. Однако если утолщение все-таки сформировалось, большое значение имеет его своевременная диагностика.
Признаки утолщения плаценты при беременности
Самая главная опасность гиперплазии заключается в отсутствии видимых признаков патологии. Это означает, что будущая мама при наличии такого заболевания будет чувствовать себя хорошо и ничего не заподозрит.
https://www.youtube.com/watch?v=OAHZdFrgOOE
О заболевании становится известно при плановом проведении процедуры УЗИ. Выделим такие характерные признаки патологии, которые диагност видит на мониторе аппарата УЗИ:
- чрезмерно расширенное пространство между ворсинками плаценты на сроке 18 — 30 недель;
- резкое изменение активности движений ребенка: интенсивные шевеления в несколько мгновений становятся плавными, замедленными;
- приглушенное биение сердца ребенка и изменение активности сердечных сокращений (тахикардия сменяется брадикардией);
- слишком большой объем околоплодных вод;
- повышенное содержание сахара в крови у матери, больной сахарным диабетом беременных.
Утолщение плаценты при беременности: норма и патология
Для каждого периода беременности есть определенные нормы размеров плаценты, на которые всегда ориентируется врач при ведении беременности каждой своей пациентки. Однажды установленные нормальные показатели помогают специалистам подтверждать или опровергать диагноз гиперплазии. С этой информацией не помешает ознакомиться и будущим мамам, чтобы не волноваться понапрасну:
- 20 недель беременности — нормальная толщина детского места колеблется в пределах 20 мм;
- 25 недель — 25 мм;
- 33 недели — 33 мм;
- 37 недель — нормальное утолщение плаценты достигает своего предела и составляет 37 мм.
Если личные показатели у беременной такие же — переживать не о чем. При наличии отклонений нужно не паниковать, а собираться в стационар. Доверившись врачам, женщина повышает свои шансы на успешное рождение здорового ребенка.
Лечение утолщения плаценты у беременных
Врачебное вмешательство в патологический процесс разрастания детского места преследует две цели — добиться нормализации кровообращения в плаценте и устранить первопричину заболевания.
Будущей маме назначают курс лечения лекарственными препаратами, а также рекомендуют ей делать все, чтобы обеспечить максимально комфортное внутриутробное развитие малыша.
Примерный курс комплексной терапии гиперплазии выглядит так:
- Разнообразное здоровое питание.
- Постоянный отдых.
- Мероприятия по устранению фактора, который послужил толчком для утолщения плаценты.
- Эмбриональное переливание крови, если присутствует резус-конфликт.
- Прием железосодержащих препаратов в сочетании с аскорбиновой кислотой (Гемоферона, Актифферина, Феррокомплекса)
- Прием лекарств, которые помогают восстановить нормальное кровообращение в детском месте (Актовегина, Трентала, Дипиридамола).
- Прием поливитаминных комплексов, антикоагулянтов и эссенциальных фосфолипидов.
Зачастую лечение проходит успешно и самые страшные опасения взволнованной будущей мамы не подтверждаются. Однако если патология была обнаружена слишком поздно и до родов осталось немного времени, даже самое оперативное лечение не сможет предотвратить развитие осложнений при появлении малыша на свет.
Утолщение плаценты при беременности: как предотвратить осложнение патологии
Если УЗИ на 20 неделе беременности натолкнуло врача на мысли о гиперплазии детского места, панику будущей маме нужно отставить. Специалист непременно назначит ей соответствующее лечение, а также проинструктирует по поводу профилактических мероприятий, чтобы не допустить развития осложнений заболевания.
Чтобы поспособствовать своему скорейшему выздоровлению, от беременной не требуется ничего сверхъестественного. Достаточно:
- регулярно гулять подальше от мест оживленного автомобильного движения. В идеале нужно почаще выбираться в лес;
- не пить алкогольные напитки и навсегда позабыть о курении, если такая привычка имеется;
- питаться качественной полезной пищей;
- избегать мест большого скопления людей, чтобы не заболеть ОРВИ;
- следить за массой тела;
- регулярно принимать витамины;
- своевременно сдавать плановые анализы, чтобы не «проглядеть» анемию;
- не пропускать плановых посещений женской консультации.
Если детское место развивается неправильно и причина этого уже найдена, дело осталось за малым — врач составляет программу лечения с учетом срока беременности с целью улучшить метаболизм и помочь плоду расти в сложившихся условиях. Главное, не упустить ценного времени, тогда у малыша будут все шансы родиться здоровеньким даже при таком неблагоприятном диагнозе.
Источник: https://beremennuyu.ru/prichiny-utolshheniya-placenty-pri-beremennosti-lechenie-utolshheniya-placenty-pri-beremennosti-chem-grozit-utolshhenie-placenty
Предлежание плаценты
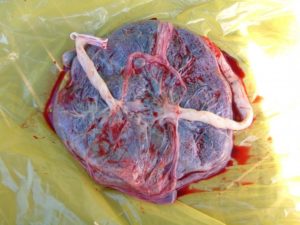
Прежде всего, для того чтобы вести речь о предлежании плаценты, надо представлять себе, что это за орган. Совершенно удивительная, обособленная как от организма матери, так и от организма плода и при этом являющаяся мостиком между ними, плацента «живет» всего несколько месяцев, но без нее появление на свет малыша было бы не возможным.
Нормальное расположение и функции плаценты
Название появилось не случайно, placenta – в переводе с латинского языка — «лепешка», поэтому мы сразу можем представить ее внешний вид. Она имеет форму диска, мягкая и рыхлая на ощупь, плацента растет на протяжении всей беременности до 36 недель и достигает размеров средней блинной сковородки.
Плацента (синоним — детское место) выполняет множество функций, основными являются питание развивающегося малыша, защита от попадания в его организм вредных веществ, а также гормонообразующая.
Плацента является эндокринным органом, то есть в ней образуются ряд гормонов – активных веществ способствующих правильной работе материнского организма для вынашивания беременности.
Плацента имеет две поверхности: материнскую и плодовую. Своей материнской поверхностью она интимно соединена с внутренней выстилкой матки, а от плодовой поверхности исходит пуповина, несущая по кровеносным сосудам необходимые для развития плода вещества. Там, где пуповина присоединяется к животику малыша навсегда остается рубчик, напоминающий нам, что все мы пришли из «детского места».
При нормальном течении беременности плацента, как правило, располагается в области дна матки, с переходом на заднюю и боковые стенки. Реже она располагается по передней стенке, и это не случайно. Передняя стенка матки подвергается значительно большим преобразованиям, чем задняя. Таким образом, о сохранении беременности позаботилась природа.
Кроме того, располагаясь близко к брюшной стенке, передняя стенка матки подвержена воздействию случайных травм. Не забываем и о том, что основная роль плаценты – передача питательных веществ и кислорода от материнского организма к развивающемуся в утробе плоду, а питательные вещества распространяются по организму по кровеносным сосудам.
Именно по этому детское место и располагается в матке в наиболее кровоснабжаемых местах.Во время родов маточные сокращения, изгоняющие плод после его рождения, приводят к нарушению интимной связи между маткой и плацентой и последняя рождается в течении последового периода (III период родов), который длится от нескольких минут до получаса в зависимости от тактики ведения родов, принятой в данном родильном доме. Послед включает в себя плаценту с плодовыми оболочками.
Степени предлежания плаценты
Находясь не на положенном месте, плацента мешает нормальному развитию беременности. Термин «предлежание плаценты» включает в себя все патологические варианты ее расположения в матке от прикрепления в нижнем сегменте до полного перекрытия внутреннего маточного зева. Несмотря на все многообразие вариантов, выделяют 3 основные степени аномального расположения:
• нижний край плаценты располагается ниже 7 см над внутренним зевом, но не доходит до него• нижний край плаценты доходит до границ внутреннего маточного зева либо плацента частично перекрывает его
• полное предлежание плаценты.
Чаще эта патология возникает у многорожавших женщин, при многократно повторявшихся абортах и других внутриматочных операциях, у пациенток после перенесенных воспалительных заболеваний матки (эндометритов). Значительно увеличивается частота этого заболевания при миоме матки.
Диагностика предлежания плаценты
На сегодняшний день диагностика предлежания плаценты не представляет труда.
Эта патология выявляется при скрининговом ультразвуковом исследовании, во время которого с высокой точностью можно определить локализацию плаценты в полости матки, а также другие важные признаки, такие как толщина, структура, особенности кровотока и т.д. Кроме того, существует ряд клинических признаков, позволяющих заподозрить аномальное расположение плаценты, что называется «руками».
Прежде всего — это длительное высокое стояние предлежащей части плода над входом в малый таз на поздних сроках беременности, неправильное положение плода, ярко-алые кровянистые безболезненные выделения из половых путей, особенно неоднократно повторяющиеся.
Течение беременности при этом виде патологии часто осложняется угрозой прерывания, неправильным положением плода в полости матки, а также развитием плацентарной недостаточности и задержкой развития плода. Высок риск развития кровотечения. Причем, в отличие от кровотечений, связанных с другими причинами во время беременности, при предлежании плаценты оно несет безболезненный характер.
Лечение предлежания плаценты
Кардинальных методов лечения этого патологического состояния не существует. Не возможно «пересадить» плаценту в другое более благоприятное место.
Тем не менее, услышав на приеме у своего гинеколога фразу «предлежание» или «низкое расположение плаценты» не следует впадать в панику.
Медицина на сегодняшний день имеет достаточно средств для того, чтобы помочь развитию беременности даже при неправильно расположенной плаценте. И основным моментом является динамическое наблюдение у врача в женской консультации.
Существует такое понятие как «миграция плаценты». Конечно, сама по себе плацента не перемещается, однако, попав в неблагоприятные условия, то есть имплантируясь в места с бедным кровотоком, она часто растет к дну матки, где кровоснабжение значительно лучше.
Кроме того, мышечная стенка матки претерпевает значительные изменения во время беременности, и часть слоев «перемещается» в верхние отделы матки, вместе с ними происходит удаление плаценты от внутреннего зева. Наиболее выражены эти изменения в передней стенке матки, как уже было сказано выше.
Таким образом, расположение плаценты по передней стенке матки ухудшает прогноз в плане ее достаточного кровоснабжения, с другой стороны существует больше шансов, что плацента «мигрирует», вследствие изменения в строении стенки.
Осложнения предлежания плаценты
Самым грозным осложнением предлежания плаценты является ее отслойка, в результате чего может возникнуть сильное кровотечение из открывшихся сосудов матки, которое часто возможно остановить только экстренным родоразрешением путем операции кесарева сечения.
Кроме здоровья женщины, отслойка плаценты при ее предлежании также ставит под угрозу и жизнь плода. Чем больше поверхность отслойки, тем больше риск массивного кровотечения и тем сильнее плод страдает от нехватки кислорода и питательных веществ.
В отличие от другого вида патологии – преждевременной отслойки нормально расположенной плаценты – в случае с предлежанием кровотечение всегда наружное, то есть кровь не скапливается в полости матки, а изливается через цервикальный канал в шейке.
При малейшем подозрении на отслойку плаценты женщина должна быть экстренно госпитализирована в ближайший акушерский стационар.
Если срок беременности не позволяет предполагать готовность малыша к родам и внеутробной жизни (до 35-37 недель), состояние пациентки и его ребеночка удовлетворительное, объем кровотечения невелик, возможно, продление беременности лекарственными методами.
Женщине назначают постельный режим, кровоостанавливающие препараты, лекарственные вещества, снижающие тонус матки (токолитики). За состоянием плода динамически наблюдают путем контроля за числом шевелений, который ведет сама пациентка, аппаратным кардиомониторированием плода. Возможно, потребуется назначение глюкокортикоидных гормонов с целью подготовки легких ребеночка к жизни вне утробы матери при угрозе преждевременного рождения. Если состояние женщины крайне тяжелое даже при небольших сроках беременность прерывается по жизненным показаниям со стороны матери.
Учитывая угрозу вышеперечисленных осложнений, женщине, у которой беременность протекает на фоне предлежания плаценты, необходимо соблюдать следующие правила. Дома ей следует избегать излишней физической нагрузки, подъема тяжестей, прыжков, тряски, возможно, потребуется ограничить половые контакты.
Необходимо исключить длительные и дальние переезды, даже если дорожные условия отличные и тряска исключена. Авиапереезды из за резкого изменения атмосферного давления также противопоказаны.Родные и близкие должны помочь беременной женщине выполнять эти условия, кроме того, они должны заранее узнать, в какое лечебное учреждение необходимо ее госпитализировать при развитии осложнений.
Окружение беременной женщины должно способствовать эмоциональному спокойствию и уменьшению стрессового влияния.
Роды с предлежанием плаценты
Подход к родоразрешению всегда индивидуальный. При отсутствии иных акушерских осложнений и другой соматической патологии, удовлетворительном состоянии пациентки, в случае низкого прикрепления плаценты возможно плановое родоразрешение через естественные родовые пути, что среди женщин чаще именуется как «родить самой».
В родах проводится непрерывный контроль за общим состоянием матери, объемом кровянистых выделений, гемодинамическими показателями (пульс, артериальное давление), внутриутробным состоянием плода, показателями родовой деятельности. При необходимости могут проводится срочные лабораторные анализы, ультразвуковое исследование.
При развитии осложнений, массивного кровотечения, а также при полном предлежании плаценты возможны только оперативные роды (кесарево сечение).
Независимо от наличия тех или иных осложнений беременности всегда нужно следовать советам и рекомендациям специалистов. Необходимо помнить: даже самый хороший доктор не сможет вам помочь, если вы этого не хотите.
Врач акушер-гинеколог Никуличев Дмитрий Вячеславович
Источник: https://medicalj.ru/diseases/pregnancy/706-predlezhanie-placenty
Рыхлая плацента при беременности причины


Гиперплазия плаценты относится к патологиям ее структуры и выявляется в случаях, когда увеличение толщины внезародышевого эмбрионального органа превышает принятые физиологические параметры, типичные для определенного гестационного срока (начиная с 22-й недели).
При чрезмерном утолщении плаценты. в функции которой входит полное жизнеобеспечение и регулирование метаболизма плода, возникает множество проблем, связанных с его нормальным развитием.
Сформировавшись к концу третьего месяца беременности, детское место растет вместе с плодом до 36-37 недели: 95% увеличения его веса происходит в течение последних 20 недель гестации.
Толщину плаценты принято измерять в месте впадения в нее пуповины; в норме толщина достигшей окончательной функциональной зрелости плаценты колеблется в диапазоне 20-35 мм (хотя следует учитывать индивидуальные особенности).
Однако при явной плацентарной гиперплазии, то есть аномальной пролиферации перицитов капиллярной соединительной ткани, клеток хориального синцития или базальной пластинки плаценты, толщина ее плодной и материнской частей может превышать 60 мм.
В клиническом акушерстве причины гиперплазии плаценты связывают с:
- гемолитической болезнью плода, которая возникает вследствие иммунологической несовместимости крови матери и плода (Rh-конфликт или несовместимость по группе крови);
- низким уровнем гемоглобина в тяжелой форме 70-80г/л и ниже);
- сахарным диабетом I типа (в том числе гестационным диабетом, возникающим из-за активизации стероидных гормонов и печеночного фермента инсулиназы);
- осложнением беременности в виде гестоза (преэклампсии или артериальной гипертензии беременных);
- TORCH-синдромом (наличием у беременной микоплазмы, цитомегавируса, вируса краснухи и простого герпеса);
- урогенитальными инфекциями матери (хламидиоз, гонорея, сифилис);
- перенесенными во время беременности инфекционными болезнями (грипп, ОРВИ, пиелонефрит);
- генетическими мутациями.
Следует отметить, что гиперплазия плаценты при беременности признана акушерами и перинатологами едва ли не наиболее очевидным признаком гемолитической болезни плода.
А весь приведенный перечень этиологических факторов данной патологии во многих случаях является следствием аномального разрастания кровеносных сосудов (ангиоматоза) стволовых и промежуточных ворсин хориона в процессе формирования системы кровообращения плаценты и плода — из-за хронической гипоксии плода.
Какие-либо ощущаемые беременными симптомы гиперплазии плаценты на первых порах полностью отсутствуют. Выявить наличие патологии, протекающей субклинически, можно только с помощью трасабдоминального эхографического (ультразвуковоого) обследования.
И лишь с течением времени – по мере увеличения гестационного срока — отмечаются изменения двигательной активности (шевеления) плода: от интенсивных движений до практически еле ощутимых. Показатели сердцебиения плода также изменяется, в частности, частота сердечных сокращений и тоны сердца.При аускультации прослушиваются, а при кардиотокографии фиксируется приглушенное сердцебиение; число сердечных сокращений изменяется либо в сторону их учащения (тахикардии), либо замедляется до брадикардии. При этом следует иметь в виду, что нормой ЧСС плода после 11-недельного срока считается плюс-минус 140-160 ударов в минуту.
Резкое снижение количества сердечных сокращений (ниже 120 ударов) после кратковременной тахикардии говорит о внутриутробном кислородном голодании плода (гипоксии).
При сахарном диабете гиперплазия плаценты приводит к избыточному объему амниотической жидкости (многоводию). В случаях гестационного диабета у беременных выявляют гипергликемию, повышенный синтез инсулина поджелудочной железой, а также обменный ацидоз (увеличение кислотности, pH
Гипотрофия плаценты может быть опасна для будущего ребенка
Плацента играет очень важную роль в обеспечении будущего ребенка всеми необходимыми веществами. Один из важных показателей качества плаценты -ее толщина.
Если она в пределах нормы, значит ребенок будет получать всё необходимое в достаточном количестве и сможет нормально развиваться.
Для определения толщины плаценты проводят ультразвуковое обследование беременной женщины. Делается это после 20 недели беременности.
Если беременность развивается нормально, то к 34 неделе плацента достигает своей максимальной толщины, а после 36 недели она может немного уменьшиться или остаться такой же до самых родов.
Гипотрофия плаценты, то есть ее недостаточное развитие, проявляющееся маленькой толщиной, часто может означать неблагополучное течение беременности.
Понятие гипотрофии в первую очередь означает недостаточность питания тканей, то есть организм женщины не обеспечивает питательными веществами процесс формирования и развития плаценты после наступления беременности. Диагноз может звучать как плацентарная недостаточность.
В некоторых случаях причиной уменьшенной толщины плаценты может быть генетическая предрасположенность. Также замечено, что у женщин миниатюрного телосложения и плацента значительно меньше, чем у крупных дам. Такая гипотрофия плаценты квалифицируется как первичная.
Это не обязательно будет патологией, чаще всего организм в состоянии обеспечить баланс, чтобы дать будущему малышу питательные вещества и кислород. Однако при выявлении данной проблемы следует внимательно изучить состояние и развитие плода, чтобы в случае необходимости вовремя его поддержать.
Более опасна вторичная гипотрофия плаценты.
- Увеличение риска рождения ребенка с патологиями,
- Развитие дисбаланса функций плаценты и как следствие недостаточное развитие плода,
- Развитие у плода врожденной гипотрофии,
- Рождение ребенка с умственной отсталостью вследствие кислородного голодания мозга,
- В тяжелых случаях возможна смерть ребенка в утробе матери и смерть самой женщины.
Факторы, которые способствуют плацентарной недостаточности и гипотрофии плаценты:
- Гормональные нарушения в организме,
- Различные травмы: физические, психологические,
- Очень поздний токсикоз,
- Генитальные заболевания,
- Попытки прервать беременность,
- Нарушения кровообращения матки и плаценты,
- Общие заболевания, перенесенные беременной женщиной.
Кроме выше перечисленных негативных факторов, некоторые беременные женщины легкомысленно относятся к вынашиванию ребенка и сами провоцируют различные осложнения беременности. В частности, курение и употребление алкоголя крайне негативно сказывается в первую очередь на состоянии плаценты. Нарушение процесса кровообращения может нанести в этих случаях непоправимый вред будущему малышу.
Данная патология может появиться на разных сроках беременности. УЗИ в определенные сроки способствует своевременному ее выявлению. Однако это не всегда простая задача.
В основном врачи ориентируются на то, насколько размеры и развитие плода в матке соответствуют возрастной норме.
[attention type=yellow]Один из вариантов, характерный для недостаточного развития плаценты -отставание в массе и длине тельца плода в отношении к норме на определенном сроке. Второй вариант (более частый) -недостаток массы при нормальном росте будущего ребенка.
[/attention]
При выявлении одного из этих вариантов врач пытается выяснить причину происходящего и назначает необходимое лечение. Возможно, плод нуждается в поступлении каких-то дополнительных веществ, которые назначаются в виде фармакологических препаратов. Возможно, поддержка женского организма поможет улучшить состояние плаценты и увеличить шансы на благополучный исход беременности.
статьей с друзьями:
Беременность и роды Предлежание плаценты: причины, симптомы и методы лечения
Предлежание плаценты: причины, симптомы и методы лечения
Плацента не должна опускаться слишком низко и уж тем более доходить до маточного зева. Иногда все-таки формируется неправильное положение плаценты. Такое положение называется в медицине предлежанием плаценты.
Предлежание плаценты делится на несколько видов.
Полное, при котором внутренний маточный зев перекрывается плацентой полностью.
Неполное, при котором внутренний зев перекрыт частично.
Неполное предлежание плаценты бывает:
Еще один вид неправильного формирования плаценты -ее низкое расположение.
Часто неправильное прикрепление плаценты формируется из-за общего состояния организма беременной. Другой причиной могут стать особенности плодного яйца.
Плодное яйцо обычно выбирает себе место для соединения с маткой в самой здоровой ее части, не имеющей никаких повреждений. А неправильное прикрепление плаценты может быть вызвано изменениями в стенках матки, ее слизистой.
Это может быть вызвано неоднократными абортами, хроническими воспалениями, доброкачественными опухолями, аномальным развитием матки, многочисленными предыдущими родами, также вызвать предлежание плаценты может вызвать немолодой возраст роженицы, за 35.
Главным признаком является кровотечение. Поскольку плацентарная ткань не обладает эластичностью, то при росте матки может произойти отслойка плаценты. что и приводит к кровотечению.
Как правило, эти кровотечения проходят безболезненно, появляются неожиданно, и могут также неожиданно закончиться. Повторяться они могут несколько раз. Такая безболезненность отличает данный вид кровотечения, от того, которое возникает при преждевременных родах. В этом случае всегда присутствуют схваткообразные боли.
Чем ниже прикреплена плацента, тем на более ранних сроках беременности может возникать кровотечение. Кровотечение может спровоцировать физическая нагрузка, половой акт, горячая ванна, влагалищное исследование и некоторые другие факторы.
Еще одним симптомом патологического расположения плаценты является гипоксия плода. Это вызвано тем, что та часть плаценты, которая отслоилась, перестает участвовать в снабжении плода кислородом и другими веществами.
Предлежание плаценты может вызвать выкидыш, часто ощущается боль внизу живота, наблюдается повышенный маточный тонус. Неправильное крепление плаценты становится причиной гипотонии, что приводит к обморокам, слабости, головной боли.
[attention type=red]Наблюдается замедление роста плода, его неверное положение в матке, у беременности развивается анемия. Нередко к изменениям в составе плаценты, ее отеку приводит такое заболевание, как гестоз у беременных.
[/attention]
Все эти осложнения нередко приводят к тому, что сама женщина уже родить не сможет, только с помощью кесарева сечения.
Диагностируется данная патология, как правило, путем УЗИ.
Беременная, у которой выявлено предлежание плаценты, должна находиться под пристальным наблюдением врачей. При кровотечениях беременная помещается в стационар.
Даже, когда кровотечение остановлено, женщина еще остается в отделении, иногда и до самых родов. Лечение заключается в ведении препаратов, снижающих тонус матки, улучшающих кровообращение.
Также назначаются успокоительные, при анемии, препараты, повышающие уровень гемоглобина.
Если кровотечений нет, женщина находится дома. Но должна соблюдать режим: свежий воздух, питание, исключающее появление запоров, покой, никаких стрессов, отсутствие половых контактов.
Роды, как правило, проходят при помощи хирургического вмешательства.
Источники: http://ilive.com.ua/family/giperplaziya-placenty_90538i15859.html, http://tvoyaybolit.ru/gipotrofiya-placenty-mozhet-byt-opasna-dlya-budushhego-rebenka.html, http://mamochki-detishki.ru/predlezhanie-placenty-prichiny-simptomy-i-metody-lecheniya/
Комментариев пока нет!
После родов больно заниматься
Больно заниматься сексом после родов В чем далее.
Может ли пульсировать далее.
Задержка месячных 2 недели, тест положительный, далее.
Интересно
Девочки! пошла кровь. я беременна — 8 недель девочки, мне страшно. я беременна — 8 недель. сегодня очень сильно пперенервничала. до истерики.
Здоровье Месячные во время беременности Месячные во время беременности Довольно часто так бывает, что женщина узнает о своей беременности чуть ли не на пятом.
Плацента по дну матки Здравствуйте! Заранее извиняюсь, если такая тема уже была, я не нашла. Меня волнует.
Источник: https://tuladnt.ru/beremennost/ryxlaya-placenta-pri-beremennosti-prichiny